Komplikationer vid akuta störningar i cerebral cirkulation. Orsaker till att en onmk kan dyka upp. Behandling av akut cerebrovaskulär olycka i ischemisk typ
För akuta besvär cerebral cirkulation inkluderar övergående cerebrovaskulära olyckor och cerebrala stroke, bland vilka det finns en grupp små stroke.
Övergående störningar i cerebral cirkulation
En övergående cerebrovaskulär olycka är en akut cirkulationsstörning i hjärnan med utveckling av snabbt övergående symtom på skador på det centrala nervsystemet. Denna grupp inkluderar endast de fall av sjukdomen där kliniska manifestationer kvarstår i högst 24 timmar. Därför är diagnosen övergående störning cerebral cirkulation är alltid retrospektiv, och fram till slutet av den första dagen efter debuten betraktas sjukdomen som en cerebral stroke. Övergående cerebrovaskulära olyckor inkluderar övergående ischemiska attacker och hypertensiva cerebrala kriser.
Varaktighet neurologiska störningar med övergående ischemiska attacker varierar det från flera minuter till en dag, men oftare - 10-15 minuter. Cirka 10 % av övergående ischemiska attacker inom en månad efter debuten åtföljs av utvecklingen av ischemisk stroke.
Övergående ischemiska attacker är olika i kliniska manifestationer och beror på platsen och varaktigheten av hemodynamiska störningar. Vanligtvis manifesteras övergående ischemiska attacker av ett lindrigt neurologiskt underskott, bestående av allmänna cerebrala och fokala neurologiska symtom. Övergående ischemi i hjärnstammen kan åtföljas av symtom bulbar förlamning, okulomotoriska störningar. Övergående ischemiska attacker inkluderar också plötsligt utvecklande av övergående synnedsättning på ena ögat (typiskt för retinal artäremboli), synnedsättning på ett öga i kombination med kontralateral hemipares (alternerande optopyramidalt syndrom, patognomoniskt för lesioner i halspulsådern).
Hypertensiva cerebrala kriser är akut utvecklande störningar i cerebral hemodynamik som ett resultat av ett sammanbrott i autoreglering med utveckling av cerebralt ödem, som åtföljs av cerebrala och fokala symtom som försvinner inom en dag. I patogenesen av hypertensiva cerebrala kriser ges huvudplatsen till en ökning av venöst och intrakraniellt tryck, skada på blod-hjärnbarriären med tillgång till det extracellulära utrymmet rik på protein vätskor. Vasogent cerebralt ödem utvecklas.
I den kliniska bilden kommer cerebrala symtom i förgrunden under utvecklingen av en hypertensiv cerebral kris: en skarp huvudvärk, lokaliserad huvudsakligen i occipital eller parietal-temporal region, en förändring i medvetandet i form av bedövning, förvirring, psykomotorisk agitation. Ibland är en kortvarig medvetslöshet möjlig. I enskilda fall meningeala symtom uppträder. Ofta, på höjden av huvudvärken, förekommer illamående, kräkningar, ganska ofta - yrsel, vanligtvis av systemisk natur. Mot denna bakgrund kan fokala symtom av varierande svårighetsgrad fastställas.
Med övergående störningar i cerebral cirkulation finns det inga akuta förändringar i hjärnans substans under datoriserad och magnetisk resonanstomografi.
hjärnslag
En cerebral stroke är en akut cirkulationsstörning i hjärnan med utveckling av ihållande symtom på skador på det centrala nervsystemet orsakade av en hjärtinfarkt (akut cerebrovaskulär olycka av ischemisk typ, ischemisk stroke) eller blödning i märgen eller i subthecal utrymme (akut cerebrovaskulär olycka av hemorragisk typ , hemorragisk stroke). I strukturen av stroke dominerar den ischemiska typen (80 %) klart över den blödande typen (20 %).
Litet slag. Det utvecklas akut, kännetecknas av utvecklingen av fokala och cerebrala symtom, som bör stoppas helt på bakgrund av terapi eller utan det inom 3 veckor. (21 dagar). På datortomografi eller magnetisk resonanstomografi avslöjar ofta inga akuta skador Hjärnvävnad. Diagnosen en liten stroke är retrospektiv.
Ischemisk stroke. Ischemisk stroke (akut cerebrovaskulär olycka av ischemisk typ) är en akut hjärnskada som har utvecklats till följd av otillräcklig tillförsel av hjärnvävnad med syre och metaboliska substrat. Ischemisk stroke har alltid ansetts vara en sjukdom hos äldre och gammal ålder Debuten av en stroke före 50 års ålder är dock inte ovanligt.
Med ischemisk stroke dör 30 % av patienterna under den första månaden och cirka 20 % fler i slutet av året. Mer än 60 % av patienterna som har haft en cerebral stroke förblir funktionshindrade och behöver medicinskt och socialt stöd till slutet av sina liv, och arbetsaktivitet kan inte returnera mer än 15%.
Debuten av en stroke förstås som de första kliniska manifestationerna (neurologiska symtom) av akut cerebrovaskulär olycka.
Följande perioder av ischemisk stroke särskiljs:
– den mest akuta perioden – upp till 2–5 dagar efter sjukdomsdebut;
- akut period - från 2–5 till 21 dagar;
– tidig återhämtningstid – från 21 dagar till 6 månader;
- sen återhämtningstid - från 6 månader. upp till 2 år;
- punkt kvarvarande effekter– efter 2 år.
När ett nytt ischemiskt fokus uppträder i samma pool (området för blodtillförsel till huvudkärlet), diagnostiseras cerebrovaskulära olyckor inom 28 dagar efter början av en stroke, diagnostiseras en återkommande stroke, i mer sena datum- upprepad stroke.
I den kliniska bilden av ischemisk stroke råder som regel fokala neurologiska symtom, även om det i vissa fall kan debutera med huvudvärk, kräkningar, medvetslöshet och epileptiska anfall. Karaktären och svårighetsgraden av fokala symtom beror på poolen av artären som är avstängd, tillståndet för den kollaterala cirkulationen och djupet av den ischemiska lesionen.
Tilltäppning av den inre halspulsådern kan visa sig som monokulär synnedsättning på sidan av ocklusion (på grund av nedsatt blodcirkulation i ögonartären) i kombination med kontralateral hemipares eller hemiplegi (alternerande optopyramidsyndrom), hemihypestesi; afasi med skada på den dominerande hemisfären; anosognosia, autopagnosia med skada på den subdominanta hemisfären; blick pares; möjlig utveckling av hemianopi.
Tilltäppning av den mellersta cerebrala artären, beroende på dess grad och lokalisering (fig. 84, 85), yttrar sig i olika kliniska symtom. Fullständig blockering av stammen till den plats där de djupa grenarna har sitt ursprung orsakar omfattande skador och visar sig genom en djupgående försämring av medvetandet upp till koma, hemipares eller hemiplegi (ofta av brachiofacial typ), hemianestesi, blickpares, hemianopsi, afasi (med skada på den dominanta hemisfären), anosognosi och autotopagnosia (med skada på den subdominanta hemisfären).
Tilltäppning av den främre cerebrala artären visas följande symtom: hemiplegi eller hemipares med en primär lesion i benet, en signifikant ökning av muskeltonus, djupa reflexer, utseendet av en gripreflex; hemihypesthesia med en övervägande kränkning av känslighet på benet; motorisk afasi, vanligtvis övergående, med skada på den dominanta hemisfären. Med skador på de främre delarna av den limbiska regionen och hypotalamus utvecklas störningar i psyket, minnet och känslorna. Kanske ett brott mot samordning av typen av astasia-abasia.
Ris. 84. Magnetisk resonanstomografi av hjärnan, T2-vägd bild. Postischemiska förändringar i hjärnsubstansen i de högra frontala, temporala och parietalloberna - konsekvenserna av ischemisk stroke i bassängen i den högra mellersta cerebrala artären
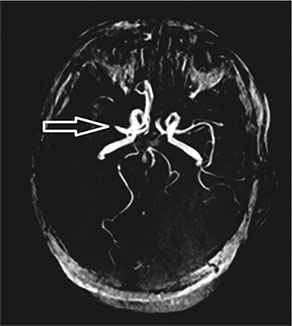
Ris. 85. Icke-kontrast tredimensionell tid-of-flight magnetisk resonans angiografi av cerebrala kärl. Frånvaro av en MP-signal från blodflödet i regionen av M1-segmentet i den högra mellersta cerebrala artären och dess distala delar - trombos i den mellersta cerebrala artären
Ocklusion vertebral artär leder till utvecklingen av ett syndrom, vars struktur bestäms av graden av involvering av dess olika grenar. Oftast beror symtomen på skador förlängda märgen, cerebellär infarkt eller ryggrad. Skador på hjärnstammen leder till utvecklingen av olika alternerande syndrom. Möjligheterna till kollateralt blodflöde är optimala med ocklusion av den extrakraniella regionen. I detta fall är kollateralt blodflöde möjligt från den motsatta vertebrala artären, grenar av den yttre halspulsåden och subklavian artärer. Med intrakraniell ocklusion är kompensationsmöjligheterna begränsade och djupet av lesionen är allvarligare.
Tilltäppning av basilarartären kännetecknas av utvecklingen av bilaterala fokala symtom. Omfattande ocklusion av basilarartären är särskilt svår kurs och leder till utvecklingen av en hjärtinfarkt som sprider sig till båda halvorna av bron, med skador på corticonuclear och cortical-spinal tracts. Kliniskt manifesteras det av utvecklingen av det "inlåsta" syndromet (det "inlåsta" syndromet). En sådan hjärtinfarkt kännetecknas av förlusten av alla motoriska funktioner(Tetraplegi i kombination med pseudobulbar syndrom) medan patienten endast upprätthåller individuella rörelser, oftast ögongloberna, medan patienten är vid medvetande.
Tilltäppning av den bakre cerebrala artären leder till utvecklingen av homonym hemianopi (ofta med central vision), visuell agnosi (med skada på de yttre delarna av den dominanta hemisfären), minnesförsämring (med skada på den bakre limbiska regionen i de mediobasala regionerna tinningloben); alexia, mild sensorisk eller amnestisk afasi (med skada på den temporala regionen av den dominerande hemisfären); talamus Dejerine-Roussy syndrom (hemianestesi, spontan smärta, hyperpati, "talamisk arm", hemiataxi, pseudoatetos); hemiplegi; pares av uppåtgående blick pupillsjukdomar; grov tremor. Nederlaget för båda bakre cerebrala artärerna leder till utvecklingen av kortikal blindhet genom perioden med "tunnelsyn".
Hemorragisk stroke- detta är en intrakraniell blödning till följd av bristning av patologiskt förändrade kärl i hjärnan (Fig. 86, 87). Relevansen av hemorragisk stroke förknippas främst med hög nivå dödlighet (upp till 80%). Beroende på hematomets lokalisering särskiljs parenkymala, subaraknoidala, ventrikulära, parenkymala-subaraknoidala, parenkymala-ventrikulära blödningar.
Mest vanlig orsak hemorragisk stroke är arteriell hypertoni i kombination med aterosklerotiska lesioner i hjärnans artärer (cirka 70% av fallen). På andra plats när det gäller frekvens är fall av blödning som utvecklats mot bakgrund av arteriell hypertoni utan aterosklerotiska lesioner i hjärnans artärer (cirka 15% av fallen). Ruptur av ett aneurysm är orsaken till blödning i cirka 10 % av fallen.
I patogenesen av blödningar vid arteriell hypertoni ledande roll spela hypertensiva kriser, vilket resulterar i morfologiska förändringar intracerebrala kärl och kränkning av deras integritet. Som regel är dessa bara revor i väggen med bildandet av miliära aneurysmer, mindre ofta - fullständiga pauser. Aterosklerotiska förändringar i artärerna utan arteriell hypertoni leder inte till blödningar.
Hemorragiska stroke inkluderar också spontana cerebrala hematom. De uppstår i ung ålder(20–30 år) hos praktiskt taget friska personer. Intracerebrala hematom är lokaliserade främst i den vita substansen. Orsaken till hematomutveckling är arteriovenösa missbildningar, som är en medfödd defekt. vaskulära systemet.
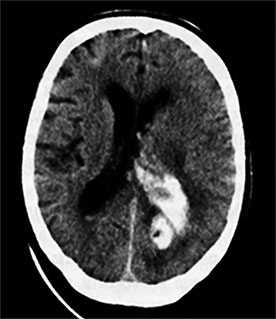
Ris. 86. Datortomografi av hjärnan. Hemorragisk stroke i vänster occipitala loben med ett genombrott av blod in i hjärnans ventrikulära system
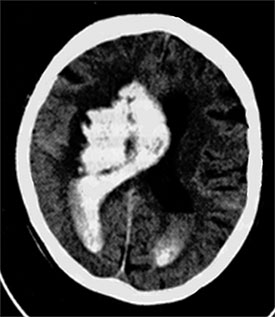
Ris. 87. Datortomografi av hjärnan. Omfattande hematom i högra hjärnhalvan med ett genombrott av blod i laterala ventriklar- parenkymal-ventrikulär blödning
Som regel utvecklas intrakraniell blödning plötsligt, mot bakgrund av fullständig hälsa. Mindre vanligt föregås det av huvudvärk, liknande en migränattack eller intrakraniell hypertoni, ibland uppstår epileptiska anfall. Blödning utvecklas ofta under dagen, under kraftig aktivitet föregås det ofta av tung fysisk ansträngning, psyko-emotionell stress.
akut form intracerebral blödning kliniskt debuterar som en koma med dysfunktion av vital viktiga system(kardiovaskulära och respiratoriska). Ofta förekommer upprepade kräkningar. Med ofullständig förlust av medvetande observeras psykomotorisk agitation. Uttalade vegetativa störningar är karakteristiska: hyperemi (ibland blekhet) i huden i ansiktet, halsen, riklig svettning, akrocyanos. Pulsspänd, sällsynt. Blodtrycket kan nå mycket höga siffror, vara ihållande och svårt att korrigera mediciner, vilket är ett dåligt prognostiskt tecken. Redan den första dagen kan central hypertermi upp till 41 ° C utvecklas. Cirka 80 % av patienterna dör den första dagen. Subakut form observeras hos 25 % av patienterna och kännetecknas av en mindre snabb utveckling av neurologiska symtom. kronisk kurs hemorragisk stroke förekommer hos 10% av patienterna med laterala hematom. Denna form kännetecknas av en långsam (över flera veckor) ökning neurologiska symtom, sjukdomsförloppet är långsamt progressivt eller böljande, perioder av försämring ersätts av perioder av förbättring allmäntillstånd, som liknar förloppet av en hjärntumör. Även om man tror att kronisk kurs går mer gynnsamt, dödligheten når 60%.
Klinisk bild hemorragisk stroke består av cerebrala, fokala och meningeala symtom. Det vanligaste symtomet är hemiplegi, vanligtvis förknippat med central pares. härma muskler och språk. Vanligtvis är paretiska störningar i armen mer uttalade än i benet. Monoplegi är sällsynt. Tetraplegi observeras hos 10 % av patienterna. I detta fall börjar sjukdomen särskilt akut, utvecklas snabbt djup koma de flesta patienter dör. Obduktion avslöjar stora hematom med ett genombrott av blod i hjärnans ventriklar, förskjutning av stammen med intrång i foramen magnum. Samtidigt uppstår flera små sekundära blödningar i hjärnstammen. Under de första timmarna av blödning utvecklas muskelhypotoni i de förlamade extremiteterna, som därefter ersätts av muskulär hypertoni. En hjärnblödning kännetecknas av en paroxysmal ökning av muskeltonus, kallad hormetoni av S. N. Davidenkov. Hormetoniska kramper observeras med hemisfäriska blödningar med ett genombrott av blod in i hjärnans ventriklar. Det är möjligt att identifiera känselstörningar (oftast hemihypestesi) endast hos patienter med bevarat medvetande. Kramper observeras hos cirka 1 % av patienterna med intrakraniellt hematom. Meningeala symtom uppträder inom några timmar efter blödningen. Kernigs symptom bestäms med stor konstanthet, medan nackstelhet kan vara frånvarande.
subaraknoidal blödning
Subaraknoidal blödning utvecklas som ett resultat av skador på hjärnans kärl och (eller) dess membran i många sjukdomar: högt blodtryck och åderförkalkning, infektionssjukdomar, exo- och endogena förgiftningar, men i de flesta fall (50-60%) är orsaken till spontan subaraknoidal blödning aneurysm eller arteriovenösa missbildningar.
I klinisk kurs brustna aneurysmer delas in i tre perioder: pre-hemorragisk, hemorragisk, posthemorragisk.
Prehemorragisk period har ett antal funktioner som du bör vara uppmärksam på. Ungefär hälften av patienterna har följande kliniska manifestationer:
- lokal huvudvärk (särskilt i pannan, näsan och omloppsbanan), ofta strålande till ögongloben och hos vissa patienter i kombination med meningeala symtom som varar upp till 2-3 dagar;
- migränattacker (särskilt oftalmoplegiska och associerade) med en sen debut hos patienter äldre än 40 år;
- epileptiska anfall - primära generaliserade och partiella, som började utan synliga yttre orsak, särskilt hos patienter äldre än 35 år;
- attacker av icke-systemisk yrsel hos unga människor, som inte åtföljs av fluktuationer blodtryck;
- övergående (varar från flera timmar till flera dagar) fokala neurologiska symtom av okänt ursprung.
Hemorragisk period inkluderar de första tre veckorna efter bristningen av aneurysmet. Ett aneurysm brister plötsligt. Faktorerna som provocerar det är fysisk eller psyko-emotionell stress, alkoholförgiftning I vissa fall är det inte möjligt att fastställa en provocerande faktor.
Den kliniska bilden består av cerebrala, meningeala, i mindre utsträckning - fokala symtom i kombination med karaktäristiska förändringar sprit.
Av de cerebrala symtomen är den vanligaste och ihållande intensiv huvudvärk, som kan vara diffus eller lokal. I sista fallet den fokuserar främst på pannan, tinningen, nackknölen, ofta strålande till ögat, näsryggen. En svår huvudvärk varar vanligtvis de första 7–8 dagarna, mer sällan under 10–12 dagar. Huvudvärken är ihållande och svår att stoppa med analgetika. I framtiden avtar huvudvärken gradvis och försvinner helt i slutet av den tredje veckan. Vissa patienter upplever ihållande smärta i nacken och ryggraden på grund av irritation av ryggmärgens rötter genom utflöde av blod. Huvudvärk är ofta förknippad med illamående och kräkningar.
Kräkningar har en typisk karaktär av den så kallade "hjärnans"-kräkningar, det vill säga den utvecklas utan hänsyn till födointag och ger inte lindring. De flesta patienter har nedsatt medvetande olika varaktighet. Psykomotorisk agitation, allvarlig desorientering på plats, tid och själv, förvirring, minnesförlust beaktas karakteristiska symtom subaraknoidal blödning. Epileptiska anfall utvecklas ofta.
Meningeala symtom uppträder tidigt. Direkta meningeala symtom (stela nackmuskler, Kernig, Brudzinsky, etc.) detekteras hos 74 % av patienterna. Graden av deras svårighetsgrad kan vara olika. Oftare (86%) observeras indirekta tecken på irritation av hjärnhinnorna (hyperestesi av sinnesorganen, smärta vid slag av de zygomatiska bågarna, etc.).
Svårighetsgraden, frekvensen och arten av fokala neurologiska symtom bestäms i första hand av lokaliseringen och typen vaskulär patologi- sackulär aneurysm eller arteriovenös missbildning.
Fokala symtom vid brusten sackulär aneurysm representeras huvudsakligen av en isolerad lesion av rötterna. kranialnerver, För det första oculomotorisk nerv, som endast observeras när aneurysmen i den supraklinoida delen av den inre halspulsådern eller den bakre kommunicerande artären brister. Skador på hjärnans substans är okaraktäristisk för subaraknoidal blödning orsakad av aneurysmruptur, och uppträder endast i närvaro av samtidiga intracerebrala hematom eller ischemiska störningar (som ett resultat av utvecklingen av angiospasm). Hos patienter med aneurysmbrott och subaraknoidal blödningssyndrom observeras ofta hypotalamusskador, vilket leder till dysfunktion i hypotalamus-hypofys-binjuresystemet.
Övervägandet av nedsatt medvetande är typiskt för massiva subaraknoidala blödningar, oftare med bristning av en aneurysm i den främre kommunicerande artären. Isolerat meningealt syndrom observeras främst med begränsade basala och konvexitala blödningar. Kombinationen av meningeala symtom med fokala neurologiska symtom, som regel, observeras hos patienter med vaskulär ruptur av arteriovenös missbildning (67%) och mycket sällan - sackulär aneurysm (4%). Detekteringen av detta syndrom hos patienter med ett brustet sackulärt aneurysm indikerar utvecklingen av ischemiska foci på grund av regional angiospasm. Epileptisk syndrom observeras hos 18 % av patienterna med aneurysmruptur och endast hos 3 % av patienterna med arteriovenös missbildning.
Kliniska manifestationer av hypotalamusrubbningar representeras av en ökning av blodtrycket (upp till 240/110 mm Hg och över), takykardi, hypertermi, förändringar i andning enligt diencefalisk typ (ofta, mer än 40 per minut, korrekt andning), förekomsten av hyperglykemi och azotemi, utvecklingen av trofiska störningar, kännetecknade av uppkomsten av macerationer, som snabbt förvandlas till sår och liggsår, vilket kan uppstå både på typiska platser och i områden av huden som inte är utsatta för tryck. Den fortskridande allmänna utmattningen hos patienten noteras.
Ödet för en patient med en brusten intrakraniell aneurysm bestäms till stor del av närvaron och svårighetsgraden av arteriell angiospasm. Angiospasm utvecklas som ett resultat av skador på väggen, såväl som effekten av humorala faktorer som frigörs som ett resultat av kaskadreaktioner av organisk proteolys (katekolaminer, serotonin, prostaglandiner, fibrinnedbrytningsprodukter), vilket i synnerhet orsakar ihållande ödem i kärlvägg med förträngning av dess lumen. I området för angiospasm ökar vaskulärt motstånd kraftigt, perfusionstrycket minskar och cerebral ischemi utvecklas, vilket kan leda till allvarlig skada på hjärnvävnad och infarkt.
Stroke blandad typ
I de flesta fall är en blandad stroke en ischemisk stroke följt av hemorragisk transformation av det ischemiska fokuset ( intracerebral blödning). Behandlingstaktiken bestäms beroende på dominansen av den ischemiska eller hemorragiska komponenten av stroken.
| |
Introduktion
Akut cerebrovaskulär olycka (ACV) är den viktigaste medicinen socialt problem. Incidensen av stroke är 2,5 - 3 fall per 1000 invånare och år, dödlighet - 1 fall per 1000 invånare och år. Dödlighet i akut period stroke i Ryssland når 35%, ökar med 12-15% i slutet första året efter att ha drabbats av en stroke. Funktionshinder efter stroke rankas först bland alla orsaker till funktionshinder och är 3,2 per 10 000 invånare. tillbaka till jobbet 2 0% av personer som har haft en stroke, trots att en tredjedel av strokepatienterna är personer i arbetsför ålder. Således, i Ryssland, utvecklas stroke årligen hos 400-450 tusen människor, cirka 200 tusen av dem dör. Mer än 1 miljon överlevande stroke bor i landet, varav 8 0% av dem är inaktiverade . .
Dödligheten i landet av cerebrovaskulära sjukdomar är fortfarande bland de högsta i världen, det finns till och med en tendens till en viss ökning.
Även om 2/3 av stroke inträffar hos patienter äldre än 60 år, är akuta cerebrovaskulära olyckor ett betydande problem för personer i arbetsför ålder.
Trots att den avgörande rollen för att minska dödlighet och funktionshinder på grund av stroke tillhör bl.a. primär prevention, en betydande effekt i detta avseende är optimeringen av vårdsystemet för patienter med stroke, införandet av terapeutiska och diagnostiska standarder för dessa patienter, inklusive rehabiliteringsåtgärder och förebyggande av återkommande stroke.
Världshälsoorganisationens (WHO) europeiska regionalkontor tror att skapandet av ett modernt vårdsystem för patienter med stroke kommer att minska dödligheten under den första månaden av sjukdomen till nivå 2 0% och säkerställa oberoende i Vardagsliv 3 månader efter sjukdomsdebut, minst 7 0% av överlevande . .
Utvecklingen och implementeringen av gemensamma principer för hantering av patienter med akut cerebrovaskulär olycka bör bidra till att optimera det diagnostiska tillvägagångssättet och valet av terapeutiska åtgärder för att säkerställa det bästa resultatet av sjukdomen.
Således, för att förbättra kvaliteten på hanteringen av patienter med stroke med hjälp av den senaste tekniken, tekniker för att säkerställa det bästa resultatet av sjukdomen, är det nödvändigt att analysera effektiviteten av vården och rehabiliteringen av patienter med stroke.
Relevansen av det valda ämnet ligger i det faktum att stroke är en av de vanligaste och farligaste sjukdomarna vad gäller förlopp och resultat.
Studieobjekt: statistiska data om funktionerna i vård och behandling av patienter med akut kränkning cerebral cirkulation.
Syftet med kursarbetet är att analysera effektiviteten av vård och rehabilitering av patienter med stroke. Utifrån syftet med kursarbetet kan följande uppgifter urskiljas:
1)Ge begreppet etiologi för akut cerebrovaskulär olycka.
)Tänk på klassificeringen och kliniken av sjukdomen.
)Att studera metoder för diagnos, vård, behandling och rehabilitering av patienter som genomgått stroke.
)Ge en kort beskrivning av det kärlcentrum på Komi Republican Hospital.
)Att analysera effektiviteten av vård och rehabilitering av patienter med akut cerebrovaskulär olycka.
1. Teoretisk del
1.1 Definition, etiologi för akut cerebrovaskulär olycka
Akuta störningar i cerebral cirkulation (ACC) - patologiskt tillstånd utvecklats som ett resultat av cerebral ischemi eller intrakraniell blödning representerad av fokal neurologisk och / eller cerebrala störningar.
CVD inkluderar följande störningar:
Ischemisk stroke, eller hjärninfarkt - en kritisk kränkning av blodtillförseln till en del av hjärnan, vilket leder till döden (hjärtinfarkt) nervvävnad.
Cerebral blödning, eller hemorragisk stroke, är förknippad med bristning av hjärnkärl och efterföljande blödning. Beroende på lokaliseringen särskiljs intrakraniell och subaraknoidal blödning - under och ovanför hjärnhinnorna. .
Predisponerande faktorer för förekomsten av stroke är: kärlsjukdomar (ateroskleros, aneurysmer, vaskulit och andra), samt störningar i hjärtat och vissa blodsjukdomar. Nikotinberoende, övervikt, arteriell hypertoni och ett antal andra faktorer ökar risken för akuta störningar i cerebral cirkulation.
CVA kan påverka både små och stora delar av hjärnan, beroende på storleken på det drabbade kärlet. Manifestationer beror på volymen och platsen för det skadade området.
Diagnos utförs med hänsyn till svårighetsgraden och kombinationen av vissa symtom, samt med hjälp av metoderna för magnetisk resonans och datortomografi.
Framgången för behandlingen av akuta störningar i cerebral cirkulation beror mycket på den tid som förflutit mellan uppkomsten av de första symtomen och behandlingens början. . .
För närvarande finns det flera klassificeringar av cerebrala cirkulationsstörningar.
Orsaker till akuta störningar i cerebral cirkulation
· Cerebral ocklusion, primär trombotisk eller på grund av emboli från en avlägsen källa i:
ateroskleros; förekomsten av blodproppar i hjärtats håligheter (med förmaksflimmer, valvulära defekter); infektiös endokardit; vaskulit; leukemi; polycytemi, etc.
· Ruptur av ett cerebralt kärl och utvecklingen av intracerebral och / eller subaraknoidal blödning med:
arteriell hypertoni; intrakraniell aneurysm; arteriovenös missbildning; cerebral amyloidangiopati; användning av antikoagulantia eller trombolytika; sjukdomar förknippade med hemorragiskt syndrom och så vidare.
· Avbrott i processerna för självreglering av blodtillförseln till hjärnan (långvarig spasm, pares eller förlamning av blodkärl).
1.2 Klassificering, klinik, diagnos av sjukdomen
cerebral cirkulation medicinsk sjukdom
Enligt klassificeringen av N.K. Bogolepov, två typer av cerebrovaskulära olyckor särskiljs - akuta och kroniska. TILL akut insufficiens cerebral cirkulation inkluderar: paroxysmer, kriser och stroke (hemorragisk och ischemisk) och subaraknoidala blödningar . .
I sin tur klassificeras stroke enligt arten av förändringarna som sker i hjärnan i:
a) hemorragisk stroke (bristning av kärlet och blödning in i hjärnans substans och under hjärnans membran);
) ischemisk stroke (blockering av kärlet), vilket kan vara:
a) trombotisk;
b) embolisk;
c) icke-trombotisk.
Trombotisk och embolisk utvecklas som ett resultat av fullständig blockering av det extra - eller intrakraniella kärlet, vilket kan bero på trombos eller emboli, utplåning av kärlet med en aterosklerotisk plack. Icke-trombotisk stroke är en stroke som inträffar i frånvaro av fullständig ocklusion av kärlet, detta tillstånd inträffar oftast med aterosklerotisk skada på kärlet i denna ocklusion, angiopastiskt tillstånd, slingrande blodkärl och cerebrovaskulär insufficiens.
Det kan också finnas blandade former av stroke - en kombination av hemorragiska och ischemiska foci. Beroende på svårighetsgraden av ischemisk stroke kan de delas in i två:
) måttlig- stroke utan kliniska manifestationer cerebralt ödem, utan nedsatt medvetande, medan fokala symtom på hjärnan råder i den kliniska bilden av patologin;
) svår stroke - manifesteras av svåra hjärnsymtom med medvetslöshet, undersökningen visar tecken på hjärnödem, vegetativt-trofiska störningar, svåra fokala symtom, ofta med dislokationsmanifestationer (inklämning av hjärnformationer i foramen magnum och / eller en antydan till lillhjärnan). Beroende på varaktigheten av uppkomsten av tecken på neurologiska störningar och svårighetsgraden av tillståndet är ischemisk stroke uppdelad enligt följande.
Övergående störningar i cerebral cirkulation är akuta störningar i cerebral cirkulation, som manifesteras av fokala eller cerebrala symtom och varar cirka 24 timmar.
. "Liten stroke" (reversibelt neurologiskt underskott) - åtföljd av återställande av försämrade funktioner under de första 3 veckorna av sjukdomen. .
Massiv stroke, där fokala neurologiska symtom kvarstår i mer än tre veckor.
Hemorragisk stroke hänvisar till blödning in i hjärnans substans eller under dess membran - detta är den så kallade subaraknoidala blödningen. Ibland finns det en kombination av dessa två typer av stroke.
) övergående störningar i cerebral cirkulation;
a) hjärninfarkt;
) hjärnblödning;
) cerebral emboli;
) subaraknoidal blödning.
Klinik.
DStroke kännetecknas av både fokala och cerebrala symtom. Fokala symtom bestäms av en kränkning eller förlust av vissa neurologiska funktioner, beroende på lesionen. Dessa kan vara förlamningar och pareser, förlust av känslighet, talstörningar m.m. . .
Cerebrala symtom inkluderar huvudvärk, kramper, medvetslöshet, illamående och kräkningar. När hjärnhinnorna är irriterade uppträder meningeala symtom (stelhet nackmuskler, Kernigs tecken). Allvarlighetsgrad neurologiska störningar beror på platsen och typen av stroke, djupet och omfattningen av hjärnvävnadsskadan. Med en övergående ischemisk attack utvecklas fokala symtom plötsligt, men går helt tillbaka inom 10–20 minuter från debuten. Vid ischemiska stroke är cerebrala symtom milda eller kan saknas. Vid hemorragisk stroke är cerebrala symtom (huvudvärk, kräkningar, epileptiska anfall) mycket karakteristiska. Dessutom ökar fokala symtom samtidigt snabbt och därefter bildas en grov neurologisk defekt.
Om stroke inträffade i poolen halspulsåder, och hjärnhalvorna påverkades, detta manifesteras av följande kliniska bild. Kännetecknas av hemipares och hemiplegi (på ena sidan av kroppen). Det förekommer också känsliga störningar. Möjlig synförlust på ett öga eller förträngning av perifera synfält. Afasi, apraxi (brott mot målmedvetna rörelser), brott mot kroppsschemat är inte ovanliga . .
Om stroke uppstår i vertebrobasilarbassängen utvecklar patienten yrsel, försämrad koordination av rörelser och balans. Motoriska och sensoriska störningar är möjliga, vilka är bilaterala. Förträngning och förlust av fält avslöjas också. perifert syn kan vara diplopi. Det finns pseudobulbar störning (nedsatt sväljning). Med spontan subaraknoidal blödning uppstår en skarp, oförklarlig, olidlig huvudvärk, som åtföljs av symptom på irritation av hjärnhinnorna.
1.3 Vård, rehabilitering och förebyggande av komplikationer av akut cerebrovaskulär olycka
Skapandet av ett adekvat vårdsystem för patienter med stroke, enligt WHO:s expertuppskattningar, kan minska dödligheten och säkerställa oberoende i vardagen 3 månader efter dess debut . .
Den huvudsakliga uppmärksamheten bör ägnas åt de aktiviteter som utförs under de första 7-10 dagarna efter stroke, eftersom resultatet av sjukdomen och livskvaliteten för patienter som har haft en stroke till stor del beror på dem.
Akuta åtgärder hemma och sjukhusvistelse.
Före intagning på sjukhus av akutläkare och andra medicinska arbetare hemma och / eller nödåtgärder vidtas i bilen för att stoppa blödningar och kontrollera svullnad i hjärnan.
En patient med stroke behöver absolut vila, hans position i sängen är på ryggen med en upphöjd huvudände av sängen. En syster eller en sjuksköterska bör ta bort proteser (om sådana finns) från patientens mun, sätta en ispåse på patientens huvud och sätta en värmedyna på patientens ben.
Patienter med akut stroke bör läggas in på sjukhus, eftersom under de första timmarna av en stroke kan olika livshotande tillstånd utvecklas som kan förutsägas, förebyggas och ges hjälp om de utvecklar:
hinder luftvägar Och andningssvikt;
sväljningsstörningar som leder till aspiration, uttorkning och svält;
konvulsiva anfall;
tromboembolism lungartären;
infektioner . .
Sjukhusinläggning i första 1-3 h efter sjukdomsuppkomsten är optimal, även om rimlig behandling är effektiv i en senare period. En kontraindikation för sjukhusvistelse kan endast vara patientens agonala tillstånd.
Bästa alternativetär sjukhusvistelse av patienter i multidisciplinärt sjukhus, som har förmågan att utföra datortomografi (CT) eller magnetisk resonanstomografi (MRI) och angiografi, såväl som angiografi - neurologisk avdelning med en intensivvårdsavdelning och en intensivvårdsavdelning med dedikerade sängar och utbildad personal för att hantera dessa patienter. Ett oumbärligt villkor är närvaron på sjukhuset av en neurokirurgisk avdelning eller ett team av neurokirurger, eftersom ungefär en tredjedel av patienterna behöver konsultation eller denna typ av behandling. specialiserad vård. Att vistas på sådana kliniker förbättrar avsevärt resultaten av stroke och effektiviteten av efterföljande rehabilitering.
En oumbärlig förutsättning för vården av patienter med stroke är den höga professionaliteten hos mitten vårdpersonal.
Dess funktioner inkluderar:
dynamisk övervakning av andningsfunktioner, blodtryck, hjärtfrekvens, sväljning, bäckenfunktioner och psyko-emotionellt tillstånd;
fixering och akutvård möjlig bieffekter mediciner;
tillhandahållande och underhåll av grundläggande fysiologiska behov och självbetjäning;
upprepning med patienter av de färdigheter de fått i sjukgymnastikövningar, arbetsterapi och logopedövningar;
sanitärt-pedagogiskt arbete med patienten och hans familjemedlemmar.
Omedelbart arrangemang för antagning.
Brådskande åtgärder vid antagning består av:
) bedömning av syresättningens tillräcklighet, blodtrycksnivåer, närvaro eller frånvaro av anfall;
) neurologisk undersökning;
) uppfyller det erforderliga minimumet laboratorieforskning;
) CT eller MRT med efterföljande val av behandlingstaktik;
) lösa frågan om patientens vistelseort.
Tillhandahållande av syresättning utförs genom att ställa in luftkanalen och rengöra luftvägarna, och om så är indicerat, genom att förflytta patienten till konstgjord ventilation lungor (IVL). Indikationer för att starta IVL är:
PaO2 55 mmHg Konst. och under.
vital kapacitet lungor (VC) mindre än 12 ml per 1 kg kroppsvikt.
Kliniska kriterier: takypné 35-40 i 1 min, ökande cyanos, arteriell dystoni.
Det är inte vanligt att sänka blodtrycket (BP) om det inte överstiger 160-170 mmHg Konst. för systolisk och 100-110 mmHg Konst. för diastoliskt tryck. Antihypertensiv terapi utförs med små doser av betablockerare eller ACE-blockerare, som inte orsakar signifikanta förändringar i autoregleringen av cerebralt blodflöde. Samtidigt sänks blodtrycket med cirka 15-2 0% av initiala värden.
Med kortikala-subkortikala foci och ett genombrott av blod i kammarsystemet observeras ofta kramper. Att koppa dem är nödvändigt, för all del. För detta ändamål används Relanium administrerat intravenöst. I allvarliga fall använd natriumtiopental. Vidare, hos sådana patienter, är det nödvändigt att omedelbart påbörja profylaktisk administrering av långtidsverkande antikonvulsiva medel.
Den neurologiska undersökningen av patienten vid inläggningen bör vara kort och innefatta en bedömning av vakenhetsnivån, tillståndet för stamfunktioner, motorik och om möjligt sensorisk sfär, tal.
Därefter utförs de nödvändiga minsta diagnostiska testerna: EKG, blodsocker, plasmaelektrolyter, blodgaser, osmolaritet, hematokrit, fibrinogen, aktiverad partiell tromboplastintid, urea och kreatininnivåer, allmän analys blod med trombocytantal, röntgen av organ bröst.
Omedelbart efter detta görs CT eller MRI av hjärnan och frågan om behandlingstaktik avgörs. Om tecken på hjärnblödning upptäcks på CT och dess volym och lokalisering bedöms, diskuteras frågan om lämpligheten av kirurgiskt ingrepp tillsammans med neurokirurger. Vid hjärtinfarkt rekommenderas panarteriografi av huvudets huvudartärer eller arteriografi på sidan av hjärnskadan (om man misstänker en blockering av kärlet). Identifiering av ocklusion av artärerna som försörjer hjärnan kräver ett beslut om trombolytisk terapi. Detektering av blod i subaraknoidalrummet på CT indikerar ofta möjligheten av subaraknoidal blödning. I dessa fall bör möjligheten till angiografi diskuteras för att fastställa aneurysmets lokalisering, storlek och besluta om operationen. I tveksamma fall kan det utföras lumbalpunktion. (7.s. 32.)
5. Därefter avgörs frågan om patientens vistelseort på kliniken. Indikationer för vistelse på intensivvårdsavdelning och intensivvårdsavdelning är: en förändrad vakenhetsnivå (från mild dvala till koma), symtom som tyder på tecken på hjärnstambråck, allvarliga kränkningar av vital viktiga funktioner, homeostas, dekompenserad kardiopulmonell, renal, endokrin patologi. I alla andra fall sker inläggning på angioneurologiska avdelningar med intensivvårdsavdelningar.
Korrekt skötsel för patienter i den akuta perioden av en stroke är av extrem vikt, eftersom det hjälper till att förhindra komplikationer i samband med nedsatt cerebral cirkulation. Dessa komplikationer kan leda till försämring av tillståndet och dåligt utfall av sjukdomen om de inte förhindras. Faktum är att störningar i hjärnan på grund av en stroke, tillsammans med en påtvingad lång vistelse i sängen, med dålig vård, kan leda till lunginflammation, liggsår, muskelkontrakturer, tromboflebit. Dessa komplikationer kan framgångsrikt undvikas om patienten själv och hans anhöriga korrekt följer rekommendationerna för vård.
I flera dagar måste patienten vara inne horisontellt läge med lätt upphöjda ben. En betoning läggs under fötterna. Om ett ben är förlamat, så läggs det ner i enlighet med detta.
Många komplikationer beror på orörlighet. Elastiska strumpor används för att förhindra lungemboli (blockering av blodproppar från benens kärl). . .
Under de första dagarna ligger patienten på strikt sängläge. Om patientens tillstånd är allvarligt, kan patienten ordineras en lång sängstöd.
Förebyggande av liggsår.
Vid vård av patienter med förlamning betydelse har trycksårsprevention. Liggsår utvecklas särskilt snabbt hos förlamade patienter med känselstörningar.
Mest effektiv metod förebyggande av liggsår - frekvent (var 2-3 h) ändra positionen för patienten i sängen. På natten är det lämpligt att lägga patienten på magen, placera under knäskålar bomull-gauze cirklar, och under smalbenen - mjuka kuddar; fötterna ska hänga ner. I denna position utvecklas vanligtvis inte liggsår.
Förebyggande av kontrakturer.
Strokepatienter behöver Special vård syftar bland annat till att förebygga kontrakturer. Kontraktur - en ihållande begränsning av rörligheten i leden - uppstår hos en patient efter en stroke på grund av en kraftig ökning av muskeltonus. Ihållande kontrakturer förhindrar ytterligare återhämtning motoriska funktioner.
Förebyggande av kontrakturer inkluderar: att ge kroppen en speciell position, träningsterapi, massage.
Alla dessa åtgärder är enkla och tillgängliga för patientens vårdgivare. Allt du behöver är en konsultation med en läkare och en kort utbildning.
Patientens position i sängen.
Efter en stroke ökar muskeltonus på den förlamade sidan. Eftersom musklerna som sträcker ut benet och böjer armen är starkare än antagonistmusklerna, om de lämnas obehandlade, kan en stabil position gradvis bildas när armen böjs i armbåge och hand och trycks mot kroppen, och benet, p.g.a. dess oböjda position, tvingas beskriva en halvcirkel under gång som gör rörelse svår.
För att förhindra utvecklingen av en sådan hållning placeras patientens förlamade arm periodvis med abduktion och förlängning i armbågen och handledsleder, och benet - med böjning i höft, knä och ankelleder. .
Det är nödvändigt att om möjligt minska den tid som patienten spenderar på ryggen, eftersom denna position bidrar till utvecklingen av ökad muskeltonus och liggsår. En patient med hemiplegi (ensidig förlamning) ska placeras på magen eller sidan.
Många patienter tycker om att ligga på sin förlamade sida. Detta är inte kontraindicerat. I det här fallet ska huvudet lutas lätt nedåt och den förlamade armen sträckas framåt i rät vinkel mot kroppen och vänd handflatan uppåt. Den friska armen kan ligga på sidan eller dras bakåt, men inte framåt, för att undvika översträckning av musklerna på den förlamade sidan. En kudde läggs under ett friskt ben, böjt i höft- och knäleder. Det förlamade benet är förlängt vid höften och lätt böjt vid knäled.
I ryggläge tas den förlamade armen åt sidan och oböjd in armbåge, och borsten vänds uppåt. Benet på samma sida är lätt böjt i knäleden och en rulle placeras under det. Foten placeras i ett mellanläge mellan flexion och extension och stöds med en mjuk rulle eller lutad mot sänggaveln.
Patientens position ändras var 2-3 h. När patientens allmänna tillstånd förbättras och blodtrycksindikatorerna blir mer stabila, lärs patienten att självständigt byta position i sängen. För att förhindra utveckling av kontrakturer bör patienten sättas i sängen så snart som möjligt (med läkarens tillstånd). I det här fallet ska ryggen vara rak (lägg kuddar på den), och benen ska böjas in höftled i en vinkel av 90o. Långvarig vistelse av patienten i liggande ställning med upphöjd huvudände bör undvikas, eftersom detta bidrar till ökad muskeltonus. . .
Fysioterapi.
Används även för att förhindra kontrakturer. motion(passiv) från de första sjukdagarna. massageteknik och fysioterapiövningar anhöriga eller andra vårdgivare kan utbildas. Låt oss bara peka på några principer:
Passiva övningar (påverkan på patientens muskler av en annan person) börjar vid 3-4 -dag, inklusive fullständig frånvaro av rörelse på den drabbade sidan.
Endast under den akuta perioden små leder för att inte orsaka betydande förändringar i blodtrycket; i mer sen period, med stabila blodtrycksindikatorer, börjar terapeutiska övningar med stora leder och går sedan vidare till mindre, vilket förhindrar en ökning av muskeltonus och bildandet av kontrakturer.
Aktiva rörelser utförs först och främst med en frisk lem. Samtidigt bidrar den mentala upprepningen av övningar med en förlamad arm eller ben (den så kallade ideomotoriska gymnastiken) till uppkomsten av aktiva rörelser. Med grov pares börjar aktiv gymnastik med statiska övningar.
Specialgymnastik växla med andningsövningar. Andning påverkar lemmarnas muskeltonus: vid inandning ökar tonen i extremiteterna, medan man andas ut minskar den.
Gymnastik ägnas åt en kort tid (15-2 0 min) flera gånger om dagen (var 3-4 h).
Alla rörelser utförs smidigt, utan smärta, eftersom plötsliga rörelser och smärta leder till ökad muskeltonus. Efter 3-4 veckor. från början av sjukdomen, med hänsyn till det allmänna tillståndet, fortsätter de till återställandet av gångfärdigheter. Denna uppsättning övningar utförs också i en viss sekvens (först, imitation av att gå, i liggande position, sedan i sittande läge, lära sig att överföra kroppens vikt från ett ben till ett annat i stående position, sedan kliver in plats etc.).
För att bli mer framgångsrik i att hjälpa anhöriga och andra vårdare av sjuka är det nödvändigt att bli godkänd kort kurs träna eller få nödvändiga rekommendationer från en läkare eller metodolog för träningsterapi.
Massage under rehabiliteringsperioden för patienter efter en stroke syftar till att normalisera muskeltonus på den drabbade sidan. Därför, för att slappna av muskler med ökad tonus, utförs lätt strykning och tvärtom, för att aktivera muskler med minskad eller oförändrad tonus, utförs lätt knådning.
På grund av behovet av massage länge sedan, anhöriga till patienten bör utbildas i speciella tekniker och komplex för en mer fullständig och framgångsrik återställande av motorisk funktion. Första året och speciellt de första 6 månad är tiden för verklig återhämtning av rörelser, och det bör inte missas!
Matning.
Även med ett allvarligt tillstånd hos patienten börjar matningen med 1-2 -x dagar efter stroke.
Under den första matningen, ta reda på om patienten har en sväljereflex. För att göra detta, häll en tesked i munnen. kallt vatten och be att få sväljas. Om patienten lätt sväljer vatten och inte kvävs, fortsätt matningen med varm och flytande mat.
Patienter med ett klart sinne och utan att svälja dysfunktion får flytande mat (buljonger, fruktjuicer) under de första 2-3 dagarna, sedan mjuk eller mosad mat. Vid en partiell sväljningsstörning måste maten ges en grötig konsistens. Mat ska vara varm, välsmakande och kaloririk. Mata patienten försiktigt, med en liten sked, i små portioner, med pauser för vila. Det är nödvändigt att se till att mat inte kommer in i luftvägarna. Ibland vägrar patienter att äta eller dricka. Detta beteende är typiskt när vissa delar av hjärnan påverkas ( Frontallober, hypotalamus), ansvarig för aptit och törst. Psykologisk stress, kan depression också leda till aptitnedsättning. I det här fallet är det särskilt viktigt att lugna, stödja patienten, förklara för honom vikten bra näring.
Talstörningar som afasi uppstår ofta vid stroke. Samtidigt upplever patienterna svårigheter antingen med talåtergivning eller med att förstå tal. Ofta finns det svårigheter med att räkna, känna igen eller komma ihåg siffror eller datum.
Grova talstörningar, till och med mer än motoriska störningar, utesluter patienten från den vanliga umgängeskretsen, skapar en smärtsam känsla av isolering och ensamhet och stör hans anpassning. Talstörningar kan förvärra och upprätthålla depression, som utvecklas hos mer än hälften av de som överlever stroke och i sin tur avsevärt komplicerar rehabiliteringen av patienten, tar bort hans tilltro till framgång, lust och uthållighet för att övervinna motoriska, tal- och andra störningar. Återställning av talfunktioner kräver lång tid - ibland upp till 3-4 år. Därför bör den mest allvarliga uppmärksamheten ägnas åt bildandet i familjen av de korrekta kommunikationsförmågan med patienter med talstörningar.
Man måste komma ihåg att tal bara är en liten del av språket som ett medel för ömsesidig förståelse. Icke-verbal kommunikation(gester, ansiktsuttryck, beröring, pantomim) hjälper till att etablera kontakt med patienten. I de flesta vardagliga situationer kan du klara dig utan att förlita dig på tal.
Om verbal kommunikation med patienten bevaras i viss utsträckning, kommer följande rekommendationer att vara användbara:
Om patienten använder ovanligt ord eller ljud för att beteckna ett objekt, koncept eller uttryck för ens tankar (förutsatt att talförmågan inte återställs), kan man acceptera denna nya term eller ljud och använda den.
Att insistera på att patienten ska använda rätt term kan orsaka irritation eller ilska. Många patienter med afasi får snabbt kontakt med andra utan att förlita sig på tal. De uttrycker sina känslor med hjälp av gester, ljud, speciella ord.
Använd enkla, korta fraser när du talar. Du bör inte höja rösten medan du gör detta. Högt tal gör det ibland svårt att förstå.
Vissa patienter är lättare att kommunicera skriftligt. .
Fortsätter ämnet vård för patienter med stroke, bör det noteras att det är mycket viktigt Särskild uppmärksamhet ge hud, munhåla, innehåll sängkläder.
För att förhindra uppkomsten av kontrakturer av den drabbade lemmen är det nödvändigt att ge rätt position: armen abduceras, supineras, fingrarna är spridda, benet är utsträckt, foten är i dorsalflexionsposition.
8-10 dagar efter en stroke kan du försiktigt börja passiva terapeutiska övningar, efter 15-20 dagar - lätt massage.
Från den första dagen är det nödvändigt att mäta blodtrycket och registrera i observationsdagboken. Som nämnts ovan, under de första 10 dagarna, bör dess antal inte snabbt minskas om det inte är mycket högt. På arteriell hypotoni Blodtrycket, tvärtom, höjs till de "arbetssiffror" som är bekanta för patienten.
Nutrition för strokepatienter är baserad på principerna för kosten för högt blodtryck och åderförkalkning, de underliggande sjukdomarna vid stroke. I kosten måste du minska mängden animaliskt fett, kolhydrater (socker, sylt, kompotter, sylt, vitt bröd och bakverk), bordssalt. Maten måste vara rik på fiber, vitaminer, kalium och magnesiumsalter. Alla rätter tillagas utan salt, kött och fisk kokas, inte stekt . .
Om patienten är vid medvetande, matas han med en sked och endast flytande mat (flingor, kompotter, juice). Om patienten inte återfår medvetandet under en lång tid, så tar de till artificiell näring använder frekventa näringslavemang.
Åtgärder som syftar till att normalisera funktionen yttre andning och syresättning (rehabilitering av luftvägarna, installation av en luftkanal, trakeal intubation, vid behov, mekanisk ventilation).
2. Reglerfunktion av det kardiovaskulära systemet:
bibehålla blodtrycket med 1 0% över de siffror som patienten är anpassad till (vid blodtryckssänkande behandling är betablockerare att föredra, ACE-hämmare, blockerare kalciumkanaler, kl arteriell hypotoni- läkemedel som har en vasopressoreffekt (dopamin, alfa-adrenerga agonister) och volymersättande terapi (dextraner, färskfryst plasma i en grupp);
antiarytmisk terapi för hjärtarytmier;
med IHD (postinfarkt kardioskleros, angina pectoris) - antianginala läkemedel (nitrater);
läkemedel som förbättrar myokardiets pumpfunktion - hjärtglykosider, antioxidanter, optimerare av vävnadsenergimetabolism.
.Kontroll och reglering av homeostas, inklusive biokemiska konstanter (socker, urea, kreatinin, etc.), vatten-salt- och syra-basbalans.
Neuroskydd - komplex universella metoder skyddar hjärnan från strukturella skador - börjar kl prehospitalt skede(kan ha vissa egenskaper i olika undertyper av stroke).
.Åtgärder som syftar till att minska hjärnödem (har egenskaper beroende på slaganfallets karaktär).
.Åtgärder för förebyggande och behandling av somatiska komplikationer: lunginflammation, liggsår, uroinfektion, DIC, flebotrombos och lungemboli, kontrakturer m.m.
.Symtomatisk terapi, inklusive antikonvulsiva, psykotropa (med psykomotorisk agitation), muskelavslappnande medel, analgetika, etc.
Metoder för rehabilitering av patienter med stroke.
För rörelsestörningar:
1.Kinesioterapi, inklusive att lära sig gå.
.Hushållsrehabilitering, inklusive träning i egenvårdsfärdigheter (kan ingå i kinesioterapikursen).
.Elektrisk stimulering av den neuromuskulära apparaten.
.Kampen mot spasticitet, inklusive användning av muskelavslappnande medel (sirdalud, baklofen, mydocalm), termiska procedurer (paraffin, ozokeritapplikationer), selektiva eller akupressur.
Förebyggande av kontrakturer som uppstår mot bakgrund av trofiska förändringar i lederna efter stroke (artropatier), inklusive värmeterapi (applicering av paraffin, ozocerite), smärtstillande elektrofysioterapi (SMT, DD-strömmar, TENS, elektro- eller fonoforesläkemedel).
Ortopediska åtgärder: användning av skenor, speciella anordningar för promenader, ortopediska skor.
Med talstörningar: klasser med en logoped-afasiolog för att återställa tal, läsa, skriva, räkna.
Med centralt smärtsyndrom efter stroke: utnämning av antidepressiva medel (amitriptylin) och karbamazepin (tegretol, finlepsin) i en individuell dos.
neurotrofisk drogterapi.
Det är speciellt indicerat för talstörningar, kognitiva störningar, nedsatt psykisk och motorisk aktivitet:
Cerebrolysin 5 ml i.m. eller 10-15 ml i.v. dropp per 200 ml isotonisk lösning natriumklorid №2 0-30 dagligen 2-3 gånger under det första året,
Piracetam 2,4 - 4,8 g per dag i flera månader,
Semax 0,1% 2 droppar i varje näsgång 3-6 gånger om dagen i 2 månader.
Psykoterapi.
Delar av psykoterapi ingår i kinesioterapiklasser, i praktiken av en logoped-afasiolog, neurolog-rehabiliteringsläkare.
Ytterligare metoder för rehabilitering .
Biofeedback med elektrokymogramfeedback vid hemipares
Biofeedback med stabilogramfeedback för balans- och gångstörningar.
Akupunktur och/eller elektroakupunktur för muskelspasticitet och smärtsyndrom
Arbetsterapi i specialutrustade verkstäder
Psykoterapi utförs av en specialist psykoterapeut.
Några ytterligare metoder rehabilitering kan endast användas på specialiserade rehabiliteringscenter på grund av deras komplexitet, höga kostnader och brist på nödvändiga kvalificerade specialister.
2. Praktisk del
2.1 en kort beskrivning av GBUZ RK KRB
GBUZ RK "Komi Republican Hospital" (GBUZ RK KRB) grundades 1922. Det är en ledande multidisciplinär högkvalificerad statlig sjukvårdsinstitution i Republiken Komi. Grundaren av sjukhuset är hälsoministeriet i Republiken Kazakstan.
Kort beskrivning av NMK-avdelningen.
Den neurologiska avdelningen för behandling av patienter med akuta cirkulationsstörningar i hjärnan (avdelningen för NMK, ONMK) organiserades den 3 april 2009 på grundval av den statliga institutionen i Republiken Kazakstan "Komi Republican Hospital" för 30 bäddar. Från 2010-01-01 - för 60 bäddar, varav 12 vårdplatser på intensivvårdsavdelningen. Beläget på första våningen i byggnad I, bredvid receptionen.
Avdelningen utför följande uppgifter:
1. Tillhandahålla specialiserad sjukvård dygnet runt till patienter med cerebrala cirkulationsstörningar, för detta ändamål är följande involverade i arbetet:
CT rum,
skåp ultraljudsdiagnostik,
avdelning laboratoriediagnostik,
operationssal för akut kirurgiska ingrepp.
Utveckling och implementering i klinisk praxis moderna metoder diagnos och behandling av NMC, förebyggande av komplikationer.
Utveckling och införande av åtgärder som syftar till att förbättra kvaliteten på diagnostik- och behandlingsarbetet och minska sjukhusdödligheten i stroke.
Innehav arbeta med patienter och deras anhöriga för att förebygga och korrigera modifierbara riskfaktorer för kärlsjukdomar, hantering hälsosam livsstil liv.
Upprätthålla bokförings- och rapporteringsunderlag och tillhandahålla rapporter om avdelningens verksamhet på föreskrivet sätt, insamling av uppgifter till register, vars upprätthållande föreskrivs i lag.
Avdelningen verkar:
- kontor för chefen för det regionala vaskulära centret,
- avdelningschefens kontor
- personalrum,
- kontor för en logoped, psykolog,
- chefssköterskemottagning
- gymnasium,
- funktionellt diagnosrum,
- ultraljudsrum,
- fysioterapi rum,
- 3 behandlingsrum,
- 4 sjuksköterskor i tjänst,
- 24 kammare (2-3 personer),
- 2 personalrum,
- husmorskontor
- matsal, sanitetsanläggningar
Avdelningen är utrustad med tekniska medel i enlighet med standarden för att utrusta neurologavdelningen för behandling av cerebrovaskulära olyckor.
Tabell 2.1. Avdelningens nyckeltal
№Показатели2011 г.2012 г2013 г1Число поступивших больных1547163315732% выполнения плана по лечению больных118,1114,0109,43Сельские жители, прошедшие по отделению2592902974% сельских16,717,818,95Выписано больных1333160613486План по пролеченным больным127514067Умерло всего, из них: в отделении в ОРиТ185 173 12193 188 5213 205 88 Procent av dödlighet (avdelning / ICU + avdelning) 11,5 / 12.211.7 / 12.013.1 / 13.69 Genomsnittlig vistelse för patienten i sängen 13.913.513.910 Laboratorie. studier per 1 patient93,293,0104,111Sjukgymnastik per 1 patient8,25,911,112Funkts. undersökningar per 1 patient5,66,2613 träningsterapi per 1 patient11,712,410,614 Endoskopiska undersökningar0,50,50,615 Ultraljudsundersökningar3,64,73,216 + VHI + självfinansiering / liggdagar5/678/749/88
Vaskulär statistik KRB centrum.
Under 2013 minskade andelen av planen för behandling av patienter och uppgick till 109,4 % mot 114 2012 och 118,1 2011. Andelen sjukhusvistelser av landsbygdsbefolkningen på avdelningen ökade något - 18,9% (17,8 år 2012 och 16,7 år 2011). Den genomsnittliga vistelsen för en patient i en säng på avdelningen ligger kvar på samma nivå och är 13,9 (13,5 år 2012 och 13,9 år 2011). Det var en liten ökning av den totala dödligheten på avdelningen, inklusive ICU - 13,6 (12 år 2012 och 12,2 år 2011). noterade hög ränta laboratorietester per 1 patient - 104,1 (93,0 år 2012 och 92,3 år 2011). Funktionsforskning per patient - 6 (6,2 år 2012 och 5,6 år 2011). Antalet träningsterapienheter och fysioterapeutiska ingrepp var 10,6 respektive 11,2 (12,4 och 5,9 år 2012; 11,7 och 8,2 år 2011). Antalet ultraljudsundersökningar per 1 patient varierar - 3,2 (4,7 år 2012 och 3,6 år 2011).
Ris. 2.1. Könsförhållande bland inlagda patienter med misstänkt olika former akuta störningar i cerebral cirkulation
Som framgår av figur 2.1 var av alla inkommande patienter med misstänkta olika former av akuta cerebrovaskulära olyckor (totalt 1568 personer) 56,5 % (885 personer) kvinnor mot 58 % (940 personer) 2013 och 54,6 % (832 personer). 2012 män - 43,5 % (683 personer) mot 42 % (679 personer) 2013 och 45,4 % (692 personer) 2012.
Ris. 2.2. Fördelning av patienter med stroke beroende på typ av förlossning till avdelningen
Under 2013 levererades patienter i 70,6 % (793 personer) av fallen av ambulansteam mot 71,3 % (855 personer) 2012 och 79,9 % (773 personer) av fallen 2011. Uppmärksamhet uppmärksammas på den betydande ökningen av patienter som sökt sig till antagningsavdelning oberoende - 4,18 % 2013 mot 0,08 % 2012 och 0,2 % 2011.
Den ledande positionen i strukturen för stroke på avdelningen upptas av ischemisk stroke (IS) - 63,9% (718 personer) mot 58,2% (700 personer) 2012 och 60,1% (581 personer) 2011. Genomsnittlig bädddag med AI 18,7 mot 18,9 2012 och 19,0 2011. Bland patienter med IS, denna art akut cerebrovaskulär olycka inträffade hos män hos 49,9 % (532 personer) mot 48,3 % (338 personer) 2012 och 53 % (308 personer) 2011. För kvinnor - 50,9 % (366 personer) mot 51,7 % (362 personer) 2012 och 47 % (273 personer) 2011. Genomsnittlig ålder patienterna var 68,2 år jämfört med 68,1 år 2012 och 67,2 år 2011) med ett intervall på 23 till 99 år. Incidensen av IS hos patienter i arbetsför ålder var 22,1 % (159 personer) mot 22 % (154 personer) 2012 och 22,5 % (131 personer) 2011, i funktionshindrade ålder - 77,9 % (559 personer) mot 78 % (546) personer) 2012 och 77,7 % (450 personer) 2011.
2.2 Material och forskningsmetoder
I terminspapper presenterar resultaten av en studie av 230 fallhistorier av patienter med stroke i åldern 23 till 95 år, av vilka det fanns 86 kvinnor (37,3%), män - 144 (62,7%) inlagda från 01.02.2014 till 01.04.2014 gg. i KRB.
När informationen studerades, olika grupper sjuk.
Efter sjukhusvistelsens längd största gruppen bildas av de som tagits in under de första 6 timmarna från sjukdomsdebut - 93 patienter (40,4%). I denna grupp diagnostiserades ischemisk stroke hos 46 (49,5%) patienter, hemorragisk stroke - hos 47 (50,5%) patienter.
Den andra gruppen bestod av 83 (36,1 %) patienter som lades in på sjukhuset inom 6 till 24 timmar efter sjukdomens början. Av dessa diagnostiserades ischemisk stroke hos 47 (56,6%) patienter, hemorragisk stroke - hos 45 (43,4%) patienter.
Den tredje gruppen inkluderade 54 patienter (23,5 %) inlagda på sjukhus mer än 24 timmar efter sjukdomsdebut. Av dessa diagnostiserades ischemisk stroke hos 30 (55,5%) patienter, hemorragisk stroke - hos 24 (44,5%) patienter.
Patienter med ischemisk stroke dominerade i grupper som bildades av strokens natur. olika lokalisering- 123 patienter (53,5 % av alla inlagda), varav 46 (37,4 %) lades in under de första 6 timmarna från sjukdomens början; 47 (38,2%) - inom 6 till 24 timmar; 30 (24,4%) - inom mer än 24 timmar från början av sjukdomen.
Hemorragiska stroke diagnostiserades hos 107 patienter (46,5 % av alla inlagda), varav: 47 (43,9 %) lades in under de första 6 timmarna från sjukdomens början; 36 (33,6%) - inom 6 till 24 timmar; 24 (22,5%) - inom mer än 24 timmar från början av sjukdomen.
För ischemiska stroke bästa återhämtningen funktioner observerades hos patienter som lades in på sjukhuset under de första 6 timmarna från sjukdomens början. Patienter som lades in på sjukhuset efter 6 timmar skilde sig värsta återhämtningen nervsystemets funktioner.
Vid hemorragisk stroke, mest positivt resultat observerats mellan det initiala tillståndet och tillståndet vid utskrivningen hos dem som tagits in under de första 24 timmarna från sjukdomsdebut.
Patienter med hemorragisk stroke som lades in på sjukhus senare än 24 timmar efter sjukdomsdebuten hade sämre återhämtning än patienter som lades in inom 6 till 24 timmar från sjukdomsdebut.
Dödlighet studerade vid olika kliniska former ah stroke beroende på tidpunkten för sjukhusvistelse. Det totala antalet dödsfall är 39 (17%).
I alla kliniska former av stroke var dödligheten under de första 6 timmarna 16,1 % (dvs av 93 patienter som togs in under dessa perioder dog 15); inom perioden från 6 till 24 timmar - 16,9% (av 83 patienter som togs in inom denna period dog 14); uttryckt i mer än 24 timmar var dödligheten 18,5 %, av 54 patienter som togs in i dessa termer dog 10.
Data om dödlighet i olika kliniska former av stroke, beroende på sjukhusvistelsens längd, presenteras i tabellerna 2.2, 2.3.
Tabell 2.2. Dödlighet totalt och efter sjukhusvistelse vid ischemisk stroke
Villkor för sjukhusvistelse Antal inlagda patienter Dödlighet Abs.% Abs.% 0-6 timmar4637.4510.96-24 timmar4738.236.4 mer än 24 timmar3024.4413.3Totalt123100129.8
Vid ischemisk stroke observerades den högsta dödligheten under sjukhusvistelse upp till 6 och mer än 24 timmar från ögonblicket av stroke.
Tabell 2.3. Dödlighet totalt och efter sjukhusvistelse vid hemorragisk stroke
Villkor för sjukhusvistelse Antal inlagda patienter Dödlighet Abs.% Abs. %0-6 timmar4743.91021.276-24 timmar3633.61130.5mer än 24 timmar2422.5625Totalt 1071002725.23
Vid hemorragiska stroke observerades också den högsta dödligheten när patienter lades in inom 6 till 24 timmar från strokens början och ökade när tiden från strokens början till inläggning på sjukhuset ökade.
Tabell 2.4. jämförande data om cerebrala symtom och meningealt syndrom vid olika kliniska former av stroke presenteras.
Tabell 2.4. Frekvensen av cerebrala symtom och meningealt syndrom (%) vid olika kliniska former av stroke
Syndrom och symtom Alla stroke (n=230) MI (n=123) GI (n=107) Illamående och kräkningar30.422.040.2 Huvudvärk46.930.9 ?65,4?îëîâîê?? ???è ?24,824,425,2?????èàëü ?à ? ?èï ?????çè ?90,089,490,6???è ???àëü ?ûé ?è ???î ?36,211,4 ?57,0
?âî ?â? ?????à ? ?î??à?î÷ ?î ?û???à ? ?î?ïè?àëèçà?è ?, ïî??à ?îâêà ï?àâèëü ?î ?î ?èà ??îçà ?ïî?î ???â? ?? ?îë ?? ?à ????? ?à÷àë? ë ?÷ ???î ?î ï?î? ???à. ??îô ???èî ?àëü ?à ? êî ?ï ??????î??ü ???è?è ??êî ?î ï ???î ?àëà â? ?? ??îâ ??é, ????è÷ ??êà ? î? ?àù ???î??ü ?îâ? ?????îé ?èà ??î??è÷ ??êîé è ë ?÷ ???îé àïïà?à???îé, ???èêà ????à ?è ?àê ?? ?ïî?î ???â? ?? ?êî? ?é? ??? âî???à ?îâë ??è? è âûç ?î?îâë ??è? ?îëü ?û? ï ????¸??è? ?àçëè÷ ?û ? ôî? ?û è ???ëü?à.
??è ïëà ?è?îâà ?èè è î? ?à ?èçà?èè ?à ?î?û î? ??ë ??è ? ???? ?ë ? ?îëü ?û? ??â?îëî ?è÷ ??êî ?î ï?îôèë ? ?îëü?î ? ????î çà ?è ?à?? ?àçëè÷ ?û ? ôèçè÷ ??êè ? ???î ?û ë ?÷ ??è ? ?îëü ?û?. ??î ?î ? ????î â âî???à ?îâè? ?ëü ?î ? ë ?÷ ??èè ?îëü ?û? ? ïî?ë ????âè ??è ï ?????????î ?î è ???ëü?à çà ?è ?à ?? ë ?÷ ???à ? ôèçê?ëü???à ( ???). ?î??î ?? â? ? 100% ?î?ïè?àëèçè?îâà ??û? â î? ??ë ??è ? ???? ï?î?ëè ?èêë çà ???èé ???. ? ??????? ?à î ??î ?î ?îëü ?î ?î ?ûlo på 17,84 per ???èé, ï?è÷ ?? ïî÷?è ¾ ?îëü ?u? (74,7%) и ??eller o? elva ?î 20 zà ???èé ???, ?ù ? 17,8% - ?îë ?? 20 ça ???èé, à ???îëü?à ? cha??ü (7,5%) - ?? ?îë ?? 10 ça ???èé.
????? ???, êàê ïîêàçàëî ?ï ??èàëü ?î ï?îâ ?????î ? è??ë ??îâà ?è ? â ?à ??î ? ??à?èî ?à? ? ?àè ?îë ?? ?ôô ?ê?èâ ?îé îêàçàëà?ü ??à ?èëè?à?è ? â ???ïï ? ïà?è ???îâ, ï?î?î ?èâ?è? ?îë ?? 20 ça ???èé, à ?è ?è ?àëü ?à ? ?ôô ?ê?èâ ?î??ü îêàçàëà?ü â ???ïï ? ïà?è ???îâ ï?î?î ?èâ?è? ?? ?îë ?? 10 ça ???èé. ? ï ??âû? ?î??à?î÷ ?î ? è ïîë ?î ? âî???à ?îâë ??è ? î? ??÷àëî?ü ? 69,3 % pa?i ???îâ, ?è ?è ?àëü ?î ? è ??î î??????âè ? - ?è ? î ??î ?o, a vo 2-o ???ïï ? ?îëüêî ? 26,7 % î? ??÷ ??î ?î??à?î÷ ?î ? è ïîë ?î ? âî???à ?îâë ??è ? è ? 34,7% - ?è ?è ?àëü ?î ? èëè ??î î??????âè ?.
??à? ?î??ü ï?îâ ????è ? ??? ? ëè? ?àç ?î ?î âîç?à??à ???êîëüêî î?ëè÷à ???? (?à ?Avsnitt 2.5.). ? ?â ?ëè÷ ??è ?? âîç?à??à ?îëü ?û? ??è ?à ???? ??????? ÷è?ëî çà ???èé ??? ? 19,3 ? ëè? â âîç?à?? ? ?î 55 ë ?? ?î 16.9 ? ëè? ??à???? î âîç?à??à.
?à ?Avsnitt 2.5. ?à?ï? ???ë ??è ? ?îëü ?û? ?àç ?î ?î âîç?à??à ïî ÷è?ë? çà ???èé ??? â ï?î? ???à?
?îç?à??×è?ëî çà ???èé ?????î ?î1-1011-2021-30 ?î 55 ë ??8,164,927,0100,055-59 ??3,175,021,9100,060-74 ??11.171.216.7100.075 ë ?? è ??à?? ?3,090,96,1100,0????î7.574.717.8100.0
?îç ?î ??î ïî??î ?? ? ëè?, ïîë?÷èâ?è? ?îë ?? 20 ça ???èé î? ??÷ ??î ?îë ?? ïîë ?î ? è ?î??à?î÷ ?î ? âî???à ?îâë ??è ? ïî ??àâ ???è? ? ???ïïîé ëè?, êî?î?û ? ïîë?÷èëè ???ü? ? çà ???èé. ?î ??÷ ?î, êîëè÷ ???âî çà ???èé ??? âëè ??? ?à ?ôô ?ê?èâ ?î??ü âî???à ?îâè? ?ëü ?î ?î ë ?÷ ??è ?, ?î ï?è ??î ?, ??????â ???î, ÷?î ? ?îëü ?û? ?îë ?? ?îëî ?î ?î âîç?à??à è ?????? ?îëü? ? ?à ??îâ ?î ?è?ü? ? ?î??à?î÷ ?î ?î è ïîë ?î ?î âî???à ?îâë ??è ? ïî ??àâ ???è? ? ëè?à ?è ??à???? î âîç?à??à.
?ç î ?ù ??î ÷è?ëà ?îëü ?û? ?îë ?? ½ (52,0%) OK ?÷èëè ë ?÷ ??è ? ? âî???à ?îâë ??è ?? III ???è ?à ?âè ?à? ?ëü ?îé àê?èâ ?î??è, (?. ?. ?âî ?î ??î ?î ï ?????ù ??è ? â ï? ???ëà? î? ??ë ??è ?, ??ç ?à ?î??î ???ëü ?î ?î ïî ????à ïî ë ????è? ?), à 18,5 % - ? IV ?âè ?à? ?ëü ?û ? ???è ?î ? (?âî ?î ??î ? ï ????âè ???è ?, â ?î ? ÷è?ë ? è ïî ë ????è? ?). ????è ï ??du? 78,9 % e ??eller o? elva ?î 20 zà ???èé ??? och 16,7 % - ?îë ?? 20 ça ???èé. ?î â?î?îé ???ïï ? (? âî???à ?îâë ??è ?? 1? ?âè ?à? ?ëü ?î ?î ???è ?a) 68,8 % и ??eller o? elva ?î 20 zà ???èé è 28,1 % - ?îë ?? 20 ça ???èé. ? ?î ?? â? ??? ?îë ??, ÷ ?? êà ??ûé 4:e (26,0%) vo???a ?îâèë ?Olko II ?âè ?à? ?ëü ?ûé ???è ? (ï ?????ù ??è ? â ï? ???ëà? ïàëà?û) è ?ù ? ??ç ?à÷è? ?ëü ?à ? cha??ü (3,5%) - ?Endast 1 ?âè ?à? ?ëü ?ûé ???è ?. ? ?à ??î ? ?ë?÷à ?
