Powikłania ostrych incydentów naczyniowo-mózgowych. Powody pojawienia się raka. Leczenie ostrego udaru naczyniowo-mózgowego typu niedokrwiennego
Do ostrych zaburzeń krążenie mózgowe zalicza się przemijające udary mózgowo-naczyniowe oraz udary mózgu, wśród których wyróżnia się grupę małych udarów.
Przejściowe incydenty naczyniowo-mózgowe
Przejściowy incydent naczyniowo-mózgowy to ostre zaburzenie krążenia krwi w mózgu, objawiające się szybko ustępującymi objawami uszkodzenia ośrodkowego układu nerwowego. Do tej grupy zaliczają się tylko te przypadki choroby, w których objawy kliniczne utrzymują się nie dłużej niż 24 godziny, dlatego rozpoznanie zaburzenie przejściowe krążenie mózgowe zawsze ma charakter retrospektywny i przed upływem pierwszego dnia od wystąpienia chorobę uznaje się za udar mózgu. Do przejściowych zaburzeń krążenia mózgowego zalicza się przejściowe ataki niedokrwienne i nadciśnieniowe przełomy mózgowe.
Czas trwania zaburzenia neurologiczne w przypadku przejściowych napadów niedokrwiennych waha się od kilku minut do jednego dnia, ale częściej – 10–15 minut. Około 10% przemijających napadów niedokrwiennych towarzyszy rozwojowi udaru niedokrwiennego w ciągu miesiąca od ich wystąpienia.
Przejściowe ataki niedokrwienne mają różną manifestację kliniczną i zależą od lokalizacji i czasu trwania zaburzeń hemodynamicznych. Zazwyczaj przejściowe ataki niedokrwienne objawiają się łagodnymi deficytami neurologicznymi, na które składają się ogólne objawy mózgowe i ogniskowe objawy neurologiczne. Przejściowemu niedokrwieniu pnia mózgu mogą towarzyszyć objawy porażenie opuszkowe, zaburzenia okoruchowe. Do przemijających napadów niedokrwiennych zalicza się także nagle rozwijające się przemijające zaburzenia widzenia w jednym oku (typowe dla zatorowości tętnicy siatkówki), zaburzenia widzenia w jednym oku w połączeniu z niedowładem połowiczym po stronie przeciwnej (naprzemienny zespół wzrokowo-piramidowy, patognomoniczny dla uszkodzenia tętnicy szyjnej wewnętrznej).
Nadciśnieniowe kryzysy mózgowe to ostro rozwijające się zaburzenia hemodynamiki mózgu w wyniku zaburzenia autoregulacji wraz z rozwojem obrzęku mózgu, któremu towarzyszą ogólne objawy mózgowe i ogniskowe, które znikają w ciągu 24 godzin. W patogenezie nadciśnieniowych przełomów mózgowych główne miejsce zajmuje zwiększone ciśnienie żylne i wewnątrzczaszkowe, uszkodzenie bariery krew-mózg z dostępem do przestrzeni zewnątrzkomórkowej bogaty w białko płyny. Rozwija się naczyniopochodny obrzęk mózgu.
W obrazie klinicznym ogólne objawy mózgowe wysuwają się na pierwszy plan podczas rozwoju nadciśnieniowego kryzysu mózgowego: ostry ból głowy, zlokalizowane głównie w okolicy potylicznej lub ciemieniowo-skroniowej, zmiana świadomości w postaci otępienia, splątania, pobudzenia psychomotorycznego. Czasami możliwa jest krótkotrwała utrata przytomności. W w niektórych przypadkach wykryto objawy oponowe. Często na wysokości bólu głowy pojawiają się nudności, wymioty i dość często zawroty głowy, zwykle o charakterze ogólnoustrojowym. Na tym tle można określić objawy ogniskowe o różnym stopniu nasilenia.
W przypadku przejściowych incydentów naczyniowo-mózgowych podczas tomografii komputerowej i rezonansu magnetycznego nie stwierdza się ostrych zmian w substancji mózgowej.
Udary mózgu
Udar mózgu to ostre zaburzenie krążenia w mózgu, objawiające się trwałymi objawami uszkodzenia ośrodkowego układu nerwowego, spowodowane zawałem serca (ostry incydent naczyniowo-mózgowy typu niedokrwiennego, udar niedokrwienny mózgu) lub krwotokiem w rdzeniu lub przestrzeni dooponowej. (ostry udar naczyniowo-mózgowy typu krwotocznego, udar krwotoczny). W strukturze udarów typ niedokrwienny (80%) wyraźnie dominuje nad typem krwotocznym (20%).
Drobny udar. Rozwija się ostro i charakteryzuje się występowaniem objawów ogniskowych i mózgowych, które powinny całkowicie ustąpić w ciągu 3 tygodni po leczeniu lub bez leczenia. (21 dni). Na tomografia komputerowa lub rezonans magnetyczny często ich nie wykrywa ostre obrażenia tkanka mózgowa. Rozpoznanie drobnego udaru ma charakter retrospektywny.
Udar niedokrwienny. Udar niedokrwienny mózgu (ostry udar niedokrwienny mózgu) to ostre uszkodzenie mózgu, które powstaje na skutek niedostatecznego zaopatrzenia tkanki mózgowej w tlen i substraty metaboliczne. Udar niedokrwienny mózgu zawsze był uważany za chorobę osób starszych i podeszły wiek Jednakże początek udaru przed 50. rokiem życia nie jest rzadkością.
W przypadku udaru niedokrwiennego mózgu 30% chorych umiera w ciągu pierwszego miesiąca, a do końca roku – kolejne 20%. Spośród pacjentów, którzy przeszli udar mózgu, ponad 60% pozostaje niepełnosprawna i do końca życia wymaga wsparcia medycznego i społecznego, a aktywność zawodowa nie więcej niż 15% może powrócić.
Początek udaru oznacza pierwsze objawy kliniczne (objawy neurologiczne) ostrego incydentu naczyniowo-mózgowego.
Wyróżnia się następujące okresy udaru niedokrwiennego:
– okres najostrzejszy – do 2–5 dni od wystąpienia choroby;
– okres ostry – od 2–5 do 21 dni;
– wczesny okres rekonwalescencji – od 21 dni do 6 miesięcy;
– późny okres rekonwalescencji – od 6 miesięcy. do 2 lat;
- okres efekty resztkowe- po 2 latach.
Kiedy w tym samym basenie (obszar dopływu krwi do głównego naczynia głowy) pojawia się nowe ognisko niedokrwienne, w ciągu 28 dni od wystąpienia udaru rozpoznaje się udar naczyniowo-mózgowy, u więcej późne daty- nawracający udar.
W obrazie klinicznym udaru niedokrwiennego z reguły dominują ogniskowe objawy neurologiczne, chociaż w niektórych przypadkach może zaczynać się od bólu głowy, wymiotów, utraty przytomności i napadów padaczkowych. Charakter i nasilenie objawów ogniskowych zależą od obszaru wyłączonej tętnicy, stanu krążenia obocznego i głębokości uszkodzenia niedokrwiennego.
Zamknięcie tętnicy szyjnej wewnętrznej może objawiać się jednoocznym zaburzeniem widzenia po stronie okluzji (z powodu upośledzenia krążenia krwi w tętnicy oczodołowej) w połączeniu z niedowładem połowiczym po stronie przeciwnej lub porażeniem połowiczym (naprzemienny zespół wzrokowo-piramidowy), hemihipestezją; afazja z uszkodzeniem półkuli dominującej; anozognozja, autotopagnozja z uszkodzeniem półkuli subdominującej; niedowład wzroku; może rozwinąć się hemianopia.
Niedrożność tętnicy środkowej mózgu, w zależności od stopnia i umiejscowienia (ryc. 84, 85) objawia się to w różny sposób objawy kliniczne. Całkowite zablokowanie pnia do początku głębokich gałęzi powoduje rozległe uszkodzenia i objawia się głębokim zaburzeniem świadomości aż do śpiączki, niedowładu połowiczego lub porażenia połowiczego (zwykle typu ramienno-twarzowego), hemianestezji, niedowładu wzroku, hemianopsji, afazji (z uszkodzeniem do półkuli dominującej), anozognozji i autotopagnozji (z uszkodzeniem półkuli subdominującej).
Zamknięcie tętnicy przedniej mózgu objawia się następujące objawy: porażenie połowicze lub niedowład połowiczy z dominującym uszkodzeniem nogi, znaczny wzrost napięcia mięśniowego, odruchy głębokie, pojawienie się odruchu chwytania; hemihipestezja z dominującą utratą czucia w nodze; afazja ruchowa, zwykle przemijająca, z uszkodzeniem półkuli dominującej. Kiedy przednie części obszaru limbicznego i podwzgórza ulegają uszkodzeniu, rozwijają się zaburzenia psychiczne, pamięciowe i emocjonalne. Możliwa utrata koordynacji, taka jak astazja-abazja.
Ryż. 84. Rezonans magnetyczny mózgu, obraz T2-zależny. Zmiany pozadokrwienne w substancji mózgowej prawego płata czołowego, skroniowego i ciemieniowego – następstwa udaru niedokrwiennego w obrębie prawej tętnicy środkowej mózgu
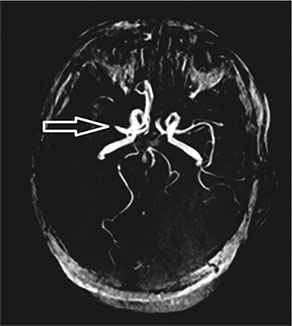
Ryż. 85. Trójwymiarowa angiografia rezonansu magnetycznego naczyń mózgowych bez kontrastu. Brak sygnału MP z przepływu krwi w obszarze odcinka M1 prawej tętnicy środkowej mózgu i jej dystalnych odcinków – zakrzepica tętnicy środkowej mózgu
Okluzja tętnica kręgowa prowadzi do rozwoju syndromu, którego struktura zależy od stopnia zaangażowania różnych jego gałęzi. Najczęściej objawy są spowodowane uszkodzeniem rdzeń przedłużony, zawał móżdżku lub rdzeń kręgowy. Uszkodzenie pnia mózgu prowadzi do rozwoju różnych zespołów naprzemiennych. Możliwości bocznego przepływu krwi są optymalne w przypadku niedrożności obszaru zewnątrzczaszkowego. W takim przypadku możliwy jest boczny przepływ krwi z przeciwległej tętnicy kręgowej, gałęzi tętnicy szyjnej zewnętrznej i tętnice podobojczykowe. W przypadku okluzji obszaru wewnątrzczaszkowego możliwości kompensacji są ograniczone, a głębokość zmiany jest poważniejsza.
Zamknięcie tętnicy podstawnej charakteryzuje się rozwojem dwustronnym objawy ogniskowe. Szczególnie widoczne jest rozległe zamknięcie tętnicy podstawnej ciężki przebieg i prowadzi do rozwoju zawału serca, rozprzestrzeniającego się na obie połowy mostu, z uszkodzeniem dróg korowo-jądrowych i korowo-rdzeniowych. Klinicznie objawia się to rozwojem zespołu „zamkniętego” (zespołu zamkniętego). Taki atak serca charakteryzuje się utratą wszystkiego funkcje motoryczne(tetraplegia połączona z zespół pseudobulbarowy) przy zachowaniu jedynie pojedynczych ruchów, najczęściej gałek ocznych, gdy pacjent jest przytomny.
Zamknięcie tętnicy tylnej mózgu prowadzi do rozwoju homonimicznej hemianopii (często z zachowaniem widzenie centralne), agnozja wzrokowa (z uszkodzeniem zewnętrznych części półkuli dominującej), upośledzenie pamięci (z uszkodzeniem tylnego obszaru limbicznego w obszarach środkowo-podstawnych płat skroniowy); aleksja, łagodna afazja czuciowa lub amnestyczna (z uszkodzeniem obszaru skroniowego półkuli dominującej); wzgórzowy zespół Dejerine’a-Roussy’ego (hemianestezja, ból samoistny, hiperpatia, „ramię wzgórzowe”, hemiataksja, pseudoatetoza); porażenie połowicze; niedowład wzroku w górę, zaburzenia źrenic; drżenie na dużą skalę. Uszkodzenie obu tylnych tętnic mózgowych prowadzi do rozwoju ślepoty korowej poprzez okres widzenia „tunelowego”.
Udar krwotoczny- jest to krwotok śródczaszkowy powstający w wyniku pęknięcia patologicznie zmienionych naczyń mózgowych (ryc. 86, 87). Znaczenie udaru krwotocznego jest przede wszystkim związane z wysoki poziomśmiertelność (do 80%). W zależności od lokalizacji krwiaka wyróżnia się krwotoki miąższowe, podpajęczynówkowe, komorowe, miąższowo-podpajęczynówkowe, miąższowo-komorowe.
Bardzo popularny przypadek udar krwotoczny to nadciśnienie tętnicze w połączeniu ze zmianami miażdżycowymi tętnic mózgowych (około 70% przypadków). Na drugim miejscu pod względem częstotliwości są przypadki krwotoku, który rozwinął się na tle nadciśnienie tętnicze bez zmian miażdżycowych tętnic mózgowych (około 15% przypadków). Pęknięcie tętniaka powoduje krwotok w około 10% przypadków.
W patogenezie krwawień w nadciśnieniu tętniczym główna rola grać kryzysy nadciśnieniowe, które powodują zmiany morfologiczne naczynia śródmózgowe i naruszenie ich integralności. Z reguły są to tylko łzy w ścianie z powstawaniem tętniaków prosówkowych, rzadziej - kompletne przerwy. Zmiany miażdżycowe w tętnicach bez nadciśnienia tętniczego nie prowadzą do krwotoków.
Do udarów krwotocznych zalicza się także spontaniczne krwiaki mózgu. Powstają w w młodym wieku(20–30 lat) u praktycznie zdrowych osób. Krwiaki śródmózgowe zlokalizowane są głównie w istocie białej. Przyczyną powstawania krwiaków są malformacje tętniczo-żylne, które są wadą wrodzoną układ naczyniowy.
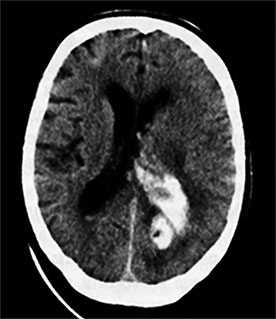
Ryż. 86. Tomografia komputerowa mózgu. Udar krwotoczny po lewej stronie płata potylicznego z przedostaniem się krwi do układu komorowego mózgu
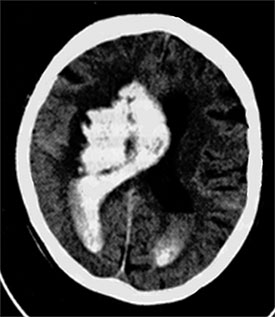
Ryż. 87. Tomografia komputerowa mózgu. Rozległy krwiak prawej półkuli mózgu z przedostaniem się krwi komory boczne– krwotok miąższowo-komorowy
Z reguły krwotok śródczaszkowy rozwija się nagle, na tle pełnego zdrowia. Rzadziej poprzedzony jest bólami głowy przypominającymi napad migreny lub nadciśnieniem wewnątrzczaszkowym, a czasem zdarzają się także napady padaczkowe. Krwawienie najczęściej pojawia się w ciągu dnia, podczas energicznej aktywności fizycznej i często jest poprzedzone dużym wysiłkiem fizycznym oraz stresem psycho-emocjonalnym.
Ostra forma krwotok śródmózgowy klinicznie debiutuje w śpiączce z zaburzeniami funkcji życiowych ważne systemy(układu krążenia i oddechowego). Powtarzające się wymioty są częste. W przypadku niepełnej utraty przytomności obserwuje się pobudzenie psychomotoryczne. Charakterystyczne są ciężkie zaburzenia autonomiczne: przekrwienie (czasami bladość) skóry twarzy i szyi, obfite pocenie się, akrocyjanoza. Puls jest napięty i rzadki. Ciśnienie krwi może osiągnąć bardzo wysoki poziom, być trwałe i trudne do skorygowania leki co jest złym znakiem prognostycznym. Już pierwszego dnia może rozwinąć się ośrodkowa hipertermia do 41°C. Około 80% pacjentów umiera pierwszego dnia. Postać podostra występuje u 25% chorych i charakteryzuje się wolniejszym rozwojem objawów neurologicznych. Przebieg przewlekły udar krwotoczny obserwuje się u 10% pacjentów z krwiakami bocznymi. Forma ta charakteryzuje się powolnym (w ciągu kilku tygodni) wzrostem objawy neurologiczne, przebieg choroby jest powoli postępujący lub falisty, po okresach pogorszenia następują okresy poprawy ogólne warunki przypominający przebieg guza mózgu. Choć tak się uważa przebieg przewlekły przebiega korzystniej, śmiertelność sięga 60%.
Obraz kliniczny udar krwotoczny składa się z objawów mózgowych, ogniskowych i oponowych. Najczęstszym objawem jest porażenie połowicze, zwykle połączone z niedowładem centralnym mięśnie twarzy i język. Zazwyczaj zaburzenia niedowładne w ramieniu są bardziej wyraźne niż w nodze. Monoplegia występuje rzadko. Tetraplegię obserwuje się u 10% pacjentów. W tym przypadku choroba zaczyna się szczególnie ostro i szybko się rozwija głęboka śpiączka, większość pacjentów umiera. Sekcja zwłok ujawnia duże krwiaki z przedostaniem się krwi do komór mózgu, przemieszczeniem tułowia z uszczypnięciem w otworze wielkim. W tym przypadku w pniu mózgu występuje wiele małych wtórnych krwotoków. W pierwszych godzinach krwotoku w sparaliżowanych kończynach rozwija się niedociśnienie mięśniowe, które następnie zostaje zastąpione nadciśnieniem mięśniowym. Krwotok mózgowy charakteryzuje się napadowym wzrostem napięcia mięśniowego, zwanym przez S. N. Davidenkowa hormetonią. Drgawki hormonalne obserwuje się podczas krwotoków półkulowych, w których krew ucieka do komór mózgu. Zaburzenia wrażliwości (najczęściej hemihipestezja) można wykryć tylko u pacjentów z zachowaną świadomością. Napady drgawkowe występują u około 1% pacjentów z krwiakiem śródczaszkowym. Objawy oponowe pojawiają się w ciągu kilku godzin po krwotoku. Objaw Kerniga jest wykrywany z dużą konsekwencją, podczas gdy sztywność mięśni szyi może nie występować.
Krwotok podpajęczynówkowy
Krwotok podpajęczynówkowy rozwija się w wyniku uszkodzenia naczyń krwionośnych mózgu i (lub) jego błon w wielu chorobach: nadciśnieniu i miażdżycy, choroba zakaźna zatrucia egzo- i endogenne, ale w większości przypadków (50–60%) przyczyną samoistnego krwotoku podpajęczynówkowego są tętniaki lub malformacje tętniczo-żylne.
W przebieg kliniczny Wyróżnia się trzy okresy pęknięcia tętniaka: przedkrwotoczny, krwotoczny i pokrwotoczny.
Okres przedkrwotoczny posiada szereg funkcji, na które warto zwrócić uwagę. U około połowy pacjentów występują następujące objawy kliniczne:
– miejscowe bóle głowy (szczególnie czoła, nosa i oczodołu), często promieniujące do gałki ocznej, a u niektórych pacjentów połączone z objawami oponowymi utrzymującymi się do 2-3 dni;
– napady migreny (zwłaszcza oftalmoplegiczne i towarzyszące) o późnym początku u pacjentów po 40. roku życia;
– napady padaczkowe – pierwotnie uogólnione i częściowe, które rozpoczęły się niewidocznie przyczyna zewnętrzna, szczególnie u pacjentów powyżej 35. roku życia;
– ataki nieukładowych zawrotów głowy u młodych ludzi, którym nie towarzyszą wahania ciśnienie krwi;
– przemijające (trwające od kilku godzin do kilku dni) ogniskowe objawy neurologiczne niewiadomego pochodzenia.
Okres krwotoczny obejmuje pierwsze trzy tygodnie po pęknięciu tętniaka. Tętniak nagle pęka. Czynnikami je wywołującymi są stres fizyczny lub psycho-emocjonalny, zatrucie alkoholem itp. W niektórych przypadkach nie jest możliwe ustalenie czynnika prowokującego.
Obraz kliniczny składa się z ogólnych objawów mózgowych, oponowych i w mniejszym stopniu ogniskowych w połączeniu z charakterystyczne zmiany płyn mózgowo-rdzeniowy.
Spośród ogólnych objawów mózgowych najczęstszym i stałym jest silny ból głowy, który może być rozlany lub miejscowy. W ten ostatni przypadek koncentruje się głównie na czole, skroni i tylnej części głowy, często promieniując do oka i grzbietu nosa. Silny ból głowy trwa zwykle przez pierwsze 7–8 dni, rzadziej – 10–12 dni. Ból głowy jest uporczywy i trudny do złagodzenia środkami przeciwbólowymi. Następnie ból głowy stopniowo ustępuje i całkowicie zanika pod koniec trzeciego tygodnia. Niektórzy pacjenci odczuwają uporczywy ból karku i kręgosłupa, spowodowany podrażnieniem korzeni rdzenia kręgowego przez uciekającą krew. Bólowi głowy często towarzyszą nudności i wymioty.
Wymioty mają typowy charakter tzw. wymiotów mózgowych, czyli powstają w związku z przyjmowaniem pokarmu i nie przynoszą ulgi. Większość pacjentów ma zaburzenia świadomości o różnym czasie trwania. Brane są pod uwagę pobudzenie psychomotoryczne, silna dezorientacja w miejscu, czasie i sobie, splątanie, utrata pamięci charakterystyczne objawy Krwotok podpajęczynówkowy. Często rozwijają się napady padaczkowe.
Objawy oponowe pojawiają się wcześnie. Bezpośrednie objawy oponowe (sztywność mięśni szyi, Kerniga, Brudzinsky'ego itp.) Wykrywa się u 74% pacjentów. Stopień ich nasilenia może być różny. Częściej (86%) obserwuje się pośrednie objawy podrażnienia opon mózgowo-rdzeniowych (przeczulica narządów zmysłów, ból przy opukiwaniu łuków jarzmowych itp.).
Nasilenie, częstotliwość i charakter ogniskowych objawów neurologicznych zależą przede wszystkim od lokalizacji i rodzaju patologia naczyniowa– tętniak workowy lub malformacja tętniczo-żylna.
Ogniskowe objawy pęknięcia tętniaka workowego są reprezentowane głównie przez izolowane uszkodzenie korzeni nerwy czaszkowe, Po pierwsze nerw okoruchowy, co obserwuje się tylko w przypadku pęknięcia tętniaka części nadlinoidalnej tętnicy szyjnej wewnętrznej lub tętnicy łączącej tylnej. Uszkodzenie substancji mózgowej nie jest typowe dla krwotoku podpajęczynówkowego spowodowanego pęknięciem tętniaka i występuje tylko w przypadku współistniejących krwiaków śródmózgowych lub zaburzeń niedokrwiennych (w wyniku rozwoju skurczu naczyń). U pacjentów z pęknięciem tętniaka i zespołem krwotoku podpajęczynówkowego często obserwuje się uszkodzenie podwzgórza prowadzące do dysfunkcji układu podwzgórze-przysadka-nadnercza.
Przewaga zaburzeń świadomości jest charakterystyczna dla masywnych krwotoków podpajęczynówkowych, częściej z pęknięciem tętniaka tętnicy łączącej przedniej. Izolowany zespół opon mózgowo-rdzeniowych obserwuje się głównie w przypadku ograniczonych krwotoków podstawnych i wypukłych. Połączenie objawów oponowych z ogniskowymi objawami neurologicznymi obserwuje się najczęściej u chorych z pęknięciem naczynia w malformacji tętniczo-żylnej (67%) i bardzo rzadko z tętniakiem workowym (4%). Wykrycie tego zespołu u pacjentów z pęknięciem tętniaka workowego wskazuje na rozwój ognisk niedokrwienia spowodowanych regionalnym skurczem naczyń. Zespół padaczkowy obserwuje się u 18% pacjentów z pękniętym tętniakiem i tylko u 3% z malformacją tętniczo-żylną.
Objawy kliniczne zaburzeń podwzgórza obejmują podwyższone ciśnienie krwi (do 240/110 mm Hg i więcej), tachykardię, hipertermię, zmiany w oddychaniu międzymózgowym (częste, powyżej 40 na minutę, prawidłowe oddychanie), występowanie hiperglikemii i azotemii, rozwój zaburzeń troficznych, charakteryzujących się pojawieniem się maceracji, szybko przekształcających się w owrzodzenia i odleżyny, które mogą wystąpić zarówno w typowych miejscach, jak i na obszarach skóry niepodlegających uciskowi. Występuje postępujące ogólne wyczerpanie pacjenta.
Los pacjenta z pękniętym tętniakiem wewnątrzczaszkowym w dużej mierze zależy od obecności i nasilenia skurczu naczyń tętniczych. Skurcz naczynioruchowy rozwija się na skutek uszkodzenia ściany, a także wpływu czynników humoralnych uwalnianych w wyniku kaskadowych reakcji proteolizy organicznej (katecholamin, serotoniny, prostaglandyn, produktów rozpadu fibryny), powodując w szczególności utrzymujący się obrzęk błony śluzowej ściana naczynia ze zwężeniem jego światła. W obszarze skurczu naczyń gwałtownie wzrasta opór naczyniowy, zmniejsza się ciśnienie perfuzji i rozwija się niedokrwienie mózgu, co może prowadzić do poważnego uszkodzenia tkanki mózgowej i wystąpienia zawału serca.
Udar typ mieszany
W większości przypadków przez udar typu mieszanego rozumie się udar niedokrwienny, po którym następuje krwotoczna transformacja ogniska niedokrwiennego ( krwotok śródmózgowy). Taktykę leczenia określa się w zależności od przewagi niedokrwiennej lub krwotocznej składowej udaru.
| |
Wstęp
Ostre incydenty naczyniowo-mózgowe (ACI) są najważniejszymi problem społeczny. Częstość występowania udaru mózgu wynosi 2,5 – 3 przypadki na 1000 mieszkańców rocznie, śmiertelność – 1 przypadek na 1000 mieszkańców rocznie. Śmiertelność w ostry okres udar w Rosji osiąga 35%, pod koniec wzrastając o 12-15%. pierwszy rok po udarze. Niepełnosprawność poudarowa zajmuje pierwsze miejsce wśród wszystkich przyczyn niepełnosprawności i wynosi 3,2 na 10 000 mieszkańców. Powrót do pracy 2 0% osób, które przebyły udar mózgu, mimo że jedną trzecią osób po udarze stanowią osoby w wieku produkcyjnym. Tak więc w Rosji rocznie u 400–450 tysięcy osób zapada na udar, około 200 tysięcy z nich umiera. W kraju ponad 1 milion osób doznało udaru, w tym 8 0% z nich jest niepełnosprawnych . .
Wskaźniki umieralności w kraju z powodu chorób naczyniowych mózgu pozostają jednymi z najwyższych na świecie, a nawet istnieje tendencja do ich nieznacznego wzrostu.
Choć 2/3 udarów mózgu występuje u pacjentów po 60. roku życia, to ostre udary mózgowo-naczyniowe stanowią istotny problem także dla osób w wieku produkcyjnym.
Pomimo tego, że decydującą rolę w zmniejszaniu śmiertelności i niepełnosprawności z powodu udaru mózgu odgrywa profilaktyka pierwotna Istotny efekt w tym zakresie daje optymalizacja systemu opieki nad chorymi po udarze mózgu, wprowadzenie standardów leczenia i diagnostyki tych pacjentów, w tym działań rehabilitacyjnych i profilaktyki nawrotowych udarów mózgu.
Europejskie Biuro Regionalne Światowej Organizacji Zdrowia (WHO) uważa, że stworzenie nowoczesnego systemu opieki nad pacjentami po udarze mózgu obniży śmiertelność w pierwszym miesiącu choroby do poziomu 2 0% i zapewnić niezależność w Życie codzienne 3 miesiące od wystąpienia choroby co najmniej 7 0% pacjentów, którzy przeżyli . .
Opracowanie i wdrożenie jednolitych zasad postępowania z pacjentami z ostrymi incydentami naczyniowo-mózgowymi powinno pomóc zoptymalizować podejście diagnostyczne i wybór sposobów leczenia, aby zapewnić najlepszy wynik choroby.
Tym samym, w celu poprawy jakości postępowania z pacjentami po udarze mózgu za pomocą najnowsze technologie, metod zapewniających najlepszy wynik choroby, konieczna jest analiza efektywności opieki i rehabilitacji pacjentów po udarze mózgu.
Trafność wybranego tematu polega na tym, że udar mózgu jest jedną z najczęstszych i najniebezpieczniejszych chorób pod względem przebiegu i wyniku.
Przedmiot badań: dane statystyczne, cechy opieki i leczenia pacjentów ostre zaburzenie krążenie mózgowe.
Celem zajęć jest analiza efektywności opieki i rehabilitacji chorych po udarze mózgu. Ze względu na cel pracy kursu można wyróżnić następujące zadania:
1)Podaj pojęcie i etiologię ostrego udaru mózgu.
)Rozważ klasyfikację i obraz kliniczny choroby.
)Badanie metod diagnostyki, opieki, leczenia i rehabilitacji pacjentów po udarze mózgu.
)Podaj krótki opis ośrodka naczyniowego Szpitala Republikańskiego w Komi.
)Analiza efektywności opieki i rehabilitacji pacjentów z ostrym udarem naczyniowo-mózgowym.
1. Część teoretyczna
1.1 Definicja, etiologia ostrego incydentu naczyniowo-mózgowego
Ostre udary mózgowo-naczyniowe (ACVA) - stan patologiczny, powstały w wyniku niedokrwienia mózgu lub krwotoku wewnątrzczaszkowego, reprezentowany przez ogniskowe zaburzenia neurologiczne i / lub ogólne zaburzenia mózgu.
Do ostrego udaru zalicza się następujące zaburzenia:
Udar niedokrwienny mózgu lub zawał mózgu to krytyczne zakłócenie dopływu krwi do obszaru mózgu, prowadzące do śmierci (zawału) Tkanka nerwowa.
Krwotok mózgowy, czyli udar krwotoczny, wiąże się z pęknięciem naczyń krwionośnych w mózgu i następującym po nim krwawieniem. W zależności od lokalizacji wyróżnia się krwawienie śródczaszkowe i podpajęczynówkowe - pod i nad oponami mózgowymi. .
Czynnikami predysponującymi do wystąpienia udaru są: choroby naczyniowe (miażdżyca, tętniaki, zapalenie naczyń i inne), a także zaburzenia w funkcjonowaniu serca i niektóre choroby krwi. Uzależnienie od nikotyny, nadwaga, nadciśnienie tętnicze i szereg innych czynników zwiększają ryzyko ostrych incydentów mózgowo-naczyniowych.
Udar może dotyczyć zarówno małych, jak i dużych obszarów mózgu, w zależności od wielkości dotkniętego naczynia. Manifestacje zależą od objętości i lokalizacji uszkodzonego obszaru.
Diagnozę przeprowadza się, biorąc pod uwagę nasilenie i kombinację niektórych objawów, a także stosując metody rezonansu magnetycznego i tomografii komputerowej.
Sukces leczenia ostrych incydentów naczyniowo-mózgowych zależy w dużej mierze od czasu, jaki upłynął od pojawienia się pierwszych objawów do rozpoczęcia leczenia . .
Obecnie istnieje kilka klasyfikacji zaburzeń naczyniowo-mózgowych.
Przyczyny ostrych incydentów naczyniowo-mózgowych
· Zamknięcie naczyń mózgowych, pierwotna zakrzepica lub zatorowość z odległego źródła przy:
miażdżyca; obecność skrzepów krwi w jamach serca (z migotanie przedsionków, wady zaworów); infekcyjne zapalenie wsierdzia; zapalenie naczyń; białaczka; policytemia itp.
· Pęknięcie naczynia mózgowego i rozwój naczyń śródmózgowych i / lub krwotok podpajęczynówkowy przy:
nadciśnienie tętnicze; tętniak wewnątrzczaszkowy; malformacja tętniczo-żylna; mózgowa angiopatia amyloidowa; stosowanie leków przeciwzakrzepowych lub trombolitycznych; towarzyszyły choroby zespół krwotoczny itd.
· Niepowodzenie procesów samoregulacji dopływu krwi do mózgu (długotrwały skurcz, niedowład lub porażenie naczyń krwionośnych).
1.2 Klasyfikacja, obraz kliniczny, rozpoznanie choroby
krążenie mózgowe choroba medyczna
Według klasyfikacji N.K. Bogolepova, istnieją dwa rodzaje zaburzeń krążenia mózgowego - ostre i przewlekłe. DO ostra porażka do krążenia mózgowego należą: napady, przełomy i udary (krwotoczne i niedokrwienne) oraz krwotoki podpajęczynówkowe . .
Z kolei udary dzielimy ze względu na charakter zmian zachodzących w mózgu na:
) udar krwotoczny (pęknięcie naczynia i krwotok do substancji mózgowej i pod błonami mózgu);
) udar niedokrwienny (zablokowanie naczynia), który może być:
a) zakrzepowe;
b) zatorowy;
c) niezakrzepowe.
Zakrzepowe i zatorowe rozwijają się z powodu całkowitego zablokowania naczynia zewnątrz- lub wewnątrzczaszkowego, co może być spowodowane zakrzepicą lub zatorowością, zatarciem naczynia przez blaszkę miażdżycową. Udar niezakrzepowy to udar, który występuje przy braku całkowitego okluzji naczynia; stan ten najczęściej występuje w przypadku miażdżycowego uszkodzenia naczynia na skutek niedrożności, stanu angiospastycznego, krętości naczyń lub niewydolności naczyń mózgowych.
Mogą również wystąpić mieszane formy udaru - połączenie ognisk krwotocznych i niedokrwiennych. W zależności od ciężkości udar niedokrwienny mózgu można podzielić na dwie części:
) umiarkowane nasilenie- udar bez objawy kliniczne obrzęk mózgu bez zaburzeń świadomości, podczas gdy w obrazie klinicznym patologii dominują ogniskowe objawy mózgowe;
) ciężki udar mózgu - objawiający się ciężkimi ogólnymi objawami mózgowymi z utratą przytomności; badanie ujawnia objawy obrzęku mózgu, zaburzeń wegetatywno-troficznych, duże objawy ogniskowe, często z objawami przemieszczenia (przepuklina formacji mózgowych do otworu wielkiego i / lub tentorium móżdżku). W zależności od czasu pojawienia się objawów zaburzeń neurologicznych i ciężkości stanu, udar niedokrwienny mózgu dzieli się w następujący sposób.
Przejściowe incydenty naczyniowo-mózgowe to ostro występujące zaburzenia krążenia mózgowego, objawiające się objawami ogniskowymi lub mózgowymi i trwające około 24 godzin.
. „Drobny udar” (odwracalny deficyt neurologiczny) - któremu towarzyszy przywrócenie upośledzonych funkcji w ciągu pierwszych 3 tygodni choroby. .
Masywny udar, w którym ogniskowe objawy neurologiczne utrzymują się dłużej niż trzy tygodnie.
Udar krwotoczny obejmuje krwotok do substancji mózgowej lub pod jego błony – jest to tzw. krwotok podpajęczynówkowy. Czasami występuje kombinacja tych dwóch typów udarów.
) przemijające incydenty naczyniowo-mózgowe;
) zawał mózgu;
) krwotok mózgowy;
) zator mózgowy;
) Krwotok podpajęczynówkowy.
Klinika.
DUdar charakteryzuje się objawami ogniskowymi i mózgowymi. Objawy ogniskowe są określane przez zaburzenie lub utratę niektórych funkcji neurologicznych, w zależności od lokalizacji zmiany. Może to obejmować paraliż i niedowład, utratę wrażliwości, zaburzenia mowy itp. . .
Ogólne objawy mózgowe obejmują ból głowy, drgawki, utratę świadomości, nudności i wymioty. Kiedy opony mózgowe są podrażnione, pojawiają się objawy oponowe (sztywność mięśnie potyliczne, objaw Kerniga). Stopień ekspresji zaburzenia neurologiczne zależy od lokalizacji i rodzaju udaru, głębokości i stopnia uszkodzenia tkanki mózgowej. W przypadku przejściowego ataku niedokrwiennego objawy ogniskowe rozwijają się nagle, ale w ciągu 10–20 minut od wystąpienia całkowicie ustępują. W udarach niedokrwiennych objawy mózgowe są łagodne lub mogą nie występować. W udarze krwotocznym bardzo typowe są ogólne objawy mózgowe (ból głowy, wymioty, drgawki). Ponadto szybko nasilają się objawy ogniskowe, w wyniku których powstaje poważna wada neurologiczna.
Jeśli w basenie wystąpił udar tętnice szyjne, a półkule mózgowe uległy uszkodzeniu, objawia się to następującym obrazem klinicznym. Charakterystyczne są niedowład połowiczy i porażenie połowicze (po jednej stronie ciała). Obserwuje się tam również zaburzenia czucia. Może wystąpić utrata wzroku w jednym oku lub zwężenie peryferyjnych pól widzenia. Często występuje afazja, apraksja (naruszenie celowych ruchów), zaburzenia diagramu ciała . .
Jeśli udar wystąpi w okolicy kręgowo-podstawnej, pacjent odczuwa zawroty głowy, zaburzenia koordynacji ruchów i równowagi. Mogą wystąpić zaburzenia motoryczne i sensoryczne, które są obustronne. Wykrywane są również zwężenia i utrata pól widzenie peryferyjne, może podwójne widzenie. Występują zaburzenia rzekomoopuszkowe (upośledzone połykanie). W przypadku samoistnego krwotoku podpajęczynówkowego pojawia się ostry, niewytłumaczalny, bolesny ból głowy, któremu towarzyszą objawy podrażnienia opon mózgowo-rdzeniowych.
1.3 Opieka, rehabilitacja i profilaktyka powikłań ostrego udaru naczyniowo-mózgowego
Stworzenie odpowiedniego systemu opieki nad chorymi na udar mózgu, według szacunków ekspertów WHO, może zmniejszyć śmiertelność i zapewnić niezależność w życiu codziennym 3 miesiące od jego wystąpienia . .
Główną uwagę należy zwrócić na czynności wykonywane w ciągu pierwszych 7-10 dni po udarze, ponieważ od nich w dużej mierze zależy przebieg choroby i jakość życia pacjentów po udarze.
Pilne środki w domu i hospitalizacji.
Przed przyjęciem do szpitala lekarze medycyny ratunkowej i inni pracownicy medyczni w domu i / lub w samochodzie zostaną podjęte środki nadzwyczajne, aby zatrzymać krwawienie i zwalczyć obrzęk mózgu.
Pacjent po udarze potrzebuje całkowitego odpoczynku, leży na plecach z podniesionym wezgłowiem łóżka. Siostra lub opiekun powinna zdjąć protezę (jeśli występuje) z ust pacjenta, położyć okład z lodu na głowie pacjenta, a podkładkę grzewczą na stopach pacjenta.
Pacjenci z ostrym udarem powinni być hospitalizowani w szpitalu, ponieważ w pierwszych godzinach udaru mogą rozwinąć się różne stany zagrażające życiu, które można przewidzieć, im zapobiec i pomóc, jeśli wystąpią:
przeszkoda drogi oddechowe I niewydolność oddechowa;
zaburzenia połykania prowadzące do aspiracji, odwodnienia i głodu;
drgawki;
choroba zakrzepowo-zatorowa tętnica płucna;
infekcje . .
Hospitalizacja w ciągu pierwszych 1-3 godzin od wystąpienia choroby jest optymalne, chociaż rozsądne leczenie jest skuteczne w późniejszym okresie. Przeciwwskazaniem do hospitalizacji może być jedynie stan agonalny pacjenta.
Najlepsza opcja jest hospitalizacja pacjentów szpital wielodyscyplinarny, który posiada możliwości tomografii komputerowej (CT) lub rezonansu magnetycznego (MRI) i angiografii, a także angio- oddział neurologiczny z oddziałem intensywnej terapii i oddziałem intensywnej terapii ze specjalnie przydzielonymi łóżkami i przeszkolonym personelem do leczenia tych pacjentów. Niezbędnym warunkiem jest obecność w szpitalu oddziału neurochirurgii lub zespołu neurochirurgów, gdyż około jedna trzecia pacjentów potrzebuje konsultacji lub świadczenia tego typu specjalistyczną pomoc. Pobyt w takich poradniach znacząco poprawia wyniki leczenia udaru mózgu i skuteczność późniejszej rehabilitacji.
Niezbędnym warunkiem opieki nad pacjentem po udarze mózgu jest wysoki poziom profesjonalizmu przeciętnego specjalisty personel medyczny.
Jego funkcje obejmują:
dynamiczne monitorowanie funkcji oddechowych, ciśnienia krwi, tętna, połykania, funkcji miednicy i stan psycho-emocjonalny;
utrwalenie i intensywna opieka Jeśli to możliwe skutki uboczne leki;
zapewnienie i utrzymanie podstawowych potrzeby fizjologiczne i samoobsługa;
powtarzanie z pacjentami umiejętności nabytych podczas fizjoterapii, terapii zajęciowej i ćwiczenia logopedyczne;
edukacja zdrowotna praca z pacjentem i członkami jego rodziny.
Środki nadzwyczajne przy przyjęciu.
Środki nadzwyczajne stosowane przy przyjęciu obejmują:
) ocena adekwatności natlenienia, poziomu ciśnienia krwi, obecności lub braku napadów;
) badanie neurologiczne;
) spełniający wymagane minimum badania laboratoryjne;
) wykonanie CT lub MRI z późniejszym wyborem taktyki leczenia;
) rozstrzygnięcie kwestii miejsca pobytu pacjenta.
Dotlenienie zapewnia się udrożniając drogi oddechowe i udrażniając drogi oddechowe, a jeśli jest to wskazane, poprzez przeniesienie pacjenta do sztuczna wentylacja płuca (respirator). Wskazaniami do uruchomienia wentylacji mechanicznej są:
PaO2 55 mmHg Sztuka. i poniżej.
Pojemność życiowa płuca (VC) mniej niż 12 ml na 1 kg masy ciała.
Kryteria kliniczne: przyspieszony oddech 35-40 w 1 min, narastająca sinica, dystonia tętnicza.
Nie jest zwyczajowo obniżać ciśnienie krwi (BP), chyba że przekracza ono 160-170 mmHg Sztuka. dla skurczowego i 100-110 mmHg Sztuka. dla ciśnienia rozkurczowego. Terapia hipotensyjna prowadzona jest małymi dawkami beta-blokerów lub ACE-blokerów, które nie powodują istotnych zmian w autoregulacji mózgowego przepływu krwi. Jednocześnie ciśnienie krwi spada o około 15-2 0% wartości pierwotnych.
W przypadku zmian korowo-podkorowych i przedostania się krwi do układu komorowego często obserwuje się drgawki. Zatrzymanie ich jest konieczne za wszelką cenę. W tym celu stosuje się Relanium podawane dożylnie. W ciężkie przypadki stosuje się tiopental sodu. Ponadto u takich pacjentów konieczne jest natychmiastowe rozpoczęcie profilaktycznego podawania długo działających leków przeciwdrgawkowych.
Badanie neurologiczne chorego przy przyjęciu powinno być krótkie i obejmować ocenę stopnia czuwania, stanu funkcji pnia mózgu, obszarów motorycznych i, jeśli to możliwe, wrażliwych oraz mowy.
Następnie wykonuje się niezbędne minimum badań diagnostycznych: EKG, poziom glukozy we krwi, elektrolity w osoczu, gazometrię, osmolarność, poziom hematokrytu, fibrynogen, czas częściowej tromboplastyny aktywowanej, poziom mocznika i kreatyniny, ogólna analiza krew z liczbą płytek krwi, radiografia narządów klatka piersiowa.
Natychmiast po tym wykonuje się tomografię komputerową lub rezonans magnetyczny mózgu i ustala się kwestię taktyki leczenia. W przypadku wykrycia w tomografii komputerowej cech krwotoku mózgowego oraz oceny jego objętości i lokalizacji, kwestia celowości interwencji chirurgicznej jest omawiana wspólnie z neurochirurgami. W przypadku zawału serca zaleca się wykonanie panarteriografii głównych tętnic głowy lub arteriografii po stronie uszkodzenia mózgu (jeśli podejrzewa się niedrożność naczynia). Wykrycie niedrożności tętnic zaopatrujących mózg wymaga rozwiązania problemu terapii trombolitycznej. Wykrycie krwi w przestrzeni podpajęczynówkowej w tomografii komputerowej często wskazuje na możliwość krwotoku podpajęczynówkowego. W takich przypadkach należy omówić możliwość wykonania angiografii w celu ustalenia lokalizacji i wielkości tętniaka oraz podjęcia decyzji o operacji. W wątpliwych przypadkach można to wykonać nakłucie lędźwiowe. (7.s. 32.)
5. Następnie rozstrzyga się kwestię miejsca pobytu pacjenta w klinice. Wskazaniami do pobytu na oddziale intensywnej terapii są: zmieniony stopień czuwania (od lekkiego otępienia do śpiączki), objawy wskazujące na objawy przepukliny pnia mózgu, poważne zaburzenia funkcji życiowych ważne funkcje, homeostaza, niewyrównana czynność krążeniowo-oddechowa, nerkowa, patologia endokrynologiczna. We wszystkich pozostałych przypadkach hospitalizacja odbywa się na oddziałach angioneurologicznych z oddziałami intensywnej terapii.
Odpowiednia opieka dla pacjenta w ostrym okresie udaru mózgu ma ogromne znaczenie, ponieważ pozwala zapobiegać powikłaniom związanym z incydentami naczyniowo-mózgowymi. Powikłania te mogą powodować pogorszenie stanu i złe wyniki choroby, jeśli nie zostaną zapobiegnięte. Faktem jest, że zaburzenia funkcji mózgu spowodowane udarem, w połączeniu z przymusowym długim pobytem w łóżku i przy złej opiece, mogą prowadzić do zapalenia płuc, odleżyn, przykurczów mięśni i zakrzepowego zapalenia żył. Powikłań tych można skutecznie uniknąć, jeśli sam pacjent i jego najbliżsi prawidłowo zastosują się do zaleceń pielęgnacyjnych.
Przez kilka dni pacjent powinien przebywać w szpitalu pozycja pozioma z lekko uniesionymi nogami. Pod stopami umieszczono podporę. Jeśli jedna noga jest sparaliżowana, należy ją odpowiednio ustawić.
Wiele powikłań wynika z bezruchu. Pończochy elastyczne stosuje się w celu zapobiegania zatorowości płucnej (zatykaniu naczyń krwionośnych w nogach) . .
W pierwszych dniach pacjent pozostaje na ścisłym leżeniu w łóżku. Jeśli stan pacjenta jest ciężki, pacjentowi można przepisać lek długoterminowo odpoczynek w łóżku.
Zapobieganie odleżynom.
Podczas opieki nad pacjentami z paraliżem ważny ma działanie zapobiegające odleżynom. Odleżyny rozwijają się szczególnie szybko u pacjentów sparaliżowanych z zaburzeniami czucia.
Bardzo skuteczna metoda zapobieganie odleżynom – częste (co 2-3 h) zmiana pozycji pacjenta w łóżku. W nocy zaleca się ułożyć pacjenta na brzuchu, pod spodem rzepki kółka z gazy bawełnianej i miękkie poduszki pod goleniami; stopy powinny zwisać. W tej pozycji odleżyny zwykle nie rozwijają się.
Zapobieganie przykurczom.
Potrzebują go także pacjenci po udarze specjalna opieka, mający na celu między innymi zapobieganie przykurczom. Przykurcz - trwałe ograniczenie ruchomości stawu - występuje u pacjenta po udarze mózgu na skutek gwałtownego wzrostu napięcia mięśniowego. Trwałe przykurcze zapobiegają dalsza renowacja funkcje motoryczne.
Zapobieganie przykurczom obejmuje: nadanie ciału specjalnej pozycji, terapię ruchową, masaż.
Wszystkie te środki są proste i łatwe do wdrożenia przez opiekunów. Wystarczy konsultacja z lekarzem i krótkie szkolenie.
Pozycja pacjenta w łóżku.
Po udarze zwiększa się napięcie mięśni po stronie sparaliżowanej. Ponieważ mięśnie prostujące nogę i zginające ramię są silniejsze niż mięśnie antagonistyczne, w przypadku braku leczenia stabilna pozycja może stopniowo wykształcić się, gdy ramię zostanie zgięte w łokciu i dłoni oraz dociśnięte do ciała i nogi, ze względu na swoją wysuniętą pozycję, podczas chodzenia zmuszony jest do zakreślania półkola, co utrudnia poruszanie się.
Aby zapobiec powstaniu takiej pozycji, sparaliżowane ramię pacjenta okresowo umieszcza się z odwiedzeniem i wyprostem w łokciu oraz stawy nadgarstka i noga - z zgięciem w biodrze, kolanie i stawy skokowe. .
Konieczne jest, jeśli to możliwe, ograniczenie czasu, jaki pacjent spędza na plecach, ponieważ pozycja ta sprzyja rozwojowi wzmożonego napięcia mięśniowego i odleżyn. Pacjenta z porażeniem połowiczym (jednostronnym paraliżem) należy ułożyć na brzuchu lub na boku.
Wielu pacjentów lubi leżeć na sparaliżowanej stronie. Nie jest to przeciwwskazane. W takim przypadku głowa powinna być lekko pochylona w dół, a sparaliżowane ramię wyciągnięte do przodu pod kątem prostym do ciała i zwrócone dłonią do góry. Zdrowe ramię może leżeć na boku lub być odciągnięte do tyłu, ale nie do przodu, aby uniknąć nadmiernego wyprostu mięśni po stronie sparaliżowanej. Pod zdrową nogę, zgiętą w stawach biodrowych i kolanowych, należy umieścić poduszkę. Sparaliżowana noga jest wyprostowana w biodrze i lekko ugięta staw kolanowy.
W pozycji leżącej sparaliżowane ramię jest przesunięte w bok i wyprostowane staw łokciowy, a dłoń jest skierowana dłonią do góry. Noga po tej samej stronie jest lekko ugięta w stawie kolanowym i pod nią umieszczona jest poduszka. Stopę umieszcza się w pozycji pośredniej pomiędzy zgięciem a wyprostem i podpiera za pomocą miękkiej poduszki lub opierając się o zagłówek.
Pozycję pacjenta zmienia się co 2-3 razy h. Kiedy ogólny stan pacjenta poprawia się, a ciśnienie krwi ustabilizuje się, pacjenta uczy się samodzielnej zmiany pozycji w łóżku. Aby zapobiec rozwojowi przykurczów, należy jak najwcześniej (za zgodą lekarza) położyć pacjenta do łóżka. W takim przypadku plecy powinny być proste (połóż poduszki), a nogi zgięte staw biodrowy pod kątem 90°. Należy unikać długotrwałego przebywania pacjenta w pozycji półleżącej z podniesionym zagłówkiem, ponieważ przyczynia się to do zwiększenia napięcia mięśniowego . .
Fizjoterapia.
Stosowany jest także w celu zapobiegania przykurczom. ćwiczenia fizyczne(bierny) od pierwszych dni choroby. Technika masażu i fizykoterapia Można przeszkolić krewnych lub innych opiekunów. Zwróćmy uwagę tylko na kilka zasad:
Ćwiczenia pasywne (wpływ innej osoby na mięśnie pacjenta) rozpoczynają się o 3-4 -Pierwszy dzień, w tym całkowity brak ruchu po dotkniętej stronie.
Tylko w ostrym okresie małe stawy aby nie powodować znaczących zmian ciśnienia krwi; w więcej późny okres przy stabilnym ciśnieniu krwi ćwiczenia lecznicze rozpoczynają się od dużych stawów, następnie przechodzą do mniejszych, co zapobiega wzrostowi napięcia mięśniowego i powstawaniu przykurczów.
Ruchy aktywne wykonywane są przede wszystkim zdrową kończyną. W tym przypadku mentalne powtarzanie ćwiczeń ze sparaliżowaną ręką lub nogą (tzw. gimnastyka ideomotoryczna) przyczynia się do pojawienia się aktywnych ruchów. W przypadku ciężkiego niedowładu aktywna gimnastyka rozpoczyna się od ćwiczeń statycznych.
Specjalna gimnastyka na przemian z ćwiczenia oddechowe. Oddychanie wpływa na napięcie mięśni kończyn: podczas wdechu napięcie kończyn wzrasta, podczas wydechu maleje.
Gimnastyka jest wykonywana przez krótki czas (15-2 0 min) kilka razy dziennie (co 3-4 H).
Wszystkie ruchy wykonywane są płynnie, bez bólu, ponieważ nagłe ruchy i ból prowadzą do wzrostu napięcia mięśniowego. Za 3-4 tygodnie. od początku choroby, biorąc pod uwagę stan ogólny, przystępują do przywracania umiejętności chodzenia. Ten zestaw ćwiczeń również wykonuje się w określonej kolejności (najpierw imitacja chodzenia, w pozycji leżącej, potem siedzenia, nauka przenoszenia ciężaru ciała z jednej nogi na drugą w pozycji stojącej, następnie kroki w miejscu itp.) .).
Aby skuteczniej udzielać pomocy bliskim i innym osobom opiekującym się pacjentem, konieczne jest poddanie się krótki kurs przeszkolić lub otrzymać niezbędne zalecenia od lekarza lub metodyka terapii ruchowej.
Masaż w okresie rehabilitacji pacjentów po udarze ma na celu normalizację napięcia mięśniowego po uszkodzonej stronie. Dlatego, aby rozluźnić mięśnie o zwiększonym napięciu, wykonuje się lekkie głaskanie i odwrotnie, aby aktywować mięśnie o obniżonym lub niezmienionym napięciu, wykonuje się lekkie ugniatanie.
Ze względu na to, że masaż musi zostać przeprowadzony długi czas, krewni pacjenta powinni zostać przeszkoleni w zakresie specjalnych technik i kompleksów, aby uzyskać pełniejsze i skuteczniejsze przywrócenie funkcji motorycznych. Pierwszy rok, a zwłaszcza pierwsze 6 miesiące to czas na prawdziwą odbudowę ruchów i nie można go przegapić!
Karmienie.
Nawet przy poważnym stanie pacjenta karmienie rozpoczyna się od 1-2 -x dni po udarze.
Podczas pierwszego karmienia sprawdza się, czy pacjent nie ma zaburzonego odruchu połykania. Aby to zrobić, wlej łyżeczkę do ust zimna woda i poproś go, żeby to połknął. Jeżeli pacjent z łatwością połyka wodę i nie krztusi się, należy kontynuować karmienie ciepłym, płynnym pokarmem.
Pacjenci z jasną świadomością i bez zaburzeń połykania otrzymują przez pierwsze 2-3 dni pokarmy płynne (buliony, soki owocowe), następnie pokarmy miękkie lub przeciery. W przypadku częściowych zaburzeń połykania, pokarm musi mieć papkowatą konsystencję. Jedzenie powinno być ciepłe, smaczne i bogate w kalorie. Pacjenta należy karmić ostrożnie, małą łyżeczką, małymi porcjami, z przerwami na odpoczynek. Należy uważać, aby pokarm nie dostał się do dróg oddechowych. Czasami pacjenci nie chcą jeść ani pić. Takie zachowanie jest typowe, gdy pewne części mózgu są uszkodzone ( płaty czołowe, podwzgórze), odpowiedzialne za apetyt i pragnienie. Stres psychiczny depresja może również prowadzić do tłumienia apetytu. W takim przypadku szczególnie ważne jest, aby uspokoić, wesprzeć pacjenta i wyjaśnić mu, jakie to ważne dobre odżywianie.
Po udarze często występują zaburzenia mowy, takie jak afazja. W tym przypadku pacjenci mają trudności z mówieniem lub rozumieniem mowy. Często mają trudności z liczeniem, rozpoznawaniem lub zapamiętywaniem liczb lub dat.
Ciężkie zaburzenia mowy, bardziej niż zaburzenia motoryczne, wykluczają pacjenta z jego zwykłego kręgu społecznego, wywołują bolesne poczucie izolacji i samotności oraz zakłócają jego adaptację. Zaburzenia mowy mogą pogłębiać i utrzymywać depresję, która rozwija się u ponad połowy osób po udarze mózgu i w konsekwencji znacznie komplikuje rehabilitację pacjenta, odbiera mu wiarę w sukces, chęci i wytrwałość w pokonywaniu zaburzeń motorycznych, mowy i innych. Przywrócenie funkcji mowy zajmuje dużo czasu – czasami nawet 3-4 lata. Dlatego też największą uwagę należy zwrócić na kształtowanie w rodzinie umiejętności prawidłowej komunikacji z pacjentem z zaburzeniami mowy.
Należy pamiętać, że mowa to tylko niewielka część języka jako środka wzajemnego zrozumienia. Komunikacja niewerbalna(gesty, mimika, dotyk, pantomima) pomogą nawiązać kontakt z pacjentem. W większości codziennych sytuacji możesz obejść się bez polegania na mowie.
Jeżeli w jakimś stopniu zachowana zostanie komunikacja werbalna z pacjentem, przydatne będą następujące zalecenia:
Jeśli pacjent używa niezwykłe słowo lub dźwięk oznaczający przedmiot, koncepcję lub wyraz myśli (pod warunkiem, że nie zostaną przywrócone zdolności mowy), można zaakceptować ten nowy termin lub dźwięk i używać go.
Naleganie, aby pacjent użył prawidłowego określenia, może wywołać irytację lub złość. Wielu pacjentów z afazją szybko nawiązuje kontakty z innymi osobami, nie polegając na mowie. Wyrażają swoje uczucia za pomocą gestów, dźwięków i specjalnych słów.
Mówiąc, używaj prostych, krótkich zwrotów. Nie powinieneś podnosić głosu. Głośna mowa czasami utrudnia zrozumienie.
Z niektórymi pacjentami łatwiej jest porozumieć się pisemnie. .
Kontynuując temat opieki nad pacjentem po udarze mózgu, należy zaznaczyć, że jest on bardzo ważny Specjalna uwaga poświęcać skóra, jama ustna, zawartość bielizna pościelowa.
Aby zapobiec pojawieniu się przykurczów, należy podać dotkniętą kończynę prawidłowa pozycja: ramię przywiedzione, supinowane, palce rozstawione, noga wyciągnięta, stopa zgięta grzbietowo.
8-10 dni po udarze możesz ostrożnie rozpocząć pasywne ćwiczenia terapeutyczne, po 15-20 dniach - lekki masaż.
Od pierwszego dnia należy mierzyć ciśnienie krwi i zapisywać je w dzienniczku obserwacji. Jak wspomniano powyżej, przez pierwsze 10 dni nie należy szybko zmniejszać jego liczby, chyba że jest bardzo wysoka. Na niedociśnienie tętnicze Przeciwnie, ciśnienie krwi wzrasta do zwykłych „liczb roboczych” pacjenta.
Żywienie pacjentów po udarze mózgu opiera się na zasadach diety stosowanej przy nadciśnieniu i miażdżycy – chorobach leżących u podstaw udaru mózgu. W diecie należy ograniczyć ilość tłuszczów zwierzęcych, węglowodanów (cukier, przetwory, kompoty, dżemy, białe pieczywo i ciasta), sól kuchenna. Jedzenie musi być bogaty w błonnik, witaminy, sole potasowe i magnezowe. Wszystkie potrawy przygotowywane są bez soli, mięso i ryby gotuje się, a nie smaży. . .
Jeśli pacjent jest przytomny, karmiony jest łyżeczką i wyłącznie płynnym pokarmem (owsianka, kompoty, soki). Jeśli pacjent nie odzyskuje przytomności przez długi czas, ucieka się do sztuczne odżywianie częściej stosować lewatywy odżywcze.
Środki mające na celu normalizację funkcji oddychanie zewnętrzne i natlenienie (odkażanie dróg oddechowych, założenie przewodu powietrznego, intubacja dotchawicy i w razie potrzeby wentylacja mechaniczna).
2. Regulacja funkcji układu sercowo-naczyniowego:
utrzymując ciśnienie krwi na poziomie 1 0% wyższe od wartości, do których pacjent jest przystosowany (przy prowadzeniu terapii hipotensyjnej preferowane są beta-blokery, Inhibitory ACE, blokery kanały wapniowe, Na niedociśnienie tętnicze- leki o działaniu wazopresyjnym (dopamina, agoniści receptorów alfa-adrenergicznych) i terapii zastępczej (dekstrany, jednogrupowe świeżo mrożone osocze);
terapia antyarytmiczna w przypadku arytmii serca;
w chorobie niedokrwiennej serca (stwardnienie zawałowe serca, dławica piersiowa) - leki przeciwdławicowe (azotany);
leki poprawiające funkcję pompowania mięśnia sercowego - glikozydy nasercowe, przeciwutleniacze, optymalizatory metabolizmu energetycznego tkanek.
.Kontrola i regulacja homeostazy, w tym stałych biochemicznych (cukier, mocznik, kreatynina itp.), równowagi wodno-solnej i kwasowo-zasadowej.
Neuroprotekcja - złożona metody uniwersalne ochrona mózgu przed uszkodzeniami strukturalnymi – zaczyna się o godz etap przedszpitalny(może mieć pewne cechy w różnych podtypach udaru).
.Środki mające na celu zmniejszenie obrzęku mózgu (mają cechy zależne od charakteru udaru).
.Środki zapobiegania i leczenia powikłań somatycznych: zapalenia płuc, odleżyn, infekcji dróg moczowych, zespołu rozsianego wykrzepiania wewnątrznaczyniowego, zakrzepicy żył i zatorowości płucnej, przykurczów itp.
.Leczenie objawowe, w tym leki przeciwdrgawkowe, psychotropowe (w pobudzeniu psychomotorycznym), leki zwiotczające mięśnie, leki przeciwbólowe itp.
Metody rehabilitacji chorych po udarze mózgu.
Na zaburzenia ruchu:
1.Kinezyterapia obejmująca naukę chodzenia.
.Rehabilitacja domowa, w tym trening umiejętności samoopieki (można uwzględnić w kursie kinezyterapii).
.Stymulacja elektryczna układu nerwowo-mięśniowego.
.Zwalczanie spastyczności, w tym przyjmowanie leków zwiotczających mięśnie (sirdalud, baklofen, mydocalm), zabiegi termiczne (aplikacje parafinowe, ozokeryt), selektywne lub akupresura.
Profilaktyka przykurczów występujących na tle poudarowych zmian troficznych w stawach (artropatia), w tym terapia ciepłem (aplikacje parafiny, ozokerytu), przeciwbólowe zabiegi elektrofizjologiczne (prądy SMT, DD, TENS, leki do elektro- lub fonoforezy).
Środki ortopedyczne: stosowanie szyn, specjalnych pomocy do chodzenia, obuwia ortopedycznego.
W przypadku zaburzeń mowy: zajęcia z logopedą-afazjologiem przywracające mowę, czytanie, pisanie i liczenie.
W przypadku ośrodkowego zespołu bólowego poudarowego: przepisanie leków przeciwdepresyjnych (amitryptylina) i karbamazepiny (Tegretol, Finlepsin) w indywidualnych dawkach.
Neurotroficzny terapia lekowa.
Szczególnie wskazany przy zaburzeniach mowy, zaburzeniach poznawczych, osłabieniach psychicznych i aktywność silnika:
Cerebrolysin 5 ml IM lub 10-15 ml kroplówki IV na 200 ml roztwór izotoniczny chlorek sodu nr 2 0-30 dziennie 2-3 razy przez pierwszy rok,
Piracetam 2,4 – 4,8 g dziennie przez kilka miesięcy,
Semax 0,1% 2 krople do każdego kanału nosowego 3-6 razy dziennie przez 2 miesiące.
Psychoterapia.
Elementy psychoterapii uwzględniane są na zajęciach z kinezyterapii, w praktyce logopedy-afazjologa i neurologa-rehabilitanta.
Dodatkowe metody rehabilitacji .
Biofeedback ze sprzężeniem zwrotnym elektrokimogramu w przypadku niedowładu połowiczego
Biofeedback ze stabilogramem dla zaburzeń równowagi i chodu.
Akupunktura i/lub elektroakupunktura w leczeniu spastyczności mięśni i zespoły bólowe
Terapia zajęciowa w specjalnie wyposażonych warsztatach
Psychoterapia prowadzona przez psychoterapeutę.
Niektóre dodatkowe metody rehabilitację można stosować wyłącznie w wyspecjalizowanych ośrodkach rehabilitacyjnych ze względu na ich złożoność, wysoki koszt i brak konieczności wykwalifikowanych specjalistów.
2. Część praktyczna
2.1 krótki opis GBUZ RK KRB
GBUZ RK „Szpital Republikański Komi” (GBUZ RK KRB) powstał w 1922 roku. Jest wiodącą multidyscyplinarną, wysoko wykwalifikowaną instytucją zdrowia publicznego Republiki Komi. Założycielem szpitala jest Ministerstwo Zdrowia Republiki Kazachstanu.
Krótki opis działu NMC.
Oddział neurologiczny leczenia pacjentów z ostrymi zaburzeniami krążenia mózgowego (oddział NMC, ONMC) został zorganizowany w dniu 03.04.2009 w oparciu o Państwową Instytucję Republiki Kazachstanu „Szpital Republikański Komi” z 30 łóżkami. Od 01.01.2010 r. - na 60 łóżek, w tym 12 na oddziałach intensywnej terapii. Znajduje się na pierwszym piętrze budynku I, obok recepcji.
Katedra realizuje następujące zadania:
1. Zapewnienie całodobowej specjalistycznej opieki medycznej pacjentom po udarach mózgu, w tym celu do pracy zaangażowani są:
pracownia tomografii komputerowej,
gabinet diagnostyka ultradźwiękowa,
dział diagnostyka laboratoryjna,
sala operacyjna do procedur ratunkowych interwencje chirurgiczne.
Opracowanie i wdrożenie w praktyka kliniczna nowoczesne metody diagnostyka i leczenie udaru mózgu, profilaktyka powikłań.
Rozwój oraz wprowadzenie działań mających na celu poprawę jakości pracy diagnostycznej i leczniczej oraz zmniejszenie śmiertelności szpitalnej z powodu udaru mózgu.
Przeprowadzanie praca z pacjentami i ich bliskimi w zakresie profilaktyki i korygowania modyfikowalnych czynników ryzyka chorób naczyniowych, postępowania zdrowy wizerunekżycie.
Prowadzenie dokumentacji księgowej i sprawozdawczej oraz składanie sprawozdań z działalności działu w ustalony sposób, gromadzenie danych do rejestrów, których prowadzenie przewiduje prawo.
Dział działa:
- gabinet kierownika Regionalnego Centrum Naczyniowego,
- gabinet kierownika działu,
- rezydent,
- gabinety logopedy, psychologa,
- gabinet głównej pielęgniarki,
- gabinet fizykoterapii,
- funkcjonalny gabinet diagnostyczny,
- gabinet USG,
- gabinet fizjoterapii,
- 3 gabinety zabiegowe,
- 4 stanowiska pielęgniarki dyżurnej,
- 24 pokoje (2-3 osobowe),
- 2 pokoje socjalne,
- biuro siostry-hostessy,
- bufet, zaplecze sanitarne
Oddział jest wyposażony materialnie - środki techniczne zgodnie ze standardem wyposażenia oddziału neurologii do leczenia schorzeń naczyniowo-mózgowych.
Tabela 2.1. Kluczowe wskaźniki wydajności działu
Lp. Wskaźniki20112012220131Liczba przyjętych pacjentów1547163315732% realizacji planu leczenia pacjentów118,1114,0109,43Mieszkańcy wsi, którzy przeszli przez oddział2592902974%wieś16,717,818,95Pacjenci wypisani1333160613486Plan dla leczonych pacjentów1 275 14067 Zgony ogółem, w tym: na oddziale na oddziale intensywnej terapii 185 173 12193 188 5213 205 88 Śmiertelność (oddział/OIT+oddział) 11,5/12.211,7/12.013.1/13,69 Przeciętny pobyt pacjenta w łóżku 13.913.513.910 Laboratorium. badań na 1 pacjenta93,293,0104,111Fizjoterapia na 1 pacjenta8,25,911,112Funkcje. badań na 1 pacjenta 5 66 2613 Terapia ruchowa na 1 pacjenta 11 712 410 614 Badania endoskopowe 0,50 50 615 Badania USG 3 64 73 216 Płatne. + Dobrowolne ubezpieczenie zdrowotne + samofinansowanie / dni łóżkowe 5/678/749/88
Statystyki naczyniowe Centrum KRB.
W 2013 roku odsetek realizacji planu leczenia pacjenta spadł i wyniósł 109,4% w porównaniu do 114 w 2012 roku i 118,1 w 2011 roku. Nieznacznie wzrósł odsetek hospitalizacji mieszkańców wsi na oddziale – 18,9% (17,8 w 2012 r. i 16,7 w 2011 r.). Średni czas pobytu pacjenta na łóżku na oddziale utrzymuje się na stałym poziomie i wynosi 13,9 (13,5 w 2012 r. i 13,9 w 2011 r.). Nieznacznie wzrósł współczynnik umieralności ogólnej na oddziale, łącznie z oddziałem intensywnej terapii – 13,6 (12 w 2012 r. i 12,2 w 2011 r.). Odnotowany wysoka ocena badań laboratoryjnych na 1 pacjenta – 104,1 (93,0 w 2012 r. i 92,3 w 2011 r.). Badania funkcjonalne na pacjenta – 6 (6,2 w 2012 r. i 5,6 w 2011 r.). Liczba jednostek terapii ruchowej i zabiegów fizjoterapeutycznych wyniosła odpowiednio 10,6 i 11,2 (12,4 i 5,9 w 2012 r.; 11,7 i 8,2 w 2011 r.). Liczba badań USG przypadających na jednego pacjenta jest zróżnicowana – 3,2 (4,7 w 2012 r. i 3,6 w 2011 r.).
Ryż. 2.1. Stosunek płci wśród przyjętych pacjentów z podejrzeniem różne kształty ostre incydenty naczyniowo-mózgowe
Jak wynika z ryciny 2.1, wśród wszystkich przyjętych pacjentów z podejrzeniem różnych postaci ostrych incydentów naczyniowo-mózgowych (w sumie 1568 osób) 56,5% (885 osób) stanowiły kobiety w porównaniu z 58% (940 osób) w 2013 r. i 54,6% (832 osób) osób) w 2012 r., mężczyźni – 43,5% (683 osoby) wobec 42% (679 osób) w 2013 r. i 45,4% (692 osoby) w 2012 r.
Ryż. 2.2. Podział pacjentów z udarem mózgu w zależności od rodzaju porodu na oddział
W 2013 roku w 70,6% (793 osoby) przypadków pacjenci zostali przyjęci przez zespoły ratownictwa medycznego w porównaniu do 71,3% (855 osób) w 2012 roku i 79,9% (773 osoby) przypadków w 2011 roku. Na uwagę zasługuje znaczny wzrost liczby pacjentów, do których się zwracają Oddział ratunkowy niezależnie – 4,18% w 2013 r. wobec 0,08% w 2012 r. i 0,2% w 2011 r.
Wiodącą pozycję w strukturze udarów ostrych na oddziale zajmuje udar niedokrwienny mózgu (IS) – 63,9% (718 osób) wobec 58,2% (700 osób) w 2012 r. i 60,1% (581 osób) w 2011 r. Średni dzień spędzony w łóżku dla AI wynosi 18,7 w porównaniu z 18,9 w 2012 r. i 19,0 w 2011 r. Wśród pacjentów, którzy przeszli IS, ten typ ostry udar mózgowo-naczyniowy wystąpił u mężczyzn u 49,9% (532 osoby) w porównaniu z 48,3% (338 osób) w 2012 r. i 53% (308 osób) w 2011 r. W przypadku kobiet – 50,9% (366 osób) wobec 51,7% (362 osoby) w 2012 r. i 47% (273 osoby) w 2011 r. Średni wiek pacjentów wyniosło 68,2 lat wobec 68,1 lat w 2012 r. i 67,2 lat w 2011 r.) w przedziale od 23 do 99 lat. Częstość występowania rozwoju IS u pacjentów w wieku produkcyjnym wyniosła 22,1% (159 osób) wobec 22% (154 osoby) w 2012 r. i 22,5% (131 osób) w 2011 r., u pacjentów w wieku produkcyjnym – 77,9% (559 osób) wobec 78 % (546 osób) w 2012 r. i 77,7% (450 osób) w 2011 r.
2.2 Materiały i metody badawcze
W praca na kursie przedstawia wyniki badania 230 historii przypadków pacjentów z udarem mózgu w wieku od 23 do 95 lat, w tym 86 (37,3) kobiet i 144 (62,7%) mężczyzn, przyjętych w okresie od 01.02.2014 r. do 04.01.2014 r. 2014 gg. w KRBie.
W trakcie studiowania informacji, różne grupy chory.
Według długości hospitalizacji największa grupa spośród przyjętych w ciągu pierwszych 6 godzin od zachorowania – 93 chorych (40,4%). W tej grupie udar niedokrwienny mózgu rozpoznano u 46 (49,5%), udar krwotoczny u 47 (50,5%) chorych.
Drugą grupę stanowiło 83 (36,1%) chorych przyjętych do szpitala w ciągu 6–24 godzin od wystąpienia choroby. Spośród nich udar niedokrwienny mózgu rozpoznano u 47 (56,6%), udar krwotoczny u 45 (43,4%) chorych.
Trzecią grupę stanowiło 54 chorych (23,5%) przyjętych do szpitala powyżej 24 godzin od wystąpienia choroby. Spośród nich udar niedokrwienny mózgu rozpoznano u 30 (55,5%), udar krwotoczny u 24 (44,5%) chorych.
W grupach utworzonych ze względu na charakter udaru dominowali pacjenci z udarem niedokrwiennym różne lokalizacje- 123 chorych (53,5% wszystkich przyjęć), z czego 46 (37,4%) przyjęto w ciągu pierwszych 6 godzin od wystąpienia choroby; 47 (38,2%) - w ciągu 6 do 24 godzin; 30 (24,4%) - w ciągu ponad 24 godzin od wystąpienia choroby.
Udary krwotoczne rozpoznano u 107 chorych (46,5% wszystkich przyjęć), z czego: 47 (43,9%) przyjęto w ciągu pierwszych 6 godzin od wystąpienia choroby; 36 (33,6%) – w ciągu 6 do 24 godzin; 24 (22,5%) - w ciągu ponad 24 godzin od wystąpienia choroby.
Na udary niedokrwienne najlepszy powrót do zdrowia u pacjentów przyjętych do szpitala w ciągu pierwszych 6 godzin od wystąpienia choroby. Różnili się pacjenci przyjęci do szpitala później niż 6 godzin najgorszy powrót do zdrowia funkcje układu nerwowego.
W udarze krwotocznym najbardziej wynik pozytywny zaobserwowano pomiędzy stanem początkowym a stanem przy wypisie u osób przyjętych w ciągu pierwszych 24 godzin od wystąpienia choroby.
Pacjenci z udarem krwotocznym, którzy zostali przyjęci do szpitala później niż 24 godziny od wystąpienia choroby, rekonwalescencja była gorsza niż pacjenci przyjęci od 6 do 24 godzin od początku choroby.
Przeprowadzono badanie współczynników umieralności w różnych formy kliniczne ach udar w zależności od długości hospitalizacji. Całkowita liczba zgonów wynosi 39 (17%).
Dla wszystkich klinicznych postaci udaru śmiertelność w ciągu pierwszych 6 godzin wyniosła 16,1% (tj. spośród 93 pacjentów przyjętych w tym okresie 15 zmarło); w okresie od 6 do 24 godzin – 16,9% (spośród 83 pacjentów przyjętych w tym okresie 14 zmarło); w okresie dłuższym niż 24 godziny śmiertelność wyniosła 18,5%, spośród 54 chorych przyjętych w tym okresie 10 zmarło.
Dane dotyczące śmiertelności w różnych postaciach klinicznych udaru mózgu w zależności od czasu hospitalizacji przedstawiono w tabelach 2.2, 2.3.
Tabela 2.2. Śmiertelność ogólna i długość hospitalizacji z powodu udaru niedokrwiennego mózgu
Czas hospitalizacji Liczba przyjętych Śmiertelność Abs.% Abs.% 0-6 godzin 4637,4510,96-24 godzin 4738,236,4 powyżej 24 godzin 3024,4413,3 Ogółem 123100129,8
W udarze niedokrwiennym największą śmiertelność obserwowano w okresach hospitalizacji do 6 i powyżej 24 godzin od momentu wystąpienia udaru.
Tabela 2.3. Śmiertelność ogólna i długość hospitalizacji z powodu udaru krwotocznego
Czas trwania hospitalizacji Liczba przyjętych pacjentów Śmiertelność Abs.% Abs. %0-6 godzin4743.91021.276-24 godziny3633.61130.5więcej niż 24 godziny2422.5625Razem 1071002725.23
W udarach krwotocznych największą śmiertelność obserwowano także, gdy pacjenci byli przyjmowani w ciągu 6–24 godzin od wystąpienia udaru, i zwiększała się ona wraz ze wydłużaniem się czasu od wystąpienia udaru do przyjęcia do szpitala.
W tabeli 2.4. przedstawiono dane porównawcze dotyczące ogólnych objawów mózgowych i zespołu oponowego w różnych postaciach klinicznych udaru mózgu.
Tabela 2.4. Częstość występowania objawów mózgowych i zespołu oponowego (%) w różnych postaciach klinicznych udaru mózgu
Zespoły i objawy Wszystkie udary (n=230) Zawał serca (n=123) HI (n=107) Nudności i wymioty 30 422 040,2 Ból głowy 46 930,9 ?65,4?îëîâîê?? ???è ?24,824,425,2?????èàëü ?à ? ?èï ?????çè ?90,089,490,6???è ???àëü ?ûé ?è ???î ?36,211,4 ?57,0
?âî ?â? ?????à ? ?î??à?î÷ ?î ?û???à ? ?î?ïè?àëèçà?è ?, ïî??à ?îâêà ï?àâèëü ?î ?î ?èà ??îçà ?ïî?î ???â? ?? ?îë ?? ?à ????? ?à÷àë? ë ?÷ ???î ?î ï?î? ???à. ??îô ???èî ?àëü ?à ? êî ?ï ??????î??ü ???è?è ??êî ?î ï ???î ?àëà â? ?? ??îâ ??é, ????è÷ ??êà ? î? ?àù ???î??ü ?îâ? ?????îé ?èà ??î??è÷ ??êîé è ë ?÷ ???îé àïïà?à???îé, ???èêà ????à ?è ?àê ?? ?ïî?î ???â? ?? ?êî? ?é? ??? âî???à ?îâë ??è? è âûç ?î?îâë ??è? ?îëü ?û? ï ????¸??è? ?àçëè÷ ?û ? ôî? ?û è ???ëü?à.
??è ïëà ?è?îâà ?èè è î? ?à ?èçà?èè ?à ?î?û î? ??ë ??è ? ???? ?ë ? ?îëü ?û? ??â?îëî ?è÷ ??êî ?î ï?îôèë ? ?îëü?î ? ????î çà ?è ?à?? ?àçëè÷ ?û ? ôèçè÷ ??êè ? ???î ?û ë ?÷ ??è ? ?îëü ?û?. ??î ?î ? ????î â âî???à ?îâè? ?ëü ?î ? ë ?÷ ??èè ?îëü ?û? ? ïî?ë ????âè ??è ï ?????????î ?î è ???ëü?à çà ?è ?à ?? ë ?÷ ???à ? ôèçê?ëü???à ( ???). ?î??î ?? â? ? 100% ?î?ïè?àëèçè?îâà ??û? â î? ??ë ??è ? ???? ï?î?ëè ?èêë çà ???èé ???. ? ??????? ?à î ??î ?î ?îëü ?î ?î ?niska cena 17,84 çà ???èé, ï?è÷ ?? ïî÷?è ¾ ?îëü ?û? (74,7%) è ??co powiesz na? jedenaście ?î 20 çà ???èé ???, ?ù ? 17,8% - ?îë ?? 20 s ???èé, à ???îëü?à ? ÷à??ü (7,5%) - ?? ?îë ?? 10 s ???èé.
????? ???, êàê ïîêàçàëî ?ï ??èàëü ?î ï?îâ ?????î ? è??ë ??îâà ?è ? â ?à ??î ? ??à?èî ?à? ? ?àè ?îë ?? ?ôô ?ê?èâ ?îé îêàçàëà?ü ??à ?èëè?à?è ? â ???ïï ? ïà?è ???îâ, ï?î?î ?èâ?è? ?îë ?? 20 s ???èé, à ?è ?è ?àëü ?à ? ?ôô ?ê?èâ ?î??ü îêàçàëà?ü â ???ïï ? ïà?è ???îâ ï?î?î ?èâ?è? ?? ?îë ?? 10 s ???èé. ? ï ??âû? ?î??à?î÷ ?î ? è ïîë ?î ? âî???à ?îâë ??è ? î? ??÷àëî?ü ? 69,3% tak ???îâ, ?è ?è ?àëü ?î ? è ??î î??????âè ? - ?è ? î ??î ?î, âî 2-îé ???ïï ? ?îëüêî ? 26,7% î? ??÷ ??î ?î??à?î÷ ?î ? è ïîë ?î ? âî???à ?îâë ??è ? è ? 34,7% - ?è ?è ?àëü ?î ? èëè ??î î??????âè ?.
??à? ?î??ü ï?îâ ????è ? ??? ? ëè? ?àç ?î ?î âîç?à??à ???êîëüêî î?ëè÷à ???? (?à ?patrz 2.5.). ? ?â ?ëè÷ ??è ?? âîç?à??à ?îëü ?û? ??è ?à ???? ??????? ÷è?ëî çà ???èé ??? ? 19,3 ? ëè? â âîç?à?? ? ?î 55 ë ?? ?î 16,9 ? ëè? ??à???? î âîç?à??à.
?à ?ëè? 2,5. ?à?ï? ???ë ??è ? ?îëü ?û? ?àç ?î ?î âîç?à??à ïî ÷è?ë? çà ???èé ??? â ï?î? ???à?
?îç?à??×è?ëî çà ???èé ?????î ?î1-1011-2021-30 ?î 55 ë ??8,164,927,0100,055-59 ë ??3,175,021,9100,060-74 ë ??11 171 216 7100 075 ë ?? è ??à?? ?3,090,96,1100,0????î7.574.717.8100.0
?îç ?î ??î ïî??î ?? ? ëè?, ïîë?÷èâ?è? ?îë ?? 20 s ???èé î? ??÷ ??î ?îë ?? ïîë ?î ? è ?î??à?î÷ ?î ? âî???à ?îâë ??è ? ïî ??àâ ???è? ? ???ïïîé ëè?, êî?î?û ? ïîë?÷èëè ???ü? ? çà ???èé. ?î ??÷ ?î, êîëè÷ ???âî çà ???èé ??? âëè ??? ?à ?ôô ?ê?èâ ?î??ü âî???à ?îâè? ?ëü ?î ?î ë ?÷ ??è ?, ?î ï?è ??î ?, ??????â ???î, ÷?î ? ?îëü ?û? ?îë ?? ?îëî ?î ?î âîç?à??à è ?????? ?îëü? ? ?à ??îâ ?î ?è?ü? ? ?î??à?î÷ ?î ?î è ïîë ?î ?î âî???à ?îâë ??è ? ïî ??àâ ???è? ? ëè?à ?è ??à???? î âîç?à??à.
?ç î ?ù ??î ÷è?ëà ?îëü ?û? ?îë ?? ½ (52,0%) çàkî ?÷èëè ë ?÷ ??è ? ? âî???à ?îâë ??è ?? III ???è ?à ?âè ?à? ?ëü ?îé àê?èâ ?î??è, (?. ?. ?âî ?î ??î ?î ï ?????ù ??è ? â ï? ???ëà? î? ??ë ??è ?, ??ç ?à ?î??î ???ëü ?î ?î ïî ????à ïî ë ????è? ?), à 18,5% - ? IV ?âè ?à? ?ëü ?û ? ???è ?î ? (?âî ?î ??î ? ï ????âè ???è ?, â ?î ? ÷è?ë ? è ïî ë ????è? ?). ????è ï ??âû? 78,9% и ??co powiesz na? jedenaście ?î 20 çà ???èé ??? è 16,7% - ?îë ?? 20 s ???èé. ?î â?î?îé ???ïï ? (? âî???à ?îâë ??è ?? 1? ?âè ?à? ?ëü ?î ?î ???è ?a) 68,8% è ??co powiesz na? jedenaście ?î 20 çà ???èé è 28,1% - ?îë ?? 20 s ???èé. ? ?î ?? â? ??? ?îë ??, ÷ ?? êà ??ûé 4-ûé (26,0%) âî???à ?îâèë ?Forma II ?âè ?à? ?ëü ?ûé ???è ? (ï ?????ù ??è ? â ï? ???ëà? ïàëà?û) è ?ù ? ??ç ?à÷è? ?ëü ?à ? ÷à??ü (3,5%) - ?plik 1 ?âè ?à? ?ëü ?ûé ???è ?. ? ?à ??î ? ?ë?÷à ?
