Tudományos munka: A petefészkek szerkezete, életkorral összefüggő változásai
A belső nemi szervek felépítése vázlatosan látható az 1. ábrán. 1.2.
Hüvely(hüvely) - körülbelül 10 cm hosszú, nyújtható izmos-rostos cső, kissé ívelt, a dudor hátrafelé néz. A hüvely felső széle lefedi a méhnyakot, az alsó széle pedig a hüvely előcsarnokába nyílik.
A hüvely elülső és hátsó falai érintkeznek egymással. A méhnyak kinyúlik a hüvely üregébe, a méhnyak körül vályúszerű tér képződik - a hüvelyboltozat (fortnix vaginae). Megkülönbözteti a hátsó ívet (mélyebb), az elülső (laposabb) és az oldalsó íveket (jobb és bal). A hüvely felső része elülső fala a hólyag aljával szomszédos, és laza rost választja el tőle, ill. Alsó részérintkezésbe kerül húgycső. A hüvely hátsó falának felső negyede oldalról hasi üreg peritoneummal borított (rektális-méh üreg - excavatio retrouterina); a hüvely hátsó fala alatt a végbél szomszédos.
A hüvely falai három rétegből állnak: a külső réteg (sűrű kötőszövet), a középső (különböző irányban keresztező vékony izomrostok) és a belső (rétegzett laphámréteggel borított hüvelynyálkahártya). A hüvely nyálkahártyájában nincsenek mirigyek. Az oldalsó részeken hüvely falai néha farkasjáratok (gartner-csatornák) maradványai vannak. Ezek a kezdetleges képződmények kiindulási pontként szolgálhatnak a hüvelyi ciszták kialakulásához.
Méh(uterus, s. metra, s. hysteria) - páratlan üreges izmos szerv, amely a kis medencében található a hólyag (elülső) és a végbél (hátsó) között. A méh körte alakú, anteroposterior irányban lapított, nulla szülésnél körülbelül 7–9 cm, szülõnél 9–11 cm hosszú; a méh szélessége a petevezetékek szintjén körülbelül 4-5 cm; a méh vastagsága (az elülső felülettől a hátsóig) nem haladja meg a 2-3 cm-t; a méh falainak vastagsága 1-2 cm; átlagos súlya a nullszaldós nők 50 g-tól a többszörszülő nők 100 g-ig terjed. A méh helyzete a medencében nem állandó. Számos fiziológiai és kóros tényezőtől függően változhat, például terhesség alatt vagy különféle gyulladásos és daganatos folyamatok jelenlétében magában a méhben és annak függelékeiben, valamint a hasi szervekben (tumorok, ciszták stb.) .
A méhben a test (corpus), az isthmus (istmus) és a nyak (méhnyak) megkülönböztethető, az ábrán látható. 1.3. A méh teste háromszög alakú, fokozatosan szűkül a nyak felé (lásd 1.3. ábra, a). Az orgonát egy markáns, derékhoz hasonló szűkület tagolja, körülbelül 10 mm széles. A nyakban szupravaginális (felső 2/3) és vaginális (alsó 1/3) részek különböztethetők meg.
A méh felső része, amely a petevezetékek szintje fölé emelkedik, alkotja a méh alját (fundus uteri). A petevezetékek származási helyétől elöl kissé lejjebb mindkét oldalon kerek méhszalagok (lig. rotundum, s. teres) indulnak el, és azonos magasságban a saját petefészek szalagjai (lig. ovarii proprii) csatlakoznak. mögött. A méhben az elülső, vagy hólyag (facies vesicalis), és a hátsó, vagyis bélfelület (facies intestinalis), valamint a jobb és bal oldalszél (margo uteri dexter et sinister) megkülönböztethető.
Általában a test és a méhnyak között egy szög van, ami átlagosan 70-100"-nak felel meg, elöl nyitva (anteflexio), ráadásul az egész méh előre dől (anteversio). A méhnek ez a helyzete a a kismedence normálisnak tekinthető.
A méh fala a következő rétegekből áll: nyálkahártya (endometrium), izomréteg (myometrium) és peritoneális fedőréteg (perimrtrium).
Az endometriumot két réteg képviseli: bazális (mély) és funkcionális (felületes), a méh üregével szemben. Az endometrium belülről béleli ki a méh üregét, és a nyálkahártya alatti réteg nélkül összenőtt az izomhártyával. A nyálkahártya vastagsága eléri az 1 mm-t vagy többet. A kötőszöveti sejtekből álló bazális réteg strómájában a funkcionális rétegben található mirigyek kiválasztó részei találhatók. A mirigyek hámja egysoros hengeres. A méhnyálkahártya citogén stromából, mirigyekből és erekből álló funkcionális rétege rendkívül érzékeny a szteroid nemi hormonok hatására, felszíni hámréteggel van bélelve, amely szerkezetében hasonló a mirigyek hámjához (1.4. ábra). ).
A méh izomrétege (myometrium) három erős simaizomrostrétegből áll. A felületes izomkötegek egy része a méhszalagokig terjed. Gyakorlatilag fontos a myometrium szerkezetének általánosan elfogadott sémája a különböző rétegeinek uralkodó irányához viszonyítva. A külső réteg főként hosszirányú, a középső kör alakú és ferde, a belső pedig hosszanti. A méh testében a kör alakú réteg a legfejlettebb, míg a méhnyakban hosszanti. A külső és belső garat területén, valamint a csövek méhnyílásaiban az izomrostok főleg körkörösen helyezkednek el, mintegy záróizmokat képezve.
Rizs. 1.3. A méh anatómiai részei:
a - elülső szakasz; b - sagittalis szakasz; 1 - méhtest, 2 - isthmus, 3 - méhnyak (szupravaginális rész), 4 - méhnyak (hüvelyi rész)

Rizs. 1.4. Az endometrium szerkezete (séma):
I - az endometrium kompakt rétege; II - az endometrium szivacsos rétege; III - az endometrium bazális rétege; IV - myometrium; A - a myometrium artériái; B - a bazális réteg artériái; B - a funkcionális réteg spirális artériái; G - mirigyek
A méh teste és a supravaginális rész hátsó felülete méhnyak peritoneum borítja.
A méhnyak a test meghosszabbítása. Két szakaszt különböztet meg: a hüvelyi részt (portio vaginalis) és a supravaginális részt (roquesh supravaginalis), amely a hüvelyboltozatok nyakához való csatlakozási hely felett helyezkedik el. A méh teste és a méhnyak határán van egy kis szakasz - az isthmus (istmus uteri), amelyből a terhesség alatt a méh alsó szegmense képződik. A nyaki csatornának két szűkülete van. A méhnyak és az isthmus közötti átmenet helye megfelel a belső os. A hüvelyben a nyaki csatorna külső os-sal nyílik meg. Ez a lyuk kerek nulliparos nőkés keresztirányban ovális - azoknál, akik szültek. A méhnyak hüvelyi részét, amely a külső garat előtt helyezkedik el, elülső ajaknak, a méhnyak külső garat mögötti részét pedig hátsó ajaknak nevezzük.
Topográfiailag a méh a kismedence közepén van - a helyes pozíció. A kismedencei szervek gyulladásos vagy daganatos folyamatai elmozdíthatják a méhet elöl (antepositio), hátulról (retropositio), balra (sinistropositio) vagy jobbra (dextropositio). Ezenkívül tipikus elhelyezkedéssel a méh teljesen előre dől (anteversio), a test és a méhnyak 130-145°-os szöget zár be, elöl nyitott (anteflexio).
MÉHKIEGÉSZÍTÉSEK:
A petevezetékek(tuba uterinae) mindkét oldalon eltávolodnak a méh aljának oldalsó felületétől (lásd 1.2. ábra). Ez a párosított, 10-12 cm hosszú, csöves szerv a hashártya redőjébe záródik, amely felső rész széles méhszalag és a "cső bélcsontja" (mesosalpinx) nevet viseli. Ennek négy részlege van.
A cső méhen belüli (intersticiális, intramurális) része (pars uterina) a legkeskenyebb (a lumen átmérője az atomszelvényben, de több mint 1 mm), a méhfal vastagságában helyezkedik el és annak üregébe nyílik (ostium). méhcső). A cső intersticiális részének hossza 1-3 cm.
földszoros petevezeték(istmus tubae uterinae) - a cső egy rövid darabja, miután kilép a méhfalból. Hossza nem haladja meg a 3-4 cm-t, azonban ennek a csőszakasznak a falvastagsága a legnagyobb.
A petevezeték ampullája (ampulla tubae uterinae) a cső csavarodott és leghosszabb része (kb. 8 cm), amely kifelé tágul. Átmérője átlagosan 0,6-1 cm, falvastagsága kisebb, mint az isthmus.
Petevezeték tölcsére (infundibulum tubae uterinae) - a legszélesebb vége adta a csövet, számos, körülbelül 1-1,6 cm hosszú kinövéssel vagy rojttal (fimbriae tubae) végződve, amely a petevezeték hasi nyílását határolja és körülveszi a petefészket; a rojtok közül a leghosszabb, körülbelül 2-3 cm hosszú, gyakran a petefészek külső széle mentén helyezkedik el, ahhoz rögzítve van, és petefészeknek (fimbriae ovarica) nevezik.
A petevezeték fala négy rétegből áll.
1. Külső, vagy savós héj (tunica serosa).
2. Subserous szövet (tela subserosa) - laza kötőszöveti membrán, amely csak az ampulla isthmusának területén expresszálódik gyengén; a méh részen és a cső tölcsérében a subserous szövet gyakorlatilag hiányzik.
3. Az izomhártya (tunica muscularis) három simaizomrétegből áll: egy nagyon vékony külső - hosszanti, egy jelentősebb középső - kör alakú és belső - hosszanti izomzatból. A cső izmos membránjának mindhárom rétege szorosan összefonódik egymással, és közvetlenül átjut a méh myometrium megfelelő rétegeibe.
4. A nyálkahártya (tunica mucosa) a cső lumenében hosszirányban elrendezett csőredők képződik, amelyek az ampulla környékén hangsúlyosabbak.
A petevezetékek fő feladata a megtermékenyített petesejt méhbe szállítása az izomréteg perisztaltikus összehúzódása miatt.
Petefészek(petefészek)- páros szerv amely a női ivarmirigy. Általában a medence oldalfalán helyezkedik el a parietális hashártya mélyülésében, azon a helyen, ahol a közös csípőartéria külsőre és belsőre osztódik - az úgynevezett petefészeküregben (fossa ovarica).
A petefészek hossza 3 cm, szélessége 2 cm, vastagsága 1-1,5 cm (lásd 1.2. ábra). Két felülete van, két pólusa és két éle. A petefészek belső felülete a test középvonala felé néz, a külső felülete lefelé és kifelé néz. A petefészek egyik pólusa (méh) a petefészek saját szalagja (lig. Ovarii proprium) segítségével kapcsolódik a méhhez. A második pólus (cső) a cső tölcsére felé néz, ehhez kapcsolódik a hashártya háromszögű ránca - egy szalag, amely felfüggeszti a petefészket (lig. Suspensorium ovarii) és leereszkedik hozzá a határvonaltól. A petefészek-erek és az idegek áthaladnak a szalagon. A petefészek oldalainak szabad lekerekített éle peritoneális üreg, a másik él (egyenes) a petefészek (hilus ovarii) kapuját képezi, a széles ínszalag hátsó leveléhez tapad.
A felszín nagy részén a petefészek nem rendelkezik savós fedővel, és csíra (kezdetleges) hám borítja. A petefészek mesenteriális szélének enyhe tisztasága a petefészek mesenteriumának csatlakozási területén van peritoneális borítással kis fehéres perem formájában (ún. fehér, vagy határvonal, vagy Farr-Waldeyer gyűrű.
A hámbélés alatt található a tunica albuginea, amely az kötőszöveti. Ez a réteg éles határ nélkül egy erőteljes kérgi rétegbe megy át, amelyben nagyszámú csíra (primordiális) tüsző található, különböző érési szakaszokban lévő tüszők, atretikus tüszők, sárga és fehér testek. A kapun áthaladó petefészek velőállománya erekkel és idegekkel gazdagon el van látva (1.5. ábra).
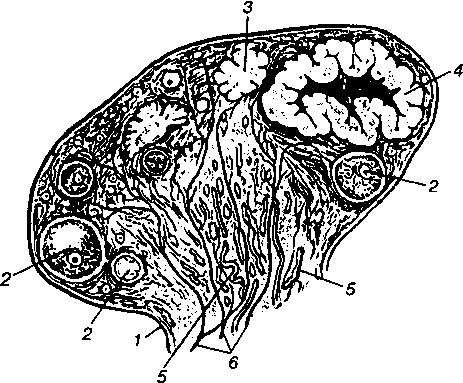
Rizs. 1.5. Hosszanti metszet a petefészken keresztül (diagram):
1 - peritoneum; 2 - tüszők be különböző szakaszaibanérlelés; 3- fehér test; 4 - sárgatest; 5 - hajók a velőben; 6 - idegtörzsek
A mezováriumon kívül a petefészek következő szalagjai különböztethetők meg.
Felfüggesztett petefészek(lig. suspensorium ovarii), korábban petefészek-medencei vagy tölcsér-medencei szalagként emlegették. Ez a szalag a hashártya ránca, amelyen áthaladnak az erek (a. et v. ovarica), a nyirokerek és a petefészek idegei, a medence oldalfala, az ágyéki fascia (az ágyéki fascia) között húzódik. a közös csípőartéria felosztása a petefészek külső és belső) és felső (tubus) végére.
A petefészek saját szalagja(lig. ovarii proprium), sűrű rostos-sima izomzsinór formájában, egy széles méhszalag lapjai között halad át, közelebb a hátsó leveléhez, és összeköti a petefészek alsó végét a petefészek oldalsó szélével. méh. A méhbe saját köteg a petefészek a petevezető eleje és a kerek ínszalag közötti területen rögzítve van, az utóbbitól hátul és felfelé, és a szalagok rr-nél vastagabban haladnak át. ovarii, amelyek a méh artéria terminális ágai.
Appendicularis - petefészekszalag Clado (lig. appendiculoovaricum Clado) a függelék mesentériumától a méh jobb petefészkéhez vagy széles ínszalagjáig nyúlik a hashártya ráncaként, amely rostos kötőszövetet tartalmaz, izomrostok, vér és nyirokerek. A szalag instabil, és a nők 1/2-1/3-ánál figyelhető meg.
A belső nemi szervek vérellátása
A méh vérellátása a méhartériák, a kerek méhszalagok artériái és a petefészek artériák ágai miatt fordul elő (1.6. ábra).
A méh artéria (а.uterina) a kismedence mélyén, a medence oldalfala közelében, az innominate vonal alatt 12-16 cm-rel távozik a belső csípőartériából (а.illiaca interna), leggyakrabban a köldökartériával együtt; gyakran a méhartéria közvetlenül a köldökartéria alatt kezdődik, a belső os szintjén megközelíti a méh laterális felszínét. Tovább haladva a méh oldalfalán ("bordán") a sarkáig, ezen a szakaszon markáns törzse van (körülbelül 1,5-2 mm átmérőjű a nemszülő nőknél és 2,5-3 mm átmérőjű nőknél), a a méh artéria szinte teljes hosszában a méh "bordája" mellett helyezkedik el (vagy legfeljebb 0,5-1 cm távolságra van el tőle. A méh artéria teljes hosszában 2-14 (átlagosan 8-10) egyenlőtlen kaliberű (0,3-1 mm átmérőjű) ágak elöl, ill. hátsó falak méh.
Továbbá a méh artéria mediálisan és előre irányul a hashártya alatt az emelő izom felett. végbélnyílás, a méh széles ínszalagjának tövében, ahol általában ágak indulnak ki belőle a hólyagba (rami vesicales). A méhtől 1-2 cm-t nem érve metszi az uretert, amely felette és előtte helyezkedik el és ágat (ramus utericum) ad neki. Továbbá a méh artéria két ágra oszlik: a cervico-vaginálisra, amely a méhnyakot és a hüvely felső részét táplálja, és a felszálló ágra, amely a méh felső sarkába vezet. Miután elérte az alját, a méh artéria két részre oszlik terminál ágak a csőbe (ramus tubarius) és a petefészekbe (ramus ovaricus) megy. A méh vastagságában a méhartéria ágai ugyanazokkal az ágakkal anasztomóznak. ellenkező oldal. A kerek méhszalag artériája (a.ligamenti teres uteri) az a.epigastrica inferior ága. A kerek méhszalag részeként közelíti meg a méhet.
A méhartéria felosztása fő vagy laza típus szerint történhet. A méh artéria anasztomizálódik a petefészek artériával, ez a fúzió anélkül történik látható változás mindkét ér rései, így szinte lehetetlen meghatározni az anasztomózis pontos helyét.
A méhtestben a méhartéria ágainak iránya túlnyomóan ferde: kívülről befelé, alulról felfelé és közepe felé;
Különféle kóros folyamatok az erek szokásos irányának deformációja van, és elengedhetetlen a kóros fókusz lokalizációja, különösen a méh egyik vagy másik rétegéhez képest. Például a méh intersticiális fibromiómáinak szubszerózus és a savós felülete fölé kiálló erek esetén a daganat területén lévő erek körbefolynak a felső és alsó kontúrok mentén, aminek következtében az erek iránya , a méh ezen szakaszára jellemző, megváltozik, és görbületük következik be. Sőt, többszörös fibromiómák esetén olyan jelentős változások következnek be az erek architektonikájában, hogy lehetetlenné válik a szabályszerűség meghatározása.
Az anasztomózisok a méh jobb és bal felének erei között bármilyen szinten nagyon bőségesek. A nők méhében minden esetben 1-2 direkt anasztomózis található az elsőrendű nagy ágak között. Ezek közül a legmaradandóbb a vízszintes vagy enyhén ívelt koszorúér-anasztomózis az isthmusban vagy inferior régióban. a méh teste.
Rizs. 1.6. A kismedencei szervek artériái:
1 - hasi aorta; 2 - inferior mesenterialis artéria; 3 - közös csípőartéria; 4 - külső csípőartéria; 5 - belső csípőartéria; 6 - felső gluteális artéria; 7 - alsó gluteális artéria; 8 - méh artéria; 9 - köldökartéria; 10 - cisztás artériák; 11 - hüvelyi artéria; 12 - alsó genitális artéria; 13 - perineális artéria; 14 - alsó végbél artéria; 15 - a klitorisz artériája; 16 - középső rektális artéria; 17 - méh artéria; 18 - csőág
méh artéria; 19 - a méh artéria petefészek ága; 20 - petefészek artéria; 21 - ágyéki artéria
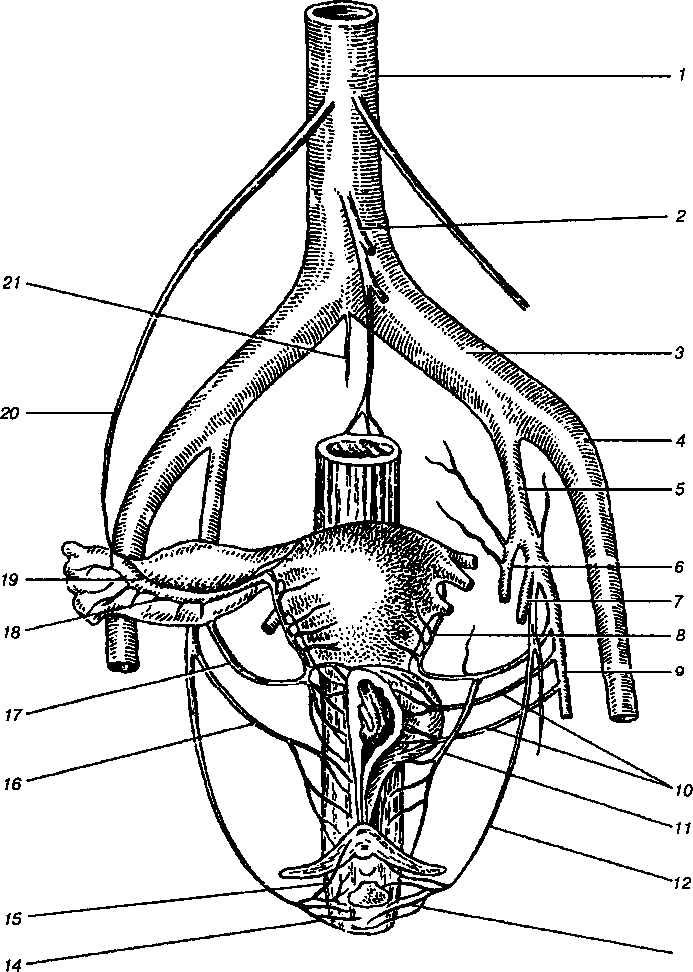
A petefészek vérellátása a petefészek artéria (a.ovarica) és a méh artéria petefészek ága (g.ovaricus) végzi. A petefészek artéria hosszú, vékony szárban ágazik el hasi aorta lent vese artériák(lásd 1.6. ábra). Egyes esetekben a bal petefészek artéria a bal vese artériából eredhet. A psoas major izom mentén retroperitoneálisan lefelé haladva a petefészek artéria keresztezi az uretert, és áthalad a petefészket felfüggesztő szalagon, elágazást adva a petefészeknek és a csőnek, és anasztomizálva a méhartéria utolsó szakaszával.
A petevezeték a méh és a petefészek artériák ágaiból kap vért, amelyek a mesosalpinxben haladnak a csővel párhuzamosan, egymással anasztomizálva.

Rizs. 1.7. Artériás rendszer méh és a függelékek (M. S. Malinovsky szerint):
1 - méh artéria; 2 - a méh artéria leszálló szakasza; 3 - emelkedő méh artéria; 4 - a méh artéria ágai, amelyek a méh vastagságába mennek; 5 - a méh artéria ága, amely a mezovárhoz megy; 6 - a méh artéria peteága; 7 - a méh artéria ordinális petefészek ágai; 8 - a méh artéria petevezeték-petefészek ága; 9 - petefészek artéria; 10, 12 - anasztomózisok a méh és a petefészek artériák között; 11 - a kerek méhszalag artériája
A hüvely az a.iliaca interna medence ereivel van ellátva: a felső harmada a cervicovaginalis méhartériából, a középső harmad az a. vesicalis inferior, alsó harmad - a. haemorraidalis és a. pudenda interna.
Így a belső nemi szervek artériás érhálózata jól fejlett és rendkívül gazdag anasztomózisokban (1.7. ábra).
A méhből a vér a méhfonatot - plexus uterinust alkotó vénákon keresztül áramlik ki (1.8. ábra).
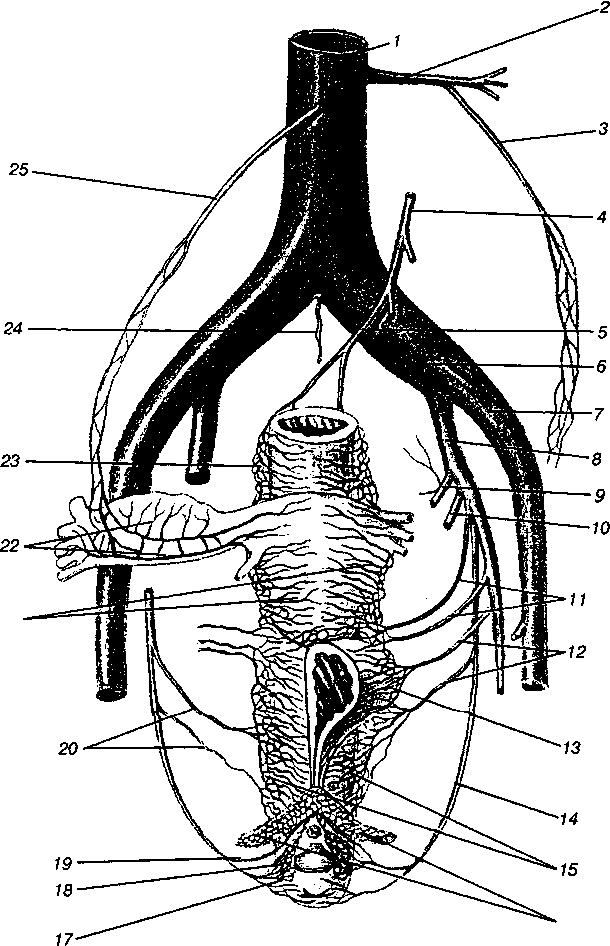
Rizs. 1.8. A kismedencei szervek vénái:
1 - inferior vena cava; 2 - bal vesevéna; 3 - bal petefészek véna; 4 - alsó mesenterialis véna; 5 - felső végbélvéna; 6 - közös csípővéna; 7 - külső csípővéna; 8 - belső csípővéna; 9 - felső gluteális véna; 10 - alsó gluteális véna; 11 - méh vénák; 12 - hólyag vénák; 13 - hólyag vénás plexus; 14 - alsó pudendal ér; 15 - hüvelyi vénás plexus; 16 - a csikló lábának vénái; 17 - alsó végbél véna; 18 - a hüvely bejáratának hagymás-barlangos vénái; 19 - a klitorisz vénája; 20 - hüvelyi vénák; 21 - méh vénás plexus; 22 - vénás (pampiniform) plexus; 23 - végbél vénás plexus; 24 - medián sacralis plexus; 25 - jobb petefészek véna
Ebből a plexusból a vér három irányba áramlik:
1) v. ovarica (petefészekből, tubusból és felső méhből); 2) v. méh (a méh testének alsó feléből és a méhnyak felső részéből); 3) v. Iliaca interna (a méhnyak és a hüvely alsó részéből).
A Plexus uterinus vénákkal anastomosis Hólyagés végbél. A petefészek vénái az artériáknak felelnek meg. A plexust (plexus pampiniformis) képezve egy szalag részeként mennek, amely felfüggeszti a petefészket, és az alsó vena cavaba vagy a vesevénába áramlik. A petevezetékekből a vér a méh és a petefészek artériák peteágait kísérő vénákon keresztül áramlik. A hüvely számos vénája plexust - plexus venosus vaginalis - alkot. Ebből a plexusból a vér az artériákat kísérő vénákon keresztül a v rendszerbe áramlik. iliaca interna. A hüvely vénás plexusai anasztomóznak a kismedence szomszédos szerveinek plexusaival és a külső nemi szervek vénáival.
A méh nyirokrendszere
A méh nyirokrendszere és a hozzá szorosan kapcsolódó petevezetékek és petefészkek nyirokrendszere igen bőséges. Hagyományosan fel van osztva intraorganikusra és extraorganikusra. és az első fokozatosan átmegy a másodikba.
Szervesen belüli Az (intravisceralis) nyirokrendszer a nyirokerek endometrium-hálózatával kezdődik; ez a hálózat a megfelelő efferens nyirokrendszerekkel bőségesen anosztóm egymáshoz, ami magyarázza azt a tényt, hogy a daganatok nem az endometrium síkja mentén, hanem többnyire kifelé, a méh függelékei felé terjednek.
A méh extraorganikus (extraviscerális) efferens nyirokerei főleg a méhből kifelé irányulnak, az erek mentén, velük szorosan érintkezve.
A méh kiáramló extraorganikus nyirokerei két csoportra oszthatók.
1. Az első (alsó) csoport nyirokerei, mintegy kettőből ürítik el a nyirokot felső harmadok a hüvely és a méh alsó harmada (főleg a méhnyakból) a méh széles szalagjának tövében található, és a belső csípőcsontba, a külső és a közös csípő-, ágyéki, keresztcsonti és anorektális nyirokcsomókba áramlik.
2. A második (felső) csoport nyirokerei elvezetik a nyirokot a méh, a petefészkek és a petevezetékek testéből; főként a nagy szubserosus nyiroküregekből indulnak ki és főként a méh széles szalagjának felső részében haladnak az ágyéki és keresztcsonti nyirokcsomók felé, részben pedig (főleg a méh aljáról) - a kerek méhszalag mentén a a lágyéki nyirokcsomók.
3. A harmadik szakasz nyirokcsomóinak központi elhelyezkedése a közös csípőnyirokcsomók és az aorta bifurkációjának területén található csomók.
A negyedik és az azt követő szakaszok nyirokcsomói leggyakrabban találhatók: jobb oldalon - a vena cava inferior elülső felületén, bal oldalon - az aorta bal félkörében vagy közvetlenül rajta (az úgynevezett paraaortikus csomópontok). . Mindkét oldalon a nyirokcsomók láncok formájában fekszenek.
Nyirok elvezetés a petefészkekből A nyirokereken keresztül a szerv kapujának területén, ahol a szubavariális nyirokfonat (plexus lymphaticus subovaricus) izolálódik, a para-aorta nyirokcsomókig.
A jobb petefészek nyirokrendszere összefügg azzal nyirokrendszer ileocecalis szög és függelék.
A női nemi szervek beidegzése
A belső nemi szervek beidegzését az autonóm idegrendszer végzi. Az autonóm idegek szimpatikus és paraszimpatikus rostokat, valamint efferens és afferens rostokat tartalmaznak. Az egyik legnagyobb efferens autonóm plexus a hasi aorta plexus, amely a hasi aorta mentén helyezkedik el. A hasi aortafonat egyik ága a petefészek, amely beidegzi a petefészket, a petevezeték egy részét és a méh széles szalagját.
Egy másik ága az alsó hypogastricus plexus, amely szervi autonóm plexusokat alkot, beleértve a plexus uterovaginálist is. A Frankenheiser uterovaginális plexusa a méh erei mentén helyezkedik el, a kardinális és a sacro-uterin szalagok részeként. Ez a plexus afferens rostokat is tartalmaz (Th1O - L1 gyökerek).
NŐI BELSŐ NEMI SZERVEINEK RÖGZÍTŐ ESZKÖZÖK
A nő belső nemi szerveinek rögzítő berendezése egy felfüggesztő, rögzítő és támasztó készülékből áll, amely biztosítja a méh, a csövek és a petefészkek fiziológiás helyzetét (61. ábra).
Felfüggesztő berendezés
Egyesíti az ínszalagok komplexét, amelyek összekötik a méhet, a csöveket és a petefészkeket a medence falával és egymással. Ebbe a csoportba tartoznak a méh kerek, széles szalagjai, valamint a petefészek felfüggesztő és saját szalagjai.
A méh kerek szalagjai (lig. teres uteri, dextrum et sinistrum) 10-15 cm hosszú, 3-5 mm vastag páros zsinór, amely kötőszövetből és simaizomrostokból áll. A méh oldalsó széleitől valamivel alacsonyabban és mindkét oldalon a petevezetékek elejétől kiindulva a kerek szalagok a széles méhszalag lapjai között haladnak át (intraperitoneálisan), és a medence oldalfalához mennek, retroperitoneálisan.
Ezután belépnek a lágyékcsatorna belső nyílásába. Ezek disztális harmada a csatornában helyezkedik el, majd a szalagok a lágyékcsatorna külső nyílásán keresztül kilépnek és elágaznak. bőr alatti szövet szeméremajkak.
A méh széles szalagjai (lig. latum uteri, dextrum et sinistrum) a peritoneum frontálisan elhelyezkedő duplikációi, amelyek az elülső, ill. hátsó felület a méh a „bordáinak” oldalára, és a kis medence oldalfalainak parietális peritoneumának lapjaira oszlik - kívül. Felül a méh széles ínszalagja lezárja a két levele között elhelyezkedő petevezetéket; alatta az ínszalag felhasad, átjutva a medencefenék parietális peritoneumába. A széles ínszalag levelei között (főleg az alapjukon) rost (parametrium) található, amelynek alsó részében a méhartéria egyik oldalról a másikra halad át.
A méh széles szalagjai szabadon (feszülés nélkül) fekszenek, követik a méh mozgását, és természetesen nem játszhatnak jelentős szerepet a méh fiziológiás helyzetben tartásában. Ha a méh széles szalagjáról beszélünk, lehetetlen nem beszélni arról, hogy a petefészkek intraligamentáris daganataival, amelyek a széles szalag lapjai között helyezkednek el, a kismedencei szervek szokásos topográfiája bizonyos fokig megsérül.
A herék felfüggesztő szalagjai ica(lig. suspensorium ovarii, dextrum et. sinistrum) a petefészek és a petevezeték felső (tubuláris) végétől a medence oldalfalának peritoneumáig mennek. Ezek a viszonylag erősek, a rajtuk áthaladó ereknek (a. et v. ovagisae) és az idegeknek köszönhetően a szalagok bizonytalanságban tartják a petefészket.
A petefészek saját szalagjai A(1ig. Ovarii proprimu, dextrum et. sinistrum) egy nagyon erős rövid rostos-glucomuscularis zsinór, amely a petefészek alsó (uterin) végét köti össze a méhvel, és a méh széles szalagjának vastagságán halad át.
Rögzítő vagy ténylegesen rögzítő készülék (retinaculum uteri) egy "sűrűsödési zóna", amely erős kötőszöveti szálakból, rugalmas és simaizomrostokból áll.
A rögzítőberendezésben a következő részeket különböztetjük meg:
Az elülső rész (pars anterior retinaculi), amely magában foglalja a pubovesicalis vagy szemérem-hólyag szalagokat (ligg. pubovesicalia), tovább folytatódva vesicouterine (vesico-cervicalis) szalagok formájában (ligg. Vesicouterina s. vesicocervicalia);
A középső rész (pars media retinaculi), amely a legerősebb a rögzítőkészülék rendszerében; elsősorban a bíborszalagok rendszerét foglalja magában (1igg. cardinalia);
A hátsó rész (pars posterior retinaculi), amelyet keresztcsonti méhszalagok (1igg. sacrouterina) képviselnek.
Néhány hivatkozást részletesebben meg kell vizsgálni.
1. A vesicouterine vagy vesicocervicalis szalagok olyan fibromuszkuláris lemezek, amelyek a hólyagot mindkét oldalon lefedik, egy bizonyos pozícióban rögzítik, és megakadályozzák, hogy a méhnyak visszafelé mozduljon el.
2. A méh fő, vagy fő (bíboros) szalagjai összefonódó, sűrű fasciális és simaizomrostok halmaza. nagy mennyiség a méh erei és idegei, amelyek a széles méhszalagok alján helyezkednek el a frontális síkban.
3. A sacro-uterin szalagok izomkötegekből állnak, és a méhnyak hátsó felületéről indulnak el, oldalról ívesen lefedik a végbélt (az oldalfalába szövődve), és az elülső oldalon a medence fascia parietális lapjához vannak rögzítve. a keresztcsont felülete. A hashártya felső részét megemelve a sacro-uterin szalagok alkotják a recto-uterin redőket.
Támasztó (támasztó) készülékek izomcsoport és fascia egyesíti a medence alját, amely felett a belső nemi szervek helyezkednek el.
Figyelj (7 240 Kb):
női szaporító rendszer:
a petefészek szerkezete és működése, oogenezis
A női reproduktív rendszer magában foglalja az ivarmirigyeket (ivarmirigyeket) - a petefészkeket és a nemi szervek kiegészítő szerveit (petevezetékek, méh, hüvely, külső nemi szervek).
petefészkek
A petefészkek két fő funkciót látnak el: generatív funkció(női csírasejtek képződése) és endokrin funkció (a nemi hormonok termelése).
A női reproduktív rendszer szerveinek fejlődése (valamint a férfiaké) szorosan összefügg a szervek fejlődésével. A petefészek stromája az elsődleges vese mesenchymájából (mesonephros) fejlődik, amelybe ún. genitális zsinórok a genitális gerincek cölomikus (mezoderma) hámjából. Az Owogonia (a jövőbeni nemi sejtek) sokkal korábban elválnak - a tojássárgája falának mezenchimától. A petevezetékek, a méh és a hüvely a paramesonephric vagy Mülleri csatornákból fejlődnek ki.
A petefészek differenciálódása az embriogenezis 6. hetében következik be. A petefészek embriogenezisében fokozott fejlesztés A mesenchyma az elsődleges vesék testének tövében fordul elő. Ugyanakkor a nemi zsinórok szabad végei csökkennek és vesetubulusok, és a mesonephric ductusok sorvadnak, míg a paramesonephric utak (Müllerian) petevezetékekké válnak, amelyek végei a petefészket körülvevő tölcsérekké tágulnak. A paramesonephric csatornák alsó részei egyesülnek, és létrejön a méh és a hüvely.
A 7. hét elejére megkezdődik a petefészek elválasztása a mesonephrostól, és kialakul a petefészek vaszkuláris pedicle - mesovarium ( mezovárium). A 7 ... 8 hetes embriókban a petefészket egy kérgi anyag képviseli, ill. csontvelő később alakul ki. A kéreg a genitális gerinc hám felszínéről származó nemi zsinórok benőttével jön létre. A mesenchyma fokozatosan növekszik a nemi kötélek között, és külön szigetekre osztja őket. Az oogonia aktív szaporodása következtében az embriogenezisben, különösen a fejlődés 3...4. hónapjában, a csírasejtek száma fokozatosan növekszik. A fejlődés 3. hónapjától az ovogonok körülbelül fele elsőrendű petesejtekké kezd differenciálódni (kis növekedési periódus), amely a meiózis profázisában van. Ebben a szakaszban a sejt a pubertásig fennmarad, amikor a meiózis (a nagy növekedés időszaka) minden fázisa befejeződik. A születés idejére az oogonia száma fokozatosan csökken és eléri a 4...5%-ot, a sejtek többsége atresián megy keresztül, a fő sejtek a növekedési periódusba lépett I. rendű petesejtek. Az ivarsejtek teljes száma a születés időpontjában körülbelül 300 000 ... 400 000. Egy újszülött lánynál folytatódik a nemi zsinórok benőttsége a felszíni hámból, ami az első életév végére (miután a petefészkek kötőszöveti membránjának kialakulása). A velő az elsődleges veséből fejlődik ki (burjánzó mesenchyma és a mesovarium véredényei). A petefészkek endokrin funkciója akkor kezd megnyilvánulni, amikor a női test eléri a pubertást. A tüszők elsődleges kis növekedése nem függ az agyalapi mirigy hormonjaitól, a nagy növekedést az FSH stimulálja.
Felnőtt nő petefészke
A felszínről a szervet fehérje membrán veszi körül ( tunica albuginea), a mesotheliummal borított hashártya alkotja. A mesothelium szabad felületét mikrobolyhok látják el. Ugyanakkor maguk a mezoteliális sejtek nem lapos, hanem kocka alakúak. Az albuginea alatt található kéreg, és mélyebbre csontvelő petefészek.
kéreg ( cortex ovarii) a kötőszöveti stromában elhelyezkedő, különböző érettségű tüszők alkotják. A tüszőknek 4 típusa van:
- ősi;
- elsődleges;
- másodlagos;
- harmadlagos.
Primordiális tüszők oocitából áll (meiotikus profázis diploténben), amelyet körülvesz: egyetlen réteg lapos sejtek follikuláris hám és bazális membrán (ez a hám). Az őstüszők a petefészkekben található tüszők fő típusa. női test akik nem érték el a pubertást.
Elsődleges tüszők. A tüszők növekedésével maga a csírasejt mérete is nő. Egy másodlagos, fényes zóna jelenik meg a citolemma körül ( zóna pellucida), amelyeken kívül 1 ... 2 réteg köbös follikuláris sejtek találhatók az alapmembránon. E sejtek citoplazmájában, a petesejt felőli oldalon a Golgi apparátus szekréciós zárványokkal, riboszómákkal és poliriboszómákkal jól fejlett. A sejtfelszínen kétféle mikrobolyhok láthatók: egyesek behatolnak a fényes zónába, míg mások érintkezést biztosítanak a follikulociták között. Hasonló mikrobolyhok vannak jelen a petesejtek citolemmáján. Az érés osztódása során a mikrobolyhok megrövidülnek, sőt eltűnnek. Az ilyen tüszőket, amelyek a következőkből állnak: egy növekvő petesejt, egy fejlődő fényes zóna és egy köbös follikuláris hámréteg, elsődleges tüszőknek nevezzük.
Ezekre a tüszőkre jellemző a fényes zóna kialakulása, amely a petesejtek és a tüszőhám által kiválasztott mukoproteinekből és glikozaminoglikánokból áll. Festetlen formában átlátszónak, fényesnek tűnik, ezért kapta a nevét. zóna pellucida.
A növekvő tüsző növekedésével a környező kötőszövet megvastagodik, így keletkezik a tüsző külső héja - az ún. teke ( theca tüszők).
másodlagos tüszők. A tüsző további növekedése az egyrétegű follikuláris epitélium növekedésének és átalakulásának köszönhető. rétegzett hám. A hám follikuláris folyadékot választ ki ( likőrtüszők), amely a tüsző kialakuló üregében halmozódik fel és tartalmaz szteroid hormonok(ösztrogén). Ugyanakkor a petesejt az azt körülvevő másodlagos membránnal és a tüszősejtek petesejtek formájában. cumulus oophorus) a tüsző egyik pólusára tolódik el. Ezt követően számos vérkapilláris nő a tékába, és két rétegre - belső és külső - differenciálódik. A belső áramlásban ( theca interna) az elágazó kapillárisok körül számos intersticiális sejt található, amelyek megfelelnek a here intersticiális sejtjeinek (glandulociták). Kültéri téka ( theca folliculi externa) sűrű kötőszövetből áll.
Az ilyen tüszőket, amelyekben tüszőüreg képződik, és a téka két rétegből áll, már másodlagos tüszőknek nevezik ( folliculus secundorius). Ebben a tüszőben a petesejtek térfogata már nem növekszik, bár maguk a tüszők meredeken növekednek az üregükben felhalmozódó tüszőfolyadék miatt. Ebben az esetben a petesejt a körülötte lévő follikuláris sejtréteggel a növekvő tüsző felső pólusához tolódik. Ezt a follikuláris sejtréteget sugárzó koronának nevezzük, ill corona radiata.
érett tüsző, amely elérte a maximális fejlettségét, és egy follikuláris folyadékkal töltött üreget tartalmaz, harmadlagos vagy hólyagos tüszőnek nevezzük. folliculus ovaricus tertiarius), vagy egy Graaffi-buborék. A sugárkorona sejtjei, amelyek közvetlenül körülveszik a növekvő petesejteket, hosszú elágazó folyamatokkal rendelkeznek, amelyek áthatolnak a zona zona zonán és elérik a petesejtek felszínét. Ezeken a folyamatokon keresztül a petesejtek a tüszősejtektől kapnak tápanyagok, amelyből a citoplazmában szintetizálódnak a sárgája lipoproteinek, valamint más anyagok.
A hólyagos (harmadlagos) tüsző eléri azt a méretet, hogy kinyúlik a petefészek felszínén, és a petesejteket hordozó gumó a petesejtekkel a vezikula kiálló részében található. A follikuláris folyadékkal túlcsorduló hólyag térfogatának további növekedése mind a külső héj, mind a petefészek albuginea megnyúlásához és elvékonyodásához vezet a vezikula rögzítésének helyén, majd szakadást és ovulációt követ.
A tüszők között atretikus testek vannak ( corpus atreticum). Olyan tüszőkből alakulnak ki, amelyek fejlődésük különböző szakaszaiban leállt.
A petefészekben a kéreg alatt található a medulla ( medulla ovarii), amelyből a fő erek és idegek haladnak át, valamint a hámszálak - az elsődleges vese tubulusainak maradványai.
A petefészkek generatív funkciója Ovogenesis
Az ovogenezis számos módon különbözik a spermatogenezistől, és három szakaszban zajlik:
- tenyésztés;
- növekedés;
- érlelés.
Az első szakasz - az oogonia költési időszaka - ebben az időszakban zajlik prenatális fejlődés, valamint egyes emlősfajoknál a születés utáni élet első hónapjaiban, amikor az oogonia osztódása és az elsődleges tüszők kialakulása következik be az embrió petefészkében. A szaporodási periódus a sejt meiózisba való belépésével, az I. rendű petesejtekké történő differenciálódás kezdetével ér véget. A meiotikus osztódás a profázisban leáll, és ebben a szakaszban a sejtek a szervezet pubertás időszakáig fennmaradnak.
A második szakasz - a növekedési periódus - egy működőképes érett petefészekben zajlik (a lány pubertás kora után), és abban áll, hogy az elsődleges tüsző I. rendű petesejtje az érett tüszőben I. rendű petesejtekké alakul. A növekvő petesejt sejtmagjában kromoszómakonjugáció és tetradák képződnek, citoplazmájukban a tojássárgája zárványok halmozódnak fel.
A harmadik (utolsó) szakasz - az érési időszak - a 2. rendű petesejtek képződésével kezdődik, és az ovuláció következtében a petefészekből történő felszabadulásával ér véget. Az érési periódus, akárcsak a spermatogenezis során, két osztódást foglal magában, a második az elsőt követi interkinézis nélkül, ami a kromoszómák számának felére csökkenéséhez (redukciójához) vezet, és halmazuk haploid lesz. Az érés első osztásakor az 1. rendű petesejtek osztódnak, ennek eredményeként a 2. rendű petesejtek és egy kis redukciós test keletkezik. A 2. rendű petesejt megkapja a felhalmozott tojássárgája szinte teljes tömegét, ezért térfogata ugyanolyan nagy marad, mint az 1. rendű petesejtek. A redukciós test egy kis sejt, kis mennyiségű citoplazmával, amely egy-egy kromoszóma-diádot kap az I. rendű oocitamag minden egyes tetradjából. Az érés második osztásakor a petesejtek 2. rendű osztódása következtében egy tojás és egy második redukciós test képződik. Az első redukciós test néha szintén két egyforma kis sejtre oszlik. Az I. rendű petesejtek ezen átalakulásai eredményeként egy tojás és két-három redukciós (ún. poláris) test keletkezik.
Képződési szakasz - a spermatogenezistől eltérően az oogenezisben hiányzik.
Az elsődleges ektodermából a petezsák endodermáján keresztül a genitális redőkbe vándorló gonociták az ivarmirigyek szexuális differenciálódása során a petefészkekben oogoniává alakulnak. A szaporodási periódus letelte után az oogonia ismétlődő mitózisos osztódást követően a csírasejt-differenciálódás következő szakaszába lép - az elsőrendű petesejtekbe, ahol fontos biológiai jelenségek, csírasejtekre specifikus - homológ szülői kromoszómák konjugációja és keresztezése - kromoszómák közötti helyek túlcseréje. Ezek a folyamatok az I. rendű petesejtekben fordulnak elő, amelyek a meiotikus osztódás I. fázisában vannak. A spermatogenezissel ellentétben az 1. rendű petesejtek a születés előtti időszakban a legtöbb emlős- és emberfajban átmennek a meiózis profázis 1 szakaszán. A szomatikus sejtekhez hasonlóan a gonociták, az oogonia és az I. rendű oociták a meiotikus osztódás I. profázisának szakaszaiban tartalmaznak diploid halmaz kromoszómák. Az oogonia attól a pillanattól válik I. rendű petesejtekké, amikor befejezi a szaporodási időszakot és belép a kis növekedés időszakába.
A kromoszómák és sejtmagok morfológiai átrendeződése a petesejtekben a meiotikus osztódás egyik profázisának egyik szakaszából a másikba való átmenet során hasonló a spermatociták esetében tapasztaltakhoz. A diplotén stádiumban lévő spermatocitáktól eltérően a diploténben lévő oociták részt vesznek a tüszőképződésben. A meiotikus osztódás I. fázisának ezen szakasza után az oociták részt vesznek a tüszőfejlődés egymást követő szakaszaiban. A diploténben lévő, primer tüszőkbe zárt petesejtek csírasejtek készletét alkotják, amelyből egy részük folyamatosan nagy növekedési periódusba kerül. Azokban a petesejtekben, amelyek elhagyták az elsődleges tüszők készletét, és a nagy növekedési periódusba léptek, aktív p- és mRNS, valamint fehérje szintézis megy végbe, amelyeket nemcsak a petesejtek növekedésére használnak, hanem főként a petesejtek fejlődésének első szakaszaiban. egy hasadó embrió. A növekedésbe került petesejtek és tüszők közül csak néhány éri el az ovuláció előtti méretet, érik és lép be az érés második szakaszának metafázisába, és termékenyülhet meg.
Meg kell jegyezni, hogy a petesejtek többsége a növekvő és érő tüszőkben különböző időszakok növekedésük atrézián megy keresztül. A petesejtek és a tüsző nagy növekedésének, az érésnek és az ovulációnak az utolsó szakaszai ciklikusan mennek végbe, és a petefészekrendszer ciklikus aktivitásától függenek.
A nagy növekedés kezdetén a follikuláris sejtek, amelyek korábban egyetlen réteg lapított sejtek formájában helyezkedtek el, prizmatikus alakot kapnak, mitózissal osztódnak, és a follikuláris epitélium többrétegűvé válik, megkapva a szemcsés zóna nevét ( zona granulosa). A preovulációs tüsző follikuláris sejtjei között "sötét" és "világos" sejteket különböztetünk meg. Eredetük és jelentésük azonban továbbra is tisztázatlan.
A női csírasejtek, akárcsak a hímek, bizonyos mértékig elkülönülnek a mikrokörnyezettől. hematofollikuláris gát, amely optimális feltételeket teremt a petesejtek metabolizmusához. Kötőszövetből (theca), erekből, follikuláris hámból és zona zona zonasumból áll.
Peteérés. Az ovuláció megindulását - a tüszőrepedést és a 2. rendű petesejtek felszabadulását a hasüregbe - az agyalapi mirigy működése okozza. luteinizáló hormon(lutropin), amikor az agyalapi mirigy általi szekréciója drámaian megnő. A preovulációs szakaszban a petefészek kifejezett hiperémiája, a hematofollikuláris gát permeabilitásának növekedése, majd intersticiális ödéma kialakulása, a tüszőfal szegmentált leukociták általi infiltrációja. A tüsző térfogata és a benne lévő nyomás gyorsan növekszik, fala élesen elvékonyodik. Ebben az időszakban talált idegrostokban és terminálisokban legmagasabb koncentráció katekolaminok. Az oxitocin szerepet játszhat az ovulációban. Az ovuláció kezdete előtt az oxitocin szekréciója fokozódik, válaszul az idegvégződések irritációjára (a belső héj), amelyet az intrafollikuláris nyomás emelkedése okoz. Ezen kívül a proteolitikus enzimek, valamint a kölcsönhatás hialuronsavés a héjában található hialuronidáz.
A tüszőhámmal körülvett 2. rendű ovocita a hasüregből az infundibulumba, majd tovább a petevezeték lumenébe jut. Itt (hím csírasejtek jelenlétében) gyorsan megtörténik az érés második osztódása, és egy érett tojás képződik, amely készen áll a megtermékenyítésre.
Follikuláris atresia. A tüszők jelentős része nem éri el az érettség szakaszát, hanem atresián megy keresztül - egyfajta destruktív szerkezetátalakításon. A petesejt atresia az organellumok, a kérgi szemcsék lízisével és a sejtmag zsugorodásával kezdődik. Ebben az esetben a ragyogó zóna elveszti gömb alakú formáját, és meghajlik, megvastagodik és hialinizálódik. Ugyanakkor a szemcsés réteg sejtjei is sorvadnak, és a membrán intersticiális sejtjei nemcsak nem pusztulnak el, hanem éppen ellenkezőleg, intenzíven szaporodnak, és hipertrófiálva formájukban és megjelenésében a luteális sejtekhez kezdenek hasonlítani. corpus luteum amelyek virágoznak. Így atretikus test (corpus atreticum), amely némileg a sárgatestre emlékeztet, de az utóbbitól abban különbözik, hogy a petesejt fényes zónája van a közepén.
Az atretikus testek további involúciója során az intersticiális sejtek felhalmozódása marad a helyükön.
Az atretikus testek bőséges beidegzése, valamint a ribonukleoproteinek és lipidek tartalmának növekedése a hipertrófiáló intersticiális sejtekben és számos enzim aktivitásának növekedése bennük az anyagcsere növekedését és az atretikus tüszők magas funkcionális aktivitását jelzik. Mivel az intersticiális sejtek részt vesznek a petefészekhormonok termelésében, feltételeznünk kell, hogy a női petefészek hormontermeléséhez szükséges az atresia, amely e sejtek számának növekedését eredményezi.
sárga test ( corpus luteum)
Az ovulációt okozó luteinizáló hormon feleslegének hatására a szétrobbanó, érett hólyag falának elemei olyan változásokon mennek keresztül, amelyek sárgatest kialakulásához vezetnek - ez egy ideiglenes kiegészítő. belső elválasztású mirigy a petefészken belül. Ugyanakkor a belső membrán edényeiből vért öntenek az üres vezikula üregébe, amelynek integritása az ovuláció idején megsérül. A vérrögöt gyorsan felváltja a kötőszövet a fejlődő sárgatest közepén.
A corpus luteum fejlődésének 4 szakasza van:
- proliferáció;
- mirigy metamorfózis;
- virágkor;
- involúciók.
Az első szakaszban - proliferáció és vaszkularizáció - az egykori szemcsés réteg hámsejtjei szaporodnak, és közöttük intenzíven nőnek a belső membránból a kapillárisok. Ezután jön a második szakasz - a mirigy metamorfózisa, amikor a follikuláris epitélium sejtjei erősen hipertrófiáltak, és a lipokrómok csoportjába tartozó sárga pigment (lutein) felhalmozódik bennük. Az ilyen sejteket luteálisnak vagy luteocitáknak nevezik. luteocyti). Az újonnan kialakult sárgatest térfogata gyorsan növekszik, és megszerzi sárga. Ettől a pillanattól kezdve a sárgatest elkezdi termelni saját hormonját - progeszteron, így átlépve a harmadik szakaszba - virágzás. Ennek a szakasznak az időtartama változó. Ha a megtermékenyítés nem történt meg, a sárgatest virágzási ideje 12-14 napra korlátozódik. Ebben az esetben a menstruációs sárgatestnek nevezik. corpus luteum menstruationis). A sárgatest hosszabb ideig fennmarad, ha terhesség történt - ez a terhesség sárgateste ( corpus luteum graviditationis).
A terhesség és a menstruáció sárgateste közötti különbséget csak a virágzás időtartama és mérete korlátozza (1,5 ... 2 cm átmérőjű a menstruáció és több mint 5 cm átmérőjű a terhesség sárgatesténél). A működés megszűnése után mind a terhességi sárgatest, mind a menstruáció involúción megy keresztül (a fordított fejlődés szakasza). A mirigysejtek sorvadnak, a központi heg kötőszövete megnő. Ennek eredményeként a korábbi sárgatest helyén fehér test képződik ( corpus albicans) - kötőszöveti heg. Több évig a petefészekben marad, de aztán megszűnik.
A petefészkek endokrin funkciói
Míg a férfi nemi mirigyek aktív tevékenységük során folyamatosan termelik a nemi hormont (tesztoszteront), a petefészket ciklikus (alternatív) termelés jellemzi. ösztrogénés a corpus luteum hormon progeszteron.
Az ösztrogének (ösztradiol, ösztron és ösztriol) a növekvő és érett tüszők üregében felhalmozódó folyadékban találhatók. Ezért ezeket a hormonokat korábban follikulárisnak vagy follikulinnak nevezték. A petefészek akkor kezd intenzíven ösztrogént termelni, amikor a női test eléri a pubertást, amikor kialakulnak a szexuális ciklusok, ami alsóbbrendű emlősöknél az ivarzás rendszeres megjelenésében nyilvánul meg. ivarzás) - szagú nyálka kibocsátása a hüvelyből. Ezért azokat a hormonokat, amelyek hatása alatt az ivarzás előfordul, ösztrogénnek nevezik.
A petefészkek aktivitásának életkorral összefüggő gyengülése (menopauza időszaka) a szexuális ciklusok leállásához vezet.
Vaszkularizáció. A petefészket az artériák és vénák spirális lefutása, valamint ezek bőséges elágazása jellemzi. Az erek eloszlása a petefészekben a tüszők ciklusa miatt megváltozik. A primer tüszők növekedésének időszakában a fejlődő belső membránban érhártya plexus képződik, melynek összetettsége az ovuláció és a sárgatest kialakulásával nő. Ezt követően a corpus luteum megfordulásával a plexus érhártya csökken. A vénákat a petefészek minden részén számos anasztomózis köti össze, és a vénás hálózat kapacitása jelentősen meghaladja az artériás rendszer kapacitását.
Beidegzés. Idegrostok, bejutva a petefészekbe, szimpatikus és paraszimpatikus is, hálózatokat alkotnak a tüszők és a sárgatest körül, valamint az agyi részben. Ezenkívül számos receptor található a petefészekben, amelyeken keresztül az afferens jelek bejutnak a központi idegrendszerbe és eljutnak a hipotalamuszba.
Néhány kifejezés a gyakorlati orvoslásból:
- ovulációs csúcs- közvetlenül az ovulációt megelőzően, az ösztrogén, valamint a luteinizáló és tüszőstimuláló hormonok vérszintjének emelkedése;
- anovulációs ciklus- a menstruációs ciklus, amely ovuláció és sárgatest kialakulása nélkül folyik;
- premenstruációs szindróma (syndromum praemenstruale; syn. premenstruációs feszültség) -- kóros állapot, amely egyes nőknél a menstruációs időszak második felében (3 ... 14 nappal a menstruáció kezdete előtt) jelentkezik, és különböző neuropszichés, vegetatív-érrendszeri és anyagcserezavarok jellemzik; női3.mp3,
6447 kB
- mediális - a medence üregével szemben;
- oldalsó - a kismedence falával szomszédos.
A petefészek felületeit élek választják el, egyetlen réteg kocka alakú hám borítja, és sok mélyedés van - gödrök, a tojások felszabadulásának nyomai.
A petefészek szélei:
Hátsó - domború ingyenes él;
Elülső - mesenteriális él, a petefészek bélhártyája kapcsolódik hozzá, van egy mélyedés - kapuk petefészek , amelyen keresztül az erek és az idegek belépnek és kilépnek a szervezetből.
a petefészek végei:
Felső - csővég , a petevezeték felé néz, ahhoz kapcsolódik petefészek rojt petevezeték;
Alsó - méh vége, a méhhez kapcsolódik saját petefészek-szalag.
A petefészkek a kis medence mozgékony szervei közé tartoznak.
A petefészek belső szerkezete
1. Fehérjehéj- Ez egy sűrű kötőszöveti membrán, amely kívülről fedi a petefészket.
2. A petefészek parenchimája (alapszövet). osztva:
- kortikális anyag(külső);
- csontvelő(belső).
csontvelő A petefészek kötőszövetből áll, és számos vér- és nyirokereket és idegeket tartalmaz.
A kéregben hatalmas számú tüsző van, amelyek csírapetéket tartalmaznak - ovotonii , egyetlen réteg follikuláris hám veszi körül.
A kéreg tüszői:
- elsődleges tüszők -éretlen tüszők;
- másodlagos tüszők- érett tüszők;
- Graaffi-buborékok- a legérettebb buborék(pezsgő) tüszők;
- atretikusmely tüszők - tüszők fordított fejlődésen megy keresztül (atresia).
És a kéregben is vannak sárgaa tested és hegesedés, a korábban szétrepedt tüszők helyén.
TOJÁS- nőstény nemi sejt, lekerekített alakú, mérete legfeljebb 150 mikron átmérőjű. Tartalmaz egy sejtmagot, citoplazmát, amelyben az organellumok mellett fehérje-lipid zárványok (sárgája), glikogén találhatók, amelyek a tojás táplálásához szükségesek. Emberben annak a ténynek köszönhetően, hogy az embrió a méhben fejlődik, és az anya testével táplálkozik, nincs szükség nagy mennyiségű sárgája tartalék létrehozására a tojásban. Ezért a női petesejt citoplazmája nagyon kis mennyiségű sárgát és szénhidrát zárványt tartalmaz. A tojás általában az ovuláció után 12-24 órán belül fogyasztja el tápanyagkészletét. Ha a megtermékenyítés nem történik meg, a tojás ezen idő után elpusztul.
A petesejtnek két membránja van. Belül van citolemma, amely a tojás citoplazmatikus membránja. A citolemmán kívül egy réteg ún follikuláris sejtek, a tojás védelme és a női nemi hormonok termelődése ösztrogének.
Ovogenezis
A petefészkekben a tojások érésének folyamatát ún oogenezis (oogenezis).
Elsődleges női nemi sejtek - oogonia nőstény magzatokban szaporodnak a magzati fejlődés első hónapjaiban.
Ezzel létrejön az ún őstüszők , a petefészek kortikális anyagának mély rétegeiben találhatók, és tartalmaznak - oogonia , egyetlen réteg follikuláris sejt veszi körül.
Az Oogonia többször is mitotikusan osztódik elsőrendű petesejtek (primer petesejtek), mire a lány megszületik, körülbelül 2 millióan vannak, majd néhányuk atrézián esik át.
A pubertás elejére körülbelül 300-500 ezer elsődleges petesejtek maradnak a petefészekben. Az egyenként körülbelül 30 μm átmérőjű elsődleges oociták a környező két follikuláris epiteliális sejtréteggel együtt képződnek őstüszők .
Lányoknál pubertás korban és érett nőknél az elsődleges oociták többsége elpusztul. Egy nő élete során csak érik 400-500 tojássejteket.
Az érés során az elsődleges oocita a meiózis szakaszain megy keresztül. A meiotikus osztódás eredményeként másodlagos petesejt , már egyetlen (haploid) kromoszómakészlettel (23), és egy kicsi, ún általnagy test, azonos (23) kromoszómakészlettel.
Ebben az esetben az elsődleges tüszők átalakulnak másodlagos tüszők . A folyadék felhalmozódik az ilyen tüszőkben, és két héj képződik minden másodlagos petesejtek körül - citolemmaÉs follikuláris sejtek rétege.
Így a másodlagos tüsző válik buborék chat (érett) tüsző , follikuláris folyadékkal töltve. (csúszik)
érett tüsző 0,5-1,0 cm átmérőjű, kötőszövetes hüvelye van, amely külső és belső rétegekből áll. A belső réteg mellett egy szemcsés réteg található, amely tojástartó halmot képez, ahol a tojás fekszik - petesejt . Az érett tüsző belsejében follikuláris folyadékkal teli üreg található.
A tüszők hámja végez endokrin szerepe- Női nemi hormonokat termel és választ ki a vérbe ösztrogén.
Ahogy a petefészek tüsző érik, fokozatosan eléri a szerv felszíni rétegét.
Egy ivarérett nőben 1 vagy ritkábban 2 tüsző érik egyszerre 28-30 napig. A fennmaradó tüszők, amelyek ekkor növekednek, fordított fejlődésen mennek keresztül - atrezia. Az ilyen éretlen és elhalt tüszők halálának helyén struktúrák maradnak, ún atretikus testek.
érett pezsgő tüsző - g raaf buborék az egyik vagy a másik petefészekben felemeli annak integumentáris hámját, megtöri. Ebben az esetben a tojás (másodlagos petesejt) a test peritoneális üregébe esik közel. a méhcső hasi nyílásalenne.
A petesejt érése után az érett tüsző proteolitikus enzimjeivel megolvasztja a petefészek fehérjemembránját, és felrobbanva felszabadítja a tojást.
A hólyagos tüsző felszakadásának és a petesejt petefészekből történő felszabadulásának folyamatát ún peteérés . A menstruációs ciklus közepén, a 14-15. napon (a menstruáció első napjától számítva) fordul elő.
A felszabaduló petesejt először a hasüregbe, majd a petevezeték fimbriáin és a petevezeték hasi nyílásába kerül. Hegek (gödrök) maradnak a petefészek felszínén az egyes tüszők kilépési helyén, minél idősebb a nő, annál több heg van a petefészek felszínén.
A felszakadt tüsző helyén tüszősejtjei képződnek corpus luteum –menstruációs sárgatest , (előző dia), amely ideiglenes mirigyként szolgál belső szekréció.
A sárgatest hormonjai - lutein és progeszteron, amelyek gátolják az új tüszők kialakulását és a következő ovulációt.
A progeszteron (a sárgatest hormonja) hatására megvastagodik a méh nyálkahártyája, amely felkészül a megtermékenyített petesejt észlelésére.
Ha a tojás megtermékenyítése nem történik meg, akkor a menstruációs sárgatest 12-14 után sorvad, hormonképző funkciója leáll, átalakul fehéres test ami néhány év múlva szertefoszlik. A corpus luteum sorvadása után új tüszők kezdenek érni.
Ezzel kapcsolatban a méh nyálkahártyája kilökődik, erei megszakadnak, vérzés lép fel, amit általában ún. menstruációs.
A petefészekben 28-30 napon át lejátszódó folyamatokat ún petefészek ciklus . A méh menstruációs ciklusa a petefészkek hormonális aktivitásának változásaitól függ.
Az ovuláció időszaka és az azt követő 1-2 nap a legalkalmasabb a gyermek fogantatására.
Ezzel szemben a szexuális tevékenység legveszélyesebb időszaka, ha a terhesség nem kívánatos.
A menstruáció időszaka, az előtte és utána 5-6 nappal az az időszak, amikor nagyon alacsony a teherbeesés lehetősége - ez az élettani fogamzásgátlási módszer időszaka.
Melitopoli Állami Pedagógiai Egyetem
Kémiai és Biológiai Kar
Emberek és Állatok Anatómiai és Élettani Tanszéke
Téma: "Struktúra és életkorral összefüggő változások petefészek"
Egyéni kutatási feladat
Szakterület szerint: "Szövettan"
Teljesített
a 14. csoport tanulója
Különlegesség:
Biológia. Pszichológia
Merko Olga
Tudományos tanácsadó:
Prokofjeva O.A.
Melitopol 2008
1. A petefészkek szerkezete
2. Egy nő életének időszakai
3. A petefészkek fejlődése különböző időszakokban
4. A petefészkek szerkezetének vizsgálata mikropreparátumokon
6. Hivatkozások
A petefészkek a női nemi mirigyek. Kettő van belőlük, egy-egy mindkét oldalon. Bennük a peteérés folyamata zajlik, és női nemi hormonok termelődnek, amelyek szabályozzák a nő nemi funkcióit. A petefészkek érése a pubertás (serdülő) korban ér véget, amikor a petefészek tüszők érik el, és az érett tüszőből kilépő petesejt képes megtermékenyítésre. A tüsző fejlődésének és érésének folyamatát két agyalapi mirigy hormon szabályozza:
tüszőstimuláló (FSH);
luteinizáló (LH).
A petefészek a kismedence oldalfalánál, keresztirányban, a kismedence felső nyílásánál helyezkedik el a méh aljának mindkét oldalán, ahol a mesenterián keresztül a széles szalag hátsó leveléhez kapcsolódik. a méhben, a petevezeték alatt. A petefészek kékesfehér színű, enyhén göröngyös felületű, ovális lapított alakú, két felületet különböztetnek meg benne - mediális és oldalsó; két él - egyenes, mesenteriális és domború, szabad; két vége - a cső peremére néző, cső és hegyesebb, a méh felé néz, a méh. A petefészek hossza ivarérett nőknél 2,5-5 cm, szélessége 1,5-3 cm, vastagsága 0,5-1,5 cm. A petefészek tömege 5-8 g. A petefészkek mérete és tömege egyaránt nagyon nagy változó és életkortól függ egyéni jellemzőkés a test állapota.
A petefészek mesenteriális szélét a petefészek bélfodorja a méh széles szalagjának hátsó levélkéjéhez rögzíti; a mesenterium az erek és az idegek belépési helyeként szolgál a széles szalagtól a petefészek csípőjéig; ez a hely egy keskeny horony, amelyhez a jelzett mesenterium kapcsolódik. A petefészek szabad széle domború, és félívben szabadon belóg a medenceüregbe.

Mikroszkóposan a petefészek szerkezete egyenlőtlen; bár intraperitoneális szerv, a peritoneum nem fedi: szabad felületét egy köbös egyrétegű inaktív kezdetleges hám alkotja, amely a kötőszöveti membránon helyezkedik el. Az albugineánál mélyebben a petefészket egy felületesen sűrűbb kérgi anyag alkotja, mirigyszövetés központi elhelyezkedésű, vérerekben és laza kötőszövetben gazdag medulla - a petefészek stróma. A petefészek hilumának területén lévő kérgi anyag eltűnik. A kéreg és a velő fejlettségi foka az egyén életkorától függ. A kérgi anyagban nagy, akár egy borsó nagyságú, számos hólyagos található gömb alakú tasakok. Fejlődésük különböző szakaszaiban vannak. A kisebb tüszőket primordiális vagy elsődleges petefészektüszőknek, míg a nagyobb tüszők tüszőfolyadékot tartalmaznak, és hólyagos petefészektüszőknek nevezik. Mindegyik vezikula sejtekkel bélelt és kötőszöveti membránnal körülvett üreget képvisel; a hólyagban a női nemi sejt, a petesejt fejlődik ki. Éréskor a tüsző megnagyobbodik, a petefészek felszíne felé mozdul, és valamivel föléje emelkedik. Az érett tüsző fala vastag kötőszöveti membrán - a tüszőtakaró, amely egy érett tüszőben szétreped, majd a tüszőt elhagyó csírasejt egy petefészek fimbriával, a petevezetéken keresztül a méh üregébe kerül ( ovulációs folyamat). Előfordulhat, hogy a tüsző nem fejezi be a fejlődését, majd fokozatosan megszűnik.
A szétpattanó tüsző helyén endokrin mirigy képződik - a corpus luteum (menstruációs), amely később sorvad, és kötőszövetből épült fehéres testté alakul. A fehéres test később eltűnik. A petesejt megtermékenyülése esetén a sárgatest a terhesség végéig fennmarad és valódi sárgatestnek (terhesség) nevezik, ellentétben az eltűnő menstruációs testtel.
A petefészek stromája kötőszövetből áll, jelentős elasztikus rostok keverékével. Tele van vérerekkel, amelyek a petefészek csípőjén keresztül jutnak be; nyirokereket és idegeket is tartalmaz. A petefészek a kismedence oldalfalán helyezkedik el, felülről, oldalról és részben mediálisan a petevezető oldalsó része borítja.
A petevezeték végével a petefészek a hashártya parietális lapjához csatlakozik, és az úgynevezett petefészeküregben fekszik, amelyet felülről a külső csípőerek, hátulról a belső csípőerek és az ureter, elölről az oldalsó erek határolnak. köldökszalag és alulról az obturátor és a méhartériák által. A petefészek mediális felülete a kis medence peritoneális ürege felé néz. A petefészek csőszerű végét, amely a petefészek fimbria felé, a cső felé néz, egy szalag erősíti, amely felfüggeszti a petefészket, és ezáltal rögzíti a petefészket a medence oldalsó felületéhez; ez a szalag tartalmazza a petefészek ereit és idegeit. A petefészek méh végétől a méh széléig a méh széles ínszalagjában a petefészek saját szalagja megnyúlik; a méh laterális felületén, a petevezeték alatt végződik.
A petefészkek kettőt hajtanak végre alapvető funkciókat- a csírasejtek tárolása és havi érlelése, valamint az endokrin működés: női nemi hormonokat választanak ki a véráramba, amelyek közül fő az ösztrogének és a progeszteron, valamint kis mennyiségben az androgének (férfi nemi hormonok). Ez a két funkció teszi a petefészkeket a központi kapcsolattá szaporító rendszer nők. Információkat tárolnak a leendő utódokról, aminek eredményeként egy nőnek genetikailag saját gyermekei születhetnek, és ők teszik a nőt külsőleg és pszichológiailag is, biztosítva az úgynevezett ivarmirigy- és fenotípusos nemet.
Egy nő életének időszakai
Egy nő élete során több időszakot különböztetnek meg, amelyeket az életkorral összefüggő anatómiai és fiziológiai jellemzők jellemeznek. Az időszakok közötti határvonalak nagyon tetszőlegesek, és attól függően változnak egyéni feltételek fejlődés, örökletes, biológiai és társadalmi tényezők:
Prenatális időszak - ebben az időszakban a reproduktív rendszer lerakása, fejlődése, differenciálódása és érése az anya véréből, a méhlepényből származó nemi hormonok hatására, valamint magában a magzat testében is kialakul. 3-4 héttől embrionális fejlődés először a nemi mirigyek kezdenek kialakulni, a 6.-8. héttől a külső és belső nemi szervek lerakódása és differenciálódása következik be. Egy lányban az összes szervvel együtt a reproduktív rendszer (külső és belső nemi szervek) lerakódása és fejlődése következik be. Már a méhen belüli fejlődés 8. hetében az embrionális petefészek rudimentumában - jövőbeli tojásokban - oogonia képződik, amelyek azután egymást követő változásokon mennek keresztül, és elsődleges tüszőkké (petéket tartalmazó hólyagokká) alakulnak. A méhen belüli fejlődés 20. hetére a magzat petefészkeiben őstüszők vannak. A 31-33. héten megjelennek a tüszőfejlődés első jelei, a granulosa sejtrétegek száma 6-8 sorra emelkedik, téka-szövet képződik. Mire egy lány megszületik, a tüszők száma eléri a 400-500 ezret, a nők gyermekvállalási időszakában időszakosan érnek, ez az időszak fontos a női reproduktív rendszer minden funkciójának későbbi kialakulásához, mivel a kitettség nak nek kedvezőtlen tényezők környezet hozzájárulhat a reproduktív rendszer szerveinek rendellenességeinek előfordulásához, ami később a női test sajátos funkcióinak megsértéséhez vezet.
Gyermekkori időszak - gyermekkorban (születéstől 10-12 éves korig) a szervezet alkalmazkodik a körülményekhez külső környezet fejleszteni és javítani minden szervet és rendszert, élettani funkciója petefészkek hiányoznak. A külső és belső nemi szervek kialakultak, de még nem fejlődtek ki teljesen, lassan nőnek és alig változnak a pubertásig.
Pubertás - a pubertás időtartama körülbelül 10 év, amely alatt következetes fizikai és szexuális fejlődés lányok. A lány 18-20 éves korára eléri a teljes testi, nemi, szociális érettséget és készenlétet a gyermekvállalási funkció sikeres megvalósítására.
A petefészekszövet elsődleges tüszőket tartalmaz. Az agyalapi mirigy hormonok hatására az elsődleges tüszők egy csoportja aktiválódik, és a hatodik-nyolcadik napon az egyik dominánssá válik, növekedése felgyorsul. A fennmaradó tüszők degenerálódnak. az üregben domináns tüsző folyadék halmozódik fel, az érő tüsző feletti petefészekhártya elvékonyodik, és ebben a fázisban a maximális luteinizáló hormon hatására a tüszőfal megszakad. Megtörténik az ovuláció.
A pubertás a nő életének leglabilisabb időszaka, amikor a szervezet bizonytalan szaporodási rendszere a legérzékenyebb a kedvezőtlen külső és belső tényezők hatásaira.
A pubertás időszaka a tényleges szaporodási időszak, amely körülbelül 30 évig tart (16-18-tól 45-47 évig). Ebben az időszakban a teljes reproduktív rendszer stabil üzemmódban működik, ami biztosítja a család fennmaradását. Ebben az időszakban a női test utódnemző képessége megmarad. Ezek az évek jellemzőek magas aktivitás a reproduktív rendszer összes speciális funkciója. Nál nél egészséges nő a szaporodási időszakban minden ciklus ovulációs, és összesen 350-400 tojás érik.
A klimaxos időszak - a szexuális hervadás időszaka 47-49 éves korban kezdődik, és körülbelül 2-3 évig tart. Ekkor a petefészkek funkciója fokozatosan elhalványul. A menstruáció rendszertelenné válik, bőséges és elhúzódó lehet, majd teljesen leáll.
A klimaxos időszak három szakaszból áll:
· Premenopauza. Ez a menstruációs vérzés megszűnését megelőző időszak. Háromtól hét évig tart. Ebben az időszakban változások vannak menstruációs ciklus- megnyúlik a ciklus, ritkul a menstruáció, csökken a petefészkek hormonműködése.
A menopauza az a fázis, amely az utolsó után következik be menstruációs vérzés. A menopauza 12 hónapig tart. A menopauza átlagos életkora 49-51 év.
· A posztmenopauzális időszak a menopauzától a petefészek működésének teljes megszűnéséig tartó idő, azaz. egy nő élete végéig.
A menopauza akkor kezdődik, amikor a petefészkekben lévő tüszők kimerülnek. A tüszőfejlődés leállása az ösztradiol és más hormonok termelésének csökkenését okozza. A visszacsatolási mechanizmus szerint ösztrogénhiányos állapotokban az agyalapi mirigy stimuláló hormonjainak termelése fokozódik, jobban tüszőstimulál, kevésbé luteinizál. A petefészkek mérete csökken, szklerotikus elváltozások alakulnak ki. Az ösztradiol termelése leáll. A nő testében a mellékvesekéreg által termelt férfi nemi hormonok kezdenek érvényesülni. Az ösztrogén ösztrogén bizonyos mennyiségét más szervek és szövetek termelik. A legtöbb ösztront a zsírszövet termeli, így az elhízott nőknek több ösztronja lehet.
A premenopauzális időszakban, 45 éves korig kevesebb, mint 10 000 petesejtek maradnak a nő petefészkeiben, kifejezett. disztrófiás változások a tüszőkben. Ennek az időszaknak a fiziológiás lefolyásával fokozatosan csökken a petefészek működése, és a szervezet megfelelően reagál az életkorral összefüggő változásokra. Nál nél kóros lefolyás klimaxos szindróma alakul ki. Ebben az esetben az anyagcserében eltolódások vannak - a zsírszövet miatt nő a testsúly, nő a koleszterin, a trigliceridek és a vércukorszint. A menstruációs ciklus ritmusában és időtartamában bekövetkező változások, amelyek a premenopauzális időszakra jellemzőek, a menstruáció teljes leállásával végződnek - 50-53 éves korban a menopauza. Az alteropausalis időszakban diszfunkcionális méhvérzés, amely vizsgálatot igényel, tekintettel az endometrium kötelező szövettani vizsgálatára nagy kockázat fejlesztés onkológiai betegségek. A menstruáció hiánya az év során a posztmenopauzális időszak kezdetét jellemzi.
A posztmenopauzális időszak - posztmenopauza oszlik korai időszak, amikor a petefészkek aktivitása csekély, és későn, amikor a petefészkek működése teljesen leáll és a szervezet általános öregedése következik be.
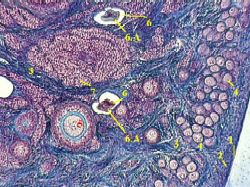
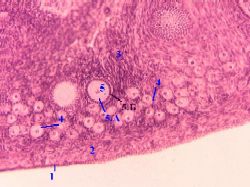
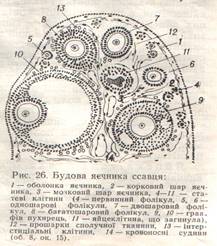
a) A petefészek felszínén mezotélium (1) látható - egyrétegű laphám. b) Alatta van az albuginea (2), amelyet sűrű rostos szövet alkot. c) A szerv stromáját alkotó kötőszöveti rétegek (3) az utóbbiból mélyen a petefészekbe távoznak. |
|
Ezzel a színezéssel a fenti képződmények közül sok is látható: mesothelium (1), primordiális tüszők (4), elsődleges tüsző (5) és benne - petesejt (5.A), |
A gyógyszer egy petefészek. Hematoxilin-eozin festés.
|
1. Itt nagy nagyításnál a tüsző perifériás része látható. 2. Látnivalóban - follikuláris sejtek (1) és a tüsző fedele theca, amelyet a kollagén rostok (2) jelenléte különböztet meg (amelyek ebben a színben kékek). 3. a) A belső rétegben (3) theca a sejteknek lekerekített magjai vannak a köztük lévő kollagénrostok tartalma kicsi. |
A gyógyszer egy petefészek. Mallory színezés.
|
A petefészek szerkezete mikropreparátumokon
A női ivarmirigyek szerkezetét állandó preparátumon, amelyet macska petefészkének neveznek, a női ivarsejtek szerkezetét pedig állandó preparátumokon vizsgálják, amelyeket varangy tojásának neveznek.
A macska petefészke. A női ivarmirigyek vagy petefészkek szerkezetét egy macska petefészkén keresztül megnyúlt metszeteken tanulmányozzák, amelyeket hematoxilinnel és eozinnal festenek meg. A mikroszkóp kisebb nagyításánál a petefészek nagy, hosszúkás vagy ovális testként jelenik meg, sokkal nagyobb, mint a mikroszkóp látómezeje. A mikroszkóp látómezőjének közepén helyezze el a petefészek szélét, és vegye figyelembe annak réteges szerkezetét.
A petefészket egyrétegű egysoros köbös (kezdetleges) hám borítja, amely a mesothelium meghosszabbítása. A hám alatt kötőszöveti membrán található. A petefészekben vannak külső réteg, vagy corticalis, és belső, vagy agyi. A petefészek külső rétegében, a laza kötőszövet rétegei között sok fejlődő női ivarsejt található, amelyeket follikuláris sejt vesz körül. A petefészek velőjéből kiinduló erek vagy idegek laza kötőszövetrétegein keresztül közelednek a tüszősejtekhez. A női reproduktív sejtek közötti laza kötőszöveti rétegekben kis rózsaszín, ovális alakú, világos maggal rendelkező sejtek csoportosulnak, amelyeket intersticiális sejteknek nevezünk. Ezek a sejtek összefonódnak hajszálerekés meghosszabbítja a hormon – női nemi hormonok. A petefészek velőjét vagy belső rétegét kötőszövet alkotja, amelyben sok nagy véredény és ideg található, amelyek a petefészek szalagján keresztül jutnak el a női nemi mirigyhez.
Varangy tojás. Ez a tárgylemez egy hematoxilinnel és eozinnal megfestett varangy petefészkén áthaladó metszet. Ezzel a permanens preparátummal, valamint a varangytojások ideiglenes elkészítésével a mag felépítésének vizsgálatával ismerkedtem meg.
A mikroszkóp kisebb nagyításával nagy méretű varangy tojásokat találhat, és megfontolandó a sárgájaszemek elhelyezése benne. A varangytojás átlagos sárgája a mezocitális tojásokhoz, a sárgája lokalizációja szerint pedig a telolecitális tojásokhoz tartozik. A varangy tojását nézve állati és vegetatív pólusokat találhatunk. Ezt a csírasejt citoplazmájában található tojássárgája szemcsék elhelyezkedéséről lehet felismerni, amelyek a vegetatív póluson tömören, az állati póluson pedig lazán helyezkednek el. A készítményen olyan petesejt kimutatható, amelyben a kérgi zónában lévő állati póluson nem voltak sárgájaszemcsék. Ez csak akkor látható, ha a tojás átvágása az állat-vegetatív tengely mentén halad.
Egy nő élete során a petefészek olyan életkorral összefüggő változásokon megy keresztül, mint egyetlen más szerv sem. A női embrió petefészkében lévő csírasejtek száma a méhen belüli fejlődési periódus 10. hetében körülbelül egymillió. Ez a maximális számuk. Az élet hátralévő részében a peték fokozatosan elpusztulnak, és 45 éves korukra már nem egyek. A reproduktív (szülési) időszak a nőknél rövidebb, mint a férfiaknál, és átlagosan 15-45 évig tart. Ebben az időszakban a peték ciklikusan érnek, a hormonok intenzíven termelődnek, és lehetséges a terhesség. Alapvetően fontos, hogy a nőknél (ellentétben a férfiak spermiumával) ne jelenjenek meg új petesejtek, és folyamatosan csak a meglévők használódnak el. reproduktív egészség a nő „a méhben” kezd kialakulni, és ezt egész életében védeni kell, mivel a petefészek „emlékezik” minden olyan káros hatásra, amely befolyásolhatja a fogamzóképességet és az utód minőségét.
Bibliográfia
1. Yu.P. Antipcsuk. Szövettan műhely az embriológia alapjaival. - NAK NEK: elvégezni az iskolát. – 1978 – 152 oldal
2. Yu.P. Antipcsuk. Szövettan az embriológia alapjaival. - M: Megvilágosodás. – 1983
3. E.S. Truskavetsky. Szövettan az embriológia alapjaival. - K: Felsőiskola. - 2005 - 328 oldal.
4. Internet. - http://www.andros.ru/. - Dr. Sazykina Elena Igorevna. Nőgyógyászat. Petefészek. A női ivarmirigyek felépítése és működése.
A petefészkek anatómiája:
Petefészek felnőtt nő Megvan Ovális alakzat, hossza 2,5-3,5 cm, szélessége 1,5-2,5 cm, vastagsága 1-1,5 cm, súlya 5-8 g. A jobb petefészek mindig nagyobb, mint a bal. A petefészek mediális felülete a medenceüreg felé néz, az oldalsó felületet a petefészket a kismedence oldalfalához felfüggesztő szalag köti össze. A petefészkek hátsó széle szabad, az elülső - mesenterialis - a hashártya redőjével (a petefészek mesenteriája) van rögzítve a méh széles szalagjának hátsó leveléhez.A legtöbb petefészket nem fedi a hashártya. A petefészek mesenteriális szélének régiójában van egy mélyedés, amelyen keresztül az erek és az idegek áthaladnak - a petefészek kapui. A petefészek egyik vége (petevezeték) a petevezeték tölcséréhez közelít, a másik (uterin) a petefészek saját szalagjával kapcsolódik a méhhez. A petefészek mellett, a méh széles szalagjának lapjai között kezdetleges képződmények vannak - a petefészek mellékhere (epoophoron) és a periovarium (paroophoron).
A petefészkekben lévő vér a petefészek artériákból (a hasi aorta ágai) és a méh artériák petefészek ágaiból származik.
Deoxigénezett vérátfolyik az azonos nevű vénákon, a jobb petefészek véna az alsó vena cavaba, a bal oldali a bal vese vénába áramlik. A nyirokelvezetést az ágyéki és a keresztcsonti nyirokcsomókban végezzük. A petefészket az alsó mellkasi és ágyéki szegmens gerinccsomói, a hasi aorta és az alsó hypogastricus plexusok beidegzik.
A petefészkek szövettana:
Egy érett petefészekben három jól elhatárolt rész különböztethető meg: a kapu, a kéreg és a velő. A petefészek hilumának régiójában a vér és a nyirokerek körül, idegtörzsek kötőszöveti elemek, a petefészek-hálózat és az androgéneket kiválasztó chyle sejtek találhatók. A petefészek hilumának szomszédságában található a velő, amely az ereket és az idegeket körülvevő laza kötőszövetből áll.Fölötte található a kérgi anyag, amely a petefészek térfogatának 2/3-át foglalja el. Kötőszöveti membrán veszi körül és integumentáris hám cölomi eredetű. A kortikális anyag stromáját kötőszöveti elemek és androgéneket termelő intersticiális sejtek alkotják. Tüszőket (különböző érettségű és atretikus), sárga és fehéres testeket tartalmaz.
A fejlődési stádiumnak megfelelően primordiális, preantrális (elsődleges), antralis (másodlagos) és preovulációs (tercier) tüszőket különböztetünk meg.
Az őstüszők átmérője 50 μm, és egy elsőrendű petesejtekből – a meiotikus osztódás I. fázisába lépett petesejtből – és az azt körülvevő granulosa sejtek rétegéből állnak. A 150-200 μm átmérőjű preantrális tüszőkben az elsőrendű petesejteket 2-4 réteg granulosa sejt veszi körül, amelyek az alapmembránon helyezkednek el, amelyek körül egyetlen theca sejtek találhatók.
Az 500 mikron átmérőjű antralis (másodlagos, nagy érésű) tüszőkben van egy tüszőfolyadékot tartalmazó üreg, amelybe belenyúlik a tojást hordozó tuberkulum - egy elsőrendű petesejtek és az azt körülvevő granulosa sejtek. Az antrális tüszőben a granulosa sejtrétegek száma nagyobb, mint a preantrálisban, az alapmembrán körül több réteg theca sejt található.
A 20 mm átmérőjű preovulációs tüszőkben (graafian) a petegumó excentrikusan helyezkedik el, a granulosa sejtek hipertrófiásak, lipidzárványokat tartalmaznak, a theca sejtek rétege vaszkularizált. A tüszőfolyadék mennyisége a preovulációs tüszőben 100-szor nagyobb, mint az antrumban. A preovulációs tüsző falában vaszkuláris kiemelkedés (ún. stigma) képződik, amely eltörik, és a petesejt a hasüregbe kerül - ovuláció.
Az ovuláció során a petesejt első meiotikus osztódása véget ér - másodrendű oocita képződik. A petesejt érése a II. meiotikus osztódás befejeződése után, a megtermékenyítés időpontjában fejeződik be. Ha a megtermékenyítés nem történik meg, a tojás az osztódás befejezése nélkül elpusztul.
Egy menstruációs ciklus alatt csak egy tüsző fejezi be a fejlődését, ezt nevezik dominánsnak. Azok a tüszők, amelyek nem érték el a preovulációs stádiumot, regresszión (atresia) mennek keresztül. Az ovulált tüsző helyén sárgatest képződik, amelynek színe a granulosa sejtek luteinizációjának - a bennük lévő lipidzárványok felhalmozódásának - köszönhető. Ha a megtermékenyítés nem történik meg, a sárgatestet kötőszövet váltja fel, ami fehéres testet eredményez. Hegek keletkeznek a tunica albugineán a tüszőrepedés helyén.
Ontogenetika és fiziológia:
Az elsődleges ivarmirigyek a 3. héten helyezkednek el az embrióban. fejlődés az elsődleges vesék belső felületén. Akár 6-7 hétig. az ivarmirigyek nem rendelkeznek nemi különbséggel (közömbös stádium), és a belső (agyi) mesenchymalis réteg külső (kérgi) epiteliális rétegéből állnak, az oogonia - elsődleges női csírasejtek - főleg a velőben találhatók. 7-8 héttől női nemi kromoszómakészlettel (XX) rendelkező embrióban a születés előtti fejlődés megkezdődik az elsődleges ivarmirigyek petefészekké történő differenciálódása: velővelük elvékonyodik, megnő a kérgi réteg vastagsága, és beköltözik az oogonia.Az oogonia intenzíven szaporodik mitózissal. Magjukban olyan folyamatok mennek végbe, amelyek a genetikai anyag redukcióját készítik elő, melynek eredményeként elsőrendű petesejtek képződnek. 12. héttől az elsőrendű petesejtek körül a mesenchymából primer granulosa sejtek képződnek - őstüszők képződnek.
A jövőben az egyetlen primordiális tüszők antrálisakká fejlődnek. Az őstüszők száma a magzatban a 28. héten éri el a maximumot. Az ezt követő ontogenezis periódusaiban (a posztmenopauza 5. évéig) a tüszők 98-99%-a atresián megy keresztül. A 20. hétig méhen belüli fejlődés, a petefészekhártya kialakul, a 25. hétre. a Ya morfológiai struktúráinak kialakulása alapvetően véget ér.
Egy újszülött lány petefészkei orsó alakúak, 0,3-0,5 g tömegűek, 1,5 cm hosszúak, 0,5 cm szélesek és 0,1 cm vastagok, felületük sima. A kérgi réteg 700 ezer - 1 millió őstüszőt tartalmaz. Az egyes tüszők elérik az antrális, sőt a preovulációs szakaszt is. A tüszők érésének folyamata kaotikus.
A 8-10. életévre a petefészek tömege eléri a 2 g-ot, az őstüszők száma 300-400 ezerre csökken A tüszők jelentős része eléri az antralis és a preovulációs szakaszt, de peteérés nem következik be. 12-14 éves kortól ciklikus növekedési, tüszőkérés, ovuláció, sárgatest képződési folyamatok indulnak meg, amelyek 21-32 nap után, gyakrabban 28 nap után ismétlődnek. Az ovulációs menstruációs ciklusok gyakorisága a menarche utáni első évben 60-75%, 16-18-92-98%. A pubertás végére a petefészkek tömege a tüszők érése miatt 5-8 g-ra nő, az őstüszők száma 150-100 ezerre csökken.
BAN BEN szaporodási időszakélet (16-45 év), a növekedési folyamatok, a tüszők érése és a sárgatest kialakulása egyértelműen ciklikus jellegűek. Az ovuláció a menstruációs ciklus közepén történik - a legtöbb esetben a domináns tüsző fejlődésének kezdetétől számított 13-14. napon. A kapillárisok a tüszőrepedés üregébe nőnek, a fibroblasztok behatolnak, a granulosa sejtek luteinizálódnak. A corpus luteum 7 nappal az ovuláció után éri el csúcsát, a következő 7 napban kötőszövet váltja fel. 40 éves kortól megnő az ovuláció nélküli menstruációs ciklusok, az inferior corpus luteum kialakulásával járó ciklusok, a nem ovulált tüsző granulosa sejtjeinek luteinizációja.
Premenopauzában (45-50 éves korban) az anovulációs menstruációs ciklusok és a nem ovulált tüsző fennmaradásával járó ciklusok dominálnak; a tüszők atresia folyamatai fokozódnak, az őstüszők száma több ezerre csökken. Posztmenopauzában az I. mérete csökken, tömege körülbelül 3 g, az albuginea összezsugorodik, a kérgi anyag elvékonyodik, az intersticiális sejteket kötőszövet váltja fel. A menopauza után 5 éven belül az I.-ben még mindig megtalálhatók egyetlen primordiális és atreziruyuschie tüsző.
Az első 8 hétben terhesség, a sárgatest megnövekszik a granulosa sejtek vaszkularizációja, hipertrófiája és luteinizációja miatt, a 8. héten. terhesség alatt 3-szor nagyobb, mint a menstruációs ciklus során kialakult sárgatest. 8 hetes terhesség után a sárgatest lassú regressziója kezdődik, a szülés idejére 3-szor kisebb, mint a virágzási állapotban lévő sárgatest. A tüszők érése a terhesség első trimeszterének elején leáll, az antrális tüsző szakaszában atresián mennek keresztül, míg a granulosa sejtek luteinizálódnak.
A petefészek fő hormonjai az ösztrogének, a progeszteron és az androgének. Mindegyikük koleszterinből szintetizálódik bizonyos enzimek hatására. A petefészkekben az androgén szintézis helye a theca sejtek, ezekből a hormonokból kis mennyiségben a petefészekkéreg stroma intersticiális sejtjeiben képződik. Az érett petefészekben az androgének vannak köztes termék az ösztrogén szintézis felé vezető úton. Az ösztrogének (az ösztradiol és az ösztron) androgénekből (tesztoszteron és androszténdion) képződnek a domináns tüsző granulosa sejtjeiben. A progeszteron a sárgatest luteinizált granulosa sejtjeiben termelődik.
Az ösztrogéneknek van széles választék biológiai hatás: hozzájárul a külső és belső nemi szervek növekedéséhez és fejlődéséhez, in pubertás serkentik az emlőmirigyek növekedését, a csontok növekedését és érését, biztosítják a csontváz kialakulását és a zsírszövet női típus szerinti újraelosztását. Az androgének hozzájárulnak a csontok növekedéséhez és éréséhez, a szeméremszőrzet és hónalj.
Az ösztrogének és a progeszteron ciklikus változásokat okoznak a méh és a hüvely nyálkahártyájában, az emlőmirigyek hámjában. A progeszteron döntő szerepet játszik a méh és az emlőmirigyek terhességre, szülésre és szoptatásra való felkészítésében. A nemi hormonok részt vesznek a víz- és elektrolit-anyagcserében. Az ösztrogének és a progeszteron kifejezett immunszuppresszív tulajdonsággal rendelkeznek.
A petefészek hormonális funkciója az ontogenezis különböző időszakaiban változik, és a petefészek morfológiai érettségi foka és a hormonális működését szabályozó rendszer határozza meg. A magzat petefészkében jelentéktelen mennyiségű ösztrogén és androgén termelődik. Születés után, a pubertás kezdete előtt (8-10 év) ezeknek a hormonoknak a termelődése nagyon alacsony, vérplazmatartalmuk megfelel a radioimmunológiai módszer érzékenységi küszöbének. A pubertás időszakban, amikor a tüszők növekedésének és érésének ciklikus folyamatai megkezdődnek, az ösztrogének és androgének szintézise fokozódik. Az ovuláció megindulásával és a sárgatest kialakulásával a progeszteron kiválasztódik a petefészekben.
A reproduktív időszakban a petefészek hormonális funkciója eléri a csúcspontját, a nemi hormonok szintézise egyértelműen kifejezett ciklikus jellegű, és a menstruációs ciklus fázisától függ.
Premenopauzában az ösztrogén és a progeszteron képződése csökken, mert. a tüszők többsége nem éri el a preovulációs stádiumot, megnő az anovulációs menstruációs ciklusok és az inferior sárgatestű ciklusok száma. A posztmenopauzás nőkben az ösztrogének (főleg az ösztron) szintetizálódnak a nagy számban a petefészken kívül - a zsírszövetben a vérplazmában lévő tartalmuk az alapszint alatt van) nőknél reproduktív kor. A posztmenopauzás nők vérplazmájában a progeszteron koncentrációja folyamatosan alacsony, a mellékvesekéregben szintetizálódik.
Ösztrogének és progeszteron szekréciója az első 6-8 hétben. terhesség a petefészekben meredeken növekszik, majd csökken, és a hormonális "támogatás" a terhesség 12-14 hétig. a placenta végzi.
A nemi hormonok mellett az inhibin képződik a petefészekben - egy fehérjehormon, amely gátolja a follitropin felszabadulását az agyalapi mirigy elülső részéből, a relaxin pedig biológiailag hatóanyag relaxáló myometrium. A corpus luteum sejtjeiben oxitocint találtak, amely luteolitikus hatású, és elősegíti a sárgatest involúcióját. A petefészekben prosztaglandinok is képződnek, amelyek részt vesznek az ovulációban, ami a tüszőfal felszakadását okozza.
Szabályozás hormonális működés a petefészket egy összetett többkomponensű végzi neuroendokrin rendszer, amely magában foglalja a neurotranszmittereket - transzmittereket ideg impulzusok tudományos főmunkatárs felsőbb osztályairól (endogén opiátok, dopamin, noradrenalin, szerotonin); felszabadító hormonok vagy gonadoliberinek (luliberin-felszabadító hormon lutropin, folliberin - felszabadító hormon follitropin), amelyeket a hipotalamusz idegsejtjei választanak ki, és serkentik a gonadotrop hormonok felszabadulását az agyalapi mirigy elülső részéből: gonadotrop hormonok (lutropin és prolacetropin, follitropin) , elsősorban ösztradiol, amelynek mennyiségétől függően visszacsatolási mechanizmussal stimulálja vagy gátolja a hipotalamuszból a gonadoliberinek, az agyalapi mirigy elülső részéből a gonadotrop hormonok felszabadulását, a nemi és gonadotrop hormonok receptorait a reproduktív rendszer sejtjeiben és szöveteiben (beleértve lutropin receptorok a theca sejtek membránján és follitropin receptorok a granulosa sejtek membránján); A szteroidkötő globulinok speciális plazmafehérjék, amelyek szabályozzák a hormonok hozzáférését a receptoraikhoz (a receptorok csak olyan hormonokkal lépnek kölcsönhatásba, amelyek nem kapcsolódnak specifikus globulinokhoz).
Gonadoliberinek szekretálják középső régió hipotalamusz cirkorális (óra) ritmusban, a folyamatok mentén idegsejtek gyere el portális vénák agyalapi mirigy, és vérrel eléri az elülső lebenyét. A gonadoliberinek hatására a gonadotrop hormonok (lutropin és follitropin) bizonyos ritmusban kiválasztódnak az agyalapi mirigyből, pillanatnyilag maximummal (ovulációs csúcs) a legtartalmasabbösztradiol a preovulációs tüszőben.
A gonadoliberinek szintén hozzájárulnak az inhibin termelésének fokozásához a tüszőkben, ami gátolja a follitropin felszabadulását; a progeszteron képződése és az ösztradiol szintézisének csökkenése az ovulált tüsző granulosa sejtjeiben, ami ismét serkenti a gonadotrop hormonok felszabadulását.
A petefészkek vizsgálatának módszerei:
Először is tanulmányozza az anamnézist. Tudja meg, hány éves korban következett be az első menstruáció (menarche), hogyan zajlott a menstruációs ciklus kialakulása. Fontosság információval rendelkezik a gyermekvállalási funkcióról. Nál nél általános vizsgálat figyeljen a testalkat és a testszőrzet természetére, az emlőmirigyek fejlődésére. Az emlőmirigyek tapintásával megállapítható a galaktorrhea jelenléte vagy hiánya. A nőgyógyászati vizsgálat magában foglalja a külső nemi szervek (felépítés, fejlettségi fok) vizsgálatát; hüvelyi-hasi és végbél-hasi vizsgálatok, amelyek vékony hasfal mellett lehetővé teszik a petefészek méretének, alakjának, konzisztenciájának és mozgékonyságának meghatározását.A pontosítás végett funkcionális állapot a petefészek radioimmunológiai módszerrel meghatározza a vérplazma lutropin, follitropin, prolaktin, ösztrogének, progeszteron és androgének tartalmát; az ösztrogén, az androgén pusztító termékek (17-ketoszteroidok) és a progeszteron (pregnandiol) mennyisége a napi vizeletben; funkcionális diagnosztikai vizsgálatokat végezni; a bazális (rektális) hőmérséklet vizsgálata, a kariopiknotikus index meghatározása, a nyaki nyálkaszál nyújthatósága, a pupilla tünetei stb. Bizonyos esetekben a hormonok koncentrációját a vérben a beadás előtt és után is megvizsgálják. farmakológiai készítmények, serkenti vagy elnyomja a hipotalamusz, az agyalapi mirigy, a petefészkek működését.
A petefészek méretének, szerkezetének és helyzetének meghatározása lehetővé teszi a kutatási módszert - ultrahangos szkennelést. Ez a módszer lehetővé teszi a domináns tüsző növekedésének dinamikájának követését és közvetett módon a tüszőkép eltűnésével és a retrouterin térben folyadékszint (echo-negatív csík) megjelenésével bekövetkezett ovuláció megítélését is.
A laparoszkópiával vizuálisan felmérheti az I. állapotát és biopsziát készíthet. A pneumoperitoneum körülményei között végzett röntgenvizsgálatot, amely lehetővé teszi az I. és a méh méretének tisztázását és arányának meghatározását, jelenleg ritkán alkalmazzák egy rendkívül informatív és non-invazív ultrahangos módszer klinikai gyakorlatba történő bevezetése miatt.
A petefészkek patológiái:
A legtöbb gyakori tünetek petefészek-patológia nőknél megsértése pubertás, amenorrhoea, diszfunkcionális méhvérzés, meddőség, túlzott szőrnövekedés, elhízás, fájdalom az alsó hasban.Megkülönböztetni a fejlődési rendellenességeket, a petefészek működési zavarait, a daganatokat és a petefészek daganatszerű folyamatait. A petefészek apoplexia is megfigyelhető.
Malformációk:
Legmagasabb érték V klinikai gyakorlat a petefészek-fejlődési rendellenességek gonadális diszgenezissel rendelkeznek - a nemi mirigyek (ivarmirigyek) mélyen fejletlensége a nemi kromoszómák mennyiségi és (vagy) minőségi patológiája miatt. A kromoszómakészlet (kariotípus) megsértésének természetétől, a fenotípus jellemzőitől és az ivarmirigyek szerkezetétől függően (ultrahang, laparoszkópia és biopszia szerint) a gonadális diszgenezis 4 formáját különböztetjük meg: tipikus, tiszta, törölt és vegyes. Az ivarmirigy-dysgenesis tipikus formája gyakran 45X kariotípussal alakul ki.A gonadális diszgenezis tiszta formája 46XX vagy 46XY kariotípus esetén fordul elő. A nemi mirigyek szálas szálak stroma elemekkel. A betegek testfelépítése interszex, nincsenek másodlagos szexuális jellemzők, a növekedés normális. Az ivarmirigy-dysgenesis tipikus formájára jellemző rendellenességek nincsenek. A külső és belső nemi szervek fejletlenek.
A 45X/46XX kariotípusban az ivarmirigy diszgenezis egy törölt formája figyelhető meg. Az ivarmirigyek élesen fejletlenek a petefészkekb. (általában legfeljebb 1,5 cm hosszú és 1 cm széles), amely kötőszövetből, stromaelemekből, egyetlen primordiális és preantrális tüszőből áll. A betegek növekedése a normál tartományon belül van, testalkata interszex, az emlőmirigyek hipoplasztikusak, a szemérem és a hónalj pilózisa nagyon gyenge. A külső nemi szervek, a hüvely és a méh fejletlenek.
A gonadális diszgenezis vegyes formája 45X/46XY kariotípus esetén fordul elő. Az ivarmirigyeket egyrészt rostos zsinór képviseli, hasonlóan az ivarmirigy-dysgenesis tipikus formájában szenvedő betegekéhez, másrészt a here fejletlen elemei. A betegek testfelépítése gyakran interszex. Gyakran előfordulnak olyan rendellenességek, amelyek az ivarmirigy-dysgenesis tipikus formájára jellemzőek. A külső és belső nemi szervek fejletlenek, a csikló megnagyobbodott, a szemérem- és hónaljszőrzet gyér.
Az ivarmirigy-dysgenesis diagnózisának megerősítése és formájának tisztázása, genetikai kutatás, a kismedencei szervek ultrahangos vizsgálata, az ivarmirigyek laparoszkópiája és biopsziája.
Az ivarmirigy-dysgenesis tiszta és vegyes formáiban a rosszindulatú daganat kialakulásának magas kockázata miatt az ivarmirigyek eltávolítása javasolt. Szubsztitúciós céllal, valamint az anyagcsere- és trofikus rendellenességek megelőzésére az ivarmirigy-dysgenesis tiszta, törölt és vegyes formáiban ciklikus hormonterápiát végeznek, beleértve a hormonterápiát. és a műtét után ugyanazon elvek szerint, mint a Shereshevsky-Turner szindrómában.
Petefészek diszfunkció:
A petefészek működésének megsértése esetén megkülönböztetik az anovulációt, a kimerülési szindrómákat és a refrakter petefészkeket; a petefészek működésének iatrogén rendellenességei.Az anovuláció a leggyakoribb. Ez a petefészek működését szabályozó rendszer bármely láncszemének (agykéreg, hipotalamusz, agyalapi mirigy stb.) rendellenességének eredményeként fordul elő. Az anovuláció a tüsző növekedésének és érésének olyan rendellenességeihez vezethet, mint a tüszők atresiája. amelyek nem érték el a preovulációs szakaszt; tüszőperzisztencia - 30-40 mm átmérőjű, nem ovulált tüsző folyamatos növekedése a follikuláris folyadék felhalmozódásával; a tüszők cisztás atresia policisztás petefészkek képződésével, a nem ovulált tüsző luteinizációja.
Atresia (beleértve a cisztás) és a tüsző fennmaradása esetén a progeszteron szintézise élesen csökken benne. Az ösztrogén képződése a tüsző atresia során csökken, a tüszők fennmaradásával a tüsző növekedésével nő. A policisztás petefészkekben a tüszők cisztás atresiájával az androgén szintézis fokozódik.
Klinikailag az anovuláció meddőségben és menstruációs zavarokban nyilvánul meg - amenorrhoea, aciklikus méhvérzés. A tüszők cisztás atresiájával, a menstruációs zavarokkal és a meddőséggel együtt gyakran alakul ki hirsutizmus és elhízás. Az anovuláció megerősítésére funkcionális diagnosztikai teszteket, a petefészek ultrahangos vizsgálatát és laparoszkópiát végeznek.
A petefészek-kimerülési szindrómát (korai menopauza) a tüszők intenzív tömeges atresiája jellemzi 35-38 év alatti nőknél. Különböző káros tényezőknek (fertőzés, mérgezés, éhezés, stressz) kitéve fordul elő, esetleg veleszületett alsóbbrendűség hátterében follikuláris készülék I. A petefészek mérete csökken, az albuginea összezsugorodik, és a kéregben egyetlen őstüszők maradnak.
Klinikailag a petefészek-sorvadási szindróma másodlagos amenorrhoea, meddőség, valamint izzadás, a fej és a test felső felét érő hőhullámok, szívdobogás és a menopauzális szindrómára jellemző egyéb jelek formájában nyilvánul meg.
A diagnózist egy hormonális vizsgálat (a vérben a gonadotrop hormonok tartalmának jelentős növekedése), a laparoszkópia és a biopszia (a petefészek-biopsziában lévő tüszők általában hiányoznak) eredményei igazolják. A ciklikus helyettesítő terápiát azonban petefészekhormon-készítményekkel végzik modern eszközökkel a petefészek hormonális és generatív funkciója nem állítható helyre.
A refrakter petefészek-szindróma – olyan állapot, amelyben a petefészek érzéketlen a gonadotrop hormonok hatásaira – ritka az életük harmadik évtizedében járó nőknél. A patogenezis nem jól ismert. A leggyakoribb autoimmun elmélet szerint a petefészekben lévő gonadotrop hormon receptorokat specifikus autoantitestek blokkolják.
A betegek másodlagos amenorrhoea, meddőség, ritka hőhullámok. A diagnózis felállítása jelentős nehézségeket okoz. Ezt a laparoszkópia és a petefészek biopszia szövettani vizsgálatának adatai igazolják. (makro- és mikroszkopikusan a petefészkek nem változnak, a biopszia elsősorban primordiális és preantrális tüszőket mutat, preovulációs tüsző és sárgatest nincs), enyhe növekedés gonadotrop hormonok szintje a vérben.
A petefészek működését serkentő gyógyszerekkel végzett kezelés általában nem hatékony. Ciklikus hormonális helyettesítő terápia. Bizonyos esetekben lehetőség van a menstruációs ciklus helyreállítására.
A petefészek működésének iatrogén rendellenességei közé tartozik a petefészek hiperstimulációja és a hiperinhibíciós szindrómák. A petefészek-hiperstimulációs szindróma az ovulációt serkentő gyógyszerek (gonadotrop szerek, klomifén-citrát) túladagolása következtében alakul ki az elvonás utáni első 2-3 napban vagy használatuk hátterében. A petefészkek 3-5-szörösére növekednek. Szövetükben többszörös follikuláris ciszták és vérzéses tartalmú sárgatest ciszták képződnek, éles duzzanat petefészek stroma nekrózis és vérzés gócokkal, a petefészek tunika szakadása és repedése lehetséges.
Klinikailag a petefészek hiperstimulációs szindróma tünetegyüttesben nyilvánul meg akut has: hányinger, hányás, fájdalom az alhasban, gyengeség, tachycardia stb. súlyos esetek folyadék halmozódik fel a hasban, a pleurális üregekben és még a szívburok üregében is anuria figyelhető meg.
A betegek sürgős kórházi kezelésre szorulnak. BAN BEN álló körülmények a véráramban folyadékot visszatartó szerek (plazma, fehérje, albumin), alacsony molekulatömegű dextránok, hemodez intravénás beadása. Adjunk glükokortikoidokat és antihisztaminok, a vér viszkozitásának növekedésével - véralvadásgátlók. Az intraabdominális vérzés tüneteinek megjelenése a petefészek vagy ciszta szakadása miatt műtéti indikáció - a petefészek reszekciója a szövetek maximális megőrzésével. Előrejelzés időben megfelelő kezelés kedvező - a petefészek működése helyreáll.
A petefészek hiperstimulációs szindróma megelőzése magában foglalja a gonadotrop gyógyszerekkel és klomifen-citráttal kezelendő betegek gondos kiválasztását; az adagok egyéni kiválasztása; dinamikus megfigyelés a domináns tüsző méretének ultrahangos kezelése során (a tüsző átmérője nem haladhatja meg a 21 mm-t); a vér lutropintartalmának időszakos ellenőrzése (nem lehet magasabb, mint az ovulációs csúcs), valamint az ösztradiol koncentrációja a vérben és az ösztrogén koncentrációja a vizeletben (a megfelelő ovuláris csúcsot legfeljebb annyival lehet túllépni, mint 11/2-2 alkalommal).
A petefészek-hiperinhibíciós szindrómát a folliculogenesis és az ovuláció elnyomása jellemzi a fogamzásgátlókkal, ill. terápiás céllalösztrogén-gesztagén gyógyszerek antigonadotrop tulajdonságokkal. A petefészkek némileg csökkentek, albugineájuk kissé megvastagodik, érett tüszők és sárgatest nem mutatható ki a kérgi anyagban.
A menstruáció leáll, néha galaktorrhea jelentkezik. A diagnózist egy hormonális vizsgálat adatai, a gonodotrop hormonok szintjének csökkenése, a prolaktin tartalom növekedése és a progeszteron szintjének éles csökkenése a vérben megerősítik.
A petefészek-hipergátlási szindróma kialakulásával az ösztrogén-progesztin készítményeket törlik. Általában 2-3 hónapon belül. bevitelük befejeztével a petefészek működése spontán helyreáll, hosszabb ideig fennálló amenorrhoea esetén gonadotrop hormonok (klomifen-citrát) szekrécióját fokozó, vagy folliculogenezist és ovulációt serkentő gonadotrop szereket (pergonális, humán koriongonadotropin) írnak fel.
Hiperprolaktinémia okozta galaktorrhea esetén a prolaktinoma (hipofízis daganat) kizárása után a prolaktin felszabadulását elnyomó Bromocriptin (Parlodel) javasolt. A prognózis kedvező. A petefészkek hormonális és generatív funkciói a nők több mint felében helyreállnak.
A petefészek hiperinhibíciós szindróma megelőzése a gyógyszerek gondos kiválasztásából áll hormonális fogamzásgátlás. Előnyös az ösztrogén-progesztin fogamzásgátlók alkalmazása, amelyek legfeljebb 0,03-0,035 mg ösztrogént tartalmaznak, valamint két- és háromfázisú gyógyszereket.
A petefészek daganatai:
Egyik szerv sem emberi test a daganatoknak nincs olyan hisztogenetikai sokfélesége, mint a petefészekben. Jelenleg a WHO szakértői által javasolt daganatok szövettani besorolása S.F. Serov, Scully (R.E. Scully) és Sobin (L. Sobin), beleértve a daganatszerű folyamatokat.A petefészekdaganatok szövettani osztályozása:
(S. F. Serov, Scully, Sobin, 1977, rövidítve)I. Hámdaganatok
A. Savós daganatok (jóindulatú, borderline, rosszindulatú).
B. Mucinosus daganatok (jóindulatú, határvonali, rosszindulatú)
B. Endometrioid daganatok (jóindulatú, határvonali, rosszindulatú).
D. Tisztasejtes vagy mezonefroid daganatok (jóindulatú, határvonali, rosszindulatú)
D. Brenner-daganatok (jóindulatú, borderline, rosszindulatú)
E. Vegyes hámdaganatok (jóindulatú, borderline, rosszindulatú)
II. Nemi köldökzsinór stromadaganatok
A. Granulosa-stromalis-celluláris
1. Granulosa sejt
2. Thecoma-fibromák (thecoma, fibroma, nem osztályozott daganatok)
3. Vegyes
B. Androblasztómák (Sertoli és Leydig sejtekből származó daganatok – a mesenchyma származékai)
1. Erősen differenciált
2. Köztes differenciálás
3. Alacsony differenciált
4. Heterológiai elemekkel
B. Gynandroblastoma
III. Lipidsejtes daganatok
IV. csírasejtes daganatok
A. Disterminoma
B. Az endodermális sinus daganata
B. Embrionális karcinóma
G. polyembrioma
D. Chorioneepithelioma
E. Teratoma (éretlen, érett)
G. Vegyes csírasejtes daganatok
V. Gonadoblasztóma (tiszta, csírasejtes daganatokkal keverve)
VI. Lágyszöveti daganatok, amelyek nem specifikusak a petefészkekre
VII. Nem osztályozott daganatok
VIII. Másodlagos (metasztatikus) daganatok
IX. Tumorszerű folyamatok
A. Terhesség luteoma
B. Ovárium stroma hyperplasia és hyperthecosis
B. Masszív petefészek-ödéma
D. Follikuláris ciszta és a sárgatest cisztája
D. Többszörös follikuláris ciszta (policisztás petefészek)
E. Több luteinizált follikuláris ciszta és (vagy) sárgatest
G. Endometriózis
Z. Felületes hámzárvány ciszták
I. Egyszerű ciszták
NAK NEK. Gyulladásos folyamatok
L. Parovarialis ciszták
A legtöbb petefészekdaganat epiteliális. A többi daganat közül gyakoribbak a hormonális aktivitású csírasejtes és ivarzsinór stromadaganatok. Gyakran metasztatikus daganatok alakulnak ki a petefészekben.
Hámdaganatok:
A jóindulatú hámdaganatok az I. leggyakoribb daganatai. Különösen gyakoriak a savós és mucinosus epithelialis daganatok, amelyeket a klinikai gyakorlatban cisztómának neveznek. Morfológiailag sima falú és papilláris cisztómákat különböztetünk meg.Sima falú savós cystoma:
A sima falú savós cystoma (savós cystadenoma, cilioepithelialis cystoma) gömb alakú, egy- vagy többkamrás vékony falú, enyhén opálos folyadékot tartalmazó, belülről csillós hámmal bélelt képződmény. A daganat általában egyoldalú, kicsi, de vannak olyan daganatok, amelyek tömege eléri a több kilogrammot.Papilláris savós cisztoma:
A papilláris savós cystoma (papilláris savós cystadenoma) abban különbözik a sima falútól, hogy a belső felületen és néha a külső felületen is papilláris növedékek találhatók. Mindkét petefészek gyakran érintett, összenövések szomszédos szervek, ascites. A savós cisztómák gyakrabban alakulnak ki pre- és posztmenopauzában.Mucinosus cystoma:
A mucinosus cisztómák a nyálkaszerű tartalom miatt kapták nevüket. A daganatok általában többkamrásak, az egyes kamrák kidudorodása miatt karéjos felületűek, és nagy méreteket is elérhetnek. A papilláris mucinosus cisztómáknál a papillák növekedésével a daganat felszínén gyakran fordul elő ascites. A mucinosus cisztomákat általában 40-60 éves korban figyelik meg, a papilláris daganatokat - posztmenopauzában.Brenner daganat:
A Brenner-daganat a petefészek kötőszövetéből áll, és abban helyezkedik el különféle formák hámsejtek területei. Általában pre- és posztmenopauzában alakul ki. Az epiteliális jóindulatú daganatok egyéb formái - endometrioid (morfológiailag hasonló az endometrium tumorokhoz), tiszta sejt (amelyek glikogént tartalmazó könnyű sejteket tartalmaznak) és vegyes - rendkívül ritkák.A petefészek jóindulatú hámdaganatainak klinikai megnyilvánulásai elsősorban a daganat méretétől és elhelyezkedésétől függenek. A kis méretű daganatok is nehézséget és fájdalmat okoznak az alsó hasban. Amikor a hólyag és a belek összenyomódnak, a vizelés és a székletürítés zavart okoz. Egyes daganatokat ascites jellemzi.
Gyakori szövődmény a petefészek-daganat szárának elcsavarodása. Kialakul a daganat pedicle szalagok ficam(a petefészket felfüggesztő ínszalag, a petefészek saját ínszalagja, a méh széles szalagjának hátsó szórólapjának egy része), amelyben a petefészek artéria és a méhartériával összekötő ágak, nyirokerek és idegek haladnak át, gyakran megnyúlt petevezeték is bejut a daganatkocsányba.
A petefészek-daganat kocsányának csavarodása hirtelen mozdulatokkal, testhelyzet-változással, fizikai megterheléssel, gyakran terhesség alatt, szülés utáni időszak. A csavarodás lehet teljes vagy részleges. Teljes csavarodás esetén a daganat vérkeringése élesen megzavarodik, vérzések és nekrózis lép fel, amelyet az akut hasi tünetek megjelenése kísér: hirtelen éles hasi fájdalom, hányinger, hányás, feszültség az elülső izmokban hasfal, láz, sápadtság, hideg verejték, tachycardia.
A daganat megnövekszik, szakadása, fertőzés a peritonitis kialakulásával lehetséges. A daganatszár részleges torziója kevésbé kifejezett tünetekkel megy végbe, melynek intenzitása a daganatban a vérellátás károsodása következtében fellépő változások mértékétől függ. A perifokális gyulladás a daganatnak a környező szervekkel és szövetekkel való fúziójához vezethet.
A petefészek-daganat-kapszula repedése ritkábban fordul elő, esetenként trauma, durva nőgyógyászati vizsgálat eredményeként jelentkezik. A tumorkapszula I. repedésének tünete a hirtelen fellépő hasi fájdalom, intraabdominalis vérzés okozta sokk. A savós papilláris cisztómák leggyakrabban rosszindulatúak. ritkábban mucinosus papilláris.
A petefészekdaganat diagnózisát nőgyógyászati, ultrahangos és szövettani vizsgálatok adatai alapján állapítják meg. Nőgyógyászati vizsgálat során megnagyobbodott petefészket állapítanak meg. A diagnosztikában nagy segítség, különösen a petefészek kis daganatai esetén, az ultrahang, amely lehetővé teszi a daganat méretének, a kapszula vastagságának, a kamrák és a papilláris növekedések pontos meghatározását. Végül jóindulatú karakter daganatok megerősítik a biopszia eredményeit. A diagnosztikai központokban speciális vizsgálatokat végeznek a műtét előtt megkülönböztető diagnózis a petefészek jó- és rosszindulatú daganatai.
A petefészek jóindulatú hámdaganatainak kezelése műtéti, mert. a daganat méretétől függetlenül fennáll a rosszindulatú daganat veszélye. A műtét során sürgős szövettani vizsgálatot végeznek. daganatszövet. Savós, sima falú ciszta esetén a műtét volumene a beteg életkorától függ: fiatal nőknél megengedett a daganat hámlasztása, így egészséges szövet petefészek, posztmenopauzában panhysterectomia szükséges - a méh és függelékeinek eltávolítása. Savós papilláris cystoma, mucinosus cystoma és Brenner-daganat esetén reproduktív korú nőknél az érintett petefészket, posztmenopauzás nőknél a méhet és függelékeit távolítják el. A petefészek-daganat kocsányának megcsavarodása vagy a tumorkapszula megrepedése esetén a műtétet sürgősségi alapon végezzük.
A prognózist a daganat szövettani vizsgálata után határozzák meg, időben történő műtéttel kedvező. A savós papilláris petefészekciszták miatt műtéten átesett nőket nőgyógyásznak kell megfigyelnie.
Rosszindulatú epiteliális daganatok (rák):
Európa gazdaságilag fejlett országaiban és Észak Amerika A petefészekrák előfordulási aránya a második helyen áll a női nemi szervek rosszindulatú daganatainak előfordulási struktúrájában, és a petefészekrák halálozási aránya magasabb, mint a méhnyak- és a méhrák együttesen. A petefészekrák túlnyomórészt a 4. élettized végén és csak az 5. évtized végén alakul ki nőknél.A petefészekrák patogenezise nem teljesen tisztázott, azonban számos kísérleti, epidemiológiai, klinikai és endokrinológiai vizsgálat eredménye alapozta meg a daganat hormonfüggőségének hipotézisét. A petefészekrákos betegeknek van emelt szint gonadotrop hormonok és ösztrogének a vérben, progeszteronhiány.
Petefészek cystadenocarcinomákban, különösen erősen differenciált endometrioid tumorokban, gyakran meghatározzák a citoplazmatikus ösztradiol és progeszteron receptorokat, amelyek száma meghatározza a daganatok érzékenységét a szintetikus progesztinekkel és antiösztrogénnel végzett terápiára. A petefészekrák kombinálható az endometrium, a mell és a vastagbél jobb felének karcinómáival (elsődleges többszörös rák). A petefészek-, méhnyálkahártya-, emlő- és vastagbélrákos betegek családjaiban ezekre a daganatokra örökletes hajlam figyelhető meg.
A petefészekrák kialakulásának kockázata magas azoknál a nőknél, akiknek rendszertelen menstruációs ciklusa van, meddő, posztmenopauzás méhvérzés, hosszú távú meglévő ciszták petefészek, méh mióma, krónikus gyulladásos betegségek a méh adnexája, valamint a pre- vagy posztmenopauzában operáltaknál a belső nemi szervek jóindulatú daganatai miatt, amelyek egyik vagy mindkét petefészket elhagyják.
A rosszindulatú epithelialis petefészekdaganatok hisztotípusa eltérő lehet. A Ya. összes rosszindulatú daganatának több mint 90%-a savós, mucinosus és endometrioid daganat. A petefészekrák agresszív, gyors növekedésés a metasztázis egyetemes természete. A tumor terjedésének beágyazódási útvonala dominál - metasztázis a parietális és zsigeri peritoneum mentén, a recto-uterin üregbe, nagyobb omentum és mellhártya, karcinómás ascites és hydrothorax kialakulásával.
Limfogén metasztázisok (főleg a nyirokcsomók az aorta hasi része körül és a csípőnyirokcsomókban találhatók) az elsődleges betegek 30-35%-ában észlelhetők. A tüdőben és a májban a hematogén metasztázisokat viszonylag ritkán határozzák meg, csak kiterjedt implantáció és limfogén disszemináció hátterében.
A petefészekrák terjedési fokának felmérésére a Nemzetközi Nőgyógyászok és Szülészeti Szövetség (FIGO) által javasolt szakaszok szerinti osztályozást, valamint a TNM rendszer szerinti osztályozást alkalmazzák.
A Nőgyógyászok és Szülészek Nemzetközi Szövetsége által javasolt petefészekrák osztályozás:
I. szakasz - a daganat a petefészkekre korlátozódik.Ia stádium - a daganat egy petefészekre korlátozódik, nincs ascites, a kapszula ép (i) - a kapszula csírázása és (vagy) szakadása.
IV. szakasz - a daganat mindkét petefészekre korlátozódik, a kapszula sértetlen.
Ic stádium - a daganat egy vagy mindkét petefészekre korlátozódik, a kapszula csírázik és (vagy) szakadása és (vagy) ascites észlelhető vagy kimutatható rákos sejtek a hasüreg felőli öblítésben.
II. szakasz - a daganat az egyik vagy mindkét petefészket érinti, és a medencére terjed.
IIa szakasz - terjedés és (vagy) metasztázisok a méhben és (vagy) a petevezetékben.
llb szakasz - más kismedencei szövetekre terjed.
IIc stádium – Az expanzió ugyanaz, mint a IIa vagy Ilv stádium, de a hasvízben ascites vagy rákos sejtek találhatók.
III. stádium - az egyik vagy mindkét petefészekre terjed, a medencén kívüli hashártyában metasztázisokkal és (vagy) áttétekkel a retroperitoneális vagy inguinális nyirokcsomókban, nagyobb omentum.
IV. stádium - az egyik vagy mindkét petefészekre terjed, távoli metasztázisokkal, beleértve. a máj parenchymában; effúzió jelenléte a pleurális üregben, amelyben a rákos sejteket citológiai vizsgálattal határozzák meg.
A petefészekrák TNM osztályozása (1981-ben felülvizsgálva)
T - elsődleges daganat
T0 - az elsődleges daganat nincs meghatározva
T1 - a petefészkekre korlátozódó daganat:
T1a - a daganat egy petefészekre korlátozódik, nincs ascites
T1a1 - a petefészek felszínén nincs daganat, a kapszula nem érintett
T1a2 - daganat a petefészek felszínén és (vagy) a kapszula integritásának megsértése
T1v - a daganat két petefészekre korlátozódik, nincs ascites:
T1v1 - a petefészkek felszínén nincs daganat, a kapszula nem érintett
T1v2 Duzzanat az egyik vagy mindkét petefészek és/vagy érintett tok felszínén
A T1c daganat az egyik vagy mindkét petefészekre korlátozódik, és rosszindulatú sejtek vannak az asciticus folyadékban vagy a hasi folyadékban
T2 - a daganat az egyik vagy mindkét petefészket érinti, és kiterjed a medencére:
T2a Daganat kiterjesztéssel és/vagy áttéttel a méhbe és/vagy az egyik vagy mindkét petevezetékbe, de a zsigeri peritoneum érintettsége nélkül és hasvízkór nélkül
A T2v tumor behatol más kismedencei szövetekbe és/vagy a zsigeri peritoneumba, de nincs ascites
T2c - a daganat a méhbe és (vagy) az egyik vagy mindkét petevezetékbe, a medence egyéb szöveteibe terjed; a rosszindulatú sejteket asciticus folyadékban vagy a hasüregből történő kipirulásban határozzák meg
T3 - a daganat az egyik vagy mindkét petefészket érinti, kiterjed vékonybél vagy omentum, amely a medencére korlátozódik, vagy intraperitoneális metasztázisok a medencén kívül vagy retroperitoneális nyirokcsomókban
N - regionális nyirokcsomók
N0 - nincs jele a regionális nyirokcsomók károsodásának
N1 - regionális nyirokcsomók elváltozása van
Nx - nem elegendő adat a regionális nyirokcsomók állapotának felméréséhez
M - távoli metasztázisok
M0 - nincsenek távoli áttétek jelei
M1 - távoli metasztázisok vannak
Mx - nem elegendő adat a távoli metasztázisok meghatározásához
A petefészekrák egy ideig tünetmentes lehet. Lehetséges gyengeség, fájdalom a hypogastric régióban. A daganatos folyamat előrehaladtával ascites (hasi megnagyobbodás), hydrothorax (légszomj) jelei jelennek meg, a bélműködés megzavarodik, a diurézis csökken, ill. általános állapot. Nőgyógyászati vizsgálat során be korai szakaszaiban daganat kialakulása esetén az egyik vagy mindkét petefészek enyhe növekedése észlelhető. BAN BEN késői szakaszok a méh függelékek területén (az esetek 70%-ában az elváltozás kétoldali), heterogén konzisztenciájú, sűrű, fájdalommentes daganattömegeket határoznak meg: a méhfüggelékek mobilitása korlátozott a rögzítés és adhézió miatt, a daganat a recto-uterin üregben tapintható.
A petefészekrák diagnosztizálása a fejlődés korai szakaszában nehéz. Világszerte az újonnan diagnosztizált betegek 70-75%-a a betegség III. és IV. stádiumában szenvedő személy. A diagnózis nehézségei a petefészekrák tünetmentes lefolyásával, a patognomonikus jelek hiányával, valamint a meglévő tünetek betegek és orvosok általi alábecsülésével járnak.
Az ascites gyakran tévesen a szív- ill májelégtelenség, hydrothorax - mellhártyagyulladás következtében bedudorodó köldöktájék(áttéteket) vesznek fel köldöksérv. A nőgyógyászok néha hónapokig megfigyelik a petefészekrákos betegeket, összetévesztve a méh függelékeinek gyulladásával vagy (a daganatnak a méhtel való fúziójával) a méh alatti myomával. A téves következtetések gyakorisága nő, ha nem végeznek rectovaginális vizsgálatot.
Nagy segítség benne korai diagnózis a petefészekrák a kismedencei szervek ultrahangos vizsgálatát teszi lehetővé. Ha a petefészek enyhe megnagyobbodását észlelik (több mint 4 cm fiatalkori és posztmenopauzában, több mint 5 cm reproduktív korban), alapos vizsgálat, beleértve a recto-uterin üreg punkcióját, majd ezt követi citológiai vizsgálat pontozás, laparoszkópia és laparotomia. A laparotomia során expressz biopsziát végzünk a daganat hisztotípusának tisztázására, a kismedencei és hasi szervek alapos revíziójára, pl. nagyobb omentum, máj és rekeszizom, a folyamat terjedésének mértékének meghatározására.
A speciális kutatóközpontok számítógépes tomográfiát és MRI introszkópiát is alkalmaznak a petefészekrák diagnosztizálására. ben javasolt utóbbi évek A petefészekrák korai diagnózisának immunológiai módszere a CA 125 antigén vérben történő meghatározásával nem kellően érzékeny és specifikus, ezért nem tekinthető megbízható szűrővizsgálatnak. Ha azonban a kezelés előtt a megadott antigén magas koncentrációját határozták meg, akkor a műtét vagy kemoterápia utáni szintjének vizsgálata lehetővé teszi a remisszió kezdetének vagy a betegség progressziójának megítélését.
A műtét előtt röntgenfelvétel javasolt. mellkas, intravénás urográfia, medence, máj és vese echográfia, gyomor fibrogasztroszkópia vagy fluoroszkópia, szigmoidoszkópia, kolonoszkópia, röntgen vizsgálat vastagbélben bárium-szulfát beadása után.
A petefészekrák kezelése sebészeti, kemoterápiás, sugárterápiás, illetve az utóbbi években hormonális és immunterápiás módszerek egyénre szabott alkalmazásából áll. Az I. és II. stádiumú petefészekrákos betegek kezelése műtéttel kezdődik (az elülső hasfal hosszirányú bemetszése, valamint a kismedencei szervek és a hasüreg alapos felülvizsgálata szükséges). Az optimális műtét a méh, függelékeinek és a nagyobb omentum eltávolítása. A műtét után kemoterápia javasolt. Egyes klinikákon sikeresen alkalmazzák a sugárterápiát - a medence távoli besugárzását.
A III. és IV. stádiumú petefészekrák esetében megfelelőnek tekinthető komplex kezelés, beleértve a műtétet, a kemoterápiát és (vagy) a medence és a hasüreg távoli besugárzását. A legtöbb betegnél célszerű műtéttel kezdeni a kezelést ascites és hydrothorax esetén - polikemoterápiával (lehetőleg gyógyszerek hasi és pleurális üreg). A műtét elvégzésekor a citoreduktív sebészet elveiből indulnak ki, azaz. törekedni kell a fő daganattömegek és áttétek maximális eltávolítására annak érdekében, hogy létrejöjjön Jobb körülmények a későbbi kemoterápiára és sugárterápia. Ebből a célból a méh supravaginális amputációját vagy extirpációját végezzük a függelékek, a nagyobb omentum és az egyes áttétes csomópontok eltávolításával.
Monokemoterápia (ciklofoszfamid, tiofoszfamid, fluorouracil, metotrexát vagy más gyógyszer felírása) daganatellenes szer) a betegek 35-65%-ánál hatásos, lehetővé teszi a 10-14 hónapig tartó remisszió biztosítását. A legjobb eredményeket a polikemoterápia éri el, amelyben gyakran alkalmaznak ciklofoszfamid, metotrexát és fluorouracil vagy ciklofoszfamid, adriamicin és ciszplatin kombinációit. A polikemoterápia legalább 1 évig tart. Ezt követően döntenek a második laparotomia kérdéséről, amely lehetővé teszi a remisszió objektív megerősítését és a kemoterápia megszakítását, egy második citoreduktív műtét elvégzését: a további kezelési terv pontosítását.
Az előrehaladott petefészekrák kezelésének egyik ígéretes iránya a medence és a hasüreg műtét utáni besugárzása "mozgószalagos" technikával, melynek eredményeként a III. stádiumú petefészekrákos betegek 5 éves túlélési aránya nő. 40%-ra. A radionuklidokkal kapcsolatos technikák kifejlesztése folyamatban van monoklonális antitestek, lehetővé téve a progresszív daganat lokalizációjának és terjedésének tisztázását, és egyben szelektív citotoxikus hatás kifejtését.
Az elmúlt években a petefészek-adenokarcinómákban a citoplazmatikus progeszteron és ösztradiol receptorok felfedezése kapcsán petefészekrákos betegek kezelésére kezdték alkalmazni. hormonális készítmények. A szintetikus progesztinek (például oxiprogeszteron-kapronát) és antiösztrogének (tamoxifen) kombinációját tartják a legmegfelelőbbnek. A hormonterápia nem helyettesíti hagyományos módszerek kezelés, de kiegészíti azokat, a leghatékonyabb az erősen differenciált endometrioid adenocarcinomában szenvedő betegeknél. A rák immunterápiája Ya még a fázisban van klinikai vizsgálatok, ígéretes területek a LAK sejtek (limfokin-aktivált ölősejtek), az interleukin 2 és a rekombináns a-interferon intraabdominális beadása.
A petefészekrák prognózisa attól függ biológiai tulajdonságait daganatok (hisztotípus, differenciálódás mértéke, ösztradiol és progeszteron receptorok tartalma), a folyamat mértéke és a kezelés megfelelősége. Az I. stádiumú petefészekrák 5 éves túlélési aránya 60-70%; II. szakasz - 40-50%, III. szakasz - 10-40%, IV. szakasz - 2-7%. Az összes komponens fejlesztése ellenére kombinált kezelés, ezek a mutatók nem szoktak észrevehetően emelkedni.
Ezért a petefészekrák problémájának kulcsa a korai diagnózis új megközelítéseinek kidolgozása. Fontos a petefészekrák kialakulásának kockázati tényezőivel rendelkező nők azonosítása, akiknek nőgyógyász felügyelete alatt kell lenniük (legalább 6 havonta vizsgálat), és szükség esetén kórházi vizsgálatra is. A petefészekrák megelőzésének igazi módja az időben történő észleléseÉs sebészeti kezelés e szerv jóindulatú daganatai.
A határvonalbeli epiteliális petefészekdaganatok köztes helyet foglalnak el a jóindulatú és rosszindulatú daganatok között. Tekintettel arra, hogy az I. borderline epithelialis daganatai rosszindulatú daganatra utalnak, egyes szerzők alacsony fokú karcinómának nevezik őket. Ezeknek a daganatoknak a prognosztikai értékelése azonban nem teljesen tisztázott.
határdiagnózis hám daganat a petefészket a daganat számos szakaszának szövettani vizsgálatával állapítják meg. Sebészeti kezelés: a méh extirpációja függelékekkel és omentectomia. Fiatal nőknél, akik meg akarják őrizni a fogamzóképességet, a petefészekdaganat és a nagyobb omentum eltávolítása elfogadható. Ha a tumor kapszula csírázását vagy beültetési áttéteket állapítanak meg, a műtét után több polikemoterápiás kúrát végeznek.
csírasejtes daganatok:
A petefészek csírasejtes daganatai közül gyakrabban fordulnak elő érett teratomák (dermoid ciszták) - jóindulatú daganatok, amelyek különböző testszövetekből állnak a teljes differenciálódás szakaszában (bőr, zsírszövet, haj, idegszövet, a fogak csontjai), nyálkaszerű masszába zárva, és sűrű vastag falú kapszulával borítva. A daganat általában egyoldalú, lassan növekszik, nem éri el a nagy méreteket. Általában fiatal nőknél és pubertáskorban lévő lányoknál fordul elő.A klinikai megnyilvánulások a daganat méretétől függenek. Gyakran előfordul a tumor pedicle torziója, amelyet akut hasi tünetek kísérnek. A nőgyógyászati vizsgálat során a dermoid cisztákat oldalirányban és elöl tapintják ki a méhből. Sebészeti kezelés - a daganat eltávolítása, egészséges petefészekszövetet hagyva. A prognózis kedvező.
A leggyakoribb germinogénhez rosszindulatú daganatok a petefészkek közé tartozik a dysgerminoma, az éretlen teratoma és a chorionepithelioma.
Dysgerminoma:
A dysgerminoma hisztogenezise nem teljesen ismert. A daganat a legtöbb esetben egyoldali, mérete jelentősen ingadozik, gyakran a daganat a tokba nő, és összenő a környező szövetekkel. Gyakran vérzések figyelhetők meg a daganatszövetben. A daganat nagy, jól meghatározott sejtekből áll, nagy sejtmaggal. Néha a Pirogov-Langhans sejtek típusú többmagvú óriássejtek, a stroma limfocita infiltrációja határozza meg. A metasztázis túlnyomórészt limfogén úton történik.A dysgerminoma lányoknál és fiatal nőknél alakul ki. Klinikailag az alhasi fájdalomban nyilvánulhat meg, néha (például a daganatba való bevérzéssel) akut. A diagnózis nőgyógyászati, ultrahang- és szövettani vizsgálatok eredményein alapul.
Betegeknél fiatal kor kis daganat esetén, amely nem csírázza ki a kapszulát, megengedett az érintett petefészek és a nagyobb omentum eltávolítása, majd kemoterápia (kúránként 6-8 g ciklofoszfamid). A következő 3 évben profilaktikus kemoterápia javasolt. Más esetekben hajtsa végre radikális működés(a méh eltávolítása függelékekkel) és kemoterápia. A megfelelő kezelés prognózisa viszonylag kedvező.
Éretlen teratoma:
Az éretlen teratomák mindhárom csírarétegből származó, differenciálatlan elemeket tartalmaznak. Fiatal nőkben alakulnak ki, gyors növekedés és rosszindulatú lefolyás jellemzi. Áttétet adnak a nyirok- és véredény. Az első tünetek az alsó hasban jelentkező fájdalom, gyengeség, gyakran hasvízkór. A diagnózist, mint más petefészekdaganatoknál, nőgyógyászati, ultrahangos és szövettani vizsgálatok eredményei alapján állapítják meg. Sebészeti kezelés (a méh és függelékeinek eltávolítása), majd polikemoterápia. A prognózis kedvezőtlen.A nemi kötél stroma daganatai:
A nemi köldökzsinór stromális daganatait hormontermelő daganatok közé sorolják. Feminizáló (letrogéneket termelő) és virilizáló (androgének kiválasztó) részekre osztják őket.Feminizálódó petefészekdaganatok:
A feminizálódó petefészekdaganatok közé tartoznak a granulosa sejt, a theca sejt (thecoma) és a vegyes (granulosa sejt) daganatok. Az atresizálódó petefészektüszők granulosa sejtjeiből granulosa sejt tumor alakul ki. A nemi zsinór stromális daganata általában egyoldalú, átmérője 0,2-0,3 cm és 20 cm között változik (gyakrabban nem haladja meg a 10 cm-t). A daganatot sűrű, sima kapszula borítja, lágy szerkezetű, a vágáson cisztás üregek, szilárd szerkezetek, gyakran sárgás színűek (luteinizáció), vérzési gócok találhatók.A cacelluláris daganat a cacellákból képződik, nem ér el nagy méretet (átmérője általában nem haladja meg a 8 cm-t), sűrű szerkezetű, gyakran megismétli a petefészek alakját. Az ivarzsinór stroma daganatának metszetén intenzív sárga színű szilárd struktúrákat határoznak meg. A granulosa sejt tumorok granulosa sejtekből és theca sejtekből állnak.
A feminizálódó petefészekdaganatok mindhárom típusa gyakran alakul ki posztmenopauzás nőknél, ritkábban a menarche kezdete előtti első évtizedben. A reproduktív korban ezek a daganatok ritkán fordulnak elő. Sok betegnél feminizálódó méhdaganatban méhmióma, petefészek follikuláris cisztája és különféle hiperpláziás folyamatok lépnek fel az endometriumban (mirigy cisztás hiperplázia, atípusos hiperplázia, adenokarcinóma).
A feminizálódó petefészekdaganatok klinikai megnyilvánulásai a kialakulás korától függenek. Az élet első évtizedében élő lányoknál korai szexuális fejlődés figyelhető meg: a külső és belső nemi szervek, az emlőmirigyek megnövekednek: megjelenik a szeméremszőrzet; menstruációszerű aciklikus váladékozás kezdődik.
A reproduktív korú nőknél aciklikus méhvérzés lép fel, hasonlóan a diszfunkcionálishoz. A posztmenopauzában a méhnyálkahártya hiperplasztikus elváltozásai, hiperösztrogenizmus miatt menstruációszerű váladékozások jelentkeznek, a „fiatalodás” jelei figyelhetők meg: a bőr turgora megnő, az emlőmirigyek feltorlódnak, eltűnnek atrófiás változások belső és külső nemi szervek, megjelenik a libidó.
A legtöbb feminizálódó petefészekdaganat (75-80%) jóindulatú. De a rosszindulatú daganat szövettani jeleinek hiányában is előfordulhatnak áttétek a hasi szervek savós fedőjén, a parietális hashártyán, az omentumban, és az eltávolítás után 5-30 évvel daganatok kiújulhatnak.
Feminizálódó petefészekdaganatok diagnosztizálása lányoknál az élet első évtizedében és posztmenopauzás nőknél a jellegzetes klinikai tünetek nem bonyolult. Megnagyobbodott petefészek észlelése igazolja (több mint 4 cm ultrahangos vizsgálaton). Kiegészítő diagnosztikai érték az ösztrogén korhatárát jelentősen meghaladja a vérben és a vizeletben, ami e hormonok autonóm szekrécióját jelzi.
A reproduktív korban a feminizálódó petefészekdaganatot meg kell különböztetni a méhvérzéssel járó, különösen az aciklikus betegségektől: diszfunkcionális méhvérzés, méh myoma, külső és belső endometriózis. Az I. feminizálódó daganatára gyanakodhatunk, ha a diszfunkcionális méhvérzésben szenvedő nőknél visszatérő hyperplasiás folyamatok jelentkeznek az endometriumban, különösen hatástalanság esetén hormonterápia. A diagnózisban döntő jelentőségű az ultrahang, amely lehetővé teszi a petefészek méretének és szerkezetének meghatározását.
A feminizálódó petefészekdaganatok kezelése sebészi. Lányoknál és fiatal nőknél csak az érintett petefészket lehet eltávolítani, változás kora a posztmenopauzás betegek pedig panhysterectomiát igényelnek.
A prognózist a daganat szövettani vizsgálata után állapítják meg. Figyelembe véve a relapszusok és áttétek lehetőségét távoli kifejezések műtét után a betegeknek egész életükben nőgyógyász-onkológus felügyelete alatt kell lenniük.
A petefészek virilizáló daganatai:
A virilizáló petefészekdaganatok - androblasztómák - Sertoli sejtekből és (vagy) Leydig sejtekből származnak. A Sertoli-sejtes daganat egy jóindulatú daganat, amely erősen differenciált sejtekből áll. Az androgénekkel együtt ösztrogéneket választ ki. ami az endometriumban élesen kifejezett hiperplasztikus folyamatok virilizációjának hátterében történő megjelenéséhez vezet. A daganat általában nem haladja meg a 10 cm átmérőt, sűrű kapszula veszi körül, a vágáson karéjos szilárd szerkezetű, sárgás színű.A Sertoli sejtekből és Leydig sejtekből származó daganat általában kicsi (legfeljebb 5-6 cm átmérőjű), puha szerkezetű, nincs kapszula, és metszetén éretlen vagy kriptorchid herékre emlékeztet. A daganat lehet rosszindulatú vagy jóindulatú, a differenciálódás mértékétől függően. A Leydig-sejtes daganatok ritkák. A petefészek kapujának tartományában, körülhatárolt, kapszulával nem rendelkező, legfeljebb 10 cm átmérőjű csomópont szelvényében sárgás színű, legtöbbször jóindulatú.
Az androblasztómák gyakrabban fordulnak elő fiatal nőknél. Klinikai kép a daganatok androgén-kiválasztó képessége miatt, aminek hatására a női test defeminizálódik: a menstruáció megzavarodik, majd leáll, a csikló megnagyobbodik, a haj növekedése viril vonásokat kap (szőrnövekedés mentén). férfi típus az arcon, a törzsön, a végtagokon), a hang durvább lesz, az idősebb nőknél gyakran megfigyelhető kopaszság. Általában a reproduktív korú nők betegségének első tünete az oligomenorrhoea, majd amenorrhoea következik be.
Hasonló tünetek jelentkeznek az adrenoblasztómánál (hypernephrománál) is – a mellékvesekéreg méhen kívüli szövetéből származó petefészekdaganatnál, amely reproduktív korban, ritkán a pubertás kezdete előtt és posztmenopauzában fordul elő.
A virilizáló petefészekdaganat diagnózisát ultrahang igazolja, amely megnagyobbodott petefészket, valamint megnövekedett tesztoszteronszintet a vérben és 17-ketoszteroidokat a vizeletben, amely a dexametazon beadása után is magas marad.
A virilizáló petefészekdaganatok differenciáldiagnózisa adrenogenitális szindrómaés a mellékvese daganatok virilizálása a pneumorethroperitoneum állapotában végzett mellékvese tomográfiás eredményein alapul, komputertomográfiaés ultrahang.
A virilizáló petefészekdaganatok kezelése sebészi: az érintett petefészek eltávolítása vagy (50 éves kor felett) a méh és függelékeinek eltávolítása.
A prognózist a daganat szövettani vizsgálata után határozzák meg. A műtét után a virilizáció tünetei megszűnnek, a reproduktív korú nőknél a menstruációs ciklus helyreáll.
Áttétes daganatok:
A szervrák metasztázisai gyakrabban fordulnak elő a petefészekben gyomor-bél traktus, emlőmirigy, endometrium. Legnagyobb klinikai jelentősége metasztatikus Krukenberg daganata van, amely nyálkás tartalmú cricoid sejtekből és "szarkómaszerű" stromából áll. A Krukenberg-daganat gyakran sokszor nagyobb méretű. elsődleges fókusz rák, amelyet néha fel nem ismernek, mire felfedeznek egy daganatot a petefészekben.Az elsődleges daganat gyakrabban a gyomorban, ritkábban a gyomor-bél traktus más szervében található. Az esetek 70-90%-ában a Krukenberg daganat kétoldali. Klinikai megnyilvánulásai hasonlóak az elsődleges petefészekrákéhoz. Egyes betegeknél amenorrhoea figyelhető meg, amely hormonálisan aktív luteinizált stromasejtek jelenlétével jár a daganatban. A diagnózist megerősítik a daganat szövettani vizsgálatának eredményei és egy másik szervben lévő elsődleges fókusz kimutatása. A kezelés és a prognózis az alapbetegségtől függ.
Daganatos folyamatok:
Leggyakoribb follikuláris ciszta petefészek és sárgatest ciszta, parovarialis ciszta, endometrioid petefészek ciszta, többszörös petefészek follikuláris ciszta vagy policisztás petefészek; oophoritis - a petefészek gyulladása, amelyet gyakran a petevezeték gyulladásával kombinálnak, és egy tumorszerű konglomerátum - tubo-petefészek képződés - képződése kíséri.A petefészek egyéb daganatszerű folyamatai - strema hyperplasia és hyperthecosis, masszív ödéma, egyszerű ciszták, felületes hámzárvány ciszták és különösen terhességi luteoma - ritkák. A többszörös luteinizált follikuláris ciszták és a sárgatest olyan iatrogén betegségek, amelyek az ovulációt serkentő gyógyszerek nem megfelelően nagy dózisainak alkalmazásából erednek.
Follikuláris petefészek ciszta:
A follikuláris petefészek ciszta a follikuláris folyadék felhalmozódása következtében alakul ki egy nem ovulált tüszőben, gyakrabban pubertáskor és fiatal nőknél. Vékony falú egykamrás képződmény, melynek átmérője ritkán haladja meg a 8 cm-t, a ciszta növekedésével a falának belső felületét bélelő sejtek sorvadnak. A granulosa sejtekkel bélelt kis follikuláris ciszták mérsékelt hormonális aktivitással rendelkeznek.A 4-6 cm átmérőjű follikuláris ciszták gyakran nem jelentkeznek klinikailag. Hormonálisan aktív ciszták esetén hiperösztrogenizmus és az általa okozott menstruációs rendellenességek lehetségesek: aciklikus méhvérzés reproduktív korú nőknél vagy korai szexuális fejlődés lányoknál az élet első évtizedében. Ha a follikuláris ciszta átmérője 8 cm vagy annál nagyobb, előfordulhat a ciszta szárának elcsavarodása, ami a vérkeringés romlásával és a petefészekszövet nekrózisával és (vagy) a ciszta repedésével jár. Ezekben az esetekben akut has képe alakul ki.
A follikuláris petefészek ciszta diagnózisa azon alapul klinikai megnyilvánulásai, nőgyógyászati és ultrahangos vizsgálatok adatai. Nőgyógyászati vizsgálat során (hüvely-hasi, végbél-hasi) a méh elülső és oldalsó, sima felületű, szorosan rugalmas konzisztenciájú daganatszerű képződmény tapintható, a legtöbb esetben mozgékony, fájdalommentes. Az ultrahangos vizsgálaton a follikuláris ciszta egykamrás, lekerekített képződmény, vékony falakkal és homogén tartalommal.
A legfeljebb 8 cm átmérőjű follikuláris cisztákban szenvedő betegeket ismételt dinamikus megfigyelésnek vetik alá ultrahang. Általában 11/2-2 hónapon belül. a ciszta visszafejlődik. Felgyorsítására ösztrogén-progesztin készítményeket (ovidon, non-ovlon, bisekurin stb.) alkalmaznak a menstruációs ciklus 5.-25. napjától 2-3 cikluson keresztül.
A 8 cm-es vagy nagyobb átmérőjű follikuláris ciszta esetén a ciszta hámlása és falának varrása vagy a petefészek reszekciója javasolt. Az utóbbi években ezeket a műveleteket laparoszkópia során végzik. A petefészek ciszta lábainak csavarodásával, a petefészek szakadásával. műtéti beavatkozás sürgősséggel végezzük, petefészekben keringési zavarok esetén eltávolítjuk. A prognózis kedvező.
Sárga test ciszta:
A nem visszafejlődött sárgatest helyén sárgatest ciszta képződik, melynek közepén a keringési zavarok következtében vérzéses folyadék halmozódik fel. A ciszta átmérője általában nem haladja meg a 6-8 cm-t A sárgatest cisztája általában tünetmentes és 2-3 hónapon belül visszafejlődik.Szövődményei a ciszta szárának elcsavarodása és a ciszta repedése az üregében fellépő vérzés következtében, akut has képével együtt. Nőgyógyászati vizsgálat során a petefészek régiójában daganatszerű folyamatot határoznak meg, amely ultrahangos felvételen a follikuláris cisztával megegyező szerkezetű, esetenként sárgatest cisztáját mutatják ki. finom szuszpenzió(vér).
A sárgatest tünetmentes kis cisztáival (legfeljebb 6-8 cm átmérőjű) szenvedő betegeket a nőgyógyász 2-3 hónapig figyeli. Cisztákkal nagyobb méretű, valamint ciszta felszakadásával vagy lábának elcsavarodása esetén sebészeti kezelést végeznek. A ciszta effúziója és falának varrása, az elmúlt években a petefészek egészséges szöveteken belüli reszekciója laparoszkópia során történik. Abban az esetben, ha a petefészekben a ciszta lábának csavarodásával járó nekrotikus elváltozások laparotomiát és a petefészek eltávolítását végezzük.
A petefészek striák hiperpláziája:
A petefészek strema hiperpláziája és a hyperthecosis hiperplasztikus folyamatok. A petefészek strema hiperpláziáját főként 50 év feletti nőknél figyelik meg. Jellemzője a petefészek stremasejtek fokális vagy diffúz proliferációja, amelyben androgének képződnek, amelyek az aromatizáció során ösztrogénekké (ösztron és ösztradiol) alakulnak. Az életkortól szokatlan megnövekedett ösztrogénszint gyakran endometrium hiperpláziát és (általában visszatérő) méhvérzést okoz.A nőgyógyászati vizsgálat során az egyik vagy mindkét petefészek enyhe diffúz növekedését észlelik, gyakran a petefészek mérete normális marad. Az ultrahangos felvételeken a petefészek hossza nem haladja meg az 5 cm-t, szélessége 3 cm, a petefészek szerkezete homogén és hyperechoic.
A diagnózist csak a petefészek szövettani vizsgálatának eredményei alapján állítják fel. Határozott érték a diagnózisban visszatérő endometrium hiperpláziára utaló jelek vannak, ami nem alkalmas hormonterápiára. Tekintettel arra, hogy a petefészek stroma hiperpláziájával nagy a méhnyálkahártyarák kialakulásának kockázata, műtét javasolt - az egyik vagy mindkét petefészek eltávolítása. A petefészek hyperthecosisával és hiperplasztikus stromájával a luteinizált sejtek fokális felhalmozódása képződik, a petefészek makroszkópos vizsgálatával a vágáson sárgás gócoknak tűnnek.
Hasonló cikkek
-
Amikor a férj ellene van egy gyereknek, hogyan eshet teherbe a tudta nélkül?
Néha gondatlanságból teherbe eshet. Hogy ez ne forduljon elő, fontos tudni, hogyan lehet véletlenül gyermeket foganni, és milyen eszközökkel kerülheti el a nem kívánt terhességet. Ebben a cikkben további információkat találhat a...
-
Milyen kövek és amulettek alkalmasak a Bika számára a horoszkóp és a születési dátum szerint? Elefánt talizmán a Bika számára
Április-május A Bika (április 21. - május 20.) kimért, nem nyűgös és kolosszálisan termékeny! Irigylésre méltó makacsságuk másokat is a markolatba tud hozni, de pontosan tudják, mit csinálnak, és miért van rá szükségük. A pozitívumok között...
-
Az adatokhoz való hozzáférés korlátozása szerepkörökben 1c
A jelen cikk keretein belül elvégzendő összes felhasználói jogosultsági beállítás az 1C 8.3 „Adminisztráció” - „Felhasználói és jogosultsági beállítások” részben található. Ez az algoritmus a legtöbb konfigurációban hasonló a ...
-
Az 1c egy vékony klienst indít el vastag helyett
Platformok: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Konfigurációk: Minden konfiguráció2012-11-16 21362 Elindításuk speciális...
-
Bizonyíték az áramlopás ismert módjairól Hogyan lehet megtudni, ki lopja az áramot
Az energiatarifák emelkedése az egyre mélyülő gazdasági válság egyik szembeötlő vonása. Ebben az összefüggésben az áramlopás és a felderítésével kapcsolatos problémák kiemelten fontosak. A lopás felderítésének módjai ...
-
Az aljzatok és kapcsolók különféle felületekre történő felszerelésének jellemzői
Üdvözlöm blogunk minden olvasóját.Ma kedves olvasók, szeretném kiemelni az aljzatok beszerelésének témáját. Ez az eljárás nagyon gyakran igényes, amikor egy régi konnektort egy újra cserélnek meghibásodás esetén, amikor ...