Gljivične infekcije pluća. Infekcije pluća
Infekcije respiratornog sistema su najčešće među infektivnim lezijama razni sistemi osoba. Svjetska medicinska statistika pokazuje da su respiratorne infekcije odgovorne za najveći ukupan broj propuštenih radnih dana.
Bakterijska pneumonija. Ovo je upalni proces koji se razvija kao odgovor na prodiranje bakterija u alveole plućnog tkiva i dovodi do njegove transformacije iz prozračne u čvrstu, kontinuiranu i prilično gustu tkaninu. Ova transformacija se ponekad naziva konsolidacija ili solidizacija. Zona konsolidacije, koja se klinički, radiološki i morfološki može prepoznati, zapravo predstavlja zonu pneumonije. Klinički i morfološki oblik bakterijske pneumonije određen je uglavnom skalom lezije, koju određuju dva glavna faktora: vrsta patogena i vrsta odgovor vlasnik. Stoga, unatoč brojnim varijantama pneumonije, koje se razlikuju po etiološkom agensu (pneumokokna, stafilokokna) i vrsti upale (fibrinozna, gnojna i dr.), vodeći klasifikacijski i dijagnostički oblici su fokalna i lobarna (lobarna) pneumonija.
Fokalna pneumonija (bronhopneumonija). Fokalna je i obično akutna upala alveolarno tkivo pluća, koje se razvija na osnovu već postojećeg bronhitisa ili bronhiolitisa. U velikoj većini slučajeva takva upala pluća je sekundarnog porijekla i stoga je komplikacija mnogih osnovnih bolesti, teških i umjerene težine. Slična komplikacijačesto se javlja kod respiratornih organa virusne infekcije(vidi Poglavlje 11), kao i kod pacijenata koji su prošli opsežne hirurške operacije oboljelih od teških kardiovaskularnih bolesti (infarkt miokarda ili mozga, cerebralna krvarenja) i onkoloških bolesti, opekotina i dr. Najčešće obolijevaju djeca i stari. Ozbiljnost procesa i jačina simptoma (povišena temperatura, promjene krvi, kašalj, vlažni hripavi, itd.) značajno variraju. U praksi se susreću i latentni i teški oblici bolesti.
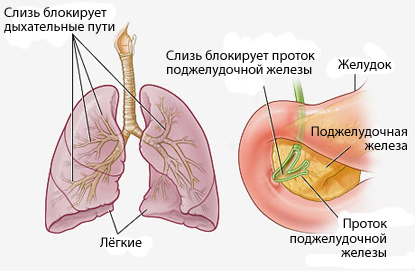
U 9. poglavlju je navedeno da savremeni čovek dnevno udiše više od 10.000 litara zraka koji sadrži mnoge zagađujuće čestice - prašinu, kosu, mikrobe, sitna vlakna i najsitnije dijelove mrtvih i raspadnutih insekata itd. Dalja sudbina aspiriranih čestica ovisi o njihovoj veličini. Čestice promjera većeg od 10 mikrona talože se u gornjim respiratornim putevima, 3-10 mikrona - u dušniku i bronhima, 1-5 mikrona (većina bakterija) - u terminalnim dišnim putevima i alveolama. Manje čestice, manje od 1 mikrona, mogu ostati suspendirane u aspiriranom zraku, a zatim biti evakuirane izdisajem. Uprkos ovoj prijetnji homeostazi pluća, normalno plućno tkivo (sa izuzetkom zračnih i alveolarnih makrofaga) ne sadrži bakterije. Ljudi imaju tri glavna mehanizma za pročišćavanje (čišćenje) i uništavanje aspiriranih čestica.
Nazalni klirens, čestice, kao i kapljice aerosola koje nose bakterije, talože se na epitelu bez trepetljika i uklanjaju se prisilnom ventilacijom, nešto intenzivnijim nazalnim izdisajem i kihanjem. Čestice koje se talože u proksimalnim dijelovima nazalnih prolaza nose se duž trepavicastog epitela, koji proizvodi sluz, u nazofarinks, iz kojeg se dalje guta.
Traheobronhijalni klirens se ostvaruje kroz mukocilijarnu funkciju sluznice. Ritmički pokretne cilije pokreću tanki film sluzi koji pokriva sluznicu prema orofarinksu. Čestice taložene na ovom filmu se zatim ili gutaju ili izdišu u vazduh.
Alveolarni klirens se postiže alveolarnim makrofagama, koji ili gutaju i probavljaju aspirirane čestice i bakterije ili ih transportuju do trepljaste obloge bronhiola. IN poslednji slučaj Makrofagi, "napunjeni" česticama, ili se kreću cilijama do orofarinksa i tamo se gutaju, ili prodiru kroz pukotine u zidovima alveola u intersticijalnu stromu zidova. Zatim neke od ovih ćelija ulaze u bronhiole, zatim u orofarinks, a drugi dio u limfnih kapilara i prenosi se u regionalne limfne čvorove (sakupljače). Ako je osoba izložena značajnom preopterećenju prašinom, velike količine uglja mogu se akumulirati u regionalnoj kanalizaciji. Naslage uglja uvijek se mogu naći na svakoj starijoj osobi koja možda nikada nije pušila ili bila izložena prašini. Neke čestice uglja ulaze u krvotok i talože se u drugim organima bogatim makrofagima.
Fokalna pneumonija može nastati kada se potisnu navedeni mehanizmi čišćenja, kao i kada se smanji ukupna otpornost organizma. Glavni razlozi smanjenja opšti otpor, su hronične bolesti, stanja imunodeficijencije, jatrogeni efekti imunosupresivnih lijekova, leukopenija različitog porijekla, infekcije uzrokovane neuobičajeno virulentnim patogenima. Što se tiče faktora koji ometaju rad gore navedenih mehanizama čišćenja, glavni se mogu grupirati na sljedeći način:
Gubitak ili potiskivanje refleksa kašlja - često se vidi u komi, jatrogenim efektima anestezije ili terapija lijekovima, neuromuskularne bolesti i bol u grudima. U tom slučaju postaje moguća aspiracija želučanog sadržaja;
Oštećenje mukocilijarnog mehanizma uzrokovano je ili disfunkcijom cilija ili destrukcijom cilijarnog epitela (pušenjem, udisanjem vrućih ili kaustičnih plinova, virusnim infekcijama, genetskim poremećajima koji „stvaraju“ nepokretnost cilija);
Poremećaj fagocitne ili baktericidne funkcije alveolarnih makrofaga pod uticajem alkohola, duvanski dim, hipoksija ili, naprotiv, trovanje kisikom;
Venska kongestija plućne cirkulacije i plućni edem;
Prekomjerno nakupljanje sekreta kod cistične fibroze i bronhijalne opstrukcije.
Treba napomenuti niz drugih važnih okolnosti. Prvo, jedna vrsta upale pluća često predisponira za razvoj druge, posebno kod osoba sa oslabljenim imunološkim sistemom. Drugo, unatoč činjenici da je za veliku većinu slučajeva upale pluća vodeći put infekcije aerogeni put, uključujući mikrofloru koja živi u dišnim putevima, kod nekih pacijenata infekcija ulazi u pluća hematogenim putem. Nije uvijek moguće razlikovati žarišta pneumonije hematogenog porijekla od tipičnih - aerogenih. Treće, mnogi pacijenti s kroničnim bolestima (ponekad s nekoliko odjednom), kada se hospitaliziraju, obolijevaju od takozvane terminalne bronhopneumonije. Patogeni takvih bolničkih, tj. bolničke infekcije mogu imati bilo koje od sljedećih svojstava: otpornost na antibiotike, povećana sposobnost invaziji, "sklonost" naseljavanju na onim instrumentima, jedinicama i uređajima koji se koriste za injekcije, intubaciju, vještačko disanje itd. Četvrto, razvoj komplikacija kod bronhopneumonije povezan je sa vrstom patogena, uslovima infekcije i opšte stanje bolestan. Najvažnije komplikacije su plućni apsces(nastaje na temelju progresivne suppuration u žarištu upale pluća), pleuritis (koji se razvija tijekom kontaktnog prijelaza procesa u visceralnu pleuru) i pneumofibroza s deformacijom plućnog parenhima.
Žarišta bronhopneumonije, jednostrane i bilateralne, najčešće se javljaju u stražnjim ili posteroinferiornim segmentima pluća. Veličina lezije varira, u proseku 0,5-3,5 cm u prečniku. Spolja, lezije su područja zbijenosti plućnog tkiva koja mogu viriti iz površine posjekotine i imati bjelkasto-sivu, sivu ili sivkasto-crvenu boju. Ovisno o volumenu lezije razlikuju se malofokalni (do milijarni), acinous, velikofokalni (lobularni), segmentni i polisegmentalni (pseudolobarni) oblici. Seksualni mikroskop može otkriti znakove akutni bronhitis ili bronhiolitis koji je u osnovi bolesti. Oblik eksudativne lezije bronha može biti bilo koji - serozni, serozno-sluzokožni, gnojni ili mješoviti. U ovom slučaju se bilježe određeni histološki detalji, na primjer, prisutnost gnojni čep u lumenu bronhiola (slika 15.14), gnojni panbronhitis i peribronhitis sa edemom i neutrofilnom infiltracijom. Mogu se otkriti male bronhiektazije. U alveolama se ponekad javlja veća ili manja količina eksudata sa prevlašću neutrofila i prisustvom sluzi, makrofaga, deskvamiranog alveolarnog epitela, a ponekad i fibrina. Zidovi alveola su prožeti upalnim infiltratom. Bronhopneumoniju uzrokovanu streptokokom ili stafilokokom karakterizira zona nekroze u središtu lezija, u kojoj se mikrokolonije patogena mogu otkriti čak i sa mrljama za ispitivanje (hematoksilin i eozin) (slika 15.15). Po periferiji takvih žarišta, seroznih ili serozno-hemoragičnih (sa stafilokokne infekcije) upala. Kod pneumokokne bronhopneumonije centar lezije obično zauzima fibrinozno-gnojna upala, a perifernu zonu zauzima edem, a pneumokoki se nalaze u edematoznoj tekućini. Za virusnu bronhopneumoniju, pogledajte Poglavlje 14.
Rice. 15.14.
Fokalna pneumonija (bronhopneumonija)
; u zahvaćenoj bronhioli (dole lijevo) nalazi se gnojni čep.
Oko bronhiole nalazi se žarište gnojno-nekrotične upale.
Rice. 15.15.
Fokalna pneumonija
(bronhopneumonija), područje izražene gnojne upale.
Desno su mikrokolonije stafilokoka.
Lobarna (lobarna) pneumonija (pleuropneumonija). Pleuropneumonija je akutna infekciona zaraza, u kojoj je barem cjelina plućni režanj i visceralna pleura koja ga pokriva. Ova vrsta upale pluća je rjeđa od bronhopneumonije. Pored znakova navedenih u definiciji, ova se bolest od fokalne pneumonije razlikuje po sljedećim važnim pokazateljima."
Lobarna pneumonija nije komplikacija osnovne bolesti, koja je najčešće bronhopneumonija, već se razvija kao samostalna bolest, tj. glavna, bolest;
Upalni proces ne počinje u bronhima, već odmah u alveolarnom tkivu. Nastao u posteroinferiornim regijama, napreduje u anterosuperiornom smjeru;
Lobarnu upalu pluća karakteriše iznenadni akutni početak, živopisni simptomi (visoka temperatura, drhtavica, bol u bokovima, kašalj, pleuritis, konsolidacija lobara na rendgenskim snimcima, itd.) i stadij klinički tok(upotreba modernih lijekova često mijenja kliničku sliku);
Raspon etioloških uzročnika je mnogo uži nego kod fokalne pneumonije.
Pored informacija koje se odnose na patogenezu fokalne pneumonije, treba napomenuti dvije: važni faktori: posebna virulencija uzročnika lobarne pneumonije i posebna osjetljivost domaćina na nju; važna uloga takvih predisponirajućih stanja kao što su jako hlađenje tijela, teška (alkoholna) intoksikacija, oživljavanje nakon utapanja.
U 90-95% slučajeva lobarnu upalu pluća uzrokuju pneumokoki tipova 1-3 i 7. IN poslednjih godina Patogen tipa 3 se manifestuje kao posebno virulentan, izazivajući teže oblike bolesti. Ponekad lobarnu upalu pluća izazivaju Klebsiella pneumoniae (Friedlaenderov bacil; C.Friedlaender), stafilokoki. Kao rezultat varijabilnosti patogena u lijekovima (vidi Poglavlje 14), pojedinačni slučajevi lobarna pneumonija uzrokovana streptokokom, bacilima gripe i nekim drugim gram-negativnim bacilima.
Postoje 4 faze razvoja lobarne pneumonije. Ukupno trajanje prva tri, koja su najteža, dostiže 9-11 dana.
Rice. 15.16.
Zona mikrobnog edema. Serozni eksudat ispunjava većinu alveola.
Rice. 15.17.
Lobarna (lobarna) pneumonija, stadijum crvenog hepatitisa
U alveolama se nalaze eritrociti, leukociti i tanke niti fibrin.
Rice. 15.18.
Lobarna (lobarna) pneumonija, stadijum sivog hepatitisa
.Faza plime obično traje oko 1 dan. Zahvaćeni režanj ili pluća je uvećan u volumenu, hiperemičan, ispunjen edematoznom tekućinom koja u velikim količinama teče s površine posjekotine. Pod mikroskopom je vidljiva slika takozvanog mikrobnog edema: u tekućini koja ispunjava alveole gotovo cijelog zahvaćenog režnja (slika 15.16), otkrivaju se brojne bakterije (obično pneumokoke) i mali neutrofili. Stadij crvene jetre nastaje 2. dana bolesti. Na pozadini prethodnih promjena, uočava se izražena dijapedeza eritrocita, kao i nakupljanje fibrina i neutrofila (slika 15.17). Prevlast eritrocita, od kojih neki prolaze kroz hemolizu, daje zahvaćenom tkivu različite nijanse tamnocrvene boje, a prisustvo fibrina i leukocita u alveolama daje difuznu jetrenu gustoću bezzračnog tkiva. U ovom
Rice. 15.19.
Lobarna (lobarna) pneumonija
Faza sive hepatizacije. Alveole su ispunjene nsitrofilima i fibrinom.
Stadij je obilježen fagocitozom patogena neutrofilima. Regionalni limfni čvorovi su hiperplastični. Stadij sive hepatizacije razvija se 4-6. Zahvaćeno plućno tkivo, zadržavajući svoju gustinu, postaje sivo ili smeđe-sivo sa suvom površinom posekotine (Sl. 15.18). Na visceralnoj i u manjoj mjeri na parijetalnoj pleuri u pravilu su izraženi fenomeni fibrinoznog pleurisija. Pod mikroskopom se može vidjeti da je hemoliza crvenih krvnih zrnaca u alveolama slabije izražena i ukupno crvena krvna zrnca su mala. Umjesto toga, pronađene su velike mase fibrina i brojni neutofili (slika 15.19). Na nekim mjestima fibrinske niti prodiru kroz pore u zidovima alveola od jedne do druge alveole. U regionalnim limfnim čvorovima može se uočiti slika akutni limfadenitis. Faza oporavka nastupa 9-11. Fibrinozno-leukocitni eksudat se podvrgava enzimskoj probavi. U alveolama se nalaze ostaci eksudata, koji se intenzivno apsorbiraju od strane makrofaga i uklanjaju tijekom kašlja. Patogen se takođe čisti. Fenomen fibrinoznog pleuritisa postepeno nestaje, ali mogu ostati fibrozna zadebljanja pleure i adhezije (zavari, sinehije, komisure) između slojeva pleure.
Rice. 15.20.
Karnifikacija pluća nakon lobarne (lobarne) pneumonije
Organizacija fibrina u alveolama.
Uz ozbiljno uništavanje plućnog tkiva i razvoj nekroze, može doći do apscesa pluća. Formiranje apscesa češće se opaža kod upale pluća uzrokovane pneumokokom tipa 3 ili Klebsiella. Vrlo rijetko se razvija gangrena zahvaćenog režnja. Uz nedovoljno intenzivnu fermentolizu i slabu resorpciju fibrina koji ispunjava alveole, fibrinske mase se organizuju. Ako je ovaj proces značajno razvijen, tada se zahvaćeni režanj pretvara u gusto, bezzračno tkivo mesnate konzistencije. Ova ekstremna verzija organizacije eksudata naziva se karnifikacija (slika 15.20). Limfogeno širenje infekcije dovodi do gnojnog medijastinitisa, perikarditisa, a hematogeno širenje dovodi do infektivnog endokarditisa, gnojni meningitis, gnojni artritis i metastatski apscesi u mozgu, bubrezima i slezeni.
Virusna i mikoplazma pneumonija (intersticijski pneumonitis, primarna atipična pneumonija, intersticijska pneumonija). Termin “primarna atipična pneumonija” prvobitno se koristio za akutnu respiratornu infekciju koju karakteriziraju žarišne upalne promjene, ne u alveolama, već u njihovim zidovima i intersticijskom tkivu. plućnog tkiva. Trenutno, drugi naziv za ovu bolest postaje sve popularniji - "intersticijski pneumonitis". Ova bolest je uzrokovana različitih patogena, od kojih je najčešća Mycoplasma pneumoniae. Osim toga, uzročnik intersticijalnog pneumonitisa mogu biti različiti virusi [virusi gripe (tipovi A i B), respiratorni sincicijski virusi, adeno- i rinovirusi, virusi ospica i vodene kozice], kao i klamidija koja uzrokuje psitakozu (psitakozu) i Coxiella burnetii (uzročnik Q groznice). U nekim slučajevima uzrok pneumonitisa nije moguće utvrditi.
Bilo koji od navedenih etioloških uzročnika može uzrokovati infekciju gornjeg dijela respiratornog trakta(takozvani prehlade) ili teže oštećenje terminalnih disajnih puteva. Među glavnim provocirajućim faktorima ovih bolesti možemo spomenuti hronični alkoholizam, pothranjenost ili hronične bolesti iscrpljivanja. Kliničke manifestacije pneumonitis varira. Čak i kod razvijenog intersticijalnog pneumonitisa (atipične upale pluća) mogu biti oskudni simptomi, izraženi u groznici, glavoboljama i bolovima u mišićima i zglobovima, opšta slabost. Često se bolest javlja kao teška respiratorna infekcija. U krvnom serumu, otprilike 50% pacijenata s mikoplazma pneumonitisom i 20% s adenovirusnim lezijama pokazuje povećane titre Cold aglutinina (tj. onih antitijela za koja je optimalna temperatura za reakciju aglutinacije oko 18°C i niže). Povećanje titra se ne javlja kod pneumonitisa druge etiologije i pneumonije. Unatoč činjenici da je intersticijski pneumonitis obično blaga bolest, treba imati na umu opasnost od sekundarne streptokokne ili stafilokokne plućne infekcije.
Kod bilo kojeg etiološkog agensa, morfološki znaci pneumonitisa su u osnovi slični [prema Cotran R.S., Kumar V., Collins T., 1998.]. Budući da osobe sa više svjetlosne forme oporaviti se od ove bolesti, naše ideje o morfološke promjene proizilaze iz nalaza napravljenih samo sa najviše teški oblici. Opseg lezije može biti žarišni ili zahvatiti cijeli režanj s jedne strane ili obje. Zahvaćena područja imaju crvenkasto-plavkasti, stagnirajući izgled i, kada se palpiraju, proizvode zvuk blizak crepitusu (krckanje). Difuzno zbijanje plućnog tkiva, kao kod lobarne pneumonije, ne dolazi. Pleura obično nije promijenjena. Pod mikroskopom se može vidjeti da su zidovi alveola zadebljani zbog edema i limfohistiocitne infiltracije s primjesom plazma ćelija. IN akutna faza Neutrofili takođe učestvuju u procesu infiltracije. Alveole su obično bez eksudata, ali kod mnogih pacijenata se može naći intraalveolarni proteinski materijal, nekoliko ćelija i oksifilne hijalinske membrane. Potonji oblažu neke od alveola iznutra i podsjećaju na one kod bolesti hijalinskih membrana kod dojenčadi (vidi Poglavlje 22). Ove intraalveolarne promjene nalikuju onima uzrokovanim respiratornog distres sindroma kod odraslih (vidjeti dio 15.4). Oporavak je praćen oporavkom normalna struktura plućnog parenhima. Međutim, slojevitost bakterijska infekcija može dovesti do ulceroznog bronhitisa i bronhiolitisa. kao i sekundarna fokalna pneumonija. Konačno, kod nekih tipova pneumonitisa izazvanih virusima herpesa, virusima vodenih kozica ili određenim vrstama adenovirusa, razvija se akutna upala na temelju bronhijalne i alveolarne nekroze. Lezije citomegalovirusa karakteriziraju intranuklearne ili citoplazmatske inkluzije koje se nalaze u gigantskim multinuklearnim stanicama.
Apsces pluća. Najvažnija uloga u razvoju ovog ozbiljna bolest, što obično predstavlja komplikaciju, razne ozbiljne bolesti(lobarna pneumonija, bronhiektazije), kao i stanja nakon aspiracije strana tijela, hirurške intervencije u orofaringealnoj regiji ili u usnoj šupljini (posebno u vezi sa gnojnim procesima).
Unatoč činjenici da pod određenim okolnostima bilo koji patogeni mikrob može uzrokovati stvaranje apscesa, glavni uzročnici su aerobni i anaerobni streptokoki, Staphylococcus aureus i gram-negativni predstavnici mikrobne autoflore domaćina. Ponekad, posebno kod aspiracije stranih tijela, dolazi do miješane infekcije. Kod 60% pacijenata moguće je izolovati anaerobne mikrobe prisutne u gnojnim masama. usnoj šupljini zdrava osoba: bakteroide, fuzobakterije i peptokoke. Svi navedeni uzročnici infekcije spadaju u respiratornog sistema na sljedeći način:
Prilikom aspiracije kontaminiranog materijala (većina uobičajen razlog). Aspiracija se često opaža u akutnom obliku trovanja alkoholom, komatozna stanja različite prirode, anestetičke i druge intubacije, upale sinusa, gnojne lezije desni i zubi, kao i kod ekstremne iscrpljenosti organizma, kada refleks kašlja i šok su naglo oslabljeni. Veoma je opasna aspiracija želučanog sadržaja, u kojoj se nalazi hlorovodonična (hlorovodonična) kiselina želudačni sok a čestice hrane pojačavaju štetne efekte i olakšavaju invaziju oralne autoflore sadržane u hrani u plućno tkivo;
Uz prethodnu (primarnu) bakterijsku infekciju. To se odnosi na upalu pluća uzrokovanu Staphylococcus aureus, Klebsiella pneumoniae, pneumokok tip 3 i gljivice. Osobe sa bronhiektazijama, kao i oni kojima je urađena transplantacija pluća praćena imunosupresivnom terapijom, čine posebna grupa rizik od razvoja apscesa pluća;
U slučaju tromboembolije sa kontaminiranim materijalom. Komadići krvnih ugrušaka zaraženi mikrobima i postaju embolije. može se uneti krvlju u pluća iz žarišta tromboflebitisa (bilo koje lokacije) ili iz vegetacija s bakterijskim endokarditisom u desnom srcu;
Za maligne tumorske lezije pluća. Uz opstruktivne promjene u bronhima uzrokovane primarnim tumorima ili metastatskim lezijama pluća, često se razvijaju sekundarni apscesi na temelju opstruktivne pneumonije;
U procesima koji imaju drugacije prirode- prodorne povrede pluća, širenje infekcije iz susjednih organa(jednjak, kičma, subfrenični prostor, pleuralna šupljina), hematogene kontaminacije pluća piogenom mikroflorom iz ekstrapulmonalnih žarišta upale.
Ako se isključe svi izvori i okolnosti, ali postoji apsces pluća, tada, kao i kod sepse, mi pričamo o tome o primarnoj kriptogenoj bolesti. Kliničke manifestacije apscesa pluća često podsjećaju na bronhiektazije i karakteriziraju ih kašalj, groznica i gnojni ili krvavi sputum neugodnog mirisa. Bol u grudima, gubitak težine i nekoliko sedmica nakon prvog pogoršanja bolesti - prisustvo " bataki(zadebljanje krajnjih falangi prstiju na rukama i nogama). U prepoznavanju apscesa pluća važnu ulogu imaju radiografija i bronhoskopija. Ako se dijagnoza potvrdi, tada treba prvo isključiti prisustvo karcinoma bronha, koji se uočava kao osnovna bolest kod 10-15% pacijenata sa plućnim apscesima.
Najvažniji morfološka karakteristika Svaki plućni apsces je gnojno otapanje parenhima organa i stvaranje šupljine. Promjer apscesa varira od nekoliko milimetara do 5-6 cm, kao pojedinačni ili višestruki, mogu se pojaviti u bilo kojem dijelu pluća. Apscesi nastali aspiracijom bilo kojeg materijala češće su pojedinačni i lokalizirani desno, od desnog glavni bronh nalazi se vertikalnije od lijevog. Apscesi koji se razvijaju na osnovu pneumonije ili bronhiektazije su obično višestruki i nasumično raspoređeni u zadnjim donjim dijelovima pluća. Apscesi embolijskog porijekla su obično višestruki i javljaju se u bilo kojem dijelu pluća.
Šupljina akutnog apscesa može, ali i ne mora biti ispunjena gnojem. U slučaju male količine ili čak odsustva gnoja, može se otkriti komunikacija (drenaža) između šupljine apscesa i bilo kojeg bronha. Kolonije saprofitne mikroflore često su vidljive u masama nekroze koje se nalaze u šupljini. Progresija infektivnog procesa dovodi do formiranja loše definisanih velikih, smrdljivih, zelenkasto-crnih i višekomornih šupljina. Ova komplikacija se zove gangrena pluća. Kada se formira kronični apsces, šupljina apscesa je ograničena razvijenom gnojnom membranom (piogena membrana), koju predstavljaju unutrašnji sloj granulacionog tkiva i vanjski fibrozni sloj.
Pneumonija u uslovima imunosupresije. Kod osoba sa oslabljenim imunitetom zbog rak, opće zračenje ili imunosupresivna terapija, infekcije, posebno pneumonija, često se javljaju nakon transplantacije organa. Ovo posljednje može biti uzrokovano širokim spektrom oportunističkih infektivnih agenasa, od kojih mnogi rijetko uzrokuju infekciju u zdravi ljudi. Takve pneumonije izaziva nekoliko patogena istovremeno. Stopa smrtnosti od ovakvih oportunističkih infekcija je izuzetno visoka. Kod AIDS-a, gotovo 100% pacijenata pati od oportunističkih infekcija, najčešće uzrokovanih Pneumocystis carinii.
TO gljivične infekcije pluća uključuju kandidijazu, aspergilozu, kokcidioidomikozu, histoplazmozu, blastomikozu, parakokcidioidomikozu, sporotrihozu, kriptokokozu, mukormikozu i nekoliko drugih lezija.Kandidijaza pluća
Patogen: gljiva nalik kvascu rod Candida. Najviša vrijednost imaju Candida albicans, Candida tropicans.
Kandidijaza je široko rasprostranjena, ali je češća u tropskim područjima. Glavni izvor infekcije je pacijent s akutnim oblicima kandidijaze kože i sluzokože. Do zaraze dolazi direktnim kontaktom sa zaraženom osobom i upotrebom uobičajenih kućnih potrepština (kupatila, posteljina i sl.).
Patogeneza
Gljivice Candida se obično nalaze u ustima, stolici i vagini. Lokalni faktori, kao i faktori u zavisnosti od stanja organizma, dovode do prodiranja gljivica u tkiva kroz oštećenu kožu i sluzokožu, uz perforaciju gastrointestinalnog trakta kao rezultat povrede ili hirurška intervencija, at dugotrajna upotreba kateteri i opekotine. U potencijalno ugroženoj situaciji su pacijenti sa dijabetesom, HIV infekcijom, onkohematološkim oboljenjima, trudnice, te oni koji su na terapiji antibioticima ili glukokortikoidima. Kandidijaza je česta komplikacija neutropenija, čime se potvrđuje važna uloga neutrofila u zaštiti organizma od infekcije.
Oštećenje pluća može se javiti u obliku primarne i sekundarne, akutne i kronične kandidijaze. Primarni se obično javlja u akutni oblik, sekundarno - u kroničnom. Primarna akutna plućna kandidijaza obično se razvija tijekom liječenja antibioticima, glukokortikosteroidima, citostaticima i antimetabolitima.
Klinička slika
Težina bolesti može biti blaga, umjerena, teška.
Karakterizira ga slabost, malaksalost, smanjene performanse. Tjelesna temperatura obično ostaje normalna. Kod nekih pacijenata bolest počinje akutno porastom temperature do visokih brojeva. Pojavljuje se "grebući" suhi bol u grudima povezan s disanjem.
S blagim tokom u početnoj fazi, bolest podsjeća na bronhitis sa jakim kašljem bez ispljuvka ili sa oskudnim ispljuvakom sivkaste boje, ponekad sa mirisom kvasca, sa suhim i vlažnim hripavcima velikih i srednjih mjehurića.
Sa više težak tok i više kasni datumi može se manifestirati kao fokalna ili lobarna pneumonija, karakteristični nestabilni hlapljivi infiltrati.
IN teški slučajevi Candida pneumonija može biti zakomplikovana pleuritisom. Opće stanje je obično teško, visoka ili umjerena temperatura, skoro uporan kašalj, praćeno oslobađanjem obilnog sputuma, hemoptizom i često tupim bolom u grudima.
Dijagnostika
Promjene na hemogramu su nekarakteristične. Moguća leukopenija, bazofilija, eozinofilija, neutrofilija, monocitoza i limfopenija.
Rendgen slika. Radiografija otkriva višestruke mrlje sjene uzrokovane malim pneumonskim žarištima i atelektazom. Više velika veličina lezije se obično nalaze u donjim dijelovima pluća. Ponekad se pojavljuju milijarne sjene („snježne pahulje“).
Korijeni pluća su prošireni. Ponekad se pronađu teške sjene iz žarišta sjenčanja, koje idu do korijena limfni čvorovi. Kavernozni oblik karakteriše pojava šupljina tankih zidova i njihova relativno brza regresija do potpunog nestanka pod uticajem antifungalni tretman.
Specifična dijagnostika
zasniva se na izolaciji patogena iz sputuma, bronhijalnog sekreta i ispiranja respiratornog trakta. Koristi se reakcija fiksacije komplementa, reakcija aglutinacije. Metoda fluorescentnih antitijela je vrlo osjetljiva.
Koristi se intradermalni test sa alergenom kandide.
Tretman
Za kožnu kandidijazu lokalni tretman nistatinski prah ili krema koja sadrži ciklopiroks. Kandidijaza oralne sluznice bolje reagira na tablete s klotrimazolom (5 puta dnevno) nego na suspenziju s nistatinom. Ketokonazol 200-400 mg/dan ili flukonazol 100-200 mg/dan su efikasni kod kandidijaze jednjaka. U teškim slučajevima, amfotericin B 0,3 mg/kg dnevno se koristi intravenozno u trajanju od 5-10 dana. Za HIV infekciju, najviše se smatra flukonazol efikasan lek u liječenju kandidijaze usne šupljine i jednjaka. Za kandidijazu Bešika sa kateterom u njemu, navodnjavanje se vrši rastvorom amfotericina B u dozi od 50 mg/l; pacijentima sa kandidurijom propisuje se oralni flukonazol. Za diseminirani oblik lijek izbora je amfotericin B u dozi od 0,4-0,5 mg/kg dnevno ili dvostruka doza svaki drugi dan. Liječenju se dodaje flucitozin 100-150 mg/kg dnevno, smanjujući dozu amfotericina B na 0,3 mg/kg dnevno ako nema kontraindikacija za lijek. Flukonazol u dozi od 400 mg dnevno koristi se za profilaksu kod pacijenata sa imunodeficijencijom. Može se koristiti za završetak liječenja pacijenata sa kandidijazom jetre ako nemaju neutropeniju. Candida krusei je otporna na flukonazol.
Plućna aspergiloza
Uzročnici su plijesni gljive iz roda Aspergillus. Aspergillus fumigatus je od kliničkog značaja.
Patogeneza
Bolest je uzrokovana udisanjem spora gljivica, nakon čega slijedi prodor u pluća pacijenata sa imunodeficijencijom. 90% pacijenata u riziku od razvoja infekcije ima 2 ili 3 faktora: manje od 500 granulocita, uzimanje glukokortikoida u visoka doza ili liječenje citostaticima (azatioprin). Invazivna aspergiloza se može javiti tokom infekcije HIV-om, obično sa deplecijom T-helper ćelija i neutropenijom. Karakterizira ga širenje kroz krvne žile, pojava nekroze tkiva i hemoragijskih infiltrata. Aspergillus se također može proširiti na oštećene bronhijalno drvo, koloniziraju neinficirane ciste u plućima ili šupljinama.
Često se javlja kao sekundarna bolest kod oslabljenih, iscrpljenih pacijenata, posebno u pozadini dijabetesa, tuberkuloze, bolesti krvi i stanja imunodeficijencije. Pojavu olakšava i dugotrajna terapija antibioticima, kortikosteroidima i imunosupresivima.
U većini slučajeva aspergilomi nastaju u saniranim tuberkuloznim šupljinama, šupljinama nakon apscesa, bronhiektazijama i predstavljaju splet gljivičnih niti. Lokaliziran u gornjim dijelovima pluća, najčešće na desnoj strani.
Klinika
Karakterizira ga pojačana slabost, anoreksija, povišena tjelesna temperatura, zimica i značajno znojenje. Glavni simptom je jak paroksizmalni kašalj s oslobađanjem obilnog krvavog sputuma koji sadrži zelenkaste ljuspice (skupine gljivičnog micelija) i pruge krvi. Ponekad se javlja hemoptiza.
Ponekad je bolest popraćena napadima gušenja. Ovaj oblik bolesti često se javlja kod osoba sa teškim oblikom bolesti alergijska istorija, radeći u mlinovima brašna, tkaonicama, skladištima žitarica i živinarskih farmi, u plastenicima. Napadi gušenja često se kombinuju sa alergijskim alveolitisom, groznicom i infiltracijom plućnog tkiva.
U više kasne faze razvijaju se bolesti: pneumofibroza, bronhiektazije,.
Dijagnostika
Drusen i Aspergillus micelijum se izoluju u sputumu. Ponovna selekcija Aspergillus iz sputuma ukazuje na kolonizaciju ili infekciju.
U krvi - leukocitoza, eozinofilija, povećan ESR. Rendgenski snimak grudnog koša otkriva mala žarišta, djelomično zbijena, ponekad kalcificirana, na pozadini pneumoskleroze i zbijenosti korijena pluća. U nekim slučajevima lezije imaju karakter sfernih formacija, koje podsjećaju na tuberkulom. Dijagnoza zahtijeva biopsiju kako bi se dokazalo oštećenje tkiva i pozitivan rezultat kulturna istraživanja. Hemokulture su rijetko pozitivne. IgG antitela u serumu do Aspergillus može se otkriti kod pacijenata sa kolonizacijom i kod gotovo svih pacijenata sa kuglicama gljivičnih filamenata.
Komplikacije
Apsces pluća. Tok bolesti je težak, toplota, kratak dah, hemoptiza. Karakterizira ga sve veća slabost, anoreksija, povišena tjelesna temperatura, zimica i značajno znojenje. Glavni simptom je jak paroksizmalni kašalj s oslobađanjem obilnog krvavog sputuma koji sadrži zelenkaste ljuspice (skupine gljivičnog micelija) i mrlje krvi. U nedostatku drenaže kroz bronh, ovaj simptom je odsutan. Fizički - znakovi karijesa ili infiltrativnog procesa u plućima.
Pleuritis. Kod pacijenata sa plućnom tuberkulozom koji su u prošlosti liječeni umjetnim pneumotoraksom, nakon pneumonektomije ili lobektomije urađene zbog tuberkuloze ili rak pluća i praćeno stvaranjem bronhopleuralne fistule, pleuritis se može razviti kod pacijenata sa smanjenim imunitetom, kao i sa sistemskom aspergilozom. U pleuralnoj tekućini, koja ima karakter eksudata, nalaze se smeđe kvržice koje sadrže gljivice. Kultura pleuralne tekućine je pozitivna na gljivičnu infekciju. Pozitivna reakcija precipitacije pri ispitivanju eksudata sa specifičnim antiserumom. Kristali kalcijum oksalata nalaze se u pleuralnoj tečnosti.
Čak i prije 100 godina, naučnici su poznavali uzročnike jednog od njih respiratorne infekcije- Chlamydia psittaci i Chlamydia trachomatis. Tek sredinom prošlog stoljeća otkrivena je bakterija Chlamydia pneumoniae, koja se do 1990. zvala TWAR (Taiwan Acute Respiratory Agent). Chlamydia pecorum je prvi put opisana tek 1993. godine.
Efekti klamidije
Svi mikroorganizmi ove grupe inficiraju epitelne ćelije pluća, bronhija, bronhiola, genitourinarnog trakta. Uzrok trahoma je Chlamydia trachomatis. Bolesti disajnih puteva kod odraslih su uzrokovane Chlamydia pneumoniae I Chlamydia psittaci.
Epidemiološki aspekti plućne hlamidije
Plućna klamidija se često naziva pneumoklamidija i uzrokovana je C. pneumoniae. Bolesna osoba je glavni izvor infekcije za druge. Štaviše, takvi pacijenti mogu imati i latentni oblik bolesti, koji je mnogo gori sa epidemiološke tačke gledišta.
Izolacija patogena se odvija oko spoljašnje okruženje tokom razgovora, kašljanja, kihanja. Dakle, put prenosa je vazdušni. Ulazna kapija kod inficiranja je najčešće gornji respiratorni trakt, odnosno njegova sluzokoža. Također paranazalni sinusi, ždrijelo. Često možete primijetiti proliferaciju klamidije u unutrašnjoj sluznici krvnih žila. Infekcija klamidijom može naknadno uzrokovati formiranje koronarna bolest srca.
Osjetljivost na bolest je visoka, jer su epidemije često uočene u zatvorenim grupama i unutar iste porodice.
C. Psittaci uzrokuje bolest zvanu psitakoza, ornitoza. Odnosi se na zoonotične infekcije koje se javljaju u prirodna žarišta kada je zaražen divljim i perad. Infekcija se prenosi i kapljicama u zraku.
Ova infekcija se razvija prema gore opisanom principu. Uzročnik se može prenijeti sa bolesne osobe na zdravu osobu. Ulazna kapija su sluzokože respiratornog trakta. Kako se simptomi bolesti razvijaju, patogen prodire u krv i limfu i širi se po cijelom tijelu. Psitakoza (ornitoza) može postojati u obliku epidemije.
Sve epidemije hlamidijske infekcije počinju postepeno i traju oko 2-3 godine. Prema razne studije jasno je da je infekcija rasprostranjena, ali se upala pluća najčešće razvija u 10% svih slučajeva. Kod ostalih pacijenata znaci infekcije su praktički nevidljivi. Nije utvrđen sezonski obrazac epidemija.
At serološke studije Antitijela na klamidiju nalaze se u 30-50% ukupne populacije.
Bolest se češće javlja kod muškaraca i mladih ljudi.
Simptomi plućne hlamidije
Manifestacija infekcije je raznolika i dijeli se na:
- Asimptomatska bolest;
- Traheobronhitis i faringitis;
- Pogoršanje sinusitisa, bronhijalna astma, hronični bronhitis;
- „atipični“ oblik upale pluća, koji je povezan sa simptomima ARVI-a - grlobolja, traheobronhijalna diskinezija, promuklost, glavobolja;
- Teška pneumonija, koja se obično javlja kod pacijenata sa hroničnim komorbiditetima;
- Ekstrapulmonalne manifestacije. To su egzacerbacije artritisa, meningoencefalitisa, miokarditisa, Julien-Barrovog sindroma.
Budući da može postojati nekoliko kliničkih klamidija, pojašnjenje je obavezno etiološki faktor i epidemiološka istorija.
 Ocjenjuju se sljedeće:
Ocjenjuju se sljedeće:
- Epidemiološka situacija u određenom regionu;
- Imati kontakt s pticama;
- Dostupnost sistema unutrašnjeg klimatizacije;
- Slučajevi ARVI u porodici;
- Mnogo sati letova koji su prethodili razvoju bolesti.
Infekcija klamidijom pluća i pneumonije
Ova komplikacija se ne razvija kod svih pacijenata, kao što je gore navedeno. Pneumoniji često prethode slabost i malaksalost, glavobolja i vrtoglavica, simptomi laringitisa i faringitisa, koji su često praćeni suvim lajući kašalj. Tjelesna temperatura je niske ili, u većini slučajeva, normalna.
Ako se pneumonija razvije, njen tok je često subakutni. Simptomi upale gornjih dišnih puteva se povlače i iznenadna pojava groznice i zimice. Kada se razvije kašalj, koji brzo postaje mokar, oslobađa se gnojni sputum. Ovaj simptom postaje dominantan. Međutim, u polovini slučajeva kašalj ostaje neproduktivan, dosadan i uzrokuje veliku patnju pacijentu. Često je bolesnim ljudima teško da dišu zbog otežanog udisanja. Ova karakteristika kašlja s klamidijom objašnjava se povećanjem pokretljivosti membranoznog dijela dušnika, kao i diskinetičkim pojavama u velikim bronhima.
Prisustvo traheobronhijalne diskinezije može se utvrditi primjenom forsiranih plućnih testova, spirografije i radiografije s testom kašlja. Najpatognomoničniji znak klamidijske pneumonije tokom auskultacije pluća je prisustvo vlažnih lokalnih hripanja. Ako je pneumonija lobarna, perkusijom će se uočiti tupost i intenziviranje bronhofonije.
Komplikacije upale pluća mogu biti pleuritis klasična manifestacija- bol pri disanju, šum trenja pleure pri osluškivanju pluća, tupost pri perkusiji ako postoji pleuralni izljev.
Dijagnostičke mogućnosti i kriteriji
Samo u specijalizovanim velike laboratorije Mogu se uraditi testovi kulture klamidije. U tom smislu serotipizacija se najčešće provodi pomoću imunofluorescentnih reakcija (RIF), kao i reakcije fiksacije komplementa (CFR). Uz povećanje titra antitijela na klamidiju za 4 puta, može se suditi o stopostotnom prisustvu takve patologije kao što je hlamidijska infekcija u organizmu. Međutim, ove metode omogućavaju utvrđivanje etiologije samo retrospektivno, jer se podaci dobivaju tek 2 tjedna nakon uzimanja materijala.
Kako bismo poboljšali i ubrzali dijagnostiku, danas koristimo dijagnostičke metode testovi krvnog seruma na prisustvo antitijela specifičnih za određenu vrstu klamidije. Ovo metoda enzimskog imunoeseja. Akutnu fazu procesa potvrđuje prisustvo visokog titra antitela Ig M. Nakon povlačenja akutne faze, količina IgG raste. Ova antitijela perzistiraju dugo vrijeme. IgA za klamidiju nije otkriven, jer je to klinički nepraktično. 
Pored ovih metoda, često se koristi metoda lančane reakcije polimeraze (PCR).
Liječenje hlamidijskih infekcija pluća
Makrolidi
Najefikasniji antibakterijski agensi za lečenje plućne hlamidije su makrolidi. Istovremeno, makrolidi su efikasni u eliminaciji streptokoka i pneumokoka, koji najčešće uzrokuju upalu pluća stečenu u zajednici.
Makrolidi imaju malo nuspojava. Od njih možemo istaći:
- alergijske reakcije;
- prolazno povećanje aminotransferaza;
- dispepsija.
Tetraciklini
Osim makrolida, klamidija se može eliminirati tetraciklinskim antibioticima, međutim, ovi lijekovi su kontraindicirani tijekom trudnoće i loše funkcije jetre. U ovom slučaju, neželjene reakcije su češće.
Fluorokinoloni
Novi fluorokinoloni, koji uključuju levofloksacin i moksifloksacin, izuzetno su efikasni protiv svih bakterijskih infekcija respiratornog trakta.
tekstualna_polja
tekstualna_polja
arrow_upward
Pacijent se mora pridržavati odmor u krevetu tokom cijelog perioda groznice i intoksikacije, njegovo proširenje je indicirano samo 3 dana nakon normalizacije tjelesne temperature.
Odeljenje (soba) treba provetriti, položaj pacijenta u krevetu treba da bude sa povišenim uzglavljem i mogućnošću menjanja kako bi se olakšalo disanje i iskašljavanje.
Bolesnici sa blagom do umjerenom upalom pluća mogu se liječiti kod kuće. Osobe preko 65 godina starosti, novorođenčad i odojčad, svi bolesnici sa teškim oboljenjem, bronhoopstruktivnim plućnim bolestima, koronarnom bolešću i srčanom insuficijencijom, dijabetes melitus Indikovano je bolničko liječenje. Regruti se liječe stacionarno, bez obzira na težinu upale pluća.
Dijeta
tekstualna_polja
tekstualna_polja
arrow_upward
IN akutni period bolesti moraju biti osigurane piti puno tečnosti (mineralna voda, voćni sokovi) do 2-3 litre dnevno, ako nema kontraindikacija kardiovaskularnog sistema. Hrana je obično ograničena na kompote i voće. Nakon toga, dijeta se postepeno proširuje lako probavljivom hranom kompletnu ishranu sa dovoljno vitamina. Pušenje duvana i jakih pića alkoholna pića tokom čitave bolesti treba zabraniti.
Opći pristupi liječenju pneumonije lijekovima
tekstualna_polja
tekstualna_polja
arrow_upward
Liječenje upale pluća u akutnoj fazi uključuje primjenu antibakterijski lijekovi, simptomatski lijekovi po potrebi infuziona i detoksikaciona terapija, terapija kiseonikom. U normalnim situacijama prednost se daje monoterapiji, au teškim slučajevima koriste se kombinacije antibiotika. U periodu povlačenja upale pluća povećava se uloga protuupalnih i simptomatskih lijekova, metode koje se ne koriste lekovima tretman.
Taktika antibakterijske terapije
tekstualna_polja
tekstualna_polja
arrow_upward
Tok i ishod bolesti su u velikoj mjeri određeni pravi izbor antibiotik. Glavni principi postojećih konsenzusa zasnivaju se na procjeni početnih antibakterijska terapija, što je posebno važno uzeti u obzir u nedostatku podataka o bakteriološkom pregledu.
Glavna taktika terapije pneumonije stečene u zajednici uključuje izbor onih antibiotika koji su aktivni protiv gram-pozitivnih patogena. Donedavno su lijekovi prve linije bili pepicilini - benzilpenicilin i ampicilin. Nešto kasnije, Augmentin je postao široko rasprostranjen. Međutim, savremeni epidemiološki podaci ukazuju na visoku otpornost mikroorganizama na ovu grupu antibiotika. Penicilini gube status lijeka izbora u početnom liječenju stečene pneumonije, posebno kod osoba mlađih od 65 godina i u odsustvu popratnih kroničnih nespecifičnih bolesti pluća.
To je zbog dominantnog položaja u etiologiji savremene pneumonije, uz pneumokoke i Haemophilus influenzae, obaveznih intracelularnih mikroorganizama - Mycoplasma pneumoniae i Chlamyuia pneumoniae, koji su neranjivi na baktericidno djelovanje BLA. Osim toga, danas je zabilježen porast sojeva Streptococcus pneumoniae otpornih na penicilin, čiji broj dostiže 30%. Ozbiljna sputavajuća okolnost široku upotrebu penicilina, je brzo razvijajuća preosjetljivost na lijekove ove klase kod nekih pacijenata.
Izbor antibiotika za bronhopulmonalne infekcije
tekstualna_polja
tekstualna_polja
arrow_upward
Izbor antibiotika za najčešće uzročnike bronhopulmonalne infekcije
| Patogen | Lijek 1. linije | Alternativna droga | Rezervna droga |
| Pneumokok | Penicillin Ampicllium | Eritromicin i drugi makrolidi | CephalosporinImipenem |
| Streptococcus | Penicilin | Makrolidi | Cefalosporini |
| Staphylococcus | OxacillinLincomycin | Ciprofloksacin Augmentin * | Cefalosporija |
| Haemophilus influenzae štapići | ampicilin | Levomicetin Augmentin * | Cefalosporini |
| Mycoplasma | Makrolidi | Fluorokinoloni | Rifampicin |
| Legionella | Makrolidi | Fluoropiolones | Rifampicin |
| Klebsiella | Gentamicin | Fluorokinoloni Augmentin * | NetilmicinCephalosporins |
| Pseudomonas aeruginosa | Gentamicin | Azlocillin | Imipenem |
| Štapić | Carbenicillin | ||
| Anaerobi | Trichopolum | Augmentin* | Imipenem |
| klamidija | Makrolidi | Fluorokinoloni | Tetraciklini |
*- Augmentin i zaštićeni betalaktami.
Prvo mjesto zauzimaju makrolidi nove generacije - spiramicin (Rovamycin), roksitromicin (Rulid), azitromicin (Sumamed) itd. Danas se smatraju lijekovima izbora u liječenju stečene pneumonije blage i umjerene težine. Međutim, s obzirom da se određeni broj makrolida može koristiti i oralno i parenteralno dozni oblici, praksa propisivanja ovih lijekova čak i u teškim slučajevima upale pluća čini se opravdanom. Na primjer, u početku se rovamicin propisuje 4-5 dana u obliku intravenskih infuzija kap po kap, a zatim, uz povoljnu dinamiku patološki proces, pacijent nastavlja uzimati lijek oralno.
Pogodnost liječenja roksitromicinom i azitromicinom je u tome što se daju oralno i, u poređenju s drugim antibioticima, imaju vrlo nizak nivo nuspojave. Ova generacija makrolida koncentrirana je na mjestima upale pluća zbog sposobnosti prodiranja u alveolarne makrofage i epitelne stanice sluznice respiratornog trakta. Ponekad se ovim antibioticima daje labav naučni termin „porodica“, što znači mogućnost njihove upotrebe u ambulantnoj praksi bez pribjegavanja bolničkom liječenju.
Referentni antibiotik grupe makrolida je eritromicin, zbog njegove niske stabilnosti u kisela sredina a kao posljedica toga, niska bioraspoloživost, kao i prilično široka prevalencija sojeva pneumokoka otpornih na nju, gubi svoju klinički značaj. Važno je naglasiti da rovamitija i srodni lijekovi (16-kraki makrolidi) pobjeđuju rezistenciju pneumokoka na eritromicin u 60-70% slučajeva. Još jedna nesumnjiva prednost 16-članih makrolida je u tome što nemaju interakciju s teofilinom, što eliminira rizik od predoziranja potonjih kada se koriste istovremeno kod pacijenata s kroničnim opstruktivnim plućnim bolestima.
Zbog jedinstvenog etiološkog spektra vanbolničke pneumonije kod osoba starijih od 65 godina i u pozadini popratnih kroničnih opstruktivnih plućnih bolesti, poželjno je koristiti polusintetski penicilij kao početnu antibiotsku terapiju. Ako je 3-4 dana terapije pepicilinom neefikasna, opravdano je propisivanje cefalosporipa. Ovdje je važno napomenuti da cefalosporini prve i djelimično druge generacije djeluju i na gram-pozitivne i na gram-negativne patogene, dok su cefalosporini treće generacije djelotvorni protiv više širok raspon uglavnom gram-negativna mikroflora. U teškim slučajevima pneumonije stečene u zajednici, antibiotici izbora su najmanje cefalosporini treće generacije.
Drugačija situacija nastaje kada bolnička pneumonija, čija su glavna grupa patogena anaerobi, gram-negativni mikroorganizmi i rjeđe stafilokoki. Kao početna antibiotska terapija, prednost se daje aminoglikozidima (gentamicin, tobramicin, amication, itd.) ili cefalosporinima treće generacije. Kombinacija amioglikozida sa penicilinima otpornim na beta-laktamazu (oksacilin, augmentin) ili cefaloziorinima čini se vrlo efikasnom. Na sličan recept se pribjegava u svim slučajevima kada pacijent pati teška upala pluća, te je potrebno što prije započeti protuupalno liječenje, bez čekanja na rezultate bakteriološke studije.
Izbor antibiotika za različite kliničke situacije
tekstualna_polja
tekstualna_polja
arrow_upward
| Klinička situacija | Vjerovatni uzročnik | Antibiotik 1. linije | Alternativna droga |
| Primarna lobarna pneumonija | Pneumokok | Penicilin | MakrolidiCefalosporini |
| Primarna atipična pneumonija | Mycoplasma Legionella | Makrolidi | LevomycetinFluoroquinolones |
| Upala pluća zbog kronične Bronhitis | ChlamydiaHaemophilus influenzae Streptococci |
AmpicillinMacrolides | Cefalosporini Levomicetin Fluorokinoloni |
| Upala pluća uzrokovana gripom | Staphylococcus Pneumococcus | Ampioks | Cefalosporini Fluorokinoloni |
| Pneumonija, aspiracija | Enterobacteriaanaerobes | Augmentin*Aminoglikozidi+metronidazol | Cefalosporini Fluorokinoloni |
| Upala pluća u pozadini tužbe. ventilaciju | Enterobacteriaceae Pseudomonas | Aminoglikozidi | CefalosporiniImipenem |
| Pneumonija kod osoba sa imunodeficijentnim stanjima | Enterobacteria Staphylococcus Saprofiti |
Augmentin * Ampiox Aminoglikozidi |
Cefalosporini Fluorokinoloni |
* — augmentin i zaštićeni betalaktami.
Aspiraciona pneumonija je gotovo uvijek povezana s anaerobnom i gram-negativnom florom, što opravdava propisivanje aminoglikozida ili cefalosporina treće generacije u kombinaciji s metronidazolom (500 mg IV kapi 2-3 puta dnevno).
Veoma efikasan alternativni lijek u liječenju upale pluća zbog umjetna ventilacija pluća je imipenem. Lijek je vrlo aktivan protiv mnogih bakterija, uključujući anaerobe, većinu gram-pozitivnih koka (s izuzetkom Enterococcus faecium i sojeva stafilokoka otpornih na meticilin) i gram-negativnih bacila.
Antička upala pluća zahtijeva različite taktike liječenja. Tetraciklinski antibiotici (doksiciklin, minociklin, itd.) su na prvom mjestu. Veća efikasnost demonstrirati makrolide, posebno najnovije generacije. Fluorokinoloni (pefloksacin, ciprofloksacin, ofloksacin, itd.) su efikasni tretmani za atipične pneumonije. Oni su, kao i makrolidi, dobro koncentrirani u područjima upale. Međutim, s obzirom na sve veću otpornost patogena pneumonije na kinolone, potonji se smatraju alternativnim lijekovima. Konačno, nazad antibakterijsko sredstvo at atipična pneumonija je linkomicin.
Kod pacijenata sa stanjima imunodeficijencije, izbor antibakterijske terapije zavisi od prirode patogena. Najčešći režim je davanje cefalosporina i aminoglikozida. Slične taktike se primjenjuju i za neutropeniju. U slučaju Pyeumocistis pneumonije, kao što se često dešava kod oboljelih od AIDS-a, sulfonamidi su na prvom mjestu. Relativno često stanja imunodeficijencije prati gljivična infekcija respiratornog trakta. Pojavom amfotericina, ketokonazola (Nizoral), itrakonazola (Orungal) i niza drugih lijekova, prognoza bolesnika s mikotičnim plućnim procesima postala je povoljnija.
Trajanje antibakterijske terapije
tekstualna_polja
tekstualna_polja
arrow_upward
Antibiotska terapija za nekomplikovanu bakterijsku pneumoniju se prekida 3-4 dana nakon što se temperatura (i broj leukocita) normalizuje. Kada se koristi azitromicin, tok liječenja je 5 dana.
Trajanje antibakterijske terapije za infekcije mikoplazme i klamidije je 10-14 dana (5 dana ako se koristi azitromicin).
Infekcija legionelom se leči 14 dana (21 dan kod imunokompromitovanih pacijenata).
Oralna terapija može zamijeniti parenteralnu terapiju ako je u stanju osigurati uporedive koncentracije antibiotika u serumu ili kada visoke razine više nisu potrebne (nije propisano za znakove bakterijemije).
Kriterijumi za antibakterijsku terapiju
tekstualna_polja
tekstualna_polja
arrow_upward
Kriterijumi za efikasnost antibakterijske terapije su, pre svega, Klinički znakovi: smanjenje tjelesne temperature, smanjenje intoksikacije, poboljšanje općeg stanja, normalizacija leukocitna formula, smanjenje gnoja u sputumu, pozitivna dinamika auskultatornih i radioloških podataka. Efikasnost se procjenjuje nakon 24-72 sata.Terapija se ne mijenja osim ako ne dođe do pogoršanja.
Povišena temperatura i leukocitoza mogu trajati 2-4 dana, piskanje duže od nedelju dana, a radiološki znaci infiltracije mogu se uočiti još 2-4 nedelje od početka bolesti. Pogoršanje radioloških podataka u početni period terapija je znak ozbiljne prognoze kod kritično bolesnih pacijenata.
Nedostatak efekta antibiotika 1. linije
tekstualna_polja
tekstualna_polja
arrow_upward
Ako nema efekta od započete terapije, to može biti iz više razloga:
- patogen je neosjetljiv na antibiotik;
- patogen je stekao otpornost;
- pacijent je senzibiliziran na antibiotik;
- može doći do gnojnih komplikacija.
Ako je antibiotik prve linije neefikasan, zamjenjuje se lijekom koji može suzbiti patogen koji je otporan na originalni antibiotik ili se propisuje lijek za kemoterapiju šireg spektra djelovanja.
Nedostatak efekta antibiotika 2. linije
tekstualna_polja
tekstualna_polja
arrow_upward
Ako zamjena antibiotika daje željeni rezultat, onda izgleda:
- patogen je neosjetljiv na oba lijeka koji se koriste;
- postoje gnojne komplikacije;
- javila se alergijska senzibilizacija na antibiotike;
- može postojati tumor ili tuberkuloza.
Ako jedina radna verzija ostaje rezistencija patogena na oba primijenjena antibiotika, tada se propisuje lijek (3. linija) koji može suzbiti rijetke etiološke agense koji ostaju izvan spektra djelovanja prethodne terapije. Podaci antibiograma se koriste ako pomažu u objašnjenju neučinkovitosti terapije.
Upotreba kombinacija antibiotika
tekstualna_polja
tekstualna_polja
arrow_upward
Propisivanje kombinacije antibiotika opravdano je u liječenju teške pneumonije, kada uzročnik nije preciziran, a težina stanja, posebno kod sekundarne pneumonije, ne ostavlja vremena za tradicionalnu procjenu efikasnosti terapije.
Najracionalnije kombinacije antibiotika su one koje suzbijaju i gram-pozitivnu floru i anaerobe. Efikasne su kombinacije pencilina sa aminoglikozidima i cefalosporina sa aminoglikozidima. Metronidazol se kombinuje sa antibioticima kada je verovatna anaerobna infekcija.
U većini slučajeva, dugotrajni ili progresivni tok pneumonije je posljedica neučinkovitosti antibakterijske terapije. Međutim, ova dva fenomena ne treba identifikovati, jer su pored toga neadekvatna antimikrobni tretman, postoji cela linija razlozi, lokalni i sistemski, dajući plućnoj upali karakter dugotrajnog i upornog procesa. Ovi uzroci uključuju: lokalnu opstrukciju dišnih puteva (rak, adenom, začepljenje sluzokože), bronhiektazije, cistična fibroza, formiranje apscesa pluća, rekurentna aspiracija (ahalazija, karcinom jednjaka, itd.), aktivacija latentne tuberkulozne infekcije.
Taktika patogenetske i simptomatske terapije
tekstualna_polja
tekstualna_polja
arrow_upward
Uspješno liječenje pneumonija ne ovisi samo o adekvatnom odabiru antibakterijskih lijekova. Program liječenja treba biti sveobuhvatan, a terapija se mijenja uzimajući u obzir dinamiku kliničkih manifestacija.
Postoje četiri faze bolesti:
- početna ili bakterijska agresija,
- klinička stabilizacija,
- morfološki,
- funkcionalni oporavak.
Taktike liječenja razlikuju se ovisno o fazi bolesti.
Na početku bolesti u fazi bakterijske agresije, koju karakteriše direktna i indirektna toksični efekat patogena na plućno tkivo i cijeli organizam, osnova liječenja su antibiotici i terapija detoksikacije.
Za blagi do umjereni protok Za upalu pluća dovoljno je uzimati tečnost oralno,
u teškim slučajevima indicirane su intravenske infuzije hemodeza, reopoliglucina, proteinskih hidrolizata (aminokrovin, aminopeptid, hidrolizin), izotonični rastvor natrijum hlorida, 5%
rastvora glukoze do 2-4 litre dnevno pod kontrolom diureze.
Simptomatska terapija u prvoj fazi upale pluća uključuje uklanjanje bolnih simptoma bolesti:
- u slučaju jake hipertermije i pleuralne boli propisuju se antipiretici i apalgetici;
- za simptome bronhospazma - antiholinergici (Atrovent, Troventol) ili beta-2 agonisti (Ventolin, salbutamol);
- za teški suhi kašalj antitusici ne-opojnih droga sa sekretolitičkim djelovanjem (baltix, intussin, stoptussin).
Za prevenciju hemodinamskih poremećaja koristiti respiratorni analeptici i srčane glikozide u uobičajenim terapijskim dozama.
Za prevenciju DIC sindroma sa visokom fibrinohemijom, heparin se daje supkutano (ali 5000 U 2 puta dnevno) tokom cijelog febrilnog perioda. Korekcija procesa lipidne peroksidacije provodi se antihipoksantima rastvorljivim u vodi (askorbinska kiselina, unitiol).
Tokom faze kliničke stabilizacije povezano sa stvaranjem infiltrata dok intoksikacija traje, nastavlja se antibakterijska terapija. Za posebne indikacije (teška intoksikacija, opsežne infiltrativne promjene u plućima) propisuje se aktivna protuupalna terapija nesteroidnim protuupalnim lijekovima, a u slučaju teške pneumonije u kombinaciji s bronhoopstruktivnim sindromom, GC se propisuju u relativno velike doze(25-30 mg prednizolona dnevno tokom 10-14 dana).
U fazi morfološkog oporavka, koju karakterizira odsustvo groznice i procesa resorpcije eksudata, antibiotici se otkazuju. Uz sporu regresiju infiltrata, propisuju se male doze GC (10-15 mg prednizolona dnevno, 5-7 diena). Kod ove šape preporučljivo je propisati bronhodilatatore, ekspektoranse i razrjeđivače sputuma. U slučaju upale pluća kod imunokompromitovanih pacijenata, korekcija sekundarnog imunološkog deficita je od velike važnosti.
Za vrijeme trajanja dozvole(faza funkcionalnog oporavka) koriste se biogeni stimulansi, adantogeni, nesteroidni anabolici, autohemoterapija i fizioterapija.
Bolesnike koji su imali upalu pluća treba posmatrati lokalni ljekar (za vojna lica - ljekar jedinice) 6 mjeseci, a u slučaju nepotpunog kliničkog oporavka (formiranje lokalne plućne fibroze) - godinu dana! Posljednja kategorija pacijenata indikovana je za naknadno sanatorijsko-odmaralište.
Bolesti pluća su česta pojava koja se dijagnostikuje poslednjih godina. Zbog velika količina sorte i slični simptomi Neprofesionalcu je veoma teško utvrditi šta može biti uzrok loš osjećaj i bol.
Samo iskusni lekar zna tačno koje vrste plućnih bolesti postoje i kako ih pravilno lečiti.
Ogroman broj vrsta bolesti
Lista najčešćih plućnih bolesti kod ljudi je sljedeća:
Sve ove bolesti povezane s plućima manifestiraju se u prilično akutnom obliku i ako se neblagovremeno liječenje može dovesti do ozbiljne posledice koji se tiču kako zdravstvenog stanja tako i života bolesne osobe.
Veoma opasni oblici ispoljavanja hronične bolesti pluća. Takve bolesti uključuju:
- Traheobronhijalna diskinezija;
- Oblici upale pluća;
- Hronična cor pulmonale;
- policistična bolest;
- astma;
- Brutonova bolest;
- Cartagena sindrom.
Upala pluća, koja se naziva i upala pluća, nastaje zbog upalni proces zbog udarca razne vrste infekcije: od gljivičnih do virusnih. Osim toga, jedan od mogućih patogena može biti Hemijska supstanca, koji je ušao u tijelo tokom udisanja. Bolest se širi po cijelom organu, ili se može „vrebati“ samo u određenom dijelu.
Još jedna česta abnormalnost u funkciji pluća su bolesti čiji su nazivi pleuritis i bronhitis.
Prvi je povezan s oticanjem pleure ili upalnim procesom u njoj (vanjska membrana koja "ovija" pluća). Pleuritis može nastati zbog infekcije ili ozljede koja zahvaća područje grudnog koša. Ova bolest može biti početak razvoja malignog tumora.
Bronhitis se dijagnosticira u 2 tipa: kronični i akutni oblik manifestacije. Uzrok potonjeg je upala bronhijalne sluznice. Bolest je posebno česta kod starijih ljudi i male djece. Respiratorni trakt se inficira zbog alergija pri udisanju hemijski kontaminiranog vazduha.
 Bronhijalna astma se najčešće manifestira u obliku napadaja kašlja ili periodičnog bolnog gušenja. Dok se napad javlja, bronhije i cijela grudni koš, što otežava disanje. U ovom slučaju, sluznica nabubri, epitelne cilije ne obavljaju svoje glavne funkcije, što dovodi do nepravilnog rada pluća.
Bronhijalna astma se najčešće manifestira u obliku napadaja kašlja ili periodičnog bolnog gušenja. Dok se napad javlja, bronhije i cijela grudni koš, što otežava disanje. U ovom slučaju, sluznica nabubri, epitelne cilije ne obavljaju svoje glavne funkcije, što dovodi do nepravilnog rada pluća.
Uobičajene opasne bolesti pluća su asfiksija i silikoza.
Prvi se zove gladovanje kiseonikom nastala zbog negativnih spoljni uticaji, direktno utiče respiratorni proces. Bolest se javlja kada se stisne, razne povrede vrat ili grudi, patološke abnormalnosti u larinksu i poremećaji mišića odgovornih za disanje.
Silikoza je bolest uobičajena među ljudima određenih profesija koji rade u sredinama gdje ima puno prašine, čije čestice sadrže silicijum dioksid. Opasna područja - objekti u izgradnji, rudnici, metalurška industrija,
Uzročnik bolesti kao što je tuberkuloza je mikobakterija. Nosilac ga prenosi zrakom i pljuvačkom. Glavne manifestacije su u direktnoj vezi s općim zdravljem pacijenta, kao i sa koliko je patogenih mikroorganizama ušlo. Emfizem je karakteriziran odvajanjem zidova između alveola, zbog čega se oni značajno povećavaju u volumenu.
Posljedica toga je da pluća rastu, svi prolazi sužavaju, a struktura organa postaje labava i mlohava. Takva oštećenja smanjuju razinu izmjene kisika i ugljen-dioksid do kritičnih nivoa. Pacijentu postaje teško da diše.
Najopasnija bolest pluća je rak, koji u većini slučajeva završava smrću. Postoji šansa za izlječenje za one ljude koji su započeli terapiju prije glavne manifestacije simptoma. Međutim, cijeli problem je u tome što je rak najteže prepoznati bolest.
Medicina još nije identificirala simptome koji bi definitivno ukazivali strašna dijagnoza. Općenito je prihvaćeno da morate odmah otići u bolnicu ako imate jak kašalj, bol u grudima ili krv u iskašljavanju.
Posljedice po ljudski organizam
Pluća su prilično složen organ koji se sastoji od važnih elemenata respiratornog trakta. Bronhi, kao i dušnik, mogu biti ranjivi ako osoba pati od bilo koje od mogućih bolesti povezanih s plućima.
Spisak bolesti povezanih s pojavom upalnog procesa i gnojni iscjedak, mogu se kombinirati u cijelu kategoriju gnojne bolesti pluća:

Suppurativne bolesti pluća su predstavljene sljedećom listom:
- Empijem vanjske membrane pluća;
- Infektivna destrukcija u akutnom obliku;
- gangrenozni apsces organa (akutni oblik);
- Gangrena široko rasprostranjene prirode;
- Hronični apsces;
- Akutni gnojni apsces.
Lista plućnih bolesti je prilično opsežna, trenutno ne postoji jasna klasifikacija. Svi poremećaji se razlikuju na osnovu uticaja na određene organe ili tkiva, kao i na osnovu izvora nastanka.

TO nespecifične bolesti pluća uključuju:
- Hronični bronhitis;
- Neki stručnjaci uključuju bronhijalnu astmu u ovu grupu;
- Hronični apsces;
- Upala pluća;
- Opstruktivni emfizem;
- Pneumofibroza.
Ako govorimo o utjecaju na respiratorni trakt i negativnom utjecaju na njih, onda možemo istaknuti dosta toga opasne bolesti. Prije svega, to je astma, koju karakteriziraju česti grčevi, što uzrokuje jak nedostatak daha i otežano disanje.
Osoba može imati bolest od rođenja, ali i kao komplikaciju nakon alergije; mogućnost pojave od negativan uticaj okruženje.
Kroničnu opstruktivnu bolest pluća karakterizira stalni, bolni kašalj. Od rođenja dijete može razviti cističnu fibrozu, u kojoj se infekcije u tijelu periodično ponavljaju zbog prekomjernog nakupljanja sluzi u bronhima. Akutni bronhitis i emfizem negativno utiču na disajne puteve.
Bolesti koje negativno utječu na alveole su upala pluća, tuberkuloza, emfizem i rak. Plus, plućni edem, karakteriziran gubitkom plućne tekućine od najmanjeg krvni sudovi. Ova kategorija takođe uključuje respiratornog distres sindroma u akutnom obliku, uzrokujući nepopravljivo oštećenje glavnog respiratornog organa.
 Obavezno je ventilirati pluća dok se pacijent ne oporavi. Druga bolest u ovoj grupi je pneumokonioza, koja nastaje usled udisanja opasne materije, sposoban da izazove bilo kakvu vrstu oštećenja organa. To može biti cementna ili ugljena prašina, azbest i mnogi drugi. itd.
Obavezno je ventilirati pluća dok se pacijent ne oporavi. Druga bolest u ovoj grupi je pneumokonioza, koja nastaje usled udisanja opasne materije, sposoban da izazove bilo kakvu vrstu oštećenja organa. To može biti cementna ili ugljena prašina, azbest i mnogi drugi. itd.
Bolesti pluća koje utiču loš uticaj na plovilima - plućne embolije i hiertenzija. Prvi je rezultat venske tromboze donjih udova. Prisutni krvni ugrušci plućne arterije, može uzrokovati nedostatak kisika i otežano disanje. Hipertenzija je visok krvni pritisak u arterijama pluća. Najčešće pacijent osjeća jak bol u grudima i otežano disanje.
Bolesti pluća i njihovi simptomi
Plućne bolesti kod ljudi su kombinovane, u većini slučajeva, opšti simptomi, koji se pojavljuju u čest kašalj, otežano disanje, bol u grudima i krvarenje, osim toga uočena je respiratorna insuficijencija.
Često se dijagnosticira gljivične bolesti pluća, čiji su simptomi sljedeći:
- Kašalj koji se značajno razlikuje od onog koji se dešava kod prehlade;
- Velika količina sputuma, čije ispuštanje uzrokuje akutnu bol u području pluća;
- Teška slabost;
- Smanjena aktivnost;
- Jaka žudnja za snom.
Znakovi plućne bolesti poput upale pluća su izraženi i praćeni promjenama temperature, kašljem i otežanim disanjem. Pacijent se osjeća iscrpljeno, anksiozno i žali se na bol u predjelu grudnog koša.

Znaci emfizema pojavljuju se u kasnijim fazama, kada su pluća ozbiljno oštećena. Smanjuje se tjelesna težina, koža postaje crvena, potreban je značajan napor da se izdahne, a prsa postaju poput "bure".
Rak je praktično nemoguće dijagnosticirati početnim fazama. Stoga, u slučaju bilo kakvih odstupanja od norme, ne smijete odlagati posjetu bolnici. Znakovi ove plućne bolesti kod žena su slični, u ranim fazama sa običnom prehladom. Stoga mnogi ne obraćaju pažnju na svoju slabost i postepeno pogoršanje stanja tijela.
Identificiraju se sljedeći simptomi:
- Krv u sputumu;
- Neobjašnjivi gubitak težine;
- „Zviždanje“ iz grudi pri izdisaju;
- Bol pri kašljanju;
- dispneja.
Znaci plućne bolesti – karcinoma – kod muškaraca su povišena temperatura, česta oboljenja virusne prirode, kašalj i poremećaji srčanog ritma.
Bolesti pluća i njihovi simptomi su slični jedni drugima početnih manifestacija, ali efekat je na potpuno suprotnim delovima respiratornog trakta. Astma može uzrokovati oštećenje plućnog tkiva.
Bolest se može odrediti prema bučno disanje, kašalj, "plavkasta" koža, često kijanje. Bronhitis u akutnom obliku manifestuje se jakim noćnim kašljem, koji izaziva oštrih bolova. At hronični stadijum simptom postaje sve češći, sluz se oslobađa, tijelo otiče, boja kože postaje plava.
Pleuritis je drugačiji jak bol tokom disanja i pokreta grudnog koša.
Tuberkuloza se smatra opasnom u smislu simptoma, jer se pacijent obično ne žali ni na šta bolne senzacije ili kašalj. Tek s vremenom postaje primjetno da osoba naglo gubi na težini, znoji se, stalno spava, a tjelesna temperatura raste.
Pročitajte više o plućnim bolestima
Slični članci
-
Dugoročni plan radnog vaspitanja predškolske djece
Rad je sastavni dio ljudskog života, zbog čega radno obrazovanje također treba biti stalno i kontinuirano. Nije uobičajeno da se tome posvećuju određeni sati (poput muzike, fizičkog vaspitanja). Radna snaga je jedna od bitnih komponenti...
-
metodološka izrada (mlađa grupa) na temu
Sažetak časa u mlađoj grupi na temu “Ptice” Obrazovna oblast: “Razvoj govora” Ciljevi: 1. Nastaviti upoznavanje djece sa domaćim pticama i pticama koje žive u susjedstvu, karakteristikama njihovog života. 2. Upoznajte djecu sa...
-
Sažetak GCD u drugoj mlađoj grupi na temu: Bajke
Projekat “Čarobni svijet bajki” (junior grupa) Tehnološka mapa projekta Vrsta projekta: grupni, likovno-estetski. Učesnici projekta: djeca druge mlađe grupe, učiteljica, muzički direktor, roditelji....
-
Učenje čitanja aplikacije na računaru
02Okt2010 Trains. Učenje čitanja po slogovima Godina izdanja: 2009. Žanr: Edukativne i obrazovne igre za djecu Programer: Bayun Izdavač: Bayun Web stranica programera: http://bayun.ru/ Jezik sučelja: samo ruski Platforma: PC...
-
Sažetak lekcije o razvoju govora u srednjoj grupi: „U živinarištu Lekcija o razvoju govora u srednjoj grupi
Sažetak lekcije o razvoju govora u srednjoj grupi koristeći IKT. Posjeta bajci „Tri medvjeda“ Cilj: razvoj dječjeg govora kroz pozorišne aktivnosti i upoznavanje sa usmenom narodnom umjetnošću. 1....
-
Esej “Kako uštedjeti vodu”.
I. Odabir teme istraživanja. Voda je jedan od glavnih resursa na Zemlji. Teško je zamisliti šta bi se dogodilo sa našom planetom da nestane slatke vode. Ali takva prijetnja postoji. Sva živa bića pati od zagađene vode, štetna je za...
