Ce este icterul parenchimatos și cum este tratat? Icter: boală sau simptom
Ciroza hepatică este o leziune difuză, cronică a parenchimului și stromei hepatice cu regenerare nodulară a celulelor hepatice, dezvoltare difuză țesut conjunctiv, o restructurare profundă a arhitecturii structurii ficatului și a vaselor acestuia, cu fenomene mai mult sau mai puțin pronunțate de insuficiență funcțională și implicarea unui număr de organe și sisteme în procesul patologic.
În prezent, țara noastră folosește vechea clasificare a cirozei hepatice, adoptată de Congresul Panamerican al Gastroenterologilor (Cuba, 1956).
Clinica. Începutul studiului cirozei este considerat a fi descrierea lui Laennec în 1819 a unui pacient care a murit din cauza „pleureziei hemoragice stângi cu ascită și daune organice ficat”, iar pe secțiune s-a găsit un ficat puternic redus (la 1/3 din dimensiunea normală) și neobișnuit de dens, de culoare galben-brun-verzuie, constând parcă din multe boabe mici. Datorită culorii speciale a ficat, Laennec a numit această boală ciroză (din greacă Kirros - roșu).
De caracteristică morfologică această clasificare presupunea împărțirea cirozei în portal, post-necrotic, biliar și mixt.
Ciroza portală a ficatului. Apare adesea la bărbații cu vârsta cuprinsă între 40 și 60 de ani. Unul dintre principalii factori în apariția cirozei cu potasiu este considerat a fi o dietă dezechilibrată cu cantități insuficiente de aminoacizi și vitamine din alimente, precum și alcool. Suprafața ficatului apare granulară datorită prezenței unor noduri parenchimatoase mici (maximum până la 0,5-1 cm în diametru), omogene, înconjurate de partiții înguste de țesut conjunctiv.
Microscopic, se observă o proliferare a țesutului conjunctiv, deformând structura lobulară normală a ficatului cu formarea de „pseudo-lobuli”. Printre plângerile pacienților din etapele inițiale Predomină tulburările dispeptice: vărsături, pierderea poftei de mâncare, diaree, mai ales după consumul de alimente grase, lobi în hipocondrul drept, adesea plictisitoare, dureroase, agravarea după prânz, bea multe lichide, munca fizica.
Icterul în ciroza portală nu este un simptom precoce și este de obicei ușor sau ușor. Adesea o încălcare metabolismul pigmentului determinat doar de datele de laborator - bilirubina serica este crescuta cu mai mult de 20,5 µmol/l intr-o reactie directa, scaunul este de obicei de culoare normala. De regulă, apariția icterului în ciroza portală indică severitatea bolii. Cel mai pronunțat icter este determinat de dezvoltarea insuficienței hepatice în stadiul final al cirozei.
Pot apărea mâncărimi ale pielii, iar acei pacienți care nu au avut icter se plâng în special de mâncărime.
Cel mai izbitor și caracteristic semn al cirozei portale este ascita, deși aspectul ei indică de obicei o etapă târzie a bolii. Mai des, ascita se dezvoltă treptat, mai întâi pacientul observă balonare - flatulență (cum spun autorii francezi, „vântul precede ploaia”). Datorită dezvoltării țesutului conjunctiv, apare compresia capilarelor și o creștere a presiunii în sistem vena portă. Presiune normală în vena portă 5-10 mm Hg. Artă. Cu numere de peste 15 mm Hg. Artă. vorbeste despre hipertensiune portală, care este asociat cu blocul intrahepatic. Transudatul se acumulează în cavitatea abdominală - lichid ascitic de culoare gri deschis sau galben pai, iar cantitatea acestuia variază. Sunt descrise cazuri individuale când cantitatea sa a ajuns la 50-60 de litri. Pe lângă hipertensiunea portală, hipoprotenemia, retenția de sodiu din cauza hiperaldosteronismului și modificările activității hormonului antidiuretic joacă, de asemenea, un rol în geneza ascitei. Pacientul prezintă adesea sângerări masive din venele dilatate ale esofagului și stomacului și sângerări nazale.
Pacientul are o caracteristică aspect: slăbit, corp subțire, burtă mare. Pielea are un aspect cenușiu deosebit, uneori icter. Modificările în vasele mici ale pielii sunt destul de caracteristice. Venele de păianjen și microhemangioamele pot fi observate pe față, gât, umeri, antebrațe, degete și partea superioară a trunchiului.
Se observă palmele roșii „ficate”, adică eritem al palmelor, o colorare roșu strălucitor de lingonberry a palmelor calde, difuză sau limitată la zona tenarului și hipotenarului, precum și vârfurile degetelor. Se poate observa o creștere a abdomenului din cauza ascitei, cu proeminență a buricului și dilatarea venelor anterioare perete abdominal. La majoritatea pacienților, este palpabil un ficat mărit, care este de obicei dens, nedureros, cu o margine ascuțită și dură. În timp, ficatul devine mai dens, iar mărirea lui poate fi înlocuită cu o scădere. Adesea o cotă scade. În cele mai multe cazuri, ficatul rămâne mărit pe parcursul întregii boli, în special lobul drept, suprafața ficatului este netedă.
Se observă adesea mărirea splinei, deși mărirea acesteia are loc mai târziu decât ficatul. Mărimea sa scade după sângerare gastrointestinală. Splina iese cu 1-2 cm de sub marginea arcului costal, dar în alte cazuri ocupă întregul cavitate abdominală.
Din cauza dificultății în metabolismul estrogenului, bărbații dezvoltă ginecomastie, creșterea părului de barbă scade, iar femeile au întrerupt ciclurile menstruale.
Pot fi observate modificări ale altor organe și sisteme.
Astfel, din cauza congestiei mucoasei gastrice, se pot dezvolta ulcere la nivelul stomacului si duodenului si pancreatita.
Datele de laborator indică prezența anemiei macrocitare, bilirubina crește semnificativ în stadiul final al bolii, testele hepatice se modifică, nivelurile de albumină scad și gama globulinele sunt crescute. Numărul de leucocite și trombocite este redus.
ciroză postnecrotică. Acest tip de ciroză se dezvoltă atunci când, sub influența anumitor motive, se formează leziuni necrotice ale celulelor hepatice. Cel mai adesea, este asociată etiologic cu hepatita virală C, dar poate apărea și după intoxicația cu otrăvuri hepatotoxice, precum și cu o lipsă de aminoacizi în alimente, în special cisteină și metionină. În acest caz, ficatul este adesea redus, există noduri regenerate ai parenchimului hepatic, separate prin partiții extinse de țesut conjunctiv.
Unul dintre cele mai importante simptome Această ciroză se caracterizează prin icter, care este mai întâi tranzitoriu și apoi devine permanent. Este tipică tendința de reapariție a procesului. În perioada de exacerbare, apar slăbiciune, anorexie, greață, vărsături, durere în hipocondrul drept, febră și icter în creștere. În perioada de remisiune, în majoritatea cazurilor, icterul nu dispare complet; sclera subicterică și icterul ușor rămân piele, nivelul bilirubinei crește ușor. Ascita este semn târziu boli. De asemenea, se remarcă leziuni ale altor organe și sisteme: durere în mușchi și articulații, degete sub formă de „copioare”, mărire. noduli limfatici, vene de păianjen, palme hepatice.
Ciroza biliară a ficatului. Există ciroză biliară primară și secundară a ficatului. Se caracterizează prin icter cronic ca urmare a colestazei intrahepatice, fără semne de blocare a canalelor extrahepatice. Boala se dezvoltă latent și afectează cel mai adesea femeile cu vârsta cuprinsă între 35 și 50 de ani. Boala începe cu mâncărimi dureroase ale pielii, care poate fi singurul semn al bolii timp de câteva luni sau chiar ani. Apoi apare icterul persistent, starea de bine a pacientului suferă puțin, nu există pierdere în greutate, nu există o creștere a temperaturii sau dureri abdominale. Pielea pacienților este de obicei nu numai icterică, ci și pigmentată. Icterul în ciroza biliară este cauzat de colestază intrahepatică și de excreția de bilirubină afectată. Adesea, pe piele se dezvoltă xantoame, care sunt situate pe pleoape. Pe piele sunt vizibile urme de zgârieturi, sunt identificate degete în formă de „bețișoare”. Ficatul este mărit, dens, cu o suprafață netedă. Splina este palpabilă. Ca o complicație a colestazei intrahepatice, se dezvoltă leziuni osoase. Demineralizarea severă poate duce la fracturi ale coloanei vertebrale, coastelor și deformări ale scheletului. Analizele de sânge arată anemie moderată, hiperlipidemie, nivel inalt colesterol, bilirubină crescută.
Ciroza biliară secundară a ficatului se dezvoltă cu litiaza biliară, cu îngustarea căii biliare comune, cu compresia acestuia. Pacienții se simt bine pentru o lungă perioadă de timp și nu pierd în greutate. Durata icterului obstructiv extrahepatic, care duce la dezvoltarea cirozei, variază de la câteva luni la câțiva ani.
Intensitatea icterului depinde de gradul de blocare a ductului extrahepatic. În etapele ulterioare, pielea devine nuanță verzuie, care depinde de prezența biliverdinei în sânge. Plăcile xantomatoase sunt detectate pe piele; aspectul lor este asociat cu o creștere a lipidelor și a colesterolului în serul sanguin. Mâncărimea pielii este un simptom constant al bolii. La pacienți, marginea ficatului este palpată cu câțiva cm sub marginea arcului costal.
Spre deosebire de alte ciroze, nu există splenomegalie pronunțată, hipertensiune portală, ascită, vene păianjen și alte manifestări. Icterul iese în prim-plan atunci când starea pacientului este satisfăcătoare, cu mâncărimi ale pielii și uneori febră. Datorită colestazei cronice, acizii biliari nu pătrund în intestine, iar absorbția grăsimilor alimentare este afectată, ceea ce provoacă dezvoltarea diareei: scaunul este neformat, ușor, cu miros urât. Din cauza absorbției afectate a calciului, apar osteomalacie și fracturi osoase.
După cum am menționat mai sus, testele de sânge arată creșterea bilirubinei, fosfatazei alcaline, lipidelor și colesterolului. Colangiografia este o metodă valoroasă de diagnostic pentru aceste leziuni.
O altă clasificare a cirozei presupune împărțirea în funcție de caracteristicile morfologice: micronodulare, macronodulare și mixte. În ciroza micronodulară apar noduli de regenerare de cel mult 3 mm.
În macronodulare, nodurile de regenerare variază în dimensiune până la 5 cm în diametru.
Congresul Mondial de Gastroenterologie de la Los Angeles propune să se facă distincția între ciroza criptogenă, ciroza cu hepatită C și ciroza biliară primară.
Diagnosticul trebuie să reflecte stadiul insuficienței hepatice (compensat, subcompensat și decompensat), stadiul hipertensiunii portale, activitatea și faza procesului.
Ficatul este un organ multifuncțional care îndeplinește o serie de funcții vitale funcții importante. Viața fără acest organ este la fel de imposibilă ca și fără inimă și plămâni. Diverși autori numesc diferite caracteristici funcționale ale ficatului „corespunzând” specialităților acestor autori: pentru un gastroenterolog, ficatul este în primul rând un organ care face parte din tractului digestiv, pentru un endocrinolog - cea mai mare glandă din organism, pentru un hematolog - un organ hematopoietic (la făt), pentru un imunolog - un organ al sistemului reticuloendotelial. Din aceasta, este clar că ficatul are un set complet unic de funcții care nu sunt direct legate între ele.
Ficatul unui adult cântărește aproximativ 1,5 kg. Este acoperit cu o membrană de țesut conjunctiv subțire și durabilă - capsula lui Glisson. Majoritatea ficatului este localizat în partea dreapta trunchiul. Ficatul este proiectat pe peretele abdominal anterior al regiunii epigastrice. Marginea superioară a ficatului începe în mod normal în al 10-lea spațiu intercostal din dreapta pe linia axilară mediană. De aici se ridică abrupt în sus și medial. De-a lungul liniei mamelonului drept, marginea ficatului poate ajunge în mod normal în al 4-lea spațiu intercostal. În continuare, marginea ficatului coboară spre stânga, traversează sternul puțin deasupra bazei procesul xifoid, marginea superioară a ficatului ajunge la mijlocul distanței dintre liniile sternului stâng și mamelonului stâng.
Marginea inferioară a ficatului începe tot în al 10-lea spațiu intercostal din dreapta, dar merge oblic și medial, traversează al 9-lea și al 10-lea cartilaj costal din dreapta, trece de-a lungul zonei de deasupra uterului oblic spre stânga și în sus, traversează arcul costal la nivelul celui de-al 7-lea cartilaj costal stâng și în al 5-lea spațiu intercostal se leagă cu Limita superioară. Locația marginii inferioare a ficatului este una dintre cele mai importante caracteristici clinice marimea lui. În mod normal, se determină sub marginea arcului costal din dreapta; proeminența nu trebuie să fie mai mare de 2 cm.
Ficatul este format din 2 lobi principali, lobul drept este mult mai mare decât cel stâng. Suprafața inferioară a ficatului se numește viscerală și este în contact cu unele părți ale tractului gastrointestinal și rinichiul drept. Suprafața superioară a ficatului este netedă, direct adiacentă diafragmei. Pe suprafața inferioară a ficatului există un șanț transversal scurt și profund - porta hepatis.
Relativ fractiune in masa ficatul nu este același în diferite perioade ale vieții unei persoane: la un nou-născut, ficatul ocupă cel mai cavitatea abdominală, iar greutatea este de 1:20 greutate corporală; la un adult, greutatea ficatului este de 1:50 din greutatea corporală, iar scheletotopia acestuia corespunde celei descrise mai sus.
Ficatul este format din parenchim format din hepatocite și stromă de țesut conjunctiv. Hepatocitele sunt celule hepatice funcționale care îndeplinesc cel puțin 500 de funcții diferite - de la depozitare (glicogen) până la detoxifiere (glucuronid).
Unicitatea ficatului ca organ constă și în faptul că este atât exocrin, cât și glanda endocrina. Secreția endocrină vine din ficat direct în fluxul sanguin, iar secreția exocrină este bilă. Acesta din urmă intră în ductul hepatic, vezica biliara, duoden(DPK). Canalul biliar comun (ductus choledochus) se deschide în duoden, formând mamelonul lui Vater. Într-o zi, de la 0,5 la 1 litru de bilă intră în intestin, dinamica aportului acesteia este determinată de nevoia digestivă. Dacă nu există o astfel de nevoie, bila se depune în vezica biliară.
Bila conține pigmenti biliari(bilirubină), săruri acizi biliari, proteine, colesterol, cristaloizi fluid tisular. Funcția principală a bilei este de a emulsiona grăsimile alimentare, care este un preparat pentru acțiunea enzimatică. În mod normal, cantitatea de pigment biliar - bilirubină din sânge este mică: aceasta total nu trebuie să depășească 20 µmol/l, iar cantitatea de bilirubină determinată prin diazoreacție directă (metoda Jendraszek) nu trebuie să depășească 3,4 µmol/l. Acesta din urmă este un glucuronid de bilirubină. Așa-numita bilirubină „indirectă” este un pigment galben legat de proteinele din sânge care nu a fost detoxificat de ficat. O cantitate mică de bilirubina „indirectă” toxică din sânge nu duce la perturbarea homeostaziei generale.
Bolile de ficat afectează inevitabil starea pielii și a anexelor acesteia. În acest caz, apar simptome, a căror evaluare, chiar și în absența unor studii speciale, permite un diagnostic precis și trimitere. proces de vindecare V în direcția corectă. Una dintre acestea boală gravă este ciroza hepatică.
Este necesar să se facă distincția între 2 procese, în urma cărora organul își pierde majoritatea funcțiilor sale specifice. Pierderea acestor funcții are loc ca urmare a morții unor elemente de organ specializate, în acest caz hepatocitelor, și a înlocuirii lor cu țesut conjunctiv. Aceste 2 procese sunt ciroza și fibroza.
Fibroza este un proces inactiv, reprezentând modificări de cicatrice în orice organ; odată apărută, de exemplu, ca urmare a unui abces, fibroza umple structura lipsă a organului, deși este insuportabilă din punct de vedere funcțional. Pericole acest proces nu reprezintă, pentru că nu este activ, nu progresează.
Ciroza este un proces activ de înlocuire a țesutului specializat funcțional cu țesut conjunctiv care nu mai îndeplinește funcții specializate. Principalul pericol al cirozei este progresia sa constantă, însoțită de moartea elementelor funcționale ale organului - hepatocite. Unicitatea ficatului ca organ constă și în faptul că are capacități de regenerare pronunțate și este capabil să restabilească o parte din lobulii pierduți. Această capacitate de regenerare este cea care se pierde în ciroză. Hepatocitele deteriorate se regenerează mai lent decât sunt înlocuite cu țesut conjunctiv.
Cauzele cirozei se reduc la acțiunea unui număr de agenți, a căror activitate depășește capacitățile de adaptare ale organului.
Clasificarea patogenetică a cirozei hepatice se bazează pe principiul luării în considerare a hipertensiunii portale, a dezvoltării cirozei ca urmare a necrozei anterioare a hepatocitelor și a stagnării prelungite a bilei. În conformitate cu această clasificare clinică și morfologică, se distinge ciroza hepatică: portală, postnecrotică, biliară, mixtă.
Ciroza portală este cel mai frecvent tip de ciroză hepatică (până la 40% din toate cazurile). Această specie și-a primit numele datorită hipertensiunii arteriale care se dezvoltă adesea în sistemul venos porți al ficatului. De clasificare clinică OMS, aceasta este ciroza micronodulară, iar cauzele acesteia sunt adesea intoxicație cu alcool, hepatoză grasă, stări patologice cu deficit de proteine și vitamine; Leziunile infecțioase, de exemplu, boala Botkin, pot fi, de asemenea, importante. Un alt sinonim pentru ciroza portală este septal, deoarece este caracterizat prin formarea de septuri de țesut conjunctiv care fragmentează lobulii ficatului. Simptomele clinice generale ale cirozei portale includ slăbiciune, pierderea poftei de mâncare, durere în hipocondrul drept, constipație alternativă și diaree și balonare. Ficatul este palpabil în 85% din cazuri, splina în 40% din cazuri. Icterul se dezvoltă la începutul procesului la doar 12% dintre pacienți. Mărirea ficatului primele etape ciroza poate să nu se manifeste clinic, iar problemele sunt indicate doar de o creștere a dimensiunii organului. Treptat, consistența ficatului devine mai densă, suprafața acestuia devine noduloasă și o creștere a dimensiunii poate fi înlocuită cu o scădere. Splenomegalia apare mai târziu decât hepatomegalia.
Foarte rapid cu ciroza portală, congestia se dezvoltă în diferite bazine venoase: esofagogastroduodenoscopia relevă varice vene ale esofagului (din care uneori este posibilă sângerare), vene ale peretelui abdominal anterior („capul Medusei”, Fig. 1), preaplin hemoroizi. Din cauza stagnării, partea lichidă a plasmei sanguine se scurge în cavitatea abdominală și se formează ascită, uneori atingând dimensiuni semnificative. Pe membrele inferioare se dezvoltă edem masiv. Apariția ascitei indică întotdeauna prezența insuficiență hepatocelulară. La urma urmei, pe lângă stagnare eliberarea lichidului în țesut este facilitată de întreruperea sintezei albuminei. Acest punct, combinat cu retenția de sodiu, duce la o scădere a presiunii coloid osmotice intravasculare. Retenția de sodiu se datorează sintezei crescute de aldosteron și scăderii inactivării în ciroză.
Ciroza postnecrotică reprezintă până la 30% din totalul cirozei și, conform clasificării OMS, corespunde cirozei macronodulare. În cele mai multe cazuri, această formă de ciroză apare ca urmare a hepatitei virale, în urma căreia este numită și „post-hepatită”. Alte cauze ale acestei forme de ciroză sunt otrăvurile hepatotoxice. Sub influența tuturor acestor factori, apare necroza parenchimului hepatic, iar necroza masivă este urmată de colapsul stromei rămase. Stroma prăbușită se transformă în cicatrici, între care rămân zone țesut hepatic. Deoarece capacitatea de regenerare a ficatului este păstrată de ceva timp, între straturile de țesut conjunctiv se formează noduri mari de parenchim hepatic încă funcțional. Dar, din păcate, această formă de ciroză se caracterizează prin progresia rapidă a bolii, iar semnele de insuficiență celulară hepatică ies rapid în prim-plan: durere în zona precostală dreaptă, tulburări dispeptice. Icterul se dezvoltă la majoritatea pacienților și apare în valuri. De multe ori se asociază tulburări asteno-vegetative. Dacă ciroza portală se caracterizează prin progresia lentă a ascitei, atunci cu ciroza postnecrotică ascită are un curs asemănător unui val și, în stadiile incipiente, se poate rezolva chiar de la sine pentru ceva timp.
Ciroza biliară reprezintă 5-10% din totalul cirozei hepatice. Există ciroze biliare primare și secundare. Ciroza biliară primară – inflamatorie boala autoimuna interlobular și septal căile biliare. Canalele biliare sunt distruse treptat sub influența virusurilor, medicamentelor și a altor substanțe toxice; această afecțiune duce la ductopenie, colestază persistentă și insuficiență hepatică progresivă. Astfel, baza cirozei biliare primare este colestaza intrahepatică. Această formă de ciroză afectează cel mai adesea femeile în vârstă de 40-60 de ani, rata intensivă fiind de 4-15 cazuri la 105 persoane. Durata medie viata pacientilor cu manifestari clinice- 7-10 ani. Ciroza biliară secundară apare cu colangită, defecte congenitale structura căilor biliare, în prezența diferitelor obstacole pe termen lung în calea ieșirii bilei (piatră, cicatrice, neoplasm). Țesutul conjunctiv se dezvoltă în jurul canaliculelor biliare și de-a lungul periferiei lobulilor hepatici, ducând la formarea așa-numiților „lobuli falși”. Ciroza biliară secundară se bazează pe colestază extrahepatică.
Simptomele clinice generale ale cirozei biliare sunt determinate de colestază. Se caracterizează prin icter, mâncărime, steatoree, osteoporoză și sângerare. În cazurile pronunțate clinic, se dezvoltă encefalopatia portosistemică.
Deși mâncărimea poate apărea în cazul oricărei leziuni hepatice, este mai ales dureroasă în cazul cirozei biliare. Uneori intensitatea sa poate fi comparată cu mâncărimea limfomului cutanat sau curs sever Dermatita atopica. Mâncărimea îl duce pe pacient într-o frenezie, uneori la sinucidere. Trăsătură distinctivă mâncărimi ale pieliiîn insuficiența hepatică este prezența doar a elementelor secundare – excoriații (zgârierea), în timp ce elementele primare toate tipurile de erupții cutanate caracteristice majorității dermatozelor pruriginoase sunt absente (Fig. 2). Nu există papule, vezicule, tuberculi, doar uneori se găsesc urticarie.
Caracteristicile funcționale ale cirozei hepatice de orice origine includ următorii parametri:
1. Insuficiență hepatocelulară:
- compensat (doar modificări ale indicatorilor testelor de stres, nivelul bilirubinei -<34 мкмоль/л, протромбиновое время (ПТВ) - 1-4 с, уровень альбумина - >35 g/l);
- subcompensat (nivel de bilirubină - 35-50 µmol/l, nivel de albumină - 28-35 g/l, PTT - 4-6 s);
- decompensat (nivel de albumină -<28 г/л, уровень билирубина - >51 µmol/l, PTT - > 6 s).
2. Hipertensiune portală:
- moderată;
- exprimat brusc.
Ciroza este caracterizată printr-o formă intrahepatică de hipertensiune portală.
3. Activitatea cirozei:
- inactiv;
- activ (moderat, pronunțat).
4. Ascita:
- Nu;
- moale;
- încordată.
5. Encefalopatie:
- Nu;
- usoara (gradul 1-2);
- sever (gradul 3-4).
Moartea celulelor și țesuturilor cu un set funcțional atât de uriaș (după cum sa menționat deja, cel puțin 500) pe care îl are țesutul hepatic, determină toată diversitatea simptome ale pielii, manifestată la un pacient cu ciroză hepatică.
Icterul și mâncărimea pielii sunt simptome esențiale ale cirozei hepatice. Nuanțele de galben pot varia foarte mult - de la galben pal la galben-roșu. Există chiar și conceptul de „subicteritate”, când icterul este abia perceptibil subiectiv; semnul este bine definit pe sclera. Icterul devine vizibil clinic atunci când bilirubinemia este de cel puțin 34-36 µmol/l (2-3 mg%).
Distribuția de galben pe suprafața pielii poate fi neuniformă; este adesea mai pronunțată pe trunchi și scleră și, într-o măsură mai mică, pe extremități. Deseori proiectat în zona peri-ombilicală patologie acută sistemul hepatobiliar: în colecistopancreatita acută, aici pot apărea hemoragii, iar în caz de ruptură a căii biliare comune poate apărea o colorare galbenă ascuțită. Icterul ușor apare în formele atrofice de ciroză.
Simptomele cardinale ale cirozei - icter și mâncărime ale pielii - sunt adesea însoțite de altele care sunt importante nu numai pentru verificarea diagnosticului, ci și pentru evaluarea clinică. stare functionala ficat, grad de compensare proces patologic, și deci pentru prognoză.
ÎN istoricul terapeutic boli caracteristici generale Pielea pacientului, de regulă, nu este inclusă într-un status local separat. Acesta este unul dintre etapele inițiale examinarea pacientului. Ciroza portală se caracterizează prin pigmentarea întunecată a pielii, mai ales în zonele sale expuse, care este asociată cu depunerea de melanină în derm; la randul lor, aceste depozite de melanina sunt cauzate de continut crescut estrogeni şi hormoni steroizi. Asa numitul culoare pământească chipuri.
Cu orice formă de ciroză hepatică, apar modificări linia părului. Dintre toate anexele pielii, părul este poate cel mai sensibil la intoxicație. La pacienții cu ciroză hepatică, poate fi adesea găsită o lipsă de păr în zona axilei. Un conținut crescut de estrogen duce la faptul că chiar și bărbații își pierd părul în zona barbii și mustaților și dezvoltă ginecomastie.
Dezvoltarea eritemului palmelor este un simptom caracteristic nu numai cirozei, ci și oricărui boala cronica ficat. Cu toate acestea, în ciroză, „palmele hepatice” sunt o parte integrantă a tabloului clinic. Pe lângă eritem, se remarcă netezimea tenarului și hipotenarului. Acest simptom poate fi observat nu numai la pacienții cu ciroză hepatică, ci și în timpul sarcinii, poliartrită reumatoidă și, de asemenea, la adolescenții sănătoși.
Tabloul clinic al cirozei hepatice este adesea completat diverse neoplasme. Toate neoplasmele care apar pe acest fond sunt benigne. Ele pot fi împărțite aproximativ în vasculare, „neoplasme de stocare” și hiperkeratotice.
Neoplasmele vasculare includ toate tipurile de hemangioame, în primul rând hemangioame arahnide stelate, care sunt aproape la fel de trăsătură caracteristică leziuni hepatice, cum ar fi „palmele hepatice”. Mai sunt numiți și „păianjeni”. Sunt considerate un semn prognostic nefavorabil. Acești „păianjeni” sunt localizați aproape exclusiv în zona de scurgere a venei cave superioare: pe frunte, spatele capului, umeri, peretele frontal cufăr. Din punct de vedere morfologic, hemangioamele stelate sunt punctate, de 1-3 mm, ectazie a vaselor roșu închis, de culoare vișinie. Cu vitropresiune, presiune slabă cu o lamă de sticlă, mai ales când se utilizează un dermatoscop, se poate detecta pulsația vasului central. Mecanismul formării lor se datorează aparent unui număr de mediatori și hormoni eliberați în timpul perioadei de moarte a hepatocitelor. Heparina este un astfel de hormon. În hepatopatie sunt afectate atât arteriolele, cât și venulele.
Venele de păianjen trebuie diferențiate de elementele asemănătoare angiomului în boala Rendu-Osler-Weber (telangiectazie hemoragică ereditară), angiokeratom Fabry-Anderson, Fordyce și nevi arahnide. Aceștia din urmă sunt nevi vasculari, există cu copilărie timpurieși nu sunt însoțite de patologie organe interne. La fel de inofensiv este angiokeratomul Fordyce, care este o malformație congenitală a peretelui vascular. Dar angiokeratom Fabry-Anderson necesită o atenție deosebită, pentru că este boala mortala.
Caracteristic cirozei hepatice, dar relativ simptom rar este o limbă albăstruie, purpurie sau roșie, cu atrofie severă a mucoasei și a papilelor. Buzele devin și ele roșii, parcă lăcuite. Acest semn este observat în ciroză, dar este adesea dificil de interpretat și de distins de alte afecțiuni patologice. Deci, de exemplu, acest semn poate fi singura manifestare a începutului roșu lichen plan. În plus, atrofia și limbajul „lacuit” sunt adesea însoțite de candidoza mucoasei bucale, forma sa atrofică. Limba cianotică, deși fără atrofie pronunțată, poate fi observată cu defecte mitrale și mixte ale inimii, în care ciroza hepatică nu este neobișnuită.
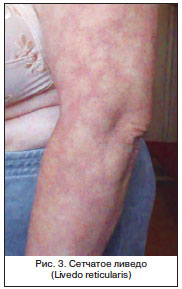
În general sistem vascular suferă foarte mult de ciroză hepatică. Acești pacienți se dezvoltă diverse opțiuni livedo (Fig. 3) - un fel de dilatare a vaselor pielii: după tipul de plasă - livedo reticular (livedo reticularis), inele - livedo inelar (livedo annillaris), coroana copacului - livedo asemănător arborelui (livedo racemosa).
ÎN cazuri severe, mai ales la scenă tranziție treptată cronic hepatită activăîn ciroză, la astfel de pacienți apar hemoragii multiple pe pielea trunchiului și a membrelor și, deși această afecțiune este numită „purpură hepatică”, natura hemoragiilor variază de la peteșii mici la echimoze și vibice. Dacă sunt detectate chiar și hemoragii mici sau hemoragii în scleră, se recomandă efectuarea unor tehnici clinice binecunoscute pentru evaluarea stării peretelui vascular: „garou”, „ciupire” și verificarea prezenței Rumpel-Leede. simptom. Uneori peretele vascular suferă atât de mult încât se detectează dermografie hemoragică. Pacienții se pot plânge de sângerări nazale frecvente.
„Neoplasmele de acumulare” sunt reprezentate de xantoame și xantelasame. Sunt manifestări tulburări funcționale metabolismul lipidic. Aceste neoplasme nu sunt specifice cirozei hepatice și indică mai degrabă o predispoziție la depunerea lipidelor în țesuturi. Dar, deoarece tulburările metabolismului lipidic sunt o componentă indispensabilă a patogenezei cirozei hepatice, apariția xantoamelor și xantelasmelor este deja o componentă clinică a sindromului clinic și de laborator al dislipidemiei. Depozitele de lipide deosebite se pot forma atât pe fondul hiperlipidemiei, cât și în stare normolipidemică. Cel mai opțiuni frecvente Depozitele de colesterol și lipide din piele sunt xantoame plate și xantelasame. Sunt noduli gălbui-albici care măsoară 1 până la 5 mm și au formă rotundă sau ovoidă. Depunerea de lipide are loc în straturile superioare derma, unde se află acumularea de celule de spumă. Citoplasmele acestor celule sunt pline cu lipide. De obicei, la diagnosticarea dislipidemiei persistente, xantoamele multiple sunt importante.
Pe lângă cele plate, există și xantoame eruptive multiple (Fig. 4), care sunt formațiuni mai mari - noduri de 5-8 mm, nedureroase, împrăștiate pe toată pielea; cel mai mare număr dintre ele se găsește pe suprafețele extensoare ale membrelor, spatelui și feselor. Adesea, aceste noduri au un halou inflamator în jurul elementului principal.
Atunci când se efectuează diagnosticul diferențial pentru xantoamele multiple plate și eruptive, ar trebui să se țină seama nu numai de condițiile hiperlipidemice și dislipidemice, ci și de nozologiile care nu au legătură directă cu metabolismul lipidelor: acestea sunt diverse boli hematologice, adesea severe; state, amenințătoare de viață(histiocitoză X, leucemie, mielom și alte boli sistemice).
Mai mult tipuri rare xantom – tuberos și tendinos, nu se corelează în niciun fel cu ciroza hepatică.
Neoplasmele hiperkeratotice la nivelul pielii în ciroza hepatică pot fi reprezentate de keratoame senile. Acestea sunt neoplasme hiperkeratotice de culoare maronie, de 1-2 cm, care se ridică deasupra suprafeței pielii, dense și aspre la atingere. Sunt localizate aproape exclusiv pe pielea trunchiului, uneori localizate de-a lungul liniilor de tensiune ale lui Langer. Dacă sunt puține dintre aceste neoplasme, atunci ele reprezintă o nosologie independentă și reflectă doar tendința pielii la apariția unor astfel de neoplasme. Dacă, pe parcursul unui an sau chiar o perioadă mai scurtă, apare brusc o erupție masivă, asemănătoare unei explozii, a acestor keratoame în număr mare, atunci o astfel de afecțiune poate fi privită drept sindromul Leser-Trelat, o paraneoplazie cauzată de carcinomul gastrointestinal. tract. Dacă numărul de keratoame crește încet peste 3-4 ani și, eventual, alte simptome și mâncărimi ale pielii li se alătură, atunci este necesară o examinare hepatică.
Un specialist poate judeca multe după modificările stării unghiilor pacientului. Faptul este că o altă componentă a patogenezei cirozei hepatice este o încălcare a metabolismului proteinelor, inclusiv o încălcare a sintezei keratinei. Adesea la astfel de pacienți găsim modificări în structura și culoarea unghiilor. Natura endogenă a acestor modificări este indicată de simetria și multiplicitatea lor. De exemplu, pete unice punctate albicioase pe una dintre unghiile mâinilor, care se deplasează treptat spre marginea liberă, nu numai că nu indică prezența unei boli grave, dar nici măcar nu sunt considerate ca fiind stare patologică. Pentru a lua în considerare simptomul leuconichiei (Fig. 5) ca atribut semnificativ sunt necesare simetrie, multiplicitatea modificărilor, precum și o zonă mare afectată. Cel mai tipic pentru ciroza toxică (alcoolică) este leuconichia totală - deși este un simptom rar, se corelează în mod clar cu severitatea procesului.
Modificările nespecifice ale structurii unghiilor sunt mult mai frecvente:
− onicorexie - fisuri în marginea liberă a unghiei;
− onicoschiza - separarea unghiei paralelă cu suprafața orizontală;
- depresii punctuale (simptomul lui Rosenau) asemanatoare celor psoriazice, dar in cantitati mai mici;
− crestele longitudinale ale cuielor (cum ar fi „lamele de acoperiș”) – întâlnite în mod normal la oameni in varsta, si in La o vârstă frageda- cu corespunzătoare boală gravă;
− hapalonychia (onicomalacia) - un fel de înmuiere a plăcii unghiale din cauza tulburărilor de mineralizare a acesteia;
− koilonychia - unghiile concave, „în formă de lingură” sunt o variantă a hapalonichiei, dar în combinație cu alte simptome (sclera subicterică, îndulcirea feței, „limba lăcuită”) poate servi drept criteriu pentru intoxicația severă și, în consecință, un semn de prognostic nefavorabil.
Patologia vaselor patului unghial este o apariție comună în hepatită toxică cu rezultat în ciroză. Se observă adesea un simptom de așchie - o expansiune a capilarelor patului unghial și o creștere a permeabilității acestora, manifestată sub forma unui „fir” scurt și subțire vizibil prin placa unghiei (Fig. 6). Apariția acestui simptom este o indicație relativ precoce a disfuncției hepatice, iar în cazul cirozei acest simptom apare în mod regulat.
Leziunile hipertrofice ale unghiilor, compactarea lor excesivă (scleronihie) și unghiile hipocratice nu sunt tipice pentru ciroza hepatică.
Semnul clasic este lung băutură om eritemul facial a fost întotdeauna luat în considerare - un simptom descris în multe lucrări de ficțiune. Între timp, eritemul facial în sine, sau rozaceea, nu se corelează direct cu severitatea leziunilor hepatice, ci indică doar faptul abuzului de alcool. Este sub influența alcoolului că vasele de sânge din față se dilată, care ulterior devine persistentă. Cu toate acestea, se crede că gradul extrem de rozacee - rinofima - încă se corelează într-un anumit fel cu severitatea leziunilor hepatice și poate servi ca simptom indicativ al cirozei stabilite, dând naștere unei căutări țintite. Multe dintre modificările descrise ale pielii sunt astfel de simptome indicative. Se crede că rinofima reprezintă stadiul final infiltrativ-productiv al dezvoltării rozaceei. Procesul poate fi localizat nu numai în zona nasului (rinofima), ci și a bărbiei (gnathophyma), pe urechi (otofima) și a pleoapelor (blefarofimoză). Dintre cele 4 tipuri de rinofim (glandular, fibros, fibroangiomatos, actinic), ciroza hepatică se caracterizează cel mai mult prin forma asociată cu insolația - actinic. Dar toate formele enumerate de rinofimă pot fi observate.
Urticaria este un sindrom nespecific și, în general, nu este caracteristic cirozei. Dar poate fi unul dintre semnele hepatitei virale active. În cazurile avansate de leziuni cirotice, apariția urticariei este cauzată mai degrabă de influențe toxice.
Astfel, toate simptomele descrise de afectare a ficatului cirotic pot fi împărțite în 2 grupe: necondiționat și indicativ. Simptomele necondiționate includ complexul „icter - mâncărimi ale pielii - semne de hipertensiune portală”. Individual, niciunul dintre simptome nu este necondiționat, dar complexul de mai sus permite să suspectăm ciroza.
Toate celelalte simptome ar trebui considerate orientative, în prezența cărora este indicat un studiu aprofundat și țintit al ficatului. De asemenea, trebuie menționat și posibilitatea apariției celui de-al treilea grup de simptome, denumite de obicei „dermatoză paraneoplazică”, în timpul transformării cirozei în carcinom hepatocelular.
Odată cu apariția inițială a icterului, pacienții apelează, de obicei, mai întâi la un terapeut și un specialist în boli infecțioase, cu mâncărimi severe ale pielii - la un dermatolog și, cu apariția unor neoplasme vasculare și alte neoplasme pe piele - la un cosmetolog. Și dacă în primele 2 cazuri calea pacientului, de regulă, se termină cu stabilirea diagnostic precis, atunci pentru un cosmetolog această cale se termină adesea în etapa de eliminare a efectului cosmetic. Astfel, toți specialiștii, inclusiv cosmetologii, joacă un rol important în diagnosticul preliminar inițial al bolii hepatice.



Literatură
1. Tsirkunov L.P. Simptome cutanateîn diagnosticare boli somatogene. M.: Znanie-M, 2001. 368 p.
2. Prives M.G., Lysenkov N.K., Bushkovich V.I. Anatomia omului. a 10-a ed. Sankt Petersburg: Hipocrate, 1997. 704 p.
3. Evaluare clinică teste de laborator / trans. din engleza / ed. BINE. Titsa. M.: Medicină, 1986. 480 p.
4. Sadovnikova I.I. Ciroza. Întrebări de etiologie, patogeneză, tablou clinic, diagnostic, tratament // Cancer de sân. 2003. T. 5. Nr. 2.
5. Tischendorf F.V. Diagnostic de către semne externe. Atlas-carte de referință privind clinica și diagnostic diferentiat/ BANDĂ cu el. M.: Med. lit., 2008. 320 p.
6. Nam Y.H. et al. Ciroza hepatică ca complicație întârziată a sindromului Stevens-Johnson // Intern Med. 2011. Vol. 50 (16). R. 1761-1763. Epub 2011 15 august.
7. Terapie / trans. din engleză, revizuită si suplimentare / ed. acad. RAMS A.G. Chuchalina. M.: GEOTAR-Medicina, 1999. 1026 p.
8. Pinheiro N.C. et al. Prurit refractar în ciroza biliară primară // BMJ Case Rep. 2013 nov. 14. 2 013. pii: bcr2013200634. doi: 10.1136/bcr-2013-200634.
9. Lippert G. Sistemul internațional de unități (SI) în medicină / trad. cu el. M.: Medicină, 1980. 208 p.
10. Silverio A.O. et al. Sunt paianjenul angioame markeri cutanați ai sindromului hepatopulmonar? // Arq Gastroenterol. 2013 iulie-sept. Vol. 50 (3). R. 175-179. doi: 10.1590/S0004-28032013000200031.
11. Elkin V.D., Mitryukovsky L.S. Dermatologie selectată. Dermatoze rare și sindroame dermatologice. Manual de diagnostic și tratament al dermatozelor. Perm, 2000. 699 p.
12. Patologia pielii. În 2 volume. Volumul 1. Patologia generală piele. / V.G. Akimov, V.I. Albanova, I.I. Bogatyreva și alții / ed. V.N. Mordovtseva, G.M. Tsvetkova. M.: Medicină. 1993. 336 p.
13. Farmacoterapia rațională a bolilor sistemului digestiv. Mână. pentru medici practicieni / V.T. Ivashkin, T.L. Lapina si altii / editat de. ed. V.T. Ivashkina. M.: Litterra, 2003. p. 389-464.
14. Manualul terapeutului / ed. F.I. Komarova. M.: Medicină. 1979. 656 p.
15. Potekaev N.N. Rozaceea. M. - Sankt Petersburg: Editura ZAO BINOM, Dialectul Nevski, 2000. 144 p.
16. Manualul terapeutic al Universității din Washington (Străin ghiduri practiceîn medicină” Nr. 1) / ed. M. Wooddy, A. Whelan / trad. din engleza M.: Praktika, 1995. 832 p.
Îngălbenirea bruscă a pielii și a albului ochilor, precum și disconfortul în zona ficatului, este percepută de mulți ca un semn al bolii Botkin (hepatita A), iar această afecțiune se numește icter. Dar, în primul rând, icterul nu este o boală, ci un sindrom care apare din cauza funcționarii afectate a ficatului și a căilor biliare. În al doilea rând, apare icterul la adulți:
Tratament
În primul rând, o persoană cu simptome de icter are nevoie de un diagnostic. Pentru a face un diagnostic precis, o persoană ar trebui să fie supusă unor teste precum:
- Analiza generala sânge și urină.
- Analiza scaunului.
- Test biochimic de sânge (se determină nivelul enzimelor hepatice, colesterolului, bilirubinei).
- Examinarea cu ultrasunete a ficatului.
- Biopsie hepatică.
Numai după primirea tuturor rezultatelor studiilor prescrise pentru pacient poate fi determinată cauza icterului și începe tratamentul.
Tratamentul icterului cauzat de anemie hemolitică, precum și otrăvire cu metale grele, infarct pulmonar și malarie, necesită spitalizarea pacientului într-un spital. Deci, cu malarie, o persoană trebuie să fie administrată medicamente antimalarice: Chinină, extract de pelin. Pentru icterul hemolitic cauzat de otrăvirea cu metale grele se efectuează terapia de detoxifiere. Icter la adulți cauzat de o tulburare autoimună anemie hemolitică, a fi tratat medicamente hormonale, al cărui efect principal este de a suprima procesele imunitare. In caz de deficit de vitamina B12 este indicat terapie de substituție preparate din această vitamină. Dacă o persoană a avut un infarct pulmonar care a provocat icter, atunci este indicată pentru tratament cu heparină, anticoagulante, fibrinolizină activată, analgezice și antispastice.
Tratamentul icterului care apare pe fondul deteriorării celulelor hepatice, de exemplu, cu ciroză, necesită prescrierea de medicamente care protejează hepatocitele de distrugere. Aceste medicamente sunt hepatoprotectoare:
- Preparate care conțin fosfolipide esențiale.
- Preparate de origine vegetală și animală.
- Preparate cu acid ursodeoxicolic.
La hepatita virala se efectuează tratament antiviral cu interferoni și nucleozide.
De asemenea, pentru restabilirea funcției hepatice sunt necesare vitamina C, vitamina B, aminoacizi și acid lipoic.
Dacă sindromul icteric este cauzat de leptospiroză, atunci tratamentul trebuie început imediat, deoarece în majoritatea cazurilor această boală se termină cu moartea pacientului. În special, aproape 50% dintre pacienți mor cu sindrom icteric. Din acest motiv, boala nu poate fi tratată acasă. Pentru leptospiroza este indicata terapia cu antibiotice si administrarea de imunoglobuline specifice.
Dacă sindromul icteric s-a dezvoltat pe fondul mononucleozei, atunci pacientul are nevoie de detoxifiere și terapie simptomatică.
Tratamentul bolilor hepatice include și terapia dietetică. Deci, meniul pacientului ar trebui să includă:
- Carne și pește dietetic.
- Lactate.
- Paste.
- Legume și fructe rase.
- Uleiuri vegetale.
- Supe cu bulion de legume.
- Terci.
Nu trebuie să mâncați alimente prăjite, grase, afumate sau picante. Lista tabuurilor include și grăsimi animale, ouă, ciuperci, produse de patiserie, băuturi cu cofeină și alcool.
În ceea ce privește icterul obstructiv, acesta nu poate fi vindecat acasă, deoarece o persoană trebuie să restabilească imediat fluxul de bilă. În cele mai multe cazuri, icterul obstructiv este tratat prin următoarele metode chirurgicale:
- Colecistectomie. Efectuat pentru acută colecistită calculoasă. Esența operației este îndepărtarea vezicii biliare împreună cu pietrele formate în ea.
- Lithextraction endoscopica. Esența operației este zdrobirea pietrelor nefixate.
- Papilosfinterotomie. În timpul operației, papila duodenală mare este disecată.
- Proteze ale căilor biliare. Această operație se efectuează atunci când există o încălcare a fluxului de bilă cauzată de tumori și cicatrici ale tractului biliar.
- Drenajul căilor biliare. Se efectuează dacă canalele sunt comprimate de tumori.
Consecințe
Tratamentul icterului nu poate fi ignorat, deoarece apariția unui astfel de fenomen indică dezvoltarea unei patologii grave. În ceea ce privește sindromul icteric în sine, consecințele acestuia depind de severitatea bolii care l-a provocat. De exemplu, în cazul hepatitei virale, țesutul hepatic este deteriorat, ceea ce duce în viitor la afecțiuni precum ciroza hepatică, cancerul hepatic și hepatoza grasă.
Medicii de diferite specialități se confruntă cu o afecțiune precum icterul: terapeuți, gastroenterologi, cardiologi, pediatri, neonatologi, obstetricieni și ginecologi, specialiști în boli infecțioase, chirurgi, hematologi, geneticieni, oncologi. Nu este greu de observat icterul; este mult mai dificil de găsit cauza și de a vindeca boala.
Să luăm în considerare varietatea icterului la adulți și variantele manifestării lor.
Ar trebui tratat icterul? Ce este icterul clasificat ca o boală sau? Vom încerca să ne dăm seama.
Important! O reflectare clară a icterului este galbenul pielii corpului, albul ochilor și mucoaselor.
Sursa oricărui icter: modificări ale metabolismului (nepotrivire între formare și excreție) și acumularea acestora din urmă în corpul uman.
Interesant: gama de culori este diferită (de la galben șofran adânc la galben lămâie și trecere la verzui și măsliniu.) Determinarea nuanței de culoare ajută medicul să suspecteze patologia.
Pentru a face subiectul mai ușor de înțeles, se obișnuiește să se împartă simptomele sau semnele în grupuri.
După mecanismul de acţiune dăunătoare icterul este împărțit în:
- suprahepatic;
- hepatic;
- subhepatic.
Icterul prehepatic se manifestă atunci când bilirubina se formează în cantități mari și ficatul nu este capabil să o elimine. Cauza principală este distrugerea (hemoliza) globulelor roșii.
Bilirubina indirectă se acumulează în organism și cantitatea de stercobilinogen crește în fecale oh și urină. O creștere intensă a icterului este diagnosticată atunci când este combinată Cu boli cronice ficat:
- anemie hemolitică;
- infarct pulmonar și hematoame uriașe.
Cauza anemiei hemolitice este distrugerea (hemoliza) globulelor roșii. Tipuri de anemie:
Icterul hepatic se formează ca o tulburare a captării, legării sau excreției bilirubinei sau o combinație de motive. Caracteristic: o creștere semnificativă a nivelului bilirubina directă iar într-o măsură mai mică bilirubina indirectă.
Caracteristica speciala icter hepatic considerată a fi luminarea scaunului și apariția urinei întunecate.
- Problemele cu absorbția bilirubinei apar atunci când separarea plasmei sanguine de albumină și recombinarea cu proteinele citoplasmatice eșuează. Apare la administrarea anumitor medicamente, însoțită de o creștere a bilirubinei indirecte, mecanismul este restabilit după întreruperea medicamentului.
- Probleme cu legarea bilirubinei apar atunci când există o deficiență sau o absență completă a enzimei GTP (glucuronil transferaza):
- Cauze ereditare - sindromul Gilbert, icter ereditar.
- Cauze dobândite: ciroză hepatică, hepatită.
Sindromul Gilbert este o boală familială, ereditară, pigmentată. Debutul bolii este tipic la o vârstă fragedă. Pe fondul stărilor astenice, apar icter și greutate în partea dreaptă.
Aspectul hepatomegaliei moderate este tipic. Într-un test de sânge, creșterea bilirubinei se datorează indirect. Alți indicatori ai stării ficatului nu au fost modificați. Hemoleucograma completă este în limite normale.
Sindromul Crigler-Nayjar (icter congenital, ereditar). Sunt detectate niveluri ridicate de bilirubină indirectă și dezvoltarea acesteia este severă. Encefalopatia progresează în timp, adesea fatal:
- probleme cu excreția bilirubinei, nivelul bilirubinei directe crește în sânge. Bilirubina directă apare în urină;
- sindromul Duby-Johnson;
- sindromul rotorului;
- icter, recurent la femeile însărcinate;
- hepatită (alcoolică, virală etc.);
Sindromul Dubin-Johnson (icter constituțional, hepatoză pigmentară). În această afecțiune, eliminarea directă a bilirubinei din celulele hepatice prin canalele biliare și întoarcerea înapoi este perturbată, ducând la formarea icterului. La acest sindrom Melanina se acumulează în hepatocite. Apariția primelor plângeri se observă în copilărie sau la o vârstă fragedă.
 Icterul este constant și adesea cu mâncărimi ale pielii. Îngrijorat diaree frecventă, colici în abdomen, sensibilitate surdă în partea dreaptă, scăderea capacității de lucru, apetit lent. Vine cu crize. O creștere a nivelului de fosfatază alcalină și a fracției directe a bilirubinei este înregistrată în sânge, iar bilirubinuria este detectată în urină. Colecistografia nu detectează vezica biliară.
Icterul este constant și adesea cu mâncărimi ale pielii. Îngrijorat diaree frecventă, colici în abdomen, sensibilitate surdă în partea dreaptă, scăderea capacității de lucru, apetit lent. Vine cu crize. O creștere a nivelului de fosfatază alcalină și a fracției directe a bilirubinei este înregistrată în sânge, iar bilirubinuria este detectată în urină. Colecistografia nu detectează vezica biliară.
Sindromul rotor este hiperbilirubinemie idiopatică, hepatoză pigmentară ereditară. Se manifestă în copilărie. Niveluri scăzute de bilirubină directă sunt înregistrate în sânge. Icterul apare periodic și, mai des, este complet asimptomatic.
Îngrijorări legate de oboseală ușoară, slăbiciune nemotivată, tulburări dispeptice. Mărimea marginilor hepatice este normală, nu există durere, consistența și densitatea sunt normale. Cu colecistografie se identifică vezica biliară.
Hepatita alcoolică se referă la. Debut acut, de obicei, cu dominare a icterului, hepatomegalie moderată, febră, durere în partea dreaptă. La hepatită alcoolică apare intoxicație cronică, care în cele din urmă se termină cu encefalopatie toxică.
Determinat diagnostic: o creștere a VSH și a numărului de leucocite, o schimbare a formulei spre stânga, semne de anemie, creșterea bilirubinei, ALT, AST. Protrombina și albumina sunt reduse.
Hepatita virală, astăzi a fost confirmată participarea a 6 viruși la apariția hepatitei. Icterul este cel mai frecvent indicator al hepatitei. Au fost identificate însă și alte semne: dureri în tot corpul, febră, hepatomegalie și durere în partea dreaptă, slăbiciune, dureri de cap. Bilirubinemia și creșterea transaminazelor sunt diagnosticate în sânge; bilirubina și urobilina sunt prezente în urină.
Ciroza hepatică poate fi observată atunci când apare icter cu prezența ascitei, simptome de hipertensiune portală și manifestări ale pielii. Boală de lungă durată, scădere a albuminei din sânge, tulburări de coagulare în coagulogramă.
Icterul subhepatic se dezvoltă atunci când apare o obstrucție de-a lungul fluxului de bilă și se dezvoltă colestaza extrahepatică. Se înregistrează o creștere a nivelului de fosfatază alcalină (ALP) și a acizilor biliari cu aspect de mâncărime a pielii:
- colelitiaza;
- neoplasme;
- stricturi ale căilor biliare.
Boala biliară are caracteristici: afectează femeile care sunt predispuse la obezitate, cu părul clar și cu pielea deschisă.
 Dependența de alimente (grase, alimente prăjite) joacă un rol. Această boală este însoțită de icter cu deteriorare și obstrucție a lumenului căii biliare de către o piatră. Se dezvăluie pe sine dureri severeîn dreapta în ipocondru, vărsături care nu aduce alinare, slăbiciune, creșterea temperaturii.
Dependența de alimente (grase, alimente prăjite) joacă un rol. Această boală este însoțită de icter cu deteriorare și obstrucție a lumenului căii biliare de către o piatră. Se dezvăluie pe sine dureri severeîn dreapta în ipocondru, vărsături care nu aduce alinare, slăbiciune, creșterea temperaturii.
Cancerul căilor biliare și papilei lui Vater progresează lent. Cel mai adesea afectează populația masculină. Icter la început fără sindrom de durere. O masă este palpabilă la atingere pe partea dreaptă. Diagnosticul cu ultrasunete dezvăluie o tumoare. Mai târziu, apar semne de intoxicație cu cancer.
Cancerul capului pancreasului este o cauză frecventă a icterului obstructiv. Este reprezentat de un grup de celule imature, care, crescând, comprimă canalele și germinează organele vecine. Comprimarea căilor biliare blochează scurgerea bilei, vezica biliară se întinde excesiv și apare icterul.
Icterul progresează lent și este asociat cu creșterea dimensiunii tumorii. Prognosticul este nefavorabil, deoarece descoperi boala pe stadii avansate. Diagnosticul este clarificat folosind RMN, CT, ultrasunete.
Un grup de boli extrem de rare care se transmit din generație în generația următoare, colestaza se combină cu acumularea de bilirubină conjugată, manifestată prin icter și mâncărimi ale pielii.
DRIC (colestază intrahepatică recurentă benignă). Apare ca atacuri recurente de icter și mâncărimi ale pielii, slăbiciune moderată. Aminotransferazele (ALT, AST), fosfataza alcalina si bilirubina directa cresc in sange, iar bilirubinuria creste in urina. Primele simptome apar în copilărie și adolescență.
Durata atacurilor variază de la câteva săptămâni la câteva luni. Între atacuri există remisie completă clinică și de laborator.
PFIC (colestază intrahepatică familială progresivă). Condiţionat mutatie genetica proteine hepatice. Diagnosticat în copilărie. Initial duce la insuficienta hepatica severa si apoi la ciroza hepatica.
Semne de icter în unele boli infecțioase
- Hepatita virala: - A, - B, - C, - D, - E. Emotionat de virusi, care sunt determinati de studiu serologic sânge. În dezvoltarea icterului, se poate observa un model ciclic de simptome. Este important să clarificăm istoricul epidemiologic. Este tipic să aveți simptome în perioada pre-icterică. Teste de laborator: numere ALT ridicate.
- Infecția cu virusul Epstein Barr. Mononucleoza infectioasa, forma sa icterică. Manifestări tipice ale infecției, sindromul hepatolienal, ALT este ușor crescută.
- Febra galbenă și alte febre hemoragice.În primul rând, istoricul epidemiologic este important. La clarificarea acesteia, este posibil să se stabilească regiunea de sosire a victimei și să se clarifice pentru ce infecții regiunea este nefavorabilă. Apoi sunt indicate un test de sânge și clarificarea infecției. Simptome când febre hemoragice: creșterea temperaturii 39-40, icter, erupție hemoragică.
Puteți distinge o erupție hemoragică într-un mod simplu. Apăsați cu degetele pe pielea din jurul elementului; erupția hemoragică nu dispare.
- Infecția cu citomegalovirus. Poate apărea la nou-născuți, când infecția se transmite de la mamă la făt. Dobândită la adulți, este recunoscută ca hepatită cu icter, iar simptomele sale sunt asemănătoare mononucleozei. Cum apare suprainfectia la persoanele infectate cu HIV.
- Alte infecții virale, care sunt însoțite de icter:
- virusul Coxsackie;
- virusul ECHO;
- varicelă;
- pojar;
- rubeolă;
- virusul herpes simplex;
- parvovirus B 19;
- virusuri SEN, GBV-C, TTV.
- Pentru infecții fungice V mecanism patologic ficatul este implicat, se manifestă ca icter fără alte semne clinice semnificative simptome:
- criptococoză;
- histoplasmoza;
- blastomicoză;
- coccidioidomicoză;
- aspergiloza.
Infecții bacteriene:
- Tuberculoză. Cu tuberculoza intestinală, este diagnosticată hepatita cu icter. Mycobacterium tuberculosis intră în ficat prin sânge sau limfă și formează granuloame în el.
- Salmoneloza. Clinica caracteristică ajută la identificarea cauzei fundamentale. În primul rând este diareea apoasă, cu pierderi de apă și electroliți. Apoi icter, greață, vărsături frecvente, senzații dureroaseîntr-un stomac.
- Abcese hepatice se poate forma când infectie cu bacterii, localizare diferită. O creștere a temperaturii, ultrasunetele arată formațiuni în ficat, hemocultură pentru sterilitate identifică agentul patogen, iar un test de sânge clarifică prezența unui proces inflamator.
- Yersinioza.În forma comună de yersinioză, pe lângă febră, se asociază poliartrita, exantem, hepatită cu icter.
- Listerioza Are origine bacteriană. Cursul bolii afectează majoritatea organelor, inclusiv ficatul. Apariția hepatitei cu icter în variantele severe de listerioză. Simptome de durere în gât, limfadenopatie larg răspândită, febră, erupții cutanate eritematoase abundente pe corp.
Infecții cauzate de spirochete:
- Febră recidivă. Mare importanță este dat anamnezei epidemiologice. Este detectată hepatomegalie cu icter, semnele de intoxicație cresc.
- Sifilis. Cu sifilisul în a doua perioadă, se adaugă hepatită cu icter.
- Leptospiroza. O mare importanță se acordă anamnezei epidemiologice. Icterul se formează pe fondul creșterii temperaturii și, simultan cu afectarea rinichilor, apare o erupție hemoragică.
Infecții cauzate de protozoare:
- Amebiaza, este cauzată de un protozoar - ameba. Dominat la început semne intestinale(scaune apoase cu prezență de mucus și sânge, durere de-a lungul intestinelor), simptomele de intoxicație severă nu sunt tipice, temperatura poate crește la niveluri scăzute. Pe măsură ce progresează, apare hepatita amebiană, care este însoțită de icter, care nu este pronunțat.
- Toxoplasmoza apare cu icter la copiii infectați de la mamă in utero.
- leishmanioza. Manifestarea icterului cu hepatosplenomegalie, scăderea trombocitelor și anemie.
- Malarie. Reacție tipică la temperatură, istoric epidemiologic, icter cu hepatosplenomegalie, anemie.
Helmintiaza:
- Alveococoza.
- Echinococoza.
- Fascioliaza.
- Schistosomiaza.
- Toxocaroza.
- Clonorchiaza.
În cazul helmintiazelor, cursul este inițial asimptomatic. Ecografia dezvăluie vezicule cu o capsulă în ficat. Dimensiunea ficatului crește treptat, se formează fibroză și este posibilă colangita.
Având în vedere toate cele de mai sus, putem concluziona: icterul nu este o boală independentă, este doar un simptom și nu este nevoie de tratament pentru icter.
Nu medicul tratează boala, ci pacientul.
Este necesar să se identifice cauza și să o elimine; numai în acest caz, un astfel de simptom precum icterul poate fi eliminat.
Ciroza hepatică este stadiul final al majorității bolilor hepatice, terminând cu decesul pacientului. Boala se caracterizează prin moartea celulelor a acestui corpși înlocuirea lor ulterioară cu țesut hepatic, în urma căreia organul încetează să-și mai îndeplinească funcțiile și apare insuficiența hepatică, ducând la moarte.
Și, în mod firesc, ciroza hepatică își lasă amprenta asupra aspectului (piele, brațe, picioare, mucoase) și bunăstării pacientului.
Piele cu ciroză hepatică
Ciroza hepatică este aproape întotdeauna însoțită de leziuni cutanate, de obicei manifestate diverse erupții cutanate, care apare înaintea icterului și însoțită de mâncărimi dureroase ușoare sau paroxistice.O astfel de mâncărime se datorează în primul rând unui conținut crescut de acizi biliari în țesuturi și sânge, care este o consecință a leziunilor hepatice obstructive. Tratamentul mâncărimii în acest caz constă în urma unui regim alimentar bazat pe consumul de cantitate mare nesaturat acizi grași, precum și colestiramină.
Pe lângă o varietate de erupții cutanate, adesea asemănătoare cu urticaria, ciroza hepatică este însoțită de aspectul vene de păianjen. Asteriscurile sunt de obicei localizate în partea superioară a corpului și sunt formațiuni de vase de sânge dilatate.
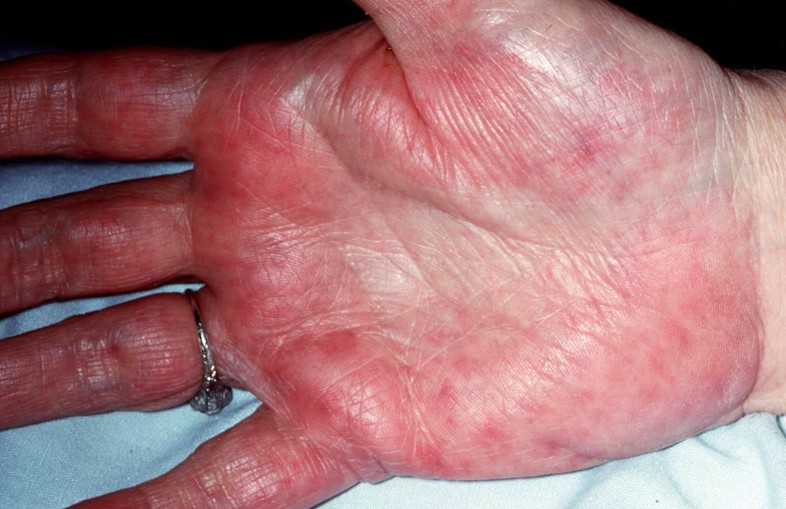
În ciroză merită o mențiune specială palmele hepatice (eritemul palmar), manifestată prin înroșirea simetrică a palmelor și tălpilor, precum și în unele cazuri a suprafețelor flexoare ale degetelor. Principala caracteristică a unor astfel de pete este că devin palide atunci când se aplică presiune și revin foarte repede la culoare după ce presiunea este îndepărtată.
Purpura în ciroza hepatică se manifestă prin multe mici pete hemoragice, care apar de obicei în zona picioarelor de pe tibie.
În caz de afectare a sistemului hepatobiliar pot apărea pete gri murdare, care ocupă suprafețe mari ale pielii.
Pe fondul secundar tulburări hormonale, însoțind și această boală, pot apărea dungi atrofice pe picioare (în zona coapselor), fese și abdomenul inferior.
În plus, în cazul bolilor hepatice, inclusiv ciroza, pot apărea vezicule, cicatrici superficiale și pigmentarea zonelor expuse ale pielii.
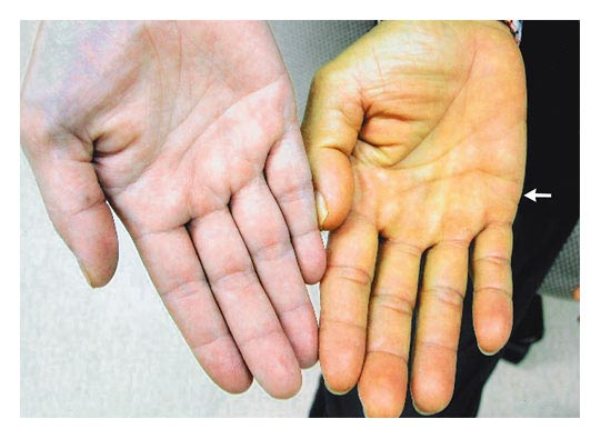
Icter în ciroza hepatică
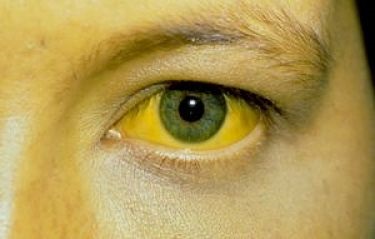
Icterul este una dintre principalele manifestări ale cirozei hepatice și este o afecțiune care are ca rezultat o decolorare icterică a pielii din cauza incapacității ficatului de a procesa eficient bilirubina.
Pe lângă piele, la pacienții cu ciroză hepatică, în cele mai multe cazuri, membranele mucoase ale ochilor devin galbene, iar urina se întunecă și ea.
Plăcile de unghii în ciroza hepatică
Schimbarea aspectului unghiilor este una dintre cele fundamentale. În primul rând, din cauza tulburărilor metabolice, a producției insuficiente de proteine și vitamine, unghiile devin mai subțiri, devin fragile și se sparg ușor. În plus, rata de creștere a unghiilor poate scădea, precum și apariția de pete albicioase sau dungi de diferite dimensiuni pe ele. Această afecțiune este cauzată de o întrerupere a maturării celulelor din plăcile unghiilor.
varietate această stare sunt unghii complet lăptoase. În acest caz, unghiile devin culoare alb lăptos, iar gaura unghiei devine invizibilă. Astfel de procese sunt asociate cu probleme cu producția de keratina, proteina care alcătuiește unghiile.
Un alt simptom al cirozei hepatice poate fi așa-numitele linii Mührcke - dungi albicioase pe unghie, paralele cu orificiul acesteia. Aceste linii se formează datorită scăderii nivelului de albumină produs de ficat.
Unghiile Terry sau jumătate de unghii pot indica, de asemenea, ciroză. În acest caz, placa unghiei pare să fie împărțită în două părți - cea inferioară, care are o culoare mai închisă, și cea superioară, care capătă o culoare lăptoasă din cauza prezenței edemului și a scăderii fluxului sanguin. În plus, unghia poate avea o dungă transversală de culoare roz sau maronie, de 0,3-0,5 mm lățime. Cu astfel de simptome, orificiul unghiei poate să nu se distingă.
În plus, ciroza hepatică poate fi însoțită de simptome de „ochelari de ceas” și „tobe”. Modificările în acest caz afectează plăcile de unghii - ele capătă o formă convexă și devin ca sticla de ceas. Apoi falangele terminale ale degetelor se îngroașă - aspectul lor devine similar cu tobe. La apăsarea pe baza celui afectat placa de unghiiîn acest caz, îi puteți simți mobilitatea, iar țesutul situat pe os va fi moale și spongios.
Motivele dezvoltării unor astfel de simptome sunt considerate a fi tulburări metabolice în bolile hepatice, care, la rândul lor, duc la lipsa de oxigențesuturile și, în consecință, dilatarea vaselor de sânge din falangele terminale și apariția anastomozelor care ajută la îmbunătățirea fluxului sanguin.
Același motiv explică creșterea țesutului conjunctiv dintre os și unghie.
Cititorul nostru obișnuit a recomandat metoda eficienta! Noua descoperire! Oamenii de știință de la Novosibirsk au descoperit cel mai bun remediu DIN CIROZA. 5 ani de cercetare!!! Auto-tratament acasă! După ce l-am revizuit cu atenție, am decis să-l oferim atenției dumneavoastră.
Cititorul nostru obișnuit a recomandat o metodă eficientă! Noua descoperire! Oamenii de știință de la Novosibirsk au identificat cel mai bun remediu pentru curățarea ficatului. 5 ani de cercetare!!! Auto-tratament la domiciliu! După ce l-am revizuit cu atenție, am decis să-l oferim atenției dumneavoastră.
Retentie de lichide in ciroza hepatica
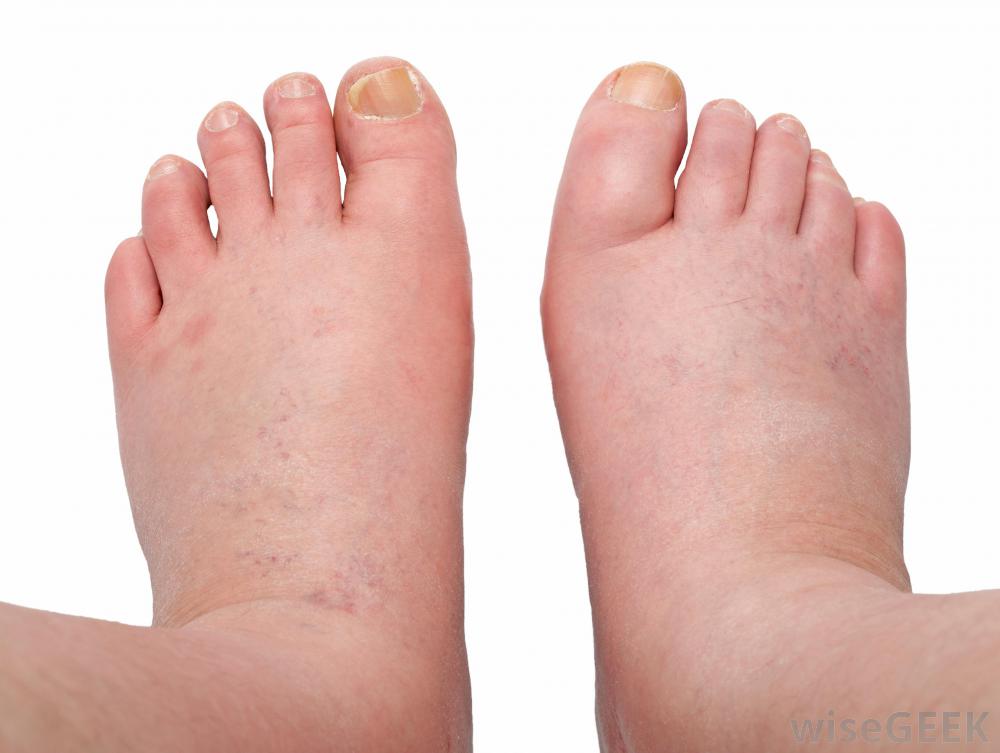
Ca urmare a disfuncționalităților ficatului, excesul de sare și lichid încep să se acumuleze în corpul unui pacient cu ciroză. Și, în mod natural, toate acestea duc la pacientul să dezvolte umflături. Inițial, umflarea țesuturilor devine vizibilă la nivelul picioarelor, apoi se deplasează în cavitatea abdominală. Mai mult, umflarea apare de obicei seara.
Ascita în ciroza hepatică
În ciuda faptului că în cavitatea abdominală persoana sanatoasa Există ceva lichid prezent; o afecțiune similară în ciroză poate fi fatală. explicat această situație faptul că, în acest caz, se dezvoltă de obicei ascita, însoțită de o acumulare mare de lichid în cavitatea abdominală.
Motivul pentru această afecțiune este că ficatul afectat nu este capabil să treacă prin el însuși cantitatea de lichid cu care ar putea face față înainte de dezvoltarea cirozei. În acest sens, o cantitate excesivă din fracțiunea lichidă a sângelui este „storsă” prin pereții venelor în țesuturile din jur și în cavitatea abdominală.
O afecțiune similară cu aceasta se poate dezvolta și din cauza funcțiilor insuficiente de sinteză a proteinelor. Din cauza lipsei de albumină, sângele își pierde capacitatea de a-și reține partea lichidă în vasele de sânge, drept urmare lichidul intră în cavitatea abdominală prin vene.
Retenția de lichide în organism poate apărea și din cauza creșterii conținutului de sodiu, cauzată de incapacitatea ficatului de a dezinfecta anumite substanțe.
Un alt motiv pentru care poate apărea ascita este insuficiența sistemului limfatic. Această situație se datorează faptului că aproximativ 70% din limfa este produsă de ficat, totuși boala afectează sistemul venos organ, în urma căruia sarcina asupra drenajului limfatic crește. Sistem limfaticîncetează să facă față funcțiilor sale, presiunea limfei crește, iar o parte din aceasta intră în cavitatea abdominală.
Atâta timp cât cantitatea de lichid care intră în cavitatea abdominală este nesemnificativă, organismul îi face față singur. Cu toate acestea, în unele cazuri, ascita poate provoca acumularea unei cantități uriașe de lichid - stomacul pacientului devine dimensiuni mari, starea lui de sănătate se înrăutățește, stagnarea prelungită a lichidului provoacă dezvoltarea procese inflamatorii. Un simptom cum ar fi un buric proeminent este adesea observat.
De asemenea, sarcina asupra rinichilor crește semnificativ. Urina își schimbă culoarea în tulbure. Există retenție urinară.
Limbă cu ciroză hepatică
Limba persoanelor care suferă de ciroză hepatică are o culoare roșie aprinsă. Mai mult, pe măsură ce starea pacientului se înrăutățește, culoarea se schimbă într-o nuanță violet. Limba devine uscată. Astfel de simptome pot indica o amenințare de insuficiență hepatică.
Anemie
Anemia însoțește destul de des boala hepatică, inclusiv ciroza. Ce este anemia?
Anemia este o afectiune manifestata prin scaderea nivelului hemoglobinei si hematocritului fata de valorile normale.
Care sunt riscurile unor astfel de procese?
Hemoglobina este o proteină care conține fier, care se găsește în roșu celule de sânge. Funcția principală a hemoglobinei este de a furniza țesuturi cu oxigen. Este destul de natural ca o scădere a nivelului de hemoglobină din sânge să ducă la lipsa de oxigen a țesuturilor.
Principalele semne de anemie la un pacient cu ciroză hepatică includ:
Semne de afectare a tractului gastrointestinal în ciroza hepatică
Este destul de natural ca ciroza hepatică să fie însoțită de un număr mare de simptome de la tract gastrointestinalȘi sistemul genito-urinar. Deci, cu această boală, urina se întunecă, iar fecalele devin luminoase. În acest caz, pot apărea atât constipația, cât și diareea, adesea alternând între ele.
Apoi, simptomele de mai sus sunt însoțite de o senzație de greutate în abdomen și eructații.
Tratamentul cirozei hepatice
Din păcate, nu este posibil. Chiar și cea mai radicală metodă de tratament, și anume transplantul de ficat, este plină de recidive în următorii câțiva ani. De aceea, tratamentul acestei boli astăzi are ca scop menținerea metabolismului, întârzierea dezvoltării modificări ireversibile, compensarea funcțiilor hepatice pierdute, eliminarea simptomelor bolii.
Pe baza acestui fapt, toate medicamentele utilizate în tratament sunt împărțite în:
- mijloace etiologice care vizează eliminarea cauzei bolii;
- medicamente simptomatice pentru eliminarea sau reducerea simptomelor bolii.
Primul grup de medicamente este prescris după examen complet pacient, inclusiv reactii biochimice, teste imunitare, histologie.
Al doilea grup de medicamente include toate medicamentele care vizează restabilirea funcției hepatice afectate. Tratamentul în acest caz se efectuează continuu atât acasă, cât și în spitale.
Ca parte a terapiei simptomatice, pot fi prescrise următoarele:
- medicamente antispastice care ajută la ameliorarea durerii, a stazei biliare, a constipației;
- agenți care acționează asupra eliminării bilirubinei și a metabolismului colesterolului, care pot ameliora icterul și mâncărimea pielii;
- antihistaminice pentru a reduce mâncărimea;
- complexe de vitamine și minerale care întăresc pereții vaselor de sânge;
- înseamnă că restabili metabolismul;
- Au fost încercate multe metode, dar nimic nu ajută...
- Și acum sunteți gata să profitați de orice oportunitate care vă va oferi bunăstarea mult așteptată!
Cine a spus că nu se poate vindeca CIROZA hepatică?
Există un tratament eficient pentru ficat. Urmăriți linkul și aflați ce recomandă medicii!
Articole similare
-
Când soțul este împotriva copilului, cum să rămâi însărcinată fără știrea lui?
Uneori poți rămâne însărcinată din cauza neglijenței. Pentru a preveni acest lucru, este important să știi cum poți concepe un copil accidental și ce mijloace poți folosi pentru a evita o sarcină nedorită. Tot în acest articol puteți găsi informații despre...
-
Ce pietre și amulete sunt potrivite pentru Taur în funcție de horoscop și data nașterii Talisman de elefant pentru Taur
Aprilie-Mai Taur (21.04 - 20.05) sunt măsurați, nu mofturoși și extrem de productivi! Încăpățânarea lor de invidiat îi poate înnebuni pe alții, dar știu exact ce fac și de ce au nevoie de el. Printre calitățile pozitive...
-
Restricții privind accesul la date în rolurile 1c
Toate setările pentru drepturile utilizatorului pe care le vom face în cadrul acestui articol se află în secțiunea 1C 8.3 „Administrare” - „Setări pentru utilizatori și drepturi”. Acest algoritm este similar în majoritatea configurațiilor pe...
-
1c lansează un client subțire în loc de unul gros
Platforme: 1C:Enterprise 8.3, 1C:Enterprise 8.2, 1C:Enterprise 8.1 Configurații: Toate configurațiile2012-11-16 21362 După cum știți, clienții nu vă permit să selectați o bază de date. Sunt lansate prin specificarea specială...
-
Evidența metodelor cunoscute de furt de electricitate Cum să găsiți cine fură electricitate
Creșterea tarifelor la energie este una dintre trăsăturile izbitoare ale adâncirii crizei economice. În contextul acestui fapt, furtul de energie electrică și problemele legate de detectarea acesteia devin de o importanță capitală.Metode de depistare a furtului...
-
Caracteristici de instalare a prize și întrerupătoare pe diferite suprafețe
Salutări tuturor cititorilor blogului nostru.Astăzi, dragi cititori, vreau să abordez subiectul cum să instalăm socluri. Această procedură este foarte des solicitată atunci când înlocuiți o priză veche cu una nouă în cazul unei defecțiuni, când...
