Choroby układu sercowo-naczyniowego. Wszystko o chorobach układu sercowo-naczyniowego
Choroby serca są jedną z najczęściej występujących chorób wśród dorosłej populacji, natomiast zawód i wiek pacjenta odgrywają w ostatnim czasie mniejszą niż dotychczas rolę. Aby zapobiec rozwojowi możliwych powikłań, takich jak zawał serca i nagłe zatrzymanie serca, należy słuchać swojego organizmu i monitorować objawy patologii serca.
Główne patologie, które mogą wpływać na mięsień sercowy, obejmują:
- Niedokrwienie serca, powstaje z powodu silnego głód tlenu kiedy tętnice wieńcowe po prostu nie są w stanie sprostać swojemu zadaniu. Zazwyczaj zaburzenia są wywoływane przez tworzenie się blaszek miażdżycowych na ścianach naczyń krwionośnych, które zwężają światło naczynia.

- Nadciśnienie i niedociśnienie tętnicze. Zaburzenia te mogą być wywołane wieloma przyczynami, począwszy od spożycia alkoholu po dystonię wegetatywno-naczyniową.
- Choroby mięśnia sercowego. Powstają również z różnych powodów, m.in. na skutek infekcji i niewystarczającego dopływu tlenu do mięśnia. W większości przypadków zapalenie mięśnia sercowego przebiega bezobjawowo i kończy się całkowitym wyzdrowieniem. Jeśli tam są objawy kliniczne rokowanie jest gorsze: powrót do zdrowia następuje tylko w połowie przypadków, u pozostałych rozwija się kardiomiopatia rozstrzeniowa. Zapalenie mięśnia sercowego jest niebezpieczne również ze względu na zaburzenia rytmu, które mogą prowadzić do nagłej śmierci.
- Choroby wsierdzia. W większości przypadków zapalenie wsierdzia nie jest chorobą niezależną, ale częściową manifestacją innych chorób. Podostry ma niezależne znaczenie bakteryjne zapalenie wsierdzia, najczęściej wywoływane przez paciorkowce. W tym przypadku stan zapalny jest zlokalizowany na wewnętrznej wyściółce mięśnia sercowego.
- Zapalenie osierdzia który charakteryzuje się procesem zapalnym błona surowicza kiery. W rezultacie dochodzi do nadmiernego gromadzenia się płynu w okolicy osierdzia, a także powstawania zwężeń włóknistych, co prowadzi do trudności w funkcjonowaniu narządu.

- Wady mięśnia sercowego. Powstają w wyniku nieprawidłowego działania zastawek, gdy serce nie może zatrzymać krwi i wykonuje odwrotny wyrzut. Wice może być typ wrodzony, jak i nabyte. Przyczynić się do tego może duża aktywność fizyczna, procesy zapalne i szereg innych powodów.
- Niewydolność serca. Jest to zespół, w którym serce nie jest w stanie zaspokoić potrzeb metabolicznych organizmu z powodu naruszenia funkcji pompowania lub robi to poprzez wzmożenie pracy komór.
Oprócz problemów z ciśnieniem krwi, nadwaga organizmu, alkoholizm i palenie, guz może również stać się czynnikiem rozwoju chorób serca. Onkologię można zlokalizować w dowolnej części mięśnia sercowego, co może spowodować rozwój kilku patologii jednocześnie.
Przyczyny chorób serca

Wymienione czynniki mogą stać się źródłem rozwoju chorób serca, możesz także zapoznać się z częstotliwością ich manifestacji.
| Ryzyko rozwoju | Częstotliwość występowania |
|---|---|
| Objawy reumatyczne wywołane wirusami i bakteriami | Często |
| Penetracja paciorkowców i gonokoków do organizmu | Często |
| Uszkodzenie organizmu przez zapalenie wątroby | Rzadko |
| Zmiany syfilityczne | Rzadko |
| Miażdżyca | Często |
| Palenie i alkohol | Często |
| Choroby onkologiczne | Rzadko |
| Długotrwała infekcja organizmu | Często |
| Ciągły stres i depresja | Często |
| Problemy trawienne | Rzadko |
| Duża ilość cholesterolu we krwi | Często |
| Używać duża ilość tłuste potrawy | Rzadko |
| Wrodzone problemy | Często |
| Otyłość | Często |
| Cukrzyca | Często |
| Niski aktywność fizyczna | Często |
| Wywiad rodzinny w kierunku chorób układu krążenia. | Często |
Uwaga! Rozwój może wywołać kilka czynników, co może znacznie skomplikować jego diagnozę i późniejsze leczenie.
Możesz podejrzewać, że masz problemy z sercem, jeśli masz następujące objawy:
- pojawienie się duszności i braku tlenu nawet przy niewielkim wysiłku fizycznym;
- ciągłe uczucie osłabienia i niskiej wytrzymałości;
- pojawienie się suchego kaszlu bez przyczyny w postaci chorób układu oddechowego;
- systematyczne przyspieszanie lub zwalnianie rytmu serca i oddechu;
- uczucie duszności i silnego ucisku w klatce piersiowej podczas wysiłku fizycznego, tak zwykle objawia się niedokrwienie;
- obecność tępego bólu w klatce piersiowej i wątrobie;
- obrzęk dolne kończyny, szczególnie wieczorem;
- nieświadome pragnienie podniesienia Górna część tułów w pozycja pozioma ułatwić proces oddychania;
- uporczywe problemy ze snem, w tym bezsenność;
- ból pleców, nawet w spoczynku.

Uwaga! Objawy nie zawsze występują w pełni i mogą początkowo objawiać się od czasu do czasu. Ale ze względu na pogorszenie stanu i dalszy rozwój chorób serca objawy mogą stać się trwałe.
Leczenie chorób serca
Podczas wstępnego badania lekarz zbiera wywiad, wysłuchuje wszystkich skarg, mierzy ciśnienie krwi, puls i zwraca uwagę na intensywność oddechu. Jeśli podczas osobistego badania pojawią się podejrzenia możliwe problemy z sercem pacjentowi przepisuje się badania. Konieczne jest wykonanie badań krwi i moczu. Wymagane jest wykonanie EKG i w razie potrzeby aktywność fizyczna. Odbywa się to za pomocą roweru treningowego. Wykonuje się także całodobowe monitorowanie, echokardiografię i radiografię klatki piersiowej. W przypadku problemów z naczyniami krwionośnymi i przewodnictwem tętniczym lekarz zaleci koronarografię.
Po przeprowadzeniu badania i postawieniu trafnej diagnozy należy bezwzględnie przestrzegać wszystkich zaleceń lekarza prowadzącego, przestrzegać diety i przyjmować odpowiednie leki.
Uwaga! Jeśli leczenie farmakologiczne nie prowadzi do pożądanego rezultatu lub występuje patologia, której nie można leczyć metody konserwatywne, pacjent może wymagać operacji. Na przykład, jeśli występuje wrodzona wada zastawki serca lub zaburzenie rytmu, którego nie można leczyć terapia lekowa wówczas zastawkę można wymienić na sztuczną, a wszczepiony rozrusznik serca będzie w stanie utrzymać prawidłowy rytm.
Leczenie farmakologiczne chorób serca
Antybiotyki
Są przepisywane w sytuacjach, gdy wirusy i infekcje spowodowały powikłania w sercu. Przebieg terapii w tym przypadku wynosi około 7-10 dni, w ciężkie przypadki Dopuszcza się wydłużenie czasu leczenia do dwóch tygodni. Przyjmowany jednocześnie z antybiotykami leki w celu zmniejszenia zatrucia i podrażnienia przewodu żołądkowego.
Leki na wysokie lub niskie ciśnienie krwi
Muszą szybko ustabilizować ciśnienie krwi, aby uniknąć powikłań, takich jak udar, zawał serca i zatrzymanie akcji serca. Stosowany przez długi czas w połączeniu z innymi lekami. Znakomity do tych celów Inhibitory ACE, beta-blokery, leki moczopędne i blokery kanału wapniowego.
Leki przeciwmiażdżycowe
Ich działanie ma na celu obniżenie poziomu cholesterolu we krwi, a także rozpuszczenie blaszek miażdżycowych. Może być używany przez długi czas i Krótki czas, wszystko zależy od aktualnego stanu pacjenta i jego reakcji na leczenie. Wskazane jest stosowanie tych leków w terapii skojarzonej, a także przestrzeganie diety o minimalnej zawartości tłuszczu.

Leki zmniejszające przekrwienie
W tym celu stosuje się diuretyki, lub po prostu diuretyki. Używaj leku wyłącznie zgodnie z jego przeznaczeniem określony czas. Dzieje się tak dzięki możliwości szybkiego wypłukiwania witamin i korzystnych kompleksów mineralnych z organizmu. Razem z lekami moczopędnymi warto przyjmować witaminy z grupy B, które znacząco wzmocnią mięsień sercowy.
Preparaty cynku, magnezu i żelaza
Należą do nich kompleksy witaminowe, które można przepisywać pacjentom jako kompleks terapeutyczny lub stosować w celach profilaktycznych. Kompleksy witaminowe należy przyjmować w kursach, aby nie powodować hiperwitaminizacji i hipermineralizacji narządów.
Uwaga! Wszystkie leki powinien przepisać kardiolog dopiero po otrzymaniu wszystkich badań i wyników badań. Tylko w ten sposób można przypisać maksimum dokładne dawki i zatrzymać chorobę.
Przykłady leczenia uzależnień
Enalapryl

Można go stosować w chorobie niedokrwiennej serca, dusznicy bolesnej i problemach z ciśnieniem krwi. W pierwszych tygodniach leczenia pacjentowi przepisuje się nie więcej niż 5 mg substancji, aby nie prowokować skutki uboczne i bradykardia. Stopniowo dawkę zwiększa się do 20 mg. Jeśli u pacjenta zdiagnozowano już pewien stopień niewydolności serca, przepisuje się mu 2,5 mg leku. Czas trwania terapii jest ściśle indywidualny.
Chlorotiazyd
Lek należy do klasy leków moczopędnych. W zależności od stanu pacjenta można mu przepisać od jednej do czterech tabletek. W tym przypadku czas trwania terapii jest całkowicie indywidualny. Jeżeli pacjentowi przepisano chlorotiazyd w leczeniu długotrwałym, należy go przyjmować nie częściej niż trzy razy w tygodniu, zachowując te same odstępy pomiędzy dawkami.
Linezolid

Lek należy do klasy antybiotyków i jest stosowany w procesach zapalnych w sercu - w chorobach wsierdzia i osierdzia. Aby stać się prawdziwym efekt terapeutyczny pacjent powinien przyjmować 0,6 g leku dwa razy dziennie. W takim przypadku leczenie trwa nie dłużej niż cztery tygodnie i nie krócej niż dwa. Linezolid można stosować w monoterapii lub w leczeniu skojarzonym.
Nadolol

Lek należy stosować, kiedy nadciśnienie tętnicze oraz przy problemach z przewodnictwem tętnic i naczyń krwionośnych. Początkowa dawka leku wynosi 40 mg substancja aktywna, na nadciśnienie tętnicze – 80 mg. Stopniowo ilość Nadololu wzrasta do 240 mg, a w przypadku nadciśnienia tętniczego do 180 mg. Czas trwania terapii może być długi i jest ustalany na podstawie stanu pacjenta.
Askorutin

Wyrób medyczny wzmacniający ściany naczyń krwionośnych i serca oraz poprawiający jego ukrwienie. Aby uzyskać rzeczywisty efekt terapeutyczny, pacjent powinien przyjmować kurację w ilości 1-2 tabletek trzy razy dziennie. Terapia Ascorutinem powinna trwać od 21 do 30 dni, po czym będzie wymagać jej przerwania lub przepisania innego leku. Produkt można przyjmować niezależnie od posiłków.
Cholestyd

Lek jest przepisywany w celu eliminacji blaszek miażdżycowych i obniżenia poziomu cholesterolu. Najpierw należy zażyć pięć gramów cholestydu, a po dwóch miesiącach podwoić dawkę. Należy to robić co dwa miesiące, aż ilość substancji czynnej osiągnie 30 g. Po tym kończy się stosowanie Cholestide. Czasami lekarz może zwiększać dawkę leku co miesiąc.
Leczenie chorób serca jest pracochłonnym procesem, który obejmuje dietę, leki i możliwą aktywność fizyczną. Ale temu stanowi łatwiej jest zapobiec, przestrzegając podstawowych środków zapobiegawczych. Rzucenie palenia, alkoholu, brania kompleksy witaminowe a zdrowe odżywianie to coś, co może pomóc Ci zachować zdrowie przez długie lata.
Wideo - Niebezpieczne objawy chorób serca
Przyczyny CVD są powszechne i znane każdemu, jednak nie każdy bierze pod uwagę znaczenie tych czynników.
Wiele osób spędza cały weekend na kanapie, oglądając programy telewizyjne, nie zapominając o odświeżeniu się wodą gazowaną i kanapkami.
Najgorsze, co może się przytrafić, to rozwój chorób układu sercowo-naczyniowego. Zajmują wiodącą pozycję wśród chorób pod względem liczby zgonów i zachorowalności.
Ze względu na zmieniony tryb życia ludzi choroba rozpowszechniła się dokładnie pod koniec XX – na początku XXI wieku.
Choroby układu krążenia
Dopiero po przestudiowaniu ogólnej charakterystyki możemy mówić o przyczynach chorób sercowo-naczyniowych. Wśród nich wyróżnia się 5 różnych grup:

Tętnice zwykle transportują krew dotleniony. Dlatego ich choroby prowadzą do braku tlenu w tkankach, w zaawansowanych przypadkach mogą rozwinąć się wrzody i gangrena. Żyły transportują krew bogatą w dwutlenek węgla z tkanek.
Często występuje zakrzepica żylna kończyn, prowadząca do drętwienia. Naczynia wieńcowe dostarczają krew do mięśnia sercowego. Jeśli nie zadziałają prawidłowo, może wystąpić dusznica bolesna.
Choroby serca mogą wiązać się z zaburzeniami jego mięśni, naczyń krwionośnych lub zastawek. Ponieważ życie człowieka zależy bezpośrednio od funkcjonowania serca, awarie w jego funkcjonowaniu mogą szybko doprowadzić do śmierci. Zawał serca to śmierć tkanki na skutek nieprawidłowego ukrwienia i braku tlenu.
 Ludzka potrzeba aktywność fizyczna wyjaśnione bardzo prosto. Ludzkie ciało powstały w wyniku stuleci ewolucji.
Ludzka potrzeba aktywność fizyczna wyjaśnione bardzo prosto. Ludzkie ciało powstały w wyniku stuleci ewolucji.
Starożytni ludzie dużo się przemieszczali. Potrzebowali tego, żeby przeżyć, więc układ krążenia opracowane zgodnie z tymi naciskami.
Poziom jej aktywności spadł tak szybko, że nie miała czasu się do tego przyzwyczaić.
 Serce jest narządem składającym się wyłącznie z tkanki mięśniowej. Każdy wie, że bez odpowiedniej aktywności fizycznej mięśnie ulegają wiotczeniu. Z powodu niedołężności już nie może na całego funkcjonować.
Serce jest narządem składającym się wyłącznie z tkanki mięśniowej. Każdy wie, że bez odpowiedniej aktywności fizycznej mięśnie ulegają wiotczeniu. Z powodu niedołężności już nie może na całego funkcjonować.
Naczynia krwionośne są również zależne od aktywności fizycznej. Przy niewystarczającej aktywności ich napięcie zmniejsza się, co może prowadzić do żylaków.
Krew też przepływa wolniej, na ściankach odkładają się blaszki utrudniające jej ruch, stąd miażdżyca.
Złe nawyki
Za główne przyczyny chorób układu sercowo-naczyniowego można uznać palenie tytoniu i alkohol. Te złe nawyki mają negatywny wpływ na cały organizm, ale są szczególnie niebezpieczne dla układu krążenia, gdyż działając na niego najszybciej mogą doprowadzić do śmierci. Wiedzą o tym wszyscy bez wyjątku, ale niewiele osób przywiązuje do tego należytą wagę.
Podczas palenia do organizmu ludzkiego dostają się trucizny, takie jak kwas cyjanowodorowy, tlenek węgla, nikotyna itp. Ich ilość w jednym wypalonym papierosie jest bardzo mała, ale wielu pali paczkę dziennie przez dziesięciolecia.
 W wyniku palenia światło naczyń krwionośnych zwęża się, co spowalnia przepływ krwi i prowadzi do zakłócenia ich funkcjonowania. Zmniejsza się ich elastyczność i wzrasta poziom cholesterolu we krwi.
W wyniku palenia światło naczyń krwionośnych zwęża się, co spowalnia przepływ krwi i prowadzi do zakłócenia ich funkcjonowania. Zmniejsza się ich elastyczność i wzrasta poziom cholesterolu we krwi.
Zwiększa się również ryzyko zakrzepów krwi spowodowanych związkiem elementy kształtowe krew (płytki krwi, erytrocyty, leukocyty) substancjami pochodzącymi z palenia.
Alkohol szybko wchłania się do krwi, pod jego wpływem naczynia najpierw sztucznie rozszerzają się, ciśnienie spada – a do tkanek nie dociera wystarczająca ilość tlenu. Następnie zwężają się gwałtownie z powodu takich częste zmiany traci się ich elastyczność.
Również alkohol etylowy, czyli etanol, będący częścią napojów alkoholowych, niszczy błonę czerwonych krwinek przenoszących na niej tlen, sklejają się i nie mogą już spełniać swoich funkcji.
Stres emocjonalny
Układ nerwowy kontroluje i współdziała ze wszystkimi innymi narządami i układami narządów w ludzkim ciele. Emocje często wpływają na układ krążenia.
 Na przykład osoba rumieni się ze wstydu lub wstydu, gdy krew napływa do twarzy, a naczynia krwionośne rozszerzają się. A w chwilach podniecenia i niepokoju bicie serca przyspiesza.
Na przykład osoba rumieni się ze wstydu lub wstydu, gdy krew napływa do twarzy, a naczynia krwionośne rozszerzają się. A w chwilach podniecenia i niepokoju bicie serca przyspiesza.
Istnieje opinia, że stres negatywnie wpływa na człowieka. Nie jest to do końca prawdą, taka reakcja jest konieczna, aby zachować życie.
 Inną rzeczą jest to, że po tym potrzebujesz emocjonalnego ukojenia, odpoczynku, który współczesnemu człowiekowi bardzo brakuje.
Inną rzeczą jest to, że po tym potrzebujesz emocjonalnego ukojenia, odpoczynku, który współczesnemu człowiekowi bardzo brakuje.
Tutaj ponownie warto wspomnieć o aktywności fizycznej, która jest najlepszym odpoczynkiem po doświadczeniu stresu.
W nowoczesny świat Proporcjonalnie do spadku stresu fizycznego, wzrasta stres emocjonalny. Media, Internet i codzienny stres prowadzą do zaburzeń układu nerwowego.
W rezultacie może wystąpić nadciśnienie i miażdżyca ze wszystkimi konsekwencjami.
Zakłócenie układu hormonalnego
Układ hormonalny oddziałuje na organizm ludzki za pomocą hormonów, które poprzez krwioobieg docierają do celu (pożądanego narządu). Jej zaburzenie nieuchronnie prowadzi do pojawienia się chorób serca i naczyń.
Wspomagają hormony żeńskie, estrogeny normalny poziom cholesterolu we krwi. Kiedy ich liczba spadnie poniżej normy, istnieje ryzyko rozwoju miażdżycy.
Zazwyczaj problem ten dotyka kobiety, które osiągnęły menopauzę.
 Kobiety przyjmujące leki hormonalne zapobieganie ciąży, są zagrożone ze względu na zwiększoną lepkość krwi. W związku z tym zwiększa się możliwość powstawania zakrzepów krwi.
Kobiety przyjmujące leki hormonalne zapobieganie ciąży, są zagrożone ze względu na zwiększoną lepkość krwi. W związku z tym zwiększa się możliwość powstawania zakrzepów krwi.
Adrenalina i norepinefryna wpływają na układ autonomiczny system nerwowy. Pierwszy hormon przyspiesza bicie serca i podnosi ciśnienie krwi. Powstaje w sytuacjach stresowych.
Drugi natomiast zmniejsza tętno i obniża ciśnienie krwi. Zakłócenie produkcji przynajmniej jednego z tych hormonów może prowadzić do poważnych problemów.
Jak nie jeść
Spożywanie „zakazanych” potraw w nadmiarowa ilość prowadzi do otyłości i zwiększonego poziomu cholesterolu. Te dwa czynniki można uznać za odrębne przyczyny chorób układu krążenia.
U osób z nadwagą serce pracuje wyjątkowo intensywnie, co prowadzi do jego stopniowego wyczerpania. Tłuszcz odkłada się nie tylko na bokach, ale także na ściankach naczyń krwionośnych, a nawet na sercu, utrudniając ich obkurczanie.
Z tego powodu wzrasta ciśnienie krwi - pojawia się nadciśnienie, żylaki itp.
 Zwiększona zawartość cholesterolu prowadzi do jego odkładania się na ściankach naczyń krwionośnych i zmniejszenia ich elastyczności, powstawania płytek.
Zwiększona zawartość cholesterolu prowadzi do jego odkładania się na ściankach naczyń krwionośnych i zmniejszenia ich elastyczności, powstawania płytek.
W rezultacie krew nie może normalnie przez nie przepływać, następuje brak tlenu w tkankach i zatrucie dwutlenkiem węgla i innymi substancjami, które normalnie są transportowane przez krew.
Z reguły osoby, których dieta jest mniej niż zdrowa, otrzymują mniej niezbędne witaminy i mikroelementy.
Mogą być bardzo ważne dla układu sercowo-naczyniowego.
Na przykład potas wzmacnia ściany naczyń krwionośnych, witamina C odżywia mięsień sercowy, a magnez normalizuje ciśnienie krwi.
Inne czynniki rozwoju chorób układu krążenia
Istnieje wiele innych przyczyn rozwoju chorób układu krążenia. Są mniej powszechne, ale nie mniej ważne.

 Choroby układu krążenia są bardzo niebezpieczne i mogą być spowodowane codziennymi nawykami.
Choroby układu krążenia są bardzo niebezpieczne i mogą być spowodowane codziennymi nawykami.
Palenie, alkohol, niezbilansowana dieta i brak aktywności fizycznej to główne przyczyny chorób naczyń i serca.
Jeśli chcesz przedłużyć życie i zachować zdrowie, zastanów się, co jest przyczyną chorób. Staraj się minimalizować wpływ tych czynników. Wszystko w twoich rękach.
Data publikacji artykułu: 03.02.2017
Data aktualizacji artykułu: 18.12.2018
Z tego artykułu dowiesz się: jakie są rodzaje chorób serca (wrodzone i nabyte). Ich przyczyny, objawy i metody leczenia (medyczne i chirurgiczne).
Choroby układu krążenia są jedną z głównych przyczyn zgonów. Rosyjskie statystyki pokazują, że około 55% wszystkich zmarłych obywateli cierpiało na choroby z tej grupy.
Dlatego znajomość objawów patologii serca jest ważna dla każdego, aby na czas zidentyfikować chorobę i natychmiast rozpocząć leczenie.
Równie ważne jest poddawanie się badaniom profilaktycznym u kardiologa przynajmniej raz na 2 lata, a od 60. roku życia – co roku.
Lista chorób serca jest obszerna, przedstawiono ją w treści. Dużo łatwiej je wyleczyć, jeśli zostaną wcześnie zdiagnozowane. Niektóre z nich są całkowicie uleczalne, inne nie, ale w każdym przypadku, jeśli rozpoczniesz terapię wczesna faza, możesz uniknąć dalszego rozwoju patologii, powikłań i zmniejszyć ryzyko śmierci.
Choroba niedokrwienna serca (CHD)
Jest to patologia, w której dopływ krwi do mięśnia sercowego jest niewystarczający. Przyczyna: miażdżyca lub zakrzepica tętnice wieńcowe.

Klasyfikacja IHD
O ostrym zespole wieńcowym warto porozmawiać osobno. Jej objawem jest długotrwały (ponad 15 minut) atak bólu w klatce piersiowej. Termin ten nie oznacza osobna choroba, ale stosuje się go, gdy nie można odróżnić zawału mięśnia sercowego od objawów na podstawie objawów i EKG. Pacjentowi zostaje postawiona wstępna diagnoza „ostra zespół wieńcowy„i natychmiast rozpocznij terapię trombolityczną, która jest potrzebna każdemu ostra forma IHD. Ostateczna diagnoza umieszcza się po badaniu krwi na obecność markerów zawału: troponiny sercowej T i troponiny sercowej 1. Jeśli ich poziom jest podwyższony, u pacjenta występuje martwica mięśnia sercowego.
Objawy IHD
Objawem dławicy piersiowej są ataki palącego, ściskającego bólu za mostkiem. Czasami ból promieniuje w lewą stronę, do różnych części ciała: łopatki, barku, ramienia, szyi, szczęki. Rzadziej ból jest zlokalizowany w nadbrzuszu, dlatego pacjenci mogą myśleć, że mają problemy z żołądkiem, a nie z sercem.
Na stabilna dławica piersiowa ataki są wywoływane przez aktywność fizyczną. W zależności od klasy czynnościowej dławicy piersiowej (zwanej dalej FC) ból może być spowodowany stresem o różnym natężeniu.
| 1 FC | Pacjent dobrze toleruje codzienne czynności, takie jak długie spacery, lekki jogging, wchodzenie po schodach itp. Napady bólu występują jedynie podczas wysiłku fizycznego o dużej intensywności: szybkiego biegania, wielokrotnego podnoszenia ciężarów, uprawiania sportu itp. |
|---|---|
| 2FC | Do ataku może dojść po przejściu ponad 0,5 km (7–8 minut bez przerwy) lub wejściu po schodach wyższych niż 2 piętra. |
| 3 FC | Aktywność fizyczna człowieka jest znacznie ograniczona: przejście 100–500 m lub wejście na drugie piętro może wywołać atak. |
| 4FC | Ataki wywołują nawet najmniejsza aktywność fizyczna: przejście mniej niż 100 m (np. poruszanie się po domu). |

Niestabilna dławica piersiowa różni się od stabilnej dławicy piersiowej tym, że ataki stają się częstsze, zaczynają pojawiać się w spoczynku i mogą trwać dłużej - 10-30 minut.
Kardioskleroza objawia się bólem w klatce piersiowej, dusznością, zmęczeniem, obrzękiem i zaburzeniami rytmu.
Według statystyk około 30% pacjentów umiera z powodu tej choroby serca w ciągu 24 godzin bez wizyty u lekarza. Dlatego dokładnie przestudiuj wszystkie objawy zawału serca, aby wezwać karetkę na czas.
Objawy zawału serca
| Formularz | Oznaki |
|---|---|
| Anginal – najbardziej typowy | Uciskający, piekący ból w klatce piersiowej, czasami promieniujący do lewego barku, ramienia, łopatki, lewa strona twarze. Ból trwa od 15 minut (czasami nawet jeden dzień). Nie usuwalny przez nitroglicerynę. Analgetyki tylko chwilowo je osłabiają. Inne objawy: duszność, zaburzenia rytmu. |
| Astmatyczny | Rozwija się atak astmy sercowej, spowodowany ostrą niewydolnością lewej komory. Główne objawy: uczucie uduszenia, brak powietrza, panika. Dodatkowo: sinica błon śluzowych i skóry, przyspieszone bicie serca. |
| Arytmiczny | Wysokie tętno, niskie ciśnienie krwi, zawroty głowy, możliwe omdlenia. |
| Brzuszny | Ból w górnej części brzucha promieniujący do łopatek, nudności, wymioty. Często nawet lekarze początkowo mylą to z chorobami przewodu pokarmowego. |
| Naczyniowo-mózgowy | Zawroty głowy lub omdlenia, wymioty, drętwienie ręki lub nogi. Obraz kliniczny takiego zawału serca jest podobny do udaru niedokrwiennego. |
| Bezobjawowy | Intensywność i czas trwania bólu są takie same jak w przypadku normalnego bólu. Może wystąpić niewielka duszność. Osobliwość ból - Tabletka nitrogliceryny nie pomaga. |

Leczenie choroby wieńcowej
| Stabilna dławica piersiowa | Łagodzenie ataku - Nitrogliceryna. Terapia długoterminowa: aspiryna, beta-blokery, statyny, inhibitory ACE. |
|---|---|
| Niestabilna dławica piersiowa | Opieka w nagłych przypadkach: wezwać pogotowie, jeśli wystąpi atak o większej intensywności niż zwykle, a także podać pacjentowi tabletkę aspiryny i tabletkę nitrogliceryny co 5 minut 3 razy. W szpitalu pacjent otrzyma antagonistów wapnia (werapamil, diltiazem) i aspirynę. To drugie trzeba będzie brać na bieżąco. |
| Zawał mięśnia sercowego | Intensywna opieka: natychmiastowe połączenie lekarzowi, 2 tabletki aspiryny, nitrogliceryny pod język (do 3 tabletek w odstępie 5 minut). Po przybyciu na miejsce lekarze natychmiast rozpoczną leczenie: wdychają tlen, podają roztwór morfiny, jeśli nitrogliceryna nie łagodzi bólu, oraz podają heparynę w celu rozrzedzenia krwi. Dalsze leczenie: uśmierzanie bólu za pomocą podanie dożylne Nitrogliceryna lub narkotyczne leki przeciwbólowe; zapobieganie dalszej martwicy tkanki mięśnia sercowego za pomocą leków trombolitycznych, azotanów i beta-blokerów; ciągłe zażywanie aspiryny. Krążenie krwi w sercu przywraca się za pomocą następujących operacji chirurgicznych: angioplastyki wieńcowej, stentowania. |
| Kardioskleroza | Pacjentowi przepisano azotany, glikozydy nasercowe, inhibitory ACE lub beta-blokery, aspirynę, leki moczopędne. |

Przewlekła niewydolność serca
Jest to stan serca, w którym nie jest on w stanie w pełni pompować krwi po całym organizmie. Powodem są choroby serca i naczyń (wady wrodzone lub nabyte, choroba niedokrwienna serca, stany zapalne, miażdżyca, nadciśnienie itp.).

W Rosji na CHF choruje ponad 5 milionów ludzi.
Etapy CHF i ich objawy:
- 1 – inicjał. Jest to łagodna niewydolność lewej komory, która nie prowadzi do zaburzeń hemodynamicznych (krążenia). Nie ma żadnych objawów.
- Etap 2A. Słabe krążenie w jednym z kręgów (zwykle w małym kółku), powiększenie lewej komory. Objawy: duszność i kołatanie serca przy niewielkim wysiłku fizycznym, sinica błon śluzowych, suchy kaszel, obrzęk nóg.
- Etap 2B. Hemodynamika jest upośledzona w obu kręgach. Komory serca ulegają przerostowi lub poszerzeniu. Objawy: duszność w spoczynku, ból w klatce piersiowej klatka piersiowa, niebieskie zabarwienie błon śluzowych i skóry, zaburzenia rytmu serca, kaszel, astma kardiologiczna, obrzęki kończyn, brzucha, powiększenie wątroby.
- Etap 3. Poważne naruszenia krążenie krwi Nieodwracalne zmiany w sercu, płucach, naczyniach krwionośnych, nerkach. Nasilają się wszystkie objawy charakterystyczne dla etapu 2B i pojawiają się objawy uszkodzenia narządy wewnętrzne. Leczenie nie jest już skuteczne.

Leczenie
Przede wszystkim konieczne jest leczenie choroby podstawowej.
Prowadzone jest również objawowe leczenie farmakologiczne. Pacjentowi przepisano:
- Inhibitory ACE, beta-blokery lub antagoniści aldosteronu – w celu obniżenia ciśnienia krwi i zapobiegania dalszemu postępowi chorób serca.
- Diuretyki - w celu wyeliminowania obrzęków.
- Glikozydy nasercowe – do leczenia arytmii i poprawy pracy mięśnia sercowego.
Wady zaworów
Istnieją dwa typowe typy patologii zastawek: zwężenie i niewydolność. W przypadku zwężenia światło zastawki ulega zwężeniu, co utrudnia pompowanie krwi. Przeciwnie, w przypadku niewydolności zastawka nie zamyka się całkowicie, co prowadzi do wypływu krwi w przeciwnym kierunku.

Częściej nabywa się takie wady zastawek serca. Pojawiają się na tle chorób przewlekłych (na przykład choroby niedokrwiennej serca), wcześniejszych stanów zapalnych lub zły obrazżycie.
Najbardziej podatne na choroby są zastawki aortalna i mitralna.
Objawy i leczenie najczęstszych chorób zastawek:
| Nazwa | Objawy | Leczenie |
|---|---|---|
| Zwężenie aorty | W początkowej fazie nie ma żadnych objawów, dlatego bardzo ważne jest regularne poddawanie się profilaktycznym badaniom serca. W ciężkim stadium pojawiają się ataki dusznicy bolesnej, omdlenia podczas wysiłku fizycznego, blada skóra i niskie skurczowe ciśnienie krwi. |
Leczenie farmakologiczne objawów (z powodu wad zastawek). Wymiana zaworu. |
| Niewydolność zastawki aortalnej | Zwiększona częstość akcji serca, duszność, astma sercowa (napady uduszenia), omdlenia, niskie rozkurczowe ciśnienie krwi. | |
| Zwężenie zastawki dwudzielnej | Duszność, powiększenie wątroby, obrzęk brzucha i kończyn, czasami chrypka głosu, rzadko (w 10% przypadków) ból serca. | |
| Awaria zastawka mitralna | Duszność, suchy kaszel, astma sercowa, obrzęk nóg, ból w prawym podżebrzu, ból serca. |
Wypadanie zastawki mitralnej

Inną częstą patologią jest. Występuje u 2,4% populacji. Jest to wada wrodzona polegająca na „zapadaniu się” płatków zastawki w lewym przedsionku. W 30% przypadków przebiega bezobjawowo. U pozostałych 70% pacjentów lekarze zauważają duszność, ból w okolicy serca, któremu towarzyszą nudności i uczucie „guz” w gardle, zaburzenia rytmu, zmęczenie, zawroty głowy i częsty wzrost temperatury do 37,2–37,4 .
Leczenie może nie być konieczne, jeśli choroba przebiega bezobjawowo. Jeśli wadzie towarzyszą zaburzenia rytmu lub ból serca, zaleca się leczenie objawowe. Jeśli zastawka ulegnie znacznej zmianie, możliwa jest korekta chirurgiczna. Ponieważ choroba postępuje z wiekiem, pacjenci muszą być badani przez kardiologa 1-2 razy w roku.
Anomalia Ebsteina

Anomalia Ebsteina polega na przemieszczeniu płatków zastawki trójdzielnej do prawej komory. Objawy: duszność, napadowy częstoskurcz, omdlenia, obrzęk żył szyi, powiększenie prawego przedsionka i górnej części prawej komory.
Leczenie dla bezobjawowy nie są przeprowadzane. Jeśli objawy są nasilone, wykonuje się korekcję chirurgiczną lub przeszczepienie zastawki.
Wrodzone wady serca
DO wady wrodzone struktury serca obejmują:
- Ubytek przegrody międzyprzedsionkowej to obecność połączenia między prawym i lewym przedsionkiem.
- Wada przegrody międzykomorowej– patologiczna komunikacja pomiędzy prawą i lewą komorą.
- Kompleks Eisenmengera jest wysoko położonym ubytkiem przegrody międzykomorowej, aorta jest przesunięta w prawo i łączy się jednocześnie z obiema komorami (dekstropozycja aorty).
- otwarty przewód tętniczy– połączenie aorty z tętnicą płucną, które normalnie występuje w embrionalnym stadium rozwoju, nie jest przerośnięte.
- Tetralogia Fallota to połączenie czterech wad: ubytku przegrody międzykomorowej, dekstropozycji aorty, zwężenia płuc i przerostu prawej komory.

Wrodzone wady serca – objawy i leczenie:
| Nazwa | Objawy | Leczenie |
|---|---|---|
| Ubytek przegrody międzyprzedsionkowej | Przy małej wadzie objawy zaczynają pojawiać się w średnim wieku: po 40 latach. Jest to duszność, osłabienie, zmęczenie. Z czasem u każdego rozwija się przewlekła niewydolność serca charakterystyczne objawy. Im większa wada, tym wcześniej zaczynają pojawiać się objawy. | Chirurgiczne zamknięcie wady. Nie zawsze się to zdarza. Wskazania: nieskuteczność leków leczenie CHF, zwlekaj rozwój fizyczny u dzieci i młodzieży, podwyższone ciśnienie krwi koło płucne, zastawka tętniczo-żylna. Przeciwwskazania: przeciek żylno-tętniczy, ciężka niewydolność lewej komory. |
| Ubytek przegrody międzykomorowej | Jeśli wada ma średnicę mniejszą niż 1 cm (lub mniejszą niż połowa średnicy ujścia aorty), podczas wysiłku fizycznego o umiarkowanej intensywności charakterystyczna jest jedynie duszność. Jeśli wada jest większa niż określona wielkość: duszność przy lekkim wysiłku lub w spoczynku, ból serca, kaszel. |
Chirurgiczne zamknięcie wady. |
| Kompleks Eisenmengera | Obraz kliniczny: niebieskawa skóra, duszność, krwioplucie, objawy CHF. | Leki: beta-blokery, antagoniści endoteliny. Operacja zamknięcia ubytku przegrody, korekcji odgałęzienia aorty i wymiany zastawki aortalnej jest możliwa, ale pacjenci często umierają w trakcie zabiegu. Przeciętny czas trwaniaŻycie pacjenta wynosi 30 lat. |
| Tetralogia Fallota | Niebieskie zabarwienie błon śluzowych i skóry, opóźnienie wzrostu i rozwoju (zarówno fizycznego, jak i intelektualnego), drgawki, niskie ciśnienie krwi, objawy niewydolności serca. Średnia długość życia wynosi 12–15 lat. 50% pacjentów umiera przed ukończeniem 3. roku życia. |
Leczenie chirurgiczne jest wskazane u wszystkich pacjentów bez wyjątku. We wczesnym dzieciństwie wykonuje się operację mającą na celu utworzenie zespolenia tętnicy podobojczykowej z tętnicą płucną w celu poprawy krążenia krwi w płucach. W wieku 3–7 lat można to przeprowadzić radykalna operacja: jednoczesna korekta wszystkich 4 anomalii. |
| Przetrwały przewód tętniczy | Długi czas mija bez objawy kliniczne. Z biegiem czasu pojawiają się duszność i kołatanie serca, bladość lub niebieskie zabarwienie skóry oraz niskie rozkurczowe ciśnienie krwi. | Chirurgiczne zamknięcie wady. Wskazany dla wszystkich pacjentów, z wyjątkiem tych, którzy mają przeciek z prawej na lewą stronę. |
Choroby zapalne
Klasyfikacja:
- Zapalenie wsierdzia – wpływa na wewnętrzną wyściółkę serca, zastawki.
- Zapalenie mięśnia sercowego – błona mięśniowa.
- Zapalenie osierdzia - worek osierdziowy.

Mogą być spowodowane przez mikroorganizmy (bakterie, wirusy, grzyby), procesy autoimmunologiczne (na przykład reumatyzm) lub substancje toksyczne.
Zapalenie serca może być także powikłaniem innych chorób:
- gruźlica (zapalenie wsierdzia, zapalenie osierdzia);
- kiła (zapalenie wsierdzia);
- grypa, ból gardła (zapalenie mięśnia sercowego).
Zwróć na to uwagę i niezwłocznie skonsultuj się z lekarzem, jeśli podejrzewasz grypę lub ból gardła.
Objawy i leczenie zapalenia
| Nazwa | Objawy | Leczenie |
|---|---|---|
| Zapalenie wsierdzia | Wysoka temperatura (38,5–39,5), zwiększone pocenie się, szybko rozwijające się wady zastawek (wykrywane w badaniu echokardiograficznym), szmery w sercu, powiększenie wątroby i śledziony, zwiększona kruchość naczynia krwionośne (możesz zauważyć krwotoki pod paznokciami i w oczach), zgrubienie opuszków palców. | Terapia antybakteryjna przez 4–6 tygodni, przeszczep zastawki. |
| Zapalenie mięśnia sercowego | Może wystąpić na kilka sposobów: ataki bólu serca; objawy niewydolności serca; lub z dodatkowymi skurczami i nadkomorowymi zaburzeniami rytmu. Umieścić trafna diagnoza możliwe na podstawie badania krwi na obecność enzymów specyficznych dla serca, troponin i leukocytów. | Leżenie w łóżku, dieta (nr 10 z ograniczeniem soli), terapia przeciwbakteryjna i przeciwzapalna, leczenie objawowe niewydolności serca lub arytmii. |
| Zapalenie osierdzia | Ból w klatce piersiowej, duszność, kołatanie serca, osłabienie, kaszel bez plwociny, ciężkość w prawym podżebrzu. | Niesteroidowe leki przeciwzapalne, antybiotyki, w ciężkich przypadkach – częściowe lub całkowite wycięcie osierdzia (usunięcie części lub całości worka osierdziowego). |
Zaburzenia rytmu
Przyczyny: nerwice, otyłość, Nie odpowiednie odżywianie, osteochondroza szyjna, złe nawyki, zatrucie narkotykami, alkoholem lub narkotykami, choroba wieńcowa, kardiomiopatia, niewydolność serca, zespoły przedwczesnego pobudzenia komorowego. Te ostatnie to choroby serca, w których występuje przerwa między przedsionkami i komorami. dodatkowe ścieżki przewodzenie impulsu. O tych anomaliach przeczytacie w osobnej tabeli.
Charakterystyka zaburzeń rytmu:
| Nazwa | Opis |
|---|---|
| Tachykardia zatokowa | Szybkie bicie serca (90–180 na minutę) przy zachowaniu prawidłowego rytmu i prawidłowego wzorca propagacji impulsów w całym sercu. |
| Migotanie przedsionków (migotanie) | Niekontrolowane, nieregularne i częste (200–700 na minutę) skurcze przedsionków. |
| Trzepotanie przedsionków | Rytmiczne skurcze przedsionków z częstotliwością około 300 na minutę. |
| Migotanie komór | Chaotyczne, częste (200–300 na minutę) i niepełne skurcze komór. Brak całkowitego skurczu powoduje ostrą niewydolność krążenia i omdlenia. |
| Trzepotanie komór | Rytmiczne skurcze komór z częstotliwością 120–240 na minutę. |
| Napadowy częstoskurcz nadkomorowy (nadkomorowy). | Ataki rytmicznego, szybkiego bicia serca (100–250 na minutę) |
| Ekstrasystolia | Spontaniczne skurcze wytrącone z rytmu. |
| Zaburzenia przewodzenia (blok zatokowo-przedsionkowy, blok międzyprzedsionkowy, blok przedsionkowo-komorowy, blok odnogi pęczka Hisa) | Spowolnienie rytmu całego serca lub poszczególnych komór. |
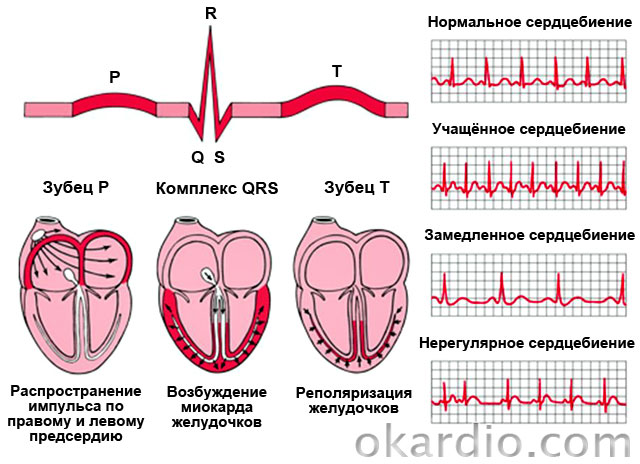
Zespoły przedwczesnego pobudzenia komór:
| Zespół WPW (zespół Wolfa-Parkinsona-White'a) | Zespół CLC (Clerc-Levy-Christesco) |
|---|---|
| Objawy: napadowe (napadowe) nadkomorowe lub częstoskurcz komorowy(u 67% pacjentów). Towarzyszy temu uczucie przyspieszonego bicia serca, zawroty głowy, a czasami omdlenia. | Objawy: tendencja do ataków częstoskurczu nadkomorowego. W ich trakcie pacjent odczuwa mocne bicie serca i może odczuwać zawroty głowy. |
| Przyczyna: obecność pęczka Kenta, nieprawidłowej ścieżki między przedsionkiem a komorą. | Przyczyna: obecność pęczka Jamesa pomiędzy przedsionkiem a połączeniem przedsionkowo-komorowym. |
| Obie choroby są wrodzone i dość rzadkie. | |
Leczenie zaburzeń rytmu
Polega na leczeniu choroby podstawowej, dostosowaniu diety i stylu życia. Również przepisane leki antyarytmiczne. Radykalnym leczeniem ciężkich arytmii jest instalacja kardiowertera-defibrylatora, który „ustawi” rytm serca i zapobiegnie migotaniu komór lub przedsionków. W przypadku zaburzeń przewodzenia możliwa jest elektryczna stymulacja serca.

Leczenie zespołów przedwczesnego pobudzenia komór może być objawowe (eliminacja napadów za pomocą leków) lub radykalne (ablacja za pomocą fal radiowych nieprawidłowej ścieżki przewodzenia).
Kardiomiopatie
Są to choroby mięśnia sercowego powodujące niewydolność serca, niezwiązane z procesami zapalnymi lub patologiami tętnic wieńcowych.
Najczęstsze są przerostowe i. Przerost charakteryzuje się wzrostem ścian lewej komory i przegrody międzykomorowej, poszerzeniem - wzrostem jamy lewej, a czasem prawej komory. Pierwszą diagnozuje się u 0,2% populacji. Występuje u sportowców i może powodować nagłą śmierć sercową. Ale w tym przypadku konieczne jest przeprowadzenie dokładnej diagnostyki różnicowej pomiędzy Kardiomiopatia przerostowa i niepatologiczne powiększenie serca u sportowców.

Choroby układu krążenia są obecnie bardzo częstym problemem wśród osób w każdym wieku. Należy zauważyć, że śmiertelność z powodu tych chorób wzrasta z roku na rok. Dużą rolę odgrywają w tym czynniki wpływające na dysfunkcję narządów.
Jakie kryteria służą do klasyfikacji takich patologii, jakie objawy im towarzyszą? Jak leczy się te choroby?
Czym oni są?
Wszystkie patologie układu sercowo-naczyniowego są pogrupowane w zależności od ich lokalizacji i charakteru ich przebiegu. Dlatego choroby dzielą się na następujące typy:
- Choroby serca (mięśnie i zastawki);
- Choroby naczynia krwionośne (tętnice i żyły obwodowe i inne);
- Ogólne patologie całego systemu.
Istnieje również klasyfikacja chorób układu krążenia ze względu na etiologię:
Ponadto te stany patologiczne mogą być wrodzone, dziedziczne lub nabyte.
Choroby naczyń i serca różnią się objawami i stopniem nasilenia.
Lista chorób mięśnia sercowego i zastawek serca:

Ponadto do chorób serca zalicza się zaburzenia rytmu: arytmię (tachykardia, bradykardia), blok serca.
Patologie naczyniowe obejmują:

Typowe choroby układu sercowo-naczyniowego, które wpływają na aktywność tych narządów jako całości, to:
- choroba hipertoniczna;
- udar mózgu;
- miażdżyca;
- kardioskleroza.
Powyższe choroby są bardzo zagrażające życiu i dlatego wymagają szybkiego leczenia. Aby uniknąć takich patologii, należy przestrzegać zasad zapobiegania chorobom serca i naczyń.
Wielu naszych czytelników aktywnie stosuje znaną metodę opartą na nasionach i soku amarantusa, odkrytą przez Elenę Malyshevą, w celu obniżenia poziomu CHOLESTEROLU w organizmie. Zalecamy zapoznanie się z tą techniką.
Ogólna charakterystyka i terapia
Typowymi objawami patologii sercowo-naczyniowych są:

Ważne jest, aby pamiętać, że leczenie chorób sercowo-naczyniowych odbywa się za pomocą zintegrowane podejście. Obejmuje recepcję leki, środki ludowe, zabiegi fizjoterapeutyczne, fizykoterapia.
Obowiązuje również ćwiczenia oddechowe. Naukowcy udowodnili, że łzawiący oddech leczy choroby układu krążenia.
Choroba niedokrwienna
Choroba ta zwykle występuje u ludzi podeszły wiek. Ta choroba jest również nazywana choroba wieńcowa ze względu na fakt, że mięsień sercowy jest dotknięty z powodu upośledzenia krążenia krwi w tętnicach wieńcowych. Często występuje bez żadnych objawów.
 Objawy podczas wysiłku fizycznego są takie same jak w przypadku dławicy piersiowej:
Objawy podczas wysiłku fizycznego są takie same jak w przypadku dławicy piersiowej:
- uczucie braku powietrza;
- ból w środku klatki piersiowej;
- szybki puls;
- zwiększone pocenie się.
Aby poprawić stan i zapobiec różnym powikłaniom, przepisuje się:

W ciężkich przypadkach jest to możliwe chirurgia– pomostowanie tętnic wieńcowych, stentowanie. Zalecana specjalna dieta, fizjoterapia, zabiegi fizjoterapeutyczne.
Angina pectoris
Popularnie nazywana dusznicą bolesną. Jest konsekwencją miażdżycy naczynia wieńcowe. W przypadku dławicy piersiowej ból pojawia się za mostkiem o charakterze ściskającym, promieniując do łopatki i kończyny górnej po lewej stronie. Ponadto podczas ataków pojawia się duszność i uczucie ciężkości w okolicy klatki piersiowej.
Informacje zwrotne od naszego czytelnika - Victorii Mirnovej
Nie jestem przyzwyczajona do ufania jakimkolwiek informacjom, ale postanowiłam sprawdzić i zamówić jedno opakowanie. Zmiany zauważyłam już po tygodniu: przestało mnie dokuczać serce, zaczęłam czuć się lepiej, miałam siłę i energię. Badania wykazały spadek CHOLESTEROLU do NORMALNEGO. Spróbuj też, a jeśli ktoś jest zainteresowany, poniżej link do artykułu.
Atak zostaje złagodzony za pomocą nitrogliceryny i jej analogów. Do leczenia stosuje się beta-blokery (Prinorm, Aten, Azectol, Hipres, Atenolol), diazotan izosorbitolu (Izolong, Ditrate, Sorbidine, Cardiket, Etidiniz).
Pacjentowi przepisano leki blokujące kanały wapniowe, a także leki poprawiające procesy metaboliczne w mięśniu sercowym.
Zapalenie mięśnia sercowego
W przypadku zapalenia mięśnia sercowego dochodzi do stanu zapalnego mięśnia sercowego. Jest to ułatwione infekcje bakteryjne, alergie, osłabiona odporność. Choroba ta charakteryzuje się intensywny ból V obszar klatki piersiowej, osłabienie, duszność, nieprawidłowy rytm serca, hipertermia. Przeprowadzone badania wskazują na zwiększoną wielkość narządu.
Jeśli zapalenie mięśnia sercowego jest zakaźne, stosuje się antybiotykoterapię. Inne leki przepisywane są przez specjalistę w zależności od ciężkości choroby.
Zawał mięśnia sercowego
Choroba charakteryzuje się śmiercią tkanki mięśniowej mięśnia sercowego. Stan ten jest szczególnie niebezpieczny dla życia ludzkiego.
 Głównymi objawami są ból w klatce piersiowej, bladość skóry, utrata przytomności, ciemnienie oczu. Ale jeśli po zażyciu nitrogliceryny ból podczas dławicy piersiowej ustąpi, to podczas zawału serca może ci to przeszkadzać nawet przez kilka godzin.
Głównymi objawami są ból w klatce piersiowej, bladość skóry, utrata przytomności, ciemnienie oczu. Ale jeśli po zażyciu nitrogliceryny ból podczas dławicy piersiowej ustąpi, to podczas zawału serca może ci to przeszkadzać nawet przez kilka godzin.
Jeśli występują oznaki patologii, zaleca się zapewnienie pacjentowi odpoczynku, w tym celu umieszcza się go na płaskiej powierzchni. Hospitalizacja pacjenta jest pilnie konieczna. Dlatego bezzwłocznie należy wezwać pogotowie. Zaleca się przyjmowanie Corvalolu (trzydzieści kropli).
Ryzyko fatalny wynik niebezpieczne w pierwszych godzinach stan patologiczny, więc pacjent zostaje przyjęty na intensywną terapię. Leczenie obejmuje stosowanie leków obniżających ciśnienie żylne, normalizujących czynność serca i łagodzących ból.
Zajęcia rehabilitacyjne trwają do sześciu miesięcy.
Choroba serca
Choroby serca – deformacje mięśnia sercowego i zastawek. Istnieją takie typy tej patologii:
- Wrodzony;
- Zakupione.

Wada serca Tetralogia Fallota
Wrodzone pojawiają się, ponieważ serce płodu nie jest prawidłowo uformowane w macicy. Zmiany nabyte są powikłaniem miażdżycy, reumatyzmu, kiły. Objawy choroby są zróżnicowane i zależą od lokalizacji wady:

Do wad serca zalicza się także następujące rodzaje patologii: zwężenie zastawki mitralnej, chorobę aorty, niedomykalność zastawki mitralnej, niewydolność zastawki trójdzielnej, zwężenie aorty.
W przypadku takich chorób zalecana jest terapia podtrzymująca. Jeden z skuteczne metody Leczenie ma charakter chirurgiczny – w przypadku zwężeń wykonuje się komisurotomię, w przypadku niewydolności zastawkowej – protetykę. W przypadku wad łączonych zastawka jest całkowicie wymieniana na sztuczną.
Tętniak
Tętniak jest chorobą ścian naczyń krwionośnych, gdy pewien ich obszar znacznie się rozszerza. Najczęściej dzieje się to w naczyniach mózgu, aorcie i naczyniach serca. Jeśli tętniak żył i tętnic serca pęknie, śmierć następuje natychmiast.

Objawy zależą od umiejscowienia poszerzenia naczynia – najczęstszym jest tętniak mózgu. Choroba przebiega przeważnie bezobjawowo. Ale kiedy dotknięty obszar dotrze duże rozmiary lub jest bliski pęknięcia, wówczas na taką patologię wskazuje silny ból głowy, który nie ustępuje w ciągu kilku dni. Dlatego ważne jest, aby skonsultować się z lekarzem na czas, aby uniknąć katastrofalnych konsekwencji.
Jedynym sposobem na całkowite pozbycie się tętniaka jest operacja.
Miażdżyca
Ten stan wpływa na tętnice znajdujące się w narządach. Cechą charakterystyczną tej choroby jest odkładanie się cholesterolu na ściankach naczyń krwionośnych, co prowadzi do zwężenia ich światła, a tym samym do zakłócenia dopływu krwi. Blaszki miażdżycowe mogą odrywać się od naczyń. Zjawisko to może być śmiertelne.
W leczeniu stosuje się statyny, które obniżają poziom cholesterolu, a także leki poprawiające krążenie krwi.
Choroba hipertoniczna
Ogólną cechą nadciśnienia tętniczego jest wzrost skurczowego i rozkurczowego ciśnienia krwi. Główne objawy:

Leczenie ma na celu obniżenie ciśnienia krwi i wyeliminowanie przyczyn tego procesu. Dlatego przepisywane są leki przeciwnadciśnieniowe, na przykład beta-blokery (Atenolol, Sotalol, Bisprololol).
Ponadto stosuje się leki moczopędne w celu usunięcia chloru i sodu (chlortalidon, indapamid, furosemid) oraz antagonistów potasu w celu zapobiegania zaburzeniom w naczyniach krwionośnych mózgu (amplodypina, nimodypina, werapamil).
Kiedy też nadciśnienie przepisać specjalną dietę.
Udar - stan poważny : poważna choroba w wyniku zaburzenia krążenia krwi w mózgu. Z powodu niedożywienia tkanka mózgowa zaczyna ulegać uszkodzeniu, a naczynia zatykają się lub pękają. W medycynie wyróżnia się następujące rodzaje udarów:
- Krwotoczny(pęknięcie naczynia);
- Niedokrwienne (zablokowanie).

Objawy udaru:
- ostry ból głowy;
- drgawki;
- letarg;
- senność;
- utrata przytomności;
- nudności i wymioty.
 W przypadku zaobserwowania takich objawów pacjent wymaga pilnej hospitalizacji. Aby udzielić pierwszej pomocy, należy zapewnić mu pozycję leżącą, przepływ powietrza i zdjęcie odzieży.
W przypadku zaobserwowania takich objawów pacjent wymaga pilnej hospitalizacji. Aby udzielić pierwszej pomocy, należy zapewnić mu pozycję leżącą, przepływ powietrza i zdjęcie odzieży.
Leczenie zależy od rodzaju patologii. W leczeniu udaru krwotocznego stosuje się metody obniżające ciśnienie krwi i zatrzymujące krwawienie w mózgu lub czaszce. W stanach niedokrwiennych konieczne jest przywrócenie krążenia krwi w mózgu.
Ponadto przepisywane są leki stymulujące procesy metaboliczne. Ważną rolę odgrywa terapia tlenowa. Należy pamiętać, że rehabilitacja po udarze jest długim procesem.
Żylaki
Żylaki to choroba, której towarzyszy upośledzenie funkcjonowania przepływu krwi żylnej i zastawek naczyniowych. Najczęściej patologia rozprzestrzenia się na żyły kończyn dolnych.
 Objawy występujące w przypadku żylaków są następujące:
Objawy występujące w przypadku żylaków są następujące:
- obrzęk;
- zmiana odcienia skóra w pobliżu miejsca uszkodzenia;
- skurcze mięśni (szczególnie w nocy);
- zespół bólowy;
- uczucie ciężkości w kończynach.
Zalecane do noszenia w celu złagodzenia stanu wyroby pończosznicze uciskowe i ćwiczenia. Leczenie farmakologiczne obejmuje stosowanie venotonics, leków poprawiających żylny przepływ krwi, antykoagulanty. W ciężkich przypadkach stosuje się operację.
Choroby serca i naczyń krwionośnych wymagają szybkiego leczenia. Aby uniknąć powikłań, terapia musi być kompleksowa i systematyczna.
Aby zapobiec procesy patologiczne Konieczne jest prawidłowe odżywianie i fizjoterapia. Ćwiczenia oddechowe są pod tym względem skuteczne, ponieważ ustalono, że łkający oddech leczy choroby układu krążenia.
Choroby układu krążenia i predyspozycje dziedziczne
Wśród głównych przyczyn patologii chorób serca i naczyń jest czynnik dziedziczny. Do takich chorób należą:

Dziedziczne patologie stanowią duży procent listy chorób układu sercowo-naczyniowego.
Czy nadal uważasz, że CAŁKOWITE WYzdrowienie jest niemożliwe?
Od dawna cierpisz na ciągłe bóle głowy, migreny, dokuczliwą duszność przy najmniejszym wysiłku, a na dodatek wyraźne NADCIŚNIENIE? A teraz odpowiedz na pytanie: czy jesteś z tego zadowolony? Czy WSZYSTKIE TE OBJAWY można tolerować? Ile czasu już poświęciłeś nieskuteczne leczenie?
Czy wiesz, że wszystkie te objawy wskazują na ZWIĘKSZONY poziom CHOLESTEROLU w Twoim organizmie? Ale wszystko, co konieczne, to przywrócenie prawidłowego poziomu cholesterolu. Przecież bardziej poprawne jest leczenie nie objawów choroby, ale samej choroby! Czy sie zgadzasz?
Wszystkie patologie układu sercowo-naczyniowego należy leczyć po dokładnej diagnozie pod kierunkiem lekarza, stosując zarówno metody terapeutyczne, jak i chirurgiczne. Aby zorientować się w różnorodnych chorobach serca i naczyń krwionośnych, a także zrozumieć, kiedy konieczne jest natychmiastowe wezwanie karetki pogotowia i kiedy można obyć się bez wizyty u lokalnego lekarza, warto poznać główne objawy choroby te patologie.
Lista chorób serca i ich objawy
Choroby układu krążenia dzieli się na następujące kategorie:
Arytmia - zmiany w rytmicznym i sekwencyjnym skurczu przedsionków i komór;
Choroba niedokrwienna serca – zaburzenia ukrwienia i powstawanie blizn;
Zapalenie mięśnia sercowego, zapalenie osierdzia, zapalenie wsierdzia – choroby zapalne mięśnia sercowego;
Choroby serca – wrodzone i nabyte zmiany aparatu zastawki komorowej;
Niewydolność sercowo-naczyniowa to grupa chorób wynikająca z niewydolności serca w zakresie zapewnienia prawidłowego krążenia krwi.
Dystonia wegetatywno-naczyniowa jest naruszeniem napięcia naczyniowego.
Nadciśnienie to systematyczny wzrost ciśnienia krwi.
Wszystkie te choroby serca i naczyń krwionośnych mają różne przyczyny rozwoju, objawy, metody leczenia i rokowania dotyczące powrotu do zdrowia.
Niemiarowość
Zwykle serce rytmicznie i sekwencyjnie kurczy przedsionki i komory. Czynności te są ściśle związane z funkcjonowaniem układu przewodzącego, który kieruje impulsy do mięśnia sercowego.
Przyczyny arytmii:
Zmiany strukturalne w systemie przewodzącym;
Zaburzenia metabolizmu elektrolitów;
Zmiany autonomiczne w ośrodkowym układzie nerwowym;
Choroby endokrynologiczne;
Skutki uboczne leków;
Powikłania spowodowane chorobą niedokrwienną.
Rozpoznanie arytmii przeprowadza się za pomocą kardiogramu, leczenie tej patologii jest dość złożone i przeprowadza się z uwzględnieniem indywidualnych cech organizmu.
Rodzaje arytmii:
Asystolia komorowa - objawiająca się migotaniem i trzepotaniem komór, występuje jako powikłanie choroby serca, na skutek porażenia prądem, przedawkowania glikozydów, adrenaliny, hindyny (w leczeniu malarii).
Rokowanie – możliwa jest nagła śmierć kliniczna w wyniku ustania lub gwałtownego spadku rzutu serca. Aby złagodzić zatrzymanie krążenia krwi, należy natychmiast rozpocząć resuscytację, stosując zewnętrzny masaż serca i sztuczne oddychanie. Konieczne jest wezwanie zespołu pogotowia kardiologicznego.
Migotanie przedsionków - objawia się migotaniem i trzepotaniem przedsionków (250-300 na minutę), chaotycznym i nieregularnym skurczem komór. Występuje jako objaw choroba mitralna choroby serca, tyreotoksykoza, miażdżyca, zawał mięśnia sercowego, w wyniku przedawkowania glikozydów, zatrucie alkoholem.
Pacjent może nie odczuwać arytmii, myląc ją z przyspieszonym biciem serca. Rokowanie jest takie, że wystąpi choroba zakrzepowo-zatorowa.
Napadowy częstoskurcz - objawia się nagłym początkiem i nagle kończącym się atakiem kołatania serca, częstością akcji serca - 160-220 uderzeń na minutę. Dodatkowo odczuwa się obfite pocenie się, wzmożoną motorykę jelit, lekką hipertermię i przyspieszoną motorykę jelit.
Jeżeli napad trwa kilka dni, objawom tym towarzyszy dusznica bolesna, osłabienie, omdlenia i zaostrzająca się niewydolność serca. Pomóc z tachykardia napadowa– masaż okolicy tętnicy szyjnej, aktywacja nerwu błędnego naciskając na oczy i okolice splotu słonecznego, a także wstrzymując oddech i mocno obracając głowę. Jeśli te techniki okażą się nieskuteczne, oznacza to częstoskurcz komorowy lub zawał mięśnia sercowego i wymagana jest natychmiastowa pomoc lekarska.
Tachykardia zatokowa - objawiająca się częstotliwością rytm zatokowy ponad 90 uderzeń na minutę, występuje z gwałtownym spadkiem ciśnienia krwi, znacznym wzrostem temperatury, zapaleniem mięśnia sercowego, niedokrwistością, zapaleniem mięśnia sercowego. Pacjent odczuwa kołatanie serca.
Pomoc - wstrzymanie oddechu, masaż splotu słonecznego, okolic tętnic szyjnych, ucisk gałek ocznych.
Bradykardia zatokowa objawia się zmniejszeniem częstości akcji serca z rytmem zatokowym mniejszym niż 60 uderzeń na minutę. Występuje podczas zawału mięśnia sercowego, w konsekwencji niektórych chorób zakaźnych, skutki uboczne leki.
Pacjent odczuwa kołatanie serca, marznie mu kończyn, może zemdleć lub mieć atak dusznicy bolesnej.
Extrasystole - objawia się przedwczesnymi skurczami serca, które pacjent odczuwa jako słabnące serce lub zwiększone bicie. Następnie odruchowo pojawia się chęć wzięcia głębokiego oddechu.
Często występujące skurcze wymagają leczenia, gdyż prowadzą do migotania przedsionków i komór.
Blokady serca objawiają się spowolnieniem lub całkowitym ustaniem impulsu elektrycznego przez układ przewodzący serca. Tętno pacjenta zwalnia, mdleje, ponieważ mózg nie jest dostatecznie ukrwiony, pojawiają się drgawki i rozpoznaje się niewydolność serca. Rokowanie - przy blokadzie śródkomorowej (całkowitej poprzecznej) możliwa jest nagła śmierć.

W przypadku tej poważnej choroby serca, która polega na upośledzeniu dopływu krwi do mięśnia sercowego, dochodzi do zawału mięśnia sercowego, dławicy piersiowej i stwardnienia tętnic.
Zawał mięśnia sercowego – ostre zaburzenie dopływ krwi do mięśnia sercowego, co powoduje ogniskową martwicę obszarów mięśnia sercowego. Z powodu martwicy części mięśnia sercowego kurczliwość serca jest upośledzona. Zawał serca występuje z powodu zakrzepicy tętnic zaopatrujących serce w krew, zablokowania naczyń krwionośnych blaszkami miażdżycowymi.
Ostry okres zawału serca charakteryzuje się bardzo silnym bólem w klatce piersiowej, którego intensywność nie jest łagodzona przez nitroglicerynę. Dodatkowo odczuwany jest ból w dole brzucha, atak uduszenia, hipertermia, podwyższone ciśnienie krwi i szybki puls. Rokowanie – pacjent może umrzeć w wyniku wstrząsu kardiogennego lub niewydolności serca. Pomoc doraźna przed przyjazdem karetki polega na zażyciu leków przeciwbólowych i dużych dawek nitrogliceryny.
Angina pectoris („dławica piersiowa”) - objawia się nagłym bólem za mostkiem z powodu niewystarczający dopływ krwi mięsień sercowy. Główną przyczyną dławicy piersiowej jest miażdżyca tętnic wieńcowych. Ból podczas dławicy piersiowej ma charakter napadowy, ma wyraźne granice początku i zanikania i jest niemal natychmiast łagodzony przez nitroglicerynę. Czynnikiem wyzwalającym atak jest stres lub obciążenie fizyczne. Kompresyjny i uciskający ból powstaje za mostkiem, promieniuje do szyi, w żuchwa, V lewa ręka i łopatką, może wystąpić zgaga.
Dodatkowo odczuwa się wzrost ciśnienia krwi, pojawia się pot, a skóra staje się blada. W przypadku rozpoznania dławicy spoczynkowej objawom tym towarzyszy uduszenie i uczucie ostrego braku powietrza. Napad dusznicy bolesnej trwający dłużej niż 30 minut jest podejrzeniem zawału mięśnia sercowego. Pierwsza pomoc - dwukrotnie nitrogliceryna pod język z różnicą 2-3 minut, w połączeniu z zażyciem Corvalolu lub Validolu w celu stłumienia bólu głowy, następnie należy wezwać pogotowie kardiologiczne.
Kardioskleroza to uszkodzenie mięśnia sercowego i zastawek serca przez tkankę bliznowatą powstałą w wyniku miażdżycy, reumatyzmu i zapalenia mięśnia sercowego. Objawy to zaburzenia rytmu i przewodzenia. Rokowanie jest następujące: powstanie tętniaka, powstanie przewlekłej niewydolności serca i wady serca.
Zapalenie mięśnia sercowego, zapalenie osierdzia, zapalenie wsierdzia
Ta grupa chorób charakteryzuje się procesami zapalnymi w tkankach mięśnia sercowego wywołanymi przez mikroorganizmy chorobotwórcze. Ich negatywne skutki uzupełniają reakcje alergiczne i procesy autoimmunologiczne powstawanie przeciwciał przeciwko tkankom własnego organizmu.
Rodzaje choroby zapalne kiery:
Zakaźno-alergiczna postać zapalenia mięśnia sercowego - występuje później choroba zakaźna lub w jego trakcie. Objawy: ogólne złe samopoczucie, zaburzenia rytmu serca, ból serca, duszność, bóle stawów, niewielki wzrost temperatury. Po kilku dniach objawy zapalenia mięśnia sercowego nasilają się i nasilają. Rozwija się niewydolność serca: zasinienie skóry, obrzęk nóg i brzucha, ciężka duszność, powiększona wątroba.
Reumatyczne, autoimmunologiczne, popromienne zapalenie mięśnia sercowego - rozróżnij ostre i formy przewlekłe, objawiające się następującymi objawami zatrucia: zmęczeniem, hipertermią, wysypka na skórze, nudności i wymioty. Jeśli nie skonsultujesz się z lekarzem w odpowiednim czasie, deformacja palców pojawi się w postaci pałeczki, a także deformację paznokci w postaci wypukłych szkieł zegarkowych.
Zapalenie wsierdzia – zapalenie wsierdzia ( Powłoka wewnętrzna serce), zakrywający aparat zastawkowy.
Zapalenie osierdzia to zapalenie błony pokrywającej serce (worka osierdziowego).
Takie objawy wymagają natychmiastowej pomocy lekarskiej i odpoczynku w łóżku. Kardiolog przepisze leki przeciwzapalne (Ibuprofen, Diklofenak, Indometacyna), glikokortykosteroidy (Prednizolon), leki moczopędne i leki przeciwarytmiczne. Prognozy dotyczące rozwoju zapalenia serca to całkowite wyleczenie w przypadku szybkiego leczenia.

Choroby te obejmują uszkodzenia aparatu zastawkowego: zwężenie (niezdolność do całkowitego otwarcia zastawek), niewydolność (niezdolność do całkowitego zamknięcia zastawek), połączenie zwężenia i niewydolności ( wada kombinowana kiery). Jeśli wada serca nie jest wrodzona, powstaje na skutek reumatyzmu, miażdżycy, kiły, septycznego zapalenia wsierdzia lub urazu serca.
Rodzaje wad serca:
Uszkodzenie zastawki mitralnej (zwężenie i niedomykalność) – stwierdzone na podstawie osłuchania serca przez kardiologa, charakteryzuje się pojawieniem się u pacjentów jasnego rumieńca i jasnego odcienia ust. Dodatkowo diagnozuje się duszność, kołatanie serca, obrzęki kończyn i powiększenie wątroby.
Uszkodzenie zastawki aortalnej (zwężenie i niewydolność) - w 1. i 2. etapie wady nie ma żadnych skarg, w 3. etapie rozpoznaje się dusznicę bolesną, zawroty głowy i niewyraźne widzenie. Na etapie 4 nawet najmniejsze obciążenie prowadzi do zaburzeń krążenia mózgowego i sercowego: arytmii, duszności, astmy sercowej.
Niedomykalność zastawki aortalnej - w I i II etapie nie ma żadnych dolegliwości, w 3 etapie wady rozpoznaje się dusznicę bolesną, pulsację tętnic głowy, tętnicy szyjnej, aorty brzusznej, co jest widoczne gołym okiem. W czwartym etapie pojawia się wyraźna niewydolność serca i arytmia. W stadium 5 objawy choroby nasilają się jeszcze bardziej.
Wada zastawki trójdzielnej – można rozpoznać po pulsowaniu żył szyi i wątroby, jej powiększeniu, obrzęku rąk i nóg. Istnieje bezpośredni związek - im silniejsza pulsacja żył, tym wyraźniejsza jest niewydolność zastawek. Zwężenie zastawki nie powoduje wyraźnej pulsacji.
Niewydolność sercowo-naczyniowa
Ta ogólna nazwa odnosi się do chorób, które powodują, że serce nie jest w stanie normalnie pompować krwi. Niewydolność sercowo-naczyniowa może mieć charakter ostry lub przewlekły.
Rodzaje ostrej niewydolności serca:
Astma sercowa jest konsekwencją miażdżycy, nadciśnienia, zawału mięśnia sercowego i choroby aorty. Podstawą patologii jest zastój krwi w płucach, ponieważ lewa komora nie może zapewnić normalnego przepływu krwi w krążeniu płucnym.
W naczyniach płucnych krew gromadzi się, zatrzymuje, a jej płynna frakcja poci się do tkanki płucnej. W rezultacie ściany oskrzelików pogrubiają się, ich naczynia zwężają się, a powietrze gorzej wnika do płuc. Istotne objawy astmy sercowej: kaszel zwany „sercowym”, świszczący oddech, duszność, strach przed śmiercią, zasinienie ust i skóry. Szybkie bicie serca i podwyższone ciśnienie krwi dopełniają całościowy obraz.
Pierwsza pomoc polega na przyjęciu pacjenta w pozycji półsiedzącej, umieszczeniu pod językiem nitrogliceryny z korvalolem i zapewnieniu gorących kąpieli stóp. Przed przyjazdem karetki, aby ułatwić pracę serca, można założyć na uda gumowe opaski uciskowe na 15-20 minut, starając się ucisnąć je nie na tętnicach, ale na żyłach. Rokowanie – w przypadku braku efektu zabiegów resuscytacyjnych dochodzi do obrzęku płuc.
Obrzęk płuc - brak zapewnienia szybkiego leczenia niezbędną pomoc w astmie sercowej prowadzi to do tego, że płynna frakcja krwi poci się nie tylko do oskrzeli, ale także do pęcherzyków płucnych i gromadzi się w nich. Powietrze, które mimo to przedostaje się w małych ilościach do płuc przepełnionych cieczą, ubija tę ciecz w pęcherzykach płucnych w pianę. Objawy obrzęku płuc: bolesne uduszenie, różowa piana wydobywająca się z ust i nosa, bulgotanie oddechu, przyspieszone bicie serca. Podekscytowany pacjent boi się śmierci, ogarnia go przeziębienie, lepki pot. Wysokie ciśnienie krwi gwałtownie spada w miarę postępu sytuacji.
Należy szybko udzielić pierwszej pomocy – pacjenta ułożyć w pozycji półleżącej, podać mu gorącą wodę kąpiel stóp na nogi zakłada się opaski uciskowe, pod język umieszcza się 1-2 tabletki nitrogliceryny. 2-4 ml Lasixu lub Furosemidu podaje się dożylnie lub doustnie do organizmu. Pacjent potrzebuje świeżego powietrza, obcisłe ubranie jest maksymalnie rozjaśnione, a okna otwarte. Do czasu ustąpienia ataku obrzęku płuc transport takiego pacjenta do szpitala jest niemożliwy.
Niewydolność prawej komory - występuje podczas nieprawidłowego przetaczania krwi i jej substytutów, chorób płuc (astma, zapalenie płuc, odma opłucnowa), a także na skutek zatorowości płucnej. Występuje przeciążenie prawych części serca, pojawia się skurcz krążenia płucnego. Powstały zastój krwi osłabia funkcjonowanie prawej komory. Objawy: duszność, spadek ciśnienia krwi, zasinienie warg i skóry twarzy, silny obrzęk żył szyi.
Choroba zakrzepowo-zatorowa – powyższym objawom towarzyszy silny ból w klatce piersiowej, odkrztuszanie krwi po kaszlu. Występuje z powodu przedostania się skrzepu krwi do tętnicy płucnej. Rokowanie: Jeśli zakrzep krwi przedostanie się do dużej tętnicy, będzie to śmiertelne.
W tym stanie przed przybyciem karetki konieczne jest pilne leczenie skrzeplinowe i podanie leków trombolitycznych (Eufillin, Lasix, Strofantyna). Pacjent w tym czasie powinien znajdować się w pozycji półsiedzącej - półleżącej.
Zapaść - stan występujący przy ostrym rozszerzeniu naczyń krwionośnych i zmniejszeniu objętości krążącej krwi. Przyczyny zapaści: przedawkowanie nitrogliceryny, leki obniżające ciśnienie krwi, zatrucie, konsekwencje niektórych infekcji, dystonia wegetatywno-naczyniowa. Objawy: nagłe osłabienie i zawroty głowy, duszność, gwałtowny spadek ciśnienie krwi, opróżnianie żył, pragnienie i dreszcze. Skóra pacjenta staje się blada i zimna w dotyku, może wystąpić utrata przytomności.
Pomoc przed przyjazdem” opieka w nagłych wypadkach„- podnieś nogi nad głowę, aby ukrwić mózg, okryj ciało, podaj gorącą, mocną kawę do wypicia, aby przyspieszyć wzrost ciśnienia krwi.

Prawdziwa przyczyna nadciśnienia nie jest w pełni poznana. Jego wygląd jest prowokowany uraz psychiczny, otyłość, upodobanie do słonych potraw, predyspozycje dziedziczne.
Etapy nadciśnienia:
W pierwszym etapie ciśnienie wzrasta do 160-180 mmHg. Sztuka. przy 95-105 mm Hg. Sztuka. Wzrost ciśnienia krwi jest typowym skutkiem zmian klimatycznych, stresu fizycznego lub emocjonalnego, zmian pogodowych i włączania pikantnych potraw do diety. Dodatkowe objawy: bóle głowy, szumy uszne, bezsenność, zawroty głowy. Na tym etapie nie ma żadnych zmian w sercu ani zaburzeń czynności nerek.
W drugim etapie wskaźniki ciśnienia wzrastają do 200 do 115 mmHg. Sztuka. W spoczynku nie spada do normy, pozostaje lekko podwyższony. Pojawiają się zmiany w lewej komorze (przerost), zmniejszony przepływ krwi przez nerki i zmiany w naczyniach mózgu.
W trzecim etapie ciśnienie wzrasta do 280-300 mmHg. Sztuka. przy 120-130 mm Hg. Sztuka. W tym okresie udary, ataki dusznicy bolesnej, kryzys nadciśnieniowy, zawał mięśnia sercowego, obrzęk płuc, uszkodzenie siatkówki.
Jeśli w pierwszym etapie nadciśnienia wystarczy ponownie przemyśleć swój styl życia i dietę, aby ciśnienie krwi wróciło do normy, to drugi i trzeci etap wymagają leczenia farmaceutyki zgodnie z zaleceniami lekarza.
Diagnostyka chorób serca
Według statystyka medyczna Około 60% przedwczesnych zgonów jest spowodowanych chorobami układu krążenia. Test diagnostyczny stan mięśnia sercowego i jego funkcjonowanie pomogą zdiagnozować na czas prawidłowa diagnoza i rozpocząć leczenie.
Typowe metody diagnostyczne:
Elektrokardiogram (EKG) to zapis impulsów elektrycznych pochodzących z ciała pacjenta. Przeprowadza się go za pomocą elektrokardiografu rejestrującego impulsy. Tylko specjalista może ocenić wyniki EKG. Będzie w stanie wykryć arytmię, brak lub obniżone przewodnictwo, choroba niedokrwienna, zawał mięśnia sercowego.
USG serca to badanie informacyjne, które pozwala ocenić układ sercowo-naczyniowy jako całość, zidentyfikować oznaki miażdżycy, zobaczyć skrzepy krwi i ocenić przepływ krwi.
Echokardiogram – badanie wskazane u pacjentów po przebytym zawale serca. Pomaga wykryć wady serca, tętniaki aorty i komór, skrzepy krwi, procesy onkologiczne, ocenić charakterystykę przepływu krwi, grubość ścian mięśnia sercowego i osierdzia, ocenić czynność zastawek serca.
Rezonans magnetyczny – pomaga określić źródło szmerów w sercu, obszar martwicy mięśnia sercowego, dysfunkcję naczyń.
Scyntografię mięśnia sercowego wykonuje się za pomocą środek kontrastowy, który po wejściu do krwi pomaga ocenić charakterystykę przepływu krwi.
Monitoring serca według Holtera - monitorowanie codziennych zmian w funkcjonowaniu serca i naczyń krwionośnych za pomocą urządzenie przenośne, przyczepiony do paska obiektu. Rejestruje przyczynę zaburzeń rytmu serca i bólu w klatce piersiowej.
Możesz poddać się takim badaniom z własnej inicjatywy, ale tylko kardiolog może zinterpretować ich wyniki.
Zapobieganie chorobom serca

Główne czynniki wywołujące występowanie patologii serca:
Wysoki cholesterol;
Siedzący tryb życia;
Palenie i nadużywanie alkoholu;
Zwiększony poziom cukru we krwi;
Nadmiar ogniotrwałych tłuszczów zwierzęcych i soli w diecie;
Długotrwały stres psycho-emocjonalny;
Wysokie ciśnienie krwi;
Otyłość.
Aby wyeliminować ryzyko chorób serca i naczyń, sugerują kardiolodzy Życie codzienne postępuj zgodnie z prostymi zasadami:
Szanuj zasady zdrowe odżywianie, zmniejszyć ilość tłuszczu w diecie i zwiększyć ilość błonnika;
Rzuć palenie, nie nadużywaj alkoholu;
Ogranicz czas bez ruchu, częściej ćwicz na świeżym powietrzu;
Wyśpij się wystarczająco, unikaj stresu, traktuj trudne sytuacje z humorem;
Używaj minimalnej ilości soli;
Uzupełnij zapasy potasu i magnezu w organizmie, przyjmując kompleks mikroelementów;
Poznaj optymalne wartości poziomu cukru we krwi, ciśnienia krwi, wskaźnika masy ciała i dąż do takich wskaźników.
Jeśli istnieją przesłanki do rozwoju patologii serca i naczyń krwionośnych, należy je natychmiast leczyć, unikając wystąpienia powikłań.
Który lekarz leczy choroby serca?
Kiedy duszność, ból w klatce piersiowej, obrzęk i szybkie bicie serca W przypadku znacznego i częstego wzrostu ciśnienia krwi należy sprawdzić stan serca i naczyń krwionośnych. Do badania i możliwe leczenie należy zgłosić się do kardiologa. Lekarz ten leczy choroby układu krążenia i prowadzi późniejszą rehabilitację.
Jeśli konieczne jest cewnikowanie serca lub angioplastyka, może być wymagana pomoc. chirurg naczyniowy. Leczenie arytmii odbywa się pod okiem elektrofizjologa. Będzie mógł kompleksowo zbadać przyczyny zaburzeń rytmu serca, zainstalować defibrylator i wykonać ablację arytmii. Operacja włączona otwarte serce przeprowadzane przez wysokospecjalistycznego lekarza – kardiochirurga.
Jakie choroby serca powodują niepełnosprawność?

Podejście do przypisywania niepełnosprawności w przypadku patologii serca uległo ostatnio zmianie.
Teraz podaje się go w obecności zespołu objawów:
Znaczące, trwałe upośledzenie funkcjonowania narządów i układów wynikające z chorób serca i ich następstw.
Naruszenie zdolności do pracy, wykonywania czynności samoobsługowych i pozazawodowych (zdolność komunikowania się, uczenia się, poruszania się, poruszania się w przestrzeni);
Potrzeba środków ochrony socjalnej.
Aby przypisać niepełnosprawność, wymagana jest kombinacja tych objawów i znaczne ograniczenie zdolności do pracy. Raz na 1-2 lata przeprowadza się ponowne badanie, ponieważ stan zdrowia pacjentów z sercem może zmienić się na lepszy.
Zasadniczo o orzeczenie o niepełnosprawności mogą ubiegać się pacjenci cierpiący na następujące choroby:
Stan po zawale mięśnia sercowego;
Nadciśnienie tętnicze 3 stopnia z uszkodzeniem narządów;
Wady serca;
Ciężka niewydolność serca.
Czy EKG może nie wykazać choroby serca?
Tak powszechna metoda, jak elektrokardiogram, jest w stanie wykazać aktywność tkanki serca i przeprowadzić badanie jej rytmu.
EKG nie może określić w sposób informacyjny
Wady serca
Oceń przepływ krwi w jego zastawkach,
Określ nadmierną lub niewystarczającą aktywność mięśnia sercowego (objaw zawału mięśnia sercowego);
Ustal, czy w osierdziu (worku serca) gromadzi się płyn;
Znajdź oznaki miażdżycy w aorcie.
Czy można pić alkohol przy chorobie serca?
Nie, w przypadku patologii serca picie nawet małych dawek alkoholu prowadzi do następujących konsekwencji:
Zwiększone ciśnienie krwi;
Zmniejszone działanie leków łagodzących nadciśnienie;
Zwiększone ryzyko zawału serca u pacjentów z niedokrwieniem serca;
Zwiększone prawdopodobieństwo zapaści naczyniowej;
Przyspieszony rozwój miażdżycy ze względu na zdolność alkoholu do przeciwstawiania się wątrobie w wytwarzaniu korzystnych lipidów i utracie przydatne właściwości wewnętrzna powierzchnia naczyń jest odporna na przyleganie płytek;
Rozwój kardiomiopatii tłuszczowej („alkoholowej”), prowadzącej do zwyrodnienia mięśnia sercowego, ścieńczenia ścian komór serca i utraty elastyczności.
Zwracanie uwagi na swój stan zdrowia, terminowe badania i przestrzeganie zaleceń lekarza pomoże Ci tego uniknąć poważne patologie układu sercowo-naczyniowego i ich śmiertelnych powikłań. Aby uniknąć czynników ryzyka, należy przestrzegać zasad zdrowego trybu życia i zwracać uwagę na siebie i swoich bliskich.
Podobne artykuły
-
Kiedy mąż jest przeciwny dziecku, jak zajść w ciążę bez jego wiedzy?
Czasami możesz zajść w ciążę z powodu zaniedbania. Aby temu zapobiec, warto wiedzieć, jak przez przypadek począć dziecko i jakich środków można użyć, aby uniknąć niechcianej ciąży. W tym artykule znajdziesz także informacje na temat...
-
Jakie kamienie i amulety są odpowiednie dla Byka według horoskopu i daty urodzenia Talizman słonia dla Byka
Byk kwiecień-maj (21.04 - 20.05) jest mierzony, niewybredny i niezwykle produktywny! Ich godny pozazdroszczenia upór może doprowadzić innych do szaleństwa, ale oni dokładnie wiedzą, co robią i dlaczego tego potrzebują. Wśród pozytywnych cech...
-
Ograniczenia dostępu do danych w rolach 1c
Wszystkie ustawienia praw użytkownika, które dokonamy w ramach tego artykułu, znajdują się w sekcji 1C 8.3 „Administracja” - „Ustawienia użytkowników i praw”. Algorytm ten jest podobny w większości konfiguracji na...
-
1c uruchamia cienkiego klienta zamiast grubego
Platformy: 1C:Enterprise 8.3, 1C:Enterprise 8.2, 1C:Enterprise 8.1 Konfiguracje: Wszystkie konfiguracje2012-11-16 21362 Jak wiadomo, klienci nie pozwalają na wybór bazy danych. Uruchamia się je poprzez określenie specjalnego...
-
Oczywistość znanych sposobów kradzieży prądu Jak sprawdzić kto kradnie prąd
Rosnące taryfy na energię są jedną z uderzających cech pogłębiającego się kryzysu gospodarczego. W tym kontekście niezwykle istotne stają się kradzieże energii elektrycznej oraz kwestie związane z jej wykrywaniem.Metody wykrywania kradzieży...
-
Funkcje instalowania gniazd i przełączników na różnych powierzchniach
Witam wszystkich czytelników naszego bloga.Dziś, drodzy czytelnicy, chcę poruszyć temat montażu gniazd. Ta procedura jest bardzo często pożądana przy wymianie starego gniazdka na nowe w przypadku awarii, gdy...

