Wrodzona wada serca typu dwupłatkowej zastawki aortalnej: co to znaczy. Objawy i leczenie dwupłatkowej zastawki aortalnej, zalecenia lekarzy
Układ zastawek serca zapewnia ukierunkowane uwalnianie krwi z jednej komory do drugiej, do głównych naczyń. Prawidłowy rozkład przepływu i siła skurczów mięśnia sercowego zależą od synchronicznego otwierania i zamykania zastawek. Przez aortę wzbogaconą w tlen i składniki odżywcze krew dostaje się do krążenia ogólnego.
Niepowodzenie w pracy zastawka aorty prowadzi do niewydolności serca, której towarzyszy dysfunkcja narządów.
Wrodzona dwupłatkowa zastawka aortalna (synonim – dwupłatkowa zastawka aortalna) zgodnie z objawami klinicznymi nie jest schorzeniem nieszkodliwym, ale stwarza ryzyko powikłań.
Zmiany zapalne i miażdżycowe w zastawkach powodują zwężenie (stenozę) ujścia, różnym stopniu niewydolność. Rozwój echokardiologii umożliwił identyfikację patologii dzieciństwo określić wczesne wskazania do wymiany zastawki aortalnej.
Budowa anatomiczna
Zastawka znajduje się na granicy aorty i lewej komory. Jego główna funkcja- zapobieganie powrotowi przepływu krwi do komory, która podczas skurczu przeszła już do aorty.
Konstrukcja zaworu składa się z:
- pierścień włóknisty - silna formacja tkanki łącznej, która wyraźnie oddziela lewą komorę od początkowej części aorty;
- trzy zastawki półksiężycowate - stanowią kontynuację warstwy wsierdzia serca, składają się z tkanka łączna i wiązki włókien mięśniowych, rozkład kolagenu i elastyny pozwala im szczelnie się zamknąć, zablokować światło aorty i redystrybuować obciążenie na ściankach naczyń;
- zatoki Valsalvy - znajdują się za zatokami aorty, bezpośrednio za zastawkami półksiężycowatymi, od których zaczyna się łożysko prawej i lewej tętnicy wieńcowej.
Części zaworu są połączone ze sobą za pomocą zrostów (spoidłów)
Naruszenie struktury prowadzi do obrazu wady wrodzonej (CHD) lub natury nabytej. Wrodzoną wadę wykrywa się u dziecka w okresie noworodkowym na podstawie objawów i sposobu osłuchiwania.
Jak działa zastawka aortalna?
Strukturę trójdzielną zastawki aortalnej odróżnia się od dwupłatkowej zastawki mitralnej brakiem mięśnie brodawkowe i strun ścięgnistych. Dlatego otwiera się i zamyka tylko pod wpływem różnicy ciśnień w jamie lewej komory i aorty.
Podczas otwierania włókna elastyny z komory dociskają zastawki do ścian aorty, otwierając otwór dla przepływu krwi. Jednocześnie korzeń aorty (część początkowa) kurczy się i przyciąga je do siebie. Jeśli ciśnienie w jamie komory przekracza ciśnienie w aorcie, wówczas krew napływa do naczynia.
Zastawki zamykają się wirującymi prądami w okolicy zatok. Odsuwają zastawkę od ścian aorty w kierunku jej środka. Elastyczne klapy zamykają się szczelnie. Dźwięk zamykania słychać stetoskopem.
Wrodzone zmiany w zastawce aortalnej
Dokładne przyczyny wad wrodzonych są nadal nieznane. Częściej występuje jednocześnie z inną wadą wrodzoną - zastawka mitralna.
Najczęstsze wady rozwojowe:
- utworzenie dwóch zamiast trzech płatków (dwupłatkowa zastawka aortalna);
- jedno ze skrzydeł jest większe od pozostałych, rozciąga się i zwisa;
- jeden zawór jest mniejszy od pozostałych, słabo rozwinięty;
- dziury w drzwiach.
Niedomykalność zastawki aortalnej zajmuje drugie miejsce po wadach zastawki mitralnej. Zwykle w połączeniu ze zwężeniem światła aorty. Częściej spotykane u chłopców.
Nabyte wady
Przyczyny wad nabytych są poważne choroby przewlekłe dlatego częściej powstają w wieku dorosłym. Zainstalowany największe połączenie Z:
- reumatyzm;
- stany septyczne (zapalenie wsierdzia);
- przebyte zapalenie płuc;
- syfilis;
- miażdżyca.
Postać zmiany patologiczne różny:
- W przypadku zmian reumatycznych zastawki są przylutowane u podstawy i pomarszczone.
- Zapalenie wsierdzia deformuje zastawki, zaczynając od wolnej krawędzi. Tutaj powstają brodawki w wyniku proliferacji kolonii paciorkowców, gronkowców i chlamydii. Osadza się na nich fibryna, a ulotki łączą się ze sobą, tracąc zdolność do całkowitego zamknięcia.
- W przypadku miażdżycy zmiana odchodzi od ściany aorty, zastawki gęstnieją, rozwija się zwłóknienie i odkładają się sole wapnia.
- Zmiany syfilityczne rozprzestrzeniają się również na zastawki aorty, ale towarzyszy im śmierć włókien elastycznych i ekspansja pierścienia włóknistego. Zawory stają się gęste i nieaktywne.
Powody proces zapalny może być choroby autoimmunologiczne(toczeń rumieniowaty), urazy klatki piersiowej.
U osób starszych miażdżyca łuku aorty prowadzi do rozszerzenia korzenia, rozciągnięcia i stwardnienia zastawek.
Zmiany patologiczne w uszkodzeniach zastawek aortalnych
Skutkiem zmian wrodzonych i nabytych jest niedostateczne zamknięcie zastawek, co wyraża się w powrocie części krwi do jamy lewej komory podczas jej rozkurczu. Wgłębienie rozszerza się i wydłuża.
Wymuszone wzmożenie skurczów powoduje z czasem załamanie mechanizmów kompensacyjnych i przerost warstwy mięśniowej lewej komory. Następnie następuje poszerzenie lewego ujścia żylnego łączącego komorę z przedsionkiem. Przeciążenie z lewych odcinków przekazywane jest przez naczynia płucne do prawego serca.
Upośledzona zdolność płatków zastawki do szczelnego zamykania prowadzi do powstawania niewydolności i wypadania pod wpływem wstecznego przepływu krwi. Zwykle jednocześnie występuje zwężenie aorty. W obrazie klinicznym można mówić o przewadze jednego rodzaju wady. Oba zwiększają obciążenie lewej komory serca. Przy wyborze metody leczenia należy wziąć pod uwagę cechy kursu.
Miejsce zastawki dwupłatkowej wśród wad aorty
Częstość wykrywania dwupłatkowej zastawki aortalnej u dzieci sięga 20 przypadków na tysiąc noworodków. U dorosłych wynosi 2%. W przypadku większości osób wystarczą dwie zastawki, aby zapewnić prawidłowe krążenie krwi przez całe życie i nie wymagają leczenia.
Z drugiej strony, badając dzieci z wrodzoną wadą serca w postaci zwężenia aorty, aż u 85% rozpoznaje się wariant dwupłatkowej zastawki aortalnej. U dorosłych podobne zmiany stwierdza się w połowie przypadków.
Obszar „przepustowości” otworu aorty zależy od opcji zespolenia zastawki.
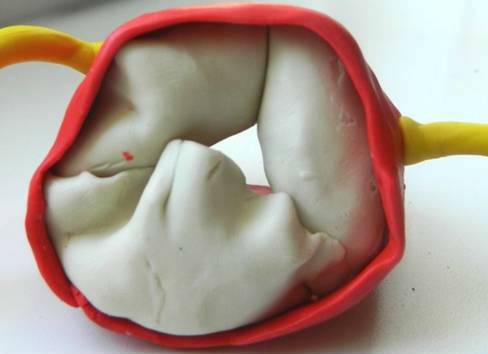
Zwykle jeden z dwóch zaworów jest większy od drugiego, a otwór ma asymetryczny wygląd przypominający „rybie usta”
Jeśli wrodzona patologia chorób serca jest „warstwowa” z przyczynami o charakterze zakaźnym, miażdżycą aorty, wówczas zastawki ulegają awarii szybciej niż zwykle i ulegają zwłóknieniu i zwapnieniu.
Jak objawia się niedomykalność zastawek?
Objawy niepełnego zamknięcia zastawki aortalnej zaczynają się pojawiać, jeśli wsteczny przepływ wyrzucanej krwi osiągnie 15–30% objętości jamy komorowej. Wcześniej ludzie czują się dobrze, a nawet uprawiają sport. Pacjenci skarżą się na:
- bicie serca;
- bóle głowy z zawrotami głowy;
- umiarkowana duszność;
- uczucie pulsowania naczyń krwionośnych w organizmie;
- ból dusznicowy w okolicy serca;
- tendencja do omdlenia.
W przypadku dekompensacji mechanizmów adaptacyjnych serca pojawia się:
- duszność;
- obrzęk kończyn;
- ciężkość w podżebrzu po prawej stronie (z powodu zastoju krwi w wątrobie).
Podczas badania lekarz zauważa:
- blada skóra (odruchowy skurcz małych naczyń włosowatych obwodowych);
- wyraźna pulsacja tętnice szyjne, język;
- zmiana średnicy źrenicy zgodnie z impulsem;
- u dzieci i młodzieży klatka piersiowa wystaje z powodu silne ciosy serca do nieskostniałego mostka i żeber.
Intensywne uderzenia lekarz wyczuwa podczas badania palpacyjnego okolicy serca. Osłuchiwanie ujawnia typowy szmer skurczowy.
Pomiar ciśnienie krwi pokazuje wzrost górnej liczby i spadek dolnej, na przykład 160/50 mmHg. Sztuka.
Rola zastawek w powstawaniu zwężenia aorty
Przy powtarzających się atakach reumatycznych zastawki aortalne kurczą się, a wolne krawędzie stają się tak zespawane, że zwężają wylot. Włóknisty pierścień ulega sklerozie, co dodatkowo zwiększa zwężenie.
Objawy zależą od stopnia zwężenia otworu. Za krytyczne zwężenie uważa się średnicę 10 mm2 lub mniejszą. W zależności od obszaru wolnego otworu aorty zwyczajowo rozróżnia się następujące formy:
- światło - ponad 1,5 cm 2;
- umiarkowany - od 1 do 1,5 cm2;
- poważny - mniej niż 1 cm 2.
Pacjenci skarżą się na:
- ból przypominający ataki dusznicy bolesnej jest spowodowany niedostatecznym dopływem krwi do tętnic wieńcowych;
- zawroty głowy i omdlenia z powodu niedotlenienia mózgu.
W przypadku dekompensacji pojawiają się objawy niewydolności serca.
Podczas badania lekarz zauważa:
- blada skóra;
- palpacja jest określana przez przesunięcie impulsu wierzchołkowego w lewo i w dół, „drżenie” u podstawy serca podczas wydechu, jak „mruczenie kota”;
- niedociśnienie;
- skłonność do bradykardii;
- typowe dźwięki osłuchowe.
Dane z ankiety
Na zdjęciu rentgenowskim (w tym fluorograficznym) wyraźnie widać poszerzenie łuku aorty oraz powiększoną lewą i prawą komorę.
EKG - pokazuje przesunięcie w lewo oś elektryczna możliwe są objawy przerostu mięśnia sercowego, dodatkowe skurcze.
Objawy fonokardiograficzne pozwalają na obiektywne badanie.
USG lub echokardiografia - wskazuje na powiększenie lewej komory, najdokładniej charakteryzuje patologię zastawek (zmiany w budowie, trzepotanie zastawek, szerokość resztkowego otworu).
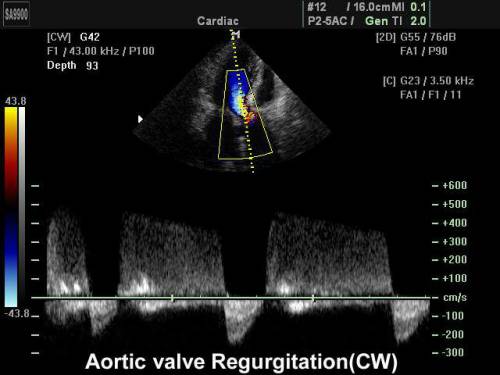
Najbardziej pouczająca jest dopplerografia
Metoda USG Doppler pozwala na:
- zobaczyć powrotny przepływ krwi;
- zdiagnozować stopień wypadnięcia zastawki (ugięcie wewnętrzne);
- ustalić zdolności kompensacyjne serca;
- określić wskazania do leczenia operacyjnego;
- ocenić nasilenie zwężenia poprzez naruszenie normalnego gradientu ciśnienia (od 3 do 8 mm Hg).
W diagnostyka funkcjonalna w przypadku zwężenia aorty za pomocą ultrasonografii dopplerowskiej zwyczajowo uwzględnia się następujące odchylenia gradientu (różnice ciśnienia w aorcie i lewej komorze):
- łagodne zwężenie - poniżej 20 mm Hg. Sztuka.;
- umiarkowany - od 20 do 40;
- ciężki - powyżej 40, zwykle 50 mm Hg. Sztuka.
Rozwojowi niewydolności serca towarzyszy zmniejszenie gradientu do 20.
Rodzaj echokardiografii, wersja przezprzełykowa, przeprowadza się poprzez wprowadzenie specjalnego czujnika z sondą przełykową bliżej serca. Umożliwia pomiar powierzchni pierścienia aortalnego.
Cewnikując komory serca i naczynia krwionośne, mierzy się ciśnienie w jamach (wzdłuż gradientu) i bada się charakterystykę przepływu krwi. Metodę tę stosuje się w wyspecjalizowanych ośrodkach w diagnostyce u osób po 50. roku życia, jeśli nie można zdecydować się inaczej na metodę interwencji chirurgicznej.
Wady wrodzone sugeruje się operować po 30. roku życia, wcześniej – tylko przy szybkiej dekompensacji
Leczenie bez operacji
Leczenie zwężenia ujścia i niewydolności zastawki aortalnej jest wymagane tylko w przypadku podejrzenia początku dekompensacji, wykrycia arytmii lub wykrycia ciężkiego uszkodzenia. Prawidłowe i terminowe stosowanie leków pozwala uniknąć operacji.
Stosowane są grupy leki farmakologiczne, zwiększając kurczliwość mięśnia sercowego, pozwalając zapobiegać arytmiom i objawom niewydolności. Obejmują one:
- antagoniści wapnia;
- leki moczopędne;
- β-blokery;
- leki rozszerzające naczynia wieńcowe.
Chirurgia
Operacja wymiany zastawki aortalnej na protezę jest konieczna u pacjentów, u których lewa komora nie jest już w stanie pompować krwi. Obecnie bardzo ważne poświęcony opracowaniu i wdrażaniu technik naprawy zastawki aortalnej. Dbanie o bezpieczeństwo własnej zastawki jest dla dziecka niezwykle ważne. Każdy rodzaj protezy jest niepożądany dla dzieci, ponieważ nie są one w stanie rosnąć i wymagają stosowania antykoagulantów.
Nabyte rodzaje wad operuje się po 55. roku życia, jednocześnie prowadząc terapię choroby podstawowej.
Wskazania do zabiegu określa główny zaburzenia funkcjonalne zidentyfikowane podczas badania.
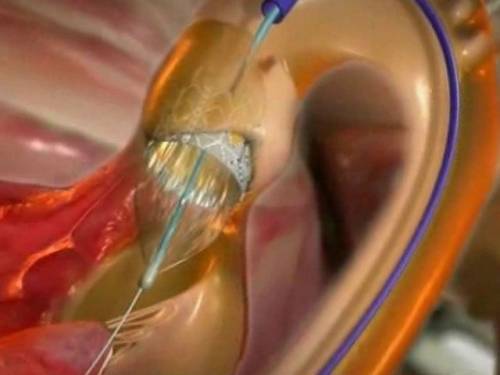
Takie podejście nie jest możliwe w przypadku znacznej deformacji zastawek lub zmienionych tkanek aorty
Rodzaje leczenia chirurgicznego:
- Kontrpulsacja balonowa - odnosi się do metod, które pozwalają obejść się bez otwierania skrzyni. Do zaworu przez tętnica udowa wnosi się zwinięty balon, następnie napełnia się go helem, co prostuje pomarszczone płaty i lepiej zamyka otwór. Metoda ta jest często stosowana w leczeniu dzieci i jest mniej traumatyczna.
- Wymiana zastawki aortalnej polega na obowiązkowej wymianie zastawki aortalnej pacjenta na sztuczną, wykonaną z metalu lub silikonu. Operacja jest dobrze tolerowana przez pacjentów. Po wymianie wskaźniki zdrowia znacznie się poprawiają. Bioprotezy od tętnica płucna, od zmarłej osoby lub zwierząt, nie jest często stosowany, głównie u pacjentów powyżej 60. roku życia. Poważną wadą jest konieczność otwierania klatki piersiowej i stosowania sztucznego krążenia.
- W przypadku zastawek dwupłatkowych opracowano chirurgię plastyczną tkanek z maksymalnym zachowaniem płatków.
Protetyka wewnątrznaczyniowa (endowasalna) to przyszłość kardiochirurgii. Realizowana jest w ośrodkach korzystających z najnowocześniejszych form pomocy. Nie ma praktycznie żadnych przeciwwskazań. Pod znieczulenie miejscowe Zapadniętą zastawkę wprowadza się do aorty za pomocą specjalnej sondy. Sonda otwiera się i instaluje zastawkę typu stentu. Nie jest wymagane bajpas krążeniowo-oddechowy.
Pacjenci z patologią zastawki aortalnej muszą być obserwowani przez kardiologa i raz w roku konsultować się z kardiochirurgiem. Ulec poprawie właściwe dawkowanie leki i oferta poprawna metoda leczenie może przeprowadzić wyłącznie lekarz specjalista.
Wrodzone wady serca to jeden z najczęściej omawianych tematów konferencje międzynarodowe oraz seminaria poświęcone problematyce kardiologicznej. I nie ma w tym nic dziwnego, bo upośledzenie funkcjonalne struktury serca są obecnie najczęstszą przyczyną zgonów wśród populacji różne kraje pokój. diagnozuje się u ludzi Różne wieki, mimo że powstają w okresie wewnątrzmacicznego rozwoju płodu. W strukturze takich wrodzonych anomalii prymat należy do patologii aparatu zastawkowego, a jedną z nich jest dwupłatkowa zastawka aortalna.
Z reguły większość przypadki kliniczne wrodzona patologia Zastawkę aortalną diagnozuje się w szpitalu położniczym już w pierwszej dobie po urodzeniu dziecka i powiadamia się o tym rodziców dziecka.
Noworodek z wadą zastawki aortalnej jest rejestrowany u kardiologa dziecięcego i pod stałą obserwacją w celu wykrycia ewentualnych zmian w zastawce aortalnej. stan funkcjonalny kiery.
Czasami dana osoba nie zdaje sobie sprawy, że przez wiele lat cierpi na patologię, taką jak dwupłatkowa zastawka aortalna. Wrodzona choroba serca może objawiać się już w dość dojrzałym wieku lub zostać odkryta przypadkowo podczas przejścia badanie profilaktyczne. Ogólnie, stan patologiczny uważane są za dość powszechną dolegliwość, którą obecnie wykrywa się u 20 na 1000 noworodków.
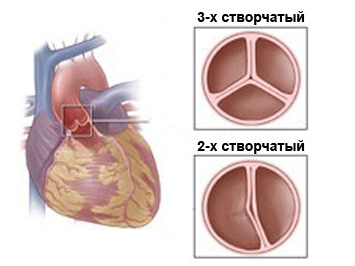
Prawidłowa zastawka aortalna ma trzy płatki, które zapewniają prawidłową pracę serca i zapobiegają cofaniu się krwi z niej duży statek do lewej komory. Dwupłatkowa zastawka aortalna to wada, w której zamiast trzech płatków zastawki człowiek ma tylko dwa. Jest to bardzo poważna anomalia w rozwoju serca, która w przyszłości może objawiać się całym zespołem bolesnych objawów, które znacznie komplikują normalne życie osoba.
Dwupłatkowa zastawka aortalna ma kilka odmian. Może powstać w wyniku całkowitego zespolenia prawego i lewego płatka wieńcowego, w wyniku czego zanika spoidło między nimi. Ten rodzaj wady, wraz z upływem czasu i wzrostem serca, prowadzi do zwężenia zastawki i zmniejszenia powierzchni otwarcia płatków. W innej sytuacji, gdy płatki nie są całkowicie zrośnięte i pozostaje między nimi spoidło, funkcja zamykania DAVC zostaje zakłócona i płatek niewieńcowy zaczyna zwisać, tworząc trwałą niewydolność zastawki z ciągłą cofaniem się krwi do jamy tętnicy wieńcowej. lewa komora.
Dlaczego występuje DAC?
Jak wiadomo, zastawka aortalna serca tworzy się w okresie od 6 do 8 tygodni wewnątrzmacicznego rozwoju płodu. W tym okresie na kruche struktury rozwijającego się małego serca może oddziaływać wiele szkodliwych czynników, które niekorzystnie wpływają na jego zdrowie. Przyczynami dwupłatkowej zastawki aortalnej mogą być:
- nieprawidłowości genetyczne płodu;
- choroby zakaźne matki w pierwszym trymestrze ciąży;
- używany przez kobietę wczesne stadia ciąża z lekami teratotoksycznymi;
- nadużywanie alkoholu;
- przewlekłe i ostre zatrucie u kobiety w ciąży (zatrucie domowe środki chemiczne, toksyczne chemikalia i tym podobne).
Jak objawia się choroba?
U dzieci ta wrodzona wada serca jest praktycznie nieobecna. objawy kliniczne, gdyż małe serce z nieprawidłowymi płatkami zastawki aortalnej dobrze radzi sobie z obciążającymi je obciążeniami.
dziecko w w rzadkich przypadkach podczas występów może skarżyć się na ból serca i kołatanie serca ćwiczenia fizyczne lub bieganie, które często pozostają niezauważone przez dorosłych.
Choroba daje o sobie znać w okresie aktywnego wzrostu organizmu dziecka, a także u osób starszego pokolenia, których funkcjonalne elementy konstrukcyjne serca z biegiem czasu ulegają zużyciu i nie są w stanie prawidłowo wykonywać swojej pracy.
Dwupłatkowa zastawka aortalna objawia się następującymi objawami patologicznymi:
- ból w okolicy serca pojawiający się po wysiłku fizycznym, wspinaniu się na podłogę lub uprawianiu sportu;
- duszność;
- tachykardia zatokowa, która rozwija się na tle stresu nerwowego lub fizycznego;
- systematycznie występujące zawroty głowy z rzadkimi omdleniami;
- intensywne pulsowanie naczyń głowy z migrenowymi bólami głowy;
- pogorszenie widzenia.
Podobne objawy występują na tle zaburzeń hemodynamicznych wywołanych niewystarczającym funkcjonowaniem nieprawidłowej zastawki aortalnej. Pierwsze objawy choroby pojawiają się w okresie dojrzewania lub po cierpieniu infekcje wirusowe. Często dwupłatkową zastawkę aortalną diagnozuje się po raz pierwszy u kobiet w ciąży, gdy krew ulega redystrybucji i zwiększa się jej objętość krążąca.
Nowoczesne podejście do leczenia BAV?
W prawie połowie zdiagnozowanych przypadków dwupłatkowa zastawka aortalna funkcjonuje prawidłowo przez całe życie człowieka. W innych przypadkach ulega zwapnieniu lub ulega lipidozie, zwłóknieniu i infekcji, co negatywnie wpływa na jego właściwości funkcjonalne i prowadzi do niewydolności zastawek. Przy takim rozwoju i wzroście objawy patologiczne Kardiochirurdzy zalecają chirurgiczne skorygowanie wady, aby uratować życie pacjenta.
Operacje oszczędzające zastawkę na zastawce aortalnej są dziś uważane za najbardziej akceptowalne, co pozwala na przywrócenie normalna długość, szerokość i powierzchnię zastawek, jednocześnie stabilizując pierścień włóknisty.
Podobne techniki chirurgiczne obejmują:
- annuloplastyka;
- chirurgia plastyczna prawego i lewego płatka wieńcowego z odtworzeniem spoidła;
- przedłużenie zaworów kawałkiem materiału;
- trójdzielność zastawki aortalnej;
- całkowita wymiana dotkniętych zaworów klapą z biomateriału;
- redukcja zatoki wieńcowej.
Niestety, nie we wszystkich przypadkach operacja oszczędzająca zastawkę aortalną jest możliwa. Czasami, ponieważ poważna szkoda narządu, po prostu nie da się ich wykonać, wówczas chirurdzy zalecają pacjentom autoplastykę Rossa – operację polegającą na zastąpieniu zmienionej zastawki jej zdrowym odpowiednikiem pobranym z tętnicy płucnej. W tym przypadku zastawkę płucną zastępuje się protezą biologiczną.
Jak długo może żyć osoba z dwupłatkową zastawką aortalną? Pacjenci z nieprawidłową zastawką aortalną często żyją długo i często pełne życie, nawet nie podejrzewając, że ma wadę wrodzoną. Ale częściej choroba nadal daje o sobie znać i w większości przypadków prowadzi do niewydolności zastawki aortalnej wraz z rozwojem zdekompensowanych postaci choroby. Rokowanie dla takich pacjentów jest następujące: osoby z patologiczną zastawką nie żyją długo (średnia długość życia takich pacjentów wynosi od 3 do 10 lat).
Dowiedziawszy się o diagnozie, rodzice dziecka zastanawiają się, czy dwupłatkowa zastawka aortalna i sport można pogodzić? Eksperci nie mają jednoznacznej odpowiedzi w tej kwestii. Wszystko zależy od Cechy indywidulane budowy ciała dziecka, ciężkości wady, obecności objawów niewydolności zastawek, a także rodzaju uprawianego sportu. Oczywiście takie dzieci nie zostaną mistrzami olimpijskimi, ale umiarkowaną aktywnością fizyczną, która nie narusza stan ogólny hemodynamika jest nadal dozwolona.
W większości przypadków choroba zaczyna objawiać się u osób w wieku dorosłym. Według statystyk patologię tę rozpoznaje się u około 2% populacji. Zastawka dwupłatkowa aorty zwykle funkcjonuje bez zmian hemodynamicznych i nie towarzyszą jej zaburzenia w funkcjonowaniu narządu. Jednak w niektórych przypadkach z powodu tej choroby rozwija się tętniak lub
Opis patologii
Przed rozważeniem obrazu klinicznego choroby wskazane jest zagłębienie się w anatomię. Zdrowa aorta składa się z trzech zastawek, które w sposób ciągły zapewniają przepływ krwi do narządu. Podczas rozwoju płodu w macicy, około ósmego tygodnia, rozpoczyna się tworzenie głównego mięśnia. Jednak pod wpływem pewne czynniki proces ten może zakończyć się niepowodzeniem. W rezultacie dwa z trzech zaworów ulegają stopieniu, co prowadzi do rozwoju wady. Ta patologia w praktyka lekarska odpowiada rozpoznaniu „dwupłatkowej zastawki aortalnej”.
Przyczyny tej choroby są różne, ale wszystkie są ze sobą powiązane rozwój wewnątrzmaciczny płód Tworzenie się układu sercowego rozpoczyna się po sześciu tygodniach i kończy w ósmym. Ten okres jest uważany za najbardziej niebezpieczny. Wszelkie czynniki negatywne mogą negatywnie wpływać na powstawanie różnych elementów narządu i jego naczyń. Dlatego lekarze zdecydowanie zalecają kobietom w ciąży w pierwszym trymestrze ciąży specjalna uwaga odnosi się do własne zdrowie, odmawiać złe nawyki, unikać stresujące sytuacje.
Jakie objawy wskazują na chorobę?
Zastawka dwupłatkowa aorty to dla wielu osób prawdziwe odkrycie. Mogą żyć przez dziesięciolecia, nie wiedząc o problemie, a mimo to czuć się całkowicie zdrowi. Rzeczywiście patologia zwykle objawia się u osób już w wieku dorosłym. Nieprawidłowa budowa zastawki daje o sobie znać z biegiem czasu. Stopniowo zużywa się z powodu nadmiernego obciążenia, co powoduje słabą funkcjonalność. Wtedy pojawiają się pierwsze oznaki choroby. Który?
Charakterystyczne objawy patologii obejmują:
- Tachykardia zatokowa, która objawia się szybkim biciem serca.
- Pogorszenie widzenia.
- Zmęczenie, osłabienie całego ciała.
- Silne pulsowanie w głowie. Intensywność ten objaw zwiększa się, gdy pacjent przyjmuje pozycję na plecach.
- Ciągłe omdlenia i zawroty głowy występujące po wysiłku fizycznym.
- Dyskomfort w okolicy serca niezwiązany z przeżyciami emocjonalnymi.
- Ciężka duszność, która początkowo pojawia się po wysiłku fizycznym, ale później towarzyszy pacjentowi w spokojnym stanie.
Wymienione objawy są typowe dla pacjentów w wieku dorosłym. Dlatego dwupłatkowa zastawka aortalna praktycznie nie objawia się u dzieci wczesna diagnoza naruszenie jest niemożliwe. 
Główne przyczyny nieprawidłowości serca
Lekarze jako pierwotną przyczynę tej wady wskazują narażenie. czynniki negatywne na ciele kobiety ciężarnej w okresie tworzenia się układów podstawowych narządy wewnętrzne. Może to być narażenie na promieniowanie, choroby zakaźne, zła ekologia. Kolejnym czynnikiem predysponującym jest palenie przez przyszłą matkę. Nikotyna negatywnie wpływa na rozwój płodu w macicy. W występowaniu choroby rolę odgrywa także dziedziczna predyspozycja. Dlatego lekarze zdecydowanie zalecają rodzicom, u których wcześniej zdiagnozowano dwupłatkową zastawkę aortalną, aby zbadali ją natychmiast po urodzeniu dziecka. pełne badanie. Terminowe wykrycie choroby pozwala na przepisanie leku kompetentne leczenie, co kilkukrotnie zwiększa szansę na szybki powrót do zdrowia. 
Metody diagnostyczne
Jeśli pojawią się jakiekolwiek objawy wskazujące na problemy z sercem, należy zgłosić się do lekarza w celu zbadania. Na podstawie jego wyników kardiolog może podjąć decyzję trafna diagnoza. Jeśli choroba przebiega bez zaburzeń hemodynamicznych, pacjent kierowany jest na badanie USG. USG pozwala ocenić obraz kliniczny procesu patologicznego, stopień uszkodzenia i zidentyfikować obecność tętniaka. Jest to poważne powikłanie wymagające operacji. Ultrasonografię często uzupełnia się ultrasonografią Dopplera. Na podstawie uzyskanych wyników badanie lekarskie lekarz przepisuje leczenie.
Dwupłatkowej zastawce aortalnej u dorosłych czasami towarzyszy niedomykalność. Ten poważna patologia, w którym przepływ krwi przemieszcza się w kierunku przeciwnym do normalnego. Na podstawie tej diagnozy młodzi mężczyźni w wieku poborowym powinni otrzymać odroczenie ze służby wojskowej. Daje także prawo do zaciągnięcia się do rezerwy po wydaniu legitymacji wojskowej z oznaczeniem „kategoria B, ograniczona zdolność”. Jeśli nie zostaną wykryte objawy niedomykalności, choroba nie stanowi przeszkody w odroczeniu służby wojskowej. 
Możliwości leczenia
Nasilenie objawów choroby całkowicie determinuje taktykę leczenia. Jeżeli przed badaniem pacjent nie miał żadnych problemów zdrowotnych, organizm był poddawany intensywnej aktywności fizycznej, specyficzna terapia nie wymagane. Jednak po potwierdzeniu diagnozy lekarz musi zarejestrować go w przychodni, co zobowiązuje go do poddania się serii badań kilka razy w roku.
Ciężka postać patologii wymaga innego podejścia. Pacjent jest wskazany do operacji polegającej na wszczepieniu protezy zastawki aortalnej. Interwencja chirurgiczna nie obejmuje otwartych manipulacji klatka piersiowa. Nowoczesne techniki umożliwiają założenie protezy przez skórę. Implant wprowadza się przez podobojczyk lub. Po operacji pacjentowi przepisuje się stałe leki zmniejszające krzepliwość krwi. 
Jak długo może żyć pacjent, u którego zdiagnozowano dwupłatkową zastawkę aortalną? Leczenie poprzez wszczepienie protezy poprawia rokowanie przeżycia u 80% pacjentów. Przy znacznych zmianach w funkcjonowaniu narządu i ciężkiej niewydolności serca można mieć nadzieję na kilka lat beztroskiego życia. Z reguły liczba ta nie przekracza 2 lat.
Jeśli patologia funkcjonalna nie wpływa na rytm życia, lekarze zalecają unikanie napięcia nerwowego i stresujących sytuacji. Ponadto konieczne jest przestrzeganie reżimu pracy i odpoczynku, częstsze spacery świeże powietrze. Aby poprawić rokowania życiowe, eksperci zalecają także zapobieganie chorobom takim jak zapalenie wsierdzia i reumatyzm. 
Dwupłatkowa zastawka aortalna i sport
Niektórzy pacjenci są zaniepokojeni problemami ze zgodnością tej choroby i uprawianie sportu. Lekarze nie mogą udzielić jednoznacznej odpowiedzi, ponieważ wszystko zależy od stopnia uszkodzenia i ciężkości procesu patologicznego. Oczywiście w sporcie wyczynowym nie ma miejsca dla pacjentów z taką diagnozą. Nadmierna aktywność fizyczna może pogorszyć przebieg choroby i prowadzić do nieodwracalnych konsekwencji. Rozważając charakter dziedziczny chorobę można zdiagnozować w wieku 10-15 lat. Dlatego rodzice, wiedząc o takiej diagnozie, powinni okresowo zabierać dziecko na badania. Odchylenia w funkcjonowaniu układu sercowego są przeciwwskazaniem do uprawiania sportu. W takim przypadku lepiej wybrać najmniej traumatyczne opcje (joga, pilates). W każdym przypadku należy skonsultować się z lekarzem i nie ignorować jego zaleceń. 
Wniosek
Dwupłatkowa zastawka aortalna, której objawy opisano tuż powyżej, jest bardzo poważna choroba. Terminowa diagnoza pozwala wybrać optymalną taktykę leczenia. Przestrzeganie wszystkich zaleceń lekarza jest kluczem do pozytywnego rokowania i przez długie latażycie.
World of Vitality > Bądź zdrowy > ACHD: dwupłatkowa zastawka aortalna. Objawy i diagnoza
Obecnie bardzo często dzieci rodzą się z różnego rodzaju wadami rozwojowymi.
Osoba może być zaskoczona faktem, że ma wadę serca.
Objawy
Zanim przyjrzymy się głównym objawom tej choroby, musimy zagłębić się nieco w anatomię.
Więc w zdrowe serce U ludzi zastawka aortalna ma trzy płatki, które zapewniają prawidłowy przepływ krwi do serca.
W czasie ciąży, około ósmego tygodnia, kiedy rozwija się serce, może się zdarzyć, że dwie zastawki połączą się ze sobą i w rezultacie zamiast trzech zastawek osoba będzie miała dwie. Dlatego wszyscy lekarze zalecają, aby kobiety w pierwszym trymestrze mniej się przeciążały i narażały na stres (choć dziś jest to po prostu niemożliwe).
Jeśli chodzi o objawy, należy zauważyć, że w dzieciństwie bardzo rzadko rozpoznaje się wadę serca u dziecka, ponieważ choroba może przez długi czas przebiegać bezobjawowo. Ale im człowiek jest starszy, tym bardziej choroba zaczyna „mówić” o sobie.
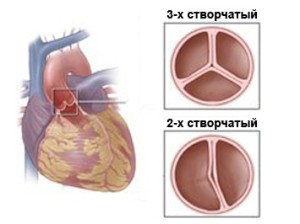
Jeden z charakterystyczne objawy dwupłatkowa zastawka aortalna jest naruszeniem przepływu krwi
Główne objawy choroby obejmują:
- Uczucie silnego pulsowania w głowie
- Uczucie silnych drżenia, które są spowodowane wysokim ciśnieniem tętna i dużą pojemnością minutową serca
- Tachykardia zatokowa, którą wielu pacjentów myli z kołataniem serca (tak się objawia)
- Ciągłe zawroty głowy, czasami omdlenia
- Problemy ze wzrokiem
- Duszność, która może wystąpić nawet przy niewielkiej aktywności fizycznej
- Pacjenci skarżą się na krótkotrwały ból w okolicy serca. które pojawiają się w wyniku przerostu komór.
Jednym z charakterystycznych objawów dwupłatkowej zastawki aortalnej jest zaburzenie przepływu krwi. Zatem krew przepływa najpierw do aorty, a następnie do komory, a nie odwrotnie. Oczywiście taki objaw może zauważyć tylko specjalista podczas badania pacjenta. Warto jednak zauważyć, że właśnie z powodu tego zjawiska pojawiają się wszystkie pozostałe wymienione powyżej objawy.
Jak wspomniano powyżej, bardzo rzadko tę wadę serca rozpoznaje się w dzieciństwie, ponieważ wszystkie objawy zaczynają pojawiać się mniej więcej wtedy, gdy dziecko ma od dziewięciu do dziesięciu lat.
Rozpoznanie choroby
Jeśli dana osoba zauważy co najmniej jeden z objawów, należy pilnie skontaktować się ze specjalistą w celu przeprowadzenia badania w celu zidentyfikowania problemu.
Dwupłatkowa zastawka aortalna jest bardzo poważną wrodzoną wadą serca wymagającą leczenia pilne leczenie
i postawienie trafnej diagnozy.
Gdy lekarz podejrzewa ten problem u pacjenta, wysyła go na badanie ultrasonograficzne. co może dać pełny obraz. Można na nim zobaczyć stopień uszkodzenia, a także to, czy występuje tętniak, czy nie.
Tętniak to kolejny problem, z jakim może spotkać się osoba cierpiąca na tę przypadłość. wada wrodzona kiery. Tętniak jest w tym przypadku zwykle bardzo niebezpieczny, ponieważ ma tendencję do rozwarstwiania się. I, jak wiadomo, jeśli tętniak pęknie, a pacjent nie otrzyma leczenia na czas opieka zdrowotna w szczególności przeprowadzono bardzo złożoną operację, wówczas jest to wynik w 100% śmiertelny.
Po otrzymaniu wyniku przez kardiologa badanie USG Dzięki USG Doppler potrafi trafnie postawić diagnozę, a także zaproponować leczenie.
Jeśli chodzi o leczenie, wszystko będzie zależeć od stanu pacjenta.
Bardzo łatwo jest zdiagnozować dwupłatkową zastawkę aortalną, najważniejsze jest skonsultowanie się z lekarzem. I należy to zrobić bezzwłocznie.
Leczenie
Musimy porozmawiać osobno o leczeniu. Jeśli dana osoba podczas rutynowego badania lekarskiego (przechodząc komisję lekarską itp.) odkryje, że ma wrodzoną wadę serca i nic mu nie przeszkadza, jest w stanie normalnie tolerować aktywność fizyczną itp. wtedy choroba nie wymaga leczenia. Aby potwierdzić, że faktycznie nie ma zagrożenia dla serca. Nie jest przeciążony, konieczne jest ciągłe wykonywanie USG.
Ale jeśli wyniki badania USG wykazały, że serce jest przeciążone i nie radzi sobie nawet z podstawowymi aktywność fizyczna, wówczas osoba pilnie potrzebuje operacji, podczas której zastawka aortalna zostanie zastąpiona protezą.
Jeśli mówimy o prognozach, o tym, jak długo dana osoba będzie żyła po zdiagnozowaniu, możemy powiedzieć, co następuje. Wszystko będzie zależeć od tego, jak wyraźna jest niedomykalność i czy zaczęła objawiać się niewydolność wieńcowa i serce.
Zazwyczaj w przypadku osób, które nie są poważnie zdekompensowane, rokowanie wynosi od 5 do 10 lat od diagnozy.
Jeśli zaczęły się już inne destrukcyjne problemy z sercem, to znaczy przeciętny czas trwaniażycie w tym przypadku trwa nie dłużej niż dwa lata.
Dwupłatkowa zastawka aortalna to bardzo poważna wrodzona wada serca wymagająca pilnego leczenia, gdyż od niej zależy długość życia człowieka!
Obejrzyj film o wadach serca u dzieci:
Podobało się? Polub i zapisz na swojej stronie!
Wrodzona wada serca – co kryje się za rozpoznaniem
Wrodzona choroba serca to przerażająca diagnoza. Za ostatnie lata Częstotliwość wykrywania różnych wad serca u płodów, dzieci i młodzieży znacznie wzrosła dzięki aktywnemu stosowaniu echokardiografii (USG serca). Spójrzmy na najczęstsze wady wrodzone układu sercowo-naczyniowego i dowiedz się, czego się po nich spodziewać.
Wrodzona wada serca nr 1: dwupłatkowa zastawka aortalna
Zwykle zastawka aortalna składa się z trzech płatków. Zastawka składająca się z dwóch płatków jest wrodzoną wadą serca i jest częstą wadą serca (występuje u 2% populacji). U chłopców ta postać wrodzonej wady serca rozwija się 2 razy częściej niż u dziewcząt. Z reguły obecność dwupłatkowej zastawki aortalnej nie daje objawów klinicznych (czasami słychać specyficzne szmery w okolicy serca) i jest przypadkowym stwierdzeniem podczas badania echokardiograficznego (USG serca). Wczesne wykrycie tej wrodzonej wady serca jest ważne z punktu widzenia zapobiegania rozwojowi powikłań takich jak infekcyjne zapalenie wsierdzia oraz zwężenie aorty (niewydolność), które powstaje w wyniku procesu miażdżycowego.
W niepowikłanym przebiegu tej wrodzonej wady serca nie prowadzi się leczenia i nie ogranicza się aktywności fizycznej. Obowiązkowy środki zapobiegawcze to coroczne badania u kardiologa, profilaktyka infekcyjnego zapalenia wsierdzia i miażdżycy.
Wrodzona wada serca nr 2: ubytek przegrody międzykomorowej
Pod wadą przegrody międzykomorowej zrozumieć taką wrodzoną wadę rozwojową przegrody między prawą i lewą częścią serca, dzięki której ma „okno”. W tym przypadku następuje komunikacja między prawą i lewą komorą serca, która normalnie nie powinna istnieć: tętnicza i Odtleniona krew w organizmie zdrowa osoba nigdy nie mieszaj.
Ubytek przegrody międzykomorowej zajmuje drugie miejsce wśród wrodzonych wad serca pod względem częstości występowania. Wykrywa się go u 0,6% noworodków, często łączy się z innymi anomaliami serca i naczyń krwionośnych i występuje z mniej więcej równą częstością u chłopców i dziewcząt. Często występowanie ubytku przegrody międzykomorowej wiąże się z obecnością cukrzyca i/lub alkoholizm. Na szczęście „okno” dość często zamyka się samoistnie już w pierwszym roku życia dziecka. W tym przypadku ( normalne wskaźniki, charakteryzujące funkcjonowanie układu sercowo-naczyniowego), dziecko wraca do zdrowia: nie wymaga ani ambulatoryjnej obserwacji kardiologa, ani ograniczenia aktywności fizycznej.
Rozpoznanie stawia się na podstawie objawów klinicznych i potwierdza w badaniu echokardiograficznym.
Postać leczenia tej wrodzonej wady serca zależy od wielkości ubytku przegrody międzykomorowej i obecności jego objawów klinicznych. Jeżeli wielkość wady jest niewielka i nie występują objawy choroby, rokowanie w sprawie choroby jest korzystne – dziecko nie potrzebuje farmakoterapia i korekta chirurgiczna. Takie dzieci są pokazane terapia zapobiegawcza antybiotyki przed wykonaniem zabiegów, które mogą prowadzić do rozwoju infekcyjnego zapalenia wsierdzia (na przykład przed wykonaniem zabiegów stomatologicznych).
Jeśli występuje defekt w środku i duży rozmiar w połączeniu z objawami niewydolności serca wskazane jest leczenie zachowawcze z zastosowaniem leków zmniejszających nasilenie niewydolności serca (leki moczopędne, leki przeciwnadciśnieniowe, glikozydy nasercowe). Wskazana jest chirurgiczna korekcja tej wrodzonej wady serca duże rozmiary wada, brak efektu od leczenie zachowawcze(utrzymujące się objawy niewydolności serca), jeśli objawy występują nadciśnienie płucne. Zazwyczaj leczenie chirurgiczne przeprowadzane dla dzieci poniżej 1 roku życia.
W przypadku niewielkiej wady, która nie jest wskazaniem do operacji, dziecko znajduje się pod opieką lekarską kardiologa i musi zostać poddane profilaktyce infekcyjnego zapalenia wsierdzia. Regularnie (dwa razy w roku) należy także badać dzieci, które przeszły operację korekcji tej wrodzonej wady serca. kardiolog dziecięcy. Stopień ograniczenia aktywności fizycznej u dzieci z różnymi ubytkami przegrody międzykomorowej ustalany jest indywidualnie, w oparciu o badanie pacjenta.
Wrodzona wada serca naczyniowa: przetrwały przewód tętniczy
Przetrwały przewód tętniczy jest również częstą wrodzoną wadą serca. Przetrwały przewód tętniczy jest naczyniem, przez które w okresie prenatalnym krew wypływa z tętnicy płucnej do aorty, omijając płuca (ponieważ płuca w okresie prenatalnym nie funkcjonują). Kiedy po urodzeniu dziecka płuca zaczynają spełniać swoją funkcję, przewód staje się pusty i zamyka się. Zwykle ma to miejsce przed 10. dniem życia noworodka urodzonego w terminie (częściej przewód zamyka się 10–18 godzin po urodzeniu). U wcześniaków przetrwały przewód tętniczy może pozostać otwarty przez kilka tygodni.
Jeśli zamknięcie przewodu aortalnego nie nastąpi w wyznaczonym terminie, lekarze mówią o niezamknięciu przewodu aortalnego. Wskaźnik wykrywalności tej wrodzonej wady serca u dzieci donoszonych wynosi 0,02%, u wcześniaków i dzieci z niską masą urodzeniową – 30%. U dziewcząt drożny przewód aortalny wykrywa się znacznie częściej niż u chłopców. Często ten typ wrodzonej wady serca występuje u dzieci, których matki chorowały na różyczkę lub nadużywały alkoholu w czasie ciąży. Rozpoznanie ustala się na podstawie wykrycia specyficznego szmeru w sercu i potwierdza badanie echokardiograficzne z ultrasonografią dopplerowską.
Leczenie drożny przewód aortalny rozpoczyna się od momentu wykrycia wrodzonej wady serca. Noworodkom przepisuje się leki z grupy niesteroidowych leków przeciwzapalnych (indometacyna), które aktywują proces zamykania przewodu. W przypadku braku samoistnego zamknięcia przewodu, korekta chirurgiczna anomalie, podczas których podwiązuje się lub wycina przewód aortalny.
Prognoza u dzieci ze skorygowaną wrodzoną wadą serca, korzystny, w ograniczenia fizyczne tacy pacjenci nie wymagają szczególnej opieki i obserwacji. U wcześniaków z otwartym przewód tętniczy Często rozwijają się przewlekłe choroby oskrzelowo-płucne.
Koarktacja aorty
Koarktacja aorty jest wrodzoną wadą serca objawiającą się zwężeniem światła aorty. Najczęściej zwężenie zlokalizowane jest w niewielkiej odległości od miejsca wyjścia aorty z serca. Ta wrodzona wada serca zajmuje czwarte miejsce pod względem częstości występowania. U chłopców koarktację aorty stwierdza się 2–2,5 razy częściej niż u dziewcząt. Średni wiek dziecko ze zdiagnozowaną koarktacją aorty - 3-5 lat. Często ta wrodzona wada serca łączy się z innymi anomaliami w rozwoju serca i naczyń krwionośnych (dwupłatkowa zastawka aorty, ubytek przegrody międzykomorowej, tętniaki naczyniowe itp.).
Diagnoza Często wykrywa się go przypadkowo podczas badania dziecka pod kątem choroby niekardiologicznej (infekcja, uraz) lub podczas badania lekarskiego. Podejrzenie obecności koarktacji aorty pojawia się podczas identyfikacji nadciśnienie tętnicze(wysokie ciśnienie krwi) w połączeniu ze specyficznymi szmerami w sercu. Rozpoznanie tej wrodzonej wady serca potwierdzają wyniki badania echokardiograficznego.
Leczenie koarktacja aorty – chirurgiczna. Przed operacją mającą na celu wyeliminowanie wrodzonej wady serca przeprowadza się pełne badanie dziecka i zaleca się terapię w celu normalizacji poziomu ciśnienia krwi. W obecności objawy kliniczne leczenie chirurgiczne przeprowadza się w tak szybko, jak to możliwe po diagnozie i przygotowaniu pacjenta. Na bezobjawowy wada i brak współistniejących wad serca, operacja jest wykonywana w w zaplanowany sposób w wieku 3-5 lat. Wybór techniki operacyjnej zależy od wieku pacjenta, stopnia zwężenia aorty oraz obecności współistniejących anomalii serca i naczyń krwionośnych. Częstotliwość powtarzającego się zwężenia aorty (rekoarktacji) zależy bezpośrednio od stopnia początkowego zwężenia aorty: ryzyko ponownego zwężenia aorty jest dość wysokie, jeśli wynosi 50% lub więcej normalnej wartości światła aorty.
Po operacji pacjenci potrzebują systematyki obserwacja kardiolog dziecięcy. Wielu pacjentów poddawanych operacji z powodu koarktacji aorty musi kontynuować przyjmowanie leków przeciwnadciśnieniowych przez kilka miesięcy lub lat. Po wyjściu z okresu dojrzewania pacjent zostaje przeniesiony pod nadzór „dorosłego” kardiologa, który przez całe życie (pacjenta) monitoruje stan zdrowia pacjenta.
Stopień akceptowalny aktywność fizyczna ustalana jest indywidualnie dla każdego dziecka i uzależniona od stopnia kompensacji wrodzonej wady serca, poziomu ciśnienia krwi, terminu operacji i jej odległych konsekwencji. Do powikłań i odległych konsekwencji koarktacji aorty zalicza się rekoarktację i tętniak (patologiczne rozszerzenie światła) aorty.
Prognoza. Ogólna tendencja jest następująca: im wcześniej wykryje się i wyeliminuje koarktację aorty, tym dłuższa będzie oczekiwana długość życia pacjenta. Jeśli pacjent z tą wrodzoną wadą serca nie jest operowany, średnia długość życia wynosi około 35 lat.
Bezpieczna wrodzona wada serca: wypadanie zastawki mitralnej
Wypadanie zastawki mitralnej jest jedną z najczęściej diagnozowanych patologii serca: według różnych źródeł zmiana ta występuje u 2-16% dzieci i młodzieży. Ten typ wrodzonej wady serca polega na zaginaniu się płatków zastawki mitralnej do jamy lewego przedsionka podczas skurczu lewej komory, co prowadzi do niepełnego zamknięcia płatków powyższej zastawki. Z tego powodu w niektórych przypadkach dochodzi do odwrotnego przepływu krwi z lewej komory do lewego przedsionka (niedomykalność), co normalnie nie powinno mieć miejsca. W ciągu ostatniej dekady, dzięki aktywnemu wprowadzeniu badania echokardiograficznego, wykrywalność wypadania zastawki mitralnej znacznie wzrosła. Głównie z powodu przypadków, których nie dało się wykryć na podstawie osłuchiwania (osłuchiwania) serca - tzw. „cichego” wypadania zastawki mitralnej. Te wrodzone wady serca z reguły nie mają objawów klinicznych i są „odkryciem” podczas badania lekarskiego zdrowych dzieci. Wypadanie zastawki mitralnej jest dość powszechne.
W zależności od przyczyny wypadanie zastawki mitralnej dzieli się na pierwotne (niezwiązane z chorobami serca i patologią tkanki łącznej) i wtórne (powstające na tle tkanki łącznej, serca, układu hormonalnego i Zaburzenia metaboliczne). Najczęściej wypadanie zastawki mitralnej wykrywa się u dzieci w wieku 7-15 lat. Ale jeśli przed 10. rokiem życia wypadanie występuje równie często u chłopców i dziewcząt, to po 10 latach wypadanie występuje 2 razy częściej u płci pięknej.
Ważne jest, aby częstość występowania wypadania zastawki mitralnej zwiększała się u dzieci, których matki miały powikłaną ciążę (szczególnie w pierwszych 3 miesiącach) i/lub patologiczny poród(szybko, szybki poród, Sekcja C w przypadku wskazań awaryjnych).
Objawy kliniczne u dzieci z wypadaniem zastawki mitralnej różnią się od minimalnych do ciężkich. Główne dolegliwości: ból w okolicy serca, duszność, uczucie kołatania serca i przerwy w pracy serca, osłabienie, bóle głowy. Często u pacjentów z wypadaniem zastawki mitralnej występują zaburzenia psychoemocjonalne (szczególnie w adolescencja) - najczęściej w postaci stanów depresyjnych i neurotycznych.
Diagnoza na tej podstawie diagnozuje się wypadanie płatka zastawki mitralnej, jak już wspomniano obraz kliniczny oraz wyniki osłuchiwania serca i potwierdzają dane echokardiograficzne. W zależności od stopnia odchylenia płatków zastawki, a także obecności lub braku zaburzeń wewnątrzsercowego przepływu krwi (hemodynamiki wewnątrzsercowej) wyróżnia się 4 stopnie wypadania zastawki mitralnej. Najczęściej wykrywane są dwa pierwsze stopnie wypadania płatka zastawki mitralnej, które charakteryzują się: minimalne zmiany według USG serca.
W zdecydowanej większości przypadków przebieg wypadania zastawki mitralnej jest korzystny. Bardzo rzadko (ok. 2%) powikłania takie jak rozwój niedomykalności mitralnej, infekcyjne zapalenie wsierdzia, poważne naruszenia tętno itd.
Leczenie Leczenie chorych z wypadaniem zastawki mitralnej powinno być kompleksowe, długotrwałe i dostosowane indywidualnie, z uwzględnieniem wszelkich dostępnych informacji medycznych. Główne kierunki terapii:
- Przestrzeganie codziennej rutyny (wymagany jest pełny sen).
- Walka z epidemiami przewlekła infekcja(np. sanitacja i, jeśli to konieczne, usunięcie migdałki podniebienne w obecności przewlekłe zapalenie migdałków) - aby zapobiec rozwojowi infekcyjnego zapalenia wsierdzia.
- Terapia lekowa (głównie mająca na celu ogólne wzmocnienie ciało, normalizacja procesy metaboliczne i synchronizacja centralnego i autonomicznego układu nerwowego).
- Terapia nielekowa (obejmuje psychoterapię, autotrening, fizjoterapię, zabiegi wodne, refleksologia, masaż).
- Ruch. Ponieważ większość dzieci i młodzieży z wypadaniem zastawki mitralnej dobrze toleruje aktywność fizyczną, aktywność fizyczna nie jest w takich przypadkach ograniczana. Zaleca się jedynie unikanie sportów wymagających gwałtownych, gwałtownych ruchów (skoki, zapasy). Ograniczenie aktywności fizycznej stosuje się tylko w przypadku wykrycia wypadania z upośledzoną hemodynamiką wewnątrzsercową. W takim przypadku, aby uniknąć przetrenowania, zaleca się zajęcia z fizykoterapii.
Badania profilaktyczne a badanie dzieci i młodzieży z wypadaniem zastawki mitralnej powinno być przeprowadzane co najmniej 2 razy w roku przez kardiologa dziecięcego.
O profilaktyce wrodzonych wad serca
Wrodzone wady serca, podobnie jak inne wady rozwojowe narządów wewnętrznych, nie biorą się znikąd. Istnieje około 300 powodów, które zakłócają rozwój małe serce, podczas gdy tylko 5% z nich jest uwarunkowana genetycznie. Wszystkie inne wrodzone wady serca są wynikiem wpływu przyszła mama zewnętrzny i wewnętrzny niekorzystne czynniki. Czynniki te obejmują:
- różne rodzaje promieniowania;
- leki nieprzeznaczone dla kobiet w ciąży;
- choroby zakaźne (zwłaszcza charakter wirusowy na przykład różyczka);
- kontakt z metalami ciężkimi, kwasami, zasadami;
- stres;
- picie, palenie i narkotyki.
Definiować wady wrodzone rozwój mięśnia sercowego czy naczyń krwionośnych możliwy jest już w 20. tygodniu ciąży – dlatego każdej kobiecie w ciąży zaleca się rutynowe badanie USG. Niektóre objawy ultrasonograficzne pozwalają podejrzewać obecność patologii serca u płodu i skierować przyszłą matkę na dodatkowe badania do specjalnej placówki diagnozującej patologie serca. Jeśli diagnoza zostanie potwierdzona, lekarze oceniają stopień zaawansowania wady, ustalają możliwe leczenie. Dziecko z wrodzoną wadą serca rodzi się w specjalistycznym szpitalu, gdzie od razu zostaje otoczona opieką kardiologiczną.
Zatem działania mające na celu zapobieganie występowaniu wad rozwojowych, ich wykrycie w odpowiednim czasie a leczenie pomoże przynajmniej poprawić jakość życia dziecka i wydłużyć jego czas trwania, a maksymalnie zapobiegnie występowaniu nieprawidłowości układu sercowo-naczyniowego. Zadbaj o swoje zdrowie!
/ Wrodzone wady serca
„Wrodzone wady serca u zwierząt”
Wykonane:
student dział dzienny FVM
Sprawdzony:
Profesor nadzwyczajny Loseva T.V.
Moskwa 2007.
I. Wprowadzenie……………………………………………………………………………..3
II. Adekwatność tematu………………………………………………………4
III. Wrodzone wady serca ………………………………………………………………. ….6
IV. Zakończenie…………………………………………………………….…15
V. Lista referencji…………………………………. 16
I. Wstęp.
Choroby układu sercowo-naczyniowego
Według statystyk choroby układu sercowo-naczyniowego zajmują czołowe miejsce wśród chorób o etiologii niezakaźnej i są główną przyczyną zgonów (43%). Istnieją choroby, które rozwijają się na tle wad wrodzonych i nabytych.
Nabyte choroby zastawek serca obserwuje się u 1/3 psów powyżej 12. roku życia. Typowe powody Do przedwczesnych zgonów starych zwierząt zaliczają się choroby nabyte: kardiomiopatie (23%), uszkodzenia płatków zastawki przedsionkowo-komorowej (11%).
Zmiany w zastawkach są związane z wiekiem. Ulegają one degeneracji, przez co część krwi cofa się, co zwiększa obciążenie uszkodzonej zastawki serca. W wyniku wzrostu tkanki łącznej na zastawce pogrubia się, co powoduje naruszenie swobodnego przepływu krwi. Zalega w górnych partiach serca i naczyniach, powodując drgania brzegów zdeformowanej zastawki i sąsiadujących tkanek. Wibrację tę można wykryć słuchając jako szmer wsierdzia.
Kiedy zastawka jest pomarszczona, skrócona lub perforowana, część krwi wraca przez luźno zamknięty otwór do leżącej nad nią jamy serca i ją rozciąga. W tym przypadku obserwuje się drgania zastawki i słychać szmer wsierdzia.
Różne rodzaje deformacji zastawek zakłócają prawidłowe wewnątrzsercowe krążenie krwi i powodują zaburzenia krążenia w całym organizmie.
Niewydolność jednej lub drugiej zastawki może towarzyszyć przerostowi mięśnia sercowego w odpowiednich częściach serca, co skutkuje kompensacją wad. Stopień kompensacji zależy od wielkości wady zastawki i rozwoju mięśni tej części serca, której przerost osiąga się kompensacją. To ostatnie można zastąpić dekompensacją, czyli zaburzeniem krążenia o różnym stopniu nasilenia, gdy serce musi intensywnie się kurczyć z powodu ciężkiego napięcie mięśni zwierzę.
Na chorobę układu sercowo-naczyniowego u zwierzęcia wskazują objawy, które można podzielić na cztery główne grupy:
-zespół niewydolności lewej komory i zastoju w krążeniu płucnym- kaszel, duszność, sinica, obrzęk płuc;
-zespół niewydolności i przekrwienia prawej komory duże koło krążenie krwi- wodobrzusze, opłucnej, obrzęki obwodowe;
-zespół niewydolność naczyniowa — niedokrwistość błon śluzowych, współczynnik napełniania naczyń włosowatych (CRF) powyżej 3 s;
-zespół arytmii serca- tendencja do zapadania się, napady padaczkowe typu Morgagniego-Edamsa-Stokesa, arytmia fale pulsacyjne, deficyt tętna.
Jednakże u około 50% zwierząt z chorobami układu krążenia jedynym wykrywalnym objawem jest przewlekły kaszel, występujący głównie w nocy lub po treningu.
II. Istotność problemu.
Choroba serca - wit kordis– trwałe organiczne uszkodzenie aparatu zastawkowego serca. Ten złożona choroba, przy którym w proces patologiczny mięśnia sercowego i całego układ naczyniowy zmiany wpływają na inne narządy i układy.
U zwierząt częściej obserwuje się wady nabyte, które rejestruje się głównie po choroba zakaźna. Wady wrodzone częściej występują u psów, zwłaszcza pudli, collie i owczarków. Zwykle pojawiają się u szczeniąt lub psów nie później niż w wieku trzech lat. U pozostałych zwierząt rzadko obserwuje się wrodzone wady serca. Wady wrodzone pojawiają się bardzo wcześnie i stanowią jedynie 2,4% Łączna patologie układu krążenia. Zwierzęta z wrodzonymi wadami układu sercowo-naczyniowego nie żyją długo i często umierają w pierwszym roku życia. W większości przypadków wady rozwojowe wynikają z cech genetycznych, dlatego też takich psów nie należy wykorzystywać do hodowli (tab. 1.).
Tabela 1. Rasy psów predysponowane do wrodzonych wad serca.
Obecnie bardzo często dzieci rodzą się z różnego rodzaju wadami rozwojowymi.
Najczęstszą wadą serca jest dwupłatkowa zastawka aortalna.
Częściej tę chorobę Rozpoznaje się go w starszym wieku, ponieważ nie objawia się szczególnie.
Może to być zaskoczeniem dla osoby, którą ma.
Zanim przyjrzymy się głównym objawom tej choroby, musimy zagłębić się nieco w anatomię.
Tak więc w zdrowym ludzkim sercu zastawka aortalna ma trzy płatki, które zapewniają prawidłowy przepływ krwi do serca.
W czasie ciąży, około ósmego tygodnia, kiedy rozwija się serce, może się zdarzyć, że dwie zastawki połączą się ze sobą i w rezultacie zamiast trzech zastawek osoba będzie miała dwie. Dlatego wszyscy lekarze zalecają, aby kobiety w pierwszym trymestrze mniej się przeciążały i narażały na stres (choć dziś jest to po prostu niemożliwe).
Jeśli chodzi o objawy, należy zauważyć, że w dzieciństwie bardzo rzadko rozpoznaje się wadę serca u dziecka, ponieważ choroba może przez długi czas przebiegać bezobjawowo. Ale im człowiek jest starszy, tym bardziej choroba zaczyna „mówić” o sobie.
Główne objawy choroby obejmują:
- Uczucie silnego pulsowania w głowie
- Uczucie silnych drżenia, które są spowodowane wysokim ciśnieniem tętna i dużą pojemnością minutową serca
- Tachykardia zatokowa, którą wielu pacjentów myli z kołataniem serca (tak się objawia)
- Ciągłe zawroty głowy, czasami omdlenia
- Problemy ze wzrokiem
- Duszność, która może wystąpić nawet przy niewielkiej aktywności fizycznej
- Pacjenci skarżą się na pojawienie się krótkotrwałych objawów, które pojawiają się na skutek przerostu komór.
Jednym z charakterystycznych objawów dwupłatkowej zastawki aortalnej jest zaburzenie przepływu krwi. Zatem krew przepływa najpierw do aorty, a następnie do komory, a nie odwrotnie. Oczywiście taki objaw może zauważyć tylko specjalista podczas badania pacjenta. Warto jednak zauważyć, że właśnie z powodu tego zjawiska pojawiają się wszystkie pozostałe wymienione powyżej objawy.
Jak wspomniano powyżej, bardzo rzadko tę wadę serca rozpoznaje się w dzieciństwie, ponieważ wszystkie objawy zaczynają pojawiać się mniej więcej wtedy, gdy dziecko ma od dziewięciu do dziesięciu lat.
Rozpoznanie choroby
Jeśli dana osoba zauważy co najmniej jeden z objawów, należy pilnie skontaktować się ze specjalistą w celu przeprowadzenia badania w celu zidentyfikowania problemu.
i postawienie trafnej diagnozy.
Gdy lekarz podejrzewa ten problem u pacjenta, wysyła go do lekarza, który może dać pełny obraz. Można na nim zobaczyć stopień uszkodzenia, a także to, czy występuje tętniak, czy nie.
Tętniak to kolejny problem, z jakim może spotkać się osoba z tą wrodzoną wadą serca. Tętniak jest w tym przypadku zwykle bardzo niebezpieczny, ponieważ ma tendencję do rozwarstwiania się. A jak wiadomo, jeśli tętniak pęknie, a pacjentowi nie zapewni się pomocy medycznej na czas, w szczególności zostanie wykonana bardzo skomplikowana operacja, jest to w 100% śmiertelne.
Po otrzymaniu przez kardiologa wyniku badania USG Doppler może trafnie postawić diagnozę, a także zaproponować leczenie.
Jeśli chodzi o leczenie, wszystko będzie zależeć od stanu pacjenta.
Bardzo łatwo jest zdiagnozować dwupłatkową zastawkę aortalną, najważniejsze jest skonsultowanie się z lekarzem. I należy to zrobić bezzwłocznie.
Leczenie
Musimy porozmawiać osobno o leczeniu. Jeśli ktoś podczas rutynowego badania lekarskiego (przechodząc komisję lekarską itp.) stwierdzi, że ma wrodzoną wadę serca, a jednocześnie nic mu nie przeszkadza, jest w stanie to znieść normalnie itp., wówczas choroba nie wymaga leczenia. Aby potwierdzić, że faktycznie nie ma zagrożenia dla serca. Nie jest przeciążony, konieczne jest ciągłe wykonywanie USG.
Jeśli jednak wyniki badania ultrasonograficznego wykażą, że serce jest przeciążone i nie radzi sobie nawet z podstawową aktywnością fizyczną, wówczas dana osoba pilnie potrzebuje operacji, podczas której zastawka aortalna zostanie zastąpiona protezą.
Jeśli mówimy o prognozach, o tym, jak długo dana osoba będzie żyła po zdiagnozowaniu, możemy powiedzieć, co następuje. Wszystko będzie zależeć od tego, jak wyraźna jest niedomykalność i czy jest to choroba wieńcowa.
Zazwyczaj w przypadku osób, które nie są poważnie zdekompensowane, rokowanie wynosi od 5 do 10 lat od diagnozy.
Jeśli rozpoczęły się już inne destrukcyjne problemy z sercem, średnia długość życia w tym przypadku nie przekracza dwóch lat.
Dwupłatkowa zastawka aortalna to bardzo poważna wrodzona wada serca wymagająca pilnego leczenia, gdyż od niej zależy długość życia człowieka!
Obejrzyj film o wadach serca u dzieci:
Zauważyłeś błąd? Wybierz i kliknij Ctrl+Enter dać nam znać.
Podobało się? Polub i zapisz na swojej stronie!
Podobne artykuły
-
Historia świata wypisana na twarzach
Któż nie zna wyrażenia „bogaty jak Krezus”? Czy wszyscy pamiętają, skąd wzięło się bogactwo Krezusa, co się z nim stało i jak zakończyło się życie Krezusa? Krezus (lub Kres) pochodził z rodziny Mermandów. Urodził się w 595 r. p.n.e. mi. a po śmierci ojca i...
-
Układ wydalniczy owadów
1. Struktura zewnętrzna. 2. Struktura wewnętrzna. Znanych jest około 1 miliona gatunków. Siedliska są zróżnicowane. 1. Budowa zewnętrzna Ciało owadów dzieli się na trzy tagmy: głowę (cefalon), klatkę piersiową (klatkę piersiową) i odwłok (brzuch). Głowa składa się...
-
Krótki opis klasy owadów
Owady są obecnie najbogatszą grupą zwierząt na Ziemi. Ciało owadów dzieli się na trzy części: głowę, tułów i odwłok. Na głowie owadów znajdują się złożone oczy i cztery pary przydatków. Niektóre...
-
Deputowanych do Dumy Państwowej zgłaszane w sprawie dochodów Oświadczenie o dochodach deputowanych w roku
Top 3 najbogatszych: Andriej Palkin – 678,4 mln rubli, Nikołaj Borcow – 604,7 mln, Grigorij Anikeev – 527,6 mln Oryginał tego materiału © RBC News Agency, 14.04.2017, Najbogatsi deputowani do Dumy znacznie zubożeli, Fot.: TASS, RIA...
-
Tekst, znaczenie stusylabowej mantry Buddy Wadżrasattwy Wadżrasattwy w hinduizmie i buddyzmie
Praktykując mantrę Wadżrasattwy, człowiek może oczyścić się, poznać siebie, osiągnąć nowy poziom duchowy, a także wyleczyć się z wielu dolegliwości. Zastosowanie tego cudownego tekstu, zgodnie z wierzeniami praktykujących joginów, pozwala...
-
Magiczny pamiętnik czytany online
Dedykowane Mariannie, która porusza się bardzo cicho i robi mnóstwo hałasu. Moim czytelnikom z wdzięcznością za wiarę we mnie. Rozdział pierwszy Pąki Mówią, że z każdym opowiadaniem moja historia staje się coraz mniej zabawna. Jeśli to prawda,...
