Klinika za hroničnu srčanu insuficijenciju. Klasifikacija hronične srčane insuficijencije - znakovi, stupnjevi i funkcionalne klase
U stacionarnoj fazi liječenja često se javlja dekompenzacija kronične srčane insuficijencije (CHF). Zasnovan je ne samo prirodni uzroci I prateća patologija. Ukoliko pacijent u stacionarnom stadijumu lečenja sa teškom CHF ne bude primljen na kardiološko odeljenje, vrlo često ne dobija odgovarajuću terapiju. Ovo se posebno često dešava na hirurškim odeljenjima. Ne propisuju lijekove koje je pacijent primio prije prijema u bolnicu, propisuju „standardne“ infuziona terapija itd. To je prije pravilo za javne bolnice u našoj zemlji.
Hronična srčana insuficijencija(CHF) - ishod bolesti različite etiologije kardiovaskularnog sistema, koju karakteriše nesposobnost srca da zadovolji metaboličke potrebe organizma, nedovoljna opskrba krvlju organa i venska stagnacija. U dva od tri slučaja etiološki razlozi za nastanak CHF su arterijska hipertenzija I ishemijska bolest srca.
Dijagnostika
Većina pacijenata dolazi na liječenje u bolnicu s već postavljenom dijagnozom. Dijagnoza CHF može biti vrlo teška kod pacijenata s gojaznošću, oštećenom svijesti i kroničnom plućnom patologijom.
Kod CHF se primjećuje zadržavanje tekućine i preopterećenje volumenom. Kongestija u plućima dovodi do ortopneje – otežano disanje, koje se pogoršava u ležećem položaju, obično se javlja kod teške disfunkcije lijeve komore. Kod težeg zatajenja srca, osoba doživljava noćne napade srčane astme i Cheyne-Stokesovog disanja. Vlažni hripavi u plućima ukazuju na kardiogeni plućni edem. Oticanje vratnih vena u polusjedećem položaju je specifičan znak povišenog dijastoličkog pritiska u desnoj komori.
Ono što pacijenti osećaju kao otkucaj srca, može se vrlo loše tolerisati. Nesvjestica i iznenadna smrt može nastati zbog tahi- ili bradijaritmija. Gojaznost i arterijska hipertenzija često prate dijastoličko zatajenje srca i mogu dovesti do njegove dekompenzacije. Može doći i do povećanja abdomena zbog edema i ascitesa. Veličina jetre može biti veća od normalne zbog stagnacije u njoj. Kod ležećih pacijenata oticanje sakruma često prevladava nad oticanjem nogu.
Palpacija otoka u skočnim zglobovima i stopalima može dati vrlo zanimljive podatke. U većini slučajeva, CHF karakterizira vlažna koža, za razliku od edema druge etiologije. Topla i vlažna koža podrazumijeva dovoljan organski protok krvi i relativno povoljna prognoza. Hladna i vlažna koža ukazuje na naglo smanjenje minutni volumen srca i teška disfunkcija organa.
Liječnici bi trebali imati na umu da gotovo svi simptomi i znakovi, uključujući „klasičnu trijadu“ - kratak dah, oticanje donjih udova a vlažni hripavi u plućima, kao i znakovi kao što su umor i lupanje srca, mogu se uočiti i kod drugih bolesti ili se „izbrišu“ zbog tretmana, pa se na njih možda neće obratiti pažnja prilikom dijagnostike. Na osnovu samo jednog klinički pregled Možda je nemoguće predvidjeti efikasnost bilo koje terapije. Stoga, u svakom slučaju, preliminarna dijagnoza CHF mora biti potvrđena objektivne metode, a prije svega one koje vam omogućavaju procjenu stanja srca.
Varijante hronične srčane insuficijencije
Prema dominantnom mehanizmu poremećaja srčani ciklus Postoji nekoliko varijanti CHF-a:
- Systolic HF
- Sistoličko zatajenje srca (SHF) uzrokovano je poremećenom kontraktilnošću lijeve komore. Mera kontraktilnosti je ejekciona frakcija leve komore. Kada se frakcija izbacivanja smanji ispod 50% (sa normom od 50-70%), govore o SHF.
Ako je ejekciona frakcija lijeve komore veća od 40%, liječnici govore o relativno očuvanoj sistoličkoj funkciji lijeve komore.
Dijastoličko zatajenje srca
Dijastolička srčana insuficijencija (DHF) – kada je prisutna? Klinički znakovi srčana insuficijencija, ali je ejekciona frakcija lijeve komore normalna (50 do 70%). U Rusiji je udio pacijenata sa DHF-om veći od 50%. Smatra se da dijastolna srčana insuficijencija nastaje kada se poveća otpor ventrikularnog punjenja, a povećanje pritiska u lijevoj atrijali potrebno je za održavanje normalnog minutnog volumena srca. Strogo govoreći, samo invazivne metode dijagnostika, uključujući kateterizaciju lijeve komore srca, omogućava pouzdano odvajanje patologije opuštanja i patologije njegovih pasivnih elastičnih svojstava.
Desno ventrikularno zatajenje srca
O tome govore ako pacijent ima značajnu stagnaciju u sistemskoj cirkulaciji i nema znakova venska stagnacija u plućima. U ovom slučaju, ejekciona frakcija lijeve komore nije pogođena.
Ozbiljnost CHF
Za sistematizaciju težine simptoma CHF najčešće se koristi klasifikacija New York Heart Association (NYHA). Postoje 4 funkcionalne klase (FC) pacijenata:
- I FC Postoji bolest srca, ali ona ne ograničava fizičku aktivnost osobe. Umjerena fizička aktivnost ne dovodi do jak umor, palpitacije, kratak dah i angina;
- II FC Bolest srca dovodi do blagog ograničenja fizička aktivnost. U mirovanju nema simptoma. Normalna fizička aktivnost uzrokuje umor, palpitacije, kratak dah ili anginu;
- III FC Bolest srca značajno ograničava fizičku aktivnost. U mirovanju nema simptoma. Manja aktivnost od uobičajene uzrokuje palpitacije, umor, kratak dah ili anginu;
- IV FC Bolest srca uzrokuje ozbiljno ograničenje bilo koje fizičke aktivnosti. Klinički znaci zatajenja srca i angine pektoris pojavljuju se u mirovanju. Simptomi se pogoršavaju bilo kakvom aktivnošću.
Stopa mortaliteta u roku od godinu dana kod pacijenata sa FC III-IV CHF dostiže 30%.
Anketa
- Kompletna krvna slika (sa određivanjem nivoa hemoglobina, broja leukocita i trombocita);
- Kreatinin u krvi;
- Elektroliti u krvi (Na+, K+, Mg+);
- Enzimi jetre;
- Opća analiza urina.
Natriuretski hormoni. Kada su koncentracije natriuretskog hormona niske kod neliječenih pacijenata, prediktivna vrijednost negativan rezultat vrlo visoka, što omogućava da se isključi srčana insuficijencija kao uzrok postojećih simptoma. Visoki nivo Nivoi natriuretskog hormona koji perzistiraju uprkos potpunom tretmanu ukazuju na lošu prognozu.
Ehokardiografija
Ehokardiografija je primarna metoda za potvrđivanje dijagnoze srčane insuficijencije i/ili srčane disfunkcije, a ako se sumnja na HF, osobu treba bez odlaganja uputiti na ehokardiografiju.
Rendgen organa grudnog koša
Kod sumnje na CHF, liječnici bi trebali obratiti posebnu pažnju na kardiomegaliju i vensku plućnu stazu. Kardiomegalija ukazuje na zahvaćenost srca patološki proces. Prisutnost venske stagnacije i njena dinamika može se koristiti za karakterizaciju težine bolesti i služiti kao objektivni kriterij za učinkovitost terapije.
Liječenje CHF lijekovima
Imajte na umu da je liječenje sistoličke i dijastoličke CHF u velikoj mjeri slično. Najznačajnija razlika: lijekovi s pozitivnim inotropnim djelovanjem i srčani glikozidi se propisuju za sistoličke oblik CHF, i ne mogu se koristiti za dijastoličku CHF.
Lijekovi za čije je djelovanje dokazano smanjuju mortalitet i poboljšavaju kvalitetu života pacijenata uključuju 7 klasa:
- Inhibitori enzima koji konvertuje angiotenzin
- ACE inhibitori se propisuju svim pacijentima sa hroničnom srčanom insuficijencijom, bez obzira na etiologiju, stadijum procesa i vrstu dekompenzacije.
Pri inicijalno niskom SBP (85-100 mm Hg) ostaje djelotvornost ACE inhibitora, pa ih treba propisati, smanjujući početnu dozu za 2 puta (za sve ACE inhibitore). Samo 5 ACE inhibitora (kaptopril, enalapril i fosinopril) mogu se bez nijansi preporučiti za prevenciju i liječenje CHF.
Doze ACE inhibitori za liječenje kronične srčane insuficijencije u mg × učestalost primjene. U zagradi - dozvoljena učestalost prijema.
|
Droga |
Početna doza |
Terapijska doza |
Maksimalna doza |
|
Captopril |
|||
|
Quinapril |
|||
|
lizinopril |
|||
|
Perindopril |
|||
|
Ramipril |
|||
|
Spirapril |
|||
|
Trandolapril |
|||
|
Fosinopril |
|||
|
Enalapril |
|||
Povećanje nivoa kreatinina može se javiti kod 5-15% pacijenata sa CHF i povezano je sa glavnim mehanizmom delovanja ACE inhibitora - blokadom dejstva angiotenzina na nivo bubrežne filtracije, dok je funkcionalna zatajenje bubrega, što predstavlja posebnu opasnost za pacijente s hiponatremijom. U ovim slučajevima preporučuje se upotreba ACEI koji imaju dva puta eliminacije iz organizma (bubrezi i jetra): - fosinopril (50/50) i spirpril (50/50) i trandolapril (30/70).
Liječenje ACE inhibitorima treba prekinuti ako je nivo kalijuma veći od 6,0 mmol/L, nivo kreatinina veći od 50% ili nivo kreatinina veći od 3 mg/dL (250 mmol/L).
Antagonisti receptora angiotenzina II
Antagonisti receptora angiotenzina II (ARA) koriste se uglavnom u slučajevima netolerancije na ACE inhibitore kao tretman prve linije kod pacijenata sa klinički značajnom dekompenzacijom. I pored ACE inhibitora kod pacijenata sa CHF, kod kojih je efikasnost samih ACE inhibitora nedovoljna, iako većina lekara ne smatra ovaj pristup racionalnim.
Doze antagonista receptora angiotenzina II za liječenje CHF u mg × učestalost primjene dnevno.
Beta blokatori
Beta-blokatori (B-blokatori) treba da budu uključeni u terapiju onih pacijenata kod kojih su dijagnosticirane HF i EF (manje od 40%) i nemaju kontraindikacije (uobičajene za ovu grupu lijekova). Težina dekompenzacije, starost, pol, nivo početnog pritiska (ako je SBP veći od 85 mm Hg) i početni broj otkucaja srca ne igraju samostalnu ulogu u određivanju kontraindikacija za upotrebu beta-blokatora.
U normalnim kliničkim situacijama, beta blokatore treba koristiti uz ACE inhibitore i kod pacijenata sa stabilnim stanjem. Vrijedi uzeti u obzir da B-AB nije sredstvo "hitne pomoći". Danas je dokazan dvofazni učinak beta-blokatora na centralnu hemodinamiku kod pacijenata sa CHF: u prve dvije sedmice liječenja ovim lijekovima može doći do smanjenja minutnog volumena srca i povećanja simptoma CHF. Ali tada hibernirajući kardiomiociti obnavljaju svoju kontraktilnost i minutni volumen srca.
Liječenje kronične srčane insuficijencije lijekom B-AB treba započeti s dozom prikazanom u tabeli kao početnom dozom. Preporučuje se polagano povećanje doze (ne više od jednom u 2 tjedna, a u slučaju sumnjive podnošljivosti i pretjeranog smanjenja krvni pritisak- 1 put mjesečno) dok se ne postigne optimalni terapijski nivo.
Najmanje 2 kardioselektivna blokatora: metoprolol sukcinat sa sporim oslobađanjem lijeka, kao i neselektivni blokator s dodatnim svojstvima alfa adrenergičkog blokatora, antioksidansa i antiproliferativnog sredstva - karvedilol - dokazano su učinkoviti i neopasni, koji imaju sposobnost poboljšanja prognoze pacijenata sa CHF.
Antagonisti aldosteronskih receptora
Antagonisti aldosterona, koji se koriste zajedno sa ACE inhibitorima i beta blokatorima kod pacijenata sa teškom CHF (FC III-IV) i pacijenata koji su bolovali u prošlosti akutni srčani udar miokard. Za dugotrajno liječenje pacijenti sa FC III-IV CHF koriste male doze (25-50 mg) uz ACE inhibitore i beta blokatore kao neurohumoralni modulator.
Diuretici
Ovi lijekovi su indicirani za sve pacijente sa kliničkih simptoma CHF povezan s prekomjernim zadržavanjem natrijuma i vode u tijelu. Algoritam za propisivanje diuretika (u zavisnosti od težine hronične srčane insuficijencije) je sljedeći:
- FC I - ne liječiti diureticima;
- II FC (bez stagnacije) - male doze torasemida (2,5-5 mg);
- II FC (stagnacija) - tiazidni (petlji) diuretici;
- III FC (terapija održavanja) - diuretici petlje (preporučuje se torsemid) dnevno u dozama koje su dovoljne za održavanje uravnotežene diureze + spironolakton + acetazolamid (0,25 mg x 3 puta dnevno tokom 3-4 dana svake 2 sedmice);
- IV FC - petlja (ponekad 2 puta dnevno ili intravenozno ukapavanje visoke doze) + tiazid + inhibitori karboanhidraze (acetazolamid 0,25 mg x 3 puta dnevno 3-4 dana svake dvije sedmice) + ako je potrebno, izolirana ultrafiltracija i/ili mehaničko uklanjanje tečnosti.
Digoksin
Kod atrijalne fibrilacije može inhibirati atrioventrikularnu provodljivost, smanjuje broj otkucaja srca. At sinusni ritam Ljekari propisuju digoksin za III-IV FC kao dopunu djelovanja ACE inhibitora (ARB), B-AB, antagonista aldosterona i diuretika. Digoksin kod pacijenata sa hroničnom srčanom insuficijencijom treba davati pacijentima u malim dozama. U ovim dozama djeluje prvenstveno kao neurohormonski modulator.
Etil estri polinezasićenih masnih kiselina
Omacor se daje pacijentima oralno, zajedno sa hranom, 1 kapsula (1 hiljada mg) dnevno.
Hronična srčana insuficijencija ima tri stadijuma: 1, 2 i 3 (H1, H2 i H3). U stadijumu II razlikuju se dva perioda - A i B. U stadijumima 1 i 2A obično preovladava zatajenje jednog dijela srca - desnog ili lijevog. Faze 2B i 3 karakterizira totalna srčana insuficijencija.
Prva faza hronične srčane insuficijencije
Prva faza hronične srčane insuficijencije je početna. Njime dominiraju opšti simptomi, kao što su povećan umor, pojačan nedostatak daha tokom fizičke aktivnosti, povećana srčana aktivnost. U mirovanju su obično odsutni. Lokalni simptomi su blagi. U slučaju srčane insuficijencije lijeve komore može doći do otežanog disanja tokom fizičke aktivnosti visokog intenziteta plućni tip gušenje. U desnoj ventrikularnoj varijanti, nakon značajnog fizička aktivnost, koristiti velike količine tečnost ili kuhinjska so Do večeri se može razviti pastoznost na nogama i stopalima. Veličina jetre se ne mijenja. Najjednostavniji testovi stresa poput 5-10 čučnjeva povećavaju broj disanja za 1,5 puta ili više u odnosu na onaj u mirovanju, dok se srčana aktivnost normalizira tek nakon 10 minuta.
Druga faza hronične srčane insuficijencije
Druga faza hronične srčane insuficijencije je dugotrajna. Pojavljuju se izraženi ne samo opći već i lokalni simptomi, a hemodinamika je poremećena.
Period A (H2A) karakteriše jasna dominacija zatajenja desne ili lijeve komore.
Period A prema tipu desne komore manifestuje se kao stagnirajući znaci u sistemskoj cirkulaciji. Pacijenti se mogu žaliti na kratak dah tokom vježbanja, palpitacije i bol u desnom hipohondrijumu. Ponekad se javlja nokturija i umjerena žeđ. Otkrivaju se akrocijanoza i otok u donjim ekstremitetima, koji ne nestaju do jutra. Jetra je obično uvećana, glatka i bolna pri palpaciji. IN trbušne duplje nema tečnosti ili je ima u maloj količini. Funkcije jetre i bubrega nisu narušene. U malom krugu nema fenomena stagnacije.
Period A prema tipu lijeve komore karakterizira prisustvo stagnirajućih promjena u plućnoj cirkulaciji. Subjektivno, pacijenti se osećaju lošije nego kod varijante desne komore i žale se na izraženiju otežano disanje tokom fizičke aktivnosti. Povremeno, pod uticajem stresa, kao i noću, dolazi do gušenja, suvog kašlja i umerene hemoptize. Eksternim pregledom primetno je bledilo kože, akrocijanoza, neki pacijenti imaju osebujno „cijanotično rumenilo“ na licu („mitralni leptir“). Auskultacijom u plućima, uglavnom u donjim delovima, mogu se uočiti suvi raštrkani zviždanja, a ponekad i u manjim količinama - vlažni fini mehurići zviždanja.Nema edema u donjim ekstremitetima, jetra nije uvećana.
Tako se u NcA periodu češće javlja kongestija u jednom krugu cirkulacije, dok funkcija unutrašnjih organa (jetra, bubrezi, pluća itd.) nije narušena. Fizički odmor, korekcija vodno-elektrolitnog režima i liječenje lijekovima obično dovode do kompenzacije srčane aktivnosti.
Period B karakterizira daljnje povećanje kongestivne insuficijencije, kao i uključivanje oba kruga cirkulacije u proces. U ovom slučaju, stagnirajući fenomeni dobijaju totalni karakter. Funkcije unutrašnjih organa mogu biti oštećene. Konkretno, razvija se „ustajali bubreg“, koji se manifestuje umjerenom proteinurijom, eritrociturijom i leukociturijom. U urinu se povremeno mogu pojaviti gipsi (obično hijalinski).
Jetra postaje gusta, mala ili bezbolna. Mogući poremećaji pigmentnih, proteinskih i drugih funkcija jetre (povećava se nivo bilirubina, sadržaj ukupni proteini, posebno njegove fine frakcije u krvi).
Bolesnici se žale na nedostatak daha čak i uz malo fizičkog napora, lupanje srca, težinu u desnom hipohondrijumu, smanjenu diurezu, oticanje, kašalj, loš san. Pri pregledu se skreće pažnja na cijanozu i akrocijanozu, edem, ascites kod najmanje polovice pacijenata, često anasarku, hidrotoraks i povećanu gustu jetru. U plućima se čuju suhi i vlažni, obično fini hripavi, uglavnom u donjim dijelovima. Ortopneja je izražena.
Shodno tome, u N2B periodu često dolazi do dekompenzacije unutrašnjih organa, ali se intenzivnim tretmanom može eliminisati ili značajno smanjiti. Kao rezultat liječenja, stepen cirkulatornog zatajenja se često smanjuje, ali ne dolazi do potpune kompenzacije.
Treći stadijum hronične srčane insuficijencije
Treća faza hronične srčane insuficijencije je konačna, distrofična. Na pozadini izražene totalne kongestivne insuficijencije, teške distrofične nepovratne promjene in unutrašnje organe s poremećajem njihovih funkcija i dekompenzacijom (azotemija, hepatična, plućna insuficijencija). Često se javljaju značajni poremećaji u endokrini sistem regulacija metabolizma vode i elektrolita: aldosteronizam, višak inkrecije antidiuretički hormon (početne promjene može se pojaviti u H2B periodu). Poslednje promene izazivaju nepodnošljivu žeđ i otpornost na diuretičku terapiju. Zbog disfunkcije gastrointestinalnog trakta razvija se srčana kaheksija. Često je maskiran masivnim otokom.
B.B.Gorbačov
"Hronična srčana insuficijencija, faze" i ostali članci iz sekcije
Zatajenje srca je dezorganizacija strukture i disfunkcija srca, što rezultira nezadovoljavajućom snabdijevanjem tjelesnih tkiva O2 uz održavanje punjenja srčanih komora. Istovremeno, za zadovoljavajuću oksigenaciju tkiva potrebno je povećati pritisak unutar šupljina organa.
Koje bolesti uzrokuju AHF?
Zatajenje srca može biti akutno ili kronično. Akutna srčana nepristupačnost je kršenje sposobnosti kontrakcije miokarda, pad volumena srca, koji se izražava grubim patoloških pojava, uključujući kardiogeni šok, pojavu tečnosti u plućnoj šupljini, DIC sindrom.
Akutni oblik uključuje takve manifestacije kao što je kratkoća daha srčane prirode zbog fulminantne pojave kongestivnih procesa u plućima do razvoja kardiošoka ( oštar pad krvni pritisak, oligurija itd.), prvenstveno uzrokovane akutna povreda mišićna vlakna srce (u većini slučajeva to je akutni koronarni sindrom).
Može se pojaviti i zbog prekomjerne parenteralne primjene tekućine.
Prije svega, ovo je akutni infarkt miokarda. Mogu ga uzrokovati i akutne infektivno-upalne i distrofične bolesti srca. Može nastati zbog komplikacija hipertenzivna kriza, PE, produženi astmatični status, emfizem. Ili zbog preopterećenja zapremine (povećanje specifične težine bcc). Više važan razlog jesu intramiokardne hemokinetičke promjene, ruptura interventrikularnog septuma ili početak aortne, bikuspidalne ili trikuspidne insuficijencije (interseptalni infarkt, ruptura ili odvajanje mamilarnih mišića, perforacija valvula kod infektivnog endokarditisa, traumatske povrede). Uz povećanje stresa (sportski ili mentalni stres, povećan protok krvi tokom ortostatskog testa). O oporavljenom srčanom mišiću kod pacijenata s perzistentnom kongestivnom srčanom insuficijencijom.
Kronična srčana insuficijencija se češće dijagnosticira među populacijom. Ovaj oblik karakterizira pojava egzacerbacija. U periodu egzacerbacije pojačava se intenzitet svih simptoma.
Štoviše, u domaćoj literaturi postoje i sistoličke i dijastoličke varijante oblika bolesti.
Patološka komponenta HF je kontraktilna srčana insuficijencija (za sistoličku varijantu).
Klinička klasifikacija HF

1 Prvi stepen (početak bolesti). Srčano zatajenje 1. stepena karakteriše uporni osjećaj nedostatka zraka, prekidi u radu srca samo pri manjoj fizičkoj aktivnosti. U početku pacijenti ne primjećuju takve simptome, što je tačno.
2 Drugi stepen karakterišu teški poremećaji cirkulacije (kongestija plućnog krvotoka) sa malim opterećenjem, epizode u mirovanju. CH 2 se deli na dva perioda: A i B. „A“ karakteriše otežano disanje i prekidi u radu srca pri umerenom fizičkom naprezanju, koji se manifestuje suhim kašljem, moguće sa krvlju, manifestacijama stagnacije tečnosti u plućima. , palpitacije itd. Postoji početna stagnacija u sistemskoj cirkulaciji. U ovoj fazi, učinak je već naglo smanjen i invaliditet je dat. U fazi B, pacijentu je već teško disati u apsolutnom mirovanju. Aktivnost srca je značajno poremećena, javlja se cijanoza. Značajna kongestija u plućima. Suhi kašalj prati pacijenta gotovo stalno. Otok je značajan i gust, do anasarke. Pacijenti postaju potpuno onesposobljeni. Za takve bolesti srca propisana je invalidnost.
3 Treći stepen je završni stadijum bolesti. Nastaju nepovratne promjene u organima i tkivima, teške promjene u metabolizmu i kaheksija. U ovoj fazi, gore navedeni simptomi su praćeni jakim bolom u predjelu srca i nepovratnim promjenama sklerotične prirode. Mogući razvoj ciroze jetre i plućne skleroze. U ovoj fazi, tretman nije efikasan. Sa ovakvim srčanim oboljenjima invalidnost se svakako daje.
IN kliničku praksu Zatajenje srca uključuje sljedeće simptome:
- dispneja.
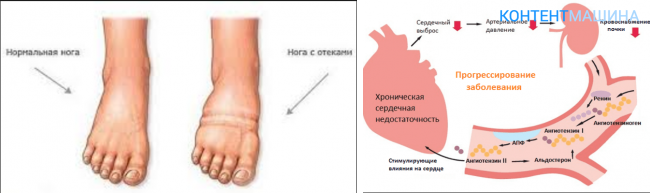
- Otok je pretežno donjih ekstremiteta (često oko gležnjeva) i u paraorbitalnom području.
- Umor, slabost. Čak je i pacijentu teško izvesti lako fizičko rad (čišćenje kuće, pranje suđa, šetnja itd.) u uznapredovalim slučajevima.
- Noćni napadi srčanog oblika statusa astmatike.
- Noćni kašalj.
- Wheezing (wheezing).
- Povećanje ili gubitak težine (u komplikovanim slučajevima).
- Osjećaj “punoće” u želucu.
- Gubitak apetita.
- Nervni poremećaji, uključujući: depresiju, apatiju, promjene raspoloženja i labilnost.
- Osećaj otkucaja srca.
- Napadi nesvjestice.
- Prisilni položaj u pacijentovom krevetu.
CH dijagnoza
Dijagnoza zatajenja srca je teško pitanje V medicinska praksa. Posebno na ranim fazama. Budući da simptomi i znaci nisu sasvim specifični. Mogu se pojaviti u bilo kojem stanju zadržavanja tečnosti u tijelu.
Najpouzdaniji znaci bolesti su:
- Vidljivo oticanje sa pulsiranjem vena vrata.
- „Osluškivanjem“ (auskultacijom) lekar može utvrditi prisustvo finih hripavca u plućima i crepitusa, što ukazuje na prisustvo „vode“ u plućima. Također je moguće otkriti takozvani "galopski ritam" i sistolni šum nad projekcijskim područjem srca.
- Prilikom “tapkanja” (perkusije) otkriva se pomak veličine srca u stranu, čiji je uzrok dugotrajni patološki proces u miokardu.
- Lekar može obratiti pažnju na prisustvo velikog edema na periferiji (otok u lumbalnoj regiji, nogama, genitalijama).
- Često se u ovoj skupini pacijenata otkriva povećanje učestalosti kontrakcija srčanog mišića.
- Prilikom palpacije pulsa utvrđuje se kršenje njegovog ritma i potpunosti.
- Pacijentovo disanje je često i plitko.
- Kaheksična konstitucija.
- Ascites, pa čak i anasarka (potpuno oticanje tijela uključujući organe i šupljine).
Za detaljniju dijagnozu patologije koristi se jasan algoritam istraživanja:
- Ehokardiografski pregled pomaže u procjeni veličine miokarda, promjena u šupljinama, stanja listova organa i funkcionalni indikatori komore.
- Elektrokardiografija vam omogućava da odredite ritam i kvalitet sistema.
- Biohemijski test krvi. Obavezno određivanje sastava elektrolita (Na, K, Ca), omjera razine uree u krvi i urinu pacijenta, feritina, transferina, željeza i funkcije vezivanja željeza. Važno je utvrditi kvalitet jetre i bubrega, za to utvrđujemo nivo bilirubina i izračunavamo GFR na osnovu nivoa kreatinina.
- Također je potrebno procijeniti funkciju štitne žlijezde. Da bismo to učinili, određujemo nivo hormona štitnjače u krvi. Ovo je posebno važno kada se pacijentu propisuju diuretici i antikoagulansi.
- Generale kliničkim ispitivanjima krv. Za isključivanje anemije i upale.
- Jedna od neophodnih metoda za postavljanje dijagnoze je određivanje količine natriuretskog hormona u krvi.
- Rendgen grudnog koša može dati odgovore na brojna pitanja važna pitanja, koji omogućavaju isključivanje kongestivnih bolesti plućnog sistema. Takođe, na osnovu poboljšanja rendgenske slike može se suditi o efikasnosti lečenja.

IN teški slučajevi koriste se dodatne metode:
- Magnetna rezonanca omogućava procjenu strukture i funkcije. Postoji niz kontraindikacija za magnetnu rezonancu koje uvijek treba uzeti u obzir. Ova metoda je najprecizniji za procjenu volumena, mase i kontraktilnosti srčanih komora. MRI je takođe alternativne opcije sa nezadovoljavajućim kvalitetom ehokardiograma. Takođe, njegova vrijednost je i to što se koristi za dijagnostiku infiltrativnih ili infektivnih bolesti srca.
- CT sa emisijom jednog fotona pomaže u proceni vitalnosti miokarda.
- Koronarna angiografija. Može se koristiti da se utvrdi da li pacijent ima leziju koronarne arterije. Koristi se samo za ozbiljne indikacije.
- Transezofagealna ehokardiografija se propisuje ako je nemoguće provesti standardnu verziju EKG-a (razlozi za to mogu biti gojaznost, bolest plućnog tkiva, pacijenti na mehaničkoj ventilaciji)
- Pozitronska emisiona tomografija može otkriti ishemiju organa
- Za neinvazivnu dijagnostiku koristi se kompjuterska tomografija.
- Kod transplantacije organa ili njegovih dijelova moguće je koristiti kateterizaciju miokardnih sekcija.
- Biopsija srčanog tkiva
- Holter skrining je indiciran za patologije koje su vjerovatno povezane s problemima ritma i provodnog sistema. Tokom postupka pratite ritam, ispravnost i frekvenciju ventrikula.
- Postoje i posebni testovi koji koriste fizičku aktivnost.
Tretman
Liječenje AHF je složen algoritam djelovanja. Prije svega, uvjeravamo se da nema teška kršenja ritam. Ako pacijent ima akutni koronarni sindrom, tada će učinak liječenja biti hitno obnavljanje cirkulacije krvi u koronarne žile. To se može postići primjenom sistemske specijalizirane trombolize. Njegova implementacija je moguća već u prehospitalnoj fazi pružanja njege pacijentu.
Važno je pacijentu omogućiti pristup obogaćenom i vlažnom O2. Dajemo ga kroz nazalni kateter. Brzina ubrizgavanja nije veća od 8 mililitara u minuti.
Algoritam se također bira na osnovu lokacije problema. Za terapiju akutni neuspjeh korigirana je desna ventrikularna varijanta patološka stanja to je dovelo do nje. U većini slučajeva to su plućna embolija, astmatični status itd. Samo stanje ne zahtijeva liječenje. Otklanja se isključivo razlog koji je izazvao ovaj status.
U slučaju kombinovane AHF (odnosno sa oštećenjem i desne i lijeve komore) funkcionira prema gore navedenom algoritmu.
Ako se pacijentu dodatno dijagnosticira kardiogeni šok, tada je terapija inotropnim lijekovima obavezna.
Složenije pitanje je liječenje akutnog zatajenja lijeve komore.
Prije svega, pacijentu se propisuju lijekovi koji sadrže nitro. U praksi je to nitroglicerin ispod jezika u dozi od pola miligrama. Pacijentu se mora dati povišen položaj glave. Ali ako ima tečnosti u plućima, morate spustiti noge. Ove tehnike su veoma efikasne kod niskog krvnog pritiska.
“Zlatni standard” za AHF je diuretik poput furosemida. Zbog proširenja vena, do pražnjenja dolazi nekoliko minuta nakon primjene lijeka kardiovaskularnog sistema, koji se pojačava zbog ubrzanog diuretičkog učinka lijeka. Koristi se parenteralno, razblaženo, u dozi od dvadesetak miligrama. Doza se povećava ako postoji stagnacija prsa do 3 grama.
Ako pacijent ima jako forsirano disanje, izraženo uzbuđenje Centralnom nervnom sistemu propisuju se narkotični lekovi protiv bolova, uključujući i morfijum (smanjuje stres na srcu, smanjuje kontraktilnost respiratornih mišića, inhibira rad respiratornog centra, a takođe smanjuje mentalno uzbuđenje. Koristi se u dozama od oko pet miligrama (pret. -rastvoren u izotonični rastvor). Ali ovu drogu postoji niz kontraindikacija: poremećaj ritma disanja, postojeća depresija respiratornog centra, opstrukcija respiratornog trakta, „bikovsko“ srce, cerebralni edem, trovanje.
Stagnacija u plućna cirkulacija kod normalnog krvnog pritiska zaustavlja se uvođenjem nitratnih lijekova. U tom slučaju potrebno je pratiti indikatore krvnog tlaka. Uz ovaj stepen srčane insuficijencije, postoji i potreba za primjenom antikoagulansa.
Vrijedi napomenuti da se s povećanjem simptoma plućnog edema propisuje terapija glukokortikosteroidima.
Mora se imati na umu da je to jedna od najvrednijih akcija u terapiji ovoj državi je adekvatno ublažavanje bolova. 
At tretman CHF postići:
- Prevencija razvoja simptomatske kronične srčane insuficijencije.
- Uklanjanje znakova bolesti.
- Usporavanje napredovanja bolesti štiteći srce i druge organe (mozak, bubrezi, vaskularni sistem).
- Poboljšanje indikatora kvaliteta života.
- Smanjenje učestalosti hospitalizacije pacijenata.
- Poboljšanje podataka o prognozi bolesti.
Ako imate simptome bolesti, koristite razne metode oni su eliminisani. Metode koje tome doprinose:
- Uravnoteženu ishranu.
- Pravilno dozirana fizička aktivnost.
- Povoljno emocionalno okruženje za psihološku rehabilitaciju.
- Adekvatna farmakoterapija.
- Fizioterapija.
- Hirurške intervencije prema strogim indikacijama.
Prevencija srčanih oboljenja
Trenutni pogled na prevenciju srčane insuficijencije uključuje smanjenje uticaja na životnu aktivnost pacijenta kombinacijom faktora kao što su:
- Arterijska hipertenzija.
- Gojaznost.
- Inzulinska rezistencija.
- Kršenje lipidni spektar krv.
- Metabolički poremećaj.
Vrijedno je zapamtiti da je srce neka vrsta "motora" života, čije je zaustavljanje kobno za tijelo. Lakše je spriječiti njegov „kvar“ nego ga ponovo pokrenuti u budućnosti.
Pri liječenju kronične srčane insuficijencije prvo je potrebno procijeniti mogućnost utjecaja na njen uzrok. U nekim slučajevima, efikasni etiološki efekti (npr. hirurška korekcija bolesti srca, revaskularizacija miokarda kod ishemijske bolesti srca) mogu značajno smanjiti težinu kronične srčane insuficijencije. U liječenju kronične srčane insuficijencije, neliječničke i medicinske metode liječenje hronične srčane insuficijencije. Treba napomenuti da se obje vrste liječenja trebaju međusobno nadopunjavati.
Liječenje hronične srčane insuficijencije
Krajnji cilj liječenja kronične srčane insuficijencije je poboljšanje kvalitete života i produženje njegovog trajanja. Za postizanje ovog cilja neophodne su sljedeće aktivnosti:
- Poboljšanje kontraktilne funkcije miokarda kod kronične srčane insuficijencije.
- Smanjenje volumena krvi (smanjenje predopterećenja).
- Smanjenje perifernog vaskularnog otpora (smanjenje naknadnog opterećenja) kod kronične srčane insuficijencije.
- Eliminacija uticaja na srce simpatikusa nervni sistem.
- Antikoagulantna terapija u liječenju kronične srčane insuficijencije.
- Antiaritmijska terapija.
Od lijekova u liječenju kronične srčane insuficijencije, ovisno o kliničke manifestacije bolesti, koriste se diuretici, ACE inhibitori, srčani glikozidi, drugi kardiotonični lijekovi, vazodilatatori, β-blokatori, antikoagulansi, antiaritmici. Optimalna kombinacija lijekova za liječenje teške kronične srčane insuficijencije smatra se „trostrukom terapijom“: diuretici, ACE inhibitori, srčani glikozidi.
Diuretici u liječenju kronične srčane insuficijencije
Prilikom propisivanja diuretika za liječenje kronične srčane insuficijencije potrebno je uzeti u obzir da je pojava edema kod zatajenja srca povezana s više razloga (konstrikcija bubrežnih žila, pojačano lučenje aldosterona, povišen venski tlak); liječenje diureticima samo za hroničnu srčanu insuficijenciju smatra se neadekvatnim. Kod kronične srčane insuficijencije obično se preporučuje početak liječenja diureticima petlje (furosemid) ili tiazidnim (na primjer, hidroklorotiazid). Ako je diuretički odgovor nedovoljan, diuretici petlje i tiazidi se kombiniraju za liječenje kronične srčane insuficijencije.
- Tiazidni diuretici za liječenje kronične srčane insuficijencije. Hidrohlorotiazid se obično koristi za liječenje u dozi od 25 do 100 mg/dan. Treba zapamtiti da pri brzini glomerularna filtracija bubrezi manji od 30 ml/min, nije preporučljivo koristiti tiazide.
- Diuretici petlje počinju brže djelovati u liječenju kronične srčane insuficijencije; njihov diuretski učinak je izraženiji, ali manje dugotrajan od tiazidnih diuretika. Lijek furosemid se primjenjuje u dozi od 20-200 mg/dan IV, ovisno o manifestacijama sindroma edema i diureze. Može se propisati oralno u dozi od 40-100 mg/dan za liječenje kronične srčane insuficijencije.
- Diuretici koji štede kalijum (lijekovi: triamteren, amilorid, kombinovani lek triampur) daju slabiji diuretički učinak u liječenju kronične srčane insuficijencije od diuretika petlje i tiazida. Smanjenje aktivnosti lijeka aldosterona pri korištenju spironolaktona je korisno kod kronične srčane insuficijencije.
ACE inhibitori u liječenju hronično zatajenje
ACE inhibitori uzrokuju hemodinamsko rasterećenje miokarda zbog vazodilatacije, povećane diureze i smanjenog pritiska punjenja lijeve i desne komore u liječenju kronične srčane insuficijencije. Indikacije za propisivanje ACE inhibitora su klinički znaci kronične srčane insuficijencije, smanjenje ejekcione frakcije lijeve komore (manje od 40%). Prilikom propisivanja ACE inhibitora moraju se poštovati određena stanja prema preporukama Evropskog kardiološkog društva (1997).
- Potrebno je prestati uzimati diuretike 24 sata prije uzimanja ACE inhibitora.
- Krvni pritisak treba pratiti prije i nakon uzimanja ACE inhibitora.
- Liječenje kronične srčane insuficijencije počinje malim dozama uz postupno povećanje.
- Potrebno je pratiti funkciju bubrega (diureza, relativna gustina urina) i koncentracije elektrolita u krvi (jona kalija i natrijuma) uz povećanje doze svakih 3-5 dana, zatim svakih 3 i 6 mjeseci.
- Treba izbjegavati istodobnu primjenu diuretika koji štede kalij (mogu se propisati samo za hipokalemiju).
- Kombinovanu upotrebu NSAIL treba izbegavati u lečenju hronične srčane insuficijencije.
Trenutno dostupno veliki broj ACE inhibitori koji se koriste u liječenju kronične srčane insuficijencije. Razlikuju se po trajanju djelovanja, učestalosti primjene i doziranju. Prvi pozitivni podaci o blagotvoran uticaj Blokatori receptora angiotenzina II (posebno losartan) na tok kronične srčane insuficijencije kao alternativa ACE inhibitorima ako su nepodnošljivi ili kontraindicirani.
Srčani glikozidi za liječenje lijekovima hronično zatajenje srca
Srčani glikozidi imaju pozitivan inotropni (povećavaju i skraćuju sistolu), negativan kronotropni (smanjenje otkucaja srca), negativan dromotropni (usporavanje AV provođenja) učinak u liječenju kronične srčane insuficijencije. Smatra se da je optimalna doza održavanja digoksina za liječenje 0,25-0,375 mg/dan (kod starijih pacijenata 0,125-0,25 mg/dan); Terapijska koncentracija digoksina u krvnom serumu je 0,5-1,5 mg/l. Digoksin se izlučuje nepromijenjen bubrezima. Za razliku od digoksina, digitoksin se metabolizira u jetri, optimalna doza je 0,07-0,1 mg/dan.
Nuspojave i intoksikacija glikozidima. Srčani glikozidi u liječenju kronične srčane insuficijencije mogu uzrokovati bradikardiju. Pri korištenju srčanih glikozida moguć je razvoj intoksikacije glikozidima. Intoksikacija glikozidima može biti podstaknuta infarktom miokarda, hipoksemijom, hipokalemijom, hipomagnezemijom, hiperkalcemijom, zatajenjem bubrega, hipotireozom, električnom kardioverzijom, starije dobi. Treba imati na umu da kombinirana primjena srčanih glikozida za liječenje kronične srčane insuficijencije s lijekovima kinidinom, verapamilom, amiodaronom, propafenonom može dovesti do povećanja koncentracije glikozida u krvi i smanjiti njihovu bubrežnu i ekstrarenalnu eliminaciju, stoga, da bi se spriječila intoksikacija, doza digoksina u takvim slučajevima mora se smanjiti za 2 puta.
- Dispeptični poremećaji - mučnina, povraćanje, gubitak apetita.
- Poremećaji srčanog ritma u obliku ventrikularne ekstrasistole, neparoksizmalne AV nodalne tahikardije, ventrikularne tahikardije (uključujući multifokalnu). Ventrikularna fibrilacija je rijetka.
- Poremećaji AV provođenja različitog stepena, blokada SA u liječenju kronične srčane insuficijencije.
- Najkarakterističnijim poremećajem ritma i provodljivosti tijekom intoksikacije glikozidima smatra se neparoksizmalna supraventrikularna tahikardija s AV blokom, stoga je pri liječenju kronične srčane insuficijencije srčanim glikozidima i održavanju tahikardije u bolesnika potrebno isključiti njihovo predoziranje.
Hronična intoksikacija glikozidima može se manifestirati i kao gubitak težine, neuropatija, ginekomastija i delirijum. Karakteristično oštećenje vida u vidu izgleda žuti krugovi kada gledate u izvor svetlosti.
Adrenergički blokatori u liječenju kronične srčane insuficijencije
Raspravlja se o pitanju propisivanja /3-blokatora za hroničnu sistoličku srčanu insuficijenciju. Sa molom i umerenog stepena ozbiljnosti kronične srčane insuficijencije, za liječenje je moguće koristiti β-blokatore (ako je ejekciona frakcija lijeve komore veća od 30% i nema kontraindikacija za njihovu primjenu iz drugih organa.
Mehanizam blagotvornog dejstva lekova /3-blokatora kod hronične srčane insuficijencije je posledica sledećih faktora:
- Direktna zaštita miokarda od štetnih efekata kateholamina.
- Zaštita od hipokalemije izazvane kateholaminom u liječenju kronične srčane insuficijencije.
- Poboljšan protok krvi u koronarnim arterijama zbog smanjenja broja otkucaja srca i poboljšane dijastoličke relaksacije miokarda.
- Smanjenje efekata vazokonstriktornih sistema (na primjer, zbog smanjenog lučenja renina).
- Potenciranje vazodilatacionog sistema kalikrein-kinin u liječenju kronične srčane insuficijencije.
- Povećanje doprinosa lijevog atrijuma punjenju lijeve komore zbog poboljšane relaksacije potonje.
Trenutno se karvedilol - f5\- i α-adrenergički blokator sa vazodilatacijskim svojstvima preporučuju za upotrebu među /3-adrenergičkim blokatorima za liječenje kronične srčane insuficijencije. Početna doza karvedilola je 3,125 mg 2 puta dnevno, nakon čega slijedi povećanje doze na 6,25, 12,5 ili 25 mg 2 puta dnevno ako nema nuspojava as arterijska hipotenzija, bradikardija, smanjena ejekciona frakcija lijeve komore (prema ehokardiografiji) i druge negativne manifestacije djelovanja /3-blokatora. Osim toga, preporučuju se lijekovi metoprolola, počevši od doze od 12,5 mg 2 puta dnevno, bisoprolol 1,25 mg 1 put dnevno pod kontrolom ventrikularnih ejekcionih frakcija u liječenju kronične srčane insuficijencije.
Spironolakton za hroničnu srčanu insuficijenciju
Utvrđeno je da primjena antagonista aldosterona spironolaktona u dozi od 25 mg 1-2 puta dnevno za liječenje (u nedostatku kontraindikacija) pomaže u produženju životnog vijeka pacijenata sa srčanom insuficijencijom. Ovaj lijek se široko preporučuje za upotrebu, unatoč nedostatku vidljivog efekta na kvalitetu života pacijenata s kroničnom srčanom insuficijencijom.
Periferni vazodilatatori za srčanu insuficijenciju
Periferni vazodilatatori se propisuju pacijentima sa hroničnom srčanom insuficijencijom za lečenje u prisustvu kontraindikacija ili loše podnošljivosti ACE inhibitora. Od perifernih vazodilatatora koristi se hidralazin u dozi do 300 mg/dan, izosorbid dinitrat u dozi do 160 mg/dan.
Alternativni lijekovi za kroničnu srčanu insuficijenciju
/3-adrenergički agonisti (dobutamin), inhibitori fosfodiesteraze (amrinon) se obično propisuju na 1-2 sedmice u završnoj fazi srčane insuficijencije ili kada oštro pogoršanje stanja pacijenata sa hroničnom srčanom insuficijencijom.
Liječenje srčane insuficijencije antikoagulansima
Pacijenti sa hroničnom srčanom insuficijencijom su osetljivi visokog rizika tromboembolijske komplikacije. Moguće PE zbog venska tromboza i vaskularna tromboembolija veliki krug cirkulaciju krvi uzrokovanu intrakardijalnim trombima ili atrijalnom fibrilacijom. Svrha liječenja indirektni antikoagulansi Preporučuje se pacijentima sa hroničnom srčanom insuficijencijom uz prisustvo atrijalne fibrilacije i tromboze u anamnezi.
Antiaritmički lijekovi za zatajenje srca
Ako postoje indikacije za propisivanje antiaritmika (atrijalna fibrilacija, ventrikularna tahikardija), preporučuje se primjena amiodarona u dozi od 100-200 mg/dan u liječenju kronične srčane insuficijencije. Ovaj lijek proizvodi minimalne negativne inotropne efekte, dok većina drugih lijekova u ovoj klasi smanjuje ejekcijsku frakciju lijeve komore. Osim toga, sami antiaritmički lijekovi mogu izazvati aritmije (proaritmički učinak). Treba imati na umu da kada zajedničko imenovanje sa srčanim glikozidima, doza ovih potonjih se mora prepoloviti kada se liječi hronična srčana insuficijencija.
Pri liječenju hronične srčane insuficijencije treba imati na umu interakcije lijekova i moguće negativan uticaj neki lijekovi za tok kronične srčane insuficijencije. Mora se izbjegavati sledeće lekove:
- NSAIL - izazivaju inhibiciju sinteze, uključujući vazodilataciju Pg i zadržavanje jona natrijuma i vode.
- Antiaritmički lijekovi klase I - pružaju proaritmički učinak.
- Sporo blokatori kalcijumski kanali(verapamil, diltiazem, prva generacija dihidropiridina) smanjuju kontraktilnost miokarda u liječenju kronične srčane insuficijencije.
- Triciklički antidepresivi stimulišu ektopična aktivnost srca.
- Glukokortikoidi (inhibiraju stvaranje vazodilatacijskih hormona i zadržavaju jone natrija i vodu).
Liječenje hronične srčane insuficijencije bez operacije
Tretman bez lijekova uključuje ograničavanje konzumacije kuhinjske soli na 5-6 g/dan, tekućine na 1-1,5 l/dan i optimizaciju fizičke aktivnosti. U liječenju kronične srčane insuficijencije moguća je umjerena fizička aktivnost (šetnja najmanje 20-30 minuta 3-5 puta sedmično). Ukoliko se stanje pogorša (u mirovanju se smanjuje broj otkucaja srca i smanjuje funkcija srca), potrebno je pridržavati se potpunog fizičkog odmora. Opseg nefarmakoloških mjera varira u zavisnosti od težine srčane insuficijencije.
Liječenje hronične srčane insuficijencije hirurškim metodama
S razvojem kronične srčane insuficijencije na pozadini koronarne bolesti, potrebno je razmotriti pitanje pravovremene revaskularizacije miokarda za liječenje. U prisustvu hronične srčane insuficijencije na pozadini bradijaritmije, indiciran je pejsmejker. Česti paroksizmi ventrikularne tahikardije smatraju se indikacijom za ugradnju kardiovertera-defibrilatora. Posljednje utociste u liječenju refraktorne srčane insuficijencije - transplantacija srca. Petogodišnja stopa preživljavanja za pravovremenu transplantaciju srca je 70%.
Prognoza za liječenje kronične srčane insuficijencije
Općenito, trogodišnja stopa preživljavanja pacijenata s kroničnom sistolnom srčanom insuficijencijom je 50%. Stopa mortaliteta od kronične sistoličke srčane insuficijencije je 19% godišnje. Slijede faktori čije prisustvo korelira sa lošom prognozom kod pacijenata sa hroničnom srčanom insuficijencijom.
- Smanjenje ejekcione frakcije lijeve komore za manje od 25%.
- Nemogućnost penjanja na jedan sprat i kretanja normalnim tempom duže od 3 minuta.
- Smanjenje sadržaja jona natrijuma u krvnoj plazmi je manje od 133 meq/l.
- Smanjenje koncentracije kalijevih jona u krvnoj plazmi je manje od 3 mEq/L.
- Povećan nivo norepinefrina u krvi.
- Česta ventrikularna ekstrasistola tokom dnevnog praćenja EKG-a.
Rizik od iznenadne srčane smrti kod pacijenata sa hroničnom srčanom insuficijencijom je 5 puta veći nego u opštoj populaciji. Većina pacijenata s kroničnom srčanom insuficijencijom iznenada umire, uglavnom od ventrikularne fibrilacije. Profilaktički pregled antiaritmičkih lijekova ne sprečava ovu komplikaciju.
Klasifikacija kliničke forme i varijacije kronične srčane insuficijencije potrebno je razlikovati uzroke nastanka, težinu stanja pacijenta i karakteristike tijeka patologije.
Ova razlika bi trebala pojednostaviti dijagnostičku proceduru i izbor taktike liječenja.
U domaćoj kliničkoj praksi koristi se klasifikacija CHF prema Vasilenko-Strazhesko i funkcionalna klasifikacija New York Heart Association.
Klasifikacija je usvojena 1935. godine i koristi se i danas sa nekim pojašnjenjima i dopunama. Na osnovu kliničkih manifestacija bolesti tokom CHF-a razlikuju se tri stadijuma:
- I. Latentno zatajenje cirkulacije bez popratnih hemodinamskih poremećaja. Simptomi hipoksije se javljaju pri neuobičajenoj ili produženoj fizičkoj aktivnosti. Moguća kratkoća daha, jak umor,... Postoje dva perioda A i B.
Stadij Ia je pretklinička varijanta toka, u kojoj srčana disfunkcija gotovo da nema utjecaja na dobrobit pacijenta. At instrumentalni pregled detektuje se povećanje ejekcione frakcije tokom fizičke aktivnosti. U stadijumu 1b (latentna CHF), cirkulatorna insuficijencija se manifestuje tokom fizičke aktivnosti i nestaje u mirovanju.
- II. U jednom ili oba kruga krvotoka izražena je stagnacija koja ne prolazi u mirovanju. Period A (faza 2a, klinički izražena CHF) karakteriziraju simptomi stagnacije krvi u jednom od krvotoka.
Pacijent pokazuje akrocijanozu, periferni edem, suhi kašalj i drugo, ovisno o lokaciji lezije. U periodu B (faza IIb, teška) u patoloških promjena uključen je čitav cirkulatorni sistem.
- III. Završna faza bolesti sa znacima zatajenja obje komore. U pozadini venske stagnacije javlja se teška hipoksija organa i tkiva u oba kruga cirkulacije. Razvija se zatajenje više organa i teški otok, uključujući ascites i hidrotoraks.
Faza 3a je izlječiva ako je adekvatna kompleksna terapija CHF može uključivati djelomično obnavljanje funkcija zahvaćenih organa, stabilizaciju cirkulacije krvi i djelomičnu eliminaciju stagnacija. Fazu IIIb karakteriziraju ireverzibilne promjene u metabolizmu u zahvaćenim tkivima, praćene strukturnim i funkcionalnim poremećajima.
Uvođenje dodatnih gradacija dijelom je posljedica razvoja i primjene novih metoda liječenja, koje značajno povećavaju šanse pacijenata za poboljšanje kvalitete života.
Aplikacija moderne droge a agresivne metode liječenja vrlo često eliminiraju simptome CHF, što odgovara fazi 2b do pretkliničkog stanja.
Njujork (1, 2, 3, 4 FC)
Funkcionalna klasifikacija je zasnovana na toleranciji opterećenja kao indikatoru ozbiljnosti cirkulatornog zatajenja. Utvrđivanje fizičkih sposobnosti pacijenta moguće je na osnovu detaljnog uzimanja anamneze i maksimalnog jednostavni testovi. Na osnovu ove karakteristike razlikuju se četiri funkcionalne klase:
- I FC. Svakodnevna fizička aktivnost ne uzrokuje vrtoglavicu, kratak dah ili druge znakove disfunkcije miokarda. nastaju u pozadini neuobičajene ili produžene fizičke aktivnosti.
- II FC. Fizička aktivnost je delimično ograničena. Svakodnevni stres izaziva nelagodu u predelu srca ili anginozni bol, napade tahikardije, slabost i otežano disanje. U mirovanju, zdravstveno stanje se vraća u normalu, pacijent se osjeća ugodno.
- III FC. Značajno ograničenje fizičke aktivnosti. Pacijent ne osjeća nelagodu u mirovanju, ali svakodnevna fizička aktivnost postaje nepodnošljiva. Slabost, bol u srcu, otežano disanje, napadi tahikardije uzrokovani su manjim opterećenjima od uobičajenih.
- IV FC. Nelagoda se javlja uz minimalnu fizičku aktivnost. ili se drugi mogu pojaviti u mirovanju bez vidljivih preduslova.
Pogledajte tabelu korespondencije između klasifikacija CHF prema NYHA i N.D. Strazhesko:

Funkcionalna klasifikacija je pogodna za procjenu dinamike stanja pacijenta tokom liječenja. Budući da gradacije težine prema funkcionalni znak i prema Vasilenko-Strazhesko baziraju se na različitim kriterijumima i nisu u preciznoj korelaciji jedni s drugima; pri postavljanju dijagnoze naznačeni su stadij i klasa prema oba sistema.
Evo videozapisa o klasifikaciji kronične srčane insuficijencije:
Slični članci
-
Dugoročni plan radnog vaspitanja predškolske djece
Rad je sastavni dio ljudskog života, zbog čega radno obrazovanje također treba biti konstantno i kontinuirano. Nije uobičajeno da se tome posvećuju određeni sati (poput muzike, fizičkog vaspitanja). Radna snaga je jedna od bitnih komponenti...
-
metodološka izrada (mlađa grupa) na temu
Sažetak časa u mlađoj grupi na temu „Ptice“ Obrazovna oblast: „Razvoj govora“ Ciljevi: 1. Nastaviti upoznavanje djece sa domaćim pticama i pticama koje žive u susjedstvu, karakteristikama njihovog života. 2. Upoznajte djecu sa...
-
Sažetak GCD u drugoj mlađoj grupi na temu: Bajke
Projekat “Čarobni svijet bajki” (junior grupa) Tehnološka mapa projekta Vrsta projekta: grupni, likovno-estetski. Učesnici projekta: djeca druge mlađe grupe, učiteljica, muzički direktor, roditelji....
-
Učenje čitanja aplikacije na računaru
02Okt2010 Trains. Učenje čitanja po slogovima Godina izdanja: 2009. Žanr: Edukativne i obrazovne igre za djecu Programer: Bayun Izdavač: Bayun Web stranica programera: http://bayun.ru/ Jezik sučelja: samo ruski Platforma: PC...
-
Sažetak lekcije o razvoju govora u srednjoj grupi: „U živinarištu Lekcija o razvoju govora u srednjoj grupi
Sažetak lekcije o razvoju govora u srednjoj grupi koristeći IKT. Posjeta bajci „Tri medvjeda“ Cilj: razvoj dječjeg govora kroz pozorišne aktivnosti i upoznavanje sa usmenom narodnom umjetnošću. 1....
-
Esej “Kako uštedjeti vodu”.
I. Odabir teme istraživanja. Voda je jedan od glavnih resursa na Zemlji. Teško je zamisliti šta bi se dogodilo sa našom planetom da nestane slatke vode. Ali takva prijetnja postoji. Sva živa bića pati od zagađene vode, štetna je za...
