Boală cardiacă congenitală de tip valvă aortică bicuspidă: ce înseamnă. Simptomele și tratamentul valvei aortice bicuspide, recomandări de la medici
Sistemul valvelor cardiace asigură eliberarea direcționată a sângelui dintr-o cameră în alta, în vasele principale. Distribuția corectă a fluxului și puterea contracțiilor miocardice depind de deschiderea și închiderea sincronă a valvelor. Prin aorta îmbogățită cu oxigen și nutrienți sângele intră în circulația generală.
Eșec în muncă valvă aortică duce la insuficiență cardiacă, însoțită de disfuncția organelor.
Valva aortică bicuspidă congenitală (sinonim - valva aortică bicuspidă), după manifestările sale clinice, nu este o afecțiune inofensivă, ci prezintă un risc de complicații.
Modificările inflamatorii și aterosclerotice ale valvelor provoacă îngustarea (stenoza) deschiderii, grade diferite insuficienţă. Dezvoltarea ecocardiologiei a făcut posibilă identificarea patologiei în copilărie, determinați indicațiile precoce pentru înlocuirea valvei aortice.
Structura anatomică
Valva este situată la marginea aortei și a ventriculului stâng. A lui functie principala- împiedicarea întoarcerii fluxului sanguin în ventricul, care în timpul sistolei a trecut deja în aortă.
Structura supapei constă din:
- inel fibros - o formațiune puternică de țesut conjunctiv care separă clar ventriculul stâng și partea inițială a aortei;
- trei valve semilunare - sunt o continuare a stratului endocardic al inimii, constau din țesut conjunctivși fascicule musculare de fibre, distribuția de colagen și elastina le permite să se închidă etanș, să blocheze lumenul aortei și să redistribuie sarcina pe pereții vaselor;
- sinusurile lui Valsalva - sunt situate în spatele sinusurilor aortice, imediat în spatele valvelor semilunare, de la care începe patul arterelor coronare drepte și stângi.
Părțile supapei sunt legate între ele prin aderențe (comisuri)
Încălcarea structurii duce la o imagine a unui defect congenital (CHD) sau a naturii dobândite. Congenital este detectat la un copil în perioada neonatală pe baza simptomelor și modelului de auscultare.
Cum funcționează valva aortică?
Structura tricuspidiană a valvei aortice se distinge de valva mitrală bicuspidiană prin absența muschii papilariși acorduri de tendon. Prin urmare, se deschide și se închide numai sub influența diferenței de presiune în cavitatea ventriculului stâng și a aortei.
În timpul deschiderii, fibrele de elastină din ventricul presează valvele pe pereții aortei, deschizând orificiul pentru fluxul sanguin. În același timp, rădăcina aortică (partea inițială) se contractă și le trage spre sine. Dacă presiunea din cavitatea ventriculară depășește presiunea din aortă, atunci sângele curge în vas.
Supapele se închid cu curenți învolburați în zona sinusurilor. Ei mută valva departe de pereții aortei spre centru. Clapele elastice se închid strâns. Sunetul de închidere se aude cu un stetoscop.
Modificări congenitale ale valvei aortice
Cauzele exacte ale tulburărilor congenitale sunt încă necunoscute. Mai des apare simultan cu o altă tulburare congenitală - valva mitrala.
Cele mai frecvente defecte de dezvoltare:
- formarea a două foițe în loc de trei (valva aortică bicuspidă);
- una dintre cercevele este mai mare decât celelalte, se întinde și se lasă;
- o supapă este mai mică decât celelalte, subdezvoltată;
- găuri în interiorul ușilor.
Insuficiența valvei aortice ocupă locul al doilea ca frecvență după defectele valvei mitrale. De obicei, combinat cu stenoza lumenului aortic. Mai des întâlnit la băieți.
Vicii dobândite
Cauzele defectelor dobândite sunt severe boli cronice, deci se formează mai des la vârsta adultă. Instalat cea mai mare conexiune Cu:
- reumatism;
- afecțiuni septice (endocardită);
- pneumonie anterioară;
- sifilis;
- ateroscleroza.
Caracter modificări patologice diferit:
- Cu leziuni reumatice, valvele sunt lipite la bază și încrețite.
- Endocardita deformează valvele, începând de la marginea liberă. Aici se formează excrescențe neguoase din cauza proliferării coloniilor de streptococi, stafilococi și chlamydia. Pe ele se depune fibrina și pliantele fuzionează împreună, pierzând capacitatea de a se închide complet.
- Odată cu ateroscleroza, leziunea trece din peretele aortic, valvele se îngroașă, se dezvoltă fibroza și se depun săruri de calciu.
- Modificările sifilitice se răspândesc și la valvele aortei, dar sunt însoțite de moartea fibrelor elastice și extinderea inelului fibros. Supapele devin dense și inactive.
Motive proces inflamator poate fi boală autoimună(lupus eritematos), leziuni toracice.
La persoanele în vârstă, ateroscleroza arcului aortic duce la extinderea rădăcinii, întinderea și scleroza valvelor.
Modificări patologice în afectarea valvelor aortice
Rezultatul modificărilor congenitale și dobândite este formarea unei închideri insuficiente a valvelor, aceasta se exprimă în întoarcerea unei părți din sânge în cavitatea ventriculului stâng atunci când acesta se relaxează. Cavitatea se extinde și se prelungește în dimensiune.
Intensificarea forțată a contracțiilor determină, în timp, o defalcare a mecanismelor compensatorii și hipertrofia stratului muscular al ventriculului stâng. Aceasta este urmată de dilatarea deschiderii venoase stângi care leagă ventriculul de atriu. Supraîncărcarea din secțiunile din stânga se transmite prin vasele pulmonare către inima dreaptă.
Capacitatea afectată a valvelor de a se închide etanș duce la formarea de insuficiență și prolaps sub influența fluxului sanguin invers. De obicei, stenoza aortică apare simultan. În tabloul clinic se poate vorbi despre predominanța unui tip de defect. Ambele cresc sarcina pe ventriculul stâng al inimii. Caracteristicile cursului trebuie luate în considerare atunci când alegeți o metodă de tratament.
Locul valvei bicuspide printre defectele aortice
Incidența detectării valvei aortice bicuspide în rândul copiilor ajunge la 20 de cazuri la mie de nou-născuți. La adulți este de 2%. Pentru majoritatea oamenilor, două supape sunt suficiente pentru a asigura circulația normală a sângelui de-a lungul vieții unei persoane și nu necesită tratament.
Pe de altă parte, la examinarea copiilor cu boală cardiacă congenitală sub formă de stenoză aortică, până la 85% sunt diagnosticați cu o variantă a valvei aortice bicuspide. La adulți, modificări similare se găsesc în jumătate din cazuri.
Zona de „debit” a deschiderii aortice depinde de opțiunile pentru fuziunea valvei.
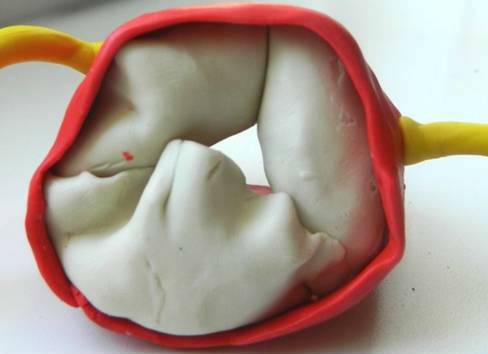
De obicei, una dintre cele două supape este mai mare decât cealaltă, deschiderea are un aspect asimetric ca o „gura de pește”
Dacă patologia congenitală a bolilor de inimă este „stratificată” cu cauze de natură infecțioasă, ateroscleroza aortei, atunci valvele eșuează mai repede decât de obicei și suferă fibroză și calcificare.
Cum se manifestă insuficiența valvulară?
Simptomele închiderii incomplete a valvei aortice încep să apară dacă fluxul invers al sângelui ejectat atinge 15-30% din volumul cavității ventriculare. Înainte de asta, oamenii se simt bine, chiar fac sport. Pacienții se plâng de:
- bătăile inimii;
- dureri de cap cu amețeli;
- scurtare moderată a respirației;
- senzație de pulsație a vaselor de sânge din organism;
- durere anginoasă în zona inimii;
- tendinta de a lesina.
Odată cu decompensarea mecanismelor de adaptare cardiacă, apar următoarele:
- dispnee;
- umflarea membrelor;
- greutate în hipocondrul din dreapta (datorită stagnării sângelui în ficat).
În timpul examinării, medicul notează:
- piele palidă (spasm reflex al capilarelor mici periferice);
- pulsație pronunțată arterele cervicale, limba;
- modificarea diametrului pupilei în funcție de puls;
- la copii si adolescenti pieptul iese din cauza lovituri puternice inimile în sternul neosificat și în coaste.
Bătăi intense sunt resimțite de medic la palparea zonei inimii. Auscultarea evidențiază un suflu sistolic tipic.
Măsurare tensiune arteriala prezintă o creștere a numărului superior și o scădere a celui inferior, de exemplu, 160/50 mm Hg. Artă.
Rolul valvelor în formarea stenozei aortice
În cazul atacurilor reumatice repetate, valvele aortice se micșorează, iar marginile libere devin atât de sudate între ele încât îngustează orificiul de evacuare. Inelul fibros devine sclerotic, crescând și mai mult stenoza.
Simptomele depind de gradul de îngustare a deschiderii. O stenoză critică este considerată a avea un diametru de 10 mm2 sau mai puțin. În funcție de zona deschiderii aortice libere, se obișnuiește să se facă distincția între următoarele forme:
- lumina - mai mult de 1,5 cm 2;
- moderat - de la 1 la 1,5 cm2;
- severă - mai puțin de 1 cm 2.
Pacienții se plâng de:
- durerea asemănătoare atacurilor de angină este cauzată de un flux sanguin insuficient în arterele coronare;
- amețeli și leșin din cauza hipoxiei cerebrale.
Semne de insuficiență cardiacă apar în caz de decompensare.
În timpul examinării, medicul notează:
- piele palida;
- palparea este determinată de o deplasare la stânga și în jos a impulsului apex, „tremurând” la baza inimii la expirație, ca un „toc de pisică”;
- hipotensiune;
- tendință la bradicardie;
- sunete tipice la auscultatie.
Datele sondajului
La o radiografie (inclusiv fluorografie), expansiunea arcului aortic și ventriculii stângi și drepti măriți sunt clar vizibile.
ECG - arată o deplasare la stânga axa electrica, sunt posibile semne de hipertrofie miocardică, extrasistole.
Semnele fonocardiografice permit examinarea obiectivă.
Ecografia sau ecocardiografia - indică o mărire a ventriculului stâng, caracterizează cel mai precis patologia valvelor (modificări de structură, fluturarea valvelor, lățimea deschiderii reziduale).
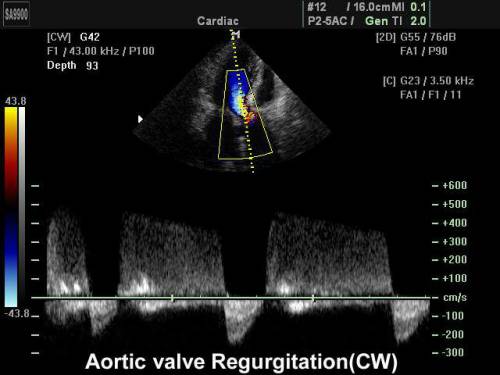
Dopplerografia este cea mai informativă
Metoda cu ultrasunete Doppler permite:
- vezi curgerea de întoarcere a sângelui;
- diagnosticați gradul de prolaps valvular (deflexie internă);
- stabilirea capacităților compensatorii ale inimii;
- stabilirea indicațiilor pentru tratamentul chirurgical;
- se evaluează severitatea stenozei prin încălcarea gradientului normal de presiune (de la 3 la 8 mm Hg).
ÎN diagnosticare funcțională stenoza aortică folosind ecografie Doppler, se obișnuiește să se țină cont de următoarele abateri de gradient (diferențe între presiunea în aortă și ventriculul stâng):
- stenoză ușoară - mai puțin de 20 mm Hg. Artă.;
- moderat - de la 20 la 40;
- severă - peste 40, de obicei 50 mm Hg. Artă.
Dezvoltarea insuficienței cardiace este însoțită de o scădere a gradientului la 20.
Un tip de ecocardiografie, versiunea transesofagiană, se realizează prin introducerea unui senzor special cu o sondă esofagiană mai aproape de inimă. Face posibilă măsurarea zonei inelului aortic.
Prin cateterizarea camerelor inimii și ale vaselor de sânge, se măsoară presiunea din cavități (de-a lungul gradientului) și se studiază caracteristicile fluxului sanguin. Această metodă este utilizată în centrele specializate de diagnostic la persoanele cu vârsta peste 50 de ani, dacă este imposibil să se decidă altfel asupra metodei de intervenție chirurgicală.
Defectele congenitale se sugerează a fi operate după vârsta de 30 de ani, mai devreme - doar cu decompensare rapidă
Tratament fără intervenție chirurgicală
Tratamentul îngustării orificiului și al insuficienței valvei aortice este necesar numai dacă se suspectează debutul decompensării, se detectează aritmia sau se detectează leziuni severe. Utilizarea corectă și în timp util a medicamentelor vă permite să evitați intervenția chirurgicală.
Se aplică grupuri medicamentele farmacologice, sporind contractilitatea miocardică, permițând prevenirea aritmiilor și manifestărilor de eșec. Acestea includ:
- antagonişti de calciu;
- diuretice;
- beta-blocante;
- medicamente care dilată vasele coronare.
Interventie chirurgicala
Intervenția chirurgicală pentru înlocuirea valvei aortice cu o proteză este necesară pentru acei pacienți al căror ventricul stâng nu mai poate face față pompării sângelui. În prezent mare importanță dat dezvoltării și implementării tehnicilor de reparare a valvei aortice. A avea grijă de siguranța propriei supape este extrem de importantă pentru un copil. Orice tip de proteză este nedorit pentru copii, deoarece aceștia nu sunt capabili să crească și necesită utilizarea de anticoagulante.
Tipurile de defecte dobândite sunt operate la vârsta de 55 de ani și peste, în timp ce se efectuează simultan terapia pentru boala de bază.
Indicațiile pentru intervenție chirurgicală sunt determinate de principale tulburări funcționale identificate în timpul examinării.
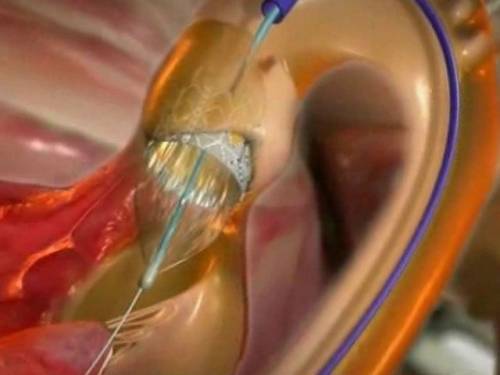
O astfel de abordare este imposibilă în cazul unei deformări severe a valvelor sau al țesuturilor aortice alterate
Tipuri de tratament chirurgical:
- Contrapulsatia balonului - se refera la metode care fac posibil sa faci fara deschiderea pieptului. La supapă prin artera femurala se aduce balonul prabusit, apoi se umfla cu heliu, care indrepta clapele sifonate si inchide mai bine gaura. Metoda este adesea folosită în tratamentul copiilor și este mai puțin traumatizantă.
- Inlocuirea valvei aortice presupune inlocuirea obligatorie a valvei aortice a pacientului cu una artificiala din metal sau silicon. Operația este bine tolerată de către pacienți. După înlocuire, indicatorii de sănătate se îmbunătățesc semnificativ. Bioproteze din artera pulmonara, de la o persoană sau animale decedate, nu este folosită des, în principal pentru pacienții cu vârsta peste 60 de ani. Un dezavantaj serios este necesitatea de a deschide pieptul și de a folosi circulația artificială.
- Pentru valvele bicuspide a fost dezvoltată chirurgia plastică tisulară cu conservarea maximă a foilor.
Proteza endovasculară (endovasală) este viitorul chirurgiei cardiace. Se desfășoară în centre care utilizează tipuri de asistență de înaltă tehnologie. Practic nu are contraindicații. Sub Anestezie locala Valva prăbușită este introdusă în aortă cu o sondă specială. Sonda se deschide și instalează o supapă de tip stent. Nu este necesar bypass cardiopulmonar.
Pacienții cu patologie valvulară aortică trebuie să fie observați de un cardiolog și să consulte un chirurg cardiac o dată pe an. Ridica doza corectă medicamente si oferta metoda corecta tratamentul poate fi efectuat numai de un medic specialist.
Defectele cardiace congenitale sunt cel mult unul dintre cele mai discutate subiecte conferințe internaționaleși seminarii dedicate problemelor de cardiologie. Și nu este nimic ciudat în asta, pentru că afectare funcțională structurile cardiace este cea mai frecventă cauză de deces în rândul populației de astăzi tari diferite pace. sunt diagnosticate la oameni diferite vârste, în ciuda faptului că apar în perioada dezvoltării intrauterine a fătului. În structura unor astfel de anomalii congenitale, primatul aparține patologiilor aparatului valvular, iar valva aortică bicuspidă este una dintre ele.
De regulă, majoritatea cazuri clinice patologie congenitală valva aortică este diagnosticată în maternitate în prima zi după nașterea copilului, iar părinții copilului sunt anunțați despre aceasta.
Un nou-născut cu un defect de valvă aortică este înregistrat la un cardiolog pediatru și este monitorizat în mod constant pentru a identifica orice modificări ale stare functionala inimile.
Uneori, o persoană nu realizează că are o patologie, cum ar fi o valvă aortică bicuspidă de mulți ani. Boala cardiacă congenitală se poate manifesta deja la o vârstă destul de matură sau poate fi descoperită accidental în timpul trecerii examen preventiv. În general, stare patologică sunt considerate a fi o afecțiune destul de comună, care este detectată în prezent la 20 din 1000 de nou-născuți.
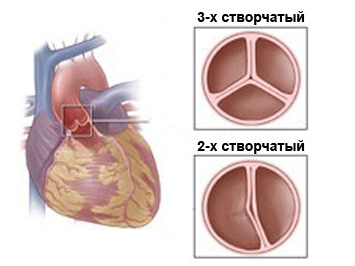
O valvă aortică normală are trei foițe, care asigură funcționarea corectă a inimii și împiedică curgerea sângelui înapoi din vas mareîn ventriculul stâng. O valvă aortică bicuspidă este un defect în care în loc de trei valve, o persoană are doar două. Aceasta este o anomalie foarte gravă în dezvoltarea inimii, care în viitor se poate manifesta ca un întreg complex de simptome de semne dureroase care complică semnificativ. viata normala persoană.
Valva aortică bicuspidiană are mai multe varietăți. Se poate forma prin fuziunea completă a cuspidului coronarian drept și stâng, în urma căreia comisura dintre ele dispare. Acest tip de defect, odată cu creșterea timpului și a inimii, duce la stenoza valvei și la o scădere a zonei de deschidere a foilor. Într-o altă situație, când foliolele nu sunt complet fuzionate și comisura dintre ele rămâne, funcția de închidere a DAVC este întreruptă și foliolele non-coronare începe să se lade, formând o insuficiență valvulară persistentă cu regurgitare constantă a sângelui în cavitatea Ventriculul stâng.
De ce apare DAC?
După cum se știe, valva aortică a inimii se formează în perioada de la 6 la 8 săptămâni de dezvoltare intrauterină a fătului. În această perioadă, structurile fragile ale inimii mici în curs de dezvoltare pot fi afectate de mulți factori nocivi, care au un efect dăunător asupra sănătății acesteia. Cauzele valvei aortice bicuspide pot fi:
- anomalii genetice ale fătului;
- boli infecțioase ale mamei în primul trimestru de sarcină;
- folosit de o femeie pe primele etape sarcina cu medicamente teratotoxice;
- abuzul de alcool;
- cronică şi intoxicație acută la o femeie însărcinată (otrăvire produse chimice de uz casnic, substanțe chimice toxice și altele asemenea).
Cum se manifestă boala?
La copii, acest defect cardiac congenital este practic absent. manifestari clinice, deoarece o inimă mică cu valve aortice anormale face față bine sarcinilor puse pe ea.
copil in în cazuri rare se poate plânge de dureri cardiace și palpitații în timpul performanței exercițiu fizic sau alergarea, care adesea trec neobservate de către adulți.
Boala se face simțită în timpul perioadei de creștere activă a corpului copilului, precum și la persoanele din generația mai în vârstă, ale căror elemente structurale funcționale ale inimii s-au uzat în timp și nu sunt capabile să își desfășoare activitatea în mod corespunzător.
Valva aortică bicuspidă se manifestă prin următoarele simptome patologice:
- durere în zona inimii care apare după efort fizic, urcarea pe podea sau practicarea sportului;
- dificultăți de respirație;
- tahicardie sinusală, care se dezvoltă pe fondul stresului nervos sau fizic;
- amețeli care apar sistematic cu leșin rare;
- pulsația intensă a vaselor capului cu migrene;
- deteriorarea vederii.
Simptome similare apar pe fondul tulburărilor hemodinamice provocate de funcționarea insuficientă a valvei aortice anormale. Primele manifestări ale bolii apar în timpul pubertății unei persoane sau după suferință infecții virale. Adesea, o valvă aortică bicuspidiană este diagnosticată pentru prima dată la femeile însărcinate, când sângele este redistribuit și volumul său circulant crește.
Abordări moderne ale tratamentului BAV?
În aproape jumătate din cazurile diagnosticate, valva aortică bicuspidă funcționează normal pe parcursul vieții unei persoane. În alte cazuri, devine calcifiat sau suferă lipidoză, fibroză și infecție, care îi afectează negativ proprietățile funcționale și duce la insuficiență valvulară. Cu astfel de evoluții și în creștere simptome patologice Chirurgii cardiaci recomandă corectarea chirurgicală a defectului pentru a salva viața pacientului.
Operațiile de economisire a valvei pe valva aortică sunt considerate cele mai acceptabile astăzi, care permit restabilirea lungime normală, lățimea și suprafața supapelor, stabilizând simultan inelul fibros.
Tehnicile chirurgicale similare includ:
- anuloplastie;
- chirurgie plastică a cuspidului coronarian drept și stâng cu refacerea comisurii;
- alungirea supapelor cu o bucată de material;
- tricuspidizarea valvei aortice;
- înlocuirea completă a supapelor afectate cu un clapă de biomaterial;
- reducerea sinusului coronarian.
Din păcate, intervenția chirurgicală care economisește valva pe valva aortică nu este fezabilă în toate cazurile. Uneori, pentru că daune serioase organ, pur și simplu este imposibil să le efectueze, atunci chirurgii recomandă pacienților autoplastia Ross - o operație de înlocuire a valvei alterate cu omologul său sănătos prelevat din artera pulmonară. În acest caz, valva pulmonară este înlocuită cu o proteză biologică.
Cât timp poate trăi o persoană cu valvă aortică bicuspidă? Este obișnuit ca pacienții cu o valvă aortică anormală să trăiască mult și viață plină, fără să bănuiască măcar că are un defect congenital. Dar mai des boala se face simțită și în cele mai multe cazuri duce la insuficiența valvei aortice cu dezvoltarea formelor decompensate ale bolii. Prognosticul pentru astfel de pacienți este următorul: persoanele cu valvă patologică nu trăiesc mult (speranța de viață a acestor pacienți este în medie de la 3 la 10 ani).
După ce au aflat despre diagnostic, părinții copilului se întreabă dacă o valvă aortică bicuspidă și sportul sunt compatibile? Experții nu au un răspuns clar în această privință. Totul depinde de caracteristici individuale corpul copilului, severitatea defectului, prezența semnelor de insuficiență valvulară, precum și tipul de sport. Desigur, astfel de copii nu vor deveni campioni olimpici, ci o activitate fizică moderată, care nu încalcă stare generală hemodinamica sunt încă permise.
În cele mai multe cazuri, boala începe să se manifeste la oameni la vârsta adultă. Conform statisticilor, această patologie este diagnosticată la aproximativ 2% din populație. Valva bicuspidă aortică funcționează de obicei fără modificări ale hemodinamicii și nu este însoțită de tulburări în funcționarea organului. Cu toate acestea, în unele cazuri, din cauza acestei boli, se dezvoltă un anevrism sau
Descrierea patologiei
Înainte de a lua în considerare tabloul clinic al bolii, este indicat să aprofundăm puțin în anatomie. O aortă sănătoasă este formată din trei valve care asigură continuu flux sanguin către organ. În timpul dezvoltării fătului în interiorul uterului, la aproximativ a opta săptămână, începe formarea mușchiului principal. Totuși, sub influență anumiți factori acest proces poate eșua. Ca urmare, două dintre cele trei supape devin topite, ceea ce duce la dezvoltarea unui defect. Această patologie în practică medicală corespunde diagnosticului de „valvă aortică bicuspidă”.
Cauzele acestei boli variază, dar toate sunt asociate cu dezvoltarea intrauterina făt Formarea sistemului cardiac începe la șase săptămâni și se termină la a opta. Această perioadă este considerată cea mai periculoasă. Orice factor negativ poate afecta negativ formarea diferitelor elemente ale organului și vaselor sale. Prin urmare, medicii recomandă insistent femeilor însărcinate în primul trimestru atentie speciala se refera la propria sănătate, refuza obiceiuri proaste, evita situatii stresante.
Ce simptome indică o boală?
Valva bicuspidiană aortică este o adevărată descoperire pentru mulți oameni. Ei pot trăi zeci de ani fără să știe despre problemă, în timp ce se simt în continuare absolut sănătoși. Într-adevăr, patologia se manifestă de obicei la oameni deja la vârsta adultă. Structura anormală a supapei se face simțită în timp. Se uzează treptat din cauza încărcării excesive, rezultând o funcționalitate slabă. Atunci apar primele semne ale bolii. Care?
Manifestările caracteristice ale patologiei includ:
- Tahicardie sinusală, care se manifestă ca bătăi rapide ale inimii.
- Deteriorarea vederii.
- Oboseală, slăbiciune pe tot corpul.
- Pulsații puternice în cap. Intensitate acest simptom crește atunci când pacientul ia în decubit dorsal.
- Leșin constant și amețeli care apar după activitatea fizică.
- Disconfort în zona inimii, care nu este asociat cu experiențele emoționale.
- Greutatea severă a respirației, care apare inițial după efort fizic, dar ulterior însoțește pacientul într-o stare calmă.
Simptomele enumerate sunt tipice pentru pacienții la vârsta adultă. Prin urmare, valva aortică bicuspidiană practic nu se manifestă la copii diagnostic precoceîncălcarea este imposibilă. 
Principalele cauze ale anomaliilor cardiace
Medicii indică expunerea ca fiind cauza principală a acestui defect. factori negativi asupra corpului gravidei în perioada în care are loc formarea sistemelor de bază organe interne. Aceasta ar putea fi expunerea la radiații, boli infecțioase, ecologie slabă. Un alt factor predispozant este fumatul de către viitoarea mamă. Nicotina afectează negativ dezvoltarea fătului în interiorul uterului. Predispoziția ereditară joacă, de asemenea, un rol în apariția bolii. Prin urmare, medicii sfătuiesc cu insistență părinții care au fost diagnosticați anterior cu valvă bicuspidă aortică să o verifice imediat după nașterea copilului. examen complet. Detectarea în timp util a bolii vă permite să prescrieți tratament competent, ceea ce mărește de mai multe ori șansele unei recuperări rapide. 
Metode de diagnosticare
Dacă apar semne care indică probleme cu inima, ar trebui să consultați un medic pentru examinare. Pe baza rezultatelor sale, cardiologul poate decide diagnostic precis. Dacă boala continuă fără tulburări hemodinamice, pacientul este trimis pentru ecografie. Ecografia vă permite să evaluați tabloul clinic al procesului patologic, gradul de deteriorare și să identificați prezența unui anevrism. Aceasta este o complicație gravă care necesită intervenție chirurgicală. Ecografia este adesea completată cu ultrasunete Doppler. Pe baza rezultatelor obtinute examen medical medicul prescrie tratament.
Valva aortică bicuspidă la adulți este uneori însoțită de regurgitare. Acest patologie gravă, în care fluxul sanguin se mișcă în direcția opusă normalului. Pe baza acestui diagnostic, tinerii de vârstă militară ar trebui să primească o amânare de la armată. De asemenea, oferă dreptul de a se înscrie în rezerve cu eliberarea ulterioară a unui act de identitate militar marcat „categoria B, potrivire limitată”. Dacă nu sunt detectate simptome de regurgitare, boala nu reprezintă un obstacol în calea amânării de la serviciul militar. 
Opțiuni de tratament
Severitatea simptomelor bolii determină în întregime tactica de tratament. Dacă pacientul nu a avut probleme de sănătate înainte de examinare, corpul a fost supus unei activități fizice intense, terapie specifică nu este necesar. Cu toate acestea, după confirmarea diagnosticului, medicul trebuie să-l înregistreze la un dispensar, ceea ce îl obligă să facă o serie de analize de mai multe ori pe an.
O formă severă de patologie necesită o abordare diferită. Pacientul este indicat pentru intervenții chirurgicale cu instalarea unei proteze de valvă aortică. Intervenție chirurgicală nu implică manipulări deschise asupra cufăr. Tehnici moderne permit instalarea unei proteze prin piele. Implantul este introdus prin subclavie sau După operație, pacientului i se prescriu medicație constantă pentru a reduce coagularea sângelui. 
Cât timp poate trăi un pacient diagnosticat cu valvă aortică bicuspidă? Tratamentul prin implantarea unei proteze îmbunătățește prognosticul de viabilitate la 80% dintre pacienți. Cu schimbări semnificative în funcționarea organului și insuficiență cardiacă severă, se poate spera la câțiva ani de viață fără griji. De regulă, această cifră nu depășește 2 ani.
Dacă patologia funcțională nu afectează ritmul vieții, medicii recomandă evitarea tensiunii nervoase și a situațiilor stresante. În plus, este necesar să respectați un regim de muncă-odihnă, să faceți mai multe plimbări aer proaspat. Pentru a îmbunătăți prognosticul de viață, experții sfătuiesc și prevenirea bolilor precum endocardita și reumatismul. 
Valva aortică bicuspidiană și sport
Unii pacienți sunt îngrijorați de problemele de compatibilitate a acestei boliși să faci sport. Medicii nu pot da un răspuns cert, deoarece totul depinde de gradul de deteriorare și de severitatea procesului patologic. Desigur, nu există loc pentru pacienții cu un astfel de diagnostic în sportul profesionist. Activitatea fizică excesivă poate agrava evoluția bolii și poate duce la consecințe ireversibile. Luand in considerare caracter ereditar boala, poate fi diagnosticata la varsta de 10-15 ani. Prin urmare, părinții, știind despre un astfel de diagnostic, ar trebui să-și ia periodic copilul la examinare. Abaterile în funcționarea sistemului cardiac sunt o contraindicație pentru sport. În acest caz, este mai bine să optați pentru variantele cel mai puțin traumatizante (yoga, Pilates). În orice caz, ar trebui să consultați medicul dumneavoastră și să nu ignorați recomandările acestuia. 
Concluzie
Valva aortică bicuspidă, ale cărei simptome sunt descrise chiar mai sus, este foarte boala grava. Diagnosticare la timp vă permite să selectați tactica optimă de tratament. Respectarea tuturor instrucțiunilor medicului este cheia unui prognostic pozitiv și de ani lungi viaţă.
Lumea vitalității > Fii sănătos > ACHD: valva aortică bicuspidă. Simptome și diagnostic
Astăzi, foarte des, copiii se nasc cu tot felul de defecte de dezvoltare.
Poate fi o surpriză pentru o persoană că are un defect cardiac.
Simptome
Înainte de a ne uita la principalele simptome ale acestei boli, trebuie să ne aprofundăm puțin în anatomie.
Deci, în inimă sănătoasă La om, valva aortică are trei foițe care asigură un flux sanguin normal către inimă.
În timpul sarcinii, în jurul săptămânii a opta, când inima se dezvoltă, se poate întâmpla ca două valve să se unească și ca urmare, în loc de trei valve, o persoană va avea două. Acesta este motivul pentru care toți medicii recomandă femeilor în primul trimestru să se supraîncărce mai puțin și să se expună la stres (deși astăzi acest lucru este pur și simplu imposibil).
În ceea ce privește simptomele, trebuie menționat că este foarte rar în copilărie să recunoașteți că un copil are un defect cardiac, deoarece boala poate fi asimptomatică pentru o lungă perioadă de timp. Dar cu cât o persoană îmbătrânește, cu atât boala începe să „vorbească” despre ea însăși.
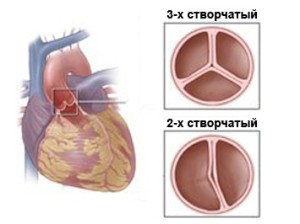
Unul dintre simptome caracteristice valva aortică bicuspidă este o încălcare a fluxului sanguin
Principalele manifestări ale bolii includ:
- Senzație de pulsație puternică în cap
- Senzație de tremor puternic, care sunt cauzate de presiunea mare a pulsului și debitul cardiac uriaș
- Tahicardie sinusală, pe care mulți pacienți o confundă cu palpitații (așa se manifestă)
- Amețeală constantă, uneori leșin
- Probleme de vedere
- Dificultăți de respirație, care pot apărea chiar și cu puțină activitate fizică
- Pacienții se plâng de dureri de scurtă durată în zona inimii. care apar din cauza hipertrofiei ventriculare.
Unul dintre simptomele caracteristice ale unei valve aortice bicuspide este întreruperea fluxului sanguin. Deci, sângele trece mai întâi în aortă și apoi în ventricul și nu invers. Desigur, un astfel de simptom poate fi observat doar de către un specialist în timpul unei examinări a pacientului. Dar este de remarcat faptul că tocmai din cauza acestui fenomen apar toate celelalte simptome enumerate mai sus.
După cum am menționat mai sus, foarte rar acest defect cardiac este recunoscut în copilărie, deoarece toate simptomele încep să apară aproximativ când copilul are nouă până la zece ani.
Diagnosticul bolii
Dacă o persoană observă cel puțin unul dintre simptome, atunci trebuie să contacteze urgent un specialist pentru o examinare pentru a identifica problema.
Valva aortică bicuspidă este un defect cardiac congenital foarte grav care necesită tratament urgent
și stabilirea unui diagnostic precis.
După ce medicul suspectează această problemă la pacient, acesta îl trimite la o examinare cu ultrasunete. care poate oferi o imagine completă. Pe el puteți vedea amploarea daunelor, precum și dacă există sau nu un anevrism.
Anevrismul este o altă problemă cu care se poate confrunta o persoană cu această afecțiune. defect congenital inimile. Un anevrism este de obicei foarte periculos în acest caz, deoarece tinde să se stratifice. Și, după cum știți, dacă un anevrism se rupe și pacientul nu primește tratament la timp sănătate, în special, a fost efectuată o operație foarte complexă, atunci acesta este un rezultat 100% fatal.
După ce cardiologul primește rezultatul examenul cu ultrasunete Cu ultrasunete Doppler, el poate diagnostica cu exactitate și, de asemenea, poate sugera tratament.
În ceea ce privește tratamentul, totul va depinde de starea pacientului.
Este foarte ușor să diagnosticați o valvă aortică bicuspidă; principalul lucru este să consultați un medic. Și acest lucru trebuie făcut fără întârziere.
Tratament
Trebuie să vorbim separat despre tratament. Dacă o persoană, în timpul unei examinări de rutină de către un medic (trecerea unei comisii medicale etc.), află că are o boală cardiacă congenitală și nimic nu o deranjează, este capabilă să tolereze activitatea fizică etc. în mod normal. atunci boala nu necesită tratament. Pentru a confirma că de fapt nu există nicio amenințare pentru inimă. Nu este supraîncărcat; este necesar să faceți în mod constant ultrasunete.
Dar dacă rezultatele unei examinări cu ultrasunete au arătat că inima este supraîncărcată și nu poate face față nici măcar cu cele de bază activitate fizica, atunci persoana are nevoie urgent de interventie chirurgicala, timp in care valva aortica va fi inlocuita cu o proteza.
Dacă vorbim despre prognoze, despre cât va trăi o persoană după ce a fost diagnosticată, putem spune următoarele. Totul va depinde de cât de pronunțată este regurgitarea și dacă insuficiența coronariană și cardiacă au început să se manifeste.
De obicei, pentru persoanele care nu sunt decompensate sever, prognosticul este de 5 până la 10 ani de la diagnostic.
Dacă alte probleme cardiace distructive au început deja, atunci durata medie viața în acest caz nu este mai mare de doi ani.
O valvă aortică bicuspidă este o malformație cardiacă congenitală foarte gravă care necesită tratament urgent, deoarece determină cât va trăi o persoană!
Urmăriți un videoclip despre defecte cardiace la copii:
Ți-a plăcut? Like și salvează pe pagina ta!
Boala cardiacă congenitală - ce se află în spatele diagnosticului
Boala cardiacă congenitală este un diagnostic înspăimântător. In spate anul trecut Frecvența de detectare a diferitelor defecte cardiace la fetuși, copii și adolescenți a crescut semnificativ datorită utilizării active a ecocardiografiei (ecografia inimii). Să ne uităm la cele mai comune anomalii congenitale a sistemului cardio-vascular si afla la ce sa te astepti de la ei.
Defect cardiac congenital nr. 1: valva aortică bicuspidiană
În mod normal, valva aortică este formată din trei foițe. Valva, formată din două foițe, este o malformație cardiacă congenitală și este o anomalie cardiacă frecventă (întâlnită la 2% din populație). La băieți, această formă de boală cardiacă congenitală se dezvoltă de 2 ori mai des decât la fete. De regulă, prezența unei valve aortice bicuspide nu are manifestări clinice (uneori se aud murmure specifice în zona inimii) și este o constatare incidentală în timpul ecocardiografiei (ecografia inimii). Detectarea în timp util a acestui defect cardiac congenital este importantă din punctul de vedere al prevenirii apariției complicațiilor precum Infecție endocardită si stenoza aortica (insuficienta), care apare ca o consecinta a procesului aterosclerotic.
În cursul necomplicat al acestui defect cardiac congenital, tratamentul nu este efectuat și activitatea fizică nu este limitată. Obligatoriu măsuri preventive sunt un examen anual de către un cardiolog, prevenirea endocarditei infecțioase și a aterosclerozei.
Defect cardiac congenital nr. 2: defect septal ventricular
Sub defect septul interventricularînțelegeți o astfel de malformație congenitală a septului dintre părțile drepte și stângi ale inimii, datorită căreia are o „fereastră”. În acest caz, comunicarea are loc între ventriculii drept și stâng ai inimii, care în mod normal nu ar trebui să existe: arterial și sânge dezoxigenatîn organism persoana sanatoasa nu amestecați niciodată.
Defectul de sept ventricular este pe locul 2 în rândul malformațiilor cardiace congenitale din punct de vedere al incidenței. Este detectată la 0,6% dintre nou-născuți, este adesea combinată cu alte anomalii ale inimii și ale vaselor de sânge și apare cu frecvență aproximativ egală la băieți și fete. Adesea, apariția unui defect septal ventricular este asociată cu prezența diabetul zaharatși/sau alcoolism. Din fericire, „fereastra” se închide destul de des spontan în primul an de viață al unui copil. În acest caz ( indicatori normali, care caracterizează funcționarea sistemului cardiovascular), bebelușul își revine: nu necesită nici observație ambulatorie de către un cardiolog, nici restricție a activității fizice.
Diagnosticul se pune pe baza manifestărilor clinice și se confirmă prin ecocardiografie.
Caracter tratamentul acestui defect cardiac congenital depinde de mărimea defectului septal ventricular și de prezența manifestărilor sale clinice. Dacă dimensiunea defectului este mică și nu există simptome ale bolii, prognosticul bolii este favorabil - copilul nu are nevoie tratament medicamentos si corectie chirurgicala. Se arată astfel de copii terapie preventivă antibiotice înainte de efectuarea intervențiilor care pot duce la dezvoltarea endocarditei infecțioase (de exemplu, înainte de efectuarea procedurilor stomatologice).
Dacă există un defect la mijloc și marime mareîn combinație cu semne de insuficiență cardiacă, este indicată terapia conservatoare cu utilizarea de medicamente care reduc severitatea insuficienței cardiace (diuretice, medicamente antihipertensive, glicozide cardiace). Corectarea chirurgicală a acestui defect cardiac congenital este indicată pentru dimensiuni mari defect, lipsă de efect din terapie conservatoare(semne continue de insuficiență cardiacă), dacă sunt prezente semne hipertensiune pulmonara. De obicei tratament chirurgical efectuat pentru copii sub 1 an.
Dacă există un mic defect care nu este indicativ pentru intervenție chirurgicală, copilul se află sub supraveghere medicală de către un cardiolog și trebuie să fie supus unei terapii preventive pentru endocardita infecțioasă. Copiii care au suferit o intervenție chirurgicală pentru a corecta acest defect cardiac congenital trebuie, de asemenea, să fie examinați în mod regulat (de două ori pe an). cardiolog pediatru. Gradul de limitare a activității fizice la copiii cu diferite defecte septului ventricular este determinat individual, în funcție de examinarea pacientului.
Boală cardiacă congenitală vasculară: canal arterial permeabil
Ductus arteriosus patentat este, de asemenea, un defect cardiac congenital comun. Ductus arteriosus permeabil este un vas prin care, în perioada prenatală, sângele este evacuat din artera pulmonară în aortă, ocolind plămânii (întrucât plămânii nu funcționează în perioada prenatală). Când, după nașterea unui copil, plămânii încep să-și îndeplinească funcția, canalul devine gol și se închide. În mod normal, aceasta are loc înainte de a 10-a zi de viață a unui nou-născut la termen (mai des canalul se închide la 10-18 ore după naștere). La copiii prematuri, canalul arterial permeabil poate rămâne deschis timp de câteva săptămâni.
Dacă închiderea ductului aortic nu are loc în intervalul de timp prescris, medicii vorbesc despre neînchiderea ductului aortic. Rata de detectare a acestui defect cardiac congenital la copiii născuți la termen este de 0,02%, la copiii prematuri și cei cu greutate mică la naștere - 30%. La fete, un canal aortic permeabil este detectat mult mai des decât la băieți. Adesea, acest tip de defect cardiac congenital apare la copiii ale căror mame au avut rubeolă sau au abuzat de alcool în timpul sarcinii. Diagnosticul se stabilește pe baza identificării unui suflu cardiac specific și se confirmă prin ecocardiografie cu ecografie Doppler.
Tratament conducta aortică patentată începe din momentul depistarii bolii cardiace congenitale. Nou-născuților li se prescriu medicamente din grupul de antiinflamatoare nesteroidiene (indometacin), care activează procesul de închidere a canalului. În absența închiderii spontane a canalului, corectie chirurgicala anomalii în timpul cărora ductul aortic este ligat sau excizat.
Prognoza la copiii cu boală cardiacă congenitală corectată, favorabilă, în limitări fizice, astfel de pacienți nu necesită îngrijire și observație specială. La copiii prematuri cu deschis canalul arterial Adesea se dezvoltă boli bronhopulmonare cronice.
Coarctația aortei
Coarctația aortei este o malformație cardiacă congenitală manifestată prin îngustarea lumenului aortic. Cel mai adesea, îngustarea este localizată la mică distanță de locul unde aorta iese din inimă. Acest defect cardiac congenital ocupă locul 4 ca frecvență de apariție. La băieți, coarctația aortei se găsește de 2-2,5 ori mai des decât la fete. Varsta medie un copil diagnosticat cu coarctație a aortei - 3-5 ani. Adesea, acest defect cardiac congenital este combinat cu alte anomalii în dezvoltarea inimii și a vaselor de sânge (valva aortică bicuspidă, defect de sept ventricular, anevrisme vasculare etc.).
Diagnostic Este adesea descoperit întâmplător la examinarea unui copil pentru o boală non-cardiologică (infecție, accidentare) sau în timpul unui examen medical. Suspiciunea de prezență a coarctației aortei apare la identificare hipertensiune arteriala(tensiune arterială crescută) în combinație cu sufluri specifice la nivelul inimii. Diagnosticul acestui defect cardiac congenital este confirmat de rezultatele ecocardiografiei.
Tratament coarctația aortei – chirurgicală. Înainte de intervenția chirurgicală pentru a elimina un defect cardiac congenital, se efectuează o examinare completă a copilului și se prescrie terapia pentru normalizarea nivelului tensiunii arteriale. În prezența simptome clinice tratamentul chirurgical se efectuează în cât mai repede posibil dupa diagnosticarea si pregatirea pacientului. La asimptomatică defect și absența anomaliilor cardiace concomitente, operația se efectuează în într-o manieră planificată la vârsta de 3-5 ani. Alegerea tehnicii chirurgicale depinde de vârsta pacientului, de gradul de îngustare a aortei și de prezența anomaliilor concomitente ale inimii și vaselor de sânge. Frecvența îngustării repetate a aortei (recoarctație) este direct dependentă de gradul de îngustare inițială a aortei: riscul de recoarctație este destul de mare dacă este de 50% sau mai mult din valoarea normală a lumenului aortic.
După operație, pacienții au nevoie sistematică observare cardiolog pediatru. Mulți pacienți care sunt supuși unei intervenții chirurgicale pentru coarctația aortei trebuie să continue să ia medicamente antihipertensive timp de câteva luni sau ani. După ce pacientul părăsește adolescența, el este transferat sub supravegherea unui cardiolog „adult”, care continuă să monitorizeze starea de sănătate a pacientului de-a lungul vieții (pacientului).
Grad acceptabil activitate fizica se determină individual pentru fiecare copil și depinde de gradul de compensare a defectului cardiac congenital, de nivelul tensiunii arteriale, de momentul operației și de consecințele acesteia pe termen lung. Complicațiile și consecințele pe termen lung ale coarctației aortei includ recoarctarea și anevrismul (expansiunea patologică a lumenului) aortei.
Prognoza. Tendința generală este următoarea: cu cât coarctația aortei este identificată și eliminată mai devreme, cu atât speranța de viață a pacientului este mai mare. Dacă un pacient cu acest defect cardiac congenital nu este operat, speranța medie de viață este de aproximativ 35 de ani.
Defect cardiac congenital sigur: prolaps de valvă mitrală
Prolapsul valvei mitrale este una dintre cele mai frecvent diagnosticate patologii cardiace: conform diverselor surse, această modificare apare la 2-16% dintre copii și adolescenți. Acest tip de boală cardiacă congenitală este o înclinare a foișoarelor valvei mitrale în cavitatea atriului stâng în timpul contracției ventriculului stâng, ceea ce duce la închiderea incompletă a foișoarelor supapei de mai sus. Din această cauză, în unele cazuri există un flux invers de sânge din ventriculul stâng în atriul stâng (regurgitație), care în mod normal nu ar trebui să apară. În ultimul deceniu, datorită introducerii active a examinării ecocardiografice, rata de detectare a prolapsului valvei mitrale a crescut semnificativ. În principal din cauza cazurilor care nu au putut fi detectate prin auscultarea (ascultarea) inimii - așa-numitul prolaps de valvă mitrală „tăcut”. Aceste defecte cardiace congenitale, de regulă, nu au manifestări clinice și sunt o „descoperire” în timpul examinării medicale a copiilor sănătoși. Prolapsele valvei mitrale sunt destul de frecvente.
În funcție de cauza apariției, prolapsele valvei mitrale sunt împărțite în primare (nu sunt asociate cu bolile de inimă și patologia țesutului conjunctiv) și secundare (care apar pe fundalul țesutului conjunctiv, cardiac, hormonal și tulburări metabolice). Cel mai adesea, prolapsul valvei mitrale este detectat la copiii cu vârsta cuprinsă între 7-15 ani. Dar dacă înainte de vârsta de 10 ani prolapsul apare la fel de des la băieți și fete, atunci după 10 ani prolapsul se găsește de 2 ori mai des la sexul frumos.
Este important ca incidența prolapsului valvei mitrale să crească la copiii ale căror mame au avut o sarcină complicată (în special în primele 3 luni) și/sau naștere patologică(rapid, travaliu rapid, cezariana pentru indicații de urgență).
Manifestările clinice la copiii cu prolaps de valvă mitrală variază de la minim la sever. Principalele plângeri: durere în zona inimii, dificultăți de respirație, senzații de palpitații și întreruperi ale inimii, slăbiciune, dureri de cap. Adesea, pacienții cu prolaps de valvă mitrală prezintă tulburări psihoemoționale (în special în adolescent) - cel mai adesea sub formă de stări depresive și nevrotice.
Diagnostic Prolapsul valvei mitrale, așa cum sa menționat deja, este diagnosticat pe bază tablou clinicși rezultatele auscultației cardiace și este confirmată de datele ecocardiografice. În funcție de gradul de deviere a foișoarelor valvulare, precum și de prezența sau absența tulburărilor în fluxul sanguin intracardiac (hemodinamica intracardiacă), se disting 4 grade de prolaps de valvă mitrală. Primele două grade de prolaps de valvă mitrală sunt detectate cel mai des și se caracterizează prin: modificări minime conform ecografiei cardiace.
Cursul prolapsului valvei mitrale este favorabil în marea majoritate a cazurilor. Foarte rar (aproximativ 2%) complicații cum ar fi dezvoltarea insuficienței mitrale, endocardita infecțioasă, încălcări grave ritm cardiac si etc.
Tratament Tratamentul pacienților cu prolaps de valvă mitrală trebuie să fie cuprinzător, pe termen lung și adaptat individual, luând în considerare toate informațiile medicale disponibile. Principalele direcții în terapie:
- Respectarea rutinei zilnice (este necesară o noapte întreagă de somn).
- Combaterea focarelor infecție cronică(de exemplu, igienizare și, dacă este necesar, îndepărtare amigdalele palatineîn prezența amigdalita cronica) - pentru a preveni dezvoltarea endocarditei infectioase.
- Terapia medicamentoasă (care vizează în principal întărire generală corp, normalizare procesele metaboliceși sincronizarea sistemului nervos central și autonom).
- Terapie non-medicamentală (include psihoterapie, auto-antrenament, fizioterapie, proceduri de apă, reflexoterapie, masaj).
- Circulaţie. Deoarece majoritatea copiilor și adolescenților cu prolaps de valvă mitrală tolerează bine activitatea fizică, activitatea fizică nu este limitată în astfel de cazuri. Este recomandat doar evitarea sporturilor care implică mișcări bruște, sacadate (sărituri, lupte). Se recurge la limitarea activității fizice numai atunci când se detectează prolaps cu hemodinamică intracardiacă afectată. În acest caz, pentru a evita deantrenamentul, se prescriu cursuri de kinetoterapie.
Examinări preventive iar examinarea copiilor și adolescenților cu prolaps de valvă mitrală trebuie efectuată de cel puțin 2 ori pe an de către un cardiolog pediatru.
Despre prevenirea malformațiilor cardiace congenitale
Defectele cardiace congenitale, ca și alte malformații ale organelor interne, nu apar din senin. Există aproximativ 300 de motive care perturbă dezvoltarea inima mica, în timp ce doar 5% dintre ele sunt determinate genetic. Toate celelalte malformații cardiace congenitale sunt rezultatul influenței asupra viitoare mamă externă și internă factori nefavorabili. Acești factori includ:
- diferite tipuri de radiații;
- medicamente care nu sunt destinate femeilor însărcinate;
- boli infecțioase (în special natura virala, de exemplu, rubeola);
- contact cu metale grele, acizi, alcaline;
- stres;
- bautura, fumatul si drogurile.
Defini defecte congenitale dezvoltarea mușchiului inimii sau a vaselor de sânge este posibilă încă din săptămâna a 20-a de sarcină - de aceea toate femeile însărcinate se recomandă examenele ecografice de rutină. Anumite semne cu ultrasunete fac posibilă suspectarea prezenței patologiei cardiace la făt și trimiterea viitoarei mame pentru o examinare suplimentară la o instituție specială care diagnostichează patologiile cardiace. Dacă diagnosticul este confirmat, medicii evaluează severitatea defectului, determină tratament posibil. Un bebeluș cu malformație cardiacă congenitală se naște într-un spital specializat, unde i se asigură imediat îngrijiri cardiace.
Astfel, acțiunile care vizează prevenirea apariției defectelor de dezvoltare, a acestora detectarea la timp iar tratamentul va ajuta, cel puțin, la îmbunătățirea calității vieții copilului și la creșterea duratei acestuia și, la maximum, la prevenirea apariției anomaliilor sistemului cardiovascular. Ai grijă de sănătatea ta!
/ Malformații cardiace congenitale
„Malformații cardiace congenitale la animale”
Efectuat:
student departamentul de zi FVM
Verificat:
Conf. univ. Loseva T.V.
Moscova 2007.
I. Introducere……………………………………………………………………………………………..3
II. Relevanța subiectului …………………………………………………………4
III. Malformații cardiace congenitale……………………………………………………………………. ….6
IV. Concluzie……………………………………………………………………….…15
V. Lista referințelor……………………………………………. 16
I. Introducere.
Boli ale sistemului cardiovascular
Potrivit statisticilor, bolile sistemului cardiovascular ocupă un loc fruntaș în rândul bolilor cu etiologie netransmisibile și reprezintă principala cauză a mortalității (43%). Există boli care se dezvoltă pe fondul defectelor congenitale și a celor dobândite.
Bolile dobândite ale valvelor cardiace sunt observate la 1/3 dintre câinii cu vârsta peste 12 ani. Motive comune Moartea prematură a animalelor bătrâne este cauzată de boli dobândite: cardiomiopatii (23%), leziuni ale valvelor atrioventriculare (11%).
Modificările supapelor sunt asociate cu vârsta. Ele suferă degenerare, astfel încât o parte din sânge revine, ceea ce crește stresul asupra valvei cardiace afectate. Ca urmare a creșterii țesutului conjunctiv pe supapă, acesta se îngroașă, rezultând o încălcare a fluxului liber al sângelui. Ea persistă în părțile superioare ale inimii și în vase, provocând vibrații ale marginilor valvei deformate și ale țesuturilor adiacente. Această vibrație este detectată prin ascultare ca un suflu endocardic.
Când supapa este încrețită, scurtată sau perforată, o parte din sânge se întoarce printr-un orificiu închis în cavitatea de deasupra inimii și o întinde. În acest caz, se notează vibrația valvei și se aude suflu endocardic.
Diferite tipuri de deformare a valvei perturbă circulația sanguină intracardiacă corectă și provoacă tulburări circulatorii în întregul corp.
Insuficiența în funcționarea uneia sau alteia valve poate fi însoțită de hipertrofie miocardică în părțile corespunzătoare ale inimii, ducând la compensarea defectelor. Gradul de compensare depinde de dimensiunea defectului valvei și de dezvoltarea mușchilor acelei părți a inimii, a cărei hipertrofie se realizează compensarea. Acesta din urmă poate fi înlocuit cu decompensare, adică tulburări circulatorii de diferite grade, când inima trebuie să se contracte intens din cauza unor tensiune musculară animal.
O boală a sistemului cardiovascular la un animal este indicată de simptome care sunt împărțite în patru grupuri principale:
-sindrom de insuficienta ventriculara stang si stagnare in circulatia pulmonara- tuse, dificultăți de respirație, cianoză, edem pulmonar;
-sindrom de insuficienta ventriculara dreapta si congestie cerc mare circulatia sangelui- ascită, hidrotorax, edem periferic;
-sindrom insuficiență vasculară — anemie a mucoaselor, rata de reumplere capilară (CRF) mai mare de 3 s;
-sindromul de aritmie cardiacă- tendinta de colaps, convulsii epileptiforme Morgagni-Edams-Stokes, aritmie unde de puls, deficit de puls.
Cu toate acestea, la aproximativ 50% dintre animalele cu tulburări cardiovasculare, singurul simptom detectabil este tusea cronică, în principal noaptea sau după antrenament.
II. Relevanța problemei.
Boala de inima - vitium cordis– afectarea organică persistentă a aparatului valvular al inimii. Acest boală complexă, la care în proces patologic miocardul și întregul sistem vascular, modificările afectează alte organe și sisteme.
La animale se observă mai des defecte dobândite, care se înregistrează în principal după boli infecțioase. Defectele congenitale sunt mai frecvente la câini, în special la pudeli, collii și ciobani. Ele apar de obicei la căței sau câini nu mai târziu de trei ani. La alte animale, defecte cardiace congenitale sunt rareori observate. Defectele congenitale apar foarte devreme și reprezintă doar 2,4% numărul total patologii cardiovasculare. Animalele cu defecte congenitale ale sistemului cardiovascular nu trăiesc mult și adesea mor în primul an de viață. În cele mai multe cazuri, defectele de dezvoltare sunt cauzate de trăsături genetice, astfel încât astfel de câini nu trebuie folosiți pentru reproducere (Tabelul 1.).
Tabelul 1. Rase de câini predispuși la malformații cardiace congenitale.
Astăzi, foarte des, copiii se nasc cu tot felul de defecte de dezvoltare.
Cel mai frecvent defect cardiac este valva aortică bicuspidă.
Mai des această boală Este recunoscut la o vârstă mai înaintată, deoarece nu se manifestă în mod deosebit.
Poate fi o surpriză pentru o persoană pe care o are.
Înainte de a ne uita la principalele simptome ale acestei boli, trebuie să ne aprofundăm puțin în anatomie.
Deci, într-o inimă umană sănătoasă, valva aortică are trei foițe care asigură fluxul normal de sânge în inimă.
În timpul sarcinii, în jurul săptămânii a opta, când inima se dezvoltă, se poate întâmpla ca două valve să se unească și ca urmare, în loc de trei valve, o persoană va avea două. Acesta este motivul pentru care toți medicii recomandă femeilor în primul trimestru să se supraîncărce mai puțin și să se expună la stres (deși astăzi acest lucru este pur și simplu imposibil).
În ceea ce privește simptomele, trebuie menționat că este foarte rar în copilărie să recunoașteți că un copil are un defect cardiac, deoarece boala poate fi asimptomatică pentru o lungă perioadă de timp. Dar cu cât o persoană îmbătrânește, cu atât boala începe să „vorbească” despre ea însăși.
Principalele manifestări ale bolii includ:
- Senzație de pulsație puternică în cap
- Senzație de tremor puternic, care sunt cauzate de presiunea mare a pulsului și debitul cardiac uriaș
- Tahicardie sinusală, pe care mulți pacienți o confundă cu palpitații (așa se manifestă)
- Amețeală constantă, uneori leșin
- Probleme de vedere
- Dificultăți de respirație, care pot apărea chiar și cu puțină activitate fizică
- Pacienții se plâng de apariția simptomelor pe termen scurt, care apar din cauza hipertrofiei ventriculare.
Unul dintre simptomele caracteristice ale unei valve aortice bicuspide este întreruperea fluxului sanguin. Deci, sângele trece mai întâi în aortă și apoi în ventricul și nu invers. Desigur, un astfel de simptom poate fi observat doar de către un specialist în timpul unei examinări a pacientului. Dar este de remarcat faptul că tocmai din cauza acestui fenomen apar toate celelalte simptome enumerate mai sus.
După cum am menționat mai sus, foarte rar acest defect cardiac este recunoscut în copilărie, deoarece toate simptomele încep să apară aproximativ când copilul are nouă până la zece ani.
Diagnosticul bolii
Dacă o persoană observă cel puțin unul dintre simptome, atunci trebuie să contacteze urgent un specialist pentru o examinare pentru a identifica problema.
și stabilirea unui diagnostic precis.
După ce medicul suspectează această problemă la pacient, acesta îl trimite la un medic care poate oferi o imagine completă. Pe el puteți vedea amploarea daunelor, precum și dacă există sau nu un anevrism.
Anevrismul este o altă problemă cu care se poate confrunta o persoană cu acest defect cardiac congenital. Un anevrism este de obicei foarte periculos în acest caz, deoarece tinde să se stratifice. Și, după cum știți, dacă un anevrism se rupe și pacientul nu primește asistență medicală la timp, în special, se efectuează o operație foarte complexă, atunci acesta este un rezultat 100% fatal.
După ce cardiologul primește rezultatul ecografiei Doppler, el poate diagnostica cu exactitate și, de asemenea, poate sugera tratament.
În ceea ce privește tratamentul, totul va depinde de starea pacientului.
Este foarte ușor să diagnosticați o valvă aortică bicuspidă; principalul lucru este să consultați un medic. Și acest lucru trebuie făcut fără întârziere.
Tratament
Trebuie să vorbim separat despre tratament. Dacă o persoană, în timpul unei examinări de rutină de către un medic (trecerea unei comisii medicale etc.), află că are o boală cardiacă congenitală și, în același timp, nimic nu-l deranjează, este capabil să o tolereze în mod normal etc., atunci boala nu necesita tratament . Pentru a confirma că de fapt nu există nicio amenințare pentru inimă. Nu este supraîncărcat; este necesar să faceți în mod constant ultrasunete.
Dar dacă rezultatele unei examinări cu ultrasunete arată că inima este supraîncărcată și nu poate face față nici măcar activității fizice de bază, atunci persoana are nevoie urgent de o intervenție chirurgicală, în timpul căreia valva aortică va fi înlocuită cu o proteză.
Dacă vorbim despre prognoze, despre cât va trăi o persoană după ce a fost diagnosticată, putem spune următoarele. Totul va depinde de cât de pronunțată este regurgitarea și dacă coronariană și.
De obicei, pentru persoanele care nu sunt decompensate sever, prognosticul este de 5 până la 10 ani de la diagnostic.
Dacă alte probleme cardiace distructive au început deja, atunci speranța medie de viață în acest caz nu este mai mare de doi ani.
O valvă aortică bicuspidă este o malformație cardiacă congenitală foarte gravă care necesită tratament urgent, deoarece determină cât va trăi o persoană!
Urmăriți un videoclip despre defecte cardiace la copii:
Ați observat o greșeală? Selectați-l și faceți clic Ctrl+Enter sa ne anunte.
Ți-a plăcut? Like și salvează pe pagina ta!
Articole similare
-
Îngrijire de urgență pentru cactuși Resuscitarea și tratamentul cactușilor
Chirurgie de urgență. Cum să salvezi un cactus putred? Semne externe ale bolilor cactusilor, care ar trebui să vă alerteze și să vă determine să studiați specimenul mai detaliat. Cactusul „a devenit palid”, epiderma a început să se îngălbenească și s-a oprit...
-
Cum să eliminați hogweed de pe site
Sfârșitul lunii iunie, momentul în care vrei să evadezi din oraș în natură, să alergi printr-un câmp, să culegi flori, să-ți scufundi capul într-un râu. Spune să ne relaxăm și să ne bucurăm de natură, iar aici ne așteaptă, fluturând primitor un buchet alb....
-
Cactusul Zeko își pierde frunzele ce să facă
Este general acceptat că cactușii sunt cele mai ușor de îngrijit. De parcă chiar și un grădinar fără experiență ar putea crește un animal de companie înțepător fără probleme. Până la urmă, cu toată înfățișarea lui arată: „Sunt o plantă puternică și sănătoasă, bolile nu sunt ale mele,...
-
Țesuturi de semințe și semințe oleaginoase țesuturi tegumentare – învelișuri de fructe și semințe
Semințele plantelor oleaginoase sunt formațiuni multicelulare complexe construite din mai multe tipuri de țesuturi. Țesutul este o colecție de celule care îndeplinesc o funcție specifică în corpul plantei și sunt similare ca structură. Țesături...
-
Ce reprezintă fructul? Făt. Structura fructului. Clasificarea fructelor. Fructe suculente și uscate. Inima îi bate deja
FRUIT, a (fructul învechit), plural. ы́, m. 1. Parte a unei plante care se dezvoltă dintr-o floare (în principal din ovar) ca urmare a polenizării și care conține semințe (bot.). Fructe cu o singură sămânță, cu mai multe semințe. 2. Partea comestibilă suculentă a anumitor plante...
-
Taraxacum officinale (Taraxacum) - păpădie Dandelion officinalis descrierea botanică a plantei
Papadie - Taraxacum officinale Wigg. s.l. - o plantă erbacee perenă din familia Asteraceae, sau Composifae, cu rădăcina pivotantă cărnoasă care pătrunde adânc în sol (până la 60 cm)....
