Effektiviteten av EKG-proceduren vid kranskärlssjukdom: hur exakt kan diagnosen vara? EKG-tecken på angina pectoris
En av de vanligaste sjukdomarna idag är kranskärlssjukdom.
Det kan diagnostiseras på många sätt och olika funktioner, men det mest effektiva är elektrokardiogrammet.
Hur ser ischemi ut på ett EKG? Denna fråga oroar alla som någonsin har stött på ett sådant förfarande.
Funktioner av sjukdomen
Ischemisk hjärtsjukdom är främst karakteristisk för män. Detta beror på olika hormonell bakgrund hos män och kvinnor. Men med uppkomsten av klimakteriet hos kvinnor förändras bakgrunden något, vilket ökar risken.
Hjärtat är omgivet av två stora kranskärl. Genom dem kommer blod berikat med syre in genom myokardiet in i hjärtat och därifrån i hela kroppen.
Vid cirkulationsrubbningar får hjärtmuskeln inte tillräckligt med inte bara syre utan också annat näringsämnen och mineraler som behövs för normal funktion hjärtan. Detta provocerar ett av tecknen på kranskärlssjukdom - hypoxi och döden av en eller flera delar av myokardiet.
En av anledningarna till detta tillstånd är förträngningen av lumen i artärerna och bildandet av plack på deras inre väggar. Om plattans väggar brister är ett dödligt utfall möjligt.
För att förhindra ett sådant förlopp av myokardischemi är det nödvändigt att identifiera det så tidigt som möjligt.
Diagnos med EKG
 Modern medicin erbjuder många metoder som kan användas för att upptäcka utvecklingen av ischemi på tidiga stadier. En av de mest effektiva och mest använda metoderna är elektrokardiografi. Vad är det?
Modern medicin erbjuder många metoder som kan användas för att upptäcka utvecklingen av ischemi på tidiga stadier. En av de mest effektiva och mest använda metoderna är elektrokardiografi. Vad är det?
Elektrokardiografi är en sådan teknik med vilken du grafiskt kan fixa skillnaden i elektriska potentialer i myokardiet under passagen av en nervimpuls genom den.
Kärnan i denna teknik är följande:
- För att i de tidiga stadierna identifiera en kränkning av ledningen av en nervimpuls längs myokardiet, för att bestämma närvaron av ett misslyckande i hjärtats sammandragning, för att identifiera närvaron av myokardhypertrofi, dess perikardit. Bestäm manifestationen av hjärtischemi och ange den exakta platsen för dess lokalisering.
- Så exakt som möjligt för att spåra dynamiken och möjligheten att utveckla hjärtinfarkt.
- Bestäm effektiviteten av behandlingsförloppet och, om nödvändigt, gör justeringar.
Förfarandet utförs med hjälp av specialutrustning - en elektrokardiograf, som fixeras på ett band nervimpulser passerar genom myokardiet, i grafisk form.
Hur ser ett kardiogram ut vid kranskärlssjukdom
Resultatet av en elektrokardiologisk studie är ett kardiogram, som visar flera typer av tänder.
 Var och en av dem har sin egen betydelse och egenskaper:
Var och en av dem har sin egen betydelse och egenskaper:
- P - visar hastigheten med vilken impulsen fortplantar sig genom höger och vänster förmak;
- Q - indikerar hastigheten med vilken den elektriska signalen passerar genom höger och vänster kammare;
- R - dess höjd är den största. Den visar med vilken aktivitet signalen går genom myokardiet;
- S - indikerar att processen att passera excitationen är klar;
- T - denna våg indikerar processen för myokardåterhämtning och dess beredskap för passagen av nästa impuls.
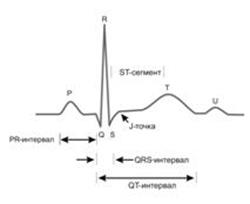 Förutom tänderna reflekteras intervaller också på kardiogrammet, var och en av dem har också sin egen tolkning:
Förutom tänderna reflekteras intervaller också på kardiogrammet, var och en av dem har också sin egen tolkning:
- PR - indikerar hastigheten med vilken excitation passerar från atrierna till ventriklarna;
- TR är en paus mellan myokardkontraktion;
- ST är den period under vilken excitationen når sitt maximum;
- QRST - visar den tid under vilken hjärtats ventriklar var i ett exciterat tillstånd.
Ischemi på EKG har sina egna symtom och tecken. Det finns flera typer av hjärtischemi:
- smärtfri;
- angina;
- hjärtinfarkt;
- primärt hjärtstopp;
- kardioskleros;
- hjärtsvikt.
Var och en av dessa former på EKG har tecken på myokardischemi. Tecken på kranskärlssjukdom på EKG kan delas in i hög sannolikhet och låg sannolikhet. Den första typen talas om om myokardischemi fortfarande är i ett tidigt skede och inte har övergått till en hjärtinfarkt.
 När det gäller de med låg sannolikhet kan vi redan bestämt hävda att ärrbildning på myokardiet och utvecklingen av en hjärtattack.
När det gäller de med låg sannolikhet kan vi redan bestämt hävda att ärrbildning på myokardiet och utvecklingen av en hjärtattack.
Om förändringar i ST-perioden är synliga på elektrokardiogrammet är det möjligt att med hög grad av säkerhet hävda att det finns tecken på kranskärlssjukdom. Och bildandet av en hög Q-våg indikerar att sjukdomen är inne akut skede utveckling.
För att få den mest exakta EKG-resultat, det rekommenderas att utföra det flera gånger och in olika förutsättningar(i vila eller under träning).
Först efter en detaljerad analys och tolkning av kardiogramindikatorerna kan vi prata om en sådan diagnos som myokardischemi.
Ischemisk hjärtsjukdom (IHD) - klinisk patologi, som uppträder i patientens kropp som ett resultat av förstörelse kranskärl och kännetecknas av partiell eller fullständig störning av blodtillförseln till myokardiet. Diagnos denna sjukdom pågår olika sätt, men ett elektrokardiogram anses vara effektivt. Hur man genomför ett EKG med kranskärlssjukdom kan du ta reda på i artikeln.
Indikationer för EGC vid IHD
Indikationer för EKG med kranskärlssjukdom anses vara karakteristiska symtom som observerats på olika stadier utveckling av patologi. Och utseende denna symptomatologi på följande sätt:
- Blodtryck, blodsocker och kolesterolnivåer är förhöjda.
- Ihållande angina pectoris utvecklas (periodiska manifestationer smärtsyndrom V bröst som förvärras av stress och träning).
- Det finns komplikationer i formen lungödem eller hjärtastma.
- Visas kronisk trötthetäven utan belastning.
- Ödem uppträder i underbensområdet.
- Plötsliga attacker av yrsel äcklig och kräkningar.
- Medvetande grumlat: visas panikkänsla rädsla, ångest.
- Det finns ökad svettning.
Symtom på kranskärlssjukdom
Om visuell diagnostik visar att patienten har de listade symtomen, skickar läkaren honom omedelbart till EKG för att bekräfta diagnosens riktighet.
Förberedelse för förfarandet och stadier av genomförandet
Förbereda patienten för ett EKG kranskärlssjukdom hjärtat utförs i flera steg:
- Patienten lägger sig på soffan efter att tidigare ha tagit av sig ytterkläder och kavlat upp byxor ovanför knäna.
- De exponerade områdena smörjs in med en speciell gel för bättre kontakt mellan elektroderna och huden.
- Särskilda sensorer appliceras på bröstområdet och båda benen, som avläser förändringar i hjärtat under proceduren.
- Innan studiestart tas smycken bort.
Efter förberedelse påbörjas en elektrokardiografisk studie.
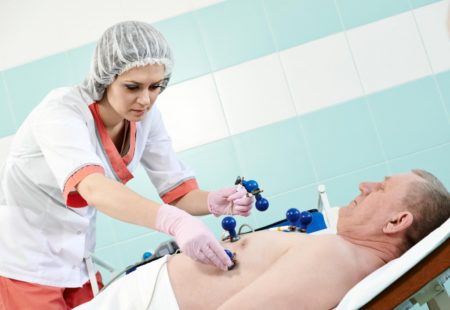
Förbereder för ett EKG
Viktig! Under EKG till patienten inte tillåtet: rör dig, prata, påskynda eller sakta ner andningen. Elektrokardiografen har hög nivå känslighet, reagerar på de minsta förändringarna i det kardiovaskulära systemet. Och om ovanstående regler inte följs, kan EKG-slutsatsen visa ett felaktigt resultat, vilket kommer att påverka den felaktiga diagnosen.
Elektrokardiografindikatorer
Några tecken på kranskärlssjukdom visas på EKG som plötslig förändring vissa indikatorer:
- Puls (i avsaknad av olika former sjukdomar hjärtslag patient från 60 till 80 slag per minut).
- Intervallet mellan hjärtslag (med hjälp av ett ökat eller förkortat intervall kan läkaren enkelt fastställa förekomsten av olika former av sjukdomar i alla utvecklingsstadier).
- Hjärtats position i förhållande till den elektroniska axeln (låter läkaren bestämma närvaron eller frånvaron av hypertrofi av hjärtväggen i någon av avdelningarna).
- QRS-data (alla avvikelser från normen i QRS-komplexets indikatorer indikerar tydligt förekomsten av blockader i patientens kardiovaskulära system. Denna indikator kan också indikera närvaron eller frånvaron av olika former av kranskärlssjukdom och andra patologier som fortskrider i förmaksregion).
EKG-indikatorer
Baserat på de erhållna uppgifterna kan läkaren göra patienten till en av diagnoserna: subendokardiell ischemi, angina pectoris, hjärtinfarkt, ventrikulär hypertrofi, Parkinsons syndrom eller arytmi.
Tolkning av EKG-data
Att dechiffrera elektrokardiografdata är en nyckelprocedur som gör det möjligt för läkaren att fastställa exakt diagnos till patienten utifrån den mottagna informationen om tillståndet av det kardiovaskulära systemet. Tecken på kranskärlssjukdom på EKG delas in i två grupper:
- Högst troligt - kranskärlssjukdom på inledande skede utveckling, där ärret på hjärtat inte har tydliga former.
- Låg sannolikhet - ischemisk hjärtsjukdom i det akuta skedet, och i de flesta fall uttrycks av hjärtinfarkt. I detta skede i utvecklingen av patologin har ärret en tydlig formation, vilket är märkbart på EKG.
Om vi dechiffrerar data från elektrokardiografen enligt huvudindikatorerna, har myokardischemi på EKG följande karakteristiska egenskaper:
- En kraftig förändring i ST-segmentet i positiv eller negativ riktning.
- En tydlig bildning av Q-vågen, som indikerar det akuta stadiet av myokardischemi och muskelväggens död.
Förutom IHD kan en EKG-procedur upptäcka närvaron av andra patologier i patientens kardiovaskulära system:
- subepikardiell myokardischemi. Denna patologi på EKG uttrycks i den aktiva deformationen av T-vågen genom inversion. Om under en förändring av denna indikator finns en kraftig ökning av ST-segmentet, är subendokardiell ischemi i det akuta skedet.
- Ischemi bakre vägg hjärtan. EKG-data visar en karakteristisk ökning av hjärtfrekvensen, med ett litet intervall av stötar. Med utvecklingen av denna form av patologi, observerar läkaren ökade belastningar till vissa organ.
![]()
Tolkning av EKG-resultat
MED med hjälp av ett EKG det är lätt att känna igen tecken på myokardischemi hos en patient, vilket gör studien den mest effektiva. Därför, när karakteristiska symtom patienter med kranskärlssjukdom rekommenderas att testas på en elektrokardiograf för att verifiera tillförlitligheten av den presumtiva diagnosen. Annars kommer fel terapiförlopp att förvärra situationen och leda till dödligt utfall.
Fokal myokarddystrofi (akut kranskärlssyndrom. Hos många patienter med angina, särskilt i de tidiga stadierna av sjukdomen, finns det inga patologiska förändringar på EKG som registreras i vila. De upptäcks under en angina attack eller under funktionstester som specifikt används för att diagnostisera kranskärlssjukdom. Dessa är prover från fysisk aktivitet Och mediciner.Dessa tester ökar frekvensen för upptäckt av elektrokardiografiska tecken koronar insufficiens och tillåta dem att skiljas från icke-koronära förändringar. De mest karakteristiska förändringarna på EKG är ST-segmentsdepression (i typiska fall - horisontell) och en minskning av amplitud, utplattadning eller inversion av T-vågen; ofta blir det negativt eller bifasiskt, ibland ökar det till en gigantisk spetsig tand.
Kan fixas övergående störningar rytm och ledning. För Prinzmetals angina är ST-segmentförhöjning under en attack typisk, vilket indikerar transmural myokardischemi. Med ofullständig vasokonstriktion eller partiell kompensation av blodflödet är depression av ST-segmentet möjlig.
Upprepade attacker Prinzmetals angina uppstår vanligtvis med samma EKG-förändringar i samma avledningar. Vid långtidsövervakning av en patient som lider av denna form av angina pectoris upptäcks episoder av en smärtfri ökning av ST-segmentet, vilket också beror på kramp i kransartärerna.
EKG-förändringar som är karakteristiska för angina pectoris, försvinner som regel inom några minuter eller timmar efter det att det slutar. Om dessa förändringar kvarstår i flera dagar talar de om utvecklingen av akut fokal myokarddystrofi. För denna form av kranskärlssjukdom, tillsammans med dynamiken i ST-segmentet, är inversion av T-vågorna i ledningarna som registrerar potentialerna för det drabbade området mycket karakteristisk. Akut fokal dystrofi (akut kranskärlssyndrom) kan bli en mellankoppling mellan angina pectoris och hjärtinfarkt.
Hjärtinfarkt:
Elektrokardiografiska manifestationer av ischemi, skada och nekros av myokardiet beror på platsen, djupet av dessa processer, deras varaktighet, storleken på lesionen och andra faktorer. Man tror att akut myokardischemi manifesterar sig huvudsakligen genom förändringar i T-vågen och skada - genom förskjutning av ST-segmentet, även om dessa processer ofta kombineras och det är svårt att skilja mellan dem.Med subepikardiell myokardischemi registreras negativa T-vågor ovanför det drabbade området.
Med subendokardiell ischemi i myokardiet detekteras en positiv T-våg med ökad amplitud. Mycket oftare sker en spridning av subendokardiell ischemi till subepikardiella regioner, d.v.s. transmural ischemi. I detta avseende bör uppkomsten av T-vågsinversion betraktas som ett troligt tecken på transmural ischemi. I ledningarna som registrerar potentialerna i zonen motsatt området för ischemi, finns det ömsesidiga förändringar i T-vågen riktad mot baksidan i förhållande till T-vågorna som registrerats i området för ischemi.
Som nämnts ovan kan myokardischemi manifesteras inte bara av förändringar i T-vågen, utan också genom en förskjutning i ST-segmentet, och dess depression observeras oftare. Myokardnekros manifesteras vanligtvis på EKG genom förändringar i QRS-komplexet. En patologisk djup och bred Q-våg och en minskning av amplituden för R-vågen avslöjas. Ju djupare nekros, desto mer uttalade dessa förändringar.
EKG hos en patient med hjärtinfarkt genomgår förändringar beroende på sjukdomsstadiet.
I ischemistadiet, som vanligtvis varar från flera minuter till 1-2 timmar, registreras en hög T-våg ovanför lesionen. Sedan, när ischemi och skador sprids till subepikardiella regioner, detekteras ST-segmenthöjning och T-vågsinversion (från från flera timmar till 1-3 dagar). Processerna som inträffar vid denna tidpunkt kan vara reversibla, och de ovan beskrivna EKG-förändringarna kan försvinna, men oftare går de in i nästa steg med bildandet av nekros i myokardiet. Elektrokardiografiskt manifesteras detta av uppkomsten av en patologisk Q-våg och en minskning av R-vågens amplitud.
Fokus för nekros är omgiven av zoner av skador och ischemi, därför avslöjar EKG, tillsammans med de indikerade tecknen, ST-segmentshöjd och T-vågsinversion. Inom några timmar ökar nekroszonen, vilket åtföljs av en ytterligare ökning av Q-vågen och en minskning av R-vågen, upp till uppkomsten av en QS-våg i transmuralt nederlag.
Efter 5-10 dagar från början av sjukdomen blir T-vågen negativ, djupare. En djup, spetsig, negativ T-våg kallas en koronar.
Under de följande veckorna äger processer för organisation och reparation rum i det drabbade området. Skadzonen minskar och försvinner, och den inflammatoriska reaktionen minskar också. I samband med dessa processer blir ST-segmentet isoelektriskt, och T-vågen blir mindre djup. Detta stadium av sjukdomen kallas subakut.
I framtiden uppstår ärrbildning av det nekrotiska fokuset. Denna process tar flera veckor och kan ta flera månader. Samtidigt minskar Q-vågen gradvis på EKG, som ibland försvinner helt; amplituden för R-vågen ökar. T-vågen kan förbli inverterad eller tillplattad, men blir ibland positiv. Således kan de elektrokardiografiska tecknen på en tidigare hjärtinfarkt kvarstå i framtiden, men i vissa fall normaliseras EKG:et.
Elektrokardiogram för hjärtinfarkt olika lokalisering. I de flesta fall är infarkten lokaliserad i myokardiet i vänster kammare. Hjärtinfarkt i höger ventrikel är mycket mindre vanligt.
I hjärtmuskeln i den vänstra ventrikeln särskiljs de främre, laterala och bakre väggarna, vars nederlag återspeglas i olika EKG-avledningar.
Främre vägginfarkt i vänster kammare:
Vid infarkter i den främre väggen i avledningarna V1-V4 uppträder en patologisk Q-våg (med en transmural lesion), amplituden av R-vågen minskar. Stigningen av ST-segmentet och karaktäristiska förändringar våg T. Liknande förändringar i kammarkomplexet noteras vanligtvis i avledningar I, II och AVL. I avledningar III och AVF observeras reciprok depression av ST-segmentet.Förändringar som är karakteristiska för hjärtinfarkt, detekterade i avledningar V1-V3, återspeglar skador på den främre väggen och den intilliggande delen interventrikulär septum. Tecken på infarkt i elektroden V4 indikerar en apikal lesion. Med isolerad apikal infarkt egenskaper finns bara i lead V4.
Laterala vägginfarkter manifesteras av karakteristiska förändringar i kammarkomplexet i ledningarna I, II, AVL, V5-V7.
Höga lateralvägginfarkter kanske inte åtföljs av distinkta förändringar i kammarkomplexet i normala avledningar, eller så kan de uppträda med en onormal Q-våg endast i AVL-avledningen. Diagnos av hög lateral infarkt underlättas av EKG-registrering i avledningar V53 och V63, där förändringarna som är karakteristiska för en hjärtinfarkt är mer tydliga.
En isolerad lesion av sidoväggen är sällsynt, oftare sträcker sig infarkten i den främre eller bakre väggen till sidoväggen.
Infarkter i den bakre väggen av vänster kammare:
Det finns nedre, eller diafragmatiska, och övre, eller basala, sektioner av den bakre väggen. Följaktligen särskiljs posterior diafragma (posterior inferior) och posterior basala myokardinfarkter.Posterior diafragmatisk hjärtinfarkt är mycket vanligare än posterior basal. Vid bakre diafragmainfarkt detekteras en onormal Q-våg i avledningarna II, III och AVF. Där noteras också den karakteristiska dynamiken hos ST-segmentet och T-vågen. I ledningarna från den främre väggen manifesteras skada på den diafragmatiska regionen av myokardiet genom reciprok depression av ST-segmentet. Posterior basal infarkt manifesteras endast av en ökning av amplituden för R-vågen i ledningarna V1, V2 och V3. Patologisk Q-våg i normala EKG-avledningar observeras inte. Det kan detekteras genom att registrera ett EKG i avledningarna V7, V8 och V9.
En isolerad lesion i den bakre basala regionen är en sällsynthet. Oftare drabbas detta område av omfattande bakre infarkter, när förutom den bakre basala regionen även den bakre diafragmaregionen är involverad i processen, och ofta de övre delarna av sidoväggen.
Cirkulär infarkt:
Med denna infarkt påverkas de främre, bakre och laterala väggarna i vänster kammare och interventrikulära septum. EKG:t avslöjar tecken på främre septal, lateral och bakre diafragmatisk infarkt, speciellt patologiska Q- eller SQ-vågor registreras i avledningar I, II, III, AVL, AVF och även V1-V6.Höger ventrikulär infarkt:
Isolerad högerkammarinfarkt är en sällsynthet. Oftare finns det en lesion i höger kammare samtidigt med en infarkt i den främre eller bakre väggen av vänster kammare.Hos patienter med posterior diafragmatisk hjärtinfarkt återspeglas involvering av höger kammare i processen som regel i EKG i elektroderna V3R och V4R. Det mest informativa tecknet på involvering av höger ventrikel är ökningen av ST-segmentet i dessa avledningar under de första dagarna av sjukdomen. Hos patienter med posterior diafragmatisk myokardinfarkt, särskilt med högerkammarsvikt, rekommenderas att använda elektroderna V3R och V4R utöver de vanliga elektroderna. Hos patienter med främre septal myokardinfarkt som involverar höger ventrikel är detta tecken inte informativt.
Elektrokardiogram för småfokala (ej transmurala) hjärtinfarkter:
Med sådana hjärtinfarkter genomgår EKG:s QRS-komplex inte betydande förändringar, d.v.s. det finns ingen patologisk Q-våg och en minskning av amplituden för R-vågen. Förändringarna relaterar främst till formen på T-vågen och ST-segmentets position. I ledningarna som registrerar potentialerna för det drabbade området, är T-vågorna ofta inverterade, djupa, ST-segmentet är som regel förskjutet under den isoelektriska linjen.
Elektrokardiogram (EKG) för hjärtaneurysm:
Det mest typiska elektrokardiografiska tecknet på ett aneurysm i hjärtat är stabiliseringen av förändringar som är karakteristiska för akuta eller subakut period hjärtinfarkt, i många månader och år. EKG visar en transmural lesion av någon del av vänster kammare, d.v.s. QS-våg och ST-segmenthöjning i olika avledningar beroende på platsen för lesionen. Ofta noteras även där djupa kranskärlsvågor T. Huvudtecknen på hjärtaneurysm upptäcks oftare visuellt med aneurysmer i vänster kammares främre vägg, något mindre med skador på sido- och bakväggarna.Differentiell elektrokardiografisk diagnos av hjärtinfarkt:
Diagnos av hjärtinfarkt är i vissa fall mycket svårt, eftersom EKG-förändringar, som liknar tecken på ischemi, skada och nekros, förekommer i ett antal fysiologiska och patologiska tillstånd. Positionsförändringar ventrikulärt komplex imiterar ibland tecken på hjärtinfarkt på EKG. Positionsförändringar skiljer sig från hjärtinfarkt genom frånvaron av dynamiken i ST-segmentet och EKG-vågen som är karakteristisk för en hjärtinfarkt, såväl som genom en minskning av Q-vågens djup under EKG-registrering vid höjden av inandning eller utandning.Hypertrofi och dilatation av ventriklarna efterliknar ibland de elektrokardiografiska tecknen på hjärtinfarkt. Så, med hypertrofi av vänster kammare och interventrikulär septum, kan en djup Q-våg registreras i den vänstra bröstledningar såväl som i avledningar I och AVL eller II och III; ibland finns det ett ventrikulärt komplex av QS-typ i de högra elektroderna. Ofta förekommer ST-segmentförskjutning över eller under den isoelektriska linjen, T-vågsinversion, som efterliknar tecken på ischemi och myokardskada.
Djup Q-våg, depression och ST-segmenthöjd är möjliga med hypertrofiska kardiomyopatier speciellt vid subaortastenos. Syndrom QIIISI, som kan efterlikna bilden av posterior diafragmatisk hjärtinfarkt, observeras ofta hos patienter med akut cor pulmonale.
Differentialdiagnos av hjärtinfarkt och manifestationer av ventrikulär hypertrofi och dilatation som efterliknar det hjälps av andra EKG-förändringar som är karakteristiska för dessa tillstånd (dynamik som är typisk för en hjärtinfarkt, karakteristisk för hypertrofi, en ökning av amplituden av R- och S-vågorna).
Blockaden av His-buntens grenar gör det ofta svårt att diagnostisera hjärtinfarkt med EKG. Den största svårigheten orsakas av blockaden av vänster ben av His-knippet, där ett ventrikulärt komplex av QS-typ och en förhöjning av ST-segmentet i höger bröstkorg är möjliga.
WPW-fenomenet imiterar mycket ofta de elektrokardiografiska tecknen på hjärtinfarkt, eftersom den negativa D-vågen som registrerats i vissa avledningar ser ut som en patologisk Q-våg. WPW syndrom typ A negativ D-våg är vanligare i avledningar I och AVL, och vid typ B-syndrom kan den detekteras i avledningar II, III, AVF och även V1.
Utöver de beskrivna kan många andra tillstånd åtföljas av förändringar i änddelen av kammarkomplexet på EKG, vilket gör att hjärtinfarkt utesluts. Så en hög ST-segmenthöjning inträffar med perikardit, myokardit, syndrom tidig repolarisering ventriklar; ST-segmentdepression och T-vågsinversion är möjliga med kronisk ischemi, myokarddystrofi, förändringar elektrolytbalans, traumatisk hjärnskada och många andra sjukdomar.
Det är ibland svårt att diagnostisera upprepade hjärtinfarkter i ärrområdet med EKG. I sådana fall hjälper jämförelsen av gamla och nya EKG och identifieringen av dynamiken diagnosen. Oftast består det av förändringar i ST-segmentet och T-vågen, och den så kallade falska positiva dynamiken är möjlig. Mer sällan detekteras en fördjupning av Q-vågen eller en minskning av R-vågens amplitud.
Sjukdomar i hjärtat och blodkärlen är idag den vanligaste patologin i många länder i världen. Det är därför Särskild uppmärksamhet bort inte bara sökning effektiva sätt behandling, men förebyggande åtgärder, popularisering hälsosam livsstil livet och tidig diagnos. Elektrokardiografi anses vara den enklaste, mest tillgängliga och utan tvekan informativa forskningsmetoden som en modern kardiolog bör behärska. I kärnan den här metoden forskning ligger mätning bio elektrisk aktivitet myokardium, som kan berätta om olika patologier associerade med hjärtarytmier och ledningsstörningar, hypertrofi i hjärtat, hjärtinfarkt och andra sjukdomar. Elektrokardiografi har ett antal obestridliga fördelar jämfört med andra moderna metoder forskning: enkel mätning, låga finansiella kostnader, högt informationsinnehåll, kräver inte kirurgiskt ingrepp. Det är därför borttagning av ett elektrokardiogram är den första undersökning som görs på en patient vid kontakt med en kardiolog eller vid intagning till en medicinsk institution med klagomål om bröstsmärtor. Men inte alltid och inte alla hjärtsjukdomar kan diagnostiseras med denna metod, tyvärr är EKG-diagnostik inte perfekt och har ett antal betydande nackdelar.
Sjukdomar som inte syns eller syns dåligt på EKG.
Många sjukdomar, särskilt i de tidiga utvecklingsstadierna, är dåligt synliga på elektrokardiogrammet. eftersom själva inspelningsproceduren utförs inom några minuter och denna tid inte alltid räcker till för att symtomen ska uppträda i fullt. Det här problemet Det är ganska lösbart med Holter-övervakningsmetoden, när patienten under en dag eller mer, om nödvändigt, är med en speciell apparat som kontinuerligt registrerar hjärtprestanda.
En annan betydande nackdel är att EKG-registrering sker i vila. Och som vanligt Vardagsliv Hur ofta befinner vi oss i detta tillstånd? Självklart inte! Tvärtom, vi är ständigt i rörelse, utsatta för olika fysiska påfrestningar eller i ett tillstånd av känslomässig stress, det är i sådana ögonblick som vårt hjärta oftast "säger" att allt inte är bra med det. Därför, för att på ett tillförlitligt sätt identifiera kränkningar i myokardiets arbete, är det mer korrekt att spela in elektrokardiogrammet med lite fysisk aktivitet eller omedelbart efter det. För att få mer tillförlitliga indikatorer är det vanligt att använda de så kallade "stresstesterna" eller en cykelergometer, naturligtvis i detta fall ökar effektiviteten och informationsinnehållet i de erhållna resultaten avsevärt än utan användning av en belastning .
Förutom, Det finns en hel grupp sjukdomar i det kardiovaskulära systemet, i vilkas upptäckt metoden för elektrokardiografi inte leder eller inte används alls. Dessa patologier inkluderar neoplasmer i hjärtmuskeln, missbildningar hjärt- och hemodynamiska störningar, många defekter i stora kärl.
Neoplasmer i hjärtmuskeln delas vanligtvis in i benigna (myxom, fibrom, rabdomyom) och maligna (sarkom och lymfom). Tumören kan vara lokaliserad i hjärtsäcken, myokardiet eller endokardiet. Oftast uppstår tumörer i den interventrikulära skiljeväggen eller direkt i väggen i vänster kammare. Faran för neoplasmer i hjärtats håligheter ligger i det faktum att de kan provocera fram allvarliga störningar i intrakardiell hemodynamik, som ofta förväxlas med klaffdefekter. Det är anmärkningsvärt att metastaser i hjärtmuskeln förekommer trettio gånger oftare än primära tumörer hjärtan. Med hjälp av EKG-metoden är det nästan omöjligt att direkt diagnostisera förekomsten av en neoplasm, det är bara möjligt att notera några tecken på hypertrofi, hjärtsvikt eller rytmrubbningar. Mer pålitlig metod forskning i detta fall betraktas som ekokardiografi.
Hjärtfel är olika anomalier i utvecklingen av hjärtmuskeln och huvudfartyg, som kan bildas under prenatal utveckling foster (medfödda missbildningar) eller uppstår efter barnets födelse och under hela livet pga olika skador, negativa effekter, sjukdomar och så vidare (förvärvade laster). Det räcker med "defekter i hjärtat". vanligt namn som förenar hela gruppen olika patologier, vilket i slutändan leder till en mängd olika hemodynamiska störningar, såväl som betydande funktionsfel i hjärtmuskeln och utan högkvalitativa och diagnos i tid kan leda till döden. Svårigheten att identifiera defekter ligger i det faktum att de kan visa sig i olika syndrom: hjärt-, kronisk systemisk hypoxi, hjärtsviktssyndrom eller andningsbesvär. Följaktligen kl tar ett EKG du kan se tecken på något av ovanstående syndrom, och inte grundorsaken till patologin. I det här fallet anses ekokardiografi vara huvudtekniken, eftersom det gör det möjligt att överväga defektens morfologi och fastställa funktionellt tillstånd hjärtan i allmänhet.
Hemodynamiska störningar är primära eller sekundära, beroende på orsaken som orsakade dem. Denna grupp av sjukdomar inkluderar hypervolemi i lungcirkulationen med överbelastning av ventriklarna, otillräcklig utstötning av blod i kärlen, hypovolemi i lungcirkulationen med en samtidig ökning av minutvolymen av blod i stor cirkel, valvulär insufficiens, förvirring venöst blod och arteriell olika former hjärtdekompensation, arteriell hypertoni V övre kärl och hypotoni i nedre och andra. Liknande sjukdomar kräver noggrann komplex diagnostik med hjälp av flera forskningsmetoder.
Är det möjligt att fastställa kranskärlssjukdom med EKG?
Till publikationslistan
Angina pectoris, fokal myokarddystrofi
Myokardhypoxi i angina pectoris manifesteras av förändringar i den sista delen av det ventrikulära EKG-komplexet. Med angina pectoris är T-vågen tillplattad eller inverterad (med intramural eller subepikardiell ischemi). Med subendokardiell ischemi är en ökning av T-vågens amplitud möjlig.
Mer uttalad subendokardiell ischemi och myokardskada kännetecknas av depression av ST-segmentet, som i typiska fall är placerat horisontellt. Ibland, med angina pectoris, finns det en förhöjning av ST-segmentet i form av en båge med en utbuktning uppåt, vilket är karakteristiskt för subepikardiell ischemi och myokardskada.
Med utvecklingen av myokardischemi kan det observeras olika kränkningar rytm och ledning. I vissa fall detekteras U-vågsinversion.
Hos många patienter med angina, särskilt i de tidiga stadierna av sjukdomen, finns det inga patologiska förändringar på EKG som registreras i vila. De upptäcks under en angina attack eller under funktionstester som specifikt används för att diagnostisera kranskärlssjukdom.
Oftast används fysiska aktivitetstester för detta, i synnerhet Mästarens trapptest, doserad gång under kontroll av teleelektrokardiografi, cykelergometri och löpbandsmetri. Dessa tester ökar avsevärt frekvensen av upptäckt av elektrokardiografiska tecken på kranskärlssvikt och gör att de kan särskiljas från icke-koronära förändringar.
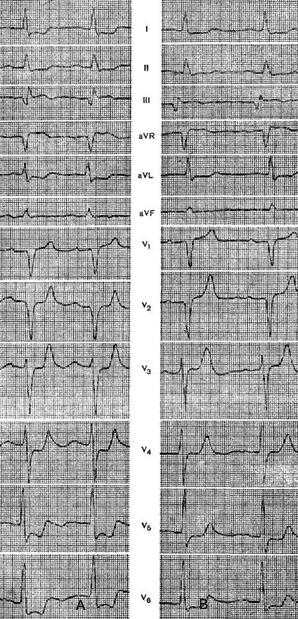
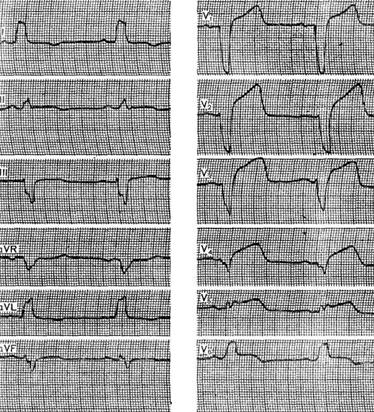
Figuren visar ett EKG av patient A., 49 år, med diagnosen kranskärlssjukdom, ansträngande angina. Vilo-EKG:n visade mild ST-segmentnedsättning i avledningarna A och D och en ytlig negativ T-våg i avledning J. När man gick på ett löpband med en löpbandshastighet på 5 km/h uppträdde en markerad ST-segmentnedsättning i alla tre avledningarna längs löpbandet Nebu med en djup negativ fas av T-vågorna i avledningarna D och J. Samtidigt kände försökspersonen inte smärta i hjärtat, men de identifierade förändringarna på EKG gjorde det möjligt att bekräfta diagnosen kranskärlssjukdom .
Hjärtischemi
För diagnos av kranskärlssjukdom används psyko-emotionella stresstester, såväl som tester med mediciner som orsakar spasmer i kranskärlen; i synnerhet ergometrin, eller med läkemedel som ökar hjärtfrekvensen och ökar myokardiets syrebehov, såsom isuprel. För detta ändamål använder de också accelererande förmakselektrisk stimulering med hjälp av en esofaguselektrod [Sidorenko B.A et al., 1984].
Förändringar i ST-segmentet och T-vågen är inte unika för angina pectoris. Tillplattning eller inversion av T-vågen och depression av ST-segmentet kan observeras under många tillstånd, till exempel vid myokarddystrofi av olika ursprung, myokardit, elektrolytobalans etc. Olika drogtester används för att klargöra ursprunget till dessa elektrokardiografiska förändringar .
Så den positiva dynamiken i den sista delen av det ventrikulära komplexet efter att ha tagit nitroglycerin (positivt nitroglycerintest) vittnar till förmån för kranskärlssjukdom. Förbättring av den elektrokardiografiska bilden efter att ha tagit kaliumklorid, tvärtom, är inte typiskt för angina pectoris. Inderalt (obzidan) test, från vår synvinkel, är inte lämpligt för differentialdiagnos, eftersom positiv elektrokardiografisk dynamik efter att ha tagit propranolol förekommer hos patienter med både neuroendokrin myokarddystrofi och kranskärlssjukdom.
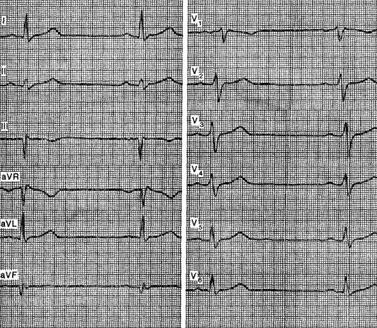
Figuren visar EKG från patient D., 63 år, med diagnosen kranskärlssjukdom, postinfarkt kardioskleros, angina pectoris, hypertonisk sjukdom steg II. På det EKG som registrerats under en anginasattack var det en uttalad depression av ST-segmentet i avledningarna I, II aVL, V4-V6.
Det observerades också bifasiska tänder T med en uttalad negativ fas. Omedelbart efter intravenös injektion av 10 mg inderal försvann smärtan i hjärtat och en tydlig positiv trend noterades på det EKG som registrerades 10 minuter efter injektionen.
EKG-förändringar som är karakteristiska för en anginaattack försvinner som regel inom några minuter eller timmar efter det att den slutar. Om dessa förändringar kvarstår i flera dagar talar de om utvecklingen av akut fokal myokarddystrofi. För denna form av kranskärlssjukdom, tillsammans med dynamiken i ST-segmentet, är inversion av T-vågorna i ledningarna som registrerar potentialerna för det drabbade området mycket karakteristisk. Akut fokal dystrofi kan bli en mellanlänk mellan angina pectoris och liten fokal hjärtinfarkt.
hjärtinfarkt
Hjärtinfarkt förstås som "koronar" nekros av en del av hjärtmuskeln. Utvecklingen av en hjärtinfarkt föregås vanligtvis av akut ischemi och myokardskada. I den akuta perioden av infarkt omger skadezoner och ischemi det nekrotiska fokuset. Elektrokardiografiska manifestationer av ischemi, skada och nekros av myokardiet beror på platsen, djupet av dessa processer, deras varaktighet, storleken på lesionen och andra faktorer.
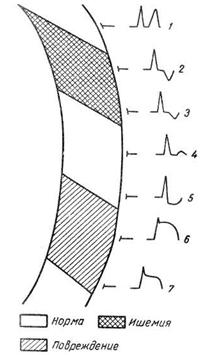
Man tror att akut myokardischemi manifesterar sig främst genom förändringar i T-vågen och skador- förskjutning av ST-segmentet, även om dessa processer ofta kombineras och det är svårt att skilja mellan dem.
Vid subendokardiell myokardischemi har repolarisationsvektorn en normal riktning (från epikardiet till endokardiet), och potentialskillnaden mellan de subepikardiella och subendokardiala lagren ökar. I avledningarna som registrerar EKG från sidan av epikardium detekteras en positiv T-våg med ökad amplitud.
Vid subepikardiell ischemi riktas repolarisationsvektorn från endokardiet till epikardium och därför registreras negativa T-vågor ovanför det drabbade området. Isolerad subepikardiell myokardischemi är sällsynt.
Mycket oftare är det en spridning av subendokardiell ischemi till subepikardiella sektioner, dvs transmural ischemi. I detta avseende, även om den elektrokardiografiska bilden av subepikardiell och transmural ischemi är nästan densamma, bör uppkomsten av T-vågsinversion betraktas som ett troligt tecken på transmural ischemi.
I ledningarna som registrerar potentialerna för zonen motsatt det ischemiska området, finns det reciproka förändringar i T-vågen riktad i motsatt riktning med avseende på T-vågorna som registrerats i det ischemiska området.
Som nämnts ovan kan myokardischemi manifesteras inte bara av förändringar i T-vågen, utan också genom en förskjutning i ST-segmentet, och dess depression observeras oftare. Subendokardiell skada på myokardiet manifesteras på EKG genom depression av ST-segmentet i motsvarande ledningar, med subepicardial och transmural skada noteras en höjd av ST-segmentet ovanför den isoelektriska linjen. Transmural skada, såväl som ischemi, förekommer mycket oftare än isolerade subepicardial.
I vissa fall, med omfattande djupa myokardskador, visar EKG:t en hög stigning i RT-segmentet, med början från toppen av R-vågen och på väg snett nedåt. Denna bild kan efterlikna expansionen av QRS-komplexet på grund av intraventrikulär blockering.
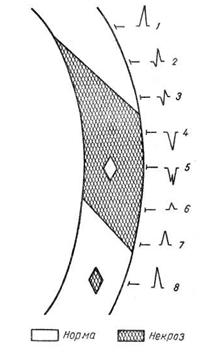
myokardiell nekros
Myokardnekros manifesteras vanligtvis på EKG genom förändringar i QRS-komplexet. Bildandet av ett nekrotiskt fokus i myokardiet leder till att den elektriska aktiviteten i det drabbade området upphör, vilket orsakar avvikelsen av den totala QRS-vektorn i motsatta sidan. Som ett resultat, i ledningar med en positiv pol ovanför den nekrotiska zonen, detekteras en patologiskt djup och bred Q-våg och en minskning av amplituden för R-vågen, vilket är typiskt för subendokardiella storfokala infarkter. Ju djupare nekros, desto mer uttalade dessa förändringar.
Vid transmural hjärtinfarkt registreras ett QS-komplex på EKG i avledningar från epikardsidan. Ovanför ön av intakt myokardium, omgiven av nekrotisk process, finns en uppåtgående skåra på QS-vågen.
Subepikardiell nekros kan endast manifesteras av en minskning av R-vågsamplituden utan att det bildas en onormal våg av Q. Slutligen kan intramural infarkt inte orsaka förändringar i QRS-komplexet alls. EKG hos en patient med hjärtinfarkt genomgår förändringar beroende på sjukdomsstadiet.
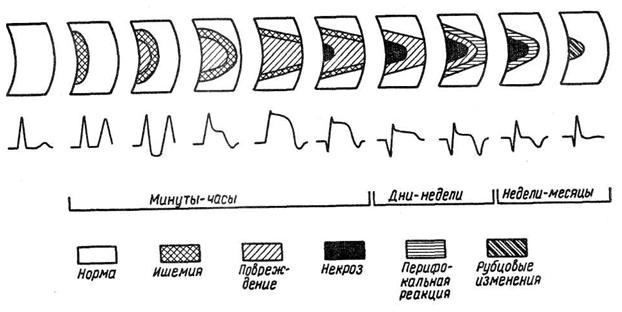
EKG-dynamik i olika stadier av sjukdomar visas schematiskt i figuren.
I stadiet av ischemi, som vanligtvis varar från flera minuter till 1-2 timmar, registreras en hög T-våg ovanför lesionen, vilket följs av skadans stadium. I början av detta skede finns det en kortvarig depression av ST-segmentet på grund av skador på de subendokardiska sektionerna av myokardiet. Sedan, med spridning av ischemi och skador på de subepikardiella regionerna, upptäcks ST-segmenthöjning och T-vågsinversion.Längden på detta stadium är vanligtvis flera timmar, men kan variera från 1 timme till 3 dagar.
Processerna som inträffar vid denna tidpunkt kan vara reversibla, elektrokardiografiska förändringar kan försvinna, men oftare fortsätter processen till nästa steg med bildandet av nekros i myokardiet. Elektrokardiografiskt manifesteras detta av uppkomsten av en patologisk Q-våg och en minskning av amplituden av R-vågen. Fokus för nekros är omgiven av zoner av skador och ischemi, därför, tillsammans med de indikerade tecknen, avslöjar EKG ST-segmentet höjd och T-vågsinversion Inom några timmar ökar nekroszonen, vilket åtföljs av en ytterligare ökning av vågen Q och en minskning av R-vågen fram till uppkomsten av en QS-våg i transmurala lesioner.
Efter några dagar kan inversionen av T-vågen, som blir utjämnad eller positiv, försvinna på EKG. Detta återspeglar minskningen eller försvinnandet av myokardischemi runt det drabbade området. Skadan kvarstår längre, så ST-segmentet förblir högt över den isoelektriska linjen.
Efter 5–16 dagar från sjukdomsdebuten blir T-vågen igen negativ, djupare än tidigare. Man tror att den andra inversionen av T-vågen beror på en autoimmun och inflammatorisk reaktion av myokardiet som omger det nekrotiska fokuset [Chernov A. 3., Kechker M. I., 1979], även om andra författare [Orlov V. N., 1983] associerar detta fenomen med övergången myokardskada till ischemi. En djup, spetsig negativ T-våg kallas koronar [Lukomsky P. E., 1973, etc.].
Under de följande veckorna äger processer för organisation och reparation rum i det drabbade området. Skadzonen minskar och försvinner, och den inflammatoriska reaktionen minskar också. I samband med dessa processer blir ST-segmentet gradvis isoelektriskt, och T-vågen blir mindre djup. Detta stadium av sjukdomen kallas subakut. I framtiden uppstår ärrbildning av det nekrotiska fokuset. Denna process tar flera veckor och kan ta flera månader.
På EKG minskar Q-vågen gradvis, som ibland försvinner helt, ökar, närmar sig originalet, amplituden för R-vågen. T-vågen kan förbli inverterad eller utjämnad, men blir ibland positiv. Således kan de elektrokardiografiska tecknen på en tidigare hjärtinfarkt kvarstå, men i vissa fall normaliseras EKG:et.
Elektrokardiogram för hjärtinfarkt av olika lokalisering
Infarkter i den vänstra ventrikelns främre vägg I de flesta fall är infarkten lokaliserad i hjärtmuskeln i vänster ventrikel. Hjärtinfarkt i höger ventrikel är mycket mindre vanligt. I hjärtmuskeln i den vänstra ventrikeln är de främre, laterala och bakre väggarna isolerade, vars skada återspeglas i olika EKG-avledningar.
Med stora fokala infarkter av den främre väggen riktas den totala vektorn för excitation av ventriklarna i motsatt riktning mot nekrosfokus, d.v.s. posteriort. Som ett resultat uppträder en onormal Q-våg på EKG och amplituden på R-vågen minskar i avledningarna V 1 -V 4 . Det finns också en förhöjning av ST-segmentet och karakteristiska förändringar i vågen T. Liknande förändringar i kammarkomplexet noteras vanligtvis i avledningar I, II och aVL, speciellt när infarkten sprider sig till sidoväggen. I avledningar III och aVF observeras reciprok depression av ST-segmentet. Ibland åtföljs inte ens utbredda transmurala infarkter i framväggen av tydliga förändringar i kammarkomplexet i lemledarna.
Förändringar som är karakteristiska för hjärtinfarkt, detekterade i ledningar V 1 -V 3, reflekterar skador på främre väggen och den intilliggande delen av interventrikulär septum, tecken på infarkt i ledning V 4 indikerar skada på spetsen. I en isolerad apikal infarkt detekteras karakteristiska tecken endast i ledningen V 4 .
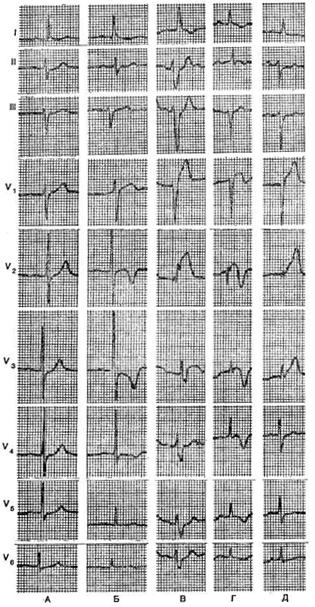
Dynamiken i elektrokardiografiska förändringar i främre septum återkommande hjärtinfarkt visas på en serie EKG från patient F. Patienten lades in på sjukhus för instabil angina. EKG vid inläggningen visade tecken på otillräcklig blodtillförsel till främre och laterala väggarna i vänster kammare i form av depression av ST-segmentet i avledningar V 3 -V 6 . Trots den pågående terapin inträffade nästa dag en anginalattack, åtföljd av uppkomsten av T-vågsinversion i avledningar V 2 -V 4 , vilket ansågs vara utvecklingen av akut fokal dystrofi i den främre septalregionen.
En dag senare inträffade intensiv smärta bakom bröstbenet och EKG visade tecken på storfokal främre septal myokardinfarkt: amplituden av R-vågen i avledningar V 1 -V 4 minskade, en hög ST-segmentförhöjning uppträdde i avledningar V1-V3. Dessutom utvecklades blockad av den vänstra främre grenen och ofullständig blockad av vänster ben, vilket manifesterades av en skarp avvikelse av hjärtaxeln till vänster, utseendet av en djup S-våg i ledningar V 4 -V 6 med en expansion av QRS-komplexet till 0,12 s.
På det EKG som registrerades 2 dagar efter det föregående noterades den vanliga "infarkt"-dynamiken: en patologisk Q-våg uppträdde i avledning V 2, höjden på R-vågen i V 1 minskade ännu mer, T-vågen i avledningar V 2 -V 5 blev negativ, tecken försvann vänster benblock.
Efter ytterligare 4 dagar fick patienten återigen en anginasattack, åtföljd av elektrokardiografisk dynamik: återigen fanns det en hög T-våg och ökningen av ST-segmentet i avledningarna V 1 -V 3, i avledningarna V 4 -V 6 blev denna tand positiv (pseudopositiv dynamik), återkom tecken på blockad av den vänstra främre grenen. Uppenbarligen hade patienten ett återfall av främre septal myokardinfarkt.
Infarkt av de höga sektionerna av den främre väggen av vänster kammare
Vid infarkt i de höga sektionerna av den främre väggen kan den patologiska Q-vågen i avledningarna V 1 - V 4 inte detekteras. I dessa avledningar noteras vanligtvis endast en minskning av amplituden för R-vågen, ibland inversion av T-vågen. För att diagnostisera en hög främre hjärtinfarkt bör ett EKG registreras i bröstavledningarna i nivå med den andra eller tredje interkostalt utrymme (V 2 -V 3), där typiska infarktförändringar vanligtvis detekteras.
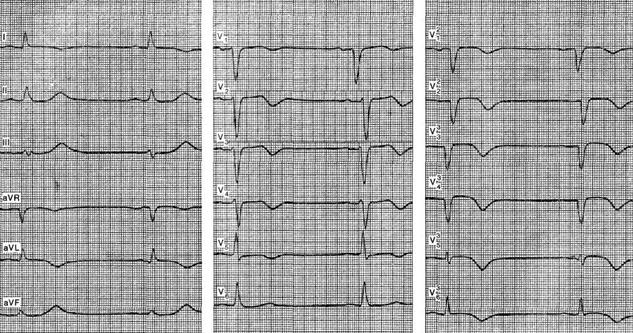
Ett exempel på en elektrokardiografisk bild av en "hög" främre septal transmural infarkt är EKG som visas i figuren av en 73-årig patient. I normala avledningar finns inga tydliga tecken på en storfokal infarkt. Markerad förlängning av Q-vågen i ledning aVL, inversion av T-våg i ledningar I, aVL, V 1 - V 5 . I avledningar V 2 - V 4 sker en minskning av amplituden för R-vågen och en liten ökning av ST-segmentet, vilket gör att man misstänker en akut främre septuminfarkt.
I de höga bröstkorgarna registreras en typisk bild av en transmural främre septuminfarkt med spridning till sidoväggen. Vänsterkammars sidovägginfarkter har ett antal vanliga elektrokardiografiska drag med främre infarkter. I detta avseende, i vissa utländska riktlinjer, anses sidoinfarkt som en variant av främre vägginfarkt. Vid lateral infarkt observeras karakteristiska förändringar i det ventrikulära komplexet (patologisk Q-våg, ST-segmenthöjning etc.) i ledningarna I, II, aVL, V 5 - V 7.
Hög sidovägginfarkt kanske inte åtföljs av distinkta förändringar i kammarkomplexet i normala avledningar, eller så kan det manifestera sig som en patologisk Q-våg endast i avlednings aVL. Diagnos av en hög lateral infarkt underlättas av EKG-registrering i avledningarna V 3 och V 6 , där förändringarna som är karakteristiska för en hjärtinfarkt är mer tydliga.
En isolerad lesion av sidoväggen är sällsynt, oftare sträcker sig infarkten i den främre eller bakre väggen till sidoväggen.
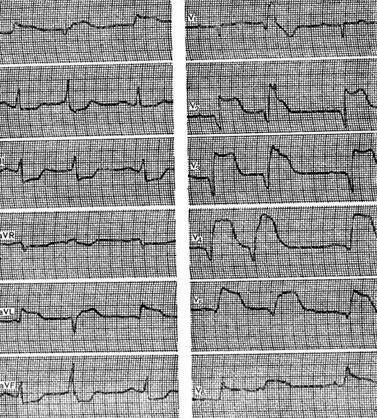
Figuren visar ett EKG av en 67-årig patient med diagnosen kranskärlssjukdom, akut omfattande främre septal och lateral hjärtinfarkt. EKG:t visar en patologisk Q-våg och en kraftig ökning av ST-segmentet i avledningar I, aVL, V 2 - V 6, depression av ST-segmentet i avledningar III, aVR, aVF, polytopisk extrasystol.
Infarkter i den bakre väggen av vänster kammare
Det finns nedre, eller diafragmatiska, och övre, eller basala, sektioner av den bakre väggen. Följaktligen särskiljs posterior diafragmatisk (posterior inferior) och posterior basal myokardinfarkt.
Posterior diafragmatisk hjärtinfarkt är mycket vanligare än posterior basal. Vid bakre diafragmainfarkt är den patologiska vektorn orienterad uppåt till de negativa polerna av avledningar aVF, II och III, därför detekteras en patologisk Q-våg i dessa avledningar. Den karakteristiska dynamiken för ST-segmentet och T-vågen noteras också där. I ledningar från den främre väggen manifesteras skada på den diafragmatiska regionen av myokardiet av reciprok depression ST.
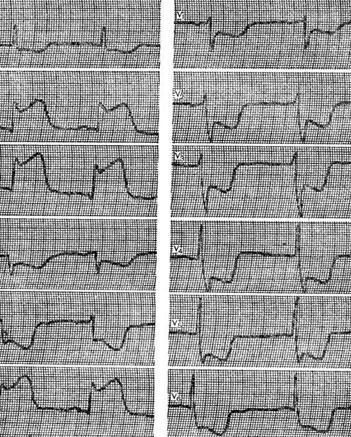
Ett exempel är EKG som visas i figuren av en 62-årig patient med diagnosen kranskärlssjukdom, akut bakre diafragmatisk hjärtinfarkt, hypertoni i stadium III. På EKG kan du se en kraftig ökning av ST-segmentet, början av bildandet av en Q-våg i avledningar II, III och aVF och en uttalad nedtryckning av ST-segmentet i avledningar I, aVR, aVL, V 1 - V6.
Vid bakre basal eller posterior superior infarkt riktas den patologiska QRS-vektorn framåt, vilket endast manifesteras av en ökning av amplituden för R-vågen i ledningarna V 1 , V 2 och V 3 . Patologisk Q-våg i normala EKG-avledningar observeras inte. Det kan detekteras vid registrering av ett EKG i matstrupsavledningarna, och ibland i avledningarna V 7 , V 8 och V 9 .
En isolerad lesion i den bakre basala regionen är en sällsynthet. Oftare drabbas detta område av omfattande bakre infarkter, när förutom den bakre basala regionen även den bakre diafragmaregionen är involverad i processen, och ofta de övre delarna av sidoväggen.
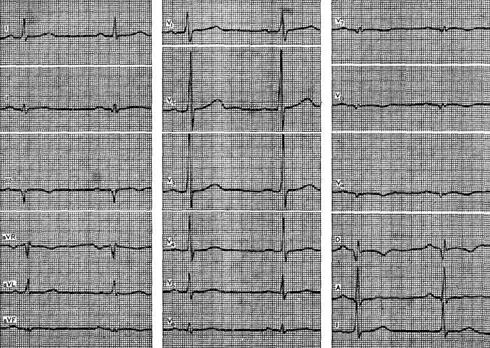
Figuren visar ett EKG av en 56-årig patient med diagnosen kranskärlssjukdom, utbredd bakre hjärtinfarkt. På det presenterade EKG, som registrerades den 4:e dagen av sjukdomen, detekteras en patologisk Q-våg i avledningar II, III, aVF, V 6 - V 9, D och en märkbar ökning av amplituden för R-vågen i avledningar V 1 - V 3. Angivna tecken möjliggöra diagnostisering av en omfattande bakre infarkt som involverar diafragma och basala avdelningar, som sträcker sig till den vänstra ventrikelns laterala vägg.
Cirkulär apikal infarkt. Med denna hjärtinfarkt påverkas de främre, bakre och laterala väggarna i den vänstra ventrikeln i dess nedre del, liksom den interventrikulära septum. EKG:t avslöjar tecken på främre septal, lateral och bakre diafragmatisk infarkt, särskilt patologiska Q- eller QS-vågor registreras i avledningar I, II, III, aVL, aVF och även V 1 - V 6.
högerkammarinfarkt
Isolerad högerkammarinfarkt är en sällsynthet. Oftare finns det en lesion i höger kammare samtidigt med en infarkt i den främre eller bakre väggen av vänster kammare. Hos patienter med posterior diafragmatisk hjärtinfarkt återspeglas involvering av höger ventrikel i processen som regel i EKG i avledningarna V 3 R och V 4 R.
Det mest informativa tecknet på involvering av höger ventrikel är ökningen av ST-segmentet i dessa avledningar under de första dagarna av sjukdomen.
QRS-komplexet har i detta fall formen av QR eller QS. Hos patienter med myokardinfarkt bakre diafragma, särskilt med högerkammarsvikt, är det lämpligt att använda avledningar V 3 R och V 4 R utöver de vanliga avledningarna.
Hos patienter med främre septal myokardinfarkt som involverar höger ventrikel är detta tecken inte informativt för att känna igen höger ventrikulär infarkt, eftersom det kan observeras i främre infarkt utan inblandning av höger ventrikel.
förmaksinfarkt
Det isolerade nederlaget för aurikler observeras mycket sällan. Oftare sträcker sig infarkten i den bakre väggen i den vänstra ventrikeln till atrierna. Vid förmaksinfarkt finns det vanligtvis kränkningar förmaksfrekvens och ledning, i synnerhet förmaksflimmer och fladder, förmaksparoxysmal takykardi, sinoaurikulär och intraatriell blockad, etc.
Ganska ofta hos sådana patienter är dessa störningar ihållande eller ihållande återkommande. Dessa störningar av rytm och ledning är dock möjliga utan förmaksinfarkt.
Vid förmaksinfarkt sker en förändring i formen på P-vågen, som ibland kan detekteras endast med en djuranalys av EKG:t i dynamik. Ett av tecknen på förmaksinfarkt är förskjutningen av PQ-segmentet upp eller ner från den isoelektriska linjen.
Elektrokardiogram vid små fokala hjärtinfarkter
I småfokala infarkter genomgår EKG QRS-komplexet inga signifikanta förändringar, dvs ingen patologisk Q-våg och minskning av R-vågsamplitud detekteras. Förändringar relaterar främst till formen på T-vågen och ST-segmentets position.
I ledningarna som registrerar potentialerna för det drabbade området är T-vågorna ofta inverterade, djupa: ST-segmentet är vanligtvis förskjutet under den isoelektriska linjen, vilket är typiskt för subendokardiella småfokala infarkter. Till skillnad från fokal myokarddystrofi i små fokala infarkter är dessa förändringar mer ihållande, vanligtvis kvarstår i minst 2 veckor, men differentialdiagnos av dessa tillstånd är endast möjlig med samtidig bedömning av kliniska data och laboratoriedata.
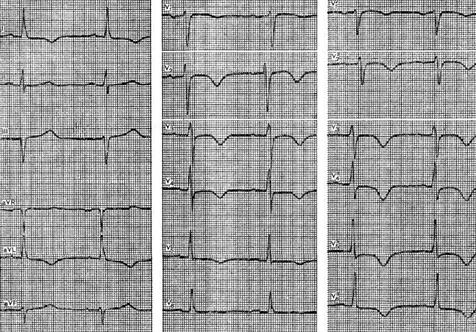
Ett exempel på förändringar i småfokal nekros är EKG hos en 55-årig patient med diagnosen kranskärlssjukdom, småfokal anterolateral hjärtinfarkt med spridning till höga sektioner. Med en typisk klinisk bild Och laboratorieindikatorer EKG visade inversion av T-vågorna i avledningarna I, aVL, V 1 - V 6, V 2 - V 3. Patologiska förändringar inget QRS-komplex observerades.
Elektrokardiogram för hjärtaneurysm
Det mest typiska elektrokardiografiska tecknet på ett hjärtaneurysm är stabiliseringen av förändringar som är karakteristiska för den akuta eller subakuta perioden av hjärtinfarkt under många månader och år. I de flesta fall visar EKG en transmural lesion av någon del av den vänstra ventrikeln, d.v.s. en QS-våg och ST-segmenthöjning i olika avledningar, beroende på platsen för lesionen.
Ofta noteras även där djupa kranskärlsvågor T. Ibland detekteras QS-vågen endast vid registrering av ett EKG från platsen för patologisk pulsering. I många fall finns det kränkningar av intraventrikulär ledning, ektopiska arytmier.
De viktigaste tecknen på en hjärtaneurysm upptäcks oftare visuellt med aneurysm i den främre väggen i vänster kammare, något mindre - med skada på sidoväggen. Figuren visar ett EKG av en 61-årig patient med diagnosen kranskärlssjukdom, kardioskleros efter en transmural hjärtinfarkt, vila och ansträngning angina pectoris samt HA grad av cirkulationssvikt.
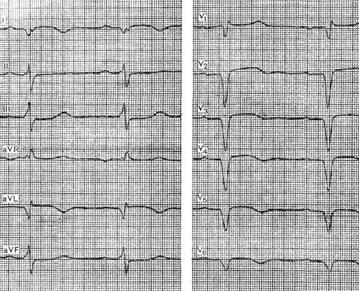
På EKG kan du se en bild av ofullständig blockad höger ben bunt av His (en ökning av tiden för intern avböjning i ledningen V 1). QS-vågor med låg ST-segmenthöjning i avledningar I, V 2 - V 6 , patologisk Q-våg i avledning aVL, T-vågsinversion i alla dessa avledningar, i frånvaro av dynamik under ett antal månader, indikerar ett omfattande kroniskt aneurysm av den vänstra kammarens främre och laterala väggar.
En bakre phrenic vänsterkammaraneurysm kan visa en QS-våg med ST-höjning i avledningar III och aVF, men dessa tecken är ofta vaga. En bild av en akut icke-transmural lesion är möjlig med en brist på EKG-dynamik som är karakteristisk för ett hjärtaneurysm.
Med aneurysm i de höga sektionerna av sidoväggen och de bakre basala sektionerna av vänster ventrikel, är typiska EKG-förändringar i allmänt accepterade avledningar ofta helt frånvarande.
Differentiell elektrokardiografisk diagnos av hjärtinfarkt
Elektrokardiografisk diagnos av hjärtinfarkt är i vissa fall mycket svår, eftersom EKG-förändringar, som liknar tecken på ischemi, skada och nekros, förekommer i ett antal fysiologiska och patologiska tillstånd.
Positionsförändringar i kammarkomplexet efterliknar ibland tecken på hjärtinfarkt på EKG. I synnerhet, som nämnts ovan, när hjärtat roterar runt den längsgående axeln medurs (höger kammare framåt), är en djup Q-våg möjlig i ledningarna III och aVF, som överstiger 1/4 av R-vågens amplitud, tillsammans med en uttalad S-våg i leder I och aVL. Det kan också finnas T-vågsinversion i avledning III. Dessa tecken kan felaktigt betraktas som indikationer på nekrotiska eller cikatriella förändringar i den bakre diafragmaregionen i vänster kammare.
Hjärtats rotation runt den längsgående axeln moturs (vänster kammare framåt) kan åtföljas av uppkomsten av en djup Q-våg i avledningarna I och aVL, samt V 5 och V 6, som efterliknar tecken på fokala förändringar i laterala väggen i vänster kammare.
När hjärtat roteras runt den tvärgående axeln med spetsen framåt, registreras en uttalad Q-våg i ledningarna I, II och III.
Positionsförändringar i kammarkomplexet skiljer sig från tecknen på hjärtinfarkt genom frånvaron av dynamiken i ST-segmentet och EKG T-vågen som är karakteristisk för en hjärtinfarkt, såväl som genom en minskning av Q-vågens djup under EKG-registrering på höjden av inandning eller utandning.
Hypertrofi och dilatation av ventriklarna efterliknar ibland de elektrokardiografiska tecknen på hjärtinfarkt. Så, med hypertrofi av vänster kammare och interventrikulär septum, kan en djup Q-våg registreras i de vänstra avledningarna på bröstet, såväl som i ledningarna I och aVL eller II och III, ibland noteras ett kammar-QS-komplex i de högra ledningarna. Ofta sker en förskjutning av ST-segmentet över eller under den isoelektriska linjen, inversion av T-vågen, vilket efterliknar tecken på ischemi och myokardskada.
Djupa Q-vågor, ST-depression eller förhöjning är möjliga med hypertrofiska myokardiopatier, särskilt med subaortastenos. Med högerkammarhypertrofi i enskilda fall ett komplex av QS-typ kan registreras i EKG:ts högra bröstkorg. Ibland finns det en djup Q-våg i avledningar III och aVF tillsammans med en djup S-våg i avledningar I och aVL.
QIIISI-syndrom, som kan efterlikna bilden av posterior diafragmatisk hjärtinfarkt, observeras också ofta hos patienter med akut cor pulmonale. Differentialdiagnos av hjärtinfarkt och manifestationerna av ventrikulär hypertrofi och dilatation som efterliknar det hjälps av andra EKG-förändringar som är karakteristiska för dessa tillstånd (dynamik som är typisk för en hjärtinfarkt, en ökning av amplituden hos R- och S-vågorna som är karakteristiska för hypertrofi, etc. .).
Blockad av grenarna av bunten av His
Blockaden av His-buntens grenar gör det ofta svårt att diagnostisera hjärtinfarkt med EKG. Den största svårigheten orsakas av blockaden av vänster ben, där ett ventrikulärt komplex av QS-typ och höjning av ST-segmentet i höger bröstkorg är möjlig.
Detta kan å ena sidan efterlikna tecken på akut främre hjärtinfarkt, och å andra sidan- dölja dess elektrokardiografiska manifestationer. Med blockad av vänster ben ändras riktningen för den initiala QRS-vektorn, därför, trots infarkten i den främre väggen, registreras ofta inte den patologiska Q-vågen i bröstledarna, även om denna våg kan detekteras med omfattande främre septalinfarkter .
Andra tecken som kan indikera en främre hjärtinfarkt med vänster benblock:
- frånvaron av en ökning eller minskning av amplituden för R-vågen i ledningarna V 1 - V 4, känt som fenomenet "fel" av R-vågen ( detta tecken i området för övergångszonen bör utvärderas noggrant);
- en kraftig ökning av ST-segmentet i bröstkorgarna;
- dynamik hos ST-segmentet och T-vågen.
Ett exempel är EKG från en 61-årig patient med diagnosen kranskärlssjukdom, främre septal och lateral hjärtinfarkt, blockad av vänster ben. På detta EKG, förutom tecken på vänster benblockering, är en kraftig ökning av ST-segmentet synlig i alla bröstavledningar, inklusive V 5 och V 6, amplituden för R-vågen i avledningar V 2 -V 4 inte märkbart öka. Detta gör det möjligt att diagnostisera akut anterolateral hjärtinfarkt.
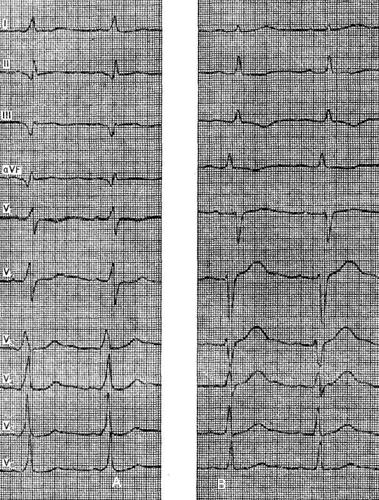
Med blockaden av det högra benet av His-knippet uppstår svårigheter att diagnostisera hjärtinfarkt relativt sällan. Endast i vissa fall kan kammarkomplexet av rSR 1-typ, typiskt för denna ledningsstörning, med en mycket liten svårighetsgrad av r-vågen, misstas för ett QR-komplex. Ett sådant komplex i avledningar III och aVF kan leda till en felaktig diagnos av bakre diafragmainfarkt, och i de högra avledningarna i bröstet kan det efterlikna främre hjärtinfarkt.
Figuren visar ett EKG av en 44-årig patient med diagnosen postmyokardiell kardioskleros, ofullständig blockad av höger ben. Du kan se hur, med en liten svårighetsgrad av R-vågen i avledning III, en bild uppträder som liknar tecken på en bakre diafragmainfarkt eller cikatriciala förändringar. Detta mönster är ännu mer uttalat i bly aVF. Men frånvaron av en historia av indikationer på kranskärlssjukdom och hjärtinfarkt, EKG-dynamik och ofullständig blockad av höger ben tillåter oss att tillskriva dessa förändringar en kränkning av intraventrikulär ledning.
Blockad av höger ben gör det ofta svårt att avgöra infarktens djup och omfattning. Så, med denna ledningsstörning i fall av transmural främre infarkt, har kammarkomplexet i de högra bröstkorgarna inte formen av QS, utan av QR. Allt ovanstående kan hänföras till blockaden av höger ben med samtidig lesion vänster främre gren. När det gäller blockaden av höger ben och vänster bakre gren, i vissa fall maskerar en sådan överledningsstörning helt en omfattande hjärtinfarkt.
WPW-fenomenet
WPW-fenomenet imiterar mycket ofta de elektrokardiografiska tecknen på hjärtinfarkt, eftersom den negativa ∆-vågen som registrerats i vissa elektroder ser ut som en patologisk Q-våg. kan detekteras i elektroderna II, III, aVF, såväl som V1.
Bland de 85 patienter som observerats av oss med WPW-fenomenet imiterade den negativa L-vågen en patologisk Q-våg hos 54 personer, vilket är 63,5 %. Hjärtinfarkt kan uteslutas om WPW-fenomenet är övergående och normala QRS-komplex registreras periodiskt på EKG. En tillfällig eliminering av WPW-fenomenet kan uppnås genom att använda intravenös administrering atropin, novokainamid eller aymalin (det senare är mest effektivt i detta avseende).
Ett exempel är patienten Sh., 30 år, som kom till kliniken med besvär av lätt smärta i hjärtats region. På EKG fann man förändringar som gjorde det möjligt att misstänka infarkt i vänster kammares bakre vägg. Med denna diagnos lades patienten in på sjukhus. Vid inläggningen visade EKG en onormal Q-våg i avledningar II, III och aVF. Förkortningen av P - Q-intervallet till 0,1 s, expansionen av QRS-komplexet till 0,12 s och ∆-vågen gjorde det möjligt att diagnostisera WPW-fenomenet. MED diagnostiskt syfte patienten injicerades intravenöst med 50 mg aymalin, varefter fenomenet pre-excitation försvann och med det den "patologiska Q-vågen".
Detta fenomen kan dock helt maskera de elektrokardiografiska manifestationerna av hjärtinfarkt eller göra det svårt att bestämma djupet och lokaliseringen av lesionen.
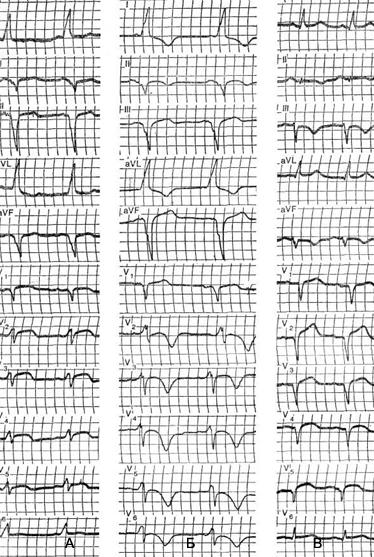
Figuren visar EKG för patienten Ch., 43 år gammal, inlagd på sjukhus på grund av en utdragen attack svår smärta bakom bröstet. Tidigare registrerades inte EKG. Vid inläggningen visade EKG ett WPW-fenomen av typ B, med en QS-våg i avledningar II, III och aVF, vilket tyder på posterior diafragmatisk hjärtinfarkt. Samtidigt fanns det en kupolformad ökning av ST-segmentet i avledningarna V 1 -V 5 , vilket tyder på skada på myokardiet i den främre septalregionen. Nästa dag skedde en djup inversion av T-vågorna i ledningarna I, II aVL, V 2 -V 6, vilket bekräftade nederlaget för de främre och laterala väggarna i den vänstra ventrikeln.
På det EKG som registrerades en dag senare försvann bilden av WPW-fenomenet, men tecken på en omfattande transmural anterolateral hjärtinfarkt (QS-våg och ST-segmenthöjning i avledningar V 1 -V 5) avslöjades. Det fanns inga tecken på en storfokal lesion av bakväggen.
Utöver de beskrivna kan många andra tillstånd åtföljas av förändringar i änddelen av kammarkomplexet på EKG, vilket gör att hjärtinfarkt utesluts. Så en hög ökning av ST-segmentet inträffar med perikardit, myokardit, tidigt ventrikulärt repolarisationssyndrom; ST-segmentdepression och T-vågsinversion är möjliga vid kronisk ischemi, myokarddystrofi, förändringar i elektrolytbalansen, traumatisk hjärnskada och många andra sjukdomar.
Ofta finns det svårigheter i differentialdiagnos akut infarkt myokard med andra former av kranskärlssjukdom. Vi har redan nämnt skillnaderna i de elektrokardiografiska manifestationerna av angina pectoris, fokal dystrofi och små fokala hjärtinfarkter. Det är ibland svårt att diagnostisera upprepade hjärtinfarkter i ärrområdet med EKG. I sådana fall underlättas diagnosen genom att jämföra gamla och nya EKG och identifiera dynamik. Oftast består det av förändringar i ST-segmentet och T-vågen, och den så kallade falska positiva dynamiken är möjlig [Ruda M. Ya., Zysko A. P., 1977, etc.]. Mer sällan detekteras en fördjupning av Q-vågen eller en minskning av R-vågens amplitud.
Ibland när fokala förändringar i motsatta områden av den vänstra ventrikeln utjämnas elektrokardiografiska tecken på infarkt på grund av interaktionen av motsatt riktade patologiska vektorer. I sådana fall till och med omfattande hjärtinfarkter myokardiet kanske inte åtföljs av märkbara EKG-förändringar.
Man bör komma ihåg att hjärtinfarktliknande förändringar i EKG kan bero på felaktig placering av elektroder på extremiteterna.
Liknande artiklar
-
När en man är emot ett barn, hur blir man gravid utan hans vetskap?
Ibland kan man bli gravid av oaktsamhet. För att förhindra att detta inträffar är det viktigt att veta hur du kan bli gravid med ett barn av misstag och vilka medel du kan använda för att undvika oönskad graviditet. Även i den här artikeln kan du hitta information om ...
-
Vilka stenar och amuletter är lämpliga för Oxen enligt horoskopet och födelsedatumet Elefanttalisman för Oxen
April-maj Oxen (21 april - 20 maj) är mätt, inte kinkig och kolossalt produktiv! Deras avundsvärda envishet kan få andra att ta tag i, men de vet exakt vad de gör och varför de behöver det. Bland de positiva...
-
Restriktioner för åtkomst till data i roller 1c
Alla användarrättighetsinställningar som vi kommer att göra inom ramen för denna artikel finns i avsnitt 1C 8.3 "Administration" - "Användar- och rättighetersinställningar". Denna algoritm är liknande i de flesta konfigurationer på ...
-
1c startar en tunn klient istället för en tjock
Plattformar: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Konfigurationer: Alla konfigurationer2012-11-16 21362 De lanseras genom att specificera speciella ...
-
Bevis på kända sätt att stjäla el Hur man tar reda på vem som stjäl el
Höjningen av energitaxor är ett av de slående dragen i den fördjupade ekonomiska krisen. I detta sammanhang är stöld av el och de problem som är förknippade med dess upptäckt av största vikt. Sätt att upptäcka stöld ...
-
Funktioner för montering av uttag och strömbrytare på olika ytor
Hälsningar till alla läsare av vår blogg Idag, kära läsare, vill jag lyfta fram ämnet om hur man installerar uttag. Denna procedur efterfrågas mycket ofta när man byter ut ett gammalt uttag med ett nytt i händelse av ett haveri, när ...
