Consecințe extinse de atac de cord are șanse de supraviețuire la resuscitare. Un atac de cord extins are șanse de reabilitare de supraviețuire
Un atac de cord extins este un pericol deosebit pentru viața umană. Dacă în timpul unui atac de cord obișnuit, circulația sângelui este perturbată doar într-o mică parte a organului, atunci cu o formă extinsă a bolii, nutriția este lipsită de aproape întreaga inimă, ceea ce duce la necroza țesutului cardiac.
Clasificarea infarctului extensiv
În funcție de zona de necroză, un atac de cord extins al inimii este împărțit într-un atac de cord peretele din spate si fata. La un infarct de perete posterior, artera coronară dreaptă este înfundată, iar la un infarct de perete anterior, artera stângă este blocată.
Un pericol mai mare este un infarct masiv al peretelui anterior.
Cauzele unui atac de cord masiv
O patologie atât de gravă este provocată de mulți factori negativi. Practic, infarctul miocardic extins este cauzat din mai multe motive:
- predispoziție ereditară;
- încălcări în activități a sistemului cardio-vascular(în special ateroscleroza);
- patologii ale rinichilor;
- malnutriție;
- stil de viata sedentar;
- supraponderal;
- stres frecvent și traume psihice;
- tensiune arterială crescută;
- surmenaj;
- Diabet;
- fumatul și abuzul de alcool.
Factorii de mai sus duc la închiderea uneia dintre arterele care furnizează sânge către țesuturile inimii, în urma căreia anumite părți ale inimii experimentează lipsa de oxigenși încep să moară din cauza acumulării de produse metabolice în ele. Dacă în timpul zilei pacientul nu primește tratamentul necesar, aceasta va duce la necroza tisulară completă.
Simptome
În primul rând, un infarct miocardic masiv se declară ca un atac de cord sever, făcând o persoană complet neputincioasă. Pacientul devine incapabil să vorbească, să se miște, să își exercite gândirea adecvată.
Atacul este însoțit durere insuportabilăîn partea stângă a corpului, pe care nici măcar nitroglicerina nu o poate elimina, respirație întreruptă, dificultăți de respirație, amețeli, albirea pielii, apariția transpirației reci. Pot apărea șocuri dureroase și leșin.
etape
Această patologie se caracterizează printr-o stadializare clară a simptomelor. Un atac de cord extins în dezvoltarea sa trece prin 5 perioade:
- Perioada prodromală sau starea pre-infarct (durează de la câteva ore până la o lună) - o creștere a frecvenței anginei pectorale este caracteristică.
- Perioada cea mai acută (durata sa este de la o jumătate de oră la două ore) - există o apariție dureri arzătoare, apariția transpirației reci, scăderea tensiunii arteriale, creșterea sau scăderea frecvenței contracțiilor cardiace.
- Perioada acută (durată de la două până la zece zile) - există o formare a unui loc de necroză în miocard, o scădere a durerii, o încălcare a ritmului cardiac și o creștere a temperaturii.
- Perioada subacută (durează de la patru până la cinci săptămâni) - există o formare de cicatrice la locul necrozei, restabilirea ritmului cardiac, dispariția sindrom de durereși normalizarea presiunii.
- Perioada postinfarct (durează de la trei până la șase luni) - există o creștere a densității țesuturilor de pe cicatrice și obișnuirea cu noile condiții de activitate.
Pentru a reduce riscul reataca, care în cele mai multe cazuri se termină cu moarte sau paralizie, trebuie respectate câteva reguli: renunțați la fumat și la alcool, evitați stresul, mențineți dieta speciala, se angajează în moderat exercițiu plimbare zilnică mai departe aer proaspatși luați medicamentele recomandate de medicul dumneavoastră.
Prevenirea bolilor
Pentru a preveni un atac de cord masiv, este necesar să se efectueze imagine corectă viață: mâncați rațional, faceți sport, renunțați la fumat, limitați consumul de băuturi alcoolice.
Există o opinie printre oameni că un atac de cord masiv depășește absolut persoana sanatoasa. Dar acest raționament este greșit. Această patologie se formează lent, iar dacă pacientului nu i se acordă primul ajutor, consecințele unui atac pot fi ireversibile. Din articol veți afla ce este un atac de cord masiv și care este probabilitatea de a rămâne în viață.
Clasificarea bolii
Hipoxemie acută a țesutului muscular al inimii. Fenomenul este însoțit de ocluzia arterei coronare de către un cheag de sânge și moartea țesutului muscular. Aportul slab de sânge către o parte separată a inimii contribuie la dezvoltarea infarctului miocardic cu focală mică. În cazul necrozei tisulare complete, se formează un atac de cord extins. Și dacă nu iei masuri de urgenta, acest fenomen duce la moarte.
Infarct miocardic posterior extins. Se caracterizează prin afectarea arterei coronare drepte. Această specie este cunoscută pentru consecințele sale grave. Patologia are mai multe subspecii - posterolateral, posterodiafragmatic, posterobazal.
Infarctul peretelui posterior al mușchiului inimii are propriul său trăsături de caracter. Simptomele bolii nu sunt pronunțate, în majoritatea cazurilor ruptura miocardică este asimptomatică. Nici măcar metodele de examinare de ultimă oră nu pot face față diagnosticului acestui tip de ruptură miocardică.
Numai un specialist care este bine versat în manifestările patologiei este capabil să diagnosticheze cu exactitate și să prescrie o terapie eficientă.
Infarctul miocardic al peretelui anterior. Cea mai frecventă formă de ruptură miocardică. ÎN practică medicală, există un grup separat, care include - ruptura transmurală a miocardului, regiunea anterioară-apicală a ventriculului, partea laterală și anterior-septală, cauza formării le unește pe toate. Ruptura miocardică este facilitată de blocarea peretelui anterior al ventriculului stâng, care alimentează organul cu sânge.
Infarctul miocardic focal mare este considerat cel mai sever, deoarece moartea celulară este localizată de-a lungul întregului perimetru al mușchiului inimii. Numărul deceselor după infarctul peretelui anterior este de 35%.
Cauze atac de cord masiv:
- hipertensiune arteriala;
- angină pectorală.
Grup de risc: pacienți peste 60 de ani și persoane care suferă de supraponderali, boli endocrine, concentrație mare colesterolul din organism și abuzul de obiceiuri proaste. Cel mai frecvent infarct miocardic extins apare la populația masculină a planetei. Ecologia precară și stilul de viață inactiv au făcut ca ruptura miocardică să fie o problemă pentru populația de vârstă activă.
Pacienții cu diabet necesită o atenție deosebită problemelor cardiace, deoarece infarctul miocardic posterior la astfel de pacienți este aproape asimptomatic.
Asistența de urgență la primele manifestări ale rupturii miocardice ar trebui să fie metodică și fără prea multă agitație:
- mai întâi, pacientul trebuie să fie liniștit;
- da-i medicamente pentru a ușura durere. Acestea includ - validol, nitroglicerină sau medicamente convenționale cu efect analgezic;
- Chemați o salvare;
- dacă pacientul este în leșin, ar trebui să-i arunci capul înapoi, în caz de vărsături, capul pacientului este întors pe o parte;
- până la sosirea ambulanței, nu lăsați pacientul în pace.
Simptome
Înţelegere manifestări inițiale infarctul miocardic contribuie la furnizarea promptă îngrijire medicală, salvând vieți și reducând la zero riscul de complicații. O anomalie similară, ca un infarct miocardic anterior, este împărțită în mai multe etape, iar fiecare dintre ele este caracterizată de semne specifice:
- Interval preinfarct - durează de la câteva ore până la câteva săptămâni. O persoană are o creștere a anginei pectorale sau o repetare frecventă a atacurilor sale.
- În perioada acută, se formează un sindrom de ischemie miocardică, se observă formarea morții tisulare. Durata etapei este de cel mult 3 ore. Pe parcursul perioadă dată pacientul prezintă dureri de arsură sau de strângere și dureri retrosternale în inimă. Se pot transmite sentimente neplăcute mâna stângă sau umăr. Confuzia și frica de neînțeles sunt un criteriu tipic pentru un atac de cord. Atunci când o persoană are angină pectorală într-un mod similar, administrarea comprimatelor de nitroglicerină ajută la readucerea sănătății la normal. Cu un infarct miocardic, medicamentul nu va putea ajuta. Pe lângă durere, se observă amețeli, transpirații abundente și chiar leșin. Cu un infarct miocardic posterior, persoana va simți anumite semne infecție intestinală- Greață, vărsături, dureri de stomac. Există episoade în care un infarct miocardic extins se manifestă prin proprietăți necaracteristice acestuia, cum ar fi durerea bruscă în dreapta. membrului superior. Pacienții cu diabet ar putea să nu simtă că ceva nu este în regulă cu inima, deoarece terminațiile nervoase nu răspund bine la stimulii externi.
- Intervalul acut durează până la 2 săptămâni. Țesutul muscular afectat moare, acest lucru determină o creștere a temperaturii corpului, pacientul are febră. Un infarct extins al peretelui anterior al inimii provoacă o creștere a tensiunii arteriale. Acest nivel se caracterizează prin manifestări caracteristice insuficienței cardiace, cum ar fi dificultăți de respirație, amețeli. Cu toate acestea, după 10 zile starea pacientului revine la normal, temperatura și tensiunea arterială se stabilizează și ele.
- Interval subacut - țesutul mort este cicatrici, iar manifestările patologiei dispar complet. Prin urmare, în această etapă, consecințele unui infarct masiv sunt mai puțin probabile.
- În etapa post-infarct, mușchiul inimii se adaptează la modificările care au avut loc în el. Pacientul, după ce a suferit un infarct miocardic extins, începe să fie deranjat de atacuri de aritmie, angină pectorală și dificultăți de respirație.
Complicațiile bolii de bază
Cu un atac de cord extins, consecințele și șansele de supraviețuire depind de severitatea atacului, de caracteristicile individuale ale corpului și de cât de repede pacientul a primit primul ajutor.
Manifestările inițiale ale complicațiilor rupturii cardiace:
- aritmie;
- insuficiență cardiacă acută, care a provocat perturbări ale circulației sângelui în vital organe importante;
- pericardită. Patologia este caracterizată proces inflamatorîn membrana cardiacă externă sau în pericard. De aici și numele bolii;
- la locul infarctului.
Manifestări ulterioare ale complicațiilor rupturii miocardice:
- Sindromul post-infarct al lui Dressler. Format la două săptămâni după criză, se manifestă ca un răspuns imun la moartea țesutului conjunctiv;
- pericardita tardivă se manifestă ca o patologie autoimună;
- se formează cheaguri de sânge pereții vasculari;
- insuficienta cardiaca cronica (CHF). Complicație periculoasă, deoarece inima încetează să funcționeze normal, rezultând în tesut muscular iar organele vitale dezvoltă lipsa de oxigen;
- inima cronică se formează la două luni după criză. In aceasta perioada de timp, umflatura reuseste sa se vindece si impiedica functionarea deplina a organului;
- cardioscleroză după un atac de cord. Format ca urmare a înlocuirii țesutului mort al mușchiului inimii țesut conjunctiv.
Toate aceste tulburări investigative sunt tratabile, iar terapia selectată corespunzător duce la o îmbunătățire a stării de bine a pacientului. Cu toate acestea, dacă nu îi oferiți asistență la timp, cu infarct miocardic extins, consecințele pot fi ireversibile, acestea includ stop cardiac complet.
Terapie medicală
La terapie medicamentoasă infarct miocardic extins, este important ca următoarele condiții să fie îndeplinite:
- repaus prelungit la pat;
- calm psiho-emoțional complet;
- mancare speciala;
- monitorizarea constantă a funcționării absolut a tuturor sistemelor corpului.
Infarctul detectat în timp util al peretelui posterior al inimii poate fi vindecat. Medicul curant stabilește o listă medicamentele necesare, concentrat pe prevenirea simptomelor rupturii miocardice și pe normalizarea stării de bine a pacientului și a vaselor sale de sânge:
- terapia antiagregant plachetar - substante speciale pentru subtirea cheagurilor de sange si imbunatatirea fluxului sanguin (acid acetilsalicilic); anestezie (nitroglicerină);
- ameliorarea aritmiilor (Cordarone, Lidocaina);
- prevenirea cheagurilor de sânge (anticoagulante - polizaharidă, Lovenox, heparină, precum și agenți antiplachetari - Lyoton, Plavix);
- agenți care absorb cheaguri de sânge în organism (medicamente trombolitice - Fibrinolysin, Alteplase).
Tratamente chirurgicale
Dacă infarctul miocardic extins nu este supus terapiei medicamentoase, medicul decide în favoarea următoarelor operații:
- angioplastie vasele coronare cu stenting, care presupune instalarea unui stent într-o arteră pentru a menține un lumen natural în aceasta;
- chirurgie de bypass coronarian. Complex intervenție chirurgicală, în care chirurgul creează o punte dintr-o venă intactă, oferind flux natural de sânge deasupra constricției.
Există cazuri când intervenția chirurgicală nu dă dinamică pozitivă și leziunea continuă să crească în dimensiune. Această situație implică un transplant de inimă.
Prevenirea patologiei
Viața după un atac de cord masiv nu se termină, dar astfel de pacienți ar trebui să-și schimbe complet obiceiurile. Pentru a reduce probabilitatea de recidivă, trebuie respectate cu strictețe următoarele recomandări ale specialiștilor:
- Vizitați în mod regulat un medic pentru a preveni complicațiile, treceți printr-un complet examen medicalși urmați cu strictețe instrucțiunile specialistului.
- Luând acid acetilsalicilic.
- Respingerea completă a obiceiurilor proaste.
- Plimbări lungi în aer curat.
- Exerciții terapeutice zilnice.
- Dieta echilibrata, cu conținut scăzut grăsimi și sare.
Monitorizarea rupturii miocardice
Prognoze extinse de infarct miocardic - aproape 50% dintre pacienți reușesc să evite moartea în cazul unui atac. Dar la aproximativ 10% dintre pacienți, organismul nu face față consecințelor rupturii miocardice și mor din cauza complicațiilor post-infarct.
Statisticile sunt luate ca medie, ca într-un spital, rata de supraviețuire a pacienților este mare, cu toate acestea, mulți pacienți mor înainte de sosirea ambulanței și înainte de reabilitarea post-infarct.
Câți oameni trăiesc după un atac de cord masiv este greu de răspuns. Acest lucru depinde direct de severitatea atacului de cord, de prezența bolilor concomitente și de stilul de viață în perioada post-infarct. Respectarea strictă ordinele medicului, dieta echilibrata, moderată exercițiu fizic, iar expunerea prelungită la aer proaspăt va îmbunătăți semnificativ calitatea vieții pacientului. Cu toate acestea, este mai ușor să preveniți o tragedie decât să faceți față consecințelor acesteia.
In contact cu
Mulți oameni diferite vârste iar sexul suferă boala cardiovasculara. Adesea ele procedează într-o etapă latentă (ascunsă). De exemplu, pacienții ani lungi poate nici măcar să nu fie conștient de dezvoltarea ischemiei cardiace, împotriva căreia poate apărea un infarct miocardic. Ce este o astfel de patologie, de ce apare, cine este în pericol? Ce simptome indică dezvoltarea unui atac de cord? Luați în considerare răspunsurile la aceste întrebări din articol.
Un atac de cord este stare patologică, în care are loc moartea (necroza) țesuturilor mușchiului inimii. Apare ca urmare a unei exacerbari a bolii ischemice. După ce a suferit un atac de cord, inima nu mai poate funcționa în același mod. Celulele deteriorate sunt înlocuite cu țesut conjunctiv (cicatrice) care nu are elasticitate, împiedicând mușchiul inimii să se contracte în mod normal.
Cel mai adesea, procesul necrotic este observat în ventriculul stâng, deoarece această parte a inimii are sarcina crescuta. Dar pot fi afectate și ventriculul drept și atriile.
Cum se dezvoltă un atac de cord masiv? O astfel de anomalie acoperă toate straturile inimii. În același timp, zona moartă ajunge suficient dimensiuni mari(până la 10 cm). Dezvoltarea patologiei este asociată cu o încălcare a alimentării cu sânge a inimii. De ce se întâmplă asta? Pentru ca IMA să apară, trebuie să apară blocarea arterelor coronare. placa de colesterol sau tromb (cheag de sânge). Ca urmare, o persoană are o convulsie. Are mai multe etape:
Dacă pacientul nu primește ajutor atunci când are loc un infarct, totul se poate termina cu moartea, ceea ce se întâmplă în 15% din cazuri. Această patologie este principala cauză a morții premature.
Din ce motive apare?
Un atac de cord are loc în majoritatea cazurilor pe fondul bolii coronariene. Principalele cauze ale acestei boli sunt ateroscleroza, precum și tromboembolismul. Ateroscleroza este un blocaj complet sau parțial vase mari plăci grase.
Când nivelul în corpul uman crește colesterol rău, începe să se depună pe pereții vasculari. Odată cu acumularea lor, are loc o scădere a lumenului arterelor, precum și blocarea acestora. În tromboembolism, vasele de sânge sunt înfundate cu cheaguri de sânge. Dar rezultatul este același: sângele nu poate ajunge la inimă și apare hipoxia mușchiului inimii.

Există mai mulți factori care contribuie la apariția IMA. Printre ei:
- Anomalii congenitale ale vaselor mari.
- Prezența unui neoplasm malign în inimă. Tumora poate închide parțial sau complet lumenul vasului coronarian.
- Inflamație în vasele coronare.
- Formarea unui hematom în regiunea inimii.
- Tumori extracardiace care pot metastaza la arterele coronare.
- Vătămare mecanică, vătămare electrică.
- conditii postoperatorii. Adesea după intervenție chirurgicală cicatricile rămân pe inimă, iar cheaguri de sânge se formează în vase, ceea ce implică Consecințe negative.
Unii oameni sunt predispuși să dezvolte un atac de cord. La risc sunt pacienții care suferă de astfel de afecțiuni dureroase:
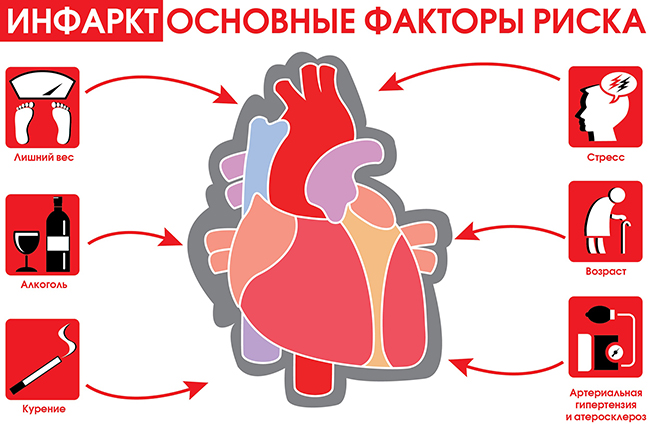
De asemenea, contribuie la dezvoltarea patologiei imagine sedentară viaţă. Cel mai adesea este diagnosticat la pacienții adulți, în special la bărbații peste 40 de ani. Femeile înainte de menopauză sunt protejate de hormoni speciali - estrogen.
Clasificare și simptome
Clasificarea unui atac de cord are loc după mai multe criterii. De exemplu, în funcție de localizarea focarului de necroză, anatomia leziunii, cursul și stadiul de dezvoltare. Cea mai mare valoare are o definiție a patologiei în funcție de amploarea leziunii. În același timp, infarctele cu focale mari și cele mici sunt împărțite.
macrofocal
Acesta este un atac de cord, când are loc leziuni extinse ale celulelor inimii, ceea ce duce la necroza lor și înlocuirea lor cu țesut conjunctiv. Cu această patologie, există o suprapunere completă a arterelor coronare mari. Se caracterizează prin următoarele simptome:

Adesea, pe fundalul unui atac, o persoană simte frică, panică. Uneori poate exista semne atipice- dureri de stomac, tuse, umflarea feței și a membrelor, halucinații și convulsii. În unele cazuri, apare o formă asimptomatică ștearsă.
Mic infarct focal
Această patologie are unele trăsături care o deosebesc de un infarct focal mare. Printre ei:
- ocluzia incompletă a peretelui vascular;
- o cantitate mică de sânge intră în inimă;
- arterele coronare mici înfundate.

Cu o astfel de leziune, focarul de necroză va fi mult mai mic. Această afecțiune este caracterizată de simptome ale unui atac de cord, dar este posibil să nu fie atât de pronunțate. De exemplu, sindromul durerii este redus la o senzație de disconfort în stern, o persoană are slăbiciune generală, letargie, anxietate, uneori apar crize de greață și vărsături.
Metode terapeutice
Când simptome periculoase medicii trebuie sunati urgent. Înainte de sosirea lor, este necesar să se acorde pacientului primul ajutor:
- Asigurați acces la aer proaspăt. Pentru a face acest lucru, deschideți ferestrele din cameră sau scoateți persoana în stradă. Îmbrăcămintea compresivă sau alte articole (eșarfă, cravată) trebuie îndepărtate.
- Plantați pacientul sau întindeți-l cu picioarele ușor îndoite.
- Nitroglicerina și aspirina pot fi administrate pentru a calma durerea.
- Calmează persoana.

Tratamentul într-un spital implică îndepărtarea durerii și restabilirea permeabilității vasului afectat. Durerea trebuie oprită de urgență, pe măsură ce zona de necroză crește (reacția simpaticului sistem nervos). Dacă nitroglicerina nu ajută, atunci pacientul este injectat analgezice narcotice(Morfină sau metoclopramidă).
Restaurarea permeabilității vasculare poate fi realizată în două moduri:
- Medical. Dacă se găsește un cheag de sânge în vas, atunci acesta poate fi distrus folosind preparate speciale. În terapia trombolitică, se utilizează următoarele medicamente: Alteplase, Streptokinase, Urokinase, Heparin.
- Chirurgical. În acest caz, se utilizează intervenția chirurgicală de bypass coronarian sau angioplastia. Astfel de proceduri sunt efectuate într-un spital sub anestezie generală.
De asemenea, este important să obțineți rapid efect terapeutic in primele minute pentru a elimina sentimentul de panica si frica din pacient. În acest scop, i se administrează tranchilizante (Diazepam, Relanium).
Reabilitare
După ce a suferit un atac de cord extins, pacientul are nevoie de reabilitare (recuperare). În același timp, ei recomandă:

Prognoze
Un atac de cord extins are întotdeauna consecințe negative. Cel mai adesea, pacientul are o încălcare a ritmului cardiac (tahicardie, bradicardie, aritmie), fibrilație atrială, tromboembolism, anevrisme.
Chiar dacă pacientului i se acordă îngrijire adecvată, el poate prezenta complicații care duc la consecințe ireversibile. Printre ei:
- ruptura mușchiului inimii (se termină întotdeauna cu moartea);
- șoc cardiogen;
- edem pulmonar.

Cu astfel de consecințe, șansele de supraviețuire sunt minime. Prognosticul după un atac de cord depinde de mulți factori:
- gradul de afectare a miocardului;
- vârsta pacientului;
- prezența semnelor de insuficiență cardiacă;
- probleme cu tensiunea arterială.
Un atac de cord extins apare pe fondul bolii coronariene sub influența factorilor provocatori. Aceasta duce la necroza celulelor cardiace, care îi afectează negativ activitatea.
Tratamentul are ca scop ameliorarea durerii și restabilirea permeabilității arteriale. Speranța de viață cu această patologie variază de la câteva luni la câțiva ani. Dacă pacientul respectă recomandările medicului, duce un stil de viață corect, ia medicamentele necesare, îi mărește durata și îi îmbunătățește calitatea vieții.
Patologia mușchiului inimii, care provoacă necroza majorității țesuturilor sale, este considerată foarte comună. Conform statisticilor, această problemă afectează în principal bărbații, femeile fiind mai puțin susceptibile la astfel de atacuri. Un atac de cord extins este o leziune a miocardului inimii, în care există o amenințare gravă la adresa vieții pacientului. O astfel de boală se caracterizează prin deteriorarea pe scară largă a „motorului” unei persoane, provocând complicațiiși moartea în unele cazuri. Dacă apar primele simptome ale patologiei, trebuie să căutați urgent ajutor medical.
Ce este un atac de cord masiv
De regulă, infarctul miocardic este clasificat în focal mic și extins, în funcție de dimensiunea leziunii. În primul caz, patologia se extinde pe o zonă mică a mușchiului inimii, iar cu o formă extinsă, miocardul este afectat pe toată grosimea sa. Abaterea duce adesea la complicații și uneori la moartea pacientului. Există două tipuri de atac de cord:
- Deteriorarea peretelui posterior al miocardului. Atacul trece de-a lungul peretelui către ventriculii cardiaci, închizând o zonă mare a mușchiului. semne de acest tip atacurile de cord se manifestă slab, în unele cazuri chiar nu există durere..
- Patologia peretelui anterior al mușchiului inimii. Această formă se caracterizează prin ocluzia trunchiului principal al arterei coronare din stânga (sau a ramurilor sale). Un astfel de atac de cord provoacă tulburări de ritm cardiac, tahicardie ventriculară sau extrasistole. Moartea prin infarct al peretelui miocardic anterior se înregistrează de 4 ori mai des decât în patologia peretelui posterior.
Simptome
Semnele unui infarct miocardic extins depind de stadiul bolii cardiace și de localizarea acesteia. Principalul simptom al leziunilor musculare este durerea în piept și poate fi observată și amorțeală a membrului superior stâng. De regulă, durerile sunt de natură acută, nu pot fi eliminate cu nitroglicerina obișnuită pentru miezuri. Un atac de cord de tip extins este însoțit de alte simptome:
- pacientul poate simți lipsa de aer;
- transpirație „rece” abundentă;
- crize de tuse;
- piele albastră (ca în fotografie);
- tahicardia este, de asemenea, un semn al infarctului miocardic;
- uneori apar semne de intoxicație (greață, vărsături, diaree, dureri abdominale);
- astm cardiac.
Cauze
Apare un infarct masiv diverse motive. Din cauza unui număr de factori, una dintre arterele care furnizează sânge țesuturilor inimii este blocată. Dacă o persoană nu primește asistență medicală în 24 de ore după un atac de cord, atunci va apărea necroza ireversibilă a țesuturilor. Principalele cauze ale unui atac de cord:
- supraponderal;
- creșterea regulată a presiunii cardiace (hipertensiune);
- fumatul, consumul de alcool cantitati mari;
- predispozitie genetica barbat sau femeie;
- dieta necorespunzătoare duce, de asemenea, la un atac de cord;
- Diabet;
- boli ale sistemului cardiovascular;
- stres frecvent, surmenaj, activitate fizică excesivă;
- traume psihice;
- boala de rinichi provoacă adesea infarct miocardic;
- sedentar, stil de viață sedentar.

etape
Un atac de cord masiv se dezvoltă în etape. Medicii disting cinci etape în evoluția unei boli periculoase:
- Starea pre-infarct (perioada prodromală). Această etapă durează de la câteva ore până la o lună, pentru fiecare pacient în parte. Pacientul are angină pectorală obișnuită.
- Următoarea etapă este cea mai acută. Durează aproximativ 30 de minute până la 2 ore. O persoană se confruntă cu o durere severă în piept, aceasta se sparge transpirație rece. În plus, fie că scade sau crește bătăile inimii, există o scădere a tensiunii arteriale.
- Perioada acută a unui atac de cord este de la 3 la 10 zile. În acest timp, se formează un loc de țesut muribund în mușchiul inimii, senzațiile de durere sunt estompate, aritmia și căldură corp.
- O cicatrice se formează în zona morții țesutului, durerea dispare complet, ritmul cardiac și presiunea revin la normal - toate acestea sunt simptome ale etapei subacute a dezvoltării unui atac de cord. Durata acestei perioade este de 4-5 săptămâni.
- Ultima etapă boala se numește post-infarct, durata - de la 3 luni la șase luni. Simptomatologia caracteristică acestei perioade este o creștere a densității țesutului cicatricial și obișnuirea „motorului” la condițiile de lucru modificate.
Consecințele unui atac de cord
După un atac de cord sever, complicațiile sunt adesea înregistrate. Principalele consecințe ale unui atac de cord masiv la bărbați și femei arată ca în felul următor:
- bloc cardiac;
- edem pulmonar (insuficiență cardiacă acută);
- formarea cheagurilor de sânge;
- reapariția unui atac de cord;
- pericardită;
- există riscul de probleme mentale;
- tulburări ale circulației sângelui în creier;
- defecțiuni ale sistemului digestiv;
- frângerea inimii;
- refuz organe interne;
- poate apărea paralizia membrelor.

Cât timp trăiesc oamenii după un atac de cord
Mulți oameni care au îndurat atac de cord iar rudele lor sunt mereu interesate de cât timp trăiesc după un infarct miocardic extins. Speranța de viață depinde de calitatea și cantitatea consecințelor impactului, de dimensiunea leziunii mușchiului cardiac și de vârsta pacientului. Pentru a prelungi cea mai completă existență după un atac de cord, trebuie să bei medicamente prescrise, să conduci stil de viata sanatos viata, urmati toate recomandarile medicale. Potrivit statisticilor, aproximativ 20% dintre pacienți trăiesc până la 5 ani după un atac major.
Câte atacuri de cord poate supraviețui o persoană
Numărul de infarcte miocardice transferate este un indicator individual pentru fiecare pacient în parte. Adesea depinde de numărul de leziuni ale vaselor coronare. Cu o patologie extinsă, nu sunt experimentate mai mult de 2 atacuri, dar există excepții de la reguli. Pacienților tineri le este mai greu să facă față consecințelor bolii, pentru persoanele în vârstă este puțin mai ușor. Acest lucru se datorează faptului că la pacienții în vârstă, circulația colaterală se stabilizează odată cu vârsta - sângele „învață” să ocolească zonele vaselor care sunt afectate de un atac de cord.
Diagnosticare
Primii pași ai măsurilor de diagnosticare sunt colectarea anamnezei. Medicul află dacă există simptome ale bolii, de cât timp deranjează pacientul. În cadrul sondajului, specialistul lămurește și dacă pacientul are obiceiuri proaste, ce stil de viață duce. Apoi se efectuează o examinare vizuală a pacientului, se măsoară pulsul și tensiunea arterială, se auscultă inima și plămânii. A pune diagnostic precis, studii de laborator și hardware sunt atribuite:
- Analize generale de sânge. Procedura este necesară pentru a detecta viteza de sedimentare a eritrocitelor, leucocitoza.
- Analiza biochimică sânge. Ajută la învățarea despre riscurile ca pacientul să aibă un alt atac. De regulă, un astfel de studiu arată nivelul de colesterol și zahăr din sânge.
- Analiza generală a urinei. Cu ajutorul acestui studiu, puteți găsi boli asociate cu un atac de cord, complicații ale unui atac.
- ECG (electrocardiograma) vă permite să confirmați prezența unui atac de cord, să aflați despre amploarea acestuia, localizarea, durata cursului.
- O coagulograma poate da un rezultat care este util pentru alegerea potrivita dozare medicamente.
- Angiografia coronariană este o tehnică care ajută la aflarea zonei de îngustare a arterei și a localizării leziunii.

Tratament
În cele mai multe cazuri, tratamentul unui tip extins de infarct se efectuează într-un spital de spital, deoarece pacientul are nevoie de monitorizare constantă. Procesul de tratament este complex, medicul prescrie terapeutice și metode medicale tratament:
- Cel mai important lucru în tratamentul infarctului miocardic este restrângerea strictă a oricărei activități motorii. Pacientul este contraindicat în stres fizic și emoțional. În timpul tratamentului, trebuie să respectați o anumită dietă. Dieta pentru reabilitare după un atac de cord exclude utilizarea de sare, grăsimi animale, cofeină, băuturi alcoolice, ascuțit și alimente grase. Puteți mânca carne slabă și pește, legume, cereale, fructe.
- Tratament medicamente este prescris pentru ameliorarea complicațiilor și pentru a stabiliza starea pacientului. Cel mai mijloace eficiente pentru tratamentul infarctului miocardic:
- analgezicele sunt necesare pentru combaterea durerii (Droperidol, Morfina);
- anticoagulantele oferă șansa de a evita formarea cheagurilor de sânge (Dalteparin, Enoxaparin sodium);
- Lidocaina, Amiodarona se descurcă bine cu aritmia în timpul unui atac de cord;
- Aspirina, Plavix, Clopidogrel sunt capabile să înceapă restabilirea mișcării sângelui în regiunea cardiacă afectată;
- dacă cheaguri de sânge au apărut deja după infarctul miocardic, atunci medicul prescrie utilizarea tromboliticelor, care au un efect de rezoluție (Alteplase, Reteplase, Streptokinase).
Operațiune
Dacă consecințele unui atac de cord nu pot fi eliminate cu medicamente, atunci operatie chirurgicala. Când această opțiune nu ajută la eliminarea complicațiilor, atunci este necesar un transplant de inimă. Tipuri de intervenție chirurgicală pentru tratamentul consecințelor infarctului miocardic de o formă extinsă:
- angioplastie coronariană. Acest eveniment implică extinderea vaselor cardiace îngustate.
- Grefa de bypass coronarian este o operație complexă. Cu ajutorul ei, dintr-o venă normală se face o punte specială, care direcționează sângele deasupra îngustării cauzate de un atac de cord.

Prognoza
Statisticile privind prognosticul pentru terapia infarctului sunt medii. Acest lucru se datorează faptului că majoritatea pacienților nu au timp să primească asistență medicală calificată și mor din cauza unei patologii în curs de dezvoltare. Exemple de predicții arată astfel:
- Cu o formă extinsă de patologie, aproximativ 50% dintre oameni pot supraviețui.
- Peste 10% dintre pacienți mor după aproximativ un an din cauza complicațiilor infarctului miocardic.
Prevenirea
Pentru a evita reapariția infarctului miocardic, trebuie să urmați câteva reguli simple:
- trebuie evitat situatii stresante;
- ar trebui folosit exclusiv mancare sanatoasa, excludeți din dietă alimentele grase, prăjite, murate, picante și sărate;
- odihnă completă, somn normal– prevenirea excelentă a infarctului;
- nu interferează cu practicarea sportului, gimnastică sau compilare complex de lumină exerciții;
- trebuie abandonat obiceiuri proaste: fumatul, consumul de alcool.
Video: atac de cord și consecințe
Inima unui pământean mediu face mai mult de 2,5 miliarde de bătăi și pompează aproximativ 6 miliarde de litri de sânge într-o viață. Începe să bată chiar și în pântece și nu oprește toată viața.
Și toată această muncă pe care inima umană trebuie să o facă adesea în condiții de sarcini suplimentare grele: fizice, intelectuale, psiho-emoționale.
Una dintre cele mai severe și comune boli de inimă - un atac de cord masiv - amenință viața unei persoane.
 - afectarea necrotică a inimii din cauza încălcare acută alimentarea cu sânge din cauza trombozei arterei cardiace. Motivul morții celulelor musculare ale inimii este înfometarea de oxigen.
- afectarea necrotică a inimii din cauza încălcare acută alimentarea cu sânge din cauza trombozei arterei cardiace. Motivul morții celulelor musculare ale inimii este înfometarea de oxigen.
Este mai ușor de înțeles ce este și care sunt consecințele, știind după ce criterii se clasifică astfel de leziuni miocardice:
- în funcție de dimensiunea leziunii;
- după perioadă (acut, acut, subacut, postinfarct);
- prin profunzimea leziunii necrotice;
- prin localizare;
- conform modificărilor afișate pe ECG.
Un infarct mic-focal se poate extinde la unul mare dacă există mai multe zone de necroză și ele fuzionează. Dacă apar noi focare de necroză în decurs de 2 luni după un atac de cord, acesta este clasificat drept recurent, mai târziu - ca repetat.
Infarctul miocardic al ventriculului drept este rar. Mai des există o leziune macrofocală a diferitelor departamente ale ventriculului stâng.
„Q-infarctul” nu este sinonim cu extins, dar mai des este și, în plus, transmural. În mod similar, „infarctul non-Q” este mai adesea mic-focal.
Inima este alimentată cu sânge de două artere coronare principale: stânga și dreapta. Artera coronară dreaptă furnizează sânge către ventriculul drept, o parte a peretelui posterior al ventriculului stâng și o parte a septului. Artera stângă furnizează energie restului inimii. Ramura sa, ramura interventriculară anterioară, este cel mai adesea afectată de plăcile aterosclerotice.
Latură
 Un infarct extins izolat al peretelui lateral al inimii apare atunci când arterele care alimentează această parte a inimii cu sânge sunt deteriorate. Secțiunile înalte (bazale) ale pereților anterior și lateral ai ventriculului stâng sunt deosebit de vulnerabile și devin adesea zone afectate.
Un infarct extins izolat al peretelui lateral al inimii apare atunci când arterele care alimentează această parte a inimii cu sânge sunt deteriorate. Secțiunile înalte (bazale) ale pereților anterior și lateral ai ventriculului stâng sunt deosebit de vulnerabile și devin adesea zone afectate.
Infarctele combinate sunt frecvente: anterolateral, lateral superior, lateral apical, posterolateral. Ele pot fi cauzate de blocarea diferitelor ramuri ale arterelor coronare principale.
Pe vizualizarea cardiogramei semnelor infarct lateral depinde de poziția inimii cufărși amploarea leziunilor miocardice. Semne clinice infarctul lateral sunt aceleași ca în altă localizare.
peretele frontal
Aceasta este cea mai comună varietate. Peretele anterior este alimentat cu sânge de cel mai vulnerabil vas - artera interventriculară anterioară. Un astfel de atac de cord este de obicei extins transmural: cu complicații severe și mortalitate ridicată (mai mult de 20%). Are o caracteristică care poate fi considerată condiționat un „plus” - recunoașterea lui bună pe ECG. Redat rapid ajutor calificat poate salva o viață.
zidul din spate
Infarctul peretelui posterior este periculos, deoarece este mai greu de detectat folosind un ECG. Infarctul părții inferioare a peretelui posterior se numește diafragmatic posterior, bazal superior - posterior. Infarctul posterolateral afectează pereții posterior și laterali ai ventriculului stâng. Un infarct al părții superioare a peretelui posterior este deosebit de dificil de diagnosticat prin ECG.
Pentru a clarifica diagnosticul, este necesar să folosiți altele metode de diagnostic: ecocardiografie (ultrasune ale inimii), radiografie, teste de laborator. Dar timpul poate fi pierdut.
transmural
Infarctul transmural afectează toate cele 3 straturi ale peretelui inimii: epicardul exterior, miocardul mijlociu și endocardul interior. Infarctul miocardic transmural se mai numește penetrant, „Q-pozitiv”, „infarct cu supradenivelare ST”. Este cel mai adesea mare focală și este cea mai severă.
Pe stadiul spitalicesc majoritatea pacienților mor în primele zile după un infarct, dacă acesta este transmural și extins.
După câțiva ani, rata de supraviețuire a pacienților care au avut un infarct transmural poate să nu fie atât de scăzută dacă pacientul reușește să evite complicatii severe precum afectarea conducerii intraventriculare sau hipertrofia ventriculară stângă.

Clasificarea infarctului miocardic
Care sunt șansele de supraviețuire?
Cu un atac de cord extins, aproximativ o treime din toți pacienții mor, mai mult de jumătate dintre ei chiar înainte de spitalizare. Cei care merg la spital sunt internați imediat în secția de terapie intensivă. În primele două zile după un atac de cord, mortalitatea este foarte mare. În ciuda măsurilor medicale intensive, aproximativ 15% dintre pacienți mor.
Principalele măsuri terapeutice din primele ore vizează restabilirea alimentării cu sânge, ceea ce ajută la oprirea răspândirii zonei de necroză și a apariției multor complicații grave. Măsurile de restabilire a perfuziei nu se opresc nici după formarea leziunii finale: aceasta îmbunătățește vindecarea miocardică, ajută la normalizarea ritmului și crește șansele de supraviețuire.
Consecințe
Există întotdeauna un atac de cord masiv consecințe grave. Următoarele sunt doar câteva dintre complicațiile comune ale unui atac de cord masiv:
- Asociat cu încălcări ale impulsului electric și ale ritmului cardiac:
- , formă mixtă de aritmie;
- extrasistolă;
- blocaj intraventricular și atrioventricular;
- Hemodinamic (încălcarea mișcării normale a sângelui prin vase):
- insuficiență ventriculară acută;
- anevrism ventricular;
- Alte complicații care afectează sistemul cardiovascular:
- pericardită;
- tromboembolism;
- angina post-infarct;
- Afectarea altor organe și sisteme:
- ulcere gastrice acute ale duodenului și intestinelor;
- depresie, psihoză;
- atonie acută a vezicii urinare.
Complicațiile pot apărea atât la câteva ore după debutul unui atac de cord, cât și mai târziu, de exemplu, în momentul trecerii de la repaus la pat la unul mai liber. În primele zile și ore, poate apărea o ruptură a inimii sau o oprire bruscă. Tromboza poate apărea atât la început, cât și la început întâlniri târzii după un infarct și provoacă moarte subită.
Viața după un dezastru cardiovascular
 Infarctul de cord repetat apare în decurs de un an la 10% dintre pacienți. Dacă se dovedește din nou a fi extins, probabilitatea rezultat letal crește de multe ori.
Infarctul de cord repetat apare în decurs de un an la 10% dintre pacienți. Dacă se dovedește din nou a fi extins, probabilitatea rezultat letal crește de multe ori.
Special măsuri preventive contribuind la îmbunătățirea prognosticului de supraviețuire la pacienții postinfarct.
Caracteristicile reabilitării
De obicei, după ce a suferit un atac de cord masiv, este necesar să se schimbe parțial sau complet modul de viață, obiceiurile.
- Inima are nevoie activitate fizica. S-a dovedit că obișnuit fizioterapieîn primul an după un atac de cord masiv, contribuie la o reducere cu 25% a mortalității. Dar sarcina pentru pacient ar trebui să fie selectată de medic: ar trebui să fie moderată. Plimbări utile în aer curat. Dar sarcinile de putere din sala de sport sunt dăunătoare.
- Trebuie să renunți complet la fumat.
- Alimentele ar trebui să fie dietetice. De dorit un numar mare de fructe, legume, pește în meniu. Grăsimile animale, sarea, conservele, alimentele afumate ar trebui limitate.
- Este necesară monitorizarea indicelui de masă corporală și prevenirea obezității.
- Adesea, un atac de cord apare la persoanele care suferă de hipertensiune arterială. Presiunea arterială trebuie menținută în intervalul normal, nu mai mare de 130/80 mm Hg.
- Asigurați-vă că coordonați schimbările în terapie și stilul de viață cu medici de specializări înguste dacă există boli concomitente severe. De exemplu, în cazul diabetului, medicul endocrinolog va adăuga recomandările sale pentru stilul de viață și terapie.
Câți trăiesc?
 Nu există date exacte despre câți ani trăiesc după un infarct miocardic masiv. Depinde de prea mulți factori: boli concomitente, complicații ale atacului de cord în sine, atitudinea unei persoane față de modul său de viață și gânduri.
Nu există date exacte despre câți ani trăiesc după un infarct miocardic masiv. Depinde de prea mulți factori: boli concomitente, complicații ale atacului de cord în sine, atitudinea unei persoane față de modul său de viață și gânduri.
Unii experți, pe baza observațiilor statistice, citează următoarele cifre:
- șansele unui pacient care a trăit o lună după un infarct să mai trăiască un an sunt de 85%, 5 ani - 70%;
- șansele unei persoane care a trăit 10 ani după dezastru pe care va trăi să le vadă in varsta sunt aceleași ca pentru toți oamenii.
În timp, inima se adaptează la noile condiții de muncă. Dacă îl ajuți, atunci va putea funcționa cu cicatricea. Dar faptul că această cicatrice este acolo trebuie amintit în mod constant.
Prezentare generală a feedbackului de recuperare
Pe net puteți găsi o mulțime de recenzii despre viața și recuperarea după un infarct miocardic masiv și patologii asociate. Cele mai interesante sunt poveștile și opiniile persoanelor care au suferit ei înșiși un infarct, precum și poveștile celor dragi despre acesta.
Un exemplu interesant este un bărbat de 41 de ani care, la vârsta de 35 de ani, a suferit un atac de cord masiv cu fibrilație ventriculară și ulterior plasarea a 2 stenturi. Cu toate acestea, persoana nu pierde pozitiv și speră să trăiască până la 80 de ani.
Pe forumul versiunii electronice a revistei Skiing, cea mai veche ediție tipărită de subiecte sportive, sunt povești uimitoare. Schiorul a suferit infarct miocardic al peretelui inferior al ventriculului stâng, tromboaspirație, stentare repetată și angioplastie repetată. Aleargă maratoane și concurează. Desigur, riscul la care se expune un schior este prea mare, dar aceste fapte sugerează că oamenii pot depăși adesea orice boală.
Există și exemple opuse – de exemplu, „să renunți la tot și să trăiești mai departe, dar moartea va fi ușoară”. Această abordare maximalistă este caracteristică pacientului Varsta frageda. Așadar, un tânăr de 27 de ani care a făcut un infarct susține într-una dintre postările sale că este mai bine să mănânci „kebab și păstrăv gras” decât să mănânci cotlet la aburi și să trăiești „în plus 5 ani”. Toate acestea sugerează că fiecare are propriile priorități. Și idei despre valoarea vieții oameni diferiti de asemenea diferit.
Un alt caz clinic este indicativ:
Un bărbat de 39 de ani a suferit un infarct și stent de urgență în urmă cu 5 ani. Înainte de asta, nu a băut deloc mai mult de 6 ani, nu a fumat niciodată, tensiunea arterială și colesterolul nu au depășit niciodată norma. a fost logodit tipuri de putere sport. Cu un an înainte de atac de cord, au început să apară „dureri de neînțeles”. Infarct miocardic acut extins - așa este diagnosticul - a apărut pe neașteptate. După incident, ia constant Concor, Atorvastatin, aspirină. Bărbatul ducea un stil de viață complet sănătos, dar necazurile l-au cuprins.

infarct miocardic
Cauze la bărbați și femei
Ceea ce provoacă cel mai adesea un atac de cord - se știe:
- Ereditate.
- Vârstă. Majoritatea atacurilor de cord apar după 50 de ani.
- Alimentație greșită.
- Hipertensiune.
- Niveluri ridicate de colesterol din sânge.
- Stil de viata sedentar.
- Greutate excesiva.
- Fumat.
- Diabet. Riscul de deces din cauza unui atac de cord la pacienții cu diabet zaharat de tip 2 este de aproape 2 ori mai mare.
- Abuzul de alcool.
- Dependența de tipul de temperament uman: tipurile mai labile sunt mai vulnerabile la bolile cardiovasculare.
- Stres.
- Stres excesiv, mai ales psiho-emoțional.
- Podea. Bărbații sunt mult mai probabil să se îmbolnăvească boala ischemica inimile. La femeile înainte de menopauză, un atac de cord este rar, dar până la vârsta de 70 de ani, riscul dezvoltării sale la bărbați și la femei devine același.
 Pentru tineri - până la 50 de ani - un atac de cord este considerat exclusiv boala masculinași apare conform unor surse de date de 5 ori, iar conform altora - de 50 de ori mai des decât la femei.
Pentru tineri - până la 50 de ani - un atac de cord este considerat exclusiv boala masculinași apare conform unor surse de date de 5 ori, iar conform altora - de 50 de ori mai des decât la femei.
Motivele sunt explicate de diferite fiziologie și factori hormonali la femei și bărbați. obiceiuri proasteși bărbații au mai mult, iar tipul de ocupație principală provoacă adesea apariția.
Pe de alta parte, ultimele cercetări efectuate în SUA, Australia, Japonia și Europa au arătat că rata de detectare a infarctului miocardic în rândul femeilor este mai mică decât în rândul bărbaților. Nu doar cauzele, ci și consecințele și bărbații sunt diferite: rata mortalității la femei este mai mare. Acest lucru se datorează parțial faptului că incidența maximă la femei apare la o vârstă mai înaintată decât la bărbați. studiat mai bine și procedează mai tipic.
Simptome
Simptomele infarctului miocardic extins chiar la începutul bolii - în perioada acuta- diferit.
- Cel mai varianta frecventa, anginoasă: durere în regiunea inimii, în umărul stâng, brațul stâng, gât, care durează mai mult de jumătate de oră. Posibilă pierdere a conștienței hiperexcitabilitate, slăbiciune.
- Variantele abdominale, astmatice, cerebrale, respectiv, seamănă cu o tulburare gastro-intestinală cu dureri de stomac, greață și vărsături, un atac de astm sau tablou clinic accident vascular cerebral cu tulburare neurologică.
- Varianta asimptomatică sau asimptomatică.
Primele semne
Când apar primele semne și simptome de avertizare ale unui atac de cord, trebuie să apelați imediat o ambulanță. Este posibil ca simptomele să nu apară toate odată. Dacă o persoană este expusă riscului, sunt suficiente câteva sau chiar un singur simptom pentru a suspecta un atac de cord. Așadar, un atac de cord asimptomatic se poate „dezvălui” ca umflare a picioarelor, tuse, sforăit și o creștere bruscă a temperaturii.
Înainte de sosirea ambulanței, ar trebui să luați nitroglicerină și aspirină. În același timp, este necesar să se controleze presiunea: din nitroglicerină, presiunea scade, uneori semnificativ.
ÎN situatie critica- la moarte clinică- ar trebui să încercați să readuceți persoana la viață cu ajutorul respirației artificiale.
Tratament
 Tratamentul infarctului miocardic începe chiar înainte ca pacientul să fie spitalizat de către o echipă cardiologică de ambulanță:
Tratamentul infarctului miocardic începe chiar înainte ca pacientul să fie spitalizat de către o echipă cardiologică de ambulanță:
- La dureri severe morfina sau alte analgezice narcotice se administrează intravenos.
- Se efectuează tromboliza - distrugerea unui cheag de sânge cu ajutorul medicamentelor (streptokinaza) pentru a restabili circulația sângelui.
- Se prescrie aspirina (pe cale orală).
- Heparina poate fi administrată intravenos.
Toate aceste medicamente sunt prescrise posibile contraindicațiiși necesitatea unui diagnostic mai precis.
Într-un cadru spitalicesc, pacienții continuă terapia începută în perioada prespitalicească și o completează cu alte medicamente și proceduri:
- nitrații sunt picurați;
- intravenos - beta-blocante;
- efectuați terapia cu oxigen (introducerea oxigenului în tractul respirator);
- ținând cont de evoluția bolii, poate fi prescris inhibitori ai ECA, blocante ale canalelor de calciu.
Standardul actual de îngrijire pentru un pacient cu un atac de cord masiv necesită stentarea de urgență a arterei problematice. Dacă este necesar, este posibil să se efectueze angioplastie, bypass coronarian.
Pentru a crește șansele de supraviețuire după boală și pentru a minimiza consecințele negative, se elaborează un plan individual de reabilitare pentru fiecare pacient. Până la externare, pacienții sunt prescriși
- diluanti de sânge: acid acetilsalicilicși anticoagulante (de exemplu clopidogrel, warfarină);
- β-blocante - pentru normalizarea ritmului cardiac;
- inhibitori ai enzimei de conversie a angiotensinei (ECA);
- statine - pentru a menține nivelul normal de colesterol.
Tratamentul cu aceste medicamente poate continua până la sfârșitul vieții. Este necesar să vizitați în mod regulat un cardiolog și să faceți periodic examinări și tratament de susținere într-un spital.
Video util
Urmăriți un videoclip cu feedback real la recuperarea după un atac de cord masiv:
Concluzie
Chiar și înainte de spitalizare, o persoană cu un atac de cord masiv este literalmente salvată de medici: fără acest prim ajutor, este puțin probabil să supraviețuiască. Ulterior, pacienții care au supraviețuit miraculos sunt împărțiți în 3 grupuri.
- primii ascultă sfaturile medicilor, urmează recomandările lor, își revizuiesc viața și schimbă ceva în el;
- a doua cade în depresie și ipohondrie;
- încă alții flutură frivol mâna la toate sfaturile și decid să trăiască ca înainte.
Șansele de a trăi până la o bătrânețe coaptă pline și viață fericită primii au mult mai multe.
Articole similare
-
Când un soț este împotriva unui copil, cum să rămâi însărcinată fără știrea lui?
Uneori poți rămâne însărcinată din neglijență. Pentru a preveni acest lucru, este important să știți cum puteți concepe un copil accidental și ce mijloace puteți utiliza pentru a evita o sarcină nedorită. De asemenea, în acest articol puteți găsi informații despre...
-
Ce pietre și amulete sunt potrivite pentru Taur în funcție de horoscop și data nașterii Talisman de elefant pentru Taur
Aprilie-mai Taurul (21 aprilie - 20 mai) sunt măsurați, nu mofturoși și colosal de productivi! Încăpăţânarea lor de invidiat îi poate aduce pe alţii la mâner, dar ştiu exact ce fac şi de ce au nevoie. Printre aspectele pozitive...
-
Restricții privind accesul la date în roluri 1c
Toate setările pentru drepturile utilizatorului pe care le vom face în cadrul acestui articol se află în secțiunea 1C 8.3 „Administrare” - „Setări pentru utilizatori și drepturi”. Acest algoritm este similar în majoritatea configurațiilor pe...
-
1c pornește un client subțire în loc de unul gros
Platforme: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Configurații: Toate configurațiile2012-11-16 21362 Sunt lansate prin specificarea specială...
-
Dovezi despre modalități cunoscute de a fura energie electrică Cum să afli cine fură electricitate
Creșterea tarifelor la energie este una dintre trăsăturile izbitoare ale adâncirii crizei economice. În acest context, furtul de energie electrică și problemele asociate cu detectarea acesteia sunt de o importanță capitală. Modalități de a detecta furtul...
-
Caracteristici de montare prize și întrerupătoare pe diferite suprafețe
Salutări tuturor cititorilor blogului nostru.Astăzi, dragi cititori, vreau să subliniez subiectul cum se instalează prize. Această procedură este foarte des solicitată atunci când înlocuiți o priză veche cu una nouă în cazul unei defecțiuni, când ...
