Hormonellt intrauterint frisättande system "Mirena. Hormonell spiral - indikationer. Hormonspiraler för endometrios
För kvinnor som inte planerar graviditet under de närmaste åren, och som även har sjukdomar associerade med hormonell obalans, kan en gynekolog ge råd om Mirenas intrauterina system (förkortat spiral).
Detta är en spiral som har en behållare med hormonet levonorgestrel. Det frisätts dagligen i en liten dos tillräcklig för preventivmedel och terapeutisk effekt.
- förtjockning av livmoderhalsslemmet;
- förändringar i tillståndet av endometrium;
- utsöndring av luteiniserande hormon (LH) undertrycks i mitten av cykeln.
- 1 Glandulär hyperplasi av endometrium.
- 2 och oregelbunden menstruation.
- 3 För förebyggande av endometriehyperplasi hos kvinnor som får östrogenersättningsterapi.
- 1 och livmoderhalsen.
- 3 Septisk abort under de senaste 3 månaderna.
- 4 Cervikal dysplasi, maligna processer.
- 5 Bröstcancer och andra tumörer som är beroende av gestagener för tillväxt.
- 6 Oidentifierad orsak till livmoderblödning.
- 7 orsakas av fibrom eller medfödda anomalier.
- 8 Tumörer i levern eller akut hepatit.
- 9 Graviditet.
- 10 Ålder över 65 år.
- 1 Hög effekt, låg risk för graviditet.
- 2 Inträde i blodet av extremt små doser av hormonet, så antalet biverkningar är minimalt.
- 3 Ingen effekt av primär passage genom levern.
- 4 Minska mängden blod som förloras under menstruationen.
- 5 Försvinnandet av intermenstruella blödningar.
- 6 Terapeutisk effekt på små myom, endometrios, endometriehyperplasi.
- 7 Möjlighet att använda som en del av .
- 8 Mycket låg chans att bli gravid.
- irritabilitet;
- svullnad;
- svagheter;
- uppblåsthet.
- 1 Efter 1 månad krävs en undersökning för att kontrollera förekomsten av trådar och korrekt placering av preventivmedlet.
- 2 Upprepad - efter 3 och 6 månader.
- 3 Ytterligare kontroller utförs minst en gång per år.
- 1 Akut infektiös och inflammatorisk process ().
- 2 spiralframfall.
- 3 Skada på livmodern vid insättning.
Visa allt
1. Vad är Mirena Navy?
Tillverkaren av spiralen är det tyska företaget Bayer Schering Pharma. genomsnittlig kostnad dess på apotek från 13 till 14 tusen. Detta pris motiveras av verkningsmekanismen och hög effektivitet anläggningar.
Eliminerar behovet av att använda orala preventivmedel, och den terapeutiska effekten hjälper kvinnor att förbättra livskvaliteten.

Den aktiva substansen i Mirena intrauterina enhet är levonorgestrel, ett hormon som tillhör gruppen gestagener. Den är innesluten i en speciell tank, endast 2,8 mm stor, monterad på spiralstaven.
Toppen av behållaren är täckt med ett membran. Det tillåter hormonet att lämna reservoaren med en konstant hastighet av 20 mcg/dag. Detta är mindre än minipiller eller Norplant, som installeras subkutant.
2. Verkningsmekanism
Åtgärden börjar omedelbart efter införandet av den intrauterina enheten. I blodet kan hormonet bestämmas efter 15 minuter.
Varaktigheten av användningen av denna spiral är 5 år, men vissa forskare hävdar att den kan lämnas på plats i 7 år utan risk för hälsan.
Verkningsgraden hos spiralen är mycket hög. Enligt kliniska studier förekommer oplanerade graviditeter endast i 0,1 % av fallen när Mirena används under året. Denna indikator är bättre än med kvinnlig sterilisering.
Frånvaron av graviditet uppnås på flera sätt:
Spermatozoer kan inte komma in i livmoderhålan, endometriums struktur upphör att uppfylla villkoren för implantation, och undertryckandet av LH-sekretion leder till försämrad äggmognad.
Studier har visat att ett år efter installationen av Mirena fortsätter 85% av månatliga cykler utan ägglossning.
Detta påverkar dock inte ovariefunktionen om spiralen används i 5 år. Förändringar i äggstockarna, som åtföljs av en kränkning av folliklarnas mognad, uppträder efter 7 års kontinuerlig användning av Mirena.
3. Indikationer för användning
"Mirena" kombinerar preventivmedel och terapeutisk verkan. Därför rekommenderas det för kvinnor i reproduktiv ålder, särskilt i följande situationer:
Myom, endometrios ingår inte i listan över indikationer, men med samtidig hyperplasi är användningen av Mirena-spiralen användbar, eftersom det kommer att minska svårighetsgraden av blödningen.
4. För vem är installationen kontraindicerad?
Enligt instruktionerna är installationen av Mirena-spiralen kontraindicerad under följande förhållanden:
Använd helixen med försiktighet hos kvinnor med diabetes, sjukdomar i hjärtat och blodkärlen, migrän och frekvent huvudvärk, arteriell hypertoni.
Amning är ingen kontraindikation för Mirena.
5. Fördelar med denna preventivmetod
Trots de höga kostnaderna för hormonsystemet har denna preventivmetod samlat många fördelar:
Efter införandet av spiralen finns det inget behov av att kontrollera det dagliga intaget av läkemedlet, det finns inget behov av att komma ihåg om preventivmedel under samlag.
6. Nackdelar och biverkningar
I vissa fall leder hämning av hypotalamus till total frånvaro menstruationsblödning.
Detta kan ses som en fördel om kvinnan före installationen av spiralen drabbades av livmoderblödning, vilket ledde till svår anemi.
Sällan sker en förändring i menstruationscykelns varaktighet: menstruationen slutar senare, intermenstruella fläckar uppträder.
Acyklisk blodiga problem anses vara normala under de första 3 månaderna efter installationen av spiralen.
Vanligtvis är dessa symtom kortvariga, går över av sig själva och kräver ingen speciell behandling.
Om de inte försvinner under denna tid, och flytningen blir riklig, bör du söka råd från en gynekolog.
En kvinna kan också uppleva huvudvärk (inklusive migrän hos predisponerade individer), humörförändringar, illamående, överfyllda bröst och ömhet, akne, eksem och åldersfläckar, cystor på äggstockarna och högt blodtryck.
Det hyperplastiska endometriet blir tunnare under dess verkan. När det används som en del av ersättningsterapi, hjälper det till att eliminera de negativa effekterna av östrogener på livmodern.
Hos kvinnor som använder Mirena försvinner obehagliga symtom i form av:
Hormonspiralen hos premenopausala kvinnor kan användas som ett bra sätt att minska risken för progression av endometriehyperplasi och endometrios.
8. Installationsregler
Mirena har en större diameter än kopparspolar på grund av närvaron av en reservoar med levonorgesterl. Därför är installationsprocessen något annorlunda.
Proceduren utförs under lokalbedövning för att minska smärta under den påtvingade expansionen av livmoderhalskanalen.
Innan Mirena-spolen installeras krävs en minsta undersökning: ett allmänt blod- och urinprov, ett vaginalt utstryk, kontroll blodtryck, Ultraljud av bäckenorganen.
Preventivmedel för regelbunden cykel det är bättre att sätta i de första sju dagarna (kom ihåg, menstruation). Detta minimerar risken för skador på livmoderhalsen.
Proceduren är dock acceptabel vilken dag som helst om det är 100 % känt att det inte finns någon graviditet. Detta gäller till exempel för kvinnor med oregelbundna cykler.
I det här fallet kan läkaren ordinera läkemedel för att förbereda livmoderhalsen och minska smärta och obehag.
Efter en abort i 1:a trimestern, i frånvaro av infektion, kan spiralen installeras omedelbart. De som bestämmer sig för att lägga det efter förlossningen måste vänta 6 veckor.
9. Att träffa en läkare
För att undvika att falla ur spiralen, utvecklingen av smittsamma komplikationer, måste du följa rekommendationerna och observeras av en läkare:
Om läkaren inte ser trådarna som ska hänga från livmoderhalskanalen rekommenderar han att man gör ett ultraljud.
Du måste omedelbart konsultera en läkare i händelse av en långvarig ökning av temperaturen mot bakgrund av smärta i nedre delen av buken, uppkomsten av patologisk (, mukopurulent) flytning, försenad menstruation.
Komplikationerna av proceduren är:
10. Fertilitetsåterställning
Efter borttagning av spiralen tar det 1-3 månader att återställa endometriums funktion.
Menstruationscykeln blir normal, vanligtvis efter 30 dagar. Det kan ta upp till 12 månader att helt återställa fertiliteten.
Enligt Prilepskaya V.N. observeras graviditet under det första året hos 79-96% av kvinnorna.
För citat: Prilepskaya V.N., Tagieva A.V. Hormonellt intrauterint frisättande system "Mirena" // BC. 2006. Nr 1. S. 13
Intrauterin preventivmedel (IUD) är en av de mest effektiva och acceptabla reversibla metoderna för att förhindra oönskad graviditet. Nästa steg i utvecklingen av spiralen var skapandet av hormonfrisättande spiraler.
1976 utvecklades den första hormonproducerande hormonella intrauterina enheten "Progestasert" T-formad, gjord av en etylenvinylacetatpolymer innehållande titandioxid, i USA. Det vertikala skaftet på preventivmedlet innehåller en behållare som innehåller 38 mg progesteron med bariumklorid sprayad i silikon. Hastigheten för progesteronfrisättning är 65 mikrogram per dag. Den största nackdelen med "Progestasert" - kort varaktighet preventivmedel och terapeutisk verkan(12-18 månader) på grund av en liten mängd hormon i reservoaren. Av denna anledning, och också därför ökad risk utveckling ektopisk graviditet, "Progestasert" används inte i stor utsträckning. Enligt många experter är det mest effektiva och lovande det levonorgestrelfrisättande intrauterina systemet Mirena, utvecklat 1975 av Leiras Pharmaceuticals (ett dotterbolag till Schering AG) i Finland. För närvarande används det flitigt i mer än 100 länder runt om i världen.
Beskrivning av metoden
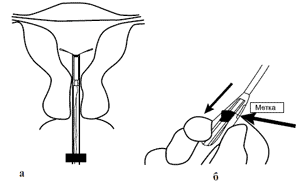
Mirena är en T-formad intrauterin enhet av plast, med en 2,8 mm behållare innehållande 52 mg levonorgestrel, som är placerad runt en vertikal, ärmformad stav 19 mm lång (Fig. 1). Reservoaren är täckt med ett polydimetylsiloxanmembran som reglerar och bibehåller frisättningshastigheten av levonorgestrel upp till 20 μg per dag. Den totala längden på spiralen är 32 mm.
Levonorgestrel (LNG), som frigörs från Mirena-reservoaren, kommer in i livmoderhålan, varifrån det migrerar genom nätverket av kapillärer i det basala lagret av endometrium in i den systemiska cirkulationen och målorganen, men dess dos är så liten att sannolikheten för systemiska biverkningar är minimala. Den rekommenderade användningstiden är 5 år, varefter Mirena måste tas bort och ersättas med en ny.
Kontraindikationer
att använda Mirena
Som alla preventivmetoder har Mirena, tillsammans med uppenbara fördelar, ett antal absoluta kontraindikationer för dess användning.
Dessa är:
graviditet eller misstanke om det;
bekräftas eller misstänks maligna neoplasmer bäckenorgan;
akut eller exacerbation av kronisk inflammatoriska sjukdomar könsorgan, inklusive sexuellt överförbara infektioner (STI) i nuvarande eller under de senaste tre månaderna;
onormal livmoderblödning från könsorganen av okänd etiologi;
missbildningar av livmoderhålan (medfödd eller förvärvad);
akut hepatit;
hemorragiska manifestationer, tromboflebit eller tromboemboliska störningar, inklusive ett positivt test för lupus antikoagulant.
preventivmedelsmekanism
Mirenas agerande
Den höga preventiveffekten av Mirena uppnås genom flera mekanismer:
påverkan på livmoderhalsslem;
specifik påverkan på endometrium;
påverkan på hypotalamus-hypofysen: hämning av LH-sekretion i mitten av menstruationscykeln.
Rollen av förändringar i livmoderhalsslemmet i den preventiva effekten av LNG-IUD diskuteras fortfarande. Hos kvinnor som använt Mirena i mer än 7 år hittades bevarandet av fertilt livmoderhalsslem i 69 % av ägglossningscyklerna. Man tror att effekten av levonorgestrel på livmoderhalsslemmet inte är den huvudsakliga preventivmekanismen för LNG-IUD, även om en minskning av dess kvantitet och förändringar i strukturen mycket väl kan hindra passagen av spermier in i livmoderhålan.
Mirena har en mångfacetterad effekt. Den viktigaste är undertryckandet av tillväxten av endometrium. Samtidigt observeras atrofi i den, stroman blir ödematös och genomgår deciduell transformation, slemhinnan blir tunnare och epitelet blir enskiktigt. Mot bakgrund av en hög koncentration av levonorgestrel i endometriet inträffar hämning av proliferativa processer, en minskning av dess känslighet för östradiol, vilket är de antiöstrogena och antimitotiska effekterna av Mirena. Man tror att de senare förverkligas genom den direkta effekten av höga koncentrationer av levonorgestrel på östrogenreceptorer belägna i endometrium. En av de faktorer som medierar den mitotiska effekten av östrogener på endometriet är insulinliknande tillväxtfaktor. Det har bevisats att vid användning av progesteron upptäcktes atrofiska processer i endometriet i 69% av fallen, och sekretoriska förändringar observerades hos 31% av kvinnorna. Levonorgestrel genomgår inte en så snabb transformation i endometrium som progesteron, därför har det en mer uttalad lokal effekt. Så C.S. Nilsson et al. (1984) visade att intrauterin frisättning av levonorgestrel leder till endometrieatrofi, oavsett närvaro eller frånvaro av ägglossning. De flesta forskare anser att de beskrivna förändringarna i endometriet är den viktigaste mekanismen för den preventiva och terapeutiska effekten av detta botemedel.
När du använder Mirena är förändringar i hypotalamus-hypofyssystemet obetydliga: mild hämning av LH-sekretion i mitten av menstruationscykeln och störningar av ägglossning och regression. corpus luteum. Effekten av levonorgestrel på ovariefunktionen beror på plasmanivåerna av hormonet, som varierar från patient till patient. Beskriver äggstockarnas funktion mot bakgrund av användningen av LNG-IUD, visar vissa författare att efter det första året med användning av Mirena förblir 85% av menstruationscyklerna ägglossande. Men enligt andra data, hos 55% av kvinnorna under det första året av preventivmedel, var menstruationscyklerna anovulatoriska.
Av allt ovanstående följer att frisättningen av levonorgestrel i livmoderhålan leder till outtryckta förändringar i äggstockarnas funktion, och amenorrén som uppstår under användningen av Mirena beror främst på den lokala effekten av levonorgestrel på endometrium, och inte hämning av funktionen hos hypotalamus-hypofysen och äggstockarna.
Således är omfattningen av mekanismen för Mirenas preventivverkan ganska bred och utförs på olika sätt: på grund av morfologiska och biokemiska förändringar i endometriet, förändringar i de fysikalisk-kemiska egenskaperna hos livmoderhalsslem, outtryckta förändringar i hypotalamus-hypofysen och äggstocksfunktion.
Fördelar med metoden:
pålitlig preventiveffekt, som är jämförbar med kirurgisk sterilisering;
låga doser av gestagener i blodomloppet;
brist på effekt av primär passage genom mag-tarmkanalen och levern;
hög säkerhet;
reversibilitet av preventivmedlet (graviditet kan inträffa redan i den första cykeln efter avlägsnande av Mirena; hos 79–96 % av kvinnorna inträffar graviditet inom 1 år efter avlägsnandet av systemet, vilket motsvarar fertilitetsnivån i befolkningen );
bristande koppling till samlag och behovet av daglig egenkontroll av användningen;
hjälper till att minska volymen och varaktigheten av menstruationsblodförlust (hos 82-96% av patienterna);
läkande effekt Användning för idiopatisk menorragi, dysfunktionell livmoderblödning, små myom, adenomyos, endometriehyperplasi, dysmenorré, premenstruellt syndrom.
Möjligheten att använda som en gestagenkomponent i hormonersättningsterapi.
låg frekvens av inflammatoriska processer och ektopisk graviditet;
Brister:
menstruationsoregelbundenheter i form av acykliska ringa fläckar och oregelbunden menstruationscykel under de första 1-3 månaderna efter introduktionen av Mirena;
möjligheten att utveckla amenorré, vars orsak är den lokala effekten av levonorgestrel på endometriet, och inte hämningen av funktionen hos hypotalamus-hypofys-äggstockssystemet. Dock för kvinnor med kraftig menstruation och järnbristanemi kan utvecklingen av detta tillstånd vara en fördel.
Möjliga biverkningar
reaktioner och komplikationer
De mest sannolika komplikationerna är oregelbundenheter i menstruationen och acykliska ringa fläckar, samt illamående, huvudvärk, bröstsvamp, akne, som försvinner utan ytterligare behandling och inte anses vara indikationer för att ta bort preventivmedlet.
Den vanligaste biverkningen av Mirena under de första tre månaderna är acykliska ringa fläckar och oregelbunden menstruation. När man jämförde menstruationscyklernas karaktär hos kvinnor med LNG-IUS och Nova-T, fann man att under de första två månaderna var varaktigheten av menstruationsblödningar och acykliska ringa blödningar signifikant högre med Mirena, men vid den tredje och fjärde månaden dessa skillnader försvann och efter fem månader minskade antalet dagar med menstruationsblödningar och acykliska blödningar i Mirena-gruppen dramatiskt jämfört med Nova-T-gruppen. Enligt F. Sturridge et al. (1997), hos mer än 10 % av kvinnorna, fem månader efter introduktionen av Mirena, uppstår amenorré på grund av endometrieatrofi på grund av lokal exponering för levonorgestrel, men inte ovariedysfunktion. Det är anmärkningsvärt att många författare anser att det är oacceptabelt att använda termen "amenorré" för att beteckna frånvaron av menstruation mot bakgrund av användningen av LNG-IUD, med tanke på det faktum att amenorré i detta fall är ett symptom, inte ett symptom. sjukdom, och kan betraktas som terapeutisk effekt denna preventivmetod. C.S. Nilsson et al. (1984) avslöjade en signifikant minskning av volymen av menstruationsblodförlust under användning av Mirena i jämförelse med menstruationens karaktär före införandet av spiralen eller i jämförelse med menstruation mot bakgrund av kopparhaltiga medel. Enligt resultaten från en retrospektiv studie minskade volymen av menstruationsblodförlust med 62-75% under de första tre månaderna hos alla kvinnor (hos patienter med menorragi - med 86%) och med 96% efter ett år med LNG-IUD använda sig av. Mekanismen för att minska volymen av menstruationsblod mot bakgrund av LNG-IUS förklaras av en minskning av graden av skada och vaskularisering av endometrium, en minskning av nivån av prostaglandiner och fibrinolytiska aktivitetsfaktorer, hämning av proliferativa processer i endometrium och efterföljande utveckling av dess atrofi.
Ibland upplever patienter symtom på depression under de första månaderna efter introduktionen av Mirena, vilket experter förklarar med en låg koncentration av östradiol i blodplasman.
Huvudvärk i samband med användning av LNG-IUD observeras hos 5-10% av kvinnorna. Som regel försvinner det efter 2-3 månader och kräver ingen speciell behandling. Ibland finns det översvämning av bröstkörtlarna, främst hos patienter med en hög koncentration av östradiol i blodplasman eller i närvaro av en ovulerad follikel. Mot bakgrund av användningen av Mirena kan funktionella ovariecystor förekomma, men de gick vanligtvis tillbaka utan behandling och är inte en indikation för avlägsnande av spiralen.
Förekomsten av inflammatoriska sjukdomar i bäckenorganen med användning av LNG-IUS är låg. Den totala poängen var 0,5 jämfört med 2,0 med TCu200Ag, vilket ledde till att författarna drog slutsatsen att LNG-IUD har en skyddande effekt mot inflammatoriska sjukdomar i könsorganen. Därför, för att förhindra denna komplikation, är preliminära tester för sexuellt överförbara infektioner nödvändiga, särskilt hos kvinnor under 25 år och de som nyligen har bytt partner.
Biverkningarnas svårighetsgrad försvagas med en ökning av varaktigheten av användningen av LNG-IUD.
Enligt Prilepskaya V.N. et al. (2000) de vanligaste biverkningarna med Mirena är: acykliska intermenstruella blödningar (50,8 %), bröstöverfyllnad (15,4 %) och akne (15,4 %), som uppträder under de första 2–3 månaderna av preventivmedel och därefter försvinner utan att förskriva någon terapi, och hos 38,5% av kvinnorna i slutet av det första observationsåret uppträder amenorré.
Hur du använder Mirena
Tekniken för att sätta in Mirena skiljer sig något från den för konventionella spiraler, på grund av enhetens stora diameter på grund av närvaron av en reservoar med ett hormonellt läkemedel. Därför kräver ibland introduktionen expansion av livmoderhalskanalen och Lokalbedövning. Mirena kan administreras när som helst under menstruationscykeln (förutsatt att graviditet utesluts) efter en konstgjord abort utförd under första trimestern (direkt efter operationen) i frånvaro av infektion. Efter förlossningen rekommenderas Mirena att ges tidigast än 6 veckor senare. Före införandet av Mirena är det nödvändigt att genomföra en allmän klinisk undersökning av patienten (allmän undersökning, mätning av blodtryck), vaginal undersökning, ultraljud av bäckenorganen, utökad kolposkopi och bakterioskopi av vaginal flytning.
Observation av patienter som använder Mirena:
1 månad efter introduktionen av Mirena är det nödvändigt att utföra den första kontrollundersökningen för att kontrollera förekomsten av trådar och se till att spiralen är korrekt installerad;
upprepade undersökningar bör utföras efter 3 månader, sedan minst 1 gång på 6 månader och sedan årligen;
patienten bör läras att utföra självundersökning efter varje menstruation - palpation för att kontrollera positionen av IUD-trådarna för att inte missa "utdrivningen" av Mirena. Om de inte upptäcks ska en transvaginal ultraljudsundersökning göras.
det bör förklaras för patienten att med en ökning av temperaturen, uppkomsten av smärta i nedre delen av buken, patologisk flytning från könsorganen, en förändring i menstruationens karaktär eller försening, bör du konsultera en läkare så snart som möjligt.
i frånvaro av menstruationsblödning inom 6 veckor efter den sista menstruationen, uteslut möjligheten till graviditet (det är nödvändigt att bestämma b hCG i blodet och urinen) och ultraljud bäckenorgan för att utesluta Mirena-utdrivning.
Effektivitet
Således är Mirena en av de mest populära och mycket effektiva preventivmetoderna (Pearl Index 0–0,3). Således visade resultaten från tre internationella och en nationell studie, som involverade 7323 kvinnor från 17 länder i världen, att Mirena har en långsiktig preventiveffekt: graviditetsfrekvensen är 0,2 per 100 kvinnor/år med 0,9 för Nova-T och 0,4 för Cu T380. I en femårig studie i Finland var Pearl Index 0,1 för Mirena och 1,6 för Nova T IUD. Enligt våra uppgifter, när man använde denna preventivmetod under ett år, blev ingen av de 65 kvinnorna gravida. I allmänhet tror experter att effektiviteten av Mirena är jämförbar med kirurgisk sterilisering, men till skillnad från det är det en helt reversibel preventivmetod.
Fertilitetsåterställning
efter avbokning
Baserat på ett antal många studier kan man dra slutsatsen att efter avlägsnandet av Mirena återställs en kvinnas fertilitet ganska snabbt: inom ett år når frekvensen av planerade graviditeter 79,1–96,4%. Endometriums tillstånd återställs efter 1-3 månader, efter avlägsnande av LNG-IUD normaliseras menstruationscykeln inom 30 dagar, fertilitet - i genomsnitt efter 12 månader.
Påverkan på metaboliska processer (hemostassystem, blodlipidspektrum och kolhydratmetabolism)
Enligt storskaliga studier med kontrollperioder på fem år påverkar Mirena inte parametrarna för blodkoagulationssystemet negativt. Användning av Mirena resulterar inte i hyper- eller dyslipidemi. Dessutom visade resultaten av kliniska studier som varade i 5 år att Mirena inte negativt påverkar blodtrycket, kroppsvikten.
Icke preventivmedel
läkande effekter
LNG-frigöringssystemet utvecklades som en preventivmetod. Resultaten av några kliniska studier har dock visat att detta system har ett antal terapeutiska egenskaper, som huvudsakligen är förknippade med den specifika effekten av LNG på endometriet, vilket resulterar i minskad blodförlust.
Enligt K. Andersson och G. Rybo (1990) minskar menstruationsblodförlusten med 86 % efter 3 månader. efter introduktionen av Mirena och 97 % efter 1 år.
Inverkan av LNG-IUS på endometrium kan användas för att behandla vissa gynekologiska sjukdomar, främst dysfunktionell livmoderblödning och menorragi.
Det är känt att en minskning av volymen och varaktigheten av menstruationsblödning mot bakgrund av användningen av LNG-IUD leder till en ökning av nivån av hemoglobin och ferritin.
Enligt ett antal forskare kan Mirena vara ett bra alternativ till kirurgisk behandling på grund av en uttalad effekt på livmoderslemhinnan och en betydande minskning av blodförlusten samt frånvaron av biverkningar.
I publikationer om behandling av menorragi med LNG-IUS ägnas mycket uppmärksamhet åt möjligheten att undvika operation, som utsätts för 60% av kvinnor med blödning. Trots effektiviteten av kirurgisk behandling finns det en risk för postoperativa komplikationer.
Positiv effekt användningen av Mirena med endometriehyperplasi erhölls hos 85,2 % av kvinnorna efter 2 månader. (fullständig regression av hyperplasi). Det förekom inga återfall efter avlägsnande av LNG-IUS. Författarna till denna studie tror att den mest lämpliga användningen av LNG-IUS för lokal behandling endometriehyperplasi hos kvinnor i reproduktiv ålder som behöver preventivmedel, liksom hos de som är kontraindicerade vid systemisk hormonbehandling och hysterektomi är inte indicerat. Resultaten av dessa arbeten bör dock bekräftas av längre djupgående studier.
Att minska symtomen på dysmenorré när du använder Mirena visas i verk av J. Barrington et al. (1997) och J. Sivin et al. (1994). En positiv effekt noterades hos de flesta patienter. Goda resultat vid behandling av dysmenorré associerad med adenomyos erhölls av P. Vercellini et al. (1997). Mekanism positiv handling Författarna förklarade LNG-IUD genom dess direkta inverkan på foci av adenomyos: hypotrofi av ektopiskt endometrium.
Olika mediciner används för att behandla premenstruellt syndrom (PMS). J. Barrington et al. (1989) använde subkutan implantation av östradiol i kombination med LNG-IUD för behandling av PMS. Östradiol undertryckte äggstockarnas funktion och stoppade symptomen på PMS, och LNG-IUD förhindrade utvecklingen av endometriehyperplastiska processer.
Andra författare har använt LNG-IUS för behandling av menorragi i kombination med PMS. Hos 56 % av kvinnorna stoppades symtomen på PMS.
Enligt våra data försvann de kliniska manifestationerna av premenstruellt syndrom (irritabilitet, nedsatt arbetsförmåga, svaghet, uppblåsthet, svullnad av nedre extremiteter etc.) hos 21,5 % av kvinnorna senast den 6:e månaden av preventivmedel, hos 36,9 % - med den 12:e månaden av att använda Mirena. Försvinnandet eller signifikant försvagning av smärta noterades hos 20,0 % av patienterna med primär dysmenorré vid den 6:e månaden av preventivmedel och hos 35,4 % vid den 12:e månaden av preventivmedel.
En analys av litteraturdata indikerar att LNG-IUD är en effektiv metod för att förebygga oönskad graviditet hos kvinnor i fertil ålder och fertila kvinnor med en ägglossningscykel i premenopausen. Kanske användningen av LNG-IUD som en mikrodoserad hormonell gestagenkomponent i hormonersättningsterapi i samband med östrogener. Kriterierna för att välja indikationer för användning av LNG-IUD hos premenopausala kvinnor som en gestagenkomponent i hormonersättningsterapi är närvaron av symtom på klimakteriets syndrom, anovulering och oligomenorré. Den mest lämpliga användningen av LNG-IUD hos patienter med hyperplastiska processer i endometrium och bröstkörtlar, såväl som dysmenorré, premenstruellt syndrom, menorragi, anemi.
En av möjligheterna för användning av Mirena är dess användning för att skydda livmoderslemhinnan under hormonersättningsbehandling med östrogen. I dessa fall är fördelen med detta botemedel frånvaron av menstruationsreaktioner och systemiska biverkningar.
En annan lovande applikation för Mirena är dess användning i kombination med tamoxifen vid behandling av bröstcancer. För närvarande används tamoxifen i stor utsträckning av gynekologer och onkologer. Det är dock känt att, som en partiell östrogenagonist, kan detta läkemedel öka risken för endometriehyperplasi. I detta avseende anser vissa forskare att användningen av Mirena är tillrådlig hos patienter som får behandling för bröstcancer.
Således är Mirena en av de mycket effektiva preventivmetoderna. Liksom alla preventivmedel bör det användas i enlighet med indikationer och kontraindikationer, och som en preventivmetod - individuellt och specifikt för varje patient, med hänsyn till ålder, samtidiga sjukdomar, reproduktionssystemets tillstånd och andra egenskaper hos den kvinnliga kroppen. .
Litteratur
1. Prilepskaya V.N., Mezhevitinova E.A., Tagieva A.V. intrauterin preventivmedel: Ledning. M: MedPress 2000; 325s.
2. Revazova F.S. Kliniska och morfologiska egenskaper hos intrauterin preventivmedel: Sammanfattning av avhandlingen. Edis. burk. honung. Vetenskaper. - 2003. 26s.
3. Tagieva A.V. Effekt och acceptans av levonorgestrel-innehållande intrauterin enhet "Mirena" hos kvinnor i reproduktiv ålder: Sammanfattning av avhandlingen. Edis.kan.med.nauk. - 2001. 26p.
4. Andersson K., Rybo G. Levonorgestrel – frigörande intrauterin enhet vid behandling av menorragi, Brit. J. Obstet. Gynecol. 1990, 97 690–694.
5. Andersson K., Odlind V., Rybo G., Levonorgestrel-frisättande och kopparfrisättande (Nova T) spiraler under fem års användning: en randomiserad jämförande studie. Preventivmedel, 1994, 49.1, 56–72.
6. Antoniou G., Kalogirou D., Karakitsos P., et alla, Transdermalt östrogen med en levonorgestrel-frisättande intrauterin enhet för klimatiska besvär kontra östradiol-frisättande vaginal ring med ett vaginalt progesteron suppositorium: kliniska och endometriala svar. Maturitas, 1997, 26, 2, 103–111.
7. Barbosa I., Bakos O., Olsson S. et al, Ovarian funktion under användning av levonorgestrel-frisättande spiral. Preventivmedel, 1990, 42, 51–66.
8. Barrington J., Bowen-Simpkins P., The levonorgestrel intrauterine system in management of menorrhagia. Brit. J. Obstet. Gynaecol. 1997, 104, 5, 614–616.
9. Barrington J.W., Leary A.O., Bowen–Sinpkins P. Hantering av refraktärt premenstruellt syndrom med användning av subkutana östradiolimplantat och levonorgestrel intrauterina system// J. Obstet. Gynecol. - 1997. - Vol. 17. - Nr 4. - P. 416-417.
10. Coleman M., Cowan L., Farquhar C., Den levonorgestrel-frisättande intrauterin enheten: en bredare roll än preventivmedel. Aust. NZ Obstet. Gynaecol. 1997, 37, 2, 195–201.
11. Critchley H., Wang H., Kelly R., et alla, Progestinreceptorisoformer och prostaglandindehydrogenas i endometrium hos kvinnor som använder ett levonorgestrel-frisättande intrauterint system. Brum. fortplantning. 1998, 13, 5, 1210-1710.
12. Crosignani P., Vercellini P., Mosconi P., alls, Levonorgestrel-frisättande intrauterin enhet kontra hysteroskopisk endometrieresektion vid behandling av dysfunktionell livmoderblödning. obstet. Gynecol. 1997, 90, 257-263
13. Greendale G., Lee N., Arriola E. Klimakteriet. Lancet, 1999, 353, 9152, 571–580.
14. Gu Z., Zhu P., Luo H., alls, Morfometrisk studie om endometrial aktivitet hos kvinnor före och efter ett år med LNG-IUD in situ. Preventivmedel, 1995, 52, 57–61.
15. Fedele L. et al. Användning av levonorgestrel-frisättande intrauterin enhet vid behandling av rektovaginal endometrios Fert. Steril. 2001, 75: 485–488.
16. Hurk P., O'Brien S., icke-preventiv användning av det levonorgestrel-frisättande intrauterina systemet. obstet. Gynaecol. 1999, 1, 1, 13–19.
17. Irvine G., Campbell-Brown M., Lumsden M., alls Randomiserad jämförande studie av levonorgestrel intrauterina systemet och noretisteron för behandling av idiopatisk menorragi. Brit. J. Obstet. Gynaecol. 1998, 105, 6, 592-598.
18. Jarvela I., Tekay A., Jouppila P., Effekten av ett levonorgestrel-frisättande intrauterint system på livmoderns artärblodflöde, hormonkoncentrationer och bildning av ovariecystor hos fertila kvinnor. Brum. fortplantning. 1998, 13, 12, 3379-3383.
19. Johansson E., Framtida aspekter av det levonorgestrel-frisättande intrauterina systemet. Gynecoly Forum, 1998, 3, 3, 311–32.
20. Klein N., Soules M., Endokrina förändringar av perimenopausen. Clin. obstet. Gynecol., 1998, 41, 4, 912-920.
21. Kubba A., Preventivmedel: en recension. IJCP, 1998, 52, 2, 102–105.
22. Lahteenmaki P., Hälsofördelar med en levonorgestrel-frisättande spiral (abstrakt). 7th European Congress of Gynecology and Obstetric, 1992, 28 juni–1 juli, Helsingfors, Finland
23. Lahteenmaki P., Bardin C., Eloma K. alls, Val och prestanda av det levonorgestrel-frisättande intrauterina systemet. obstet. Gynaecol. Scand. 1997, 164, 69–74
24. Mandelin E., Koistinen H., Koistinen R. alls, Levonorgestrel-frisättande intrauterin enhet-bärande kvinnor uttrycker preventivmedel glykodelin-A i endometrium under mitten av cykeln: en annan preventivmekanism. Brum. fortplantning. 1997, 12, 12, 2671-2675.
25. Nilsson C.S., Lahteenmaki P.L.A., Luukkainen T. Ovarian function in amenorrheic and menstruating users of a levonorgestrel-releasing intrauterine device// Fert. Steril. -1984. – Vol. 41. -Nr 1. -P. 52–55.
26. Ortiz M.E., Croxatto H. Verkningsmekanism för spiral// intrauterine Pakarinen P., Lahteenmaki P., Rutanen E., Effekten av intrauterin och oral administrering av levonorgestrel på serumkoncentrationer av könshormon – bindande globulin, insulin och insulin– som tillväxtfaktorbindande protein–1. Acta Obstet. Gynaecol. 1999, 78, 5, 423–428.
27. Pakarinen P., Toivonen J., Luukkainen T. Randomiserad jämförelse av ett levonorgestrel- och kopparfrisättande intrauterint system omedelbart efter abort, med 5 års uppföljning. Preventivmedel, 2003, 68, 31–34.
28. Pekonen F., Nyman R., Lahteenmaki P., et al. Intrauterint progestin inducerar kontinuerlig insulinliknande tillväxtfaktorbindande protein-1-produktion i human endometrium. J.Clin. Endokrinol. Metab., 1992, 75, 660-664.
29. Rutanen E., Endometriesvar på intrauterin frisättning av levonorgestrel. Gynekologiforum, 1998, 3, 3, 11–13.
30. Rybo G., Behandling av menorragi med intrauterin administrering av levonorgestrel. Gynekologiforum, 1998, 3, 3, 20–22.
31. Sivin I., Stern J. Hälsa under avancerad användning av levonorgestrel
20 mikrogram/d och Copper TCu 380Ag intrauterina preventivmedel: en multicenterstudie. International Committee for Contraception Research (ICCR)// Fertil. Steril. –1994. –Vol.61. -P. 70–77.
32 Stewart A et. al. Effektiviteten av det levonorgestrel-frisättande intrauterina systemet vid menorragi: en systematisk översikt. BJOG: an International Journal of Obstetrics & Gynecology 2001, 108: 74–86.
33. Sturridge F., Guillebaund J., Gynekologiska aspekter av det levonorgestrel-frisättande intrauterina systemet. Brit. J. Obstet. Gynaecol., 1997, 104, 3, 285-289.
34. Suhonen S., Alonen H., Lahteenmaki P., Sustained-release estradiol implants and levonorgestrel-releasing intrauterin device in hormone replacement therepy. Am. J. Obstet. Gynaecol. 1995, 172, 562-567.
35. Suhonen S., Holmstrom T., Allonen H et al, Intrauterin och subdermal progestinadministration vid postmenopausal hormonersättningsterapi. fertil. Steril. 1995, 63, 336-342.
36. Suvisaari I., Lahteenmaki P., Detaljerad analys av menstruationsblödningsmönster efter postmenstruell och postabortal insättning av en kopparspiral eller ett levonorgestrel-frisättande intrauterint system. Preventivmedel, 1996, 54, 4.
37. Toivonen J., Luukkainen T. et al. Postabortal insättning av en levonorgestrelfrisättande spiral (Abstract)// Gynecol. Endokrinol. –1995. -FC 23.
38. Toivonen J., Luukkainen T., Allonen H. Skyddande effekt av intrauterin frisättning av levonorgestrel på bäckeninfektion: tre års jämförande erfarenhet av levonorgestrel- och kopparfrisättande intrauterina enheter// Obstet. Gynecol. –1991. – Vol. 77. -Nr 2. -P. 261–264.
39 Vercellini P et al. Ett levonorgestrel-frisättande intrauterint system för behandling av dysmenorré i samband med endometrios: en pilotstudie. fertil. Steril. 1999, 72, 505–508.
Det mest populära intrauterina hormonella preventivmedlet är Mirenaspiralen (IUD). Intrauterina preventivmedel (IUD) har använts sedan mitten av förra seklet. De blev snabbt förälskade i kvinnor på grund av många positiva egenskaper: brist på kvinnlig kropp systemisk påverkan, hög effektivitet, användarvänlighet.
Spiralen påverkar inte kvaliteten på sexuell kontakt, den är installerad under en lång period, kräver praktiskt taget inte kontroll. Men spiralen har en mycket betydande nackdel: många patienter utvecklar en tendens till metrorragi, som ett resultat av vilket de måste ge upp denna typ av preventivmedel.
På 60-talet skapades intrauterina system innehållande koppar. Deras preventivmedelseffekt var ännu högre, men problemet med blödning från livmodern var inte löst. Och som ett resultat, på 70-talet, utvecklades den tredje generationen av VMC. Dessa medicinska system kombinerar de bästa egenskaperna hos p-piller och spiral.
Beskrivning av den intrauterina enheten Mirena
Mirena har en T-form, som hjälper till att säkert fästa i livmodern. En av kanterna är utrustad med en ögla av trådar utformad för att ta bort systemet. I mitten av spiralen finns ett vitaktigt hormon. Det kommer långsamt in i livmodern genom ett speciellt membran.
Den hormonella komponenten i helixen är levonorgestrel (gestagen). Ett system innehåller 52 mg av detta ämne. En ytterligare komponent är en polydimetylsiloxanelastomer. Mirena-spiralen sitter inuti röret. Spiralen har en individuell vakuumplast-pappersförpackning. Du måste förvara den på en mörk plats, vid en temperatur på 15-30 C. Hållbarheten från tillverkningsdatum är 3 år.
Effekten av Mirena på kroppen

Mirenas preventivmedelssystem börjar "släppa" levonorgestrel i livmodern omedelbart efter installationen. Hormonet kommer in i kaviteten med en hastighet av 20 mcg / dag, efter 5 år sjunker denna siffra till 10 mcg per dag. Spiralen har en lokal effekt, nästan allt levonorgestrel är koncentrerat i endometrium. Och redan i livmoderns muskelskikt är koncentrationen inte mer än 1%. I blodet finns hormonet i mikrodoser.
Efter införandet av spiralen kommer den aktiva ingrediensen in i blodomloppet på ungefär en timme. Där uppnås dess högsta koncentration efter 2 veckor. Denna indikator kan variera avsevärt beroende på en kvinnas kroppsvikt. Med en vikt på upp till 54 kg är halten av levonorgestrel i blodet cirka 1,5 gånger högre. Den aktiva substansen spjälkas nästan helt i levern och evakueras av tarmarna och njurarna.
Hur Mirena fungerar
Den preventiva effekten av läkemedlet Mirena beror inte på en svag lokal reaktion på en främmande kropp, utan är främst förknippad med effekten av levonorgestrel. Införandet av ett befruktat ägg utförs inte genom att tysta livmoderepitelets aktivitet. Samtidigt avbryts den naturliga tillväxten av endometrium och funktionen hos dess körtlar minskar.
Mirenaspiralen gör det också svårt för spermier att röra sig i livmodern och dess rör. Den preventiva effekten av läkemedlet ökar den höga viskositeten hos livmoderhalsslemmet och förtjockningen av slemhinnan i livmoderhalskanalen, vilket komplicerar penetrationen av spermier i livmoderhålan.
Efter att ha installerat systemet noteras en omstrukturering av endometriet i flera månader, manifesterad av oregelbunden spotting. Men efter en kort tid framkallar proliferationen av livmoderslemhinnan en signifikant minskning av varaktigheten och volymen av menstruationsblödning, upp till deras fullständiga upphörande.
Indikationer för användning
Spiralen installeras i första hand för att förhindra oönskad graviditet. Dessutom används systemet för mycket kraftiga menstruationsblödningar av okänd anledning. Sannolikheten för maligna neoplasmer i det kvinnliga reproduktionssystemet är preliminärt uteslutet. Som ett lokalt gestagen används den intrauterina enheten för att förhindra endometriehyperplasi, till exempel vid svår klimakteriet eller efter bilateral ooforektomi.
Mirena används ibland vid behandling av menorragi, om det inte finns några hyperplastiska processer i livmoderslemhinnan eller extragenitala patologier med svår hypokoagulation (trombocytopeni, von Willebrands sjukdom).
Kontraindikationer för användning
Mirena-spiralen tillhör interna preventivmedel, därför kan den inte användas för inflammatoriska sjukdomar i könsorganen:
- endometrit efter förlossningen;
- inflammation i bäckenet och livmoderhalsen;
- septisk abort utförd 3 månader innan systemet installerades;
- infektion i nedre delen genitourinary systemet.

Utvecklingen av akut inflammatorisk patologi i bäckenorganen, som praktiskt taget inte är mottaglig för terapi, är en indikation för avlägsnande av spolen. Därför installeras inte interna preventivmedel med en predisposition för infektionssjukdomar ( ständig förändring sexuella partners, en stark minskning av immunitet, AIDS, etc.). För att skydda mot oönskad graviditet är Mirena inte lämplig för cancer, dysplasi, myom i kroppen och livmoderhalsen, förändringar i deras anatomiska struktur.
Eftersom levonorgestrel klyvs i levern, är spiralen inte installerad i en elakartad neoplasma av detta organ, såväl som i cirros och akut hepatit.
Även om den systemiska effekten av levonorgestrel på kroppen är försumbar, är detta gestagen kontraindicerat vid alla gestagenberoende cancerformer, såsom bröstcancer och andra tillstånd. Dessutom är detta hormon kontraindicerat vid stroke, migrän, svåra former av diabetes, tromboflebit, hjärtinfarkt, arteriell hypertoni. Dessa sjukdomar är en relativ kontraindikation. I en sådan situation avgörs frågan om att använda Mirena av läkaren efter laboratoriediagnostik. Spiralen kan inte installeras om graviditet misstänks och överkänslighet mot komponenterna i läkemedlet.
Bieffekter
Vanliga biverkningar
Det finns flera biverkningar av Mirena, som förekommer hos nästan var tionde kvinna som har installerat en spiral. Dessa inkluderar:
- störning av det centrala nervsystemet: irritation, huvudvärk, nervositet, dåligt humör, minskad sexuell lust;
- viktökning och akne;
- gastrointestinal dysfunktion: illamående, buksmärtor, kräkningar;
- vulvovaginit, bäckensmärta, fläckar;
- spänning och ömhet i bröstet;
- ryggsmärtor, som vid osteokondros.
Alla ovanstående tecken är mest uttalade under de första månaderna av användning av Mirena. Sedan minskar deras intensitet, och som regel passerar obehagliga symtom spårlöst.
Sällsynta biverkningar
Sådana biverkningar noteras hos en patient av tusen. De uttrycks också vanligtvis endast under de första månaderna efter installationen av spiralen. Om intensiteten av manifestationer inte minskar med tiden, är det föreskrivet nödvändig diagnostik. Sällsynta komplikationer är uppblåsthet, frekventa humörsvängningar, klåda, uppkomsten av ödem, hirsutism, eksem, skallighet och utslag.
Allergiska reaktioner är mycket sällsynta biverkningar. Med deras utveckling är det nödvändigt att utesluta en annan källa till urtikaria, utslag etc.
Användningsinstruktioner
Installation av Mirena-spolen

Det intrauterina systemet är förpackat i en steril vakuumpåse, som öppnas innan spiralen sätts in. Ett tidigare öppnat system måste kasseras.
Endast en kvalificerad gynekolog kan installera Mirena preventivmedel. Innan detta måste läkaren genomföra en undersökning och ordinera den nödvändiga undersökningen:
- gynekologisk och bröstundersökning;
- analys av ett utstryk från livmoderhalsen;
- mammografi;
- kolposkopi och bäckenundersökning.
Du måste se till att det inte finns någon graviditet, maligna neoplasmer och sexuellt överförbara sjukdomar. Om inflammatoriska sjukdomar upptäcks behandlas de innan Mirena placeras. Du bör också bestämma livmoderns storlek, placering och form. Helixens korrekta position ger en preventiveffekt och skyddar mot systemutdrivning.
För kvinnor i fertil ålder sätts spiral under de första dagarna av menstruationen. I avsaknad av kontraindikationer kan systemet installeras omedelbart efter aborten. Med normal sammandragning av livmodern efter förlossningen kan Mirena användas efter 6 veckor. Du kan byta ut spolen vilken dag som helst, oavsett cykel. För att förhindra överdriven tillväxt av endometriet bör det intrauterina systemet införas i slutet av menstruationscykeln.
Säkerhetsåtgärder
Efter att ha installerat spiralen måste du träffa en gynekolog efter 9-12 veckor. Då kan du besöka läkaren en gång om året, med uppkomsten av klagomål oftare. Hittills finns det inga kliniska data som bevisar en predisposition för utveckling av åderbråck och trombos i benens vener vid användning av spiralen. Men när tecken på dessa sjukdomar visas måste du konsultera en läkare.
Effekten av levonorgestrel påverkar glukostoleransen negativt, som ett resultat måste patienter med diabetes systematiskt övervaka blodsockernivåerna. Med hotet om septisk endokardit hos kvinnor med valvulär hjärtsjukdom, bör införandet och avlägsnandet av systemet utföras med användning av antibakteriella medel.
Möjliga biverkningar av Mirena
Borttagning av spiral

Spolen måste tas bort 5 år efter installationen. Om ytterligare patienten inte planerar graviditet, utförs manipulationen i början av menstruationen. Genom att ta bort systemet i mitten av cykeln finns det en möjlighet till befruktning. Om så önskas kan du omedelbart byta ut ett intrauterint preventivmedel mot ett nytt. Cykeldagen spelar ingen roll. Efter att produkten tagits bort bör systemet noggrant undersökas, eftersom om Mirena är svår att ta bort kan substansen glida in i livmoderhålan. Både införande och avlägsnande av systemet kan åtföljas av blödning och smärta. Ibland finns det svimning eller anfall hos patienter med epilepsi.
Graviditet och Mirena
Spiralen har en stark preventiveffekt, men inte till 100 %. Om graviditeten utvecklas, är det först och främst nödvändigt att utesluta dess ektopiska form. På normal graviditet spiralen tas försiktigt bort eller en medicinsk abort görs. Inte i alla fall visar det sig att Mirena-systemet tar bort från livmodern, då ökar sannolikheten för för tidig avbrytning av graviditeten. Det är också nödvändigt att ta hänsyn till de sannolika negativa effekterna av hormonet på fostrets bildande.
Ansökan om amning
Levonorgestrel spiral i en liten dos kommer in i blodomloppet och kan utsöndras i mjölk när man ammar ett barn. Innehållet av hormonet är cirka 0,1%. Läkare säger att vid en sådan koncentration är det omöjligt att en sådan dos kan påverka smulornas allmänna tillstånd.
FAQ
Priset på Mirena är ganska högt, och användningen av ett preventivmedel kan provocera fram många biverkningar. Har medlet någon positiv effekt på kvinnokroppen?
Mirena används ofta för att återställa tillståndet i endometrium efter bilateralt avlägsnande av äggstockarna eller med patologisk klimakteriet. Även intrauterin enhet:
- ökar nivån av hemoglobin;
- utför förebyggande av cancer och endometriehyperplasi;
- minskar varaktigheten och volymen av idiopatisk blödning;
- återställer järnmetabolismen i kroppen;
- minskar smärta vid algomenorré;
- utför förebyggande av fibromyom och endometrios i livmodern;
- har en allmänt stärkande effekt.
Används Mirena för att behandla myom?
Spiralen stoppar tillväxten av den myomatösa noden. Men ytterligare diagnostik och konsultation med en gynekolog behövs. Det är nödvändigt att ta hänsyn till volymen och lokaliseringen av noderna, till exempel med submukosala fibroidformationer som ändrar formen på livmodern, är installationen av Mirena-systemet kontraindicerad.
Används för endometrios intrauterin beredning Mirena?
Spiralen används för att förhindra endometrios eftersom den stoppar tillväxten av endometriet. Nyligen har resultaten av studier som bevisar effektiviteten av behandlingen av sjukdomen presenterats. Men systemet ger bara en tillfällig effekt och varje fall måste behandlas separat.
Sex månader efter introduktionen av Mirena utvecklade jag amenorré. Är det så det ska vara? Kommer jag att kunna bli gravid i framtiden?
Frånvaron av menstruation är en naturlig reaktion på påverkan av hormonet. Det utvecklas gradvis hos var 5:e patient. Ta ett graviditetstest för säkerhets skull. Om det är negativt, bör du inte oroa dig, efter att systemet har tagits bort återupptas menstruationen och du kan planera en graviditet.
Kan det finnas flytningar, smärta eller livmoderblödning efter att du har installerat Mirena preventivmedel?
Vanligtvis uppträder dessa symtom i mild form, omedelbart efter introduktionen av Mirena. Svår blödning och smärta är ofta indikationer för borttagning av spiralen. Orsaken kan vara en utomkvedshavandeskap, felaktig installation av systemet eller utvisning. Kontakta gynekologen snarast.
Kan Mirenas spole påverka vikten?

Viktökning är en av biverkningarna av läkemedlet. Men du måste tänka på att det förekommer hos 1 av 10 kvinnor och som regel är denna effekt kortvarig, efter några månader försvinner den. Allt beror på organismens individuella egenskaper.
Jag skyddade mig från oönskad graviditet med hormonpiller, men glömde ofta bort att ta dem. Hur kan jag ändra läkemedlet till Mirenas spiral?
Oregelbunden oralt intag hormoner kan inte helt skydda mot graviditet, så det är bättre att byta till intrauterin preventivmedel. Innan det måste du konsultera en läkare och passera nödvändiga tester. Det är bättre att installera systemet på den 4: e-6: e dagen av menstruationscykeln.
När kan jag bli gravid efter att ha tagit Mirena?
Enligt statistiken blir 80% av kvinnorna gravida, såvida de inte självklart vill det, under det allra första året efter utdragningen av spiralen. Hon tackar hormonell verkan till och med något ökar fertilitetsnivån (fertilitet).
Var kan jag köpa Mirena-spolen? Och vad är dess pris?
Spiralen släpps endast på recept och säljs på apotek. Dess pris bestäms av tillverkaren och varierar från 9 till 13 tusen rubel.
Den här broschyren innehåller ett avsnitt om intrauterina hormonfrisättningssystem från boken "Intrauterin preventivmedel" av V.N. Prilepskaya, A.V. Tagieva, E.A. Mezhevetinova (Moskva: GEOTAR-Media, 2010)
Moskva
PUBLICERINGSGRUPP
"GEOTAR-Media" 2010
Intrauterina hormonella frigörande system - de mest effektiva och lovande preventivmedlen
Huvudstadiet i utvecklingen av spiralen var skapandet av hormonfrisättande intrauterina system (III generationens spiral).
1976 utvecklades den första hormonproducerande hormonspiralen "Progestasert" i USA. T-form tillverkad av en etenvinylacetatpolymer innehållande titandioxid. Det vertikala skaftet på preventivmedlet innehåller en behållare som innehåller 38 mg progesteron med bariumklorid sprayad i silikon. Frisättningshastigheten för progesteron - 65 mcg / dag. Den största nackdelen med Progestasert är den korta varaktigheten av den preventiva och terapeutiska effekten (12-18 månader) på grund av den lilla mängden hormon i reservoaren. Av denna anledning, och även på grund av den ökade risken att utveckla en ektopisk graviditet, har Progestasert inte använts i stor utsträckning.
Enligt många forskare är den mest effektiva och lovande spiralen LNG-IUS, som utvecklades av Leiras Pharmaceuticals i Finland 1975, läkemedlets kommersiella namn är Levonova. För närvarande är det brett distribuerat i många länder, och i Storbritannien, Singapore och andra länder i världen, inklusive Ryssland, är det registrerat under namnet Mirena.
LNG valdes som en komponent i det intrauterina systemet, eftersom det är ett av de mest potenta progestinerna, har en uttalad affinitet för progesteronreceptorer och uppvisar 100 % biologisk aktivitet. LNG är ett syntetiskt gestagen från gruppen 19-norsteroider, är det mest aktiva kända gestagenet, har starka antiöstrogena och antigonadotropa effekter och svaga androgena egenskaper.
LNG metaboliseras inte i endometriet lika snabbt som progesteron och har en uttalad effekt på endometriet. LNG som kommer från Mirena-reservoaren kommer in i livmoderhålan och migrerar sedan genom nätverket av kapillärer i det basala skiktet av endometrium in i den systemiska cirkulationen och målorganen, men dess frigjorda dos är så liten att risken för systemiska biverkningar är minimal. 15 minuter efter administreringen av Mirena kan LNG detekteras i blodplasma, där det huvudsakligen reagerar med ett könssteroidbindande protein vars affinitet för LNG är högre än för endogena steroider.
Mirena LNG Intrauterine Hormone Releasing System är en T-formad spiral av plast med en 2,8 mm behållare innehållande 52 mg LNG, som är placerad runt ett vertikalt skaft i form av en hylsa 19 mm lång. Reservoaren är täckt med ett polydimetylsiloxanmembran som reglerar och bibehåller hastigheten för LNG-utsläpp upp till 20 µg/dag. Den totala längden på spiralen är 32 mm.
Mirena-insättningstekniken skiljer sig något från den för konventionella spiraler på grund av enhetens stora diameter på grund av närvaron av en reservoar med ett hormonpreparat. Därför krävs ibland utvidgning av livmoderhalskanalen och lokalbedövning.
Mekanismen för preventivmedel "Mirena"
Den höga preventiveffekten av Mirena uppnås genom flera mekanismer:
- förändringar i strukturen av endometrium;
- dysfunktion av spermier;
- förändringar i viskositeten och kemiska egenskaperna hos livmoderhalsslem;
- kränkning av peristaltiken i äggledarna;
- en minskning av hypotalamus-hypofysfunktionen (mild hämning av LH-utsöndring, förändringar i ägglossningsprocessen och funktionen av gulkroppen).
Mirena har en mångfacetterad effekt på endometriet:
- hämning av proliferativa processer;
- undertryckande av den mitotiska aktiviteten hos endometriella och myometriella celler;
- decidua-liknande reaktion av stroma;
- förtjockning och fibros av väggarna i blodkärlen;
- trombos av kapillärer;
- minskning av vaskularisering och antalet kärl;
- utveckling av atrofiska processer och amenorré.
Endometriekörtlarna minskar i storlek, atrofi, stroman blir ödematös, en deciduell reaktion utvecklas, kärlens väggar tjocknar och fibros och kapillär trombos uppstår. Ibland finns det en inflammatorisk reaktion, leukocytinfiltration, nekros av endometriestroma. H. Critchley et al. (1998) genomförde en morfologisk studie av endometriet i 14 friska kvinnor före och 12 månader efter införandet av LNG-IUD. Författarna studerade koncentrationen och lokaliseringen av steroidreceptorer i endometriet. Före introduktionen av LNG-IUS avslöjade endometriebiopsi en normal morfologisk bild, som motsvarade de proliferativa och sekretoriska faserna av cykeln. 12 månader efter införandet av LNG-IUS, atrofi av endometriekörtlarna, pseudodeciduolisering av stroma, upptäcktes en signifikant minskning av koncentrationen av östrogenreceptorer och progesteronreceptorer, som ett resultat av vilket, enligt deras åsikt, morfologin och endometriums funktion störs.
Mot bakgrund av en hög koncentration av LNG i endometriet hämmas proliferativa processer, den mitotiska aktiviteten hos endometriella och myometriella celler undertrycks och dess känslighet för östradiol minskar, vilket är de antiöstrogena och antimitotiska effekterna av Mirena. Man tror att de senare förverkligas genom den direkta effekten av höga koncentrationer av LNG på östrogenreceptorer belägna i endometriet. P. Zhu et al. (1999) utförde en endometriebiopsi före och 12 månader efter införandet av LNG-IUD i den sena fasen av proliferation (den 10-12:e dagen av cykeln) för att bestämma koncentrationen av östrogen- och progesteronreceptorer. Deras koncentration visade sig vara betydligt lägre 12 månader efter införandet av LNG-IUD, vilket är vad författarna förklarar preventiveffekten och uppkomsten av amenorré. En av faktorerna som medierar den mitotiska effekten av östrogener på endometriet är insulinliknande tillväxtfaktor-1. I en experimentell studie av F. Pekonen et al. (1992) visade att mot bakgrund av användningen av "Mirena" i endometrium ökar produktionen av ett protein som binder insulinliknande tillväxtfaktor-1, vilket också hjälper till att undertrycka den stimulerande effekten av östrogen på den mitotiska aktiviteten hos endometriet.
Levonorgestrel genomgår inte en så snabb transformation i endometrium som progesteron, därför har det en mer uttalad lokal effekt.
För närvarande diskuteras fortfarande betydelsen av förändringar i livmoderhalsslem i den preventiva effekten av Mirena. Så, vissa forskare noterar att mot bakgrund av användningen av Mirena minskar slemproduktionen i livmoderhalskanalen. MIG. Ortiz et al. (1987) noterade en ökning av viskositeten hos livmoderhalsslem på grund av en ökning av dess densitet, vilket gör det svårt för inte bara spermier att passera in i livmoderhålan, utan också patogena mikroorganismer. Hos kvinnor som har använt Mirena i mer än 7 år fann man bevarandet av fertilt livmoderhalsslem i 69 % av ägglossningscyklerna.
Det finns bevis i litteraturen för att levonorgestrel och dess derivat också kan ha en direkt effekt på spermier genom att undertrycka deras funktionella aktivitet. Betydande undertryckande av endometriefunktionen kan också bidra till störningar av spermiemigrationen in i äggledarna.
För att avgöra om hämningen av ägglossningsprocesser noteras med användning av LNG-IUD "Mirena" eller inte, utfördes det Ett stort antal forskning. Många forskare är eniga i sin åsikt att mot bakgrund av Mirena är äggstockarnas ägglossningsfunktion inte undertryckt. Enligt M. Coleman (1997) är upp till 78,5 % av menstruationscyklerna ägglossning under det första året, och endast i en liten andel av fallen noteras hämning av ägglossningsprocesser, följt av utvecklingen av en sämre lutealfas.
Amenorrén till följd av användningen av LNG-IUS beror inte på undertryckande av ovariefunktion, utan på reaktionen av endometrium på den lokala effekten av LNG. När Mirena används är förändringarna i hypotalamus-hypofysen obetydliga: en mild hämning av utsöndringen av luteiniserande hormon i mitten av menstruationscykeln och en kränkning av processerna för ägglossning och regression av gulkroppen.
I. Barbosa et al. (1990) tillhandahåller data om en minskning av toppkoncentrationen av luteiniserande hormon efter fyra års användning av Mirena, både hos kvinnor med normal ägglossning och hos patienter med insufficiens i lutealfasen av cykeln. Effekten av LNG på ovariefunktionen beror på plasmanivåerna av hormonet, som varierar från patient till patient. Beskriver äggstockarnas funktion mot bakgrund av användningen av LNG-IUD, visar vissa författare att efter det första året med användning av Mirena förblir 85% av menstruationscyklerna ägglossande. Enligt andra data, under det första året av användning av Mirena, noterades ägglossningsdämpning hos 55% av kvinnorna och efter 6 år - hos 14%. Anovulatoriska cykler korrelerar med höga LNG-koncentrationer i plasma.
Enligt I. Barbosa et al. (1990) bibehålls cyklisk ovariefunktion vid användning av LNG-IUD, oavsett förekomst eller frånvaro av menstruationsblödning. Amenorré beror på lokala effekter av LNG på endometrium. Huvudrollen i förebyggandet av graviditet spelas inte av undertryckandet av ägglossning, utan av en förändring i morfologin och funktionen hos endometrium.
I samband med de förändringar som sker i endometriet under påverkan av LNG-IUD minskar mängden och varaktigheten av menstruationsblödningen, eftersom endometriet inte svarar på de proliferativa effekterna av östradiol. Hos kvinnor med normal menstruationsblodförlust minskar antalet blödningsdagar och efter 1 år kan det bli 1 dag. Med menorragi, redan efter 3 månader, minskar volymen av blodförlust med 86%, efter 1 år - med 97%. Av det föregående följer att utsläpp av LNG i livmoderhålan leder till outtryckta förändringar i äggstockarnas funktion, och amenorré, som utvecklas hos 20 % av kvinnorna under det första året de använder Mirena, främst beror på lokala effekter av LNG på endometrium, och inte hämning av funktion hypotalamus-hypofysen och äggstockarna.
Andersson et al. (1994) noterade att LNG-IUD var betydligt mer skyddande mot ektopisk graviditet än andra intrauterina enheter. Enligt resultaten från en europeisk multicenterstudie var frekvensen av utomkvedshavandeskap per 100 kvinnoår 0,2 för Mirena (5615 kvinnoår) och 2,5 för Nova-T (2776 kvinnoår).
Fördelar med metoden:
- pålitlig preventiveffekt, som är jämförbar med kirurgisk sterilisering;
- låga doser av gestagener i blodomloppet;
- ingen first pass-effekt mag-tarmkanalen och lever;
- hög säkerhet;
- reversibilitet av preventivmedlet (fertiliteten återställs 6–24 månader efter avslutad åtgärd);
- bristande koppling till samlag och behovet av daglig egenkontroll av användningen;
- minskning av volymen och varaktigheten av menstruationsblodförlust (hos 82–96% av patienterna);
- terapeutisk effekt av applicering för idiopatisk menorragi, DMC, små livmodermyom, adenomyos, endometriehyperplasi, dysmenorré, PMS;
- möjligheten att använda hormonersättningsterapi som en gestagenkomponent;
- låg förekomst av inflammatoriska processer och ektopisk graviditet.
Brister:
- menstruationsrubbningar i form av acykliska ringa fläckar och oregelbunden menstruationscykel;
- möjligheten att utveckla amenorré, vars orsak är den lokala effekten av LNG på endometriet, och inte hämning av funktionen hos hypotalamus-hypofys-äggstockssystemet. Men för kvinnor med kraftiga mens och järnbristanemi kan utvecklingen av detta tillstånd vara en fördel.
Möjliga biverkningar och komplikationer
De vanligaste komplikationerna är menstruationsrubbningar och acykliska småfläckar, samt illamående, huvudvärk, bröstöverfyllnad, akne, som försvinner utan ytterligare behandling och inte anses vara indikationer för att ta bort preventivmedlet.
Den vanligaste biverkningen av Mirena under de första tre månaderna är acykliska ringa fläckar och oregelbunden menstruation. När man jämförde menstruationscyklernas karaktär hos kvinnor med LNG-IUD och Nova-T fann man att under de första två månaderna var varaktigheten av menstruationsblödningar och acykliska ringa blödningar signifikant högre mot bakgrund av användningen av Mirena, men under den tredje och fjärde månaden försvann dessa skillnader och efter fem månader minskade antalet dagar med menstruation och acyklisk blödning i Mirena-gruppen dramatiskt jämfört med Nova-T-gruppen.
Enligt F. Sturridge et al. (1997), hos mer än 10 % av kvinnorna fem månader efter introduktionen av Mirena, uppstår amenorré på grund av endometrieatrofi på grund av lokal exponering för LNG, men inte ovariedysfunktion. Det är anmärkningsvärt att många författare anser att det är oacceptabelt att använda termen "amenorré" för att beteckna frånvaron av menstruation mot bakgrund av användningen av LNG-IUD på grund av det faktum att amenorré i detta fall är ett symptom, inte en sjukdom, och kan betraktas som en terapeutisk effekt av denna preventivmetod.
C.S. Nilsson et al. (1984) avslöjade en signifikant minskning av volymen av menstruationsblodförlust mot bakgrund av användningen av "Mirena" i jämförelse med typen av menstruation före införandet av spiralen eller i jämförelse med menstruation mot bakgrund av kopparhaltiga medel . Den genomsnittliga blodförlusten under tre cykler för Mirena var den här studien 72 ml, och för kopparinnehållande - 112 ml. Enligt resultaten från en retrospektiv studie minskade volymen av menstruationsblodförlust med 62–75 % under de första tre månaderna hos alla kvinnor (hos patienter med menorragi - med 86 %) och med 96 % efter ett års användning av LNG-IUD.
Ibland upplever patienter symtom på depression under de första månaderna efter introduktionen av Mirena, vilket experter tillskriver en låg koncentration av östradiol i blodplasman.
Huvudvärk i samband med användningen av LNG-IUD observeras hos 5-10% av kvinnorna. Som regel försvinner det efter 2-3 månader och kräver ingen speciell behandling. Ibland finns det översvämning av bröstkörtlarna, främst hos patienter med en hög koncentration av östradiol i blodplasman eller i närvaro av en ovulerad follikel.
Mot bakgrund av användningen av Mirena kan funktionella ovariecystor förekomma, men de går vanligtvis tillbaka utan behandling och är inte en indikation för avlägsnande av spiralen.
Förekomsten av PID vid användning av LNG-IUS är låg. Det totala indexet var 0,5 jämfört med 2,0 med T Cu-200 Ag (Toivonen J., 1991), vilket gjorde det möjligt för författarna att dra slutsatsen att LNG-IUD har en skyddande effekt mot inflammatoriska sjukdomar i könsorganen. Man tror att en betydande minskning av PID mot bakgrund av "Mirena" gör att du kan utöka indikationerna för dess användning. Därför, för att förhindra denna komplikation, är preliminära tester för sexuellt överförbara infektioner nödvändiga, särskilt hos kvinnor under 25 år och de som nyligen har bytt partner.
Biverkningarnas svårighetsgrad försvagas med en ökning av varaktigheten av användningen av LNG-IUD.
Enligt V.N. Prilepskaya et al. (2000) är de vanligaste biverkningarna vid användning av Mirena: acykliska intermenstruella blödningar (50,8 %), bröstöverfyllnad (15,4 %) och akne (15,4 %), som uppträder under de första 2-3 månaderna av preventivmedel och därefter försvinner utan ordinera någon terapi. Amenorré förekommer hos 38,5 % av kvinnorna i slutet av det första observationsåret.
Effekt och återställande av fertilitet efter utsättning
Enligt ett flertal studier är den höga preventiveffekten av LNG-IUD (Pearl index 0–0,3) jämförbar med kirurgisk sterilisering, men till skillnad från den är preventivmetoden helt reversibel.
Ett viktigt kriterium för värdigheten för alla preventivmedel är bevarandet av reproduktiv funktion.
Den preventiva effekten av LNG-IUD är helt reversibel. Baserat på ett antal många studier kan man dra slutsatsen att efter avlägsnandet av Mirena återställs en kvinnas fertilitet ganska snabbt: inom ett år når frekvensen av planerade graviditeter 79,1–96,4%. Endometriumets tillstånd återställs 1-3 månader efter avlägsnandet av LNG-IUD, menstruationscykeln normaliseras inom 30 dagar, fertilitet - i genomsnitt 12 månader.
Resultaten från andra studier bekräftar också den snabba processen för normalisering av menstruations- och reproduktiv funktion. Enligt V.N. Prilepskaya et al. (2000), när man använde denna preventivmetod under ett år, blev ingen av de 65 kvinnorna gravida.
I tabell. 10 visar användningen av LNG-IUS "Mirena" efter artificiell graviditetsavbrott enligt en jämförande multicenterstudie över 5 år.
Tabell 10 Användning av intrauterina anordningar efter abort, % (jämförande 5-årig multicenterstudie av 438 kvinnor efter elektiv abort, Pakarinen et al., 2003)
Hur du använder Mirena
Mirena-insättningstekniken skiljer sig något från den för konventionella spiraler på grund av enhetens stora diameter på grund av närvaron av en reservoar med ett hormonpreparat. Därför kräver ibland introduktionen expansion av livmoderhalskanalen och lokalbedövning. LNG-IUD "Mirena" kan administreras när som helst i cykeln (förutsatt att graviditet är utesluten), omedelbart efter en abort under första trimestern och i frånvaro av infektion, efter förlossning - tidigast 4 veckor senare (Prilepskaya V.N. Tagieva A..V., 1998). Mirena påverkar inte kvaliteten och kvantiteten bröstmjölk och tillväxt och utveckling av barnet och kan användas 4 veckor efter förlossningen av både amning och icke-ammande (Heikkilä et al., 1982).
LNG-IUD måste installeras i fundalpositionen, då säkerställs maximal effekt och sannolikheten för avlägsnande av läkemedlet på grund av blödning minskar (Luukkainen T., 1993).
Före introduktionen av Mirena är det nödvändigt att genomföra en allmän klinisk undersökning av patienten (allmän undersökning, mätning av blodtryck), vaginal undersökning, ultraljud av bäckenorganen, utökad kolposkopi och bakterioskopisk undersökning av vaginal flytning.
Observation av patienter som använder Mirena
1 månad efter introduktionen av Mirena är det nödvändigt att genomföra den första uppföljningsundersökningen för att kontrollera förekomsten av trådar och se till att spiralen är korrekt installerad.
Upprepade undersökningar bör utföras efter 3 månader, i framtiden räcker det minst 1 gång på 6 månader och sedan årligen.
Patienten bör läras att utföra självundersökning efter varje menstruation: palpation kontrollera positionen av IUD-trådarna för att inte missa Mirena-utdrivningen. Om inga trådar hittas ska ett transvaginalt ultraljud göras.
Det bör förklaras för patienten att med en ökning av kroppstemperaturen, uppkomsten av smärta i nedre delen av buken, patologisk flytning från könsorganen, en förändring i naturen eller en försening i menstruationen, bör du konsultera en läkare så snart som möjlig.
I avsaknad av menstruationsblödning inom 6 veckor efter den sista menstruationen är det nödvändigt att utesluta graviditet (för att bestämma β-subenheterna av koriongonadotropin i blodet och urinen) och Mirena-utdrivningen (ultraljud av bäckenorganen).
Inflytande på metaboliska processer
Enligt storskaliga studier med femåriga kontrollperioder påverkar Mirena inte parametrarna för blodkoagulationssystemet negativt.
Enligt A.V. Tagieva et al. (2000) förblir innehållet av fibrinogen, protrombinkomplexfaktorer, trombocyter och deras aggregationsaktivitet stabila under användningen av Mirena. Användning av Mirena leder inte till hyper- eller dyslipidemi. Fluktuationer i blodets lipidspektrum (totalkolesterol, lipoproteinkolesterol hög densitet, lågdensitetslipoproteinkolesterol, mycket lågdensitetslipoproteinkolesterol, triglycerider) överskred inte de normativa värdena, dvs. dess aterogena effekt på parametrarna för blodlipidspektrumet, såväl som aktiviteten av leverenzymer, upptäcktes inte. Dessutom visade resultaten av kliniska studier som varade i 5 år att Mirena inte påverkar blodtrycket och kroppsvikten negativt. Enligt våra uppgifter försämrar inte användningen av Mirena den metabola kontrollen och orsakar inte insulinresistens.
Medicinska egenskaper hos Mirena
LNG-frigöringssystemet utvecklades som en preventivmetod. Resultaten av några kliniska studier har dock visat att detta system har ett antal terapeutiska egenskaper, som huvudsakligen är förknippade med den specifika effekten av LNG på endometriet, vilket resulterar i minskad blodförlust.
Enligt K. Andersson och G. Rybo (1990) minskar menstruationsblodförlusten med 86 % 3 månader efter införandet av Mirena och med 97 % efter 1 år.
Effekten av LNG-IUS på endometrium kan användas för att behandla vissa gynekologiska sjukdomar, främst DUB och menorragi.
Mekanismen för en minskning av volymen av menstruationsblod mot bakgrund av LNG-IUS förklaras av en minskning av graden av skada och vaskularisering av endometrium, en minskning av nivån av PG och fibrinolytiska aktivitetsfaktorer, hämning av proliferativ processer i endometrium och efterföljande utveckling av dess atrofi.
Enligt ett antal forskare används Mirena framgångsrikt för:
- menorragi, vilket minskar blodförlusten med 97 % inom 12 månader; effektivare än andra konservativa behandlingar för menorragi;
- lika effektiv och acceptabel som endometrieablation;
- ekonomiskt jämfört med hysterektomi.
Enligt vissa forskare kan användningen av LNG-IUD "Mirena" vara ett bra alternativ till kirurgisk behandling på grund av en uttalad effekt på livmoderslemhinnan och en signifikant minskning av blodförlusten, samt frånvaron av biverkningar.
I publikationer om behandling av menorragi med LNG-VMS ägnas mycket uppmärksamhet åt möjligheten att undvika operation, som utsätts för 60% av kvinnor med blödning. Trots effektiviteten av kirurgisk behandling finns det en risk för postoperativa komplikationer.
1997 Crosagnini et al. publicerade de första jämförande data om effekten av LNG-IUS "Mirena" och transcervikal resektion av endometrium på menorragi, erhållen i en randomiserad kontrollerad studie i två grupper av kvinnor: mot bakgrund av LNG-IUS "Mirena" (n=30 ) och efter transcervikal resektion av endometrium (n= trettio). Vi bedömde sådana egenskaper som menstruationsflödets karaktär, graden av tillfredsställelse hos patienter med resultaten av behandlingen, indikatorer på den övergripande livskvaliteten, som initialt inte skilde sig åt i båda grupperna. Ett år senare erkändes båda metoderna som mycket effektiva.
År 1997 J. Barrington et al. bedömde effekten av LNG-IUS "Mirena" på menorragi. Femtio kvinnor väntade på operation (hysterektomi eller transcervikal resektion av endometrium), eftersom alla konservativa behandlingsmetoder vid denna tidpunkt var uttömda. Dessa kvinnor ombads att gå in i Mirena LNG-IUS medan de väntade på operationen. Tre månader efter insättning av spiral hade 37 kvinnor en signifikant minskning av blodförlusten; 41 av 50 kvinnor hade en uttalad positiv effekt och samtliga vägrade kirurgisk behandling. Dessutom noterade 56% av patienterna en signifikant minskning eller fullständigt upphörande av PMS-symtom och 80% - en minskning av svårighetsgraden av dysmenorrésymtom.
P. Crosignani et al. (1997) genomförde en jämförande studie av resultaten av behandling av DUB hos 70 kvinnor i åldern 38–53 år med hjälp av LNG-IUD (grupp 1) och endometrial resektion (grupp 2). Efter 1 år var resultaten av behandlingen som följer: amenorré observerades hos 18% (grupp 1) och 26% (grupp 2), hypomenorré - hos 47 och 46%, menorragi - hos 12 respektive 8%.
Enligt J. Puolukka et al. (1996) bör behandling av DMK börja med införandet av en LNG-IUD. Enligt dem undvek 67 % av kvinnorna operation på grund av de goda resultaten av att använda LNG-IUD.
Av intresse är data från Cochrane-översikten, Stewart et al. och Hurskainen et al. (2001), som ägnade sina randomiserade studier åt att jämföra behandlingen av menorragi med LNG-IUD Mirena (n=119) och hysterektomi (n=117). I gruppen kvinnor som fick Mirena LNG-IUD fortsatte 68 % denna terapi senast den 12:e månaden och undvek operation. I gruppen kvinnor som använde Mirena LNG-IUD gjordes 8 upprepade besök på kliniken. I gruppen kvinnor som genomgick hysterektomi - 43. I båda grupperna förbättrades livskvaliteten förknippad med hälsa. Dock kostnaden för behandling i gruppen kvinnor som genomgick kirurgiskt ingrepp, var nästan 3 gånger högre jämfört med den med introduktionen av LNG-Navy "Mirena". Detta gjorde det möjligt för författarna att dra slutsatsen att användningen av LNG-IUS "Mirena" är ett alternativ till hysterektomi för återkommande DUB.
År 2006 hade R.A. Busfeld et al. jämförde effektiviteten av Mirena med termisk ballongablation av endometrium. Studiegruppen bestod av 79 kvinnor med kraftiga livmoderblödningar. Hos 40 av dem användes en spiral, och 39 patienter genomgick termisk ballongablation av endometriet. Volymen av blodförlust mättes med en speciell grafisk skala efter 3, 6, 12 och 24 månader. Dessutom fyllde patienterna samtidigt i frågeformulär med frågor om effektiviteten av sin terapi. I båda fallen, som ett resultat av behandlingen, var det en signifikant minskning av blödningen. Dock efter 12 och 24 månader genomsnittlig nivå blödningen var signifikant lägre hos patienter med spiral jämfört med de som fick termisk ballongablation. Efter 24 månader utvecklade 9 (35 %) kvinnor som fortsatte att använda Mirena, jämfört med 1 (5 %) efter endometrieablation, amenorré (P = 0,025). Hos 11 (28%) kvinnor med spiral och hos 10 (26%) kvinnor efter endometrieablation, var behandlingen misslyckad.
År 1991, Milson et al. publicerade resultaten av en jämförande studie av effekten av LNG-IUD Mirena, ett icke-steroid antiinflammatoriskt läkemedel (flurbiprofen) och ett antifibrinolytiskt medel (transaminsyra) på mängden menstruationsblodförlust hos kvinnor med idiopatisk menorragi. Mot bakgrund av LNG-IUS Mirena minskade den initiala blodförlusten från 80 till 381 ml till en nivå av 0 till 33 ml efter 12 månaders behandling. Ökningen av hemoglobinhalten var cirka 10 %. Flurbiprofen och transaminsyra minskade också menstruationsblodförlusten, men i mindre utsträckning, och hade ingen effekt på hemoglobinnivåerna.
Resultaten av att använda LNG-IUS var således mindre tillfredsställande, men tillräckligt bra för att överväga detta konservativ metod alternativ behandling till operation.
Den positiva effekten av användningen av "Mirena" noterades vid behandling av endometriehyperplasi. A. Perino et al. (1987) introducerade LNG-IUS 2 månader före hysterektomi för uterusfibroider i kombination med endometriehyperplasi, åtföljd av menometroragi. Redan efter 2 månaders användning av LNG-IUS erhölls en positiv effekt hos 85,2% av kvinnorna (fullständig regression av hyperplasi). Efter avlägsnande av LNG-IUS observerades inga återfall (Scarselli G. et al., 1988). Författarna till denna studie anser att den mest lämpliga användningen av LNG-IUD för lokal behandling av endometriehyperplasi hos kvinnor i reproduktiv ålder som behöver preventivmedel, liksom de som är kontraindicerade vid systemisk hormonbehandling och hysterektomi inte är indicerad. Resultaten av dessa arbeten bör dock bekräftas av längre och mer djupgående studier. Enligt V.N. Prilepskaya, L.I. Ostreikova (2002), alla kvinnor (28,6%) med fokal endometriehyperplasi 12 månader efter introduktionen av Mirena visade inga patologiska förändringar.
Resultaten av en multicenterstudie över 7 år (Sivin J. et al., 1994) visade en minskning av förekomsten av myom hos kvinnor som använder en LNG-spiral jämfört med kopparinnehållande spiral. Även om de exakta mekanismerna för denna process är oklara, kan man instämma i antagandet av F. Pekonen et al. (1992) att LNG påverkar produktionen av insulinliknande tillväxtfaktor i endometriet. Enligt resultaten av T. Luukainen et al. (1993), A. Singer (1994), V. Grigorieva et al. (2004) finns en minskning av myom efter 6–18 månaders användning av LNG-IUD.
V.A. Grigorieva, E.K. Aylamazyan et al. (2004) visade en uttalad terapeutisk effekt av LNG-IUS för korrigering av hyperpolymenorré hos kvinnor med myom som lider av kraftiga menstruationsblödningar. I sin studie visade de en signifikant minskning av menstruationsblodförlust hos kvinnor med livmodermyom redan 3 månader efter metodens start. Dessutom noterade 40 % av patienterna amenorré efter ett års användning av LNG-IUD.
R Varma et al. (2006), som sammanfattar resultaten av ett antal studier, kom till slutsatsen att Mirena hjälper till att minska storleken på myom och signifikant minskar blodförlusten i uterin myom.
En minskning av storleken på myom efter 6–18 månaders användning av LNG-IUD noterades i andra författares verk. Enligt L.I. Ostreikova (2002), en minskning av myomnoder från 1,49±0,3 cm till 1,32±0,2 cm noterades hos alla patienter med livmodermyom.
Enligt många studier är effektiviteten av intrauterin användning av LNG jämförbar med effektiviteten hos kirurgiska metoder för behandling av hyperpolymenorré. Men jämfört med kirurgiska metoder har LNG-IUS ett antal obestridliga fördelar: metoden är reversibel och rekommenderas för långvarig användning.
Enligt vissa forskare leder en minskning av volymen och varaktigheten av menstruationsblödning mot bakgrund av användningen av LNG-IUD till en ökning av nivån av hemoglobin och ferritin. Enligt P.R. Abakarova (2002), när Mirena används, sker en signifikant ökning av hemoglobinkoncentrationen i blodet från 105,49±1,45 till 129,98±1,22 g/l under året. Det har bevisats att massiv blodförlust under menstruation är den vanligaste orsaken till järnbristanemi hos kvinnor. Faundes et al. (1988) studerade effekten av LNG-IUD "Mirena" vid förebyggande och behandling av järnbristanemi hos kvinnor som använder olika typer av IUD (LNG-IUD, T Cu-380 Ag, Lippes loops). Kontrollgruppen bestod av kvinnor utan spiral.
Endometrios är den vanligaste orsaken till kronisk bäckensmärta hos kvinnor. Enligt C.A. Petta et al. (2005) har 10 % av kvinnorna med bäckensmärta endometrios varierande grad allvar. Det har länge varit känt att icke-steroida antiinflammatoriska läkemedel, gonadotropinfrisättande hormon (GnRH)-analoger, androgenderivat, p-piller och progestiner oftast används för behandling av endometrios (Gambone et al., 2002). Med tanke på biverkningarna av denna terapi har dock användningen av LNG-spiral för behandling av endometrios föreslagits (Fedele och Berlanda, 2004), eftersom LNG-spiralen är känd för att orsaka endometrieatrofi. Vercellini et al. (2003) visade att LNG-IUS minskar bäckensmärta och dyspareuni hos kvinnor med endometrios. Dessutom, 2005 C.A. Petta et al. genomfört en randomiserad studie som jämförde LNG-IUS och GnRH-analoger vid behandling av kronisk bäckensmärta, samt förbättring av livskvaliteten hos kvinnor med endometrios. Författarna drog slutsatsen att effektiviteten av LNG-IUS inte är sämre än GnRH-analoger och minskar även intensiteten av bäckensmärta vid endometrios och menstruationsblödning(Fig. 23, 24).
Ris. 23. Graf över minskning av bäckensmärta vid endometrios.
Ris. 24. Förändring i volymen av menstruationsblodförlust.

Endometrios är en östrogenberoende sjukdom, och därför syftar läkemedelsbehandling till att undertrycka östrogenutsöndringen. Användningen av GnRH-analoger är känd för att vara "guldstandarden" vid behandling av endometrios. För behandling av endometrios har 12 månaders användning av Mirena i ett flertal studier rapporterats vara ett framgångsrikt komplement till konservativ kirurgi, vilket minskar dysmenorré och andra symtom associerade med endometrios och lika effektivt som GnRH-analoger.
Men som framgår av en jämförande studie av C.A. Petta et al. (2005) är LNG-IUD lika effektiva som a-GnRH, men till skillnad från dem undviker de biverkningar, såsom hypoöstrogenism. Vid val av LNG-IUS räcker det dessutom med en spiralinsättning i 5 år.
Tidigare, 1997, har Fedele et al. publicerade resultaten av deras arbete med användningen av Mirena LNG-IUD hos 25 kvinnor med adenomyos åtföljd av menorragi, bekräftad av buk- och transvaginalt ultraljud, hysteroskopi och endometriebiopsi, och hos ett antal patienter genom magnetisk resonanstomografi. Ett år senare visade alla kvinnor en signifikant ökning av hemoglobin, hematokrit och serumjärn parallellt med en minskning av menstruationsblodförlust, medan lipidmetabolismen och hemostasen förblev stabila. Ultraljud visade en signifikant minskning av livmoderns volym hos alla patienter.
Vercellini et al. studerade effektiviteten av LNG-IUD "Mirena" vid sekundär dysmenorré av måttlig och svår svårighetsgrad orsakad av endometrios. För att bedöma svårighetsgraden av smärtsyndrom och mängden menstruationsblodförlust använde författarna en 100 mm skala av visuella analoger och ett speciellt frågeformulär, med vilket symtomens svårighetsgrad bedömdes från 0 till 3 poäng. Både mängden menstruationsblodförlust och smärtans svårighetsgrad minskade signifikant efter 12 månaders användning av Mirena LNG-IUD, och intensiteten minskade också. mensvärk associerade med endometrios, och majoriteten av patienterna var nöjda med behandlingens resultat.
Enligt en studie av Fedele et al., administrerades Mirena till 11 patienter för behandling av rektovaginal endometrios. Vid den tredje månaden av behandlingen försvann manifestationerna av måttlig och svår dysmenorré. Symtomen på svår dyspareuni minskade också, även om de inte försvann helt. Enligt transrektal ultraljud, vid den 12:e behandlingsmånaden, minskade storleken på endometrioshärdar i regionen av rektovaginala septum något. Författarna associerade denna effekt med den direkta effekten av LNG i endometrioida lesioner på receptornivå och bekräftade att effekten är högre när amenorré uppstår mot bakgrund av användningen av LNG-IUD.
Att minska symtomen på dysmenorré med användning av LNG-IUS visas i verk av J. Barrington et al. (1989) och J. Sivin et al. (1994). En positiv effekt noterades hos de flesta patienter. Goda resultat vid behandling av dysmenorré associerad med adenomyos erhölls av R. Vercellini et al. (1999). Författarna förklarade mekanismen för den positiva effekten av LNG-IUD genom dess direkta effekt på foci av adenomyos: en minskning av nivån av PG och faktorer för fibrinolytisk aktivitet i endometrium, en minskning av graden av vaskularisering, hämning av proliferativa processer och hypotrofi av ektopiskt endometrium.
Olika mediciner används för att behandla PMS. J. Barrington et al. (1997) använde subkutan implantation av östradiol i kombination med en LNG-IUD. Östradiol undertryckte äggstockarnas funktion och stoppade symptomen på PMS, och LNG-IUD förhindrade utvecklingen av endometriehyperplastiska processer.
Enligt våra data (2001) försvann de kliniska manifestationerna av PMS (irritabilitet, nedsatt arbetsförmåga, svaghet, uppblåsthet, svullnad av nedre extremiteter, etc.) hos 21,5 % av kvinnorna senast den 6:e månaden av preventivmedel, hos 36,9 % - senast 12:e månaden efter användning av Mirena. Försvinnandet eller signifikant försvagning av smärtförnimmelser observerades hos 20 % av patienterna med primär dysmenorré den 6:e månaden och hos 35,4 % vid den 12:e månaden av preventivmedel.
Scholten studerade effekten av LNG-spiralen Mirena och den kopparinnehållande spiralen hos 52 kvinnor på manifestationerna av PMS, bekräftat med hjälp av frågeformuläret Virgin Inventory of Premenstrual Symptoms, som gör det möjligt att identifiera genomsnittlig frekvens vanligast i premenstruell period symtom. Det visades att med användningen av LNG-IUD "Mirena" minskade försämringen av det allmänna tillståndet före menstruationen och svårighetsgraden av PMS-symtom avsevärt, och mot bakgrund av den kopparinnehållande spiralen, tvärtom, ökade de. Resultaten av ett betydande antal studier om den preventiva effekten av LNG-IUD "Mirena" indikerar en signifikant minskning av menstruationssmärta, vilket i viss mån är förknippat med en minskning av menstruationsblodförlust. Av intresse är hypotesen av Critchley et al., enligt vilken undertryckandet av proch den resulterande ökningen av den lokala nivån av PG observeras endast i början av användningen av LNG-IUD "Mirena", och sedan, med långvarigt inträde av LNG i livmodern, minskar deras innehåll.
Som ett resultat av studien har T. Backman et al. (2005) drog slutsatsen att användningen av en LNG-IUD inte ökar sannolikheten för att utveckla bröstcancer.
Patienter med hormonberoende bröstcancer får ofta tamoxifen som adjuvant behandling. Tyvärr, som ett resultat av läkemedlets östrogenliknande verkan, kan endometriepolyper, myom, hyperplasi och till och med endometriecancer utvecklas. Gardner et al. (2000) genomförde en randomiserad kontrollstudie på postmenopausala kvinnor som fick minst ett års adjuvansbehandling med tamoxifen och var under regelbunden uppföljning efter behandling för bröstcancer. Vissa kvinnor tog en endometriebiopsi medan de tog tamoxifen, den andra - före och ett år efter införandet av LNG-IUD "Mirena" mot bakgrund av tamoxifen. Författarna drog slutsatsen att Mirena har en skyddande effekt på endometrium som har exponerats för tamoxifen. Men för att använda denna metod som rutinmetod hos patienter med bröstcancer som använder tamoxifen, bör en större randomiserad kontrollstudie genomföras, medan Mirena bör administreras innan behandling med tamoxifen påbörjas.
Det finns också många studier som visar den positiva effekten av levonorgestrel inte bara på hyperplastiska processer i endometriet, utan också på adenokarcinom. Dessutom, enligt forskare, upplever många kvinnor ihållande klinisk remission, och vissa blir till och med gravida (Imai M., 2001; Kaku T., 2001; Sardi J., 1998).
Det är möjligt att använda LNG-IUD som en mikrodoserad hormonell gestagenkomponent i hormonersättningsterapi i samband med östrogener. K. Andersson m.fl. 1992 rapporterades användningen av LNG-IUD först som en gestagenkomponent i hormonersättningsterapi. Hormonersättningsterapi med LNG-IUD "Mirena" bidrar till en betydande minskning av svårighetsgraden av symtom på klimakteriets syndrom och regression av hyperplastiska processer i endometrium och bröstkörtlar. Enligt våra data (2001) hittades en signifikant minskning av vegetovaskulära (92 %) och psykoneurologiska (85 %) störningar hos premenopausala kvinnor med klimakteriets syndrom efter 6 månaders hormonersättningsbehandling med Mirena som gestagenkomponent. Kriterierna för att välja indikationer för användning av LNG-IUD hos premenopausala kvinnor som gestagenkomponent i hormonersättningsterapi är symtom på klimakteriets syndrom, anovulering och oligomenorré. Användningen av LNG-IUS utöver östrogenersättningshormonbehandling hos perimenopausala patienter undertrycker endometrieproliferation, främjar amenorré och undviker ogynnsamma vasomotoriska symtom. Som ett resultat av studien (N.R.E. Hampton, M.C.P. Rees et al., 2005), efter 60 månaders användning av Mirena, hittades ingen endometriehyperplasi hos patienter. Efter 12 månader utvecklades amenorré hos 54,4 % av patienterna, och vid slutet av studien, efter 60 månader, var den 92,7 %.
En analys av litteraturdata indikerar att LNG-spiral inte bara är en effektiv metod för att förebygga oönskad graviditet hos kvinnor i fertil ålder och fertila kvinnor med en ägglossningscykel i premenopausen, utan också en effektiv behandling för ett antal vanliga gynekologiska sjukdomar.
Den mest lämpliga användningen av LNG-IUD hos patienter med hyperplastiska processer i endometrium och bröstkörtlar, med endometrios, livmodermyom, såväl som med dysmenorré, PMS, menorragi, anemi. En av utsikterna för Mirena är dess användning för att skydda endometriet under östrogenhormonersättningsterapi, dess fördel är frånvaron av menstruationsreaktioner och systemiska biverkningar.
Resultaten av alla tidigare studier tyder på att LNG-IUD "Mirena" är en effektiv, kostnadseffektiv behandlingsmetod som minskar menstruationsblodförlust, förbättrar hemoglobin och serumjärn. Införandet av LNG-IUS "Mirena" är inte ett lika allvarligt ingrepp som invasivt kirurgiska metoder högriskbehandlingar som endometrieresektion eller hysterektomi.
LNG-IUS "Mirena" hos kvinnor i högriskgrupper
Enligt WHO (2009) är användningen av LNG-IUD "Mirena" inte kontraindicerad hos kvinnor med en familjehistoria av tromboflebit och lungemboli, åderbråck och ytlig tromboflebit som inte kompliceras av hjärtklaffsjukdom, när man planerar en radikal kirurgisk operation utan långvarig immobilisering och minimalt invasiva procedurer, kontrollerad hypertoni under 160/100 mm Hg. Konst. för närvarande eller i historien. Mirena rekommenderas vanligtvis inte för följande sjukdomar: aktuell episod av venös tromboembolism (VTE), existerande kranskärlssjukdom och antifosfolipidsyndrom.
Användningen av "Mirena" är inte kontraindicerad vid transport av hepatitvirus, utan nedsatt leverfunktion, aktiv hepatit, historia av kolestas hos kvinnor under graviditeten, med mild kompenserad levercirros. Användning av Mirena rekommenderas (WHO 2) för symtomatiska och asymtomatiska sjukdomar av gallblåsan, efter dess kolecystektomi och läkemedelsbehandling, och med benign fokal nodulär hyperplasi av levern. Det har bevisats att effektiviteten av Mirena-systemet inte minskar när man tar enzyminducerande leverläkemedel. LNG-IUS Mirena rekommenderas generellt inte (WHO 3) för allvarlig sjukdom lever (svår dekompenserad cirros, hepatocellulärt adenom och karcinom). Risken är endast teoretisk, på grund av möjliga effekter på metaboliska processer och möjliga effekter på tumörtillväxt.
Fetma är en kronisk sjukdom som kännetecknas av överdriven avlagring av fett i hela kroppen. 1,7 miljarder människor i världen är feta eller överviktiga. År 2025 kommer 40 % av männen och 50 % av kvinnorna i världen att drabbas av fetma. Fetma med ett BMI över 30 klassificeras som kategori 1 WHO (2009) acceptans. LNG-IUD "Mirena", innehållande 52 mg levonorgestrel, hos kvinnor med adekvat kompensation för typ I DM är en långsiktig mycket effektiv och acceptabel preventivmetod, orsakar inte uppkomsten och/eller progressionen av mikroangiopatier, påverkar inte kolhydratmetabolism. Mirena har ingen kliniskt signifikant och statistiskt signifikant effekt på blodlipidspektrum och parametrar i hemostassystemet. Enligt V.N. Prilepskaya, P.R. Abakarova, S.I. Rogovskoy, E.A. Mezhevitinova (2004), fortsatte 96,7 % av kvinnorna med typ I-diabetes mellitus att använda Mirena i mer än 12 månader.
Användning av Mirena rekommenderas inte till kvinnor i alla åldrar med fokala migränliknande symtom (WHO 3). Kvinnor som inte har fokala manifestationer klassificeras som acceptanskategori 2. Kvinnor som rapporterar icke-migränliknande smärta, symtom på epilepsi och depressiva störningar kan använda IMHS utan restriktioner (WHO 1).
Således är hormonell preventivmedel och hormonbehandling med Mirenas intrauterina hormonsystem som innehåller levonorgestrel länkar i samma kedja. Mirena är inte bara en mycket effektiv och reversibel preventivmetod för kvinnor i alla åldersgrupper, utan har också ett antal medicinska egenskaper för många gynekologiska sjukdomar. Liksom alla preventivmedel bör det användas i enlighet med indikationer och kontraindikationer, och som en preventivmetod - individuellt och specifikt för varje patient, med hänsyn till ålder, samtidiga sjukdomar, reproduktionssystemets tillstånd och andra egenskaper hos den kvinnliga kroppen. .
Kontraindikationer för användning av Mirena
Som alla preventivmetoder har Mirena, tillsammans med uppenbara fördelar, ett antal absoluta kontraindikationer för användning. Dessa är:
- graviditet eller misstanke om det;
- bekräftade eller misstänkta maligna neoplasmer i bäckenorganen;
- akut eller exacerbation av kroniska inflammatoriska sjukdomar i könsorganen, inklusive sexuellt överförbara infektioner (STI), i nuvarande eller under de senaste 3 månaderna;
- onormal livmoderblödning från könsorganen av okänd etiologi;
- missbildningar av livmoderhålan (medfödd eller förvärvad);
- akut hepatit.
Instruktioner för introduktionen av "Mirena"
Den installeras endast av en läkare!
Mirena levereras i en steril förpackning. Mirena steriliseras med etylenoxid. Packa inte upp för att undvika att bryta mot steriliteten. Endast för engångsbruk. Använd inte Mirena om innerförpackningen är skadad eller öppen. Använd före angivet datum. Med hjälp av en ledare introduceras Mirena (schema 1) i livmoderhålan inom 7 dagar från menstruationens början eller omedelbart efter en medicinsk avbrytande av graviditeten, med noggrann efterlevnad av de bifogade instruktionerna. Mirena kan ersättas med en ny spiral vilken dag som helst i menstruationscykeln.
| Schema 1 | Förberedelser inför introduktionen
Gör en undersökning för att fastställa livmoderns storlek och läge och för att utesluta akut cervicit, graviditet eller andra gynekologiska kontraindikationer. Visualisera livmoderhalsen med spekulum och rengör noggrant livmoderhalsen och slidan med en lämplig antiseptisk lösning. Ta hjälp av en assistent vid behov. Ta tag i livmoderhalsens överläp med pincett. Räta ut livmoderhalskanalen genom försiktig dragning med pincett. Pincett bör vara i detta läge under hela tiden för Mirena-insättningen för att säkerställa en försiktig dragning av livmoderhalsen mot det införda instrumentet. För försiktigt livmodersonden genom kaviteten till botten av livmodern, bestäm riktningen för livmoderhalskanalen och djupet av livmoderhålan (avstånd från det externa os till livmoderns botten), uteslut septa i livmoderhålan, synechia och submukosalt fibrom. Om livmoderhalskanalen är för smal rekommenderas breddning av kanalen och ett smärtstillande/paracervikalt block kan användas. |
Schema 2
|
Introduktion 1. Öppna den sterila förpackningen (schema 2a). Efter det bör alla manipulationer endast utföras med sterila handskar.
|
Schema 3
|
2. Håll skjutreglaget i det mest avlägsna läget, använd gängorna (schema 3a) för att dra in systemet i styrröret.
|
Schema 4
| 3. Fäst gängorna ordentligt i skåran i den närmaste änden av styrrörets handtag (diagram 4). |
| Schema 5
|
4. Placera indexringen i enlighet med det uppmätta sondavståndet från det externa os till livmoderns fundus, som visas i diagram 5. |
| Schema 6
|
5. Mirena är klar för insättning. Håll reglaget stadigt med pekfingret eller tummen längst bort. För fram guidetråden försiktigt genom livmoderhalskanalen och in i livmodern tills indexringen är cirka 1,5–2 cm från livmoderhalsen för att lämna tillräckligt med utrymme för axlarna att öppna (Figur 6). UPPMÄRKSAMHET! Tvinga inte styrtråden. Vid behov utöka livmoderhalskanalen. |
| Schema 7
|
6. Håll ledaren orörlig, släpp de horisontella hängarna på Mirena (schema 7a), och dra skjutreglaget mot dig till markeringen (schema 7b). Vänta 5-10 sekunder tills de horisontella hängarna öppnas. |
| Schema 8
|
7. Flytta styrtråden försiktigt inåt tills indexringen kommer i kontakt med livmoderhalsen. Mirena bör nu vara i den grundläggande positionen (schema 8). |
| Schema 9
|
8. Lossa systemet helt från röret: för att göra detta, medan du håller ledaren stilla, dra skjutreglaget mot dig tills det tar stopp. Trådar ska släppas automatiskt (schema 9). Innan du tar bort styrröret, se till att gängorna är fria. |
| Schema 10
|
9. Ta bort ledaren från livmodern. Klipp av trådarna så att deras längd är 2 cm från livmoderns yttre os (schema 10). |
VIKTIG INFORMATION!
Om du har några tvivel om att systemet är korrekt installerat, kontrollera Mirenas position, till exempel med hjälp av ultraljud eller, om nödvändigt, ta bort systemet och sätt in en ny, steril. Ta bort systemet om det inte är helt i livmoderhålan. Fjärrsystemet får inte återanvändas.
BORTTAGNING AV MIRENA
Mirena avlägsnas genom att försiktigt dra i trådarna som grips av pincett.
SPECIELLA INSTRUKTIONER
Om graviditet inte önskas, bör systemet tas bort hos kvinnor i fertil ålder under menstruationen, förutsatt att det finns en månatlig menstruationscykel. Annars av minst, bör andra preventivmetoder (som kondom) användas i 7 dagar innan de tas bort.
Om en kvinna har amenorré bör hon börja använda barriärpreventivmedel 7 dagar innan systemet tas bort och fortsätta tills menstruationen återupptas.
Den nya Mirena kan också administreras omedelbart efter att den gamla tagits bort, i vilket fall det inte finns något behov av ytterligare preventivmedel.
LNG-IUS kan administreras när som helst under menstruationscykeln, efter en inducerad abort under första trimestern (direkt efter operation) i frånvaro av infektion. Efter förlossningen rekommenderas att Mirena administreras tidigast 6 veckor senare. Den första kontrollundersökningen görs efter 1 månad, därefter efter 3 månader och därefter 1 gång per år. Enligt ultraljudsdata är följande egenskaper hos Mirena-positionen i livmoderhålan synliga på ekogrammen:
- närvaron av två ömsesidigt vinkelräta formationer i form av bokstaven T;
- preventivmedelsskaftet på longitudinella skanningar visualiseras som fyra parallella tunna hyperechoiska strukturer bildade som ett resultat av ultraljudsreflektion från de yttre och inre ytorna av den hormonhaltiga reservoaren;
- med transversell skanning i området av livmoderfundus visualiseras den horisontella delen av spiralen som en tunn hyperechoisk remsa.
Ris. 22. Intrauterint hormonfrigörande system "Mirena".

Appliceringsperioden för Mirena, enligt rekommendationerna, är 5 år, varefter det rekommenderas att ta bort det och ersätta det med ett nytt. Det hormonella intrauterina levonorgestrel-frisättande systemet "Mirena" skapades i syfte att kombinera preventivmedel och terapeutiska egenskaper hormonella medel med fördelarna med intrauterin.
Bibliografi
LITTERATUR
Grigoryeva V.A., Ailamazyan E.K., Tarasova M.A. Levonorgestrel-frisättande intrauterint system som behandling för hyperpolymenorré hos kvinnor med livmodermyom. - 2004. - V. 6. - Nr 5.
Andersson J., Rybo G. Levonorgestrel-frisättande intrauterin enhet vid behandling av menorragi // Br. J. Obstet. Gynecol. - 1990. - V. 97. - P. 697.
Andersson K., Mattsson L.-A., Rybo G., Stadberg E. Intrauterin frisättning av levonorgestrel - ett nytt sätt att tillföra gestagen i hormonersättningsterapi // Obstet. Gynecol. - 1992. - V. 79. - P. 963–967.
Andersson K., Odlind V., Rybo G. Levonorgestrel-frisättande och kopparfrisättande (Nova-T) spiraler under fem års användning. En randomiserad jämförande studie // Preventivmedel. - 1994. - V. 49. - S. 56–72.
Backman T., Rauramo I. et al. // obstet. Gynecol. - 2005. - V. 106. - N. 4. - P. 813–817.
Barbosa I., Bacos O., Olsson S.-E. et al. Ovarialfunktion vid användning av en levonorgestrel-frisättande spiral // Preventivmedel. - 1990. - V. 42. - P. 51.
Barrington J.W., Bowen-Simpkins P. Levonorgestrel intrauterina systemet vid behandling av menorragi // Br. J. Obstet. Gynecol. - 1997. - V. 104. - P. 614–616.
Coleman M., Cowan L., Farquhar C. // Aust NZ Obstet Gynaecol. - 1997. - N 37 (2). - S. 195–201.
Critchley H., Wang H., Jones R. et al. // Brum. fortplantning. - 1998. - N 13 (50). - S. 1218–1224.
Crosignani P., Vercellini P., Mosconi P. et al. // obstet. Gynecol. - 1997. - N 90. - S. 257–263.
Faundes A., Alvares F., Brache V., Tejada A.S. Levonorgestrel-spiralens roll i förebyggande och behandling av järnbristanemi under fertilitetsreglering // Int. J. Gynecol. obstet. - 1988. - V. 26. - S. 429–433.
Fedele L. och Berlanda N. Emerging drugs for endometriosis // Expert Opin Emerg Drugs. - 2004. - N 9. - P. 167–177.
Gardner F.J.E., Konje J.C., Abrams K.R. et al. Endometrieskydd från tamoxifen-stimulerade förändringar av ett levonorgestrel-frisättande intrauterint system: en randomiserad kontrollerad studie // Lancet. - 2000. - N 356. - P. 1711–1717.
Hampton N.R.E., Rees M.C.P. et al. // Brum. fortplantning. - 2005. - V. 20. - N. 9. - P. 2653–2660.
Heikkila M., Luukkainen T. // Preventivmedel. - 1982. - N 25. - S. 279–292.
Nilsson C.G., Lahteenmaki P.L.A., Luukkainen T. Ovarian function in amenorrheic and menstruating users of a levonorgestrel-releasing intra-uterine device // Fertil. Steril. - 1984. - V. 41. - S. 52–55.
Ortiz M.E., Croxato H.B. Verkningssätt för spiral // Preventivmedel. - 1987. - V. 36. - S. 37–53.
Pekonen F., Nyman R., Lahteenmaki P. et al. // J. Clin. Endokrinol. Jag-fliken. - 1992. - N 75. - P. 660–664.
Petta C.A. et al. // Brum. fortplantning. - 2005. - V. 5. - N 3. - P. 1–6.
Pekonen F., Nyman T., Lahteenmaki P. et al. Intrauterint gestagen inducerar kontinuerlig produktion av insulinliknande tillväxtfaktorbindande protein-1 i human endometrium // J. Clin. Endokrinol. Metab. - 1992. - V. 75. - P. 660–664.
Perino A. et al. Behandling av endometriehyperplasi med levonorgestrelfrisättande intrauterin enhet // Acta Eur. fertil. - 1987. - V. 18. - S. 137–140.
Sturridge F., Guillebaund J. // Brit. J. Obstet. Gynaecol. - 1997. - N 104 (3). - S. 285–289.
Singer A., Ilomi A. Framgångsrik behandling av fbroider med hjälp av en intrauterin progesteronanordning // World Congress of Gynecology and Obstetrics (FIGO), 14:e: Sammanfattning. - Montreal, Kanada. - 1994.
Toivonen J., Lukkainen T., Allonen H. Skyddande effekt av intrauterin frisättning av levonorgestrel vid bäckeninfektion. Tre års jämförande erfarenhet av levonorgestrel- och kopparfrisättande I ntrauterina enheter // Obstet. Cynecol. - 1991. - V. 77. - S. 261–264.
Varma R. et al. // European Journal of Obstetrics & Gynecology and Reproductive Biology. - 2006. - N. 125. - S. 9–28.
Vercellini P., Frontino G., De Giorgi O., Aimi G., Zaina B., Crosignani P.G. Jämförelse av en levonorgestrel-frisättande intrauterin enhet mot förväntad behandling efter konservativ kirurgi för symptomatisk endometrios: en pilotstudie // Fertil. Steril. - 2003. - N 80. - P. 305–309.
Modern medicin erbjuder en kvinna att använda en mängd olika metoder för att förhindra oönskad graviditet. Bland de tillgängliga alternativen är det värt att lyfta fram Mirena intrauterina hormonspiral, som inte bara kan användas som preventivmedel utan också som en del av terapi för vissa gynekologiska sjukdomar.
Mirena intrauterin enhet är en T-formad ram från vilken en viss mängd kommer in i kvinnans blod varje dag. hormonet levonorgestrel. Det är detta hormon som är huvudkomponenten i alla nya generationens preventivmedel. Det övervägda sättet för intrauterin preventivmedel har en lokal effekt, installeras i 5 år och ersätts sedan med en ny (om nödvändigt och önskat av kvinnan).
Hur fungerar Mirena och hur fungerar det?
Den allmänna principen för "arbete" för Mirena intrauterina enhet är densamma som för hormonella implantat och preventivmedelsinjektioner - de är utformade för att blockera (frisättningen av ett ägg från äggstocken) och fördröja utvecklingen av livmoderslemhinnan, vilket automatiskt gör implantation av fosterägget nästan omöjligt.
Det övervägda preventivmedlet anses vara ganska effektivt, med lång period handlingar. Enligt statistiken blev endast 2 av 1 000 kvinnor som hade en Mirena intrauterin enhet installerad gravida under det första året av dess användning.

Trots så stor effektivitet och förmågan att använda Mirena under lång tid, förmågan att bli gravid hos en kvinna återställs omedelbart efter avlägsnandet av den intrauterina enheten. Det är ytterst sällsynt att befruktningsförmågan återställs 3-6 månader efter att det aktuella preventivmedlet tagits bort.
Notera:Mirena intrauterina enhet, liksom alla andra hormonella preventivmedel, kan inte skydda en kvinna från.
Möjliga biverkningar
Som regel uppträder biverkningar under de första 1-3 månaderna efter installationen av det aktuella preventivmedlet, men de försvinner snabbt och kräver ingen specifik behandling. En kvinna efter att ha installerat Mirena intrauterin enhet kan notera följande biverkningar:
- regelbunden
- en betydande ökning av bröstkörtlarnas känslighet;
- inte förknippat med att äta;
- den korta varaktigheten av menstruationscykeln, i vissa fall kan månatlig blödning sluta helt;
- periodisk
- kränkningar av den psyko-emotionella bakgrunden - till exempel en kraftig förändring i humör;
- viktökning;
Alla dessa biverkningar försvinner av sig själva, och när det gäller menstruationscykelns varaktighet kommer den att återställas efter avlägsnande av Mirena intrauterina enhet.
Eftersom läkemedlet i fråga är ett preventivmedel, kan dess medicinska egenskaper också tillskrivas biverkningar, men de kommer att vara extremt fördelaktiga för hälsan. Till exempel är Mirena-spiralen erkänd av läkare som en utmärkt profylaktisk inflammatoriska sjukdomar i det lilla bäckenet, järnbristanemi,. Dessutom underlättar denna intrauterina enhet avsevärt tillståndet för en kvinna med smärtsam menstruation och minskar storleken på myomatösa noder.
Kontraindikationer för Mirena-placering
- medfödda och / eller förvärvade anomalier i livmoderns struktur;
- neoplasmer i livmodern eller malign natur;
- överkänslighet eller individuell intolerans mot hormonet eller materialet som Mirenaspiralen är gjord av;
- redan existerande graviditet eller misstanke om det;
- sjukdomar i bäckenorganen av inflammatorisk natur;
- genomfördes över tre senaste månaderna septisk abort;
- progressiv infektion av det genitourinära systemet;
- historia av nedre extremiteter;
- bröstcancer och dess behandlingshistoria;
- utvecklas efter förlossningen;
- inflammation i livmoderhalskanalen i livmoderhalsen (cervicit);
- akut leversjukdom;
- godartade och/eller maligna tumörer.
Insättning och avlägsnande av Mirena intrauterin enhet
Endast en gynekolog kan avgöra lämpligheten av att använda preventivmedlet i fråga för en viss kvinna. Och bara en läkare bör också sätta in / installera Mirena-spiralen, dessutom finns det några villkor för en sådan manipulation:

Notera:om en kvinna, direkt under installationen av det aktuella preventivmedlet, klagar över mycket svår smärta, eller blödning har börjat, bör gynekologen utföra ett ultraljud och en fysisk undersökning för att utesluta livmoderperforation (mekanisk skada).
Processen att ta bort Mirena intrauterina enhet
Om en kvinnas menstruationscykel är regelbunden, kan Mirena tas bort varje dag av menstruationen efter dess utgångsdatum. Om en kvinna behöver ytterligare preventivmedel kan läkaren installera en ny spiral samma dag.
Om spiralen inte tas bort under menstruationen, bör kvinnan använda en vecka före denna manipulation ytterligare medel preventivmedel. Samma regel gäller om patienten får diagnosen amenorré.
Efter att ha tagit bort den intrauterina enheten måste läkaren se till att spiralen är intakt. Ofta, under proceduren i fråga, glider hormonelastomerkärnan på de horisontella "axlarna" på den T-formade kroppen. När helixens integritet väl har bekräftats krävs inga ytterligare undersökningar och ingrepp.
Notera:installationen av en ny spiral är möjlig omedelbart efter att den gamla har tagits bort, eftersom den fullständiga säkerheten med att använda två eller flera intrauterina system i rad har bevisats. Inga förändringar i kvinnors hälsa noteras .
Mirena intrauterin enhet under graviditet och amning
 Ingen hormonella medel, inklusive den som övervägs, kan inte användas under graviditet. Om graviditet inträffar under användningen av Mirena, måste den tas bort, eftersom risken för spontan abort eller för tidig födsel ökar avsevärt för en kvinna.
Ingen hormonella medel, inklusive den som övervägs, kan inte användas under graviditet. Om graviditet inträffar under användningen av Mirena, måste den tas bort, eftersom risken för spontan abort eller för tidig födsel ökar avsevärt för en kvinna.
Det är nödvändigt att ta bort det aktuella preventivmedlet under graviditeten med yttersta försiktighet, men om detta inte är möjligt kommer läkaren att ta upp frågan om artificiell avbrytning av graviditeten. En kvinna kan vägra abort, men i det här fallet måste hon informeras om riskerna och eventuella konsekvenser av för tidig födsel för barnet. Patienten själv måste noggrant övervaka sitt eget välbefinnande och, om kolikliknande smärtor i buken, feber, omedelbart söka kvalificerad medicinsk hjälp.
När det gäller användningen av Mirena av en kvinna som ammar, är läkarna eniga i sin åsikt - om spiralen installeras 6 veckor efter förlossningen, kommer det inte att påverka barnets tillväxt och utveckling. Hormonet som kommer in i blodet hos en ammande mamma påverkar inte kvaliteten och kvantiteten av bröstmjölken.
Möjliga komplikationer vid användning av Mirena
I allmänhet leder användningen av det aktuella intrauterina preventivmedlet sällan till komplikationer, och om några ovanliga symtom uppträder bör kvinnan omedelbart söka kvalificerad medicinsk hjälp. Det kan dock uppstå problem.
Utdrivning - framfall av den intrauterina enheten
Den intrauterina enheten kan delvis eller helt falla ut ur livmoderhålan, med den högsta risken liknande fenomen Tillgänglig från oskyldiga kvinnor under de första månaderna efter installationen av verktyget. Det är ytterst sällsynt att avvisning av systemet är möjligt vid ett senare ansökningsdatum.
Notera:du kan märka förlusten av Mirena-spiralen genom att noggrant undersöka bindor och tamponger under menstruationen. Om framfall märks, måste du börja använda kondom under samlag och söka hjälp från en gynekolog.
Mekanisk skada på livmoderns väggar - perforering
Det är extremt sällsynt att skador på livmoderväggen kan uppstå när en intrauterin enhet sätts in, men detta faktum upptäcks av läkaren omedelbart och upptäcks omedelbart. Om perforeringen inte märktes av gynekologen, kan spiralen komma in i andra delar av bäckenet och skada inre organ- operation krävs.
infektioner
Användningen av intrauterin preventivmedelåtföljs av viss risk för bäckeninfektioner, men risken för deras utveckling är avsevärt minskad efter 20 dagar efter administrering Mirena i livmoderhålan. Infektionen kan utlösas av patogena bakterier som kommer in i livmoderhålan precis under installationen av spiralen. Om infektion upptäcks efter 20 dagar efter installationen av Mirena, uppstod troligen infektionen under samlag med en sjuk partner.
Mirena intrauterin enhet anses vara en effektiv metod för att förhindra oönskad graviditet. Och dess positiva egenskaper och den minimala möjligheten att utveckla komplikationer gör detta botemedel också extremt populärt bland kunder på gynekologiska kliniker.
Tsygankova Yana Alexandrovna, medicinsk observatör, terapeut av högsta kvalifikationskategorin
Liknande artiklar
-
När en man är emot ett barn, hur blir man gravid utan hans vetskap?
Ibland kan man bli gravid av oaktsamhet. För att förhindra att detta inträffar är det viktigt att veta hur du kan bli gravid med ett barn av misstag och vilka medel du kan använda för att undvika oönskad graviditet. Även i den här artikeln kan du hitta information om ...
-
Vilka stenar och amuletter är lämpliga för Oxen enligt horoskopet och födelsedatumet Elefanttalisman för Oxen
April-maj Oxen (21 april - 20 maj) är mätt, inte kinkig och kolossalt produktiv! Deras avundsvärda envishet kan få andra att ta tag i, men de vet exakt vad de gör och varför de behöver det. Bland de positiva...
-
Restriktioner för åtkomst till data i roller 1c
Alla användarrättighetsinställningar som vi kommer att göra inom ramen för denna artikel finns i avsnitt 1C 8.3 "Administration" - "Användar- och rättighetersinställningar". Denna algoritm är liknande i de flesta konfigurationer på ...
-
1c startar en tunn klient istället för en tjock
Plattformar: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Konfigurationer: Alla konfigurationer2012-11-16 21362 De lanseras genom att specificera speciella ...
-
Bevis på kända sätt att stjäla el Hur man tar reda på vem som stjäl el
Höjningen av energitaxor är ett av de slående dragen i den fördjupade ekonomiska krisen. I detta sammanhang är stöld av el och de problem som är förknippade med dess upptäckt av största vikt. Sätt att upptäcka stöld ...
-
Funktioner för montering av uttag och strömbrytare på olika ytor
Hälsningar till alla läsare av vår blogg Idag, kära läsare, vill jag lyfta fram ämnet om hur man installerar uttag. Denna procedur efterfrågas mycket ofta när man byter ut ett gammalt uttag med ett nytt i händelse av ett haveri, när ...