Хормонална вътрематочна освобождаваща система „Мирена. Хормонална спирала - показания. Хормонални спирали за ендометриоза
За жени, които не планират бременност през следващите няколко години и също имат заболявания, свързани с хормонален дисбаланс, гинекологът може да посъветва вътрематочната система Mirena (съкратено IUD).
Това е спирала, която има контейнер с хормона левоноргестрел. Освобождава се ежедневно в малка доза, достатъчна за контрацепция и терапевтичен ефект.
- удебеляване на цервикалната слуз;
- промени в състоянието на ендометриума;
- секрецията на лутеинизиращ хормон (LH) се потиска в средата на цикъла.
- 1 Жлезиста хиперплазия на ендометриума.
- 2 и нередовна менструация.
- 3 За профилактика на ендометриална хиперплазия при жени, получаващи естрогенна заместителна терапия.
- 1 и шийката на матката.
- 3 Септичен аборт през последните 3 месеца.
- 4 Цервикална дисплазия, злокачествени процеси.
- 5 Рак на гърдата и други тумори, зависещи от прогестогени за растеж.
- 6 Неустановена причина за кървене от матката.
- 7 причинени от фиброма или вродени аномалии.
- 8 Тумори на черния дроб или остър хепатит.
- 9 Бременност.
- 10 Възраст над 65 години.
- 1 Висока ефикасност, нисък риск от бременност.
- 2 Влизането в кръвта на изключително малки дози от хормона, така че броят на страничните ефекти е минимален.
- 3 Няма ефект от първичното преминаване през черния дроб.
- 4 Намаляване на количеството загубена кръв по време на менструация.
- 5 Изчезването на междуменструалното кървене.
- 6 Терапевтичен ефект при малки фиброиди, ендометриоза, ендометриална хиперплазия.
- 7 Възможност за използване като част от .
- 8 Много малък шанс за бременност.
- раздразнителност;
- подпухналост;
- Слабости;
- подуване на корема.
- 1 След 1 месец е необходим преглед за проверка на наличието на конци и правилната позиция на контрацептива.
- 2 Повторно - след 3 и 6 месеца.
- 3 Допълнителни проверки се извършват поне веднъж годишно.
- 1 Остър инфекциозен и възпалителен процес ().
- 2 пролапс на ВМС.
- 3 Увреждане на матката по време на поставяне.
Покажи всички
1. Какво представлява Mirena Navy?
Производител на спиралата е немската компания Bayer Schering Pharma. средна ценав аптеките от 13 до 14 хиляди. Тази цена е оправдана от механизма на действие и висока ефективностсъоръжения.
Елиминира необходимостта от използване орални контрацептиви, а терапевтичният ефект помага на жените да подобрят качеството на живот.

Активното вещество на вътрематочното устройство Мирена е левоноргестрел, хормон, който принадлежи към групата на гестагените. Той е затворен в специален резервоар с размер само 2,8 мм, монтиран на спиралния прът.
Горната част на контейнера е покрита с мембрана. Това позволява на хормона да напусне резервоара с постоянна скорост от 20 mcg/ден. Това е по-малко от мини-хапчета или Norplant, които се инсталират подкожно.
2. Механизъм на действие
Действието започва веднага след въвеждането на вътрематочното устройство. В кръвта хормонът може да се определи след 15 минути.
Продължителността на употреба на тази спирала е 5 години, но някои изследователи твърдят, че може да се остави на място в продължение на 7 години без риск за здравето.
Ефективността на спиралата е много висока. Според клинични проучвания, непланираната бременност възниква само в 0,1% от случаите, когато Mirena се използва през годината. Този показател е по-добър, отколкото при женската стерилизация.
Липсата на бременност се постига по няколко начина:
Сперматозоидите не могат да навлязат в маточната кухина, структурата на ендометриума престава да отговаря на условията за имплантиране, а потискането на секрецията на LH води до нарушено узряване на яйцеклетката.
Проучванията показват, че една година след инсталирането на Мирена, 85% от месечните цикли протичат без овулация.
Това обаче не засяга функцията на яйчниците, ако спиралата се използва в продължение на 5 години. Промените в яйчниците, които са придружени от нарушение на узряването на фоликулите, се появяват след 7 години непрекъсната употреба на Мирена.
3. Показания за употреба
"Мирена" съчетава контрацептивно и терапевтично действие.Поради това се препоръчва на жени в репродуктивна възраст, особено в следните ситуации:
Фиброидите, ендометриозата не са включени в списъка с показания, но при съпътстваща хиперплазия използването на спиралата Мирена е полезно, тъй като ще намали тежестта на кървенето.
4. На кого е противопоказана инсталацията?
Съгласно инструкциите инсталирането на спирала Мирена е противопоказано при следните условия:
Използвайте спиралата с повишено внимание при жени с диабет, заболявания на сърцето и кръвоносните съдове, мигрена и чести главоболия, артериална хипертония.
Кърменето не е противопоказание за Мирена.
5. Предимства на този контрацептивен метод
Въпреки високата цена на хормоналната система, този метод на контрацепция е събрал много предимства:
След въвеждането на спиралата няма нужда да контролирате дневния прием на лекарството, няма нужда да помните за контрацепцията по време на полов акт.
6. Недостатъци и нежелани реакции
В някои случаи инхибирането на хипоталамуса води до пълно отсъствиеменструално кървене.
Това може да се счита за предимство, ако преди инсталирането на спиралата жената е страдала от маточно кървене, което е довело до тежка анемия.
Рядко има промяна в продължителността на менструалния цикъл: менструацията завършва по-късно, появява се междуменструално зацапване.
Ацикличен кървави въпросисе считат за нормални през първите 3 месеца след поставянето на спиралата.
Обикновено тези симптоми са краткотрайни, изчезват сами и не изискват специално лечение.
Ако те не изчезнат през това време и секрецията стане обилна, трябва да потърсите съвет от гинеколог.
Жената може също да изпита главоболие (включително мигренозно главоболие при предразположени индивиди), промени в настроението, гадене, набъбване и чувствителност на гърдите, акне, екзема и възрастови петна, кисти на яйчниците и хипертония.
Хиперпластичният ендометриум изтънява под действието му. Когато се използва като част от заместителна терапия, помага за премахване на отрицателните ефекти на естрогените върху матката.
При жени, които използват Мирена, неприятните симптоми изчезват под формата на:
Хормоналната спирала при жени в пременопауза може да се използва като добър начин за намаляване на риска от прогресиране на ендометриална хиперплазия и ендометриоза.
8. Правила за монтаж
Мирена има по-голям диаметър от медните спирали поради наличието на резервоар с левоноргестерл. Следователно процесът на инсталиране е малко по-различен.
Процедурата се извършва под местна анестезия, за да се намали болката по време на принудителното разширяване на цервикалния канал.
Преди да инсталирате спиралата Мирена, е необходим минимален преглед: общ тест за кръв и урина, вагинално намазка, контрол кръвно налягане, Ултразвук на тазовите органи.
Контрацептив за редовен цикълпо-добре е да поставите през първите седем дни (не забравяйте, менструация). Това минимизира риска от увреждане на шийката на матката.
Процедурата обаче е приемлива във всеки ден, ако е 100% известно, че няма бременност. Това важи например за жени с нередовен цикъл.
В този случай лекарят може да предпише лекарства за подготовка на шийката на матката и намаляване на болката и дискомфорта.
След аборт през 1-ви триместър, при липса на инфекция, спиралата може да бъде инсталирана незабавно. Тези, които решат да го поставят след раждането, трябва да изчакат 6 седмици.
9. Посещение на лекар
За да избегнете изпадане от спиралата, развитието на инфекциозни усложнения, трябва да следвате препоръките и да бъдете наблюдавани от лекар:
Ако лекарят не вижда нишките, които трябва да висят от цервикалния канал, той препоръчва извършването на ултразвук.
Необходимо е спешно да се консултирате с лекар в случай на продължително повишаване на температурата на фона на болка в долната част на корема, появата на патологично (мукопурулентно) изхвърляне, забавяне на менструацията.
Усложненията на процедурата са:
10. Възстановяване на плодовитостта
След отстраняване на спиралата са необходими 1-3 месеца за възстановяване на функцията на ендометриума.
Менструалният цикъл става нормален, обикновено след 30 дни. Може да отнеме до 12 месеца, за да се възстанови напълно плодовитостта.
Според Prilepskaya V.N. бременност през първата година се наблюдава при 79-96% от жените.
За цитиране:Прилепская В.Н., Тагиева А.В. Хормонална вътрематочна освобождаваща система "Мирена" // BC. 2006. № 1. С. 13
Вътрематочната контрацепция (ВМС) е един от най-ефективните и приемливи обратими методи за предпазване от нежелана бременност. Следващата стъпка в развитието на IUD е създаването на IUD, освобождаващи хормони.
През 1976 г. в САЩ е разработено първото хормонално вътрематочно устройство Progestasert с Т-образна форма, направено от полимер на етилен винилацетат, съдържащ титанов диоксид. Вертикалната част на контрацептива съдържа резервоар, съдържащ 38 mg прогестерон с бариев хлорид, напръскан в силикон. Скоростта на освобождаване на прогестерон е 65 mcg на ден. Основният недостатък на "Progestasert" - кратка продължителностконтрацептиви и терапевтично действие(12-18 месеца) поради малко количество хормон в резервоара. Поради тази причина, а също и защото повишен рискразвитие извънматочна бременност, "Progestasert" не се използва широко. Според много експерти най-ефективна и обещаваща е вътрематочната система Мирена, освобождаваща левоноргестрел, разработена през 1975 г. от Leiras Pharmaceuticals (филиал на Schering AG) във Финландия. В момента той се използва широко в повече от 100 страни по света.
Описание на метода
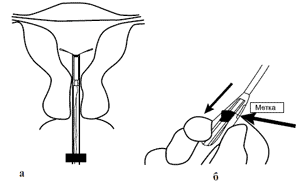
Мирена е пластмасово Т-образно вътрематочно устройство, с 2,8 mm резервоар, съдържащ 52 mg левоноргестрел, който е разположен около вертикална ръкавна пръчка с дължина 19 mm (фиг. 1). Резервоарът е покрит с полидиметилсилоксанова мембрана, която регулира и поддържа скоростта на освобождаване на левоноргестрел до 20 μg на ден. Общата дължина на спиралата е 32 мм.
Левоноргестрел (LNG), освободен от резервоара на Мирена, навлиза в маточната кухина, откъдето мигрира през мрежата от капиляри в базалния слой на ендометриума в системното кръвообращение и целевите органи, но дозата му е толкова малка, че вероятността от системните нежелани реакции са минимални. Препоръчителният срок на употреба е 5 години, след което Мирена трябва да се отстрани и да се замени с нова.
Противопоказания
да използвате Мирена
Както всеки метод на контрацепция, Мирена, наред с очевидните предимства, има редица абсолютни противопоказания за употребата му.
Това са:
бременност или подозрение за нея;
потвърдено или подозирано злокачествени новообразуваниятазови органи;
остра или обостряне на хронична възпалителни заболяванияполови органи, включително полово предавани инфекции (ППИ) в момента или през последните три месеца;
ненормален кървене от маткатаот гениталния тракт с неизвестна етиология;
деформации на маточната кухина (вродени или придобити);
остър хепатит;
хеморагични прояви, тромбофлебит или тромбоемболични нарушения, включително положителен тест за лупус антикоагулант.
контрацептивен механизъм
Действията на Мирена
Високият контрацептивен ефект на Мирена се постига чрез няколко механизма:
влияние върху цервикалната слуз;
специфично влияниевърху ендометриума;
влияние върху хипоталамо-хипофизната система: инхибиране на секрецията на LH в средата на менструалния цикъл.
Ролята на промените в цервикалната слуз в контрацептивния ефект на LNG-IUD все още се обсъжда. При жени, които са използвали Мирена повече от 7 години, запазването на фертилна цервикална слуз е установено в 69% от овулаторните цикли. Смята се, че ефектът на левоноргестрел върху цервикалната слуз не е основният контрацептивен механизъм на LNG-IUD, въпреки че намаляването на неговото количество и промените в структурата могат да възпрепятстват преминаването на сперматозоидите в маточната кухина.
Мирена има многостранен ефект. Основният от тях е потискането на растежа на ендометриума. В същото време в него се наблюдава атрофия, стромата става едематозна и претърпява децидуална трансформация, лигавицата изтънява, а епителът става еднослоен. На фона на висока концентрация на левоноргестрел в ендометриума се наблюдава инхибиране на пролиферативните процеси, намаляване на неговата чувствителност към естрадиол, което е антиестрогенното и антимитотичното действие на Мирена. Смята се, че последните се осъществяват чрез директния ефект на високи концентрации левоноргестрел върху естрогенните рецептори, разположени в ендометриума. Един от факторите, медииращи митотичния ефект на естрогените върху ендометриума, е инсулиноподобният растежен фактор. Доказано е, че при използване на прогестерон атрофичните процеси на ендометриума са открити в 69% от случаите, а секреторните промени са наблюдавани при 31% от жените. Левоноргестрел не претърпява толкова бърза трансформация в ендометриума като прогестерон, следователно има по-изразен локален ефект. Така че C.S. Nilsson и др. (1984) показват, че вътрематочното освобождаване на левоноргестрел води до ендометриална атрофия, независимо от наличието или отсъствието на овулация. Повечето изследователи смятат описаните промени в ендометриума за най-важния механизъм за контрацептивното и терапевтичното действие на това лекарство.
При използване на Mirena промените в хипоталамо-хипофизната система са незначителни: леко инхибиране на секрецията на LH в средата на менструалния цикъл и нарушаване на процесите на овулация и регресия жълто тяло. Ефектът на левоноргестрел върху функцията на яйчниците зависи от плазмените нива на хормона, които варират при различните пациенти. Описвайки функцията на яйчниците на фона на употребата на LNG-IUD, някои автори посочват, че след първата година от употребата на Mirena 85% от менструалните цикли остават овулаторни. Но според други данни при 55% от жените през първата година на контрацепция менструалните цикли са били ановулаторни.
От всичко казано по-горе следва, че освобождаването на левоноргестрел в маточната кухина води до неизразени промени във функцията на яйчниците, а аменореята, която възниква по време на употребата на Мирена, се дължи главно на локалния ефект на левоноргестрел върху ендометриума, а не на инхибиране на функцията на хипоталамо-хипофизната система и яйчниците.
По този начин обхватът на механизма на контрацептивното действие на Мирена е доста широк и се осъществява по различни начини: поради морфологични и биохимични промени в ендометриума, промени във физикохимичните свойства на цервикалната слуз, неизразени промени в хипоталамо-хипофизната система и функция на яйчниците.
Предимства на метода:
надежден контрацептивен ефект, който е сравним с хирургическата стерилизация;
ниски дози гестагени в кръвния поток;
липса на ефект от първичното преминаване през стомашно-чревния тракт и черния дроб;
висока сигурност;
обратимост на контрацептивното действие (бременност може да настъпи още в първия цикъл след премахването на Mirena; при 79-96% от жените бременността настъпва в рамките на 1 година след отстраняването на системата, което съответства на нивото на плодовитост в популацията );
липса на връзка с полов акт и необходимост от ежедневен самоконтрол на употребата;
спомага за намаляване на обема и продължителността на менструалната кръвозагуба (при 82-96% от пациентите);
лечебен ефектупотреба при идиопатична менорагия, дисфункционално маточно кървене, малки маточни фиброиди, аденомиоза, ендометриална хиперплазия, дисменорея, предменструален синдром.
Възможността за използване като прогестогенен компонент на хормонална заместителна терапия.
ниска честота на възпалителни процеси и извънматочна бременност;
недостатъци:
менструални нередности под формата на ациклично оскъдно зацапване и нередовен менструален цикъл през първите 1-3 месеца след въвеждането на Мирена;
възможността за развитие на аменорея, причината за която е локалният ефект на левоноргестрел върху ендометриума, а не инхибирането на функцията на системата хипоталамус-хипофиза-яйчници. Въпреки това, за жените с обилна менструацияи желязодефицитна анемия, развитието на това състояние може да бъде предимство.
Възможни странични ефекти
реакции и усложнения
Най-вероятните усложнения са менструални нередности и ациклично оскъдно зацапване, както и гадене, главоболие, подуване на гърдите, акне, които изчезват без допълнително лечение и не се считат за индикация за премахване на контрацептива.
Най-честата нежелана реакция на Мирена през първите три месеца е ациклично оскъдно зацапване и нередовна менструация. При сравняване на естеството на менструалния цикъл при жени с LNG-IUS и Nova-T беше установено, че през първите два месеца продължителността на менструалното кървене и ацикличното оскъдно кървене е значително по-висока с Мирена, но до третия и четвъртия месец тези разлики изчезнаха и след пет месеца броят на дните на менструално и ациклично кървене в групата на Mirena намаля драстично в сравнение с групата на Nova-T. Според F. Sturridge et al. (1997), при повече от 10% от жените, пет месеца след въвеждането на Mirena, настъпва аменорея поради атрофия на ендометриума поради локално излагане на левоноргестрел, но не и дисфункция на яйчниците. Трябва да се отбележи, че много автори считат за неприемливо използването на термина "аменорея" за означаване на липсата на менструация на фона на използването на LNG-IUD, с оглед на факта, че аменореята в този случай е симптом, а не заболяване и може да се разглежда като терапевтичен ефекттози метод на контрацепция. C.S. Nilsson и др. (1984) разкриха значително намаляване на обема на менструалната кръвозагуба по време на употребата на Мирена в сравнение с естеството на менструацията преди въвеждането на ВМС или в сравнение с менструацията на фона на медсъдържащи средства. Според резултатите от ретроспективно проучване обемът на менструалната кръвозагуба намалява с 62-75% през първите три месеца при всички жени (при пациенти с менорагия - с 86%) и с 96% след една година LNG-IUD използване. Механизмът на намаляване на обема на менструалната кръв на фона на LNG-IUS се обяснява с намаляване на степента на увреждане и васкуларизация на ендометриума, намаляване на нивото на простагландини и фактори на фибринолитичната активност, инхибиране на пролиферативните процеси в ендометриум и последващо развитие на неговата атрофия.
Понякога пациентите изпитват симптоми на депресия през първите месеци след въвеждането на Мирена, което експертите обясняват с ниска концентрация на естрадиол в кръвната плазма.
Главоболие, свързано с употребата на LNG-IUD, се наблюдава при 5-10% от жените. По правило изчезва след 2-3 месеца и не изисква специално лечение. Понякога има подуване на млечните жлези, главно при пациенти с висока концентрация на естрадиол в кръвната плазма или при наличие на неовулиран фоликул. На фона на употребата на Мирена могат да се появят функционални кисти на яйчниците, но те обикновено регресират без лечение и не са индикация за отстраняване на ВМС.
Честотата на възпалителни заболявания на тазовите органи при използване на LNG-IUS е ниска. Общият резултат е 0,5 в сравнение с 2,0 с TCu200Ag, което кара авторите да заключат, че LNG-IUD има защитен ефект срещу възпалителни заболявания на гениталните органи. Ето защо, за да се предотврати това усложнение, е необходимо предварително изследване за полово предавани инфекции, особено при жени под 25 години и такива, които наскоро са сменили партньора си.
Тежестта на страничните ефекти отслабва с увеличаване на продължителността на употреба на LNG-IUD.
Според Прилепская В.Н. et al. (2000) най-честите нежелани реакции при Mirena са: ациклично междуменструално кървене (50,8%), набъбване на гърдите (15,4%) и акне (15,4%), които се появяват през първите 2-3 месеца от контрацепцията и впоследствие изчезват без предписване на каквито и да било терапия, а при 38,5% от жените до края на първата година на наблюдение настъпва аменорея.
Как да използвате Мирена
Техниката за въвеждане на Mirena е малко по-различна от тази за конвенционалните спирали, поради големия диаметър на устройството поради наличието на резервоар с хормонално лекарство. Следователно, понякога въвеждането изисква разширяване на цервикалния канал и локална анестезия. Мирена може да се прилага по всяко време на менструалния цикъл (при условие, че е изключена бременност) след изкуствен аборт, извършен през първия триместър (непосредствено след операцията) при липса на инфекция.След раждането Мирена се препоръчва да се прилага не по-рано от 6 седмици по-късно. Преди въвеждането на Мирена е необходимо да се проведе общ клиничен преглед на пациента (общ преглед, измерване на кръвното налягане), вагинален преглед, ултразвук на тазовите органи, разширена колпоскопия и бактериоскопия на вагинално течение.
Наблюдение на пациенти, използващи Мирена:
1 месец след въвеждането на Мирена е необходимо да се проведе първият контролен преглед, за да се провери наличието на нишки и да се уверите, че спиралата е инсталирана правилно;
повторните прегледи трябва да се извършват след 3 месеца, след това най-малко 1 път на 6 месеца и след това годишно;
пациентът трябва да бъде научен да извършва самоизследване след всяка менструация - палпация, за да провери позицията на нишките на ВМС, за да не пропусне "изгонването" на Мирена. Ако не се открият, трябва да се направи трансвагинален ултразвуков преглед.
трябва да се обясни на пациента, че с повишаване на температурата, появата на болка в долната част на корема, патологично изпускане от гениталния тракт, промяна в естеството или забавяне на менструацията, трябва да се консултирате с лекар възможно най-скоро.
при липса на менструално кървене в рамките на 6 седмици след последната менструация, изключете възможността за бременност (необходимо е да се определи b hCG в кръвта и урината) и ехографиятазовите органи, за да се изключи експулсията на Мирена.
Ефективност
Следователно Мирена е един от най-популярните и високоефективни методи за контрацепция (индекс на Pearl 0–0,3). По този начин резултатите от три международни и едно национално проучване, в което участваха 7323 жени от 17 страни по света, показаха, че Мирена има дългосрочен контрацептивен ефект: процентът на бременност е 0,2 на 100 жени / години с 0,9 за Nova-T и 0,4 за Cu T380. В петгодишно проучване във Финландия индексът на Pearl е 0,1 за Mirena и 1,6 за Nova T IUD. Според нашите данни, при използване на този метод на контрацепция в продължение на една година, нито една от 65 жени не е забременяла. Като цяло експертите смятат, че ефективността на Мирена е сравнима с хирургическата стерилизация, но за разлика от нея е напълно обратим метод за контрацепция.
Възстановяване на плодовитостта
след анулиране
Въз основа на редица многобройни проучвания може да се заключи, че след премахването на Мирена плодовитостта на жената се възстановява доста бързо: в рамките на една година честотата на планираните бременности достига 79,1–96,4%. Състоянието на ендометриума се възстановява след 1-3 месеца, след отстраняването на LNG-IUD, менструалният цикъл се нормализира в рамките на 30 дни, плодовитостта - средно след 12 месеца.
Влияние върху метаболитните процеси (система за хемостаза, липиден спектър на кръвта и въглехидратен метаболизъм)
Според широкомащабни проучвания с контролни периоди от пет години, Мирена не оказва неблагоприятно влияние върху параметрите на системата за кръвосъсирване. Употребата на Мирена не води до хипер- или дислипидемия. В допълнение, резултатите от клинични проучвания, продължили 5 години, показват, че Мирена не влияе неблагоприятно на кръвното налягане, телесното тегло.
Не е контрацептив
лечебни ефекти
LNG-освобождаващата система е разработена като метод за контрацепция. Въпреки това, резултатите от някои клинични проучвания показват, че тази система има редица терапевтични свойства, които се свързват главно със специфичния ефект на LNG върху ендометриума, което води до намалена загуба на кръв.
Според K. Andersson и G. Rybo (1990) менструалната кръвозагуба намалява с 86% след 3 месеца. след въвеждането на Мирена и 97% след 1 година.
Влиянието на LNG-IUS върху ендометриума може да се използва за лечение на някои гинекологични заболявания, предимно дисфункционално маточно кървене и менорагия.
Известно е, че намаляването на обема и продължителността на менструалното кървене на фона на употребата на LNG-IUD води до повишаване на нивото на хемоглобина и феритина.
Според редица изследователи Мирена може да бъде добра алтернатива на хирургичното лечение поради изразения ефект върху ендометриума и значително намаляване на загубата на кръв, както и липсата на странични ефекти.
В публикациите за лечение на менорагия с LNG-IUS се обръща голямо внимание на възможността за избягване на операция, която е подложена на 60% от жените с кървене. Въпреки ефективността на хирургичното лечение, съществува риск от постоперативни усложнения.
Положителен ефектупотребата на Мирена с ендометриална хиперплазия е получена при 85,2% от жените след 2 месеца. (пълна регресия на хиперплазията). Нямаше рецидиви след отстраняване на LNG-IUS. Авторите на това проучване смятат, че най-подходящото използване на LNG-IUS за локално лечениеендометриална хиперплазия при жени в репродуктивна възраст, които се нуждаят от контрацепция, както и при тези, които са противопоказани при системна хормонална терапия и хистеректомия не е показана. Резултатите от тези работи обаче трябва да бъдат потвърдени от по-дълги задълбочени проучвания.
Намаляването на симптомите на дисменорея при използване на Мирена е показано в трудовете на J. Barrington et al. (1997) и J. Sivin et al. (1994). При повечето пациенти е отбелязан положителен ефект. Добри резултати при лечението на дисменорея, свързана с аденомиоза, са получени от P. Vercellini и сътр. (1997). Механизъм положително действиеАвторите обясняват LNG-IUD с прякото му влияние върху огнищата на аденомиоза: хипотрофия на ектопичния ендометриум.
За лечение на предменструален синдром (ПМС) се използват различни лекарства. J. Barrington и др. (1989) използва подкожно имплантиране на естрадиол в комбинация с LNG-IUD за лечение на PMS. Естрадиолът потиска функцията на яйчниците и спира симптомите на ПМС, а LNG-IUD предотвратява развитието на ендометриални хиперпластични процеси.
Други автори са използвали LNG-IUS за лечение на менорагия в комбинация с ПМС. При 56% от жените симптомите на ПМС са спрени.
Според нашите данни клиничните прояви на предменструалния синдром (раздразнителност, намалена работоспособност, слабост, подуване на корема, подуване на долните крайници и др.) Изчезнаха при 21,5% от жените до 6-ия месец на контрацепция, при 36,9% - до 12-ия месец от употребата на Мирена. Изчезването или значително отслабване на болката се наблюдава при 20,0% от пациентите с първична дисменорея до 6-ия месец от контрацепцията и при 35,4% до 12-ия месец от контрацепцията.
Анализът на литературни данни показва, че LNG-IUD е ефективен метод за предпазване от нежелана бременност при жени в репродуктивна възраст и фертилни жени с овулационен менструален цикъл в пременопауза. Може би използването на LNG-IUD като микродозиран хормонален прогестогенен компонент на хормонална заместителна терапия във връзка с естрогени. Критериите за избор на индикации за употребата на LNG-IUD при жени в пременопауза като прогестогенен компонент на хормонозаместителната терапия е наличието на симптоми на менопаузален синдром, ановулация и олигоменорея. Най-подходящото използване на LNG-IUD при пациенти с хиперпластични процеси на ендометриума и млечните жлези, както и дисменорея, предменструален синдром, менорагия, анемия.
Една от перспективите за употребата на Мирена е използването му за защита на ендометриума по време на хормонална заместителна терапия с естроген. В тези случаи предимството на това лекарство е липсата на менструални реакции и системни странични ефекти.
Друго обещаващо приложение на Мирена е използването й в комбинация с тамоксифен при лечението на рак на гърдата. В момента тамоксифенът се използва широко от гинеколози и онколози. Известно е обаче, че като частичен естрогенен агонист, това лекарство може да увеличи риска от ендометриална хиперплазия. В тази връзка някои учени смятат, че употребата на Мирена е препоръчителна при пациенти, лекувани за рак на гърдата.
По този начин Мирена е един от високоефективните методи за контрацепция. Като всеки контрацептив, той трябва да се използва в съответствие с показанията и противопоказанията, а като метод на контрацепция - индивидуално и специално за всеки пациент, като се вземат предвид възрастта, съпътстващите заболявания, състоянието на репродуктивната система и други характеристики на женското тяло. .
Литература
1. Прилепская В.Н., Межевитинова Е.А., Тагиева А.В. вътрематочна контрацепция: Управление. M: MedPress 2000; 325s.
2. Ревазова Ф.С. Клинични и морфологични характеристики на вътрематочната контрацепция: Резюме на дисертацията. Едис. мога. пчелен мед. науки. - 2003. 26с.
3. Тагиева А.В. Ефикасност и приемливост на левоноргестрел-съдържащо вътрематочно устройство "Мирена" при жени в репродуктивна възраст: Резюме на дисертацията. Едис.кан.мед.наук.- 2001. 26с.
4. Andersson K., Rybo G. Levonorgestrel – освобождаващо вътрематочно устройство при лечение на менорагия, Brit. J. Obstet. Гинекол. 1990, 97,690-694.
5. Andersson K., Odlind V., Rybo G., IUDs, освобождаващи левоноргестрел и освобождаващи мед (Nova T) по време на петгодишна употреба: сравнително изпитване с рандомизод. Контрацепция, 1994, 49.1, 56–72.
6. Antoniou G., Kalogirou D., Karakitsos P. и др. Трансдермален естроген с вътрематочно устройство, освобождаващо левоноргестрел, за климактерични оплаквания срещу освобождаващ естрадиол вагинален пръстен с вагинална прогестеронова супозитория: клинични и ендометриални отговори. Maturitas, 1997, 26, 2, 103–111.
7. Barbosa I., Bakos O., Olsson S. et al, Функция на яйчниците по време на употреба на IUD, освобождаваща левоноргестрел. Контрацепция, 1990, 42, 51–66.
8. Barrington J., Bowen-Simpkins P., Вътрематочната система на левоноргестрел при лечението на менорагия. брит. J. Obstet. Gynaecol. 1997, 104, 5, 614–616.
9. Barrington J.W., Leary A.O., Bowen–Sinpkins P. Управление на рефрактерен предменструален синдром с помощта на подкожни естрадиолови импланти и вътрематочни системи с левоноргестрел // J. Obstet. Гинекол. - 1997. - кн. 17. - № 4. - С. 416-417.
10. Coleman M., Cowan L., Farquhar C., Вътрематочното устройство, освобождаващо левоноргестрел: по-широка роля от контрацепцията. Aust. NZ Obstet. Gynaecol, 1997, 37, 2, 195–201.
11. Critchley H., Wang H., Kelly R. и др., Изоформи на прогестин рецептор и простагландин дехидрогеназа в ендометриума на жени, използващи вътрематочна система, освобождаваща левоноргестрел. тананикам размножаване. 1998, 13, 5, 1210-1710.
12. Crosignani P., Vercellini P., Mosconi P., изобщо, вътрематочно устройство, освобождаващо левоноргестрел, срещу хистероскопска ендометриална резекция при лечението на дисфункционално маточно кървене. obstet. Гинекол. 1997, 90, 257–263
13. Greendale G., Lee N., Arriola E. Менопаузата. Lancet, 1999, 353, 9152, 571–580.
14. Gu Z., Zhu P., Luo H., изобщо, Морфометрично изследване на ендометриалната активност на жени преди и след една година с LNG-IUD in situ. Контрацепция, 1995, 52, 57–61.
15. Fedele L. et al. Използване на левоноргестрел-освобождаващо вътрематочно устройство при лечение на ректовагинална ендометриоза Fert. Стерилен. 2001, 75: 485–488.
16. Hurk P., O'Brien S., Неконтрацептивна употреба на вътрематочната система, освобождаваща левоноргестрел. obstet. Gynaecol. 1999, 1, 1, 13–19.
17. Irvine G., Campbell–Brown M., Lumsden M., при всички Рандомизирано сравнително проучване на левоноргестрел вътрематочна система и норетистерон за лечение на идиопатична менорагия. брит. J. Obstet. Gynaecol. 1998, 105, 6, 592–598.
18. Jarvela I., Tekay A., Jouppila P., Ефектът на вътрематочната система, освобождаваща левоноргестрел, върху кръвния поток на маточната артерия, концентрациите на хормони и образуването на кисти на яйчниците при фертилни жени. тананикам размножаване. 1998, 13, 12, 3379–3383.
19. Johansson E., Бъдещи аспекти на вътрематочната система, освобождаваща левоноргестрел. Gynecoly Forum, 1998, 3, 3, 311–32.
20. Klein N., Soules M., Ендокринни промени в перименопаузата. Clin. obstet. Gynecol., 1998, 41, 4, 912–920.
21. Kubba A., Контрацепция: преглед. IJCP, 1998, 52, 2, 102–105.
22. Lahteenmaki P., Ползи за здравето от IUD, освобождаваща левоноргестрел (резюме). 7-ми Европейски конгрес по гинекология и акушерство, 1992 г., 28 юни–1 юли, Хелзинки, Финландия
23. Lahteenmaki P., Bardin C., Eloma K. at all, Избор и ефективност на вътрематочната система, освобождаваща левоноргестрел. obstet. Gynaecol. Сканиране. 1997, 164, 69–74
24. Манделин Е., Коистинен Х., Коистинен Р. изобщо, жените, носещи вътрематочно устройство, освобождаващо левоноргестрел, експресират контрацептивен гликоделин-А в ендометриума по време на средата на цикъла: друг контрацептивен механизъм. тананикам размножаване. 1997, 12, 12, 2671-2675.
25. Nilsson CS, Lahteenmaki P.L.A., Luukkainen T. Функция на яйчниците при аменорея и менструация, използващи левоноргестрел-освобождаващо вътрематочно устройство// Fert. Стерилен. -1984 г. –Т. 41. -№ 1. -Стр. 52–55.
26. Ortiz M.E., Croxatto H. Начин на действие на IUDs // intrauterine Pakarinen P., Lahteenmaki P., Rutanen E., Ефектът от вътрематочното и пероралното приложение на левоноргестрел върху серумните контрацентрации на полови хормони – свързващ глобулин, инсулин и инсулин– като протеин, свързващ растежен фактор–1. Acta Obstet. Gynaecol. 1999, 78, 5, 423–428.
27. Pakarinen P., Toivonen J., Luukkainen T. Рандомизирано сравняване на вътрематочна система, освобождаваща левоноргестрел и мед, веднага след аборт, с 5 години проследяване. Контрацепция, 2003, 68, 31–34.
28. Pekonen F., Nyman R., Lahteenmaki P., et al, Вътрематочният прогестин индуцира непрекъснато производство на инсулин-подобен растежен фактор-свързващ протеин-1 в човешкия ендометриум. J.Clin. Ендокринол. Metab., 1992, 75, 660–664.
29. Rutanen E., Отговор на ендометриума към вътрематочно освобождаване на левоноргестрел. Гинекологичен форум, 1998, 3, 3, 11–13.
30. Rybo G., Лечение на менорагия чрез вътрематочно приложение на левоноргестрел. Гинекологичен форум, 1998, 3, 3, 20–22.
31. Sivin I., Stern J. Здраве по време на напреднала употреба на левоноргестрел
20 микрограма/ден и вътрематочните контрацептивни устройства Copper TCu 380Ag: многоцентрово проучване. Международен комитет за изследване на контрацепцията (ICCR)// Fertil. Стерилен. –1994. –Т.61. -П. 70–77.
32 Stewart A et. ал. Ефективността на вътрематочната система, освобождаваща левоноргестрел, при менорагия: систематичен преглед. BJOG: Международен журнал по акушерство и гинекология 2001, 108: 74–86.
33. Sturridge F., Guillebaund J., Гинекологични аспекти на вътрематочната система, освобождаваща левоноргестрел. брит. J. Obstet. Gynaecol., 1997, 104, 3, 285–289.
34. Suhonen S., Alonen H., Lahteenmaki P., Естрадиолови импланти с продължително освобождаване и вътрематочно устройство, освобождаващо левоноргестрел, при хормонална заместителна терапия. Am. J. Obstet. Gynaecol. 1995, 172, 562–567.
35. Suhonen S., Holmstrom T., Allonen H et al, Интраутеринно и субдермално приложение на прогестин при постменопаузална хормонозаместителна терапия. плодородна. Стерилен. 1995, 63, 336–342.
36. Suvisaari I., Lahteenmaki P., Подробен анализ на моделите на менструално кървене след постменструално и следбортално поставяне на медна спирала или вътрематочна система, освобождаваща левоноргестрел. Контрацепция, 1996, 54, 4.
37. Toivonen J., Luukkainen T. et al. Постбортално поставяне на IUD, освобождаваща левоноргестрел (Резюме)// Gynecol. Ендокринол. –1995. -ФК 23.
38. Toivonen J., Luukkainen T., Allonen H. Защитен ефект от вътрематочно освобождаване на левоноргестрел върху тазова инфекция: тригодишен сравнителен опит с вътрематочни устройства, освобождаващи левоноргестрел и мед // Obstet. Гинекол. –1991. –Т. 77. -№ 2. -Стр. 261–264.
39 Vercellini P et al. Вътрематочна система, освобождаваща левоноргестрел, за лечение на дисменорея, свързана с ендометриоза: пилотно проучване. плодородна. Стерилен. 1999, 72, 505–508.
Най-популярният вътрематочен хормонален контрацептив е спиралата Мирена (ВМС). Вътрематочните контрацептиви (ВМС) се използват от средата на миналия век. Те бързо се влюбиха в жените поради много положителни качества: липса на женско тялосистемно въздействие, висока ефективност, лекота на използване.
Спиралата не влияе върху качеството на сексуалния контакт, монтира се за дълъг период от време, практически не изисква контрол. Но спиралата има много съществен недостатък: много пациенти развиват склонност към метрорагия, в резултат на което трябва да се откажат от този вид контрацепция.
През 60-те години са създадени вътрематочни системи, съдържащи мед. Техният контрацептивен ефект беше още по-висок, но проблемът с кървенето от матката не беше решен. И в резултат на това през 70-те години е разработено 3-то поколение на VMC. Тези медицински системи съчетават най-добрите качества на оралните контрацептиви и спиралите.
Описание на вътрематочното устройство Мирена
Мирена има Т-образна форма, която спомага за сигурното фиксиране в матката. Един от ръбовете е снабден с примка от нишки, предназначени за отстраняване на системата. В центъра на спиралата има белезникав хормон. Той бавно навлиза в матката през специална мембрана.
Хормоналният компонент на спиралата е левоноргестрел (гестаген). Една система съдържа 52 mg от това вещество. Допълнителен компонент е полидиметилсилоксанов еластомер. Спиралата Мирена е вътре в тръбата. Спиралата е с индивидуална вакуумна пластмасово-хартиена опаковка. Трябва да се съхранява на тъмно място при температура 15-30 С. Срокът на годност от датата на производство е 3 години.
Ефектът на Мирена върху тялото

Контрацептивната система Mirena започва да "освобождава" левоноргестрел в матката веднага след инсталирането. Хормонът навлиза в кухината със скорост 20 mcg / ден, след 5 години тази цифра пада до 10 mcg на ден. Спиралата има локален ефект, почти целият левоноргестрел е концентриран в ендометриума. И вече в мускулния слой на матката концентрацията е не повече от 1%. В кръвта хормонът се съдържа в микродози.
След въвеждането на спиралата, активната съставка навлиза в кръвта за около час. Там най-високата му концентрация се достига след 2 седмици. Този показател може да варира значително в зависимост от телесното тегло на жената. При тегло до 54 kg съдържанието на левоноргестрел в кръвта е приблизително 1,5 пъти по-високо. Активното вещество се разцепва почти напълно в черния дроб и се евакуира от червата и бъбреците.
Как действа Мирена
Контрацептивният ефект на лекарството Мирена не зависи от слабата локална реакция към чуждо тяло, а се свързва главно с ефекта на левоноргестрел. Въвеждането на оплодено яйце не се извършва чрез заглушаване на активността на епитела на матката. В същото време естественият растеж на ендометриума се прекратява и функционирането на неговите жлези намалява.
Освен това спиралата Мирена затруднява движението на спермата в матката и нейните тръби. Контрацептивният ефект на лекарството повишава високия вискозитет на цервикалната слуз и удебеляването на лигавичния слой на цервикалния канал, което усложнява проникването на сперматозоидите в маточната кухина.
След настройка на системата се забелязва преструктуриране на ендометриума в продължение на няколко месеца, проявяващо се с нередовно зацапване. Но след кратко време пролиферацията на маточната лигавица провокира значително намаляване на продължителността и обема на менструалното кървене, до пълното им спиране.
Показания за употреба
Спиралата се инсталира предимно за предотвратяване на нежелана бременност. Освен това системата се използва при много силно менструално кървене по неизвестна причина. Вероятността от злокачествени новообразувания на женската репродуктивна система е предварително изключена. Като локален прогестоген, вътрематочното устройство се използва за предотвратяване на ендометриална хиперплазия, например при тежка менопауза или след двустранна овариектомия.
Мирена понякога се използва при лечение на менорагия, ако няма хиперпластични процеси в маточната лигавица или екстрагенитални патологии с тежка хипокоагулация (тромбоцитопения, болест на фон Вилебранд).
Противопоказания за употреба
Спиралата Мирена принадлежи към вътрешни контрацептиви, следователно не може да се използва при възпалителни заболявания на гениталните органи:
- ендометрит след раждане;
- възпаление в таза и шийката на матката;
- септичен аборт, извършен 3 месеца преди инсталирането на системата;
- инфекция в долната част пикочно-половата система.

Развитието на остра възпалителна патология на тазовите органи, която практически не се поддава на терапия, е индикация за отстраняване на намотката. Следователно вътрешните контрацептиви не се инсталират с предразположение към инфекциозни заболявания ( постоянна промянасексуални партньори, силно намаляване на имунитета, СПИН и др.). За предпазване от нежелана бременност Мирена не е подходяща при рак, дисплазия, фиброиди на тялото и шийката на матката, промени в тяхната анатомична структура.
Тъй като левоноргестрелът се разцепва в черния дроб, спиралата не се монтира при злокачествено новообразувание на този орган, както и при цироза и остър хепатит.
Въпреки че системният ефект на левоноргестрел върху тялото е незначителен, този прогестоген е противопоказан при всички прогестоген-зависими видове рак, като рак на гърдата и други състояния. Също така, този хормон е противопоказан при инсулт, мигрена, тежки форми на диабет, тромбофлебит, инфаркт, артериална хипертония. Тези заболявания са относително противопоказание. В такава ситуация въпросът за употребата на Мирена се решава от лекаря след лабораторна диагностика. Спиралата не може да се инсталира при съмнение за бременност и свръхчувствителност към компонентите на лекарството.
Странични ефекти
Чести нежелани реакции
Има няколко странични ефекти на Мирена, които се срещат при почти всяка десета жена, която е инсталирала спирала. Те включват:
- нарушение на централната нервна система: раздразнителност, главоболие, нервност, лошо настроение, намалено сексуално желание;
- наддаване на тегло и акне;
- стомашно-чревна дисфункция: гадене, коремна болка, повръщане;
- вулвовагинит, болка в таза, зацапване;
- напрежение и болезненост в гръдния кош;
- болки в гърба, като при остеохондроза.
Всички горепосочени признаци са най-изразени през първите месеци от употребата на Мирена. След това интензивността им намалява и, като правило, неприятните симптоми преминават без следа.
Редки нежелани реакции
Такива нежелани реакции се отбелязват при един пациент от хиляда. Те също обикновено се изразяват само през първите месеци след инсталирането на спиралата. Ако интензивността на проявите не намалява с времето, се предписва необходима диагностика. Редки усложнения са подуване на корема, честа смяна на настроението, сърбеж, появата на оток, хирзутизъм, екзема, плешивост и обрив.
Алергичните реакции са много редки странични ефекти. С тяхното развитие е необходимо да се изключи друг източник на уртикария, обрив и др.
Инструкции за употреба
Монтаж на спиралата Мирена

Вътрематочната система е опакована в стерилен вакуумен сак, който се отваря преди поставянето на спиралата. Отворената преди това система трябва да се изхвърли.
Само квалифициран гинеколог може да инсталира контрацептив Мирена. Преди това лекарят трябва да проведе преглед и да предпише необходимия преглед:
- гинекологичен преглед и преглед на гърдите;
- анализ на цитонамазка от шийката на матката;
- мамография;
- колпоскопия и преглед на таза.
Трябва да сте сигурни, че няма бременност, злокачествени новообразувания и ППИ. Ако се установят възпалителни заболявания, те се лекуват преди поставянето на Мирена. Трябва също да определите размера, местоположението и формата на матката. Правилното положение на спиралата осигурява контрацептивен ефект и предпазва от изхвърляне на системата.
При жени в детеродна възраст ВМС се поставят в първите дни на менструацията. При липса на противопоказания системата може да се инсталира веднага след аборта. При нормално свиване на матката след раждане, Мирена може да се използва след 6 седмици. Можете да смените бобината всеки ден, независимо от цикъла. За да се предотврати прекомерният растеж на ендометриума, вътрематочната система трябва да се въведе в края на менструалния цикъл.
Предпазни мерки
След като инсталирате спиралата, трябва да посетите гинеколог след 9-12 седмици. След това можете да посещавате лекар веднъж годишно, с поява на оплаквания по-често. Засега няма клинични данни, доказващи предразположеност към развитие на разширени вени и тромбоза на вените на краката при използване на спирала. Но когато се появят признаци на тези заболявания, трябва да се консултирате с лекар.
Действието на левоноргестрел се отразява негативно на глюкозния толеранс, в резултат на което пациентите с диабет трябва систематично да следят нивата на кръвната захар. При заплаха от септичен ендокардит при жени с клапна сърдечна недостатъчност въвеждането и отстраняването на системата трябва да се извърши с помощта на антибактериални средства.
Възможни нежелани реакции на Мирена
Отстраняване на ВМС

Бобината трябва да се отстрани 5 години след монтажа. Ако по-нататък пациентът не планира бременност, тогава манипулацията се извършва в началото на менструацията. При премахване на системата в средата на цикъла има възможност за зачеване. Ако желаете, можете веднага да смените един вътрематочен контрацептив с нов. Денят на цикъла няма значение. След отстраняване на продукта, системата трябва да се изследва внимателно, тъй като ако Мирена е трудно да се отстрани, веществото може да се изплъзне в маточната кухина. Както поставянето, така и отстраняването на системата може да бъде придружено от кървене и болка. Понякога има припадъкили припадъци при пациенти с епилепсия.
Бременност и Мирена
Спиралата има силен контрацептивен ефект, но не 100%. Ако бременността се развие, тогава първо трябва да се изключи нейната извънматочна форма. При нормална бременностспиралата се отстранява внимателно или се извършва медицински аборт. Не във всички случаи се оказва, че системата Мирена се премахва от матката, тогава вероятността от преждевременно прекъсване на бременността се увеличава. Също така е необходимо да се вземат предвид вероятните неблагоприятни ефекти на хормона върху образуването на плода.
Приложение за лактация
Levonorgestrel IUD в малка доза навлиза в кръвния поток и може да се екскретира в млякото при кърмене на бебе. Съдържанието на хормона е около 0,1%. Лекарите казват, че при такава концентрация е невъзможно такава доза да повлияе на общото състояние на трохите.
ЧЗВ
Цената на Мирена е доста висока и употребата на контрацептив може да предизвика много странични ефекти. Има ли лекарството положителен ефект върху женското тяло?
Мирена често се използва за възстановяване на състоянието на ендометриума след двустранно отстраняване на яйчниците или с патологична менопауза. Също така вътрематочно устройство:
- повишава нивото на хемоглобина;
- извършва профилактика на рак и ендометриална хиперплазия;
- намалява продължителността и обема на идиопатичното кървене;
- възстановява метаболизма на желязото в организма;
- намалява болката при алгоменорея;
- извършва профилактика на фибромиома и ендометриоза на матката;
- има общо укрепващо действие.
Използва ли се Мирена за лечение на миоми?
Спиралата спира растежа на миоматозния възел. Но е необходима допълнителна диагностика и консултация с гинеколог. Необходимо е да се вземе предвид обемът и локализацията на възлите, например при субмукозни фиброзни образувания, които променят формата на матката, инсталирането на системата Mirena е противопоказано.
Използва се при ендометриоза вътрематочна подготовкаМирена?
Спиралата се използва за предотвратяване на ендометриоза, тъй като спира растежа на ендометриума. Наскоро бяха представени резултатите от проучвания, доказващи ефективността на лечението на заболяването. Но системата осигурява само временен ефект и всеки случай трябва да се разглежда отделно.
Шест месеца след въвеждането на Мирена развих аменорея. Така ли трябва да бъде? Ще мога ли да забременея в бъдеще?
Липсата на менструация е естествена реакция на влиянието на хормона. Постепенно се развива при всеки 5 пациенти. Направи си тест за бременност за всеки случай. Ако е отрицателен, тогава не трябва да се притеснявате, след отстраняването на системата менструацията се възобновява и можете да планирате бременност.
След инсталиране на контрацептив Мирена може ли да има отделяне, болка или кървене от матката?
Обикновено тези симптоми се появяват в лека форма, веднага след въвеждането на Мирена. Силното кървене и болката често са индикации за отстраняване на спиралата. Причината може да е извънматочна бременност, неправилно инсталиране на системата или експулсиране. Спешно се обърнете към гинеколог.
Може ли спиралата Мирена да повлияе на теглото?

Наддаването на тегло е един от страничните ефекти на лекарството. Но трябва да имате предвид, че се среща при 1 жена от 10 и като правило този ефект е краткотраен, след няколко месеца изчезва. Всичко зависи от индивидуалните характеристики на организма.
Предпазвах се от нежелана бременност с хормонални хапчета, но често забравях да ги пия. Как мога да сменя лекарството със спиралата Мирена?
Нередовен орален приемхормоните не могат напълно да предпазят от бременност, така че е по-добре да преминете към вътрематочна контрацепция. Преди това трябва да се консултирате с лекар и да преминете необходими тестове. По-добре е системата да се инсталира на 4-6-ия ден от менструалния цикъл.
Кога мога да забременея след прием на Мирена?
Според статистиката 80% от жените забременяват, освен ако разбира се не искат, още през първата година след изваждането на спиралата. Тя благодари хормонално действиедори леко повишава нивото на фертилност (фертилност).
Къде мога да купя бобината Мирена? И каква е цената му?
Спиралата се отпуска само по рецепта и се продава в аптека. Цената му се определя от производителя и варира от 9 до 13 хиляди рубли.
Тази брошура съдържа раздел за вътрематочни хормонални освобождаващи системи от книгата "Вътрематочна контрацепция" на V.N. Прилепская, А.В. Тагиева, Е.А. Межеветинова (Москва: GEOTAR-Media, 2010)
Москва
ИЗДАТЕЛСКА ГРУПА
"GEOTAR-Media" 2010 г
Вътрематочни хормонални освобождаващи системи - най-ефективните и обещаващи контрацептиви
Основният етап в развитието на IUD е създаването на хормоноотделящи вътрематочни системи (IUD III поколение).
През 1976 г. в САЩ е разработена първата хормонална спирала "Progestasert". Т-образна формаизработен от етилен винилацетатен полимер, съдържащ титанов диоксид. Вертикалната част на контрацептива съдържа резервоар, съдържащ 38 mg прогестерон с бариев хлорид, напръскан в силикон. Скоростта на освобождаване на прогестерон - 65 mcg / ден. Основният недостатък на Progestasert е кратката продължителност на контрацептивния и терапевтичен ефект (12-18 месеца) поради малкото количество хормон в резервоара. Поради тази причина, както и поради повишения риск от развитие на извънматочна бременност, Progestasert не се използва широко.
Според много изследователи най-ефективният и обещаващ IUD е LNG-IUS, който е разработен от Leiras Pharmaceuticals във Финландия през 1975 г., търговското наименование на лекарството е Levonova. В момента той е широко разпространен в много страни, а във Великобритания, Сингапур и други страни по света, включително Русия, е регистриран под името Мирена.
LNG е избран като компонент на вътрематочната система, тъй като е един от най-мощните прогестини, има подчертан афинитет към прогестероновите рецептори и проявява 100% биологична активност. LNG е синтетичен прогестоген от групата на 19-норстероидите, е най-активният известен прогестоген, има силни антиестрогенни и антигонадотропни ефекти и слаби андрогенни свойства.
LNG не се метаболизира в ендометриума толкова бързо, колкото прогестерона и има изразен ефект върху ендометриума. LNG, идващ от резервоара на Мирена, навлиза в маточната кухина, след което мигрира през мрежата от капиляри в базалния слой на ендометриума в системното кръвообращение и целевите органи, но освободената му доза е толкова малка, че възможността за системни нежелани реакции е минимална. 15 минути след приложението на Mirena, LNG може да бъде открит в кръвната плазма, където той реагира главно с протеин, свързващ полови стероиди, чийто афинитет към LNG е по-висок, отколкото към ендогенни стероиди.
Вътрематочната хормоноотделяща система Mirena LNG е пластмасова Т-образна IUD с 2,8 mm резервоар, съдържащ 52 mg LNG, който е разположен около вертикален вал под формата на ръкав с дължина 19 mm. Резервоарът е покрит с полидиметилсилоксанова мембрана, която регулира и поддържа скоростта на освобождаване на LNG до 20 µg/ден. Общата дължина на спиралата е 32 мм.
Техниката на въвеждане на Mirena е малко по-различна от тази на конвенционалните спирали поради големия диаметър на устройството поради наличието на резервоар с хормонален препарат. Поради това понякога се налага разширяване на цервикалния канал и локална анестезия.
Механизмът на контрацептивното действие на "Мирена"
Високият контрацептивен ефект на Мирена се постига чрез няколко механизма:
- промени в структурата на ендометриума;
- дисфункция на сперматозоидите;
- промени във вискозитета и химичните свойства на цервикалната слуз;
- нарушение на перисталтиката на фалопиевите тръби;
- намаляване на хипоталамо-хипофизната функция (леко инхибиране на секрецията на LH, промени в процеса на овулация и функцията на жълтото тяло).
Мирена има многостранен ефект върху ендометриума:
- инхибиране на пролиферативни процеси;
- потискане на митотичната активност на клетките на ендометриума и миометриума;
- децидуоподобна реакция на стромата;
- удебеляване и фиброза на стените на кръвоносните съдове;
- капилярна тромбоза;
- намаляване на васкуларизацията и броя на съдовете;
- развитие на атрофични процеси и аменорея.
Ендометриалните жлези намаляват по размер, атрофират, стромата става едематозна, развива се децидуална реакция, стените на съдовете се удебеляват и фиброзират, настъпва капилярна тромбоза. Понякога има възпалителна реакция, левкоцитна инфилтрация, некроза на ендометриалната строма. H. Critchley и др. (1998) провеждат морфологично изследване на ендометриума при 14 здрави женипреди и 12 месеца след въвеждането на LNG-IUD. Авторите изследват концентрацията и локализацията на стероидните рецептори в ендометриума. Преди въвеждането на LNG-IUS биопсията на ендометриума показва нормална морфологична картина, която съответства на пролиферативната и секреторната фаза на цикъла. 12 месеца след въвеждането на LNG-IUS са открити атрофия на ендометриалните жлези, псевдодецидуолизация на стромата, значително намаляване на концентрацията на естрогенни рецептори и прогестеронови рецептори, в резултат на което според тях морфологията и функцията на ендометриума е нарушена.
На фона на висока концентрация на LNG в ендометриума, пролиферативните процеси се инхибират, митотичната активност на клетките на ендометриума и миометриума се потиска и се намалява чувствителността му към естрадиол, което е антиестрогенното и антимитотичното действие на Мирена. Смята се, че последните се осъществяват чрез директния ефект на високи концентрации LNG върху естрогенните рецептори, разположени в ендометриума. P. Zhu и др. (1999) извършват ендометриална биопсия преди и 12 месеца след въвеждането на LNG-IUD в късната фаза на пролиферация (на 10-12-ия ден от цикъла), за да определят концентрацията на естрогенни и прогестеронови рецептори. Тяхната концентрация се оказва значително по-ниска 12 месеца след въвеждането на LNG-IUD, с което авторите обясняват контрацептивния ефект и появата на аменорея. Един от факторите, медииращи митотичния ефект на естрогените върху ендометриума, е инсулиноподобният растежен фактор-1. В експериментално изследване на F. Pekonen et al. (1992) показаха, че на фона на употребата на "Мирена" в ендометриума се увеличава производството на протеин, който свързва инсулиноподобния растежен фактор-1, което също спомага за потискане на стимулиращия ефект на естрогена върху митотичната активност на ендометриума.
Левоноргестрел не претърпява толкова бърза трансформация в ендометриума като прогестерон, следователно има по-изразен локален ефект.
Понастоящем все още се обсъжда ролята на промените в цервикалната слуз в контрацептивния ефект на Мирена. Така че някои изследователи отбелязват, че на фона на употребата на Мирена, производството на слуз в цервикалния канал намалява. M.E. Ortiz и др. (1987) отбелязват повишаване на вискозитета на цервикалната слуз поради увеличаване на нейната плътност, което затруднява не само преминаването на сперматозоидите в маточната кухина, но и патогенни микроорганизми. При жени, които са използвали Мирена повече от 7 години, запазването на фертилна цервикална слуз е установено в 69% от овулаторните цикли.
В литературата има доказателства, че левоноргестрел и неговите производни също могат да имат пряк ефект върху сперматозоидите чрез потискане на тяхната функционална активност. Значителното потискане на функцията на ендометриума може също да допринесе за прекъсване на миграцията на сперматозоидите във фалопиевите тръби.
За да се реши дали инхибирането на процесите на овулация се отбелязва при използването на LNG-IUD "Mirena" или не, беше извършено голям бройизследвания. Много изследователи са единодушни в мнението си, че на фона на Мирена не се потиска овулаторната функция на яйчниците. Според M. Coleman (1997) през първата година до 78,5% от менструалните цикли са овулаторни и само в малък процент от случаите се отбелязва инхибиране на процесите на овулация, последвано от развитие на долна лутеална фаза.
Аменореята в резултат на употребата на LNG-IUS не се дължи на потискане на функцията на яйчниците, а на реакцията на ендометриума към локалния ефект на LNG. Когато се използва Mirena, промените в хипоталамо-хипофизната система са незначителни: леко инхибиране на секрецията на лутеинизиращ хормон в средата на менструалния цикъл и нарушение на процесите на овулация и регресия на жълтото тяло.
I. Barbosa и др. (1990) предоставят данни за намаляване на пиковата концентрация на лутеинизиращия хормон след четири години употреба на Mirena, както при жени с нормална овулация, така и при пациенти с недостатъчност на лутеалната фаза на цикъла. Ефектът на LNG върху функцията на яйчниците зависи от плазмените нива на хормона, които варират от пациент на пациент. Описвайки функцията на яйчниците на фона на употребата на LNG-IUD, някои автори посочват, че след първата година от употребата на Mirena 85% от менструалните цикли остават овулаторни. Според други данни, през първата година от употребата на Мирена, потискането на овулацията е отбелязано при 55% от жените, а след 6 години - при 14%. Ановулаторните цикли корелират с високи плазмени LNG концентрации.
Според I. Barbosa и др. (1990), цикличната функция на яйчниците се поддържа при използване на LNG-IUD, независимо от наличието или отсъствието на менструално кървене. Аменореята се дължи на локалните ефекти на LNG върху ендометриума. Основната роля в предпазването от бременност играе не потискането на овулацията, а промяната в морфологията и функцията на ендометриума.
Във връзка с промените, настъпващи в ендометриума под въздействието на LNG-IUD, количеството и продължителността на менструалното кървене намаляват, тъй като ендометриумът не реагира на пролиферативните ефекти на естрадиола. При жени с нормална менструална кръвозагуба броят на дните на кървене намалява и след 1 година може да бъде 1 ден. При менорагия, вече след 3 месеца, обемът на загубата на кръв намалява с 86%, след 1 година - с 97%. От гореизложеното следва, че освобождаването на LNG в маточната кухина води до неизразени промени във функцията на яйчниците, а аменореята, която се развива при 20% от жените през първата година от употребата на Mirena, се дължи главно на локалните ефекти на LNG върху ендометриума, а не инхибиране на функцията на хипоталамо-хипофизната система и яйчниците.
Andersson и др. (1994) отбелязват, че LNG-IUD е значително по-защитен срещу извънматочна бременност, отколкото други вътрематочни устройства. Според резултатите от европейско многоцентрово проучване честотата на извънматочна бременност на 100 жена-години е 0,2 за Mirena (5615 жена-години) и 2,5 за Nova-T (2776 жена-години).
Предимства на метода:
- надежден контрацептивен ефект, който е сравним с хирургическата стерилизация;
- ниски дози гестагени в кръвния поток;
- няма ефект на първо преминаване стомашно-чревния тракти черен дроб;
- висока сигурност;
- обратимост на контрацептивното действие (плодовитостта се възстановява 6-24 месеца след края на лекарството);
- липса на връзка с полов акт и необходимост от ежедневен самоконтрол на употребата;
- намаляване на обема и продължителността на менструалната кръвозагуба (при 82-96% от пациентите);
- терапевтичен ефект от приложението при идиопатична менорагия, DMC, малка маточна миома, аденомиоза, ендометриална хиперплазия, дисменорея, PMS;
- възможността за използване на хормонална заместителна терапия като прогестогенен компонент;
- ниска честота на възпалителни процеси и извънматочна бременност.
недостатъци:
- менструални нарушения под формата на ациклично оскъдно зацапване и нередовен менструален цикъл;
- възможността за развитие на аменорея, причината за която е локалният ефект на LNG върху ендометриума, а не инхибирането на функцията на системата хипоталамус-хипофиза-яйчници. Въпреки това, за жени с обилна менструация и желязодефицитна анемия, развитието на това състояние може да бъде предимство.
Възможни нежелани реакции и усложнения
Най-честите усложнения са нарушения на менструалния цикъл и ациклично оскъдно зацапване, както и гадене, главоболие, подуване на гърдите, акне, които изчезват без допълнително лечение и не се считат за индикация за премахване на контрацептива.
Най-честата нежелана реакция на Мирена през първите три месеца е ациклично оскъдно зацапване и нередовна менструация. При сравняване на естеството на менструалния цикъл при жени с LNG-IUD и Nova-T беше установено, че през първите два месеца продължителността на менструалното кървене и ацикличното оскъдно кървене е значително по-висока на фона на употребата на Mirena, но до третия и четвъртия месец тези разлики изчезнаха и след пет месеца броят на дните на менструално и ациклично кървене в групата на Mirena беше драстично намален в сравнение с групата на Nova-T.
Според F. Sturridge et al. (1997), при повече от 10% от жените пет месеца след въвеждането на Mirena се появява аменорея поради атрофия на ендометриума поради локално излагане на LNG, но не и дисфункция на яйчниците. Трябва да се отбележи, че много автори смятат за неприемливо използването на термина "аменорея" за обозначаване на липсата на менструация на фона на употребата на LNG-IUD поради факта, че аменореята в този случай е симптом, а не заболяване, и може да се разглежда като терапевтичен ефект на този метод на контрацепция.
C.S. Nilsson и др. (1984) разкрива значително намаляване на обема на менструалната кръвозагуба на фона на употребата на "Мирена" в сравнение с естеството на менструацията преди въвеждането на ВМС или в сравнение с менструацията на фона на медсъдържащи агенти . Средната загуба на кръв по време на три цикъла за Мирена беше това учение 72 мл, а за медсъдържащи - 112 мл. Според резултатите от ретроспективно проучване обемът на менструалната кръвозагуба е намалял с 62–75% през първите три месеца при всички жени (при пациенти с менорагия - с 86%) и с 96% след една година употреба на LNG-IUD.
Понякога пациентите изпитват симптоми на депресия през първите месеци след въвеждането на Мирена, което експертите приписват на ниската концентрация на естрадиол в кръвната плазма.
Главоболие, свързано с употребата на LNG-IUD, се наблюдава при 5-10% от жените. По правило изчезва след 2-3 месеца и не изисква специално лечение. Понякога има подуване на млечните жлези, главно при пациенти с висока концентрация на естрадиол в кръвната плазма или при наличие на неовулиран фоликул.
На фона на употребата на Мирена могат да се появят функционални кисти на яйчниците, но те обикновено регресират без лечение и не са индикация за отстраняване на спиралата.
Честотата на PID при използването на LNG-IUS е ниска. Общият индекс е 0,5 в сравнение с 2,0 с T Cu-200 Ag (Toivonen J., 1991), което позволява на авторите да заключат, че LNG-IUD има защитен ефект срещу възпалителни заболявания на гениталните органи. Смята се, че значително намаляване на PID на фона на "Мирена" ви позволява да разширите показанията за употребата му. Ето защо, за да се предотврати това усложнение, е необходимо предварително изследване за полово предавани инфекции, особено при жени под 25 години и такива, които наскоро са сменили партньора си.
Тежестта на страничните ефекти отслабва с увеличаване на продължителността на употреба на LNG-IUD.
Според V.N. Прилепская и др. (2000), най-честите нежелани реакции при използване на Мирена са: ациклично междуменструално кървене (50,8%), подуване на гърдите (15,4%) и акне (15,4%), които се появяват през първите 2-3 месеца от контрацепцията и впоследствие изчезват без предписване на някаква терапия. Аменорея се среща при 38,5% от жените до края на първата година от наблюдението.
Ефикасност и възстановяване на плодовитостта след оттегляне
Според множество проучвания високата контрацептивна ефикасност на LNG-IUD (индекс на Pearl 0–0,3) е сравнима с хирургическата стерилизация, но за разлика от нея контрацептивният метод е напълно обратим.
Важен критерий за достойнството на всеки контрацептив е запазването на репродуктивна функция.
Контрацептивният ефект на LNG-IUD е напълно обратим. Въз основа на редица многобройни проучвания може да се заключи, че след премахването на Мирена плодовитостта на жената се възстановява доста бързо: в рамките на една година честотата на планираните бременности достига 79,1–96,4%. Състоянието на ендометриума се възстановява 1-3 месеца след отстраняването на LNG-IUD, менструалният цикъл се нормализира в рамките на 30 дни, плодовитостта - средно 12 месеца.
Резултатите от други изследвания също потвърждават бързия процес на нормализиране на менструалната и репродуктивната функция. Според V.N. Прилепская и др. (2000), при използване на този метод на контрацепция в продължение на една година, нито една от 65 жени не е забременяла.
В табл. 10 е показано използването на LNG-IUS "Мирена" след изкуствено прекъсване на бременност според многоцентрово сравнително проучване в продължение на 5 години.
Таблица 10Използване на вътрематочни устройства след аборт, % (многоцентрово сравнително 5-годишно проучване на 438 жени след аборт по избор, Pakarinen et al., 2003)
Как да използвате Мирена
Техниката на въвеждане на Mirena е малко по-различна от тази на конвенционалните спирали поради големия диаметър на устройството поради наличието на резервоар с хормонален препарат. Следователно, понякога въвеждането изисква разширяване на цервикалния канал и локална анестезия. LNG-IUD "Мирена" може да се прилага по всяко време на цикъла (при условие, че е изключена бременност), веднага след аборт през първия триместър и при липса на инфекция, след раждане - не по-рано от 4 седмици по-късно (Prilepskaya V.N. , Тагиева A. .V., 1998). Мирена не влияе на качеството и количеството кърмаи растежа и развитието на детето и може да се използва 4 седмици след раждането както от кърмачки, така и от некърмачки (Heikkilä et al., 1982).
LNG-IUD трябва да се монтира във фундална позиция, тогава се осигурява максимален ефект и вероятността от отстраняване на лекарството поради кървене намалява (Luukkainen T., 1993).
Преди въвеждането на Мирена е необходимо да се проведе общ клиничен преглед на пациента (общ преглед, измерване на кръвното налягане), вагинален преглед, ултразвук на тазовите органи, разширена колпоскопия и бактериоскопско изследване на вагинално течение.
Наблюдение на пациенти, използващи Мирена
1 месец след въвеждането на Мирена е необходимо да се проведе първият контролен преглед, за да се провери наличието на нишки и да се уверите, че спиралата е поставена правилно.
Повторните прегледи трябва да се извършват след 3 месеца, в бъдеще е достатъчно поне 1 път на 6 месеца и след това годишно.
Пациентката трябва да бъде научена да извършва самоизследване след всяка менструация: проверете с палпация позицията на нишките на ВМС, за да не пропуснете експулсията на Мирена. Ако не се открият нишки, трябва да се направи трансвагинален ултразвук.
Трябва да се обясни на пациента, че при повишаване на телесната температура, поява на болка в долната част на корема, патологично изпускане от гениталния тракт, промяна в природата или забавяне на менструацията, трябва да се консултирате с лекар веднага възможен.
При липса на менструално кървене в рамките на 6 седмици след последната менструация е необходимо да се изключи бременност (за определяне на β-субединиците на хорионгонадотропин в кръвта и урината) и експулсия на Мирена (ултразвук на тазовите органи).
Влияние върху метаболитните процеси
Според широкомащабни проучвания с петгодишни контролни периоди, Мирена не влияе неблагоприятно на параметрите на системата за кръвосъсирване.
Според A.V. Тагиева и др. (2000), съдържанието на фибриноген, фактори на протромбиновия комплекс, тромбоцити и тяхната агрегационна активност остават стабилни по време на употребата на Mirena. Употребата на Мирена не води до хипер- или дислипидемия. Колебания в липидния спектър на кръвта (общ холестерол, липопротеинов холестерол висока плътност, холестерол липопротеини с ниска плътност, холестерол липопротеини с много ниска плътност, триглицериди) не превишават нормативните стойности, т.е. неговият атерогенен ефект върху параметрите на липидния спектър на кръвта, както и върху активността на чернодробните ензими, не е открит. В допълнение, резултатите от клинични проучвания, продължили 5 години, показват, че Мирена не влияе неблагоприятно на кръвното налягане и телесното тегло. Според нашите данни употребата на Мирена не нарушава метаболитния контрол и не предизвиква инсулинова резистентност.
Лечебни свойства на Мирена
LNG-освобождаващата система е разработена като метод за контрацепция. Въпреки това, резултатите от някои клинични проучвания показват, че тази система има редица терапевтични свойства, които се свързват главно със специфичния ефект на LNG върху ендометриума, което води до намалена загуба на кръв.
Според K. Andersson и G. Rybo (1990), менструалната кръвозагуба намалява с 86% 3 месеца след въвеждането на Mirena и с 97% след 1 година.
Ефектът на LNG-IUS върху ендометриума може да се използва за лечение на някои гинекологични заболявания, предимно DUB и менорагия.
Механизмът на намаляване на обема на менструалната кръв на фона на LNG-IUS се обяснява с намаляване на степента на увреждане и васкуларизация на ендометриума, намаляване на нивото на факторите на PG и фибринолитична активност, инхибиране на пролиферативните процеси в ендометриума и последващо развитие на неговата атрофия.
Според редица изследователи Мирена се използва успешно за:
- менорагия, намаляваща загубата на кръв с 97% в рамките на 12 месеца; по-ефективен от други консервативни лечения за менорагия;
- толкова ефективна и приемлива, колкото ендометриалната аблация;
- икономичен в сравнение с хистеректомията.
Според някои изследователи използването на LNG-IUD "Mirena" може да бъде добра алтернатива на хирургичното лечение поради изразения ефект върху ендометриума и значително намаляване на загубата на кръв, както и липсата на странични ефекти.
В публикациите за лечение на менорагия с LNG-VMS се обръща много внимание на възможността за избягване на операция, която е подложена на 60% от жените с кървене. Въпреки ефективността на хирургичното лечение, съществува риск от постоперативни усложнения.
През 1997 г. Crosagnini et al. публикува първите сравнителни данни за ефекта на LNG-IUS "Mirena" и трансцервикалната резекция на ендометриума върху менорагията, получени в рандомизирано контролирано проучване при две групи жени: на фона на LNG-IUS "Mirena" (n=30). ) и след трансцервикална резекция на ендометриума (n= тридесет). Ние оценихме такива характеристики като естеството на менструалния поток, степента на удовлетвореност на пациентите от резултатите от лечението, показатели за общото качество на живот, които първоначално не се различават в двете групи. Година по-късно и двата метода бяха признати за високоефективни.
През 1997 г. J. Barrington и сътр. оценяват ефекта на LNG-IUS "Mirena" върху менорагията. Петдесет жени чакаха операция (хистеректомия или трансцервикална резекция на ендометриума), тъй като до този момент всички консервативни методи на лечение бяха изчерпани. Тези жени бяха помолени да влязат в Mirena LNG-IUS, докато чакат операцията. Три месеца след поставянето на IUD, 37 жени са имали значително намаляване на кръвозагубата; 41 от 50 жени са с изразен положителен ефект и всички са отказали оперативно лечение. В допълнение, 56% от пациентите отбелязват значително намаляване или пълно спиране на симптомите на ПМС, а 80% - намаляване на тежестта на симптомите на дисменорея.
P. Crosignani и др. (1997) провеждат сравнително проучване на резултатите от лечението на DUB при 70 жени на възраст 38–53 години, използвайки LNG-IUD (група 1) и ендометриална резекция (група 2). След 1 година резултатите от лечението са както следва: аменорея се наблюдава при 18% (група 1) и 26% (група 2), хипоменорея - при 47 и 46%, менорагия - съответно при 12 и 8%.
Според J. Puolukka и др. (1996), лечението на DMK трябва да започне с въвеждането на LNG-IUD. Според тях 67% от жените са избегнали операция поради добрите резултати от използването на LNG-IUD.
Интерес представляват данните от Cochrane review, Stewart et al. и Hurskainen et al. (2001), които посветиха своите рандомизирани проучвания на сравняване на лечението на менорагия с LNG-IUD Mirena (n=119) и хистеректомия (n=117). В групата жени, които са получили Mirena LNG-IUD, 68% са продължили тази терапия до 12-ия месец и са избегнали операция. В групата жени, които са използвали Mirena LNG-IUD, има 8 повторни посещения в клиниката. В групата жени, претърпели хистеректомия - 43. И в двете групи се подобри качеството на живот, свързано със здравето. Въпреки това, цената на лечението в групата жени, които са претърпели хирургична интервенция, беше почти 3 пъти по-висок в сравнение с този с въвеждането на LNG-ВМС "Мирена". Това позволява на авторите да заключат, че използването на LNG-IUS "Mirena" е алтернатива на хистеректомията при рецидивиращ DUB.
През 2006 г. Р.А. Busfeld и др. сравнява ефективността на Мирена с термична балонна аблация на ендометриума. Проучвателната група се състои от 79 жени с обилно маточно кървене. При 40 от тях е използвана спирала, а при 39 пациенти е извършена термобалонна аблация на ендометриума. Обемът на кръвозагубата се измерва с помощта на специална графична скала след 3, 6, 12 и 24 месеца. Освен това в същото време пациентите попълваха въпросници с въпроси за ефективността на тяхната терапия. И в двата случая в резултат на лечението се наблюдава значително намаляване на кървенето. Въпреки това след 12 и 24 мес средно нивокървенето е било значително по-малко при пациенти с IUD в сравнение с тези, които са получили термична балонна аблация. След 24 месеца 9 (35%) жени, които продължават да използват Mirena, в сравнение с 1 (5%) след ендометриална аблация, развиват аменорея (P = 0,025). При 11 (28%) жени с IUD и при 10 (26%) жени след ендометриална аблация терапията е неуспешна.
През 1991 г. Milson et al. публикува резултатите от сравнително проучване на ефекта на LNG-IUD Mirena, нестероидно противовъзпалително лекарство (флурбипрофен) и антифибринолитично средство (трансаминова киселина) върху количеството на менструалната кръвозагуба при жени с идиопатична менорагия. На фона на LNG-IUS Mirena първоначалната кръвозагуба от 80 до 381 ml намалява до ниво от 0 до 33 ml след 12 месеца терапия. Повишаването на съдържанието на хемоглобина е приблизително 10%. Флурбипрофен и трансаминова киселина също намаляват менструалната кръвозагуба, но в по-малка степен и нямат ефект върху нивата на хемоглобина.
По този начин резултатите от използването на LNG-IUS бяха по-малко задоволителни, но достатъчно добри, за да се вземе предвид това консервативен методалтернативно лечение на операцията.
Положителният ефект от употребата на "Мирена" е отбелязан при лечението на ендометриална хиперплазия. A. Perino и др. (1987) въвеждат LNG-IUS 2 месеца преди хистеректомия за маточни фиброиди в комбинация с ендометриална хиперплазия, придружена от менометрорагия. Още след 2 месеца използване на LNG-IUS се получава положителен ефект при 85,2% от жените (пълна регресия на хиперплазията). След отстраняване на LNG-IUS не са наблюдавани рецидиви (Scarselli G. et al., 1988). Авторите на това проучване смятат, че не е показано най-подходящото използване на LNG-IUD за локално лечение на ендометриална хиперплазия при жени в репродуктивна възраст, които се нуждаят от контрацепция, както и тези, които са противопоказани при системна хормонална терапия и хистеректомия. Резултатите от тези работи обаче трябва да бъдат потвърдени от по-дълги и по-задълбочени проучвания. Според V.N. Прилепская, Л.И. Ostreikova (2002), всички жени (28,6%) с фокална ендометриална хиперплазия 12 месеца след въвеждането на Мирена не показват патологични промени.
Резултатите от многоцентрово проучване в продължение на 7 години (Sivin J. et al., 1994) показват намаляване на честотата на маточни фиброиди при жени, използващи LNG-IUD в сравнение с IUD, съдържащи мед. Въпреки че точните механизми на този процес са неясни, можем да се съгласим с предположението на F. Pekonen et al. (1992), че LNG влияе върху производството на инсулиноподобен растежен фактор в ендометриума. Според резултатите на T. Luukainen и сътр. (1993), А. Сингер (1994), В. Григориева и др. (2004), има намаляване на размера на фиброидите след 6-18 месеца използване на LNG-IUD.
В.А. Григориева, Е.К. Айламазян и др. (2004) демонстрират изразен терапевтичен ефект на LNG-IUS за корекция на хиперполименорея при жени с миома на матката, страдащи от обилно менструално кървене. В своето изследване те показват значително намаляване на менструалната кръвозагуба при жени с миома на матката още 3 месеца след началото на метода. Освен това, 40% от пациентите отбелязват аменорея след една година употреба на LNG-IUD.
R Varma и др. (2006), обобщавайки резултатите от редица проучвания, стигат до извода, че Мирена помага за намаляване на размера на миомата на матката и значително намалява загубата на кръв при миома на матката.
Намаляване на размера на маточните фиброиди след 6-18 месеца използване на LNG-IUD е отбелязано в трудовете на други автори. Според L.I. Ostreikova (2002), при всички пациенти с миома на матката се наблюдава намаляване на миомните възли от 1,49±0,3 cm до 1,32±0,2 cm.
Според много проучвания ефективността на вътрематочното използване на LNG е сравнима с ефективността на хирургичните методи за лечение на хиперполименорея. Въпреки това, в сравнение с хирургичните методи, LNG-IUS има редица неоспорими предимства: методът е обратим и се препоръчва за продължителна употреба.
Според някои изследователи намаляването на обема и продължителността на менструалното кървене на фона на употребата на LNG-IUD води до повишаване на нивото на хемоглобина и феритина. Според П.Р. Abakarova (2002), когато се използва Мирена, се наблюдава значително повишаване на концентрацията на хемоглобин в кръвта от 105,49±1,45 до 129,98±1,22 g/l през годината. Доказано е, че масивната кръвозагуба по време на менструация е най-честата причина за желязодефицитна анемия при жените. Фаундес и др. (1988) изследва ефекта на LNG-IUD "Mirena" при профилактиката и лечението на желязодефицитна анемия при жени, използващи различни видове спирали (LNG-IUD, T Cu-380 Ag, бримки на Lippes). Контролната група се състоеше от жени без спирала.
Ендометриозата е най-честата причина за хронична тазова болка при жените. Според C.A. Петта и др. (2005), 10% от жените с болка в таза имат ендометриоза различни степениземно притегляне. Отдавна е известно, че за лечение на ендометриоза най-често се използват нестероидни противовъзпалителни лекарства, аналози на гонадотропин-освобождаващ хормон (GnRH), андрогенни производни, КОК и прогестини (Gambone et al., 2002). Въпреки това, предвид страничните ефекти на тази терапия, беше предложено използването на LNG-IUD за лечение на ендометриоза (Fedele и Berlanda, 2004), тъй като е известно, че LNG-IUD причинява ендометриална атрофия. Vercellini и др. (2003) показват, че LNG-IUS намалява болката в таза и диспареунията при жени с ендометриоза. Освен това през 2005 г. C.A. Петта и др. проведе рандомизирано проучване, сравняващо LNG-IUS и GnRH аналози при лечението на хронична тазова болка, както и подобряване на качеството на живот при жени с ендометриоза. Авторите заключават, че ефективността на LNG-IUS не е по-ниска от аналозите на GnRH и също така намалява както интензивността на болката в таза при ендометриоза, така и менструално кървене(фиг. 23, 24).
Ориз. 23. Графика на намаляване на болката в таза при ендометриоза.
Ориз. 24. Промяна в обема на менструалната кръвозагуба.

Ендометриозата е естроген-зависимо заболяване, поради което лечението с лекарства е насочено към потискане на естрогенната секреция. Известно е, че използването на аналози на GnRH е "златен стандарт" при лечението на ендометриоза. За лечение на ендометриоза, 12-месечна употреба на Mirena е докладвана в многобройни проучвания като успешно допълнение към консервативната хирургия, намалявайки дисменореята и други симптоми, свързани с ендометриозата, и е толкова ефективна, колкото аналозите на GnRH.
Въпреки това, както е показано в сравнително проучване на C.A. Петта и др. (2005), LNG-IUDs са толкова ефективни, колкото a-GnRH, но за разлика от тях избягват странични ефекти, като хипоестрогенизъм. Освен това, при избор на LNG-IUS е достатъчно едно поставяне на IUD за 5 години.
Преди това, през 1997 г., Fedele et al. публикуваха резултатите от тяхната работа върху употребата на Mirena LNG-IUD при 25 жени с аденомиоза, придружена от менорагия, потвърдена с абдоминален и трансвагинален ултразвук, хистероскопия и ендометриална биопсия, както и при редица пациенти с ядрено-магнитен резонанс. Година по-късно всички жени показват значително увеличение на хемоглобина, хематокрита и серумното желязо, успоредно с намаляване на менструалната кръвозагуба, докато липидният метаболизъм и хемостазата остават стабилни. Ултразвукът показа значително намаляване на обема на матката при всички пациенти.
Vercellini и др. изследва ефективността на LNG-IUD "Mirena" при вторична дисменорея с умерена и тежка тежест, причинена от ендометриоза. За да оценят тежестта на синдрома на болката и количеството на менструалната кръвозагуба, авторите са използвали 100 mm скала от визуални аналози и специален въпросник, с който тежестта на симптомите е оценена от 0 до 3 точки. Както количеството на менструалната кръвозагуба, така и силата на болката намаляват значително след 12 месеца от използването на Mirena LNG-IUD, а интензивността също намалява. менструални болкисвързани с ендометриоза, и по-голямата част от пациентите са доволни от резултатите от лечението.
Според проучване на Fedele et al., Mirena е прилагана на 11 пациенти за лечение на ректовагинална ендометриоза. До 3-ия месец от лечението проявите на умерена и тежка дисменорея изчезнаха. Симптомите на тежка диспареуния също намаляват, въпреки че не изчезват напълно. Според трансректалната ултрасонография, до 12-ия месец от лечението, размерът на огнищата на ендометриозата в областта на ректовагиналната преграда леко намалява. Авторите свързват този ефект с директния ефект на LNG в ендометриоидни лезии на рецепторно ниво и потвърждават, че ефектът е по-висок, когато аменореята настъпи на фона на употребата на LNG-IUD.
Намаляването на симптомите на дисменорея с използването на LNG-IUS е показано в трудовете на J. Barrington et al. (1989) и J. Sivin et al. (1994). При повечето пациенти е отбелязан положителен ефект. Добри резултати при лечението на дисменорея, свързана с аденомиоза, са получени от R. Vercellini и сътр. (1999). Авторите обясняват механизма на положителния ефект на LNG-IUD чрез директния му ефект върху огнищата на аденомиоза: намаляване на нивото на PG и факторите на фибринолитичната активност в ендометриума, намаляване на степента на васкуларизация, инхибиране на пролиферативни процеси и хипотрофия на ектопичния ендометриум.
За лечение на ПМС се използват различни лекарства. J. Barrington и др. (1997) използва подкожно имплантиране на естрадиол в комбинация с LNG-IUD. Естрадиолът потиска функцията на яйчниците и спира симптомите на ПМС, а LNG-IUD предотвратява развитието на ендометриални хиперпластични процеси.
Според нашите данни (2001 г.) клиничните прояви на ПМС (раздразнителност, намалена работоспособност, слабост, подуване на корема, подуване на долните крайници и др.) Изчезнаха при 21,5% от жените до 6-ия месец на контрацепция, при 36,9% - до 12-ия месец от употребата на Мирена. Изчезването или значително отслабване на усещанията за болка се наблюдава при 20% от пациентите с първична дисменорея до 6-ия месец и при 35,4% до 12-ия месец от контрацепцията.
Scholten изследва ефекта на LNG-IUD Mirena и съдържащата мед IUD при 52 жени върху проявите на PMS, потвърдени с помощта на въпросника Virgin Inventory of Premenstrual Symptoms, който позволява да се идентифицират средна честотанай-често в предменструален периодсимптоми. Доказано е, че с използването на LNG-IUD "Мирена" влошаването на общото състояние преди менструация и тежестта на симптомите на ПМС значително намаляват, а на фона на мед-съдържащата спирала, напротив, те се увеличават. Резултатите от значителен брой проучвания за контрацептивния ефект на LNG-IUD "Mirena" показват значително намаляване на менструалната болка, което до известна степен е свързано с намаляване на менструалната кръвозагуба. Интерес представлява хипотезата на Critchley et al., Според която потискането на активността на простагландин дехидрогеназата и произтичащото от това повишаване на локалното ниво на PG се наблюдава само в началото на употребата на LNG-IUD "Mirena", а след това, при продължително навлизане на LNG в матката, тяхното съдържание намалява.
В резултат на изследването T. Backman et al. (2005) заключава, че използването на LNG-IUD не увеличава вероятността от развитие на рак на гърдата.
Пациентите с хормонално зависим рак на гърдата често получават тамоксифен като адювантна терапия. За съжаление, в резултат на естрогеноподобното действие на лекарството могат да се развият полипи на ендометриума, фиброиди, хиперплазия и дори рак на ендометриума. Гарднър и др. (2000) провеждат рандомизирано контролно проучване при жени в постменопауза, които са получавали поне една година адювантна терапия с тамоксифен и са били под редовно проследяване след лечение на рак на гърдата. Някои жени са имали ендометриална биопсия, взета по време на приема на тамоксифен, други - преди и една година след въвеждането на LNG-IUD "Мирена" на фона на тамоксифен. Авторите заключават, че Мирена има защитен ефект върху ендометриума, който е бил изложен на тамоксифен. Въпреки това, за да се използва този метод като рутинен метод при пациенти с рак на гърдата, използващи тамоксифен, трябва да се проведе по-голямо рандомизирано контролно проучване, докато Мирена трябва да се прилага преди започване на лечение с тамоксифен.
Има и много изследвания, показващи положителния ефект на левоноргестрел не само върху хиперпластичните процеси в ендометриума, но и върху аденокарцинома. Освен това, според изследователите, много жени изпитват постоянна клинична ремисия, а някои дори забременяват (Imai M., 2001; Kaku T., 2001; Sardi J., 1998).
Възможно е да се използва LNG-IUD като микродозиран хормонален прогестогенен компонент на хормонална заместителна терапия във връзка с естрогени. К. Андерсон и др. през 1992 г. за първи път се съобщава за употребата на LNG-IUD като прогестогенен компонент на хормонозаместителната терапия. Хормонозаместителната терапия с LNG-IUD "Mirena" допринася за значително намаляване на тежестта на симптомите на менопаузалния синдром и регресия на хиперпластичните процеси на ендометриума и млечните жлези. Според нашите данни (2001 г.) е установено значително намаляване на вегетативно-съдовите (92%) и психоневрологичните (85%) разстройства при жени в пременопауза с климактеричен синдром след 6 месеца хормонозаместителна терапия с Мирена като прогестогенен компонент. Критериите за избор на показания за употребата на LNG-IUD при жени в пременопауза като прогестогенен компонент на хормонозаместителната терапия са симптоми на менопаузален синдром, ановулация и олигоменорея. Използването на LNG-IUS в допълнение към естрогенната заместителна хормонална терапия при пациенти в перименопауза потиска пролиферацията на ендометриума, насърчава аменореята и избягва нежеланите вазомоторни симптоми. В резултат на проучването (N.R.E. Hampton, M.C.P. Rees et al., 2005), след 60 месеца употреба на Mirena, не е открита хиперплазия на ендометриума при пациентите. След 12 месеца аменореята се развива при 54,4% от пациентите, а след това, до края на проучването, след 60 месеца, тя е 92,7%.
Анализът на литературни данни показва, че LNG-IUD са не само ефективен метод за предпазване от нежелана бременност при жени в репродуктивна възраст и фертилни жени с овулаторен менструален цикъл в пременопауза, но и ефективно лечение на редица често срещани гинекологични заболявания.
Най-подходящата употреба на LNG-IUD при пациенти с хиперпластични процеси на ендометриума и млечните жлези, с ендометриоза, миома на матката, както и с дисменорея, ПМС, менорагия, анемия. Една от перспективите за Мирена е използването й за защита на ендометриума по време на естрогенна хормонозаместителна терапия, нейното предимство е липсата на менструални реакции и системни странични ефекти.
Резултатите от всички предишни проучвания показват, че LNG-IUD "Mirena" е ефективен, рентабилен метод на лечение, който намалява менструалната кръвозагуба, подобрява хемоглобина и серумното желязо. Поставянето на LNG-IUS "Мирена" не е толкова сериозна интервенция, колкото инвазивна хирургични методивисокорискови лечения като ендометриална резекция или хистеректомия.
LNG-IUS "Мирена" при жени от високорискови групи
Според СЗО (2009) употребата на LNG-IUD "Мирена" не е противопоказана при жени с фамилна анамнеза за тромбофлебит и белодробна емболия, разширени вени и повърхностен тромбофлебит, неусложнен от клапно сърдечно заболяване, при планиране на радикална хирургична операциябез продължителна имобилизация и минимално инвазивни процедури, контролирана хипертония под 160/100 mm Hg. Изкуство. в момента или в историята. Мирена обикновено не се препоръчва за следните заболявания: настоящ епизод на венозен тромбоемболизъм (ВТЕ), съществуваща коронарна болест на сърцето и антифосфолипиден синдром.
Употребата на "Мирена" не е противопоказана при носителство на вируса на хепатита, без нарушена чернодробна функция, активен хепатит, анамнеза за холестаза при жени по време на бременност, с лека компенсирана чернодробна цироза. Употребата на Мирена е препоръчителна (СЗО 2) за симптоматични и безсимптомни заболяванияна жлъчния мехур, след неговата холецистектомия и медикаментозно лечение и с доброкачествена фокална нодуларна хиперплазия на черния дроб. Доказано е, че ефективността на системата Мирена не намалява при приемане на ензимни индуциращи чернодробни лекарства. LNG-IUS Mirena обикновено не се препоръчва (WHO 3) за тежки заболяваниячерен дроб (тежка декомпенсирана цироза, хепатоцелуларен аденом и карцином). Рискът е само теоретичен, поради възможни ефекти върху метаболитните процеси и възможни ефекти върху растежа на тумора.
Затлъстяването е хронично заболяване, характеризиращо се с прекомерно отлагане на мазнини в цялото тяло. 1,7 милиарда души в света страдат от затлъстяване или наднормено тегло. До 2025 г. 40% от мъжете и 50% от жените в света ще страдат от затлъстяване. Затлъстяването с ИТМ над 30 се класифицира като приемлива категория 1 на СЗО (2009 г.). LNG-IUD "Мирена", съдържаща 52 mg левоноргестрел, при жени с адекватна компенсация за диабет тип I е дългосрочен високоефективен и приемлив метод за контрацепция, не предизвиква появата и / или прогресията на микроангиопатии, не повлиява въглехидратния метаболизъм. Мирена няма клинично значим и статистически значим ефект върху липидния спектър на кръвта и параметрите на системата за хемостаза. Според V.N. Прилепская, П.Р. Абакарова, С.И. Роговской, Е.А. Mezhevitinova (2004), 96,7% от жените със захарен диабет тип I продължават да използват Mirena повече от 12 месеца.
Употребата на Мирена не се препоръчва при жени на всяка възраст с фокални мигреноподобни симптоми (СЗО 3). Жени, които нямат фокални прояви, се класифицират като приемлива категория 2. Жени, които съобщават за немигреноподобна болка, симптоми на епилепсия и депресивни разстройства, могат да използват IMHS без ограничения (WHO 1).
По този начин хормоналната контрацепция и хормоналната терапия, използваща вътрематочната хормонална система Mirena, съдържаща левоноргестрел, са връзки в една и съща верига. Мирена е не само високоефективен и обратим метод за контрацепция за жени от всички възрастови групи, но също така има редица лечебни свойства за много гинекологични заболявания. Като всеки контрацептив, той трябва да се използва в съответствие с показанията и противопоказанията, а като метод на контрацепция - индивидуално и специално за всеки пациент, като се вземат предвид възрастта, съпътстващите заболявания, състоянието на репродуктивната система и други характеристики на женското тяло. .
Противопоказания за употребата на Мирена
Както всеки метод на контрацепция, Мирена, наред с очевидните предимства, има редица абсолютни противопоказания за употреба. Това са:
- бременност или подозрение за нея;
- потвърдени или подозирани злокачествени новообразувания на тазовите органи;
- остри или обостряне на хронични възпалителни заболявания на гениталните органи, включително инфекции, предавани по полов път (ППИ), в момента или през последните 3 месеца;
- необичайно маточно кървене от гениталния тракт с неизвестна етиология;
- деформации на маточната кухина (вродени или придобити);
- остър хепатит.
Инструкции за въвеждане на "Мирена"
Монтира се само от лекар!
Мирена се доставя в стерилна опаковка. Мирена се стерилизира с етиленов оксид. Не разопаковайте, за да избегнете нарушаване на стерилността. Само за еднократна употреба. Не използвайте Мирена, ако вътрешната опаковка е повредена или отворена. Използвайте преди посочената дата. С помощта на проводник Мирена се въвежда (схема 1) в маточната кухина в рамките на 7 дни от началото на менструацията или веднага след медицинско прекъсване на бременността, като внимателно се спазват приложените инструкции. Мирена може да бъде заменена с нова спирала във всеки ден от менструалния цикъл.
| Схема 1 | Подготовка за въвеждането
Извършете преглед, за да определите размера и положението на матката и да изключите остър цервицит, бременност или други гинекологични противопоказания. Визуализирайте шийката на матката със спекулуми и почистете щателно шийката на матката и влагалището с подходящ антисептичен разтвор. Потърсете помощ от асистент, ако е необходимо. Хванете горната устна на шийката на матката с щипци. Изправете цервикалния канал чрез леко издърпване с форцепс. Форцепсът трябва да е в това положение през цялото време на поставяне на Мирена, за да се осигури внимателно издърпване на шийката на матката към поставения инструмент. Внимателно премествайки маточната сонда през кухината до дъното на матката, определете посоката на цервикалния канал и дълбочината на маточната кухина (разстоянието от външната ос до дъното на матката), изключете преградите в маточната кухина, синехия и субмукозен фибром. Ако цервикалният канал е твърде тесен, се препоръчва разширяване на канала и може да се използва аналгетичен/парацервикален блок. |
Схема 2
|
Въведение 1. Отворете стерилната опаковка (Схема 2а). След това всички манипулации трябва да се извършват само със стерилни ръкавици.
|
Схема 3
|
2. Като държите плъзгача в най-отдалечената позиция, използвайте резбите (схема 3a), за да издърпате системата във водещата тръба.
|
Схема 4
| 3. Фиксирайте здраво резбите в слота на близкия край на дръжката на водещата тръба (диаграма 4). |
| Схема 5
|
4. Поставете индексния пръстен в съответствие с измереното разстояние на сондата от външния уст до фундуса на матката, както е показано на Диаграма 5. |
| Схема 6
|
5. Мирена е готова за поставяне. Задръжте плъзгача здраво с показалеца или палеца в най-отдалечената позиция. Внимателно прекарайте водещия проводник през цервикалния канал и в матката, докато указателният пръстен е на около 1,5–2 cm от шийката на матката, за да оставите достатъчно място за отваряне на раменете (Фигура 6). ВНИМАНИЕ! Не насилвайте водача. Ако е необходимо, разширете цервикалния канал. |
| Схема 7
|
6. Като държите проводника неподвижен, освободете хоризонталните закачалки на Мирена (Схема 7a), като издърпате плъзгача към вас до маркировката (Схема 7b). Изчакайте 5-10 секунди хоризонталните закачалки да се отворят. |
| Схема 8
|
7. Преместете водача внимателно навътре, докато индексният пръстен докосне шийката на матката. Сега Мирена трябва да е във фундална позиция (Схема 8). |
| Схема 9
|
8. Освободете напълно системата от тръбата: за да направите това, докато държите проводника неподвижен, дръпнете плъзгача към вас, докато спре. Нишките трябва да се освобождават автоматично (Схема 9). Преди да отстраните направляващата тръба, уверете се, че резбите са свободни. |
| Схема 10
|
9. Отстранете проводника от матката. Нарежете нишките така, че дължината им да е на 2 см от външния зъб на матката (схема 10). |
ВАЖНА ИНФОРМАЦИЯ!
Ако имате някакви съмнения, че системата е инсталирана правилно, проверете позицията на Мирена, например с помощта на ултразвук или, ако е необходимо, извадете системата и поставете нова, стерилна. Отстранете системата, ако не е напълно в маточната кухина. Дистанционната система не трябва да се използва повторно.
ПРЕМАХВАНЕ НА МИРЕНА
Мирена се отстранява чрез леко издърпване на конците, хванати от форцепса.
СПЕЦИАЛНИ ИНСТРУКЦИИ
Ако бременността не е желана, тогава при жени в детеродна възраст системата трябва да се отстрани по време на менструация, при условие че има месечен менструален цикъл. В противен случай от поне, трябва да се използват други методи за контрацепция (като презерватив) в продължение на 7 дни преди отстраняването.
Ако жената има аменорея, тя трябва да започне да използва бариерна контрацепция 7 дни преди отстраняването на системата и да продължи до възобновяване на менструацията.
Новата Мирена може да се приложи и веднага след премахване на старата, като в този случай няма нужда от допълнителни контрацептиви.
LNG-IUS може да се прилага по всяко време на менструалния цикъл, след индуциран аборт през първия триместър (веднага след операцията) при липса на инфекция. След раждането, Mirena се препоръчва да се прилага не по-рано от 6 седмици по-късно. Първият контролен преглед се извършва след 1 месец, след това след 3 месеца и след това 1 път годишно. Според ултразвуковите данни на ехограмите се виждат следните характеристики на позицията на Мирена в маточната кухина:
- наличието на две взаимно перпендикулярни образувания под формата на буквата Т;
- контрацептивното стебло при надлъжно сканиране се визуализира като четири успоредни тънки хиперехогенни структури, образувани в резултат на ултразвуково отражение от външната и вътрешната повърхност на резервоара, съдържащ хормон;
- с напречно сканиране в областта на фундуса на матката, хоризонталната част на IUD се визуализира като една тънка хиперехогенна лента.
Ориз. 22. Вътрематочна хормоноотделяща система "Мирена".

Периодът на приложение на Мирена, според препоръките, е 5 години, след което се препоръчва да се премахне и да се замени с нова. Хормоналната вътрематочна левоноргестрел-освобождаваща система "Мирена" е създадена с цел комбиниране на контрацепция и терапевтични свойствахормонални средства с предимствата на вътрематочните.
Библиография
ЛИТЕРАТУРА
Григориева В.А., Айламазян Е.К., Тарасова М.А. Вътрематочна система, освобождаваща левоноргестрел, като лечение на хиперполименорея при жени с миома на матката. - 2004. - Т. 6. - № 5.
Andersson J., Rybo G. Левоноргестрел-освобождаващо вътрематочно устройство при лечението на менорагия // Br. J. Obstet. Гинекол. - 1990. - Т. 97. - С. 697.
Andersson K., Mattsson L.-A., Rybo G., Stadberg E. Вътрематочно освобождаване на левоноргестрел - нов начин за добавяне на прогестоген в хормонална заместителна терапия // Obstet. Гинекол. - 1992. - Т. 79. - С. 963–967.
Andersson K., Odlind V., Rybo G. Освобождаващи левоноргестрел и освобождаващи мед (Nova-T) спирали по време на петгодишна употреба. Рандомизирано сравнително проучване // Контрацепция. - 1994. - Т. 49. - С. 56–72.
Backman T., Rauramo I. et al. // obstet. Гинекол. - 2005. - Т. 106. - № 4. - С. 813–817.
Барбоса И., Бакос О., Олсон С.-Е. et al. Функция на яйчниците по време на употреба на IUD, освобождаваща левоноргестрел // Контрацепция. - 1990. - Т. 42. - С. 51.
Barrington J.W., Bowen-Simpkins P. Вътрематочната система на левоноргестрел при лечението на менорагия // Br. J. Obstet. Гинекол. - 1997. - Т. 104. - С. 614–616.
Coleman M., Cowan L., Farquhar C. // Aust NZ Obstet Gynaecol. - 1997. - N 37 (2). - С. 195–201.
Critchley H., Wang H., Jones R. и др. // Хум. размножаване. - 1998. - N 13 (50). - С. 1218–1224.
Crosignani P., Vercellini P., Mosconi P. et al. // obstet. Гинекол. - 1997. - N 90. - С. 257–263.
Фаундес А., Алварес Ф., Брахе В., Техада А.С. Ролята на IUD с левоноргестрел в превенцията и лечението на желязодефицитна анемия по време на регулиране на плодовитостта // Int. J. Gynecol. obstet. - 1988. - Т. 26. - С. 429–433.
Fedele L. и Berlanda N. Нововъзникващи лекарства за ендометриоза // Expert Opin Emerg Drugs. - 2004. - N 9. - С. 167–177.
Гарднър F.J.E., Konje J.C., Abrams K.R. et al. Защита на ендометриума от промени, стимулирани от тамоксифен, чрез вътрематочна система, освобождаваща левоноргестрел: рандомизирано контролирано проучване // Lancet. - 2000. - N 356. - С. 1711–1717.
Hampton N.R.E., Rees M.C.P. et al. // Хум. размножаване. - 2005. - Т. 20. - № 9. - С. 2653–2660.
Heikkila M., Luukkainen T. // Контрацепция. - 1982. - N 25. - С. 279–292.
Nilsson C.G., Lahteenmaki P.L.A., Luukkainen T. Овариална функция при аменорея и менструация, използващи левоноргестрел-освобождаващо вътрематочно устройство // Fertil. Стерилен. - 1984. - Т. 41. - С. 52–55.
Ortiz M.E., Croxato H.B. Начинът на действие на ВМС // Контрацепция. - 1987. - Т. 36. - С. 37–53.
Pekonen F., Nyman R., Lahteenmaki P. et al. // J. Clin. Ендокринол. Аз-раздел. - 1992. - N 75. - С. 660–664.
Petta C.A. et al. // Хум. размножаване. - 2005. - Т. 5. - N 3. - С. 1–6.
Пеконен Ф., Найман Т., Лахтеенмаки П. и др. Вътрематочният прогестин индуцира непрекъснато производство на инсулин-подобен растежен фактор-свързващ протеин-1 в човешкия ендометриум // J. Clin. Ендокринол. Metab. - 1992. - Т. 75. - С. 660–664.
Perino A. и др. Лечение на ендометриална хиперплазия с вътрематочно устройство, освобождаващо левоноргестрел // Acta Eur. плодородна. - 1987. - Т. 18. - С. 137–140.
Sturridge F., Guillebaund J. // Brit. J. Obstet. Gynaecol. - 1997. - N 104 (3). - С. 285–289.
Singer A., Ilomi A. Успешно лечение на фиброиди с помощта на вътрематочно прогестероново устройство // Световен конгрес по гинекология и акушерство (FIGO), 14-ти: Резюме. - Монреал, Канада. - 1994 г.
Toivonen J., Lukkainen T., Allonen H. Защитен ефект на вътрематочно освобождаване на левоноргестрел при инфекция на таза. Три години сравнителен опит с вътрематочни устройства, освобождаващи левоноргестрел и мед // Obstet. Cynecol. - 1991. - Т. 77. - С. 261–264.
Варма Р. и др. // Европейско списание по акушерство и гинекология и репродуктивна биология. - 2006. - N. 125. - P. 9–28.
Vercellini P., Frontino G., De Giorgi O., Aimi G., Zaina B., Crosignani P.G. Сравнение на вътрематочно устройство, освобождаващо левоноргестрел, спрямо очаквано лечение след консервативна операция за симптоматична ендометриоза: пилотно проучване // Fertil. Стерилен. - 2003. - N 80. - С. 305–309.
Съвременната медицина предлага на жената да използва голямо разнообразие от методи за предотвратяване на нежелана бременност. Сред наличните опции си струва да се подчертае вътрематочната хормонална спирала Mirena, която може да се използва не само като контрацептив, но и като част от терапията за някои гинекологични заболявания.
Вътрематочното устройство Мирена представлява Т-образна рамка, от която всеки ден определено количество влиза в кръвта на жената. хормона левоноргестрел. Именно този хормон е основният компонент на всеки контрацептив от ново поколение. Разглежданото средство за вътрематочна контрацепция има локален ефект, инсталирано е за 5 години и след това се заменя с ново (ако е необходимо и желано от жената).
Как действа Мирена и как действа?
Общият принцип на "работа" на вътрематочното устройство Мирена е същият като този на хормоналните импланти и контрацептивните инжекции - те са предназначени да блокират (освобождаването на яйцеклетка от яйчника) и да забавят развитието на маточната лигавица, което автоматично прави имплантирането на феталното яйце почти невъзможно.
Разглежданият контрацептив се счита за доста ефективен, като дълъг периоддействия. Според статистиката само 2 от 1000 жени, които са имали вътрематочно устройство Mirena, са забременели през първата година от употребата му.

Въпреки такава голяма ефективност и възможността за използване на Мирена за дълго време, способността за зачеване при жената се възстановява веднага след отстраняването на вътрематочното устройство.Изключително рядко се случва способността за зачеване да се възстанови 3-6 месеца след премахването на въпросния контрацептив.
Забележка:вътрематочното устройство Mirena, както всеки друг хормонален контрацептив, не е в състояние да предпази жената от.
Възможни странични ефекти
По правило страничните ефекти се появяват през първите 1-3 месеца след инсталирането на въпросния контрацептив, но те бързо изчезват и не изискват специално лечение. Жена след инсталиране на вътрематочно устройство Mirena може да забележи следните нежелани реакции:
- редовен
- значително повишаване на чувствителността на млечните жлези;
- не е свързано с хранене;
- кратката продължителност на менструалния цикъл, в някои случаи месечното кървене може да спре напълно;
- периодично издание
- нарушения на психоемоционалния фон - например рязка промяна в настроението;
- качване на тегло;
Всички тези странични ефекти изчезват сами, а що се отнася до продължителността на менструалния цикъл, той ще се възстанови след отстраняването на вътрематочното устройство Мирена.
Тъй като въпросното лекарство е контрацептив, неговите лечебни свойства могат да бъдат приписани и на странични ефекти, но те ще бъдат изключително полезни за здравето. Например спиралата Мирена е призната от лекарите за отлична профилактичновъзпалителни заболявания на малкия таз, желязодефицитна анемия,. В допълнение, това вътрематочно устройство значително улеснява състоянието на жена с болезнена менструация и намалява размера на миоматозните възли.
Противопоказания за поставяне на Мирена
- вродени и / или придобити аномалии в структурата на матката;
- неоплазми на матката или злокачествен характер;
- свръхчувствителност или индивидуална непоносимост към хормона или материала, от който е направена спиралата Мирена;
- съществуваща бременност или подозрение за нея;
- заболявания на тазовите органи с възпалителен характер;
- извършени над три последните месецисептичен аборт;
- прогресивна инфекция на пикочно-половата система;
- история на долните крайници;
- рак на гърдата и история на лечението му;
- развити след раждането;
- възпаление на цервикалния канал на шийката на матката (цервицит);
- остро чернодробно заболяване;
- доброкачествени и/или злокачествени тумори.
Поставяне и отстраняване на вътрематочно устройство Мирена
Само гинеколог може да определи целесъобразността на използването на въпросния контрацептив за конкретна жена. И само лекар трябва да постави / инсталира спиралата Мирена, освен това има някои условия за такава манипулация:

Забележка:ако директно по време на инсталирането на въпросния контрацептив жената се оплаква от много силна болка или е започнало кървене, тогава гинекологът трябва да извърши ултразвук и физически преглед, за да изключи перфорация на матката (механично увреждане).
Процесът на отстраняване на вътрематочното устройство Мирена
Ако менструалният цикъл на жената е редовен, Мирена може да се отстрани във всеки ден от менструацията след изтичане на срока на годност. Ако жената се нуждае от допълнителна контрацепция, лекарят може да инсталира нова спирала в същия ден.
Ако спиралата не се отстранява по време на менструация, тогава една седмица преди тази манипулация жената трябва да използва допълнителни средстваконтрацепция. Същото правило важи, ако пациентът е диагностициран с аменорея.
След отстраняване на вътрематочното устройство лекарят трябва да се увери, че спиралата е непокътната. Често по време на въпросната процедура хормонално-еластомерното ядро се приплъзва върху хоризонталните „рамене” на Т-образното тяло. След като се потвърди целостта на спиралата, не са необходими допълнителни изследвания и интервенции.
Забележка:инсталирането на нова спирала е възможно веднага след отстраняването на старата, тъй като е доказана пълната безопасност на използването на две или повече вътрематочни системи подред. Не се отбелязват промени в здравето на жените .
Вътрематочно устройство Мирена по време на бременност и кърмене
 Нито един хормонални средства, включително този, който се разглежда, не може да се използва по време на бременност. Ако по време на употребата на Мирена настъпи бременност, тя трябва да бъде отстранена, тъй като рискът от спонтанен аборт или преждевременно раждане значително се увеличава за жената.
Нито един хормонални средства, включително този, който се разглежда, не може да се използва по време на бременност. Ако по време на употребата на Мирена настъпи бременност, тя трябва да бъде отстранена, тъй като рискът от спонтанен аборт или преждевременно раждане значително се увеличава за жената.
Необходимо е да премахнете въпросния контрацептив по време на бременност с изключително внимание, но ако това не е възможно, лекарят ще повдигне въпроса за изкуствено прекъсване на бременността. Една жена може да откаже аборт, но в този случай тя трябва да бъде информирана за рисковете и възможните последици от преждевременното раждане за детето. Самата пациентка ще трябва внимателно да следи собственото си благосъстояние и, ако болки в корема, подобни на колики, треска, спешно да потърси квалифицирана медицинска помощ.
Що се отнася до употребата на Мирена от жена, която кърми, лекарите са единодушни в мнението си - ако спиралата е инсталирана 6 седмици след раждането, тогава няма да има ефект върху растежа и развитието на детето. Хормонът, влизащ в кръвта на кърмещата майка, не влияе върху качеството и количеството на кърмата.
Възможни усложнения при използване на Мирена
По принцип употребата на въпросния вътрематочен контрацептив рядко води до усложнения и ако се появят необичайни симптоми, жената трябва незабавно да потърси квалифицирана медицинска помощ. Възможно е обаче да възникнат проблеми.
Експулсия - пролапс на вътрематочното устройство
Вътрематочното устройство може частично или напълно да изпадне от маточната кухина, с най-висок риск подобно явлениеДостъпен от нераждали женипрез първите няколко месеца след инсталирането на инструмента. Изключително рядко е възможно отхвърлянето на системата на по-късна дата на кандидатстване.
Забележка:можете да забележите загубата на спиралата Мирена, като внимателно прегледате дамските превръзки и тампоните по време на менструация. Ако се забележи пролапс, тогава трябва да започнете да използвате презерватив по време на полов акт и да потърсите помощ от гинеколог.
Механично увреждане на стените на матката - перфорация
Изключително рядко може да се получи увреждане на стената на матката при поставяне на вътрематочно устройство, но този факт се открива от лекаря незабавно и веднага се открива. Ако перфорацията не е забелязана от гинеколога, тогава спиралата може да попадне в други части на таза и да повреди вътрешни органи- налага се операция.
инфекции
Използването на вътрематочно контрацептивипридружен от известен риск от тазови инфекции, но рискът от тяхното развитие е значително намален след 20 дни след приложението Мирена в маточната кухина.Инфекцията може да бъде предизвикана от патогенни бактерии, които навлизат в маточната кухина точно по време на инсталирането на спиралата. Ако инфекцията се открие след 20 дни след инсталирането на Мирена, най-вероятно инфекцията е настъпила по време на полов акт с болен партньор.
Вътрематочното устройство Mirena се счита за ефективен метод за предотвратяване на нежелана бременност. А неговите положителни свойства и минималната възможност за развитие на усложнения правят това лекарство изключително популярно сред клиентите на гинекологичните клиники.
Циганкова Яна Александровна, медицински наблюдател, терапевт от най-висока квалификационна категория
Подобни статии
-
Когато съпругът е против дете, как да забременеете без негово знание?
Понякога можете да забременеете по небрежност. За да не се случи това, е важно да знаете как можете да заченете дете случайно и какви средства можете да използвате, за да избегнете нежелана бременност. Също така в тази статия можете да намерите информация за...
-
Какви камъни и амулети са подходящи за Телец според хороскопа и датата на раждане Талисман на слон за Телец
Април-май Телците (21 април - 20 май) са премерени, не са суетливи и колосално продуктивни! Тяхната завидна упоритост може да доведе другите до дръжката, но те знаят точно какво правят и защо имат нужда от това. Сред положителните...
-
Ограничения за достъп до данни в роли 1c
Всички настройки на потребителските права, които ще направим в рамките на тази статия, се намират в раздел 1C 8.3 „Администриране“ - „Настройки на потребител и права“. Този алгоритъм е подобен в повечето конфигурации на ...
-
1c стартира тънък клиент вместо дебел
Платформи: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Конфигурации: Всички конфигурации2012-11-16 21362 Те се стартират чрез указване на специални ...
-
Доказателства за известни начини за кражба на ток Как да разберете кой краде ток
Повишаването на енергийните тарифи е една от поразителните характеристики на задълбочаващата се икономическа криза. В този контекст кражбата на електроенергия и проблемите, свързани с разкриването й, са от първостепенно значение.Начини за разкриване на кражба ...
-
Характеристики на монтаж на контакти и превключватели на различни повърхности
Поздрави на всички читатели на нашия блог Днес, скъпи читатели, искам да подчертая темата как да инсталирам гнезда. Тази процедура е много често търсена при подмяна на стар контакт с нов в случай на повреда, когато ...