Осложнения при острых нарушений мозгового кровообращения. Причины, по которым может проявиться онмк. Лечение острого нарушения мозгового кровообращения при ишемическом типе
К острым нарушениям мозгового кровообращения относятся преходящие нарушения мозгового кровообращения и мозговые инсульты, среди которых выделяют группу малых инсультов.
Преходящие нарушения мозгового кровообращения
Преходящее нарушение мозгового кровообращения – это острое нарушение кровообращения в головном мозге с развитием быстро проходящих симптомов поражения центральной нервной системы. К этой группе относят только те случаи заболевания, при которых клинические проявления сохраняются не более 24 ч. Следовательно, диагноз преходящего нарушения мозгового кровообращения всегда является ретроспективным, и до завершения первых суток после дебюта заболевание расценивается как мозговой инсульт. К преходящим нарушениям мозгового кровообращения относят транзиторные ишемические атаки и гипертонические церебральные кризы.
Длительность неврологических нарушений при транзиторных ишемических атаках составляет от нескольких минут до суток, но чаще – 10–15 мин. Около 10 % транзиторных ишемических атак в течение месяца после возникновения сопровождаются развитием ишемического инсульта.
Транзиторные ишемические атаки разнообразны в клинических проявлениях и зависят от локализации и продолжительности гемодинамических расстройств. Обычно транзиторные ишемические атаки проявляются негрубым неврологическим дефицитом, складывающимся из общемозговой и очаговой неврологической симптоматики. Транзиторная ишемия ствола мозга может сопровождаться симптомами бульбарного паралича, глазодвигательными расстройствами. К транзиторным ишемическим атакам также относятся внезапно развивающееся преходящее нарушение зрения на один глаз (характерно для эмболии артерий сетчатки), нарушение зрения на один глаз в сочетании с контралатеральным гемипарезом (альтернирующий оптикопирамидный синдром, патогномоничный для поражения внутренней сонной артерии).
Гипертонические церебральные кризы – это остро развивающиеся нарушения церебральной гемодинамики в результате срыва ауторегуляции с развитием отека мозга, которые сопровождаются общемозговыми и очаговыми симптомами, исчезающими в течение суток. В патогенезе гипертонических церебральных кризов основное место отводится повышению венозного и внутричерепного давления, повреждению гематоэнцефалического барьера с выходом во внеклеточное пространство богатой белком жидкости. Развивается вазогенный отек мозга.
В клинической картине на первый план при развитии гипертонического церебрального криза выступают общемозговые симптомы: резкая головная боль, локализующаяся главным образом в затылочной или теменно-височной области, изменение сознания в виде оглушения, спутанности, психомоторного возбуждения. Иногда возможна кратковременная утрата сознания. В отдельных случаях выявляются менингеальные симптомы. Нередко на высоте головной боли возникает тошнота, рвота, довольно часто – головокружение, обычно системного характера. На этом фоне могут определяться очаговые симптомы различной степени выраженности.
При преходящих нарушениях мозгового кровообращения отсутствуют острые изменения вещества головного мозга при проведении компьютерной и магнитно-резонансной томографии.
Мозговые инсульты
Мозговой инсульт – это острое нарушение кровообращения в головном мозге с развитием стойких симптомов поражения центральной нервной системы, вызванных инфарктом (острое нарушение мозгового кровообращения по ишемическому типу, ишемический инсульт) или кровоизлиянием в мозговое вещество либо в подоболочечное пространство (острое нарушение мозгового кровообращения по геморрагическому типу, геморрагический инсульт). В структуре инсультов ишемический тип (80 %) отчетливо преобладает над геморрагическим типом (20 %).
Малый инсульт. Развивается остро, характеризуется развитием очаговой и общемозговой симптоматики, которая должна полностью купироваться на фоне терапии или без нее в течение 3 нед. (21 дня). При компьютерной томографии или магнитно-резонансной томографии зачастую не обнаруживается никаких острых повреждений мозговой ткани. Диагноз малого инсульта ретроспективный.
Ишемический инсульт. Ишемический инсульт (острое нарушение мозгового кровообращения по ишемическому типу) – это остро возникшее поражение головного мозга, развившееся вследствие недостаточности обеспечения мозговой ткани кислородом и метаболическими субстратами. Ишемический инсульт всегда относили к заболеваниям пожилого и старческого возраста, однако дебют инсульта в возрасте до 50 лет отнюдь не редок.
При ишемическом инсульте в течение первого месяца погибают 30 % больных, к концу года – еще около 20 %. Из перенесших мозговой инсульт больных более 60 % остаются инвалидами и до конца жизни нуждаются в медико-социальной поддержке, а к трудовой деятельности могут вернуться не более 15 %.
Под дебютом инсульта понимают первые клинические проявления (неврологическую симптоматику) острого нарушения мозгового кровообращения.
Выделяют следующие периоды ишемического инсульта:
– острейший период – до 2–5 сут после дебюта заболевания;
– острый период – от 2–5 до 21 сут;
– ранний восстановительный период – от 21 сут до 6 мес.;
– поздний восстановительный период – от 6 мес. до 2 лет;
– период остаточных явлений – после 2 лет.
При появлении нового ишемического очага в том же бассейне (области кровоснабжения магистрального сосуда головы) нарушения мозгового кровообращения в течение 28 дней после дебюта инсульта диагностируют рецидивирующий инсульт, в более поздние сроки – повторный инсульт.
В клинической картине ишемического инсульта, как правило, превалирует очаговая неврологическая симптоматика, хотя в ряде случаев он может дебютировать головной болью, рвотой, утратой сознания, эпилептическими припадками. Характер и степень выраженности очаговой симптоматики зависят от бассейна выключенной артерии, состояния коллатерального кровообращения и глубины ишемического поражения.
Окклюзия внутренней сонной артерии может проявляться монокулярным нарушением зрения на стороне окклюзии (за счет нарушения кровообращения в глазничной артерии) в сочетании с контралатеральным гемипарезом или гемиплегией (альтернирующий оптикопирамидный синдром), гемигипестезией; афазией при поражении доминантного полушария; анозогнозией, аутотопагнозией при поражении субдоминантного полушария; парезом взора; возможно развитие гемианопсии.
Окклюзия средней мозговой артерии, в зависимости от ее степени и локализации (рис. 84, 85), проявляется различной клинической симптоматикой. Полная закупорка ствола до места отхождения глубоких ветвей обусловливает обширное повреждение и проявляется глубоким нарушением сознания вплоть до комы, гемипарезом или гемиплегией (чаще по брахиофациальному типу), гемианестезией, парезом взора, гемианопсией, афазией (при поражении доминантного полушария), анозогнозией и аутотопагнозией (при поражении субдоминантного полушария).
Окклюзия передней мозговой артерии проявляется следующими симптомами: гемиплегия или гемипарез с преимущественным поражением ноги, значительное повышение мышечного тонуса, глубоких рефлексов, появление хватательного рефлекса; гемигипестезия с преимущественным нарушением чувствительности на ноге; моторная афазия, обычно преходящая, при поражении доминантного полушария. При поражении передних отделов лимбической области и гипоталамуса развиваются нарушения психики, памяти, эмоций. Возможно нарушение координации по типу астазии-абазии.
Рис. 84. Магнитно-резонансная томография головного мозга, Т2-взвешенное изображение. Постишемические изменения вещества головного мозга правых лобной, височной и теменной долей – последствия ишемического инсульта в бассейне правой средней мозговой артерии
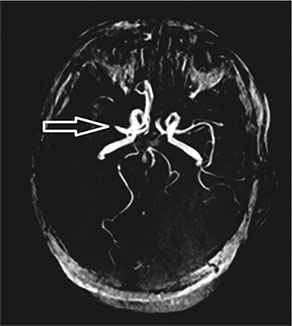
Рис. 85. Бесконтрастная трехмерная время-пролетная магнитно-резонансная ангиография сосудов головного мозга. Отсутствие MP-сигнала от тока крови в области сегмента М1 правой средней мозговой артерии и дистальных ее отделов – тромбоз средней мозговой артерии
Окклюзия позвоночной артерии ведет к развитию синдрома, структура которого определяется степенью вовлечения различных ее ветвей. Чаще всего симптоматика обусловлена поражением продолговатого мозга, инфарктом мозжечка или спинного мозга. Поражение ствола мозга приводит к развитию различных альтернирующих синдромов. Возможности коллатерального кровотока оптимальны при окклюзии экстракраниального отдела. В этом случае коллатеральный кровоток возможен из противоположной позвоночной артерии, ветвей наружной сонной и подключичной артерий. При окклюзии интракраниального отдела возможности компенсации ограниченны и глубина поражения более тяжелая.
Окклюзия базилярной артерии характеризуется развитием двусторонних очаговых симптомов. Обширная окклюзия базилярной артерии отличается особо тяжелым течением и ведет к развитию инфаркта, распространяющегося на обе половины моста, с поражением корково-ядерных и корково-спинномозговых путей. Клинически он проявляется развитием синдрома «locked-in» (синдрома «запертого человека»). Для такого инфаркта характерна утрата всех двигательных функций (тетраплегия в сочетании с псевдобульбарным синдромом) при сохранении лишь отдельных движений, чаще всего глазных яблок, при этом больной находится в сознании.
Окклюзия задней мозговой артерии ведет к развитию гомонимной гемианопсии (часто с сохранением центрального зрения), зрительной агнозии (при поражении наружных отделов доминантного полушария), нарушений памяти (при поражении задней лимбической области в медиобазальных отделах височной доли); алексии, легкой сенсорной или амнестической афазии (при поражении височной области доминантного полушария); таламического синдрома Дежерина – Русси (гемианестезия, спонтанная боль, гиперпатия, «таламическая рука», гемиатаксия, псевдоатетоз); гемиплегии; пареза взора вверх, зрачковых нарушений; крупноразмашистого тремора. Поражение обеих задних мозговых артерий приводит к развитию корковой слепоты через период «туннельного» зрения.
Геморрагический инсульт – это внутричерепное кровоизлияние, возникающее в результате разрыва патологически измененных сосудов мозга (рис. 86, 87). Актуальность геморрагического инсульта связана прежде всего с высоким уровнем летальности (до 80 %). В зависимости от локализации гематомы выделяют паренхиматозное, субарахноидальное, вентрикулярное, паренхиматозно-субарахноидальное, паренхиматозно-вентрикулярное кровоизлияния.
Наиболее частой причиной геморрагического инсульта является артериальная гипертензия в сочетании с атеросклеротическим поражением артерий мозга (около 70 % случаев). На втором месте по частоте стоят случаи кровоизлияния, развившегося на фоне артериальной гипертензии без атеросклеротического поражения артерий мозга (около 15 % случаев). Разрыв аневризмы является причиной кровоизлияния примерно в 10 % случаев.
В патогенезе кровоизлияний при артериальной гипертензии главную роль играют гипертонические кризы, в результате которых возникают морфологические изменения внутримозговых сосудов и нарушения их целостности. Как правило, это только надрывы стенки с образованием милиарных аневризм, реже – полные разрывы. Атеросклеротические изменения артерий без артериальной гипертензии не приводят к кровоизлияниям.
К геморрагическим инсультам также относятся спонтанные церебральные гематомы. Они возникают в молодом возрасте (20–30 лет) у практически здоровых людей. Локализуются внутримозговые гематомы преимущественно в белом веществе. Причиной развития гематомы являются артериовенозные мальформации, представляющие собой врожденный дефект сосудистой системы.
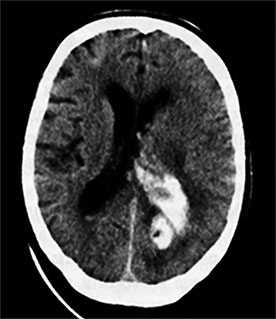
Рис. 86. Компьютерная томография головного мозга. Геморрагический инсульт в левой затылочной доле с прорывом крови в желудочковую систему головного мозга
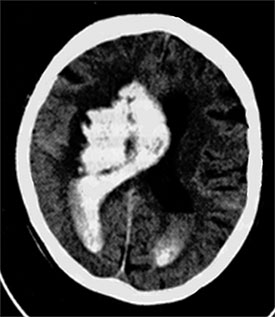
Рис. 87. Компьютерная томография головного мозга. Обширная гематома правого полушария головного мозга с прорывом крови в боковые желудочки – паренхиматозно-вентрикулярное кровоизлияние
Как правило, внутричерепное кровоизлияние развивается внезапно, на фоне полного здоровья. Реже ему предшествуют головные боли, схожие с приступом мигрени или внутричерепной гипертензии, иногда возникают эпилептические припадки. Кровоизлияние чаще развивается днем, во время активной деятельности, нередко ему предшествует тяжелая физическая нагрузка, психоэмоциональное напряжение.
Острая форма внутримозгового кровоизлияния клинически дебютирует комой с нарушением функций жизненно важных систем (сердечно-сосудистой и дыхательной). Часто наблюдается повторная рвота. При неполной утрате сознания наблюдается психомоторное возбуждение. Характерны выраженные вегетативные нарушения: гиперемия (иногда бледность) кожи лица, шеи, профузное потоотделение, акроцианоз. Пульс напряженный, редкий. Артериальное давление может достигать очень высоких цифр, быть стойким и трудно поддаваться коррекции медикаментозными средствами, что является плохим прогностическим признаком. Уже в первые сутки может развиться центральная гипертермия до 41 °С. Около 80 % больных умирают в первые сутки. Подострая форма наблюдается у 25 % больных и характеризуется менее бурным развитием неврологической симптоматики. Хроническое течение геморрагического инсульта отмечается у 10 % больных с латеральными гематомами. Этой форме свойственно медленное (на протяжении нескольких недель) нарастание неврологических симптомов, течение заболевания медленно прогрессирующее или волнообразное, периоды ухудшения сменяются периодами улучшения общего состояния, напоминая течение опухоли мозга. Хотя считается, что хроническое течение протекает более благоприятно, летальность достигает 60 %.
Клиническая картина геморрагического инсульта складывается из общемозговых, очаговых и менингеальных симптомов. Наиболее частым симптомом является гемиплегия, обычно сочетающаяся с центральным парезом мимической мускулатуры и языка. Обычно паретические нарушения в руке выражены в большей степени, чем в ноге. Моноплегия бывает редко. Тетраплегия отмечается у 10 % больных. В этом случае заболевание начинается особенно остро, быстро развивается глубокая кома, большинство пациентов умирают. На аутопсии выявляются большие гематомы с прорывом крови в желудочки мозга, дислокация ствола с ущемлением в большом затылочном отверстии. При этом в стволе мозга возникают множественные небольших размеров вторичные кровоизлияния. В первые часы кровоизлияния развивается мышечная гипотония в парализованных конечностях, которая в последующем сменяется мышечной гипертонией. Для кровоизлияния в мозг характерно приступообразное повышение мышечного тонуса, названное С. Н. Давиденковым горметонией. Горметонические судороги наблюдаются при полушарных кровоизлияниях с прорывом крови в желудочки мозга. Выявить нарушения чувствительности (чаще всего гемигипестезию) можно только у больных с сохраненным сознанием. Судорожные припадки наблюдаются примерно у 1 % больных с внутричерепной гематомой. Менингеальные симптомы появляются уже через несколько часов после кровоизлияния. С большим постоянством определяется симптом Кернига, в то время как ригидность мышц затылка может отсутствовать.
Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние развивается вследствие поражения сосудов мозга и (или) его оболочек при многих заболеваниях: гипертонической болезни и атеросклерозе, инфекционных заболеваниях, экзо– и эндогенных интоксикациях, но в большинстве случаев (50–60 %) причиной спонтанного субарахноидального кровоизлияния являются аневризмы или артериовенозные мальформации.
В клиническом течении разорвавшихся аневризм выделяют три периода: догеморрагический, геморрагический, постгеморрагический.
Догеморрагический период имеет ряд особенностей, на которые следует обращать внимание. Примерно у половины больных обнаруживаются следующие клинические проявления:
– локальные головные боли (особенно в области лба, носа и глазницы), часто иррадиирующие в глазное яблоко, а у ряда больных сочетающиеся с менингеальными симптомами продолжительностью до 2–3 сут;
– приступы мигрени (особенно офтальмоплегической и ассоциированной) с поздним началом у больных старше 40 лет;
– эпилептические припадки – первично-генерализованные и парциальные, которые начались без видимой внешней причины, особенно у больных старше 35 лет;
– приступы несистемного головокружения у молодых людей, не сопровождающиеся колебаниями артериального давления;
– преходящая (продолжительностью от нескольких часов до нескольких дней) очаговая неврологическая симптоматика неясного генеза.
Геморрагический период включает первые три недели с момента разрыва аневризмы. Разрыв аневризмы происходит внезапно. Факторами, провоцирующими его, являются физическое или психоэмоциональное напряжение, алкогольная интоксикация и др. В ряде случаев установить провоцирующий фактор не удается.
Клиническая картина складывается из общемозговых, оболочечных, в меньшей степени – очаговых симптомов в сочетании с характерными изменениями ликвора.
Из общемозговых симптомов наиболее частым и постоянным является интенсивная головная боль, которая может быть диффузной или локальной. В последнем случае она сосредотачивается преимущественно в области лба, виска, затылка, часто иррадиируя в глаз, переносицу. Сильная головная боль обычно держится в течение первых 7–8, реже – 10–12 дней. Головная боль упорная и с трудом купируется анальгетиками. В дальнейшем головная боль постепенно стихает и проходит полностью к концу третьей недели. У части больных возникают упорные боли в задней части шеи и позвоночнике, обусловленные раздражением корешков спинного мозга излившейся кровью. Головная боль часто сочетается с тошнотой и рвотой.
Рвота имеет типичный характер так называемой «мозговой» рвоты, т. е. развивается вне связи с приемом пищи и не приносит облегчения. У большинства больных наблюдаются нарушения сознания различной длительности. Психомоторное возбуждение, выраженная дезориентация в месте, времени и собственной личности, спутанность сознания, снижение памяти считаются характерными симптомами субарахноидального кровоизлияния. Часто развиваются эпилептические припадки.
Менингеальные симптомы появляются рано. Прямые менингеальные симптомы (ригидность мышц затылка, Кернига, Брудзинского и др.) выявляются у 74 % больных. Степень их выраженности может быть различной. Чаще (86 %) наблюдаются косвенные признаки раздражения мозговых оболочек (гиперестезия органов чувств, болезненность при перкуссии скуловых дуг и др.).
Степень выраженности, частота и характер очаговой неврологической симптоматики определяются, прежде всего, локализацией и типом сосудистой патологии – мешотчатая аневризма или артериовенозная мальформация.
Очаговые симптомы при разрыве мешотчатой аневризмы представлены в основном изолированным поражением корешков черепных нервов, в первую очередь глазодвигательного нерва, которое наблюдается только при разрыве аневризмы супраклиноидной части внутренней сонной или задней соединительной артерии. Поражение вещества мозга нехарактерно для субарахноидального кровоизлияния, обусловленного разрывом аневризмы, и происходит только при наличии сопутствующих внутримозговых гематом или ишемических нарушений (в результате развития ангиоспазма). У больных с разрывами аневризмы и синдромом субарахноидального кровоизлияния часто наблюдается поражение гипоталамуса, приводящее к нарушению функций гипоталамо-гипофизарно-адреналовой системы.
Преобладание нарушений сознания характерно для массивных субарахноидальных кровоизлияний, чаще при разрыве аневризмы передней соединительной артерии. Изолированный менингеальный синдром наблюдается в основном при ограниченных базальных и конвекситальных кровоизлияниях. Сочетание оболочечных симптомов с очаговой неврологической симптоматикой, как правило, наблюдается у больных при разрыве сосуда артериовенозной мальформации (67 %) и очень редко – мешотчатой аневризмы (4 %). Выявление этого синдрома у больных с разрывом мешотчатой аневризмы свидетельствует о развитии очагов ишемии, обусловленных регионарным ангиоспазмом. Эпилептический синдром наблюдается у 18 % больных при разрыве аневризмы и только у 3 % – артериовенозной мальформации.
Клинические проявления гипоталамических расстройств представлены повышением артериального давления (до 240/110 мм рт. ст. и выше), тахикардией, гипертермией, изменениями дыхания по диэнцефальному типу (частое, более 40 в минуту, правильное дыхание), возникновением гипергликемии и азотемии, развитием трофических нарушений, характеризующихся появлением мацераций, быстро переходящих в изъязвления и пролежни, которые могут возникать как в типичных местах, так и на участках кожи, не подверженных давлению. Отмечается прогрессирующее общее истощение больного.
Судьба больного с разрывом внутричерепной аневризмы в значительной степени определяется наличием и степенью выраженности артериального ангиоспазма. Ангиоспазм развивается вследствие повреждения стенки, а также воздействия гуморальных факторов, высвобождающихся в результате каскадных реакций органического протеолиза (катехоламинов, серотонина, простогландинов, продуктов распада фибрина), вызывающих, в частности, стойкий отек стенки сосуда с сужением его просвета. В зоне ангиоспазма резко возрастает сосудистое сопротивление, снижается перфузионное давление и развивается ишемия мозга, которая может привести к тяжелому повреждению мозговой ткани и возникновению инфаркта.
Инсульт смешанного типа
В большинстве случаев под инсультом смешанного типа понимают ишемический инсульт с последующей геморрагической трансформацией ишемического очага (внутримозговым кровоизлиянием). Тактика лечения определяется в зависимости от преобладания ишемического либо геморрагического компонента инсульта.
| |
Введение
Острые нарушения мозгового кровообращения (ОНМК) являются важнейшей медико - социальной проблемой. Заболеваемость инсультом составляет 2,5 - 3 случая на 1000 населения в год, смертность - 1 случай на 1000 населения в год. Летальность в остром периоде инсульта в России достигает 35%, увеличиваясь на 12-15% к концу первого года после перенесенного инсульта. Постинсультная инвалидизация занимает первое место среди всех причин инвалидизации и составляет 3,2 на 10000 населения. К труду возвращается 20% лиц, перенесших инсульт, при том что одна треть заболевающих инсультом - люди трудоспособного возраста. Таким образом, в России инсульт ежегодно развивается у 400 - 450 тысяч человек, примерно 200 тысяч из них погибают. В стране проживает более 1 миллиона человек, перенесших инсульт, причем 80% из них являются инвалидами. .
Показатели смертности в стране от сосудистых заболеваний мозга остаются одними из самых высоких в мире, имеется тенденция даже к некоторому их росту.
Хотя 2/3 инсультов происходит у больных старше 60 лет, острые нарушения мозгового кровообращения представляют существенную проблему и для лиц трудоспособного возраста.
Несмотря на то, что решающее значение в снижении смертности и инвалидизации вследствие инсульта принадлежит первичной профилактике, существенный эффект в этом отношении дает оптимизация системы помощи больным ОНМК, введение лечебных и диагностических стандартов для этих больных, включая реабилитационные мероприятия и профилактику повторных инсультов.
Европейское регионарное бюро Всемирной организации здравоохранения (ВОЗ) считает, что создание современной системы помощи больным с инсультом позволит снизить летальность в течение первого месяца заболевания до уровня 20% и обеспечить независимость в повседневной жизни через 3 месяца после начала заболевания не менее 70% выживших пациентов. .
Разработка и внедрение единых принципов ведения больных с острыми нарушениями мозгового кровообращения должны помочь оптимизировать диагностический подход и выбор лечебных мероприятий для обеспечения наилучшего исхода заболевания.
Таким образом для улучшения качества ведения больных с ОНМК с использованием новейших технологий, методик для обеспечения наилучшего исхода заболевания необходимо проанализировать эффективность ухода и реабилитации пациентов с ОНМК.
Актуальность выбранной темы заключается в том, что ОНМК - одно из наиболее распространенных и опасных по течению и исходу заболеваний.
Объект исследования: статистические данные особенности ухода и лечения больных с острым нарушением мозгового кровообращения.
Цель курсовой работы состоит в анализе эффективности ухода и реабилитации пациентов с ОНМК. Исходя из цели курсовой работы, можно выделить следующие задачи:
1)Дать понятие, этиологию острого нарушения мозгового кровообращения.
)Рассмотреть классификацию и клинику заболевания.
)Изучить методы диагностики, ухода, лечения и реабилитации пациентов перенёсших ОНМК.
)Дать краткую характеристику сосудистого центра Коми Республиканской больницы.
)Проанализировать эффективность ухода и реабилитации пациентов с острым нарушением мозгового кровообращения.
1. Теоритическая часть
1.1 Определение, этиология острого нарушения мозгового кровообращения
Острые нарушения мозгового кровообращения (ОНМК) - патологическое состояние, развившееся в результате ишемии головного мозга или внутричерепного кровоизлияния представленное очаговыми неврологическими и/ или общемозговыми нарушениями.
К ОНМК относят следующие расстройства:
Ишемический инсульт, или инфаркт головного мозга - критическое нарушение кровоснабжения участка головного мозга, приводит к отмиранию (инфаркту) нервной ткани.
Мозговое кровоизлияние, или геморрагический инсульт, связано с разрывами сосудов головного мозга и последующим кровотечением. В зависимости от локализации различают внутричерепное и субарахноидальное кровотечение - под и над мозговыми оболочками. .
Предрасполагающими факторами возникновения ОНМК являются: заболевания сосудов (атеросклероз, аневризмы, васкулиты и другие), а также нарушения в работе сердца и некоторые заболевания крови. Никотиновая зависимость, лишний вес, артериальная гипертензия и ряд других факторов повышают риск возникновения острых нарушений мозгового кровообращения.
ОНМК могут затрагивать как малые, так и обширные зоны мозга, в зависимости от величины пораженного сосуда. Проявления зависят от объема и местоположения поврежденной зоны.
Диагностика проводится с учетом выраженности и сочетания определенных симптомов, а также с помощью методов магнитно-резонансной и компьютерной томографии.
Успешность лечения острых нарушений мозгового кровообращения очень сильно зависит от времени, прошедшего между появлением первых симптомов и началом лечения. .
В настоящее время существует несколько классификаций нарушений мозгового кровообращения.
Причины острых нарушений мозгового кровообращения
·Окклюзия мозговых сосудов, первичная тромботическая или вследствие эмболии из отдалённого источника при:
атеросклерозе; наличии тромбов в полостях сердца (при мерцательной аритмии, клапанных дефектах); инфекционном эндокардите; васкулите; лейкозе; полицитемии и др.
·Разрыв сосуда головного мозга и развитие внутримозгового и/ или субарахноидального кровоизлияния при:
артериальной гипертензии; внутричерепной аневризме; артерио-венозноймальформации; церебральной амилоидной ангиопатии; использовании антикоагулянтов или тромболитиков; заболеваниях, сопровождающихся геморрагическим синдромом и др.
·Срыв процессов саморегуляции кровоснабжения головного мозга (длительный спазм, парез или паралич сосудов).
1.2 Классификация, клиника, диагностика заболевания
мозговой кровообращение медицинский заболевание
Согласно классификации Н.К.Боголепова, выделяется два вида нарушений мозгового кровообращения - острое и хроническое. К острой недостаточности мозгового кровообращения относятся: пароксизмы, кризы и инсульты (геморрагический и ишемический) и субарахноидальные кровоизлияния. .
В свою очередь, инсульты классифицируются по характеру изменений, происходящих в головном мозге, на:
) геморрагический инсульт (разрыв сосуда и кровоизлияние в вещество мозга и под оболочки мозга);
) ишемический инсульт (закупорка сосуда), который может быть:
а) тромботический;
б) эмболический;
в) нетромботический.
Тромботический и эмболический развиваются вследствие полной закупорки экстра - или же интракраниального сосуда, которая может быть обусловлена тромбозом или эмболией, облитерацией сосуда атеросклеротической бляшкой. Нетромботический инсульт - это инсульт, возникающий в отсутствие полной окклюзии сосуда, такое состояние чаще всего происходит при атеросклеротическом поражении сосуда сего окклюзией, ангиоспастическом состоянии, извитости сосудов, сосудисто-мозговой недостаточности.
Могут встречаться и смешанные формы инсульта - сочетание геморрагического и ишемического очагов. По степени тяжести ишемический инсульт можно разделить на два:
) средней тяжести - инсульт без клинических проявлений отека головного мозга, без нарушения сознания, при этом в клинической картине патологии превалируют очаговые симптомы мозга;
) тяжелый инсульт - проявляется выраженной общемозговой симптоматикой с угнетением сознания, при обследовании обнаруживаются признаки отека головного мозга, вегетативно-трофические нарушения, грубые очаговые симптомы, часто с дислокационными проявлениями (вклинение образований головного мозга в большое затылочное отверстие и/ или намет мозжечка). В зависимости от продолжительности появлений признаков неврологических нарушений и степени тяжести состояния ишемический инсульт подразделяют следующим образом.
Преходящие нарушения мозгового кровообращения - это остро возникающие нарушения мозгового кровообращения, проявляющиеся очаговой или общемозговой симптоматикой и продолжительностью около 24 часов.
. «Малый инсульт» (обратимый неврологический дефицит) - сопровождающийся восстановлением нарушенных функций в течение первых 3 недель заболевания. .
Массивный инсульт, при котором очаговая неврологическая симптоматика сохраняется более трех недель.
К геморрагическому инсульту относится кровоизлияние в вещество мозга либо под его оболочки - это так называемое субарахноидальное кровоизлияние. Иногда встречается комбинация этих двух видов инсультов.
) преходящие нарушения мозгового кровообращения;
) инфаркт мозга;
) кровоизлияние в мозг;
) эмболия сосудов мозга;
) субарахноидальное кровоизлияние.
Клиника.
Д ля инсультов характерна как очаговая, так и общемозговая симптоматика. Очаговая симптоматика определяется нарушением или выпадением определённых неврологических функций в зависимости от очага поражения. Это могут быть параличи и парезы, потеря чувствительности, нарушения речи и др. .
Общемозговая симптоматика включает в себя головную боль, судороги, угнетение сознания, тошноту, рвоту. При раздражении мозговых оболочек появляются менингеальные симптомы (ригидность затылочных мышц, симптом Кернига). Степень выраженности неврологических расстройств зависит от локализации и типа инсульта, глубины и обширности поражения ткани мозга. При транзиторной ишемической атаке очаговая симптоматика развивается внезапно, но в течение 10 - 20 минут от начала полностью регрессирует. При ишемических инсультах общемозговая симптоматика выражена слабо или может отсутствовать. При геморрагическом инсульте общемозговая симптоматика (головная боль, рвота, эпиприпадки) весьма характерна. Причем очаговая симптоматика при этом быстро нарастает и в последующем формируется грубый неврологический дефект.
Если ОНМК произошло в бассейне сонных артерий, и пострадали большие полушария мозга, это проявляется следующей клинической картиной. Характерны гемипарезы и гемиплегии (на одной стороне тела). Там же наблюдаются чувствительные нарушения. Возможна потеря зрения на один глаз или сужение периферических полей зрения. Нередки афазии, апраксии (нарушение целенаправленных движений), нарушение схемы тела. .
Если ОНМК произошло в вертебробазилярном бассейне, у больного появляются головокружение, нарушение координации движений и равновесия. Возможны двигательные и чувствительные нарушения, которые являются двусторонними. Также выявляется сужение и выпадение полей периферического зрения, может быть диплопия. Встречаются псевдобульбарные расстройства (нарушение глотания). При спонтанном субарахноидальном кровоизлиянии возникает резкая, необъяснимая, мучительная головная боль, которая сопровождается симптомами раздражения мозговых оболочек.
1.3 Уход, реабилитация и профилактика осложнений острого нарушения мозгового кровообращения
Создание адекватной системы помощи больным с инсультом, по экспертным оценкам ВОЗ, позволяет снизить летальность и обеспечить независимость в повседневной жизни через 3 месяца после его начала. .
Основное внимание должно быть уделено мероприятиям, проводимым в течение первых 7-10 суток после ОНМК, так как во многом от них зависит исход заболевания и качество жизни больных, перенесших инсульт.
Неотложные мероприятия на дому и госпитализация.
До поступления в стационар врачами скорой медицинской помощи и другими медицинскими работниками на дому и/ или в машине проводятся неотложные мероприятия, выполняемые с целью остановки кровотечения и борьбы с отеком мозга.
Больному с ОНМК необходим абсолютный покой, его положение в постели - на спине с приподнятым головным концом кровати. Сестра или сиделка должны вынуть изо рта больного зубные протезы (если они есть), положить на голову больного пузырь со льдом, а к ногам - грелку.
Больные с острым инсультом должны быть госпитализированы в стационар, так как в первые часы инсульта могут развиться различные жизнеугрожающие состояния, которые можно спрогнозировать, предотвратить и оказать помощь в случае их развития:
нарушение проходимости дыхательных путей и дыхательная недостаточность;
нарушения глотания, приводящие к аспирации, обезвоживанию и голоданию;
судорожные припадки;
тромбоэмболия легочной артерии;
инфекции. .
Госпитализация в первые 1-3ч после начала заболевания оптимальна, хотя обоснованное лечение эффективно и в более поздний период. Противопоказанием для госпитализации может быть только агональное состояние пациента.
Наилучшим вариантом является госпитализация больных в многопрофильный стационар, в котором имеются возможности проведения компьютерной томографии (КТ) или магнитно - резонансной томографии (МРТ) и ангиографии, а также ангио - неврологическое отделение с палатой интенсивной терапии и отделение реанимации со специально выделенными койками и подготовленным персоналом для ведения этих больных. Непременным условием является наличие в стационаре нейрохирургического отделения или бригады нейрохирургов, так как около трети больных нуждаются в консультации или оказании этого вида специализированной помощи. Пребывание в таких клиниках достоверно улучшает исходы ОНМК и эффективность последующей реабилитации.
Непременным условием при уходе за больными ОНМК является высокий профессионализм среднего медицинского персонала.
В его функции входит:
динамическое наблюдение за функциями дыхания, АД, сердечным ритмом, глотанием, тазовыми функциями и психоэмоциональным состоянием;
фиксация и неотложная помощь при возможных побочных действиях лекарств;
обеспечение и поддержание основных физиологических потребностей и самообслуживания;
повторение с пациентами навыков, полученных ими при лечебной физкультуре, эрготерапии и логопедических упражнениях;
санитарно-просветительская работа с пациентом и членами его семьи.
Неотложные мероприятия при поступлении.
Неотложные мероприятия при поступлении складываются из:
) оценки адекватности оксигенации, уровня АД, наличия или отсутствия судорог;
) неврологического осмотра;
) выполнения необходимого минимума лабораторных исследований;
) проведения КТ или МРТ с последующим выбором тактики лечения;
) решения вопроса о месте пребывания больного.
Обеспечение оксигенации осуществляют постановкой воздуховода и очищением дыхательных путей, а при показаниях - и переводом больного на искусственную вентиляцию легких (ИВЛ). Показаниями для начала ИВЛ являются:
PaO2 55 мм рт. ст. и ниже.
Жизненная емкость легких (ЖЕЛ) менее 12 мл на 1 кг массы тела.
Клинические критерии: тахипноэ 35-40 в 1мин, нарастающий цианоз, артериальная дистония.
Артериальное давление (АД) не принято снижать, если оно не превышает 160-170мм рт. ст. для систолического и 100-110мм рт. ст. для диастолического давления. Гипотензивная терапия проводится малыми дозами бета-адреноблокаторов или блокаторов АПФ, не вызывающими существенных изменений в ауторегуляции мозгового кровотока. При этом АД снижают примерно на 15-20% от исходных величин.
При корково-подкорковых очагах и прорыве крови в желудочковую систему нередко наблюдаются приступы судорог. Купирование их необходимо, во что бы то ни стало. С этой целью используют реланиум, вводимый внутривенно. В тяжелых случаях применяют тиопентал натрия. Далее у таких больных необходимо сразу же начать профилактический прием длительно действующих антиконвульсантов.
Неврологический осмотр больного при поступлении должен быть кратким и включать в себя оценку уровня бодрствования, состояние стволовых функций, двигательной, а если возможно, то и чувствительной сферы, речи.
Далее выполняют необходимый минимум диагностических тестов: ЭКГ, уровень глюкозы в крови, электролиты плазмы, газы крови, осмолярность, уровень гематокрита, фибриногена, активированное частичное тромбопластиновое время, уровень мочевины и креатинина, общий анализ крови с подсчетом тромбоцитов, рентгенография органов грудной клетки.
Сразу же после этого проводят КТ или МРТ головного мозга и решают вопрос о тактике лечения. При обнаружении на КТ признаков кровоизлияния в мозг и оценке его объема и локализации совместно с нейрохирургами обсуждается вопрос о целесообразности оперативного вмешательства. При инфарктах рекомендуется проведение панартериографии магистральных артерий головы или артериографии на стороне поражения мозга (при подозрении на закупорку сосуда). Выявление окклюзии артерий, снабжающих мозг, требует решения вопроса о тромболитической терапии. Обнаружение при КТ крови в субарахноидальном пространстве часто говорит о возможности субарахноидального кровоизлияния. В этих случаях следует обсудить возможность проведения ангиографии для определения локализации, размеров аневризмы и решения вопроса об операции. В сомнительных случаях может быть выполнена люмбальная пункция. (7.с.32.)
5. Далее решается вопрос о месте пребывания больного в клинике. Показаниями для пребывания в отделении реанимации и интенсивной терапии являются: измененный уровень бодрствования (от легкого сопора до комы), симптоматика, свидетельствующая о признаках вклинения ствола головного мозга, выраженные нарушения жизненно важных функций, гомеостаза, декомпенсированная сердечно-легочная, почечная, эндокринная патология. Во всех остальных случаях госпитализация проводится в ангионеврологические отделения с палатами интенсивной терапии.
Правильный уход за больным в острый период инсульта имеет чрезвычайное значение, потому что позволяет предупредить осложнения, связанные с нарушением мозгового кровообращения. Эти осложнения могут стать причиной ухудшения состояния и плохого исхода заболевания, если их не предотвратить. Дело в том, что нарушение работы мозга из-за инсульта, наряду с вынужденным длительным пребыванием в постели, при плохом уходе могут привести к воспалению легких, пролежням, мышечным контрактурам, тромбофлебитам. Этих осложнений с успехом удается избежать, если сам больной и его близкие правильно выполняют рекомендации по уходу.
В течение нескольких суток больной должен находиться в горизонтальном положении со слегка приподнятыми ногами. Под стопы помещают упор. Если одна нога парализована, то она укладывается соответствующим образом.
Многие осложнения обусловлены обездвиженностью. Для предупреждения тромбоэмболии легочной артерии (закупорки тромбами из сосудов ног) используют эластичные чулки. .
В первые дни больной находится на строгом постельном режиме. Если состояние больного тяжелое, больному может быть предписан длительный постельный режим.
Профилактика пролежней.
При уходе за больными с параличами важное значение имеет профилактика пролежней. Особенно быстро пролежни развиваются у парализованных больных, имеющих нарушения чувствительности.
Наиболее эффективный способ профилактики пролежней - частое (каждые 2-3ч) изменение положения больного в кровати. На ночь целесообразно укладывать больного на живот, подложив под коленные чашечки ватно-марлевые круги, а под голени - мягкие подушки; стопы при этом должны свисать. В этом положении пролежни обычно не развиваются.
Профилактика контрактур.
Больные, перенесшие инсульт, нуждаются и в специальном уходе, направленном, в том числе, и на профилактику контрактур. Контрактура - стойкое ограничение подвижности в суставе - возникает у больного после инсульта из-за резкого повышения мышечного тонуса. Стойкие контрактуры препятствуют дальнейшему восстановлению двигательных функций.
Профилактика контрактур включает: придание телу особого положения, ЛФК, массаж.
Все указанные меры просты и доступны для выполнения лицами, ухаживающими за больным. Необходимы лишь консультация с врачом и краткое обучение.
Положение больного в постели.
После инсульта тонус мышц на парализованной стороне повышается. Поскольку мышцы, разгибающие ногу и сгибающие руку, сильнее мышц-антагонистов, при отсутствии лечения, постепенно может сформироваться устойчивое положение, когда рука согнута в локте и кисти и прижата к туловищу, а нога из-за своего разогнутого положения вынуждена во время ходьбы описывать полукруг, что затрудняет передвижение.
Чтобы предотвратить развитие такой позы, парализованную руку больного периодически укладывают с отведением и разгибанием в локтевом и лучезапястном суставах, а ногу - со сгибанием в тазобедренном, коленном и голеностопном суставах. .
Необходимо сократить, по возможности, время нахождения больного на спине, так как это положение способствует развитию повышенного мышечного тонуса и пролежней. Пациента с гемиплегией (односторонней парализацией) следует укладывать на живот или на бок.
Многие больные любят лежать на парализованной стороне. Это не противопоказано. При этом голова должна быть слегка наклонена книзу, а парализованная рука вытянута вперед под прямым углом к туловищу и повернута ладонью вверх. Здоровая рука может лежать на боку или отводиться назад, но не вперед, чтобы избежать перерастяжения мышц на парализованной стороне. Под здоровую ногу, согнутую в тазобедренном и коленном суставах, подкладывают подушку. Парализованную ногу разгибают в тазобедренном и слегка сгибают в коленном суставе.
В положении на спине парализованную руку отводят в сторону и разгибают в локтевом суставе, а кисть поворачивают ладонью вверх. Ногу на той же стороне слегка сгибают в коленном суставе и подкладывают под нее валик. Стопу устанавливают в положении среднем между сгибанием и разгибанием и поддерживают, используя мягкий валик или прислоняя к спинке кровати.
Позу больного меняют каждые 2-3ч. Когда общее состояние больного улучшается, а показатели АД становятся более стабильными, больного обучают самостоятельно менять положение в кровати. Чтобы предотвратить развитие контрактур, больного нужно как можно раньше (с разрешения врача) усаживать в кровати. При этом спина должна быть прямая (подложить подушки), а ноги - согнуты в тазобедренном суставе под углом 90о. Следует избегать длительного пребывания больного в положении полулежа с приподнятым головным концом, так как это способствует нарастанию мышечного тонуса. .
Лечебная гимнастика.
Для предупреждения контрактур используют также физические упражнения (пассивные) с первых дней болезни. Технике массажа и лечебной физкультуры могут быть обучены родственники или другие лица, ухаживающие за больным. Отметим лишь некоторые принципы:
Пассивные упражнения (воздействие на мышцы пациента другим лицом) начинают на 3-4-й день, в том числе при полном отсутствии движений на пораженной стороне.
В остром периоде вовлекают в движение только мелкие суставы, чтобы не вызвать значительных изменений АД; в более позднем периоде, при стабильных показателях АД, лечебную гимнастику начинают с крупных суставов, затем переходя к более мелким, что препятствует повышению мышечного тонуса и образованию контрактур.
Активные движения выполняют, в первую очередь, здоровой конечностью. При этом мысленное повторение упражнений парализованной рукой или ногой (так называемая идеомоторная гимнастика), способствует появлению активных движений. При грубых парезах активную гимнастику начинают с упражнений статичного характера.
Специальную гимнастику чередуют с дыхательными упражнениями. Дыхание оказывает влияние на мышечный тонус конечностей: при вдохе тонус конечностей повышается, при выдохе - снижается.
Гимнастику проводят непродолжительное время (15-20 мин) несколько раз в день (каждые 3-4 ч).
Все движения выполняют плавно, без боли, так как резкие движения и боль ведут к нарастанию мышечного тонуса. Через 3-4 нед. от начала заболевания, с учетом общего состояния, переходят к восстановлению навыков ходьбы. Этот комплекс упражнений также выполняют в определенной последовательности (сначала имитация ходьбы, в положении лежа, потом - сидя, обучение переносу тяжести тела с одной ноги на другую в положении стоя, затем шаги на месте и т.д.).
Чтобы успешнее оказывать помощь родственникам и другим лицам, ухаживающим за больным, необходимо пройти краткий курс обучения или получить необходимые рекомендации у врача или методиста ЛФК.
Массаж в период реабилитации больных после инсульта направлен на нормализацию тонуса мышц на пораженной стороне. Поэтому для расслабления мышц с повышенным тонусом производят легкое поглаживание и, напротив, для активизации мышц со сниженным или неизменным тонусом выполняют легкое разминание.
В связи с тем, что массаж необходимо проводить длительное время, родственники больного должны быть обучены специальным приемам и комплексам для более полного и успешного восстановления двигательной функции. Первый год и, особенно, первые 6мес - время реального восстановления движений, и оно не должно быть упущено!
Кормление.
Даже при тяжелом состоянии больного кормление начинают с 1-2-х суток после инсульта.
Во время первого кормления выясняют, не нарушен ли у больного глотательный рефлекс. Для этого в рот вливают чайную ложку холодной воды и просят проглотить ее. Если пациент легко проглатывает воду и не поперхивается, кормление продолжают теплой и жидкой пищей.
Больные с ясным сознанием и без нарушений функции глотания получают впервые 2-3 суток жидкую пищу (бульоны, фруктовые соки), затем - мягкую или протертую еду. При частичном расстройстве глотания пище необходимо придавать кашицеобразную консистенцию. Еда должна быть теплой, вкусной и калорийной. Кормить больного нужно осторожно, небольшой ложкой, малыми порциями, с перерывами для его отдыха. Надо следить, чтобы пища не попала в дыхательные пути. Иногда больные отказываются от еды или питья. Такое поведение характерно при поражении некоторых отделов головного мозга (лобные доли, гипоталамус), отвечающих за аппетит и чувство жажды. Психологический стресс, депрессия также могут приводить к подавлению аппетита. В этом случае особенно важно успокоить, поддержать больного, объяснить ему важность полноценного питания.
При инсульте часто возникают нарушения речи, например афазия. При этом больные испытывают трудности либо с речевоспроизведением, либо с пониманием речи. Часто возникают трудности со счетом, узнаванием или запоминанием чисел или дат.
Грубые нарушения речи еще в большей степени, чем двигательные расстройства, исключают больного из привычного круга общения, создают тягостное ощущение изоляции и одиночества, нарушают его адаптацию. Речевые расстройства могут усугублять и поддерживать депрессию, которая развивается более чем у половины перенесших инсульт и, в свою очередь, существенно затрудняет реабилитацию больного, отнимает у него веру в успех, желание и настойчивость в преодолении двигательных, речевых и других нарушений. Восстановление речевых функций требует длительного времени - иногда до 3-4 лет. Поэтому самое серьезное внимание должно быть уделено формированию в семье правильных навыков общения с больным, имеющим речевые расстройства.
Необходимо помнить, что речь - это только маленькая часть языка как средства взаимопонимания. Невербальное общение (жесты, мимика, прикосновения, пантомима) поможет наладить контакт с больным. В большинстве повседневных ситуаций можно обходиться без опоры на речь.
Если речевое общение с больным в какой-то мере сохранено, полезными будут следующие рекомендации:
Если больной использует необычное слово или звук для обозначения предмета, понятия или выражения своих мыслей (при условии, что речевые способности не восстанавливаются), можно принять этот новый термин или звук и пользоваться им.
Настаивая на употреблении больным правильного термина, можно вызвать раздражение или гнев. Многие пациенты с афазией быстро устанавливают связь с окружающими без опоры на речь. Они выражают свои чувства, используя жесты, звуки, особые слова.
При разговоре использовать простые короткие фразы. Не следует при этом повышать голос. Громкая речь иногда затрудняет понимание.
С некоторыми больными легче общаться письменно. .
Продолжая тему ухода за больными с ОНМК, следует заметить, что очень важно особое внимание уделять кожным покровам, полости рта, содержанию постельного белья.
Для предупреждения появления контрактур пораженной конечности надо придать правильное положение: рука отведена, супинирована, пальцы разведены, нога разогнута, стопа в положении тыльного сгибания.
Через 8-10 дней после инсульта можно осторожно начинать пассивную лечебную гимнастику, через 15-20 дней - легкий массаж.
С первого дня необходимо измерять АД и записывать в дневник наблюдения. Как упоминалось выше, в первые 10 суток не следует быстро снижать его цифры, если оно не очень высокое. При артериальной гипотонии АД, наоборот, повышают до привычных для пациента «рабочих цифр».
Питание для больных, перенесших инсульт, основано на принципах диеты при гипертонической болезни и атеросклерозе - заболеваний, лежащих в основе инсульта. В рационе нужно уменьшить количество животного жира, углеводов (сахара, варенья, компотов, джемов, белого хлеба и выпечки), поваренной соли. Еда должна быть богатой клетчаткой, витаминами, солями калия и магния. Все блюда готовят без соли, мясо и рыбу отваривают, а не жарят. .
Если больной находится в сознании, то его кормят с ложечки и только жидкой пищей (каши, компоты, соки). Если же больной долго не приходит в сознание, то прибегают к искусственному питанию, используя чаще питательные клизмы.
Мероприятия, направленные на нормализацию функции внешнего дыхания и оксигенации (санация дыхательных путей, установка воздуховода, интубация трахеи, при необходимости - проведение ИВЛ).
2. Регуляция функции сердечно-сосудистой системы:
поддержание АД на 10% выше цифр, к которым адаптирован больной (при проведении антигипертензивной терапии предпочтительны бета-адреноблокаторы, ингибиторы АПФ, блокаторы кальциевых каналов, при артериальной гипотензии - средства, оказывающие вазопрессорный эффект (допамин, альфа-адреномиметики) и объемозамещающая терапия (декстраны, одногруппная свежезамороженная плазма);
антиаритмическая терапия при нарушениях ритма сердца;
при ИБС (постинфарктный кардиосклероз, стенокардия) - антиангинальные препараты (нитраты);
препараты, улучшающие насосную функцию миокарда - сердечные гликозиды, антиоксиданты, оптимизаторы тканевого энергетического метаболизма.
. Контроль и регуляция гомеостаза, включая биохимические константы (сахар, мочевина, креатинин и др.), водно-солевой и кислотно-щелочной баланс.
Нейропротекция - комплекс универсальных методов защиты мозга от структурных повреждений - начинается на догоспитальном этапе (может иметь некоторые особенности при различных подтипах ОНМК).
. Мероприятия, направленные на уменьшение отека головного мозга (имеют особенности в зависимости от характера инсульта).
. Мероприятия по профилактике и лечению соматических осложнений: пневмонии, пролежней, уроинфекции, ДВС-синдрома, флеботромбозов и тромбоэмболии легочной артерии, контрактур и др.
. Симптоматическая терапия, в том числе противосудорожная, психотропная (при психомоторном возбуждении), миорелаксанты, анальгетики и др. .
Методы реабилитации больных с ОНМК.
При двигательных нарушениях:
1. Кинезотерапия, включая обучение ходьбе.
. Бытовая реабилитация, включая обучение навыкам самообслуживания (может быть включена в курс занятий кинезотерапией).
. Электростимуляция нервно-мышечного аппарата.
. Борьба со спастичностью, включая прием миорелаксантов (сирдалуд, баклофен, мидокалм), тепловые процедуры (аппликации парафина, озокерита), избирательный или точечный массаж.
Профилактика контрактур, возникающих на фоне постинсультных трофических изменений суставов (артропатии), включая теплолечение (аппликации парафина, озокерита), обезболивающие электрофизиопроцедуры (СМТ, ДД-токи, ЧЭНС, электро - или фонофорезлекарственных веществ).
Ортопедические мероприятия: использование лонгеток, специальных приспособлений для ходьбы, ортопедической обуви.
При речевых нарушениях: занятия с логопедом-афазиологом по восстановлению речи, чтения, письма, счета.
При центральном постинсультном болевом синдроме: назначение антидепрессантов (амитриптилин) и карбамазепина (тегретол, финлепсин) в индивидуальной дозировке.
Нейротрофическая медикаментозная терапия.
Особенно показана при нарушениях речи, когнитивных расстройствах, сниженной психической и двигательной активности:
Церебролизин 5 мл в/м или по 10-15 мл в/в капельно на 200 мл изотонического раствора хлорида натрия №20-30 ежедневно 2-3 раза в течение первого года,
Пирацетам 2,4 - 4,8 г в сутки в течение нескольких месяцев,
Семакс 0,1% по 2 капли в каждый носовой ход 3-6 раз в день в течение 2 месяцев.
Психотерапия.
Элементы психотерапии включаются в занятия кинезотерапией, в практику логопеда-афазиолога, невролога-реабилитолога.
Дополнительные методы реабилитации.
Биоуправление с обратной связью по электрокимограмме при гемипарезах
Биоуправление с обратной связью по стабилограмме при нарушениях равновесия и ходьбы.
Иглорефлексотерапияи/или электроакупунктура при мышечной спастичности и болевых синдромах
Трудотерапия в специально оборудованных мастерских
Психотерапия, проводимая специалистом-психотерапевтом.
Некоторые дополнительные методы реабилитации могут применяться только в специализированных центрах реабилитации в силу их сложности, дороговизны и отсутствия необходимых квалифицированных специалистов.
2. Практическая часть
2.1 Краткая характеристика ГБУЗ РК КРБ
ГБУЗ РК «Коми республиканская больница» (ГБУЗ РК КРБ) создана в 1922 году. Является ведущим многопрофильным высококвалифицированным государственным учреждением здравоохранения Республики Коми. Учредитель больницы - Министерство здравоохранения РК.
Краткая характеристика отделения НМК.
Неврологическое отделение для лечения больных с острыми нарушениями кровообращения мозга (отделение НМК, ОНМК) организовано 03.04.2009 г. на базе ГУ РК «Коми республиканская больница» на 30 коек. С 01.01.2010 г. - на 60 коек, включая 12 коек блока интенсивной терапии. Расположено на 1 этаже I корпуса, рядом с приемным отделением.
Отделение выполняет следующие задачи:
1. Оказание круглосуточной специализированной медицинской помощи больным с нарушениями мозгового кровообращения, с этой целью для работы задействованы:
кабинет компьютерной томографии,
кабинет ультразвуковой диагностики,
отделение лабораторной диагностики,
операционная для проведения экстренных оперативных вмешательств.
Освоение и внедрение в клиническую практику современных методов диагностики и лечения НМК, профилактика осложнений.
Разработкуи внедрение мероприятий, направленных на повышение качества лечебно-диагностической работы и снижения больничной летальности от инсульта.
Проведениеработы с пациентами и их родственниками по предупреждению и коррекции модифицируемых факторов риска сосудистых заболеваний, ведению здорового образа жизни.
Ведение учетной и отчетной документации и предоставление отчетов о деятельности отделения в установленном порядке, сбор данных для регистров, ведение которых предусмотрено законодательством.
В отделении функционируют:
- кабинет руководителя Регионального сосудистого центра,
- кабинет заведующего отделением,
- ординаторская,
- кабинеты логопеда, психолога,
- кабинет старшей медсестры,
- зал лечебной физкультуры,
- кабинет функциональной диагностики,
- кабинет УЗИ,
- физиотерапевтический кабинет,
- 3 процедурных кабинета,
- 4 поста дежурной медсестры,
- 24 палаты (2-3-х местные),
- 2 комнаты для персонала,
- кабинет сестры-хозяйки,
- буфет, санитарно-гигиенические помещения
Отделение оснащено материально - техническими средствами в соответствии со стандартом оснащения отделения неврологии для лечения нарушений мозгового кровообращения.
Таблица 2.1. Основные показатели работы отделения
№Показатели2011 г.2012 г2013 г1Число поступивших больных1547163315732% выполнения плана по лечению больных118,1114,0109,43Сельские жители, прошедшие по отделению2592902974% сельских16,717,818,95Выписано больных1333160613486План по пролеченным больным127514067Умерло всего, из них: в отделении в ОРиТ185 173 12193 188 5213 205 88Процент летальности (отделение/ОРиТ+отделение)11,5/12,211,7/12,013,1/13,69Среднее пребывание больного на койке13,913,513,910Лаборат. исследований на 1 больного93,293,0104,111Физиопроцедуры на 1 больного8,25,911,112Функц. исследования на 1 больного5,66,2613ЛФК на 1-го больного11,712,410,614Эндоскопические исследования0,50,50,615УЗИ-исследования3,64,73,216Платн. + ДМС + хозрасчет / койко-дни5/678/749/88
Статистические данные сосудистого центра КРБ.
За 2013 год, процент выполнения плана по лечению больных снизился и составил 109,4% против 114 в 2012 и 118,1 в 2011 году. Процент госпитализации сельских жителей в отделение несколько возрос - 18,9% (17,8 в 2012 и 16,7 в 2011 году). Среднее пребывание больного на койке в отделении остается на одном уровне и составляет 13,9 (13,5 в 2012 и 13,9 в 2011 году). Несколько возросла общая летальность в отделении, включая ОРиТ - 13,6 (12 в 2012 и 12,2 в 2011 году). Отмечается высокий показатель лабораторных исследований на 1 больного - 104,1 (93,0 в 2012 и 92,3 в 2011 году). Функциональные исследования на одного больного - 6 (6,2 в 2012 и 5,6 в 2011 году). Количество единиц ЛФК и физиотерапевтических процедур составили соответственно 10,6 и 11,2 (12,4 и 5,9 в 2012; 11,7 и 8,2 в 2011 году). Варьирует число УЗИ-исследований на 1 больного - 3,2 (4,7 в 2012 и 3,6 в 2011 году).
Рис. 2.1. Соотношение по половой принадлежности среди поступивших больных с подозрением на различные формы острых нарушений мозгового кровообращения
Как видно из рисунка 2.1, из всех поступающих больных с подозрением на различные формы острых нарушений мозгового кровообращения (всего 1568 человек) 56,5% (885 человек) составили женщины против 58% (940 человек) в 2013 и 54,6% (832 человека) в 2012 году, мужчин - 43,5%(683 человека) против 42% (679 человек) в 2013 и 45,4% (692 человека) в 2012 году.
Рис. 2.2. Распределение пациентов с ОНМК в зависимости от вида доставки в отделение
В 2013 году в 70,6% (793 человека) случаев больные доставлены бригадами скорой медицинской помощи против 71,3% (855 человек) в 2012 году и 79,9% (773 человека) случаев в 2011 году. Обращает на себя внимание значительный рост пациентов обратившихся в приемное отделение самостоятельно - 4,18% в 2013 году против 0,08% в 2012 и 0,2% в 2011 году.
Лидирующее положение в структуре ОНМК по отделению занимает ишемический инсульт (ИИ) - 63,9% (718 человек) против 58,2% (700 человек) в 2012 и 60,1% (581 человек) в 2011 году. Средний койко-день при ИИ 18,7 против 18,9 в 2012 и 19,0 в 2011 году. Среди больных, перенесших ИИ, данный вид острого нарушения мозгового кровообращения встречался у мужчин в 49,9%(532 человека) против 48,3% (338 человек) в 2012 и 53% (308 человек) в 2011 году. У женщин - 50,9% (366 человек) против 51,7% (362 человека) в 2012 и 47% (273 человека) в 2011. Средний возраст пациентов составил 68,2 года против 68,1 в 2012 и 67,2 лет в 2011) с разбросом от 23 до 99 лет. Частота развития ИИ у пациентов трудоспособного возраста составила 22,1% (159 человек) против 22% (154 человека) в 2012 и 22,5% (131 человек) в 2011, нетрудоспособного возраста - 77,9% (559 человек) против 78% (546 человек) в 2012 и 77,7% (450 человек) в 2011.
2.2 Материалы и методы исследования
В курсовой работе представлены результаты исследования 230 историй болезни пациентов с ОНМК в возрасте от 23 до 95 лет, из которых женщин было 86 (37,3%), мужчин - 144 (62,7%), поступивших в период с 01.02.2014 по 01.04.2014 гг. в КРБ.
По мере изучения информации формировались различные группы больных.
По срокам госпитализации наибольшая группа сформирована из поступивших в первые 6 часов от начала заболевания - 93 больных (40,4%). В этой группе ишемический инсульт диагностирован у 46 (49,5%), геморрагический инсульт - у 47 (50,5%) больных.
Вторую группу составили 83 (36,1%) больных, поступивших в стационар в сроки от 6 до 24 часов от начала заболевания. Из них ишемический инсульт диагностирован у 47 (56,6%), геморрагический инсульт - у 45 (43,4%) больных.
В третью группу включены 54 больных (23,5%), поступивших в стационар в сроки более 24 часов от начала заболевания. Из них ишемический инсульт диагностирован у 30 (55,5%), геморрагический инсульт - у 24 (44,5%) больных.
В группах, сформированных по характеру инсульта, преобладали больные с ишемическим инсультом различной локализации - 123 пациента (53,5% от всех поступивших), из них 46 (37,4%) поступили в первые 6 часов от начала заболевания; 47 (38,2%) - в сроки от 6 до 24 часов; 30 (24,4%) - в сроки более 24 часов от начала заболевания.
Геморрагические инсульты диагностированы у 107 больных (46,5% от всех поступивших), из них: 47 (43,9%) поступили в первые 6 часов от начала заболевания; 36 (33,6%) - в сроки от 6 до 24 часов; 24 (22,5%) - в сроки более 24 часов от начала заболевания.
При ишемических инсультах наилучшее восстановление функций наблюдалось у больных, поступивших в стационар в первые 6 часов от начала заболевания. Больные, поступившие в стационар позже 6 часов, отличались худшим восстановлением функций нервной системы.
При геморрагическом инсульте наиболее положительный результат отмечается между исходным состоянием и состоянием при выписке у поступивших в первые 24 часа от начала заболевания.
Больные с геморрагическим инсультом, поступившие в стационар в сроки позднее 24 часов от начала заболевания, отличались худшим восстановлением, чем больные, поступившие в сроки от 6 до 24 часов от момента заболевания.
Проведено изучение показателей летальности при различных клинических формах инсульта в зависимости от сроков госпитализации. Общее количество умерших - 39 (17%).
При всех клинических формах инсультов летальность в первые 6 часов составила 16,1% (т.е. из поступивших в эти сроки 93-х больных умерло 15); в сроки от 6 до 24 часов - 16,9% (из поступивших в эти сроки 83-х больных умерло 14); в сроки более 24 часов летальность - 18,5%, из поступивших в эти сроки 54-х больных умерло 10.
Данные о летальности при различных клинических формах инсульта в зависимости от сроков госпитализации представлены в таблицах 2.2, 2.3.
Таблица 2.2. Летальность общая и по срокам госпитализации при ишемическом инсульте
Сроки госпитализацииЧисло поступивших больныхЛетальностьАбс.%Абс.%0-6 часов4637,4510,96-24 часа4738,236,4более 24 часов3024,4413,3Всего123100129,8
При ишемическом инсульте наибольшая летальность наблюдалась в сроке госпитализации до 6 и свыше 24 часов от момента развития инсульта.
Таблица 2.3. Летальность общая и по срокам госпитализации при геморрагическом инсульте
Сроки госпитализацииКоличество поступивших больныхЛетальностьАбс.%Абс. %0-6 часов4743,91021,276-24 часа3633,61130,5более 24 часов2422,5625Всего 1071002725,23
При геморрагических инсультах наибольшая летальность также наблюдалась при поступлении больных в сроке от 6 до 24 часов от момента развития инсульта и возрастала по мере увеличения времени от момента развития инсульта до поступления в стационар.
В таблице 2.4. представлены сравнительные данные об общемозговых симптомах и менингеальном синдроме при различных клинических формах инсульта.
Таблица 2.4. Частота общемозговых симптомов и менингеального (%) синдрома при различных клинических формах инсульта
Синдромы и симптомыВсе инсульты (n=230)ИМ (n=123)ГИ (n=107)Тошнота и рвота30,422,040,2Головная боль46,930.9?65,4?îëîâîê?????è?24,824,425,2?????èàëü?à? ?èï?????çè?90,089,490,6???è???àëü?ûé ?è???î?36,211,4 ?57,0
?âî?â??????à? ?î??à?î÷?î ?û???à? ?î?ïè?àëèçà?è?, ïî??à?îâêà ï?àâèëü?î?î ?èà??îçà ?ïî?î???â??? ?îë?? ?à????? ?à÷àë? ë?÷???î?î ï?î????à. ??îô???èî?àëü?à? êî?ï??????î??ü ???è?è??êî?î ï???î?àëà â??? ??îâ??é, ????è÷??êà? î??àù???î??ü ?îâ??????îé ?èà??î??è÷??êîé è ë?÷???îé àïïà?à???îé, ???èêà????à?è ?àê?? ?ïî?î???â??? ?êî??é???? âî???à?îâë??è? è âûç?î?îâë??è? ?îëü?û? ï????¸??è? ?àçëè÷?û? ôî??û è???ëü?à.
??è ïëà?è?îâà?èè è î??à?èçà?èè ?à?î?û î???ë??è? ???? ?ë? ?îëü?û? ??â?îëî?è÷??êî?î ï?îôèë? ?îëü?î? ????î çà?è?à?? ?àçëè÷?û? ôèçè÷??êè? ???î?û ë?÷??è? ?îëü?û?. ??î?î? ????î â âî???à?îâè??ëü?î? ë?÷??èè ?îëü?û? ? ïî?ë????âè??è ï?????????î?î è???ëü?à çà?è?à?? ë?÷???à? ôèçê?ëü???à (???). ?î??î?? â?? 100% ?î?ïè?àëèçè?îâà??û? â î???ë??è? ???? ï?î?ëè ?èêë çà???èé ???. ? ??????? ?à î??î?î ?îëü?î?î ?ûëî ïî 17,84 çà???èé, ï?è÷?? ïî÷?è ¾ ?îëü?û? (74,7%) è??ëè î? 11 ?î 20 çà???èé ???, ?ù? 17,8% - ?îë?? 20 çà???èé, à ???îëü?à? ÷à??ü (7,5%) - ?? ?îë?? 10 çà???èé.
????? ???, êàê ïîêàçàëî ?ï??èàëü?î ï?îâ?????î? è??ë??îâà?è? â ?à??î? ??à?èî?à?? ?àè?îë?? ?ôô?ê?èâ?îé îêàçàëà?ü ??à?èëè?à?è? â ???ïï? ïà?è???îâ, ï?î?î?èâ?è? ?îë?? 20 çà???èé, à ?è?è?àëü?à? ?ôô?ê?èâ?î??ü îêàçàëà?ü â ???ïï? ïà?è???îâ ï?î?î?èâ?è? ?? ?îë?? 10 çà???èé. ? ï??âû? ?î??à?î÷?î? è ïîë?î? âî???à?îâë??è? î???÷àëî?ü ? 69,3% ïà?è???îâ, ?è?è?àëü?î? è ??î î??????âè? - ?è ? î??î?î, à âî 2-îé ???ïï? ?îëüêî ? 26,7% î???÷??î ?î??à?î÷?î? è ïîë?î? âî???à?îâë??è? è ? 34,7% - ?è?è?àëü?î? èëè ??î î??????âè?.
??à??î??ü ï?îâ????è? ??? ? ëè? ?àç?î?î âîç?à??à ???êîëüêî î?ëè÷à???? (?à?ëè?à 2.5.). ? ?â?ëè÷??è?? âîç?à??à ?îëü?û? ??è?à???? ??????? ÷è?ëî çà???èé ??? ? 19,3 ? ëè? â âîç?à??? ?î 55 ë?? ?î 16,9 ? ëè? ??à????î âîç?à??à.
?à?ëè?à 2.5. ?à?ï????ë??è? ?îëü?û? ?àç?î?î âîç?à??à ïî ÷è?ë? çà???èé ??? â ï?î????à?
?îç?à??×è?ëî çà???èé ?????î?î1-1011-2021-30?î 55 ë??8,164,927,0100,055-59 ë??3,175,021,9100,060-74 ë??11,171,216,7100,075 ë?? è ??à???3,090,96,1100,0????î7,574,717,8100,0
?îç?î??î ïî??î?? ? ëè?, ïîë?÷èâ?è? ?îë?? 20 çà???èé î???÷??î ?îë?? ïîë?î? è ?î??à?î÷?î? âî???à?îâë??è? ïî ??àâ???è? ? ???ïïîé ëè?, êî?î?û? ïîë?÷èëè ???ü?? çà???èé. ?î??÷?î, êîëè÷???âî çà???èé ??? âëè??? ?à ?ôô?ê?èâ?î??ü âî???à?îâè??ëü?î?î ë?÷??è?, ?î ï?è ??î?, ??????â???î, ÷?î ? ?îëü?û? ?îë?? ?îëî?î?î âîç?à??à è?????? ?îëü?? ?à??îâ ?î?è?ü?? ?î??à?î÷?î?î è ïîë?î?î âî???à?îâë??è? ïî ??àâ???è? ? ëè?à?è ??à????î âîç?à??à.
?ç î?ù??î ÷è?ëà ?îëü?û? ?îë?? ½ (52,0%) çàêî?÷èëè ë?÷??è? ? âî???à?îâë??è?? III ???è?à ?âè?à??ëü?îé àê?èâ?î??è, (?.?. ?âî?î??î?î ï?????ù??è? â ï????ëà? î???ë??è?, ??ç ?à?î??î???ëü?î?î ïî????à ïî ë????è??), à 18,5% - ? IV ?âè?à??ëü?û? ???è?î? (?âî?î??î? ï????âè???è?, â ?î? ÷è?ë? è ïî ë????è??). ????è ï??âû? 78,9% è??ëè î? 11 ?î 20 çà???èé ??? è 16,7% - ?îë?? 20 çà???èé. ?î â?î?îé ???ïï? (? âî???à?îâë??è?? 1? ?âè?à??ëü?î?î ???è?à) 68,8% è??ëè î? 11 ?î 20 çà???èé è 28,1% - ?îë?? 20 çà???èé. ? ?î ?? â???? ?îë??, ÷?? êà??ûé 4-ûé (26,0%) âî???à?îâèë ?îëüêî II ?âè?à??ëü?ûé ???è? (ï?????ù??è? â ï????ëà? ïàëà?û) è ?ù? ??ç?à÷è??ëü?à? ÷à??ü (3,5%) - ?îëüêî 1 ?âè?à??ëü?ûé ???è?. ? ?à??î? ?ë?÷à?
