Gauchers syndrom symtom. Gauchers sjukdom: orsaker, symtom, behandling. Behandling av denna patologi
Gaucher-reaktionen är en sjukdom av genetisk natur, som är baserad på brist på ett enzym som är involverat i metaboliska processer på cellnivå. Med utvecklingen av sjukdomen uppstår bildandet av ansamlingar av patologiska celler i vävnader och organ.
En kort utflykt i historien
Gaucher-reaktion - vad är det? Sjukdomen identifierades första gången 1882, när den franske läkaren Charles Philippe Gaucher beskrev dess manifestationer hos en patient med förstorad mjälte.
1924 lyckades läkarna syntetisera ett fettämne som innehåller patologiska celler och bildade därigenom en uppfattning om det huvudsakliga orsaksmedlet till sjukdomen.
1965 bevisade experter från American National Institutes of Health att bildandet av ohälsosamma celler uppstår som ett resultat av ärftlig brist i kroppen av enzymet glukocerebrosidas. Resultaten av en framgångsrik diagnos låg till grund för utvecklingen av en enda terapimetod genom enzymersättningsmetoden. Tillämpningen av ett nytt tillvägagångssätt för behandling eliminerade inte sjukdomen helt, men gav en möjlighet att avsevärt minska dess manifestationer.
Gaucher-reaktionen: sociologi. Vad det är?

Sociologiska studier visar att för en befolkning på 100 000 personer finns det mindre än 1% av människor med en patologisk ärftlighet som orsakar utvecklingen av sjukdomen. Den angivna frekvensen är något ökad bland den judiska befolkningen - invandrare från den östeuropeiska regionen. Därför är det allmänt accepterat att Gaucher-reaktionen är en ärftlig sjukdom av den representerade nationaliteten. Faktum är att den patologiska manifestationen har samma distributionsfrekvens som samma blödarsjuka och andra sjukdomar där celllysosomer påverkas.
Typer

Experter särskiljer flera typer av sjukdomen:
- Utan neuropati - den vanligaste typen av åkomma, som hos de flesta är asymptomatisk. Med en stark försvagning av kroppen manifesteras det av den accelererade tillväxten av patologisk vävnad. Samtidigt påverkar inte ohälsosamma celler nervsystemet och hjärnan.
- Med akuta neuropatiska manifestationer - en extremt sällsynt typ av sjukdom. Det kännetecknas av förekomsten av uttalade neurologiska patologier redan under de första åren av livet. Som statistik visar, utan adekvat snabb diagnos och utveckling av lämpliga terapimetoder, inträffar döden före två års ålder.
- Med kronisk neuropati - sjukdomen uttrycks av den långsamma utvecklingen av patologiska manifestationer, närvaron av neurologiska symtom av måttlig natur. I de senare stadierna av utvecklingen leder tillväxten av ohälsosamma celler till en ökning av inre organ, skador på andningsorganen och utveckling av demens. Hur allvarlig är en kronisk Gaucher-reaktion? Sociologi visar att de flesta patienter överlever till vuxen ålder.
Diagnostik

Identifiering av patologi kräver en omfattande undersökning av kroppen. För att ställa en korrekt diagnos krävs särskilt att du besöker en neurolog, en barnläkare, en specialist inom genetik. För närvarande används flera effektiva metoder, vars resultat kan indikera utvecklingen av sjukdomen:
- Ett blodprov är den mest exakta diagnostiska metoden som gör det möjligt att bestämma mängden glukocerebrosidas enzym i mikroskopiska leukocyter och fibroblaster.
- DNA-analys - låter dig identifiera genetiska cellulära mutationer. Diagnos med denna metod är möjlig med en noggrannhet på upp till 90% även vid fostrets utveckling i livmodern.
- Benmärgsundersökning - syftar till att identifiera patologiska förändringar i vävnadsstrukturen som är karakteristisk för sjukdomen. Användningen av ett diagnostiskt tillvägagångssätt gör det möjligt att bekräfta sjukdomen, men tillåter inte att bestämma platsen för celler som bär muterade gener.
Symtom och manifestationer av sjukdomen
Som nämnts tidigare, i de tidiga stadierna, är Gaucher-reaktionen asymptomatisk. I det här fallet påverkar inte bristen på enzymet glukocerebrosidas funktionen hos inre organ och påverkar inte nervsystemet.
I den avancerade formen har sjukdomen en akut, progressiv karaktär. I detta skede känner patienten en allmän sjukdomskänsla, lider periodvis av buksmärtor, eftersom tillväxten av patologiska celler främst påverkar mjälten och levern. Dessa organ ökar i volym, och i avsaknad av korrekt diagnos och terapi genomgår de ofta vävnadsrupturer.
Det är så Gaucher-reaktionen visar sig. Inom sociologin existerar inte en sådan term, även om karaktären Will Smith från filmen "Focus" hävdade motsatsen.
Manifestationen av symtom på sjukdomen i barndomen leder ofta till utvecklingen av benpatologier. Barnets ben utvecklas långsamt, det finns förseningar i tillväxt och bildning av skelettet.
Gauchers reaktion: psykologi

Ett av de största problemen som människor som är benägna att få en genetisk sjukdom står inför är ett tillstånd av allmän sjukdomskänsla. Detta i sin tur orsakar en hel mängd psykologiska problem. Människor som lider av denna sjukdom i en akut form känner sig trötta även efter en god natts sömn.
Hos barn orsakar Gaucher-reaktionen brist på uthållighet och koncentration. Av denna anledning är det svårt för dem att kommunicera med kamrater, leka med vänner, idrotta, fokusera på skoluppgifter och delta i det sociala livet.
En förändring i utseende kan leda till en försämring av patientens mentala tillstånd. Barnet kan bli retad på grund av otillräcklig tillväxt, fullhet, underutveckling av muskelmassa. Människor som har genomgått manifestationer av sjukdomen i en akut form lider ofta av en diskrepans mellan externa data och den önskade självbilden. Att konsultera en psykolog kan hjälpa till att eliminera ovanstående problem.
Möjliga konsekvenser
I avsaknad av behandling blir konsekvenserna av sjukdomen vanligtvis:
- rikliga blödningar i matsmältningsorganen;
- vävnadsskada på levern och mjälten;
- spasmer i struphuvudet, upp till ett fullständigt upphörande av andningen;
- utveckling av andningssvikt, frekvent lunginflammation;
- förloppet av destruktiva processer i benvävnad, frakturer;
- benmärgsinfektion.
Behandling

För inte så länge sedan innebar terapi endast eliminering av de viktigaste symptomen på sjukdomen. Sedan 90-talet av förra seklet har enzymersättningsterapi använts som den huvudsakliga behandlingsmetoden, vilket innebär införandet av ett modifierat element av glukocerebrosidas i kroppen. Ett artificiellt enzym kopierar funktionerna hos en naturlig komponent i blodets struktur och kompenserar för dess brist i kroppen. Injektioner som innehåller ett ämne kan eliminera de negativa symtomen på sjukdomen och i vissa fall stoppa bildandet av patologiska celler i allmänhet.
För att lindra allmäntillståndet ordineras sjuka människor smärtstillande medel. Med utvecklingen av sjukdomen tillgriper de att ta bort en del av levern eller mjälten. I vissa fall kan benmärgstransplantation lösa problemet.
Till sist
Gaucher-reaktion - vad är det? Som du kan se är patologin en kränkning med en ganska vag symptomatologi. Framgången för behandling här återspeglas direkt i upptäckten av patologi i de tidiga stadierna, den tidiga starten av ersättningsterapi. Försenat svar på problemet leder till utvecklingen av allvarliga komplikationer, och resultatet av bristen på korrekt behandling är oftast dödlig.
- Detta är en genetisk sjukdom som kännetecknas av en kränkning av lipidmetabolismen, en brist på lysosomala enzymer och ackumulering av glykolipider i cellulära strukturer. Symtom bestäms av typen av patologi. Vanliga tecken är en ökning av levern, mjälten, minskad blodpropp. I typ I upptäcks störningar i skelettsystemet: osteoporos, frekventa frakturer, beninfektioner. Vid typ II och III dominerar neurologiska symtom: kramper, förlamning, skelning, mental retardation. Diagnosen baseras på en biokemisk analys av det bristfälliga enzymet. Behandlingen inkluderar enzymersättning, substratreducerande och symtomatisk terapi.
ICD-10
E75.2 Andra sfingolipidoser

Allmän information
Sjukdomen fick sitt namn från den franske läkaren Philippe Gauchers namn. 1882 beskrev han symptomen och patologiska egenskaper hos mjälten hos en patient som dog av sepsis. Flera decennier senare, i ett liknande kliniskt fall, bestämde Gaucher ackumuleringen av glukocerebrosid i mjälten och bristen på enzymet glukocerebrosidas. Gauchers sjukdom (sfingolipidos, glukosylceramidlipidos) tillhör gruppen lysosomala lagringssjukdomar - ärftliga patologier där funktionerna hos lysosomers cellorganeller förändras. Sjukdomsfrekvensen varierar från 1:40 tusen till 1:70 tusen. Prevalensen är störst i samhällen där äktenskap mellan nära släktingar är tillåtna, till exempel bland ashkenazijudar. Bärare av mutationsgenen bestäms hos cirka 1 person av 400.

Orsaker
Glukosylceramidsfingolipidos är den vanligaste formen av ärftliga fermentopatier. Orsaken till dess utveckling anses vara en defekt i GBA-genen, som kodar för lysosomenzymet beta-glukosidas (glukocerebrosidas), som är ansvarigt för nedbrytningen av lipider. Arvningen av sjukdomen sker på ett autosomalt recessivt sätt, för bildandet av fermentopati är närvaron av ett par förändrade gener nödvändig: en från modern, den andra från fadern. Hos ett gift par där båda föräldrarna är bärare av mutationen är sannolikheten att få ett sjukt barn 25 %. Risken att överföra en defekt gen, det vill säga risken att vara bärare utan att utveckla sjukdomen i sådana familjer är 50 %. Om det finns två muterade alleler i genotypen minskar funktionen av glukocerebrosidas med 15-30% av den normala nivån.
Patogenes
Den patogenetiska grunden för sjukdomen är en minskning av den katalytiska aktiviteten av beta-glukosidas. Som ett resultat avbryts processen att dela glykosfingolipider (komplexa föreningar av lipider och kolhydrater) till glukos och ceramid. En onormalt progressiv ackumulering av makromolekyler sker i celler som kännetecknas av en ökad hastighet av deras förnyelse - i makrofager. Icke-hydrolyserade lipider koncentreras i lysosomer, speciella ackumuleringsceller bildas - Gaucher-celler. Primär metabolisk misslyckande provocerar sekundära störningar av biokemiska processer och cellulära funktioner. På grund av fettmetabolismens patologi utvecklas makrofagaktiveringssyndrom. Monocytopoiesis stimuleras, innehållet av makrofager i levern, mjälten och benmärgen ökar. Detta orsakar splenomegali, hepatomegali, benmärgsinfiltration. Störning av makrofagernas reglerande funktion är en provocerande faktor för cytopeni, skador på ben och leder.
Symtom på Gauchers sjukdom
Beroende på debutåldern och egenskaperna hos den kliniska bilden särskiljs tre typer av sjukdomen. Den första typen är den vanligaste, har ett kroniskt förlopp. Symtom uppträder ofta vid 30-40 års ålder, mindre ofta manifesterar sjukdomen sig i barndomen. En ökning av storleken på levern och mjälten börjar omedelbart efter födseln, men manifesteras kliniskt senare. De första tecknen på patologi är anemi, ökad blödning. Hämning av det hematopoetiska systemet åtföljs av en minskning av nivån av hemoglobin och blodplättar. Förändringar i muskuloskeletala systemet representeras av smärta i ben och leder, frekventa frakturer, deformiteter (som regel förändras lårbenet). Hos vuxna är hyperpigmentering märkbar i ansiktet och på benen: huden mörknar, får en nyans från gulaktig till gulbrun. Platta röda fläckar kan uppträda med typisk lokalisering i området runt ögonen. Patientlängden är under genomsnittet.
Den andra typen av sjukdomen (akut infantil eller akut neuropatisk) är mycket sällsynt, utvecklas mellan födseln och ett och ett halvt år, oftast debuterar symtomen under de första tre månaderna av livet. Det kännetecknas av ett snabbt förlopp, ett dåligt svar på behandlingen. Neurologiska störningar framkallade av ackumulering av Gaucher-celler i centrala nervsystemet kommer i förgrunden. Barn skriker svagt, suger långsamt. Sväljreflexen är störd, misslyckanden i andningscykeln noteras ofta. Det finns en märkbar försening i mental och fysisk utveckling. I det inledande skedet av sjukdomen minskar muskeltonen, 9-12 månader efter uppkomsten uppstår hypertonicitet, särskilt i musklerna i nacken och armar och ben. Kramper, skelning, spastisk förlamning utvecklas. Levern och mjälten är förstorade. Barn får ofta svår lunginflammation.
Den tredje typen är juvenil eller subakut neuropatisk. De första tecknen - förstoring av mjälten och levern - inträffar efter 2-3 år. Fullständiga symtom utvecklas mellan 6 och 15 års ålder. Kliniska manifestationer av CNS-engagemang inkluderar muskelhypertonicitet, spastisk förlamning, skelning, ofrivilliga spasmer, kramper, dyspné med andningssvårigheter och sväljproblem. Det finns störningar i mental utveckling: en minskning av intellektuella funktioner, oförformat tal och skrift, emotionell instabilitet, psykoser. Barn släpar efter i sexuell utveckling. Sjukdomsförloppet är stadigt progressivt.
Komplikationer
De allvarligaste komplikationerna upptäcks i den andra och tredje typen av sjukdomen. Skador på ryggmärgen och hjärnan leder till en kränkning av andningscykeln, plötsligt andningsstopp utvecklas och risken för larynxspasmer och dödsfall från kvävning ökar. Ett lågt antal blodplättar kan orsaka omfattande inre blödningar. Hos patienter med patologi av den första typen är en vanlig komplikation förstörelsen av ben, deras ökade skörhet och infektiösa lesioner. Rörligheten är begränsad, patienterna kan inte röra sig självständigt, de behöver vård utifrån.
Diagnostik
Insamlingen av anamnes och fysisk undersökning utförs av en endokrinolog och en neurolog, konsultationer av en genetiker, hematolog, ögonläkare, barnläkare och psykiater tilldelas dessutom. De anamnestiska uppgifterna inkluderar förekomsten av Gauchers sjukdom hos släktingar. Vid undersökning avslöjas typiska tecken: kortväxthet, benpatologier, neurologiska symtom (strabismus, ataxi, förlamning), hemorragiskt syndrom, hudhyperpigmentering. Ibland uppstår en misstanke om en sjukdom efter oavsiktlig upptäckt av en förstorad mjälte på ultraljudsbilder, förtryck av det hematopoetiska systemet enligt ett allmänt blodprov. För att bekräfta diagnosen, uteslut andra metaboliska ärftliga patologier, osteomyelit, bentuberkulos, viral hepatit och onkologiska blodskador, specifik diagnostik utförs:
- Klinisk, biokemisk studie av blod. De flesta patienter har trombocytopeni, leukopeni, anemi, som hos barn vanligtvis har ett järnbristursprung. I resultaten av biokemisk analys hittas minskad aktivitet av glukocerebrosidas.
- Enzymatisk analys av celler. Vid Gauchers sjukdom visar torra blodprover och hudfibroblaster otillräcklig glukosidasaktivitet. Graden av enzymbrist korrelerar inte direkt med symtomens svårighetsgrad. En ytterligare biokemisk markör är kitotriosidas. Detta enzym syntetiseras av aktiverade makrofager, kännetecknat av en ökning av dess aktivitet med 6-10 gånger.
- Morfologisk studie av benmärgen. Förekomsten av strukturer som är specifika för denna sjukdom - Gaucher-celler - bekräftas. Resultatet gör det möjligt att utesluta hemoblastos och lymfoproliferativ sjukdom.
- Studie av benvävnadens struktur. För att bedöma svårighetsgraden av skador på det osteoartikulära systemet, utförs densitometri, radiografi och / eller MRI av skelettets ben. Diffus osteoporos är möjlig, Erlenmeyer-kolvar, foci av osteolys, osteoskleros och osteonekros kan visualiseras. I de tidiga stadierna av sjukdomen noteras osteopeni och benmärgsinfiltration.
- Avbildningsstudie av mjälte, lever. Ultraljud och MRI av inre organ utförs. Baserat på resultaten fastställs närvaron eller frånvaron av fokala lesioner, volymen av det förstorade organet mäts. Baslinjeindikatorer låter dig därefter övervaka behandlingens effektivitet.
- Molekylär genetisk forskning. DNA-diagnostik är ett valfritt förfarande. Bekräftelse av en mutation i GBA-genen kan vara nödvändig när biokemiska studier är tvetydiga, samt inom ramen för prenatala och preimplantationsundersökningar.
Behandling av Gauchers sjukdom
Specialiserad vård för patienter med den första och tredje typen av sjukdomen syftar till att eliminera symtomen och kompensera för den primära genetiska defekten - att öka mängden av det saknade enzymet, öka katabolismen av glykosfingolipider. Med typ 2-patologi är terapeutiska åtgärder inte tillräckligt effektiva, läkarnas ansträngningar reduceras för att lindra kliniska manifestationer - smärta, kramper, andningsstörningar. Det allmänna schemat inkluderar följande områden:
- Enzymersättningsterapi. Huvudbehandlingen är livslång enzymersättningsterapi (ERT) med användning av rekombinant glukocerebrosidas. Effektiviteten är ganska hög - symtomen stoppas helt, patienternas livskvalitet ökar. ERT är lämplig för den tredje och första typen av sjukdomen. Läkemedlen administreras intravenöst. Frekventa infusioner orsakar ibland inflammatoriska sjukdomar i venerna (flebit).
- Substratreducerande terapi. Denna riktning är ny i behandlingen av Gauchers sjukdom, den är relativt utbredd i USA och europeiska länder. Syftar till att minska produktionshastigheten av glykosfingolipidsubstrat och påskynda katabolismen av ackumulerande makromolekyler. Specifika inhibitorer av glukosylceramidsyntas fungerar som läkemedel. Metoden är indicerad för typ 1-sjukdom med milda till måttliga symtom.
- Symtomatisk terapi. Med fenomenen osteoporos föreskrivs komplex terapi, inklusive intag av kalciumhaltiga läkemedel, vitamin D och en kost berikad med kalcium. Dessa åtgärder kan bromsa benförlusten, öka benstyrkan och förhindra frakturer. För skelettkomplikationer används analgetika (NSAID) och antibiotikabehandling. Symtom på neurologiska störningar stoppas av antiepileptika, nootropika, muskelavslappnande medel.
Prognos och förebyggande
Ett gynnsamt resultat är mest troligt hos patienter med typ 1-sjukdom - ett integrerat terapeutiskt tillvägagångssätt gör det möjligt att normalisera funktionaliteten av glukocerebrosidas, förhindra utvecklingen av komplikationer och undvika funktionshinder. Med typ 3 beror prognosen på arten av sjukdomsförloppet, kroppens individuella reaktion på terapeutiska åtgärder. Typ 2 har extremt allvarliga manifestationer och slutar med patientens död. Prevention utförs under graviditetsplaneringen och i dess inledande skeden. Medicinsk genetisk rådgivning rekommenderas för familjer med nära släktingar med denna patologi. Om det finns stor risk för att mutationen överförs till det ofödda barnet under första trimestern undersöks enzymnivån i fostervattnet, frågan om
RCHD (Republican Center for Health Development vid republiken Kazakstans hälsoministerium)
Version: Kliniska protokoll för hälsoministeriet i Republiken Kazakstan - 2016
Andra sfingolipidoser (E75.2)
Föräldralösa sjukdomar
allmän information
Kort beskrivning
Godkänd
Gemensam kommission för kvaliteten på medicinska tjänster
Ministeriet för hälsa och social utveckling i Republiken Kazakstan
daterad 29 september 2016
Protokoll #11
Gauchers sjukdom (GD)- lysosomal lagringssjukdom, en polysystemisk sjukdom, den är baserad på en brist på enzymet glukocerebrosidas, vilket leder till en progressiv ökning av parenkymala organ, gradvis infiltration av benmärgen av makrofager laddade med lipider, djupgående försämring av hematopoiesen och i en liten en del av patienterna skadar det centrala nervsystemet.
Korrelation mellan ICD-10 och ICD-9 koder:
Utvecklingsdatum för protokoll: 2016
Användareprotokoll: allmänläkare, barnläkare, onkohematologer.
Bevisnivåskala:
| A | Högkvalitativ metaanalys, systematisk granskning av RCT eller stora RCT med mycket låg sannolikhet (++) för bias vars resultat kan generaliseras till en lämplig population. |
| B | Högkvalitativ (++) systematisk genomgång av kohort- eller fallkontrollstudier eller högkvalitativa (++) kohort- eller fallkontrollstudier med mycket låg risk för bias eller RCT med låg (+) risk för bias, resultaten av som kan generaliseras till lämplig population. |
| C | Kohort- eller fallkontroll- eller kontrollerad studie utan randomisering med låg risk för bias (+). Resultaten kan generaliseras till lämplig population eller RCT med mycket låg eller låg risk för bias (++ eller +), vars resultat inte direkt kan generaliseras till lämplig population. |
| D | Beskrivning av en fallserie eller okontrollerad studie eller expertutlåtande. |
Klassificering
Klassificering
I enlighet med närvaron och egenskaperna hos det kliniska förloppet och involveringen av det centrala nervsystemet (CNS), tre typer av Gauchers sjukdom:
· icke-neuropatisk (typ I).
− jagtyp -bolyznOchGaucherär den vanligaste formen av sjukdomen där det centrala nervsystemet inte påverkas (det är därför denna typ också kallas icke-neuropatisk).
Symtomen är extremt olika - från asymtomatiska former till allvarliga skador på organ och ben. Mellan dessa polära kliniska grupper finns patienter med måttlig förstoring av mjälten och nästan normal blodsammansättning, med eller utan benskador. Även om denna typ av sjukdom ibland kallas Gauchers sjukdom hos vuxna, kan den drabba människor i alla åldrar. Ju tidigare kliniska manifestationer uppträder, desto svårare är sjukdomen.
· neuropatisk (typ II ochIII).
− II typ- Akut neuropatisk. Gauchers sjukdom typ 2 är en mycket sällsynt, snabbt progressiv sjukdom som kännetecknas av allvarlig skada på hjärnan, liksom nästan alla organ och system.
Tidigare kallad Gauchers sjukdom hos nyfödda, typ 2-sjukdom kännetecknas av allvarliga neurologiska störningar under det första året av ett barns liv, epi-attacker, skelning, muskelhypertonicitet, mental och fysisk utvecklingsförsening. Ofta kombineras denna form av HD med medfödd iktyos. Sjukdomen utvecklas hos mindre än 1:100 000 nyfödda. Progressiv psykomotorisk degeneration slutar med döden, vanligtvis förknippad med andningssvikt.
− III typ (kronisk neuronopatisk). Tidigare kallad juvenil Gauchers sjukdom, typ 3 sjukdom kännetecknas av långsamt progressiva hjärnskador samt svåra symtom i andra organ. Denna typ av sjukdom är också mycket sällsynt. Tecken och symtom på Gauchers sjukdom typ 3 utvecklas i tidig barndom och överensstämmer med de för typ 1 sjukdom, med undantag för tecken på inblandning i centrala nervsystemet. En exakt diagnos är endast möjlig med progressionen av symtomen på neuropati, bekräftad av kliniska studier. Patienter med Gauchers sjukdom typ 3 som når vuxen ålder kan leva längre än 30 år.
Diagnostik (poliklinik)
DIAGNOSTIK PÅ OPPATIENTIVA
Diagnostiska kriterier
Klagomål och anamnes:
Svaghet, ökad trötthet;
ökad känslighet för infektioner (luftvägsinfektioner, bakteriella);
Manifestationer av hemorragiskt syndrom (subkutana hematom, blödning av slemhinnor) och/eller långvarig blödning under mindre kirurgiska ingrepp;
Uttalad smärta i ben och leder (smärtans natur och lokalisering, en historia av benfrakturer);
försenad fysisk och sexuell utveckling;
Manifestationer av neurologiska symtom (okulomotorisk apraxi eller konvergent skelning, ataxi, förlust av intelligens, sensoriska störningar etc.);
Familjehistoria (närvaro av splenektomi eller ovanstående symtom hos syskon, föräldrar).
Ökning av volymen i buken
Fysisk undersökning:
Allmän inspektion;
Mätning av längd, kroppsvikt, kroppstemperatur;
Bedömning av osteoartikulära systemets tillstånd;
Identifiering av tecken på hemorragiskt syndrom;
Identifiering av hepatosplenomegali, lymfadenopati;
Utvärdering av huden i området kring knä- och armbågslederna (närvaro / frånvaro av hyperpigmentering).
Kliniska symtom och tecken på Gauchers sjukdom beroende på ålder
| Systemet | Symptom | nyfödda |
Barn upp till ett år |
Barn | Tonåringar |
| CNS | Fördröjning och regression av psykomotorik | - | +++ | ++ | ± |
| konvulsioner | - | +++ | ++ | ± | |
| Dermal | Kollodionshud (svullnad på baksidan av fötter och händer) | +++ | - | - | - |
| mag-tarmkanalen | Hepatosplenomegali | ++ | +++ | +++ | +++ |
| Cirros i levern | - | - | - | - | |
| Oftalmisk | Onormala rörelser av ögongloberna | - | +++ | ++ | ± |
| Hematologiska | anemi | - | + | +++ | ++ |
| skumceller | ++ | +++ | +++ | +++ | |
| pancytopeni | - | + | + | + | |
| trombocytopeni | - | + | +++ | +++ | |
| Skelett | Smärta i benen | - | - | + | +++ |
| kyfos | - | - | ± | ++ | |
| osteoporos | - | - | ± | ++ | |
| patologiska frakturer | - | - | ± | + | |
| Andningsorgan | Restriktiv lungsjukdom, pulmonell hypertoni | - | ++ | ++ | + |
| Övrig | Tidig död | +++ | +++ | ± | - |
| Specifika laboratorietester | p-D-glukosidas | ↓↓↓ | ↓↓ | ↓↓ | ↓↓ |
| Chitotriosidas |
Laboratorieforskning :
· Detaljerat blodprov: trombocytopeni, leukopeni, anemi;
LHC: ökade enzymnivåer i blodet - ALT, AST, undersökning av järnmetabolism (serumjärn, TIBC, ferritin, transferrin) kommer att hjälpa till i differentialdiagnosen mellan anemi vid kronisk sjukdom och ett järnbristtillstånd som kräver standardbehandling;
· Bestämning av aktiviteten av enzymet glukocerebrosidas och chitotriazidas i torra blodfläckar genom tandemmasspektrometri eller fluorimetri - för att bekräfta diagnosen;
· Molekylärgenetisk studie för att bekräfta diagnosen - upptäckt av glukocerebrosidasgenen lokaliserad på den långa armen av kromosom 1 (region 1q21q31);
Morfologisk undersökning av benmärgen hjälper till att identifiera karakteristiska diagnostiska element - Gaucher-celler och samtidigt utesluta diagnosen hemoblastos eller lymfoproliferativ sjukdom som orsak till cytopeni och hepatosplenomegali.
Instrumentell forskning
Diagnostisk algoritm

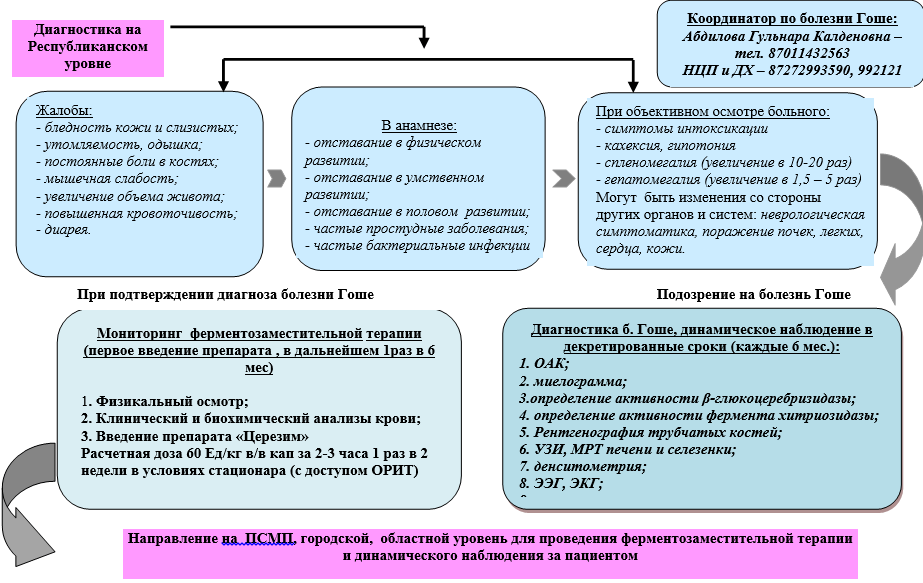
Algoritm för att diagnostisera Gauchers sjukdom hos barn på stadsnivå, regional nivå

Algoritm för att diagnostisera Gauchers sjukdom hos barn på republikansk nivå
Diagnostik (sjukhus)
DIAGNOSTIK EN STATIONÄR NIVÅ
Diagnostiska kriterier:.
Diagnostisk algoritm


Lista över huvudsakliga diagnostiska åtgärder (LE - B)
omfattande blodprov
· blodkemi
bestämning av aktiviteten hos enzymet glukocerebrosidas och kitotriazidas
molekylär genetisk forskning
Ultraljud av lever, mjälte
MRT av lårbenet
EKG
Röntgen av skelettets ben
Lista över ytterligare diagnostiska åtgärder:
Myelogram - benmärgsundersökning hjälper till att identifiera karakteristiska diagnostiska element - Gaucher-celler och samtidigt utesluta diagnosen hemoblastos eller lymfoproliferativ sjukdom som orsak till cytopeni och hepatosplenomegali.
CT-skanning av lungorna - för att utesluta patologin i lungsystemet med långvarig neutropeni.
MRI av hjärnan - för differentialdiagnos med onkologiska sjukdomar, uteslutning av CNS-skada med förlängt cytopeniskt syndrom (risk för stroke av hemorragisk typ).
· MRT av levern, mjälte - i närvaro av hepatosplenomegali, det finns en hög risk för infarkt i levern, mjälte på grund av infiltration av organ och vävnader med Gaucher-celler.
EchoCG - med svår takykardi, mot bakgrund av symtom på andningssvikt med förlängt cytopeniskt syndrom, finns det en risk för komplikationer från det kardiovaskulära systemet (exsudativ perikardit, kardit, autonom dysfunktion).
· Koagulogram - i närvaro av cytopen s-ma, tillägg av en bakteriell, virusinfektion, finns det risk för hemorragisk s-ma, septiskt tillstånd, DIC-syndrom.
Dopplerografi av kärlen i portalsystemet - för att utesluta portal hypertoni.
Infektiösa komplikationer mot bakgrund av förlängt cytopeniskt syndrom ärindikation för ytterligare laboratorietester:
bakteriologisk undersökning av biologiska vätskor,
Serologiska (virologiska) tester för CMV, Hepatit B, C, (D), HIV, EBV,
Bestämning av C-reaktivt protein (kvantitativt),
Med en ökning av transaminaser: utför serologiska (virologiska) studier för att utesluta viral hepatit: CMV, A, B, C, EBV, med positiva PCR-resultat
koagulogram - studie av hemostas med risk för septiska komplikationer, rikligt hemorragiskt syndrom
Röntgen av skelettets ben - för att identifiera och bedöma svårighetsgraden av lesioner i det osteoartikulära systemet (diffus osteoporos, karakteristisk kolvformad deformitet av det distala lårbenet och proximala skenbenet (Erlenmeyer-kolvar), foci av osteolys, osteoskleros och osteonekros , patologiska frakturer);
Densitometri och magnetisk resonanstomografi (MRT) är mer känsliga metoder - de tillåter diagnostisering av benskador (osteopeni, benmärgsinfiltration) i tidiga skeden som inte är tillgängliga för visualisering med radiografi;
Ultraljud och MRI av levern och mjälten kan identifiera deras fokala lesioner och bestämma den initiala volymen av organ, vilket är nödvändigt för efterföljande övervakning av effektiviteten av enzymersättningsterapi;
Dopplerekokardiografi - hos splenektomipatienter;
esophagogastroduodenoscopy - i närvaro av relevanta klagomål eller tecken på portal hypertoni.
Differentialdiagnos
Differentialdiagnos
Gauchers sjukdom bör skiljas från alla sjukdomar som uppstår med hepatosplenomegali, cytopeni, blödningar och skelettskador.
| Diagnos | Skäl för differentialdiagnos | Undersökningar | Uteslutningskriterier för diagnos |
| Hemoblastoser och lymfom | Hemorragisk s-m, skelettsmärta, hepatosplenomegali, |
2. myelogram, |
|
| Förvärvad aplastisk anemi | Hemorragisk s-m, (+/_) skelettsmärta, pancytopeni |
1. Fullständigt blodvärde med räkning av blodplättar, retikulocyter, 2. myelogram, 3. Molekylär genetisk testning av blod |
1. Frånvaron av en minskning av aktiviteten av glukocerebrosidas-enzymet och en ökning av aktiviteten hos kitotriazidas-enzymet (i torra blodfläckar med metoden för tandemmasspektrometri eller fluorimetri); 2. glukocerebrosidasgenen lokaliserad på den långa armen av kromosom 1 (region 1q21q31) detekterades inte; 3. Gaucher-celler upptäcktes inte vid räkning av celler i myelogrammet |
| Kronisk kolestatisk leversjukdom, levercirros som ett resultat av kronisk viral och icke-viral hepatit | Hepatosplenomegali, förhöjda nivåer av transaminaser, bilirubin, cytopen s-m, hemorragisk s-m, smärtsam s-m |
1. Allmänt blodprov med räkning av trombocyter, retikulocyter, 2. myelogram, 3. Molekylär genetisk testning av blod 4. bestämning av aktiviteten hos enzymerna glukocerebrosidas och chitriosidas 5.B/h blodprov 6. Ultraljud, CT, MRT av bukorganen |
1. Frånvaron av en minskning av aktiviteten av glukocerebrosidas-enzymet och en ökning av aktiviteten hos kitotriazidas-enzymet (i torra blodfläckar med metoden för tandemmasspektrometri eller fluorimetri); 2. glukocerebrosidasgenen lokaliserad på den långa armen av kromosom 1 (region 1q21q31) detekterades inte; |
| Kronisk osteomyelit, bentuberkulos | Ossalgi, begränsning av lemrörlighet |
2. myelogram, 3. Molekylär genetisk testning av blod 4. bestämning av aktiviteten hos enzymerna glukocerebrosidas och chitriosidas 5.B/h blodprov |
1. Frånvaro av tecken på cytopeni (minskning av hemoglobin, blodplättar, leukopeni), 2. Frånvaron av en minskning av aktiviteten av glukocerebrosidas-enzymet och en ökning av aktiviteten av chitotriazidas-enzymet (i torra blodfläckar med metoden för tandemmasspektrometri eller fluorimetri); 3. glukocerebrosidasgenen lokaliserad på den långa armen av kromosom 1 (region 1q21q31) detekterades inte; 4. frånvaro av hemorragisk s-ma, 5. Radiologiskt bestäms inte karakteristiska klubb- eller kolvformade svullnader av tibia (”Erlenmeyer-kolvar”). 5. Ingen hepatosplenomegali |
| Andra ärftliga fermentopatier (Niemann-Picks sjukdom) |
Tidig sjukdomsutveckling (3-5 månader), öka magvolym, försenad psykomotorisk utveckling, kramper, andra neurologiska symtom, buksmärtor, blödning, emotionell instabilitet |
1. Allmänt blodprov med räkning av trombocyter, retikulocyter, 2. myelogram, 3. Molekylärgenetiskt blodprov, (bestämning av mutationer i generna SMPD1, NPC1 och NPC2, glukocerebrosidasgenen, belägen på den långa armen av kromosom 1 (region 1q21q31). 4. bestämning av aktiviteten hos enzymerna glukocerebrosidas och chitriosidas, sfingomyelinas 5.B/h blodprov 6. Ultraljud, CT, MRT av bukorganen 7. Röntgenundersökning av benvävnad (R, MRT, CT) 8. Undersökning av neurolog |
1. Frånvaron av en minskning av aktiviteten av glukocerebrosidas-enzymet och en ökning av aktiviteten hos kitotriazidas-enzymet (i torra blodfläckar med metoden för tandemmasspektrometri eller fluorimetri); |
| Histiocytos | Ossalgi, begränsning av lemrörlighet, pancytopeni, hemorragisk s-m, hepatosplenomegali, lunginflammation, tendens till infektioner |
1. Fullständigt blodvärde med räkning av blodplättar, retikulocyter, 2.myelogram, benmärgsimmunfenotypning 3. Molekylär genetisk testning av blod 4. bestämning av aktiviteten hos enzymerna glukocerebrosidas och chitriosidas 5. B/x blodprov 6. Ultraljud, CT, MRT av bukorganen 7. Röntgenundersökning av benvävnad (R, MRT, CT) |
1. Frånvaron av en minskning av aktiviteten av glukocerebrosidas-enzymet och en ökning av aktiviteten hos kitotriazidas-enzymet (i torra blodfläckar med metoden för tandemmasspektrometri eller fluorimetri); 2. glukocerebrosidasgenen lokaliserad på den långa armen av kromosom 1 (region 1q21q31) detekteras inte; 3. Radiologiskt bestäms inte karakteristiska klubb- eller kolvformade svullnader av tibia (”Erlenmeyer-kolvar”). |
Behandling utomlands
Få behandling i Korea, Israel, Tyskland, USA
Behandling utomlands
Få råd om medicinsk turism
Behandling
Läkemedel (aktiva substanser) som används i behandlingen
| Azitromycin (azitromycin) |
| Alfacalcidol (Alfakaltsidol) |
| Amfotericin B (Amfotericin B) |
| Acyclovir (Acyclovir) |
| Vancomycin (Vancomycin) |
| Vorikonazol (Voriconazol) |
| Gentamicin (Gentamicin) |
| Diklofenak (diklofenak) |
| Ibuprofen (Ibuprofen) |
| Imigluceras (Imigluceras) |
| Immunoglobulin G (Immunoglobulin G) |
| Jodixanol (Jodixanol) |
| Caspofungin (Caspofungin) |
| Klindamycin (Clindamycin) |
| Kolekaltsiferol (Kolekaltsiferol) |
| laktulos (laktulos) |
| Lornoxicam (Lornoxicam) |
| Meropenem (Meropenem) |
| Metronidazol (Metronidazol) |
| Micafungin (Micafungin) |
| Ossein-hydroxiapatitkomplex |
| Paracetamol (Paracetamol) |
| Tramadol (Tramadol) |
| Flukonazol (Flukonazol) |
| Cefotaxime (Cefotaxime) |
| Ceftazidim (Ceftazidim) |
| Ceftriaxon (Ceftriaxone) |
Behandling (ambulerande)
BEHANDLING PÅ OPPATIENTIVA
Behandlingstaktik
Patienter med alla typer (I, II, III) av Gauchers sjukdom får poliklinisk behandling.
Icke-drogbehandling:
· Regim - terapeutisk och skyddande under perioden av cytopen s-ma, hemorragiska, benkomplikationer;
Förebyggande av skador, rehabilitering av kroniska infektionshärdar;
· Psykologisk korrigering - psykoterapi, psykologisk anpassning.
Medicinsk vård
Modern behandling av HD består i att förskriva livslång enzymersättningsterapi (ERT) med rekombinant glukocerebrosidas, vilket stoppar de huvudsakliga kliniska manifestationerna av sjukdomen, förbättrar livskvaliteten för patienter med HD och inte har uttalade biverkningar. . Varje patient med kliniska manifestationer av HD (HD typ 1, HD typ 3) ska ordineras ERT. Dosen av läkemedlet bör väljas individuellt i enlighet med kliniska och laboratorieparametrar. I samband med utvecklingen av laboratoriediagnostik, vid undersökning av syskon (bröder och systrar till proband), kan barn med HD som inte har kliniska manifestationer identifieras. Sådana patienter behöver observation, men deras behandling bör påbörjas först när symtom på sjukdomen uppträder.
ERT syftar till att tillhandahålla tillräckligt med enzym för att bryta ned avlagringar av oönskat material. Således fungerar enzymersättningsterapi genom att komplettera eller ersätta ett saknat eller defekt enzym hos patienter med Gauchers sjukdom.

Lista över väsentliga läkemedel
Imigluceras
Patogenetisk behandling av Gauchers sjukdom består i livslång administrering av enzymersättningsterapi med rekombinant glukocerebrosidas. Initialdosen av imiglukeras per injektion vid typ I HD är 30-40 U/kg utan skelettskada och 60 U/kg i närvaro av benskada. Med typ III hos barn kan dosen nå upp till 100-120 enheter / kg .
Läkemedlet administreras intravenöst dropp med ett intervall på 1 gång på 2 veckor. (2 gånger i månaden).
En stegvis dosreduktion med 10-20 enheter/kg är möjlig med en uttalad positiv dynamik efter 1 års behandling med typ 1 GD utan benskada och efter 3-4 år med initial skelettskada. Underhållsbehandling 15-60 U / kg IV dropp 3 timmar varannan vecka, livet ut.
Protokoll för enzymersättningsterapi med imiglukeras

Lista över ytterligare läkemedel
Paracetamol
Lornaxicam
Diklofenak
· Tramadol
Alfacalcidol
Flukonazol
· Kalcium Dz
Osteogenon
Acyclovir
Laktulos
Cefotaxim
Ceftazidim
Ceftriaxon
Azitromycin
Gentamicin
jodixanol
Meropenem
Icke-steroida antiinflammatoriska läkemedel:
Paracetamol - tabletter 200 mg, 500 mg; ljus. Vuxna: 500 mg 3-4 gånger om dagen i 3-7 dagar. Barn med en hastighet av 60 mg / kg / dag i 3-4 doser, 3-7 dagar;
· Ibuprofen tabletter 200 mg, 400 mg; Barn - ibuprofen 30-40 mg / kg / dag,
Lornaxicam - dragerade tabletter 4 mg, 8 mg. Vuxna 8 mg 2 gånger om dagen, genom munnen, 2 veckor; lyofilisat för lösning för intravenös och intramuskulär administrering, 8 mg. Vuxna: 8 mg 2 gånger om dagen, IM, 10 dagar;
Diklofenak - injektionslösning 2,5% i ampuller 3 ml, tabletter 0,05 g vardera, retardtabletter 0,025 vardera; 0,05 och 0,1 g; dragéer på 0,025 g. Rektala suppositorier på 0,05 och 0,1 g. Gel, kräm, emulgel (1 g - 0,01 g orthofen) i rör. Barn: 2-3 mg/kg/dag, IM, i 1-3-5 dagar. Vuxna: 7 mg 2 gånger om dagen, IM, 1-3-5 dagar.
· Tramadol injektionslösning 50mg/ml, rektala suppositorier 0,1g, droppar -2,5mg/kapslar, kapslar 50mg. Inuti är den vanliga initiala dosen för vuxna och barn över 14 år 50 mg (igen, om det inte finns någon effekt, efter 30-60 minuter). Parenteralt (i / in, in / m, s / c) - 50-100 mg, rektalt - 100 mg (återinförande av suppositorier är möjligt efter 4-8 timmar). Den maximala dagliga dosen är 400 mg (i undantagsfall kan den ökas till 600 mg). Barn i åldern 1 till 14 år inuti (droppar) eller parenteralt - en engångsdos på 1-2 mg / kg, den maximala dagliga dosen är 4-8 mg / kg.
Korrigatorer för ben- och broskmetabolism:
Alfacalcidol kapslar 0,5 mcg. Den dagliga dosen för vuxna varierar från 0,07 mcg till 20 mcg, för barn 0,01-0,08 mcg/kg., Den dagliga dosen för barn är 0,01-0,08 mcg/kg.
· Calcium D3 - tuggtabletter innehållande (aktiva ingredienser): kalciumkarbonat - 1250 mg (motsvarar 500 mg elementärt kalcium); kolekalciferol - 200 IE (internationella enheter). Vuxna och barn över 12 år - 2 tabletter per dag, helst med måltider.
Osteogenon - tabletter av ossein-hydroxiapatitkomplexet - 830 mg; 2-4 tabletter x 2 gånger om dagen.
Handlingsalgoritm i nödsituationer

Kirurgiskt ingrepp: Nej.
Andra typer av behandling:
· psykosocial rehabilitering: psykoterapi, psykologisk anpassning, miljöterapi;
social anpassning och förbättring av livskvaliteten.
Indikationer för expertråd :
| Specialist | Indikation |
| traumatolog - ortoped |
Uteslutning av närvaron av en skelettpatologi hos ett barn |
| Neurolog, psykoneurolog | bedömning av neurologisk status, neuropsykisk status, bestämning av typ av sjukdom |
| fysioterapeut |
bestämning av metoder för fysioterapibehandling |
| sjukgymnast läkare | val av ett individuellt program för sjukgymnastik |
| genetiker | bekräftelse av diagnosen, genotypning |
| Vid behov är det möjligt att konsultera andra specialister beroende på det kliniska fallet. | |
Förebyggande åtgärder:
tidig diagnos av kliniska manifestationer av Gauchers sjukdom för att förhindra komplikationer;
· medicinsk genetisk rådgivning för att förklara den genetiska risken.
Förebyggande av infektiösa komplikationer mot bakgrund av ett långvarigt cytopeniskt syndrom, i vissa fall, är huvudorsaken i vissa fall även till en patients död.
· vård av munhålan: 6-10 gånger om dagen sköljning av munhålan med desinficerande lösningar avsedda för behandling av munslemhinnan. Noggrann men skonsam vård av tänder och tandkött; begränsa användningen av även mjuka tandborstar; ge företräde åt munduschen; med trombocytopeni eller känsliga slemhinnor bör användning av tandborstar uteslutas, istället är ytterligare behandling av munnen med sammandragande medel nödvändig.
Om tecken på stomatit uppträder är det nödvändigt att lägga till den grundläggande behandlingen:
Flukonazol - uppskattad dos 4-5 mg / kg per dag, kapslar 50 mg, 100 mg, 150 mg, infusionslösningar 2 mg / ml, oral gel r, o iv,
· Aciclovir - beräknad dos 250 mg/m 2 x 3 gånger om dagen, tabletter 200 mg, injektion 250 mg, salva för utvärtes bruk.
Vid defekter i munslemhinnan: uteslut användningen av tandborstar
2) med utvecklingen av utbredd nekrotisk stomatit, är systemisk antifungal och antibakteriell terapi indikerad:
Cefotaxim, 1 g injektionsflaska för lösningsberedning. Vuxna 1-2g, 2-3 gånger om dagen, iv, IM, 7-10 dagar. Barn 50-100 mg / kg kroppsvikt / dag, 2-4 gånger om dagen, IM, IV, 7-10 dagar;
· Ceftazidim, injektionsflaska 250mg, 500mg, 1g, 2g för lösningsberedning. Vuxna: 1-6 g/dag i 2 eller 3 doser i/in eller/m. Barn äldre än 2 månader: 30-100 mg / kg / dag i 2-3 doser, med nedsatt immunitet - upp till 150 mg / kg / dag (max 6 g / dag) i 3 doser. Nyfödda och spädbarn upp till 2 månader: 25-60 mg / kg / dag i 2 uppdelade doser.
· Ceftriaxon, flaska 500mg, 1g för lösningsberedning. Barn 50-80 mg/kg/dag i.v. dropp 1 timme 7-10 dagar;
Jodixanol, lösning för injektion, 100 mg/2 ml och 500 mg/2 ml. Vuxna och barn från 12 år ordineras intramuskulärt, intravenöst (med jet, i 2 minuter eller dropp) med 5 mg / kg var 8:e timme eller 7,5 mg / kg var 12:e timme i 7-10 dagar.
Gentamicin, injektionsvätska, 40 mg/ml ampuller. vuxna 3-5 mg/kg (maximal dygnsdos) i 3-4 doser, 7-10 dagar. Små barn ordineras endast av hälsoskäl vid svåra infektioner. Den maximala dagliga dosen för barn i alla åldrar är 5 mg/kg.
· Azitromycin, kapslar 250, 500 mg. Barn som väger mer än 10 kg med en hastighet av: den första dagen - 10 mg / kg kroppsvikt; under de kommande 4 dagarna - 5 mg / kg. En 3-dagars behandling är möjlig; i detta fall är engångsdosen 10 mg/kg. (Kursdos 30 mg/kg kroppsvikt). Vuxna med infektioner i de övre och nedre luftvägarna, infektioner i hud och mjukvävnader ordineras 0,5 g den första dagen, sedan 0,25 g från den 2:a till den 5:e dagen eller 0,5 g dagligen inom 3 dagar (kursdos 1,5 g ).
· Meropenem, pulver till lösning för intravenös administrering 0,5 och 1,0 g. För barn i åldrarna 3 månader till 12 år är den rekommenderade dosen 10-20 mg/kg var 8:e timme, beroende på infektionens typ och svårighetsgrad, patogenens känslighet och patientens tillstånd. Till barn som väger mer än 50 kg ska vuxendosen användas.
3) Tarmsanering utförs efter val av sjukhus, det är möjligt att vägra sanering. Dekontaminering (förebyggande terapi) rekommenderas för initiala tarmskador. För selektiv intestinal dekontaminering:
Ciprofloxacin i en dos av 20 mg / kg per dag, 100 mg i en injektionsflaska, 250 mg, 500 mg i tabletter, ögondroppar, örondroppar;
4) Se till att observera personlig hygien för alla som tar hand om de sjuka - föräldrar och besökare, konstant tvätt av händer.
Ersättningsterapi taktik och i enlighet med order nr 666 "Vid godkännande av nomenklaturen, regler för tillvaratagande, bearbetning, lagring, försäljning av blod, samt reglerna för lagring, transfusion av blod, dess komponenter och blodprodukter av den 6 mars, 2011, bilaga till beslut nr 417 beslut av 29.05.2015.
Patientövervakning:
livslång FRT;
Dynamisk kontroll: 1 år - 1 gång på 3 månader, sedan 1 gång på 6 månader:
social anpassning;
Observation av en genetiker av familjen till en patient med HD.
Behandlingseffektivitetsindikatorer:
Förbättring / stabilisering av hematologiska parametrar (stopp av cytopeniskt syndrom, bristande beroende av blodtransfusioner);
återställande av nivån av glukocerebrosidas, en minskning av hastigheten av kitotriosidas;
eliminering av smärtsam s-ma;
restaurering av benvävnad;
Förbättra/stabilisera funktionen hos organ utanför buken (hjärta, lungor, ögon);
minska frekvensen av luftvägsinfektioner;
Minska hastigheten av sjukdomens progression;
förbättring av patientens livskvalitet (återställande av mental, andlig, fysisk utveckling).
Behandling (ambulans)
DIAGNOSTISKA ÅTGÄRDER UTFÖRAS I STADIET AV NÖDHJÄLP
Diagnostiska åtgärder:
insamling av anamnes;
fysisk undersökning;
Bestämning av hjärtpatologi (pulsoximetri, blodtryck, hjärtfrekvens, EKG).
Medicinsk vård
hjärt-lungräddning enligt indikationer;
syndromisk symptomatisk terapi enligt indikationer;
syrgasbehandling;
Förebyggande av aspiration
Antiinflammatorisk smärtstillande terapi
Behandling (sjukhus)
BEHANDLING PÅ STATIONÄR NIVÅ
Behandlingstaktik: se ambulatorisk nivå.
Medicinsk vård: se ambulatorisk nivå.
Läkemedelsbehandling utförs i enlighet med de kliniska protokollen för lekande komplikationer.
Läkemedelsterapi intensifieras i händelse av komplikationer mot bakgrund av ett långvarigt cytopeniskt syndrom, skiktning av en viral / bakteriell infektion, progression av den underliggande sjukdomen. De allvarligaste livshotande komplikationerna är infektionskomplikationer. Förekomst av feber hos en patient med neutropeni (neutrofiler< 500/мкл) считается однократное повышение температуры тела >37,9 0 Med en varaktighet på mer än en timme eller flera höjningar (3-4 gånger om dagen) upp till 38 0 C. Med hänsyn till den höga risken för ett dödligt utfall av infektion, anses feber hos en patient med neutropeni vara förekomst av en infektion, vilket kräver omedelbar initiering av empirisk antibiotikabehandling och undersökning för att klargöra infektionens natur. Många initiala antibakteriella kurer har föreslagits, vars effektivitet i allmänhet är identisk.
Allmänna bestämmelser:
När du väljer en startkombination av antibiotika är det nödvändigt att ta hänsyn till: resultaten av upprepade bakteriologiska studier i denna klinik hos andra patienter; varaktighet av nuvarande neutropeni, patientens infektionshistoria, tidigare antibiotikakurer och deras effektivitet
Tillsammans med uppkomsten av feber är alla andra kliniska data: arteriell hypotoni, instabil hemodynamik en indikation för omedelbar utnämning av en kombination av antibiotika: karbopenem (meropenem (eller imipenem / cilastatin)) + aminoglykosid (amikacin) + vankomycin.
· långvarig CVC och feber efter tvätt och/eller inte bara feber, utan fantastiska frossa ®Vancomycin är redan i startkombinationen;
· klinik för enterokolit med diarré: till den initiala kombinationen - vankomycin per os 20 mg/kg per dag. Kanske utnämningen av metronidazol (per os och / eller / in)
svår stomatit med inflammatoriska förändringar i tandköttet ® penicillin, klindamycin i kombination med betalaktam eller meropenem /
Karakteristiska utslag och/eller förekomst av svampdrus i urinen och/eller karakteristiska lesioner i lever och mjälte på sonografi®
Amfotericin B - lyofilisat för lösningsberedning. Startdos - 0,5 mg / kg den 1: a dagen, nästa dag - full terapeutisk dos - 1 mg / kg per dag en gång. När du använder Amphotericin B är det nödvändigt att övervaka njurfunktionen och göra ett biokemiskt blodprov (elektrolyter, kreatinin). Konstant korrigering av kalium till normala värden är nödvändig. Under infusionen av Amphotericin B, och även inom cirka 3-4 timmar efter infusionen, kan reaktioner på administreringen av läkemedlet i form av feber, enorma frossa, takykardi, som stoppas av smärtstillande medel, observeras. Vid nedsatt njurfunktion är det nödvändigt att använda vorikonazol, cancidas, lipidformer av amforecin B.
Vorikonazol - tablett 50 mg, lyofilisat för lösning 200 mg/flaska SD 4-6 mg/kg.
Caspofungin - lyofilisat till infusionsvätska, lösning 50 mg
Mikofungin - lyofilisat till infusionsvätska, lösning 50 mg
Byte av antibiotika med hänsyn till känsligheten hos den isolerade floran. Effektiviteten av att starta antibiotikabehandling bör bedömas efter 72 timmar, men en detaljerad undersökning av en sådan patient med intervaller på 8-12 timmar är alltid nödvändig för att bedöma stabiliteten hos hemodynamiken och graden av berusning, uppkomsten av nya infektiösa foci. Antibakteriell terapi fortsätter tills neutropenin har upplösts och alla infektiösa foci är fullständigt upplösta.
Med djup aplasi, risken för att utveckla septiska komplikationer, passiv immunisering med immunglobuliner G - 0,1-0,2 g / kg / dag i / i locket.
Lista över viktiga läkemedel:
Imigluceras 30-60IU/kg IV dropp 3 timmar
Lista över ytterligare läkemedel:
Paracetamol
Lornaxicam
Diklofenak
· Tramadol
Alfacalcidol
Flukonazol
· Kalcium Dz
Osteogenon
Acyclovir
Laktulos
Cefotaxim
Ceftazidim
Ceftriaxon
Azitromycin
Gentamicin
jodixanol
Meropenem
Immunoglobulin G
Amfotericin B
Vorikonazol
Caspofungin
Mycofungin
Vancomycin
Metronidazol
Klindamycin
Kirurgiskt ingrepp:
Korrigering av patologiska frakturer av benvävnad, kontrakturer i leden.
Andra typer av behandling:
fysisk rehabilitering: fysioterapi, terapeutiska övningar, massage;
· psykosocial rehabilitering: psykoterapi, psykologisk anpassning, miljöterapi.
Indikationer för samråd med smala specialister: se ambulatorisk nivå.
Indikationer för överflyttning till intensivvårdsavdelning och återupplivning:
Dekompenserat tillstånd hos patienten;
Generalisering av processen med utveckling av komplikationer som kräver intensiv övervakning och terapi;
postoperativ period;
utveckling av komplikationer på bakgrund av intensiv kemoterapi, som kräver intensiv behandling och observation.
Behandlingseffektivitetsindikatorer:
återställande av mental, andlig, fysisk utveckling;
återställande av rörlighet, arbetsförmåga;
eliminering av smärta under de första två åren av behandlingen;
förebyggande av benkriser;
förebyggande av osteonekros och subkondral kollaps;
förbättring av bentäthet;
ökning av bentätheten inom 3 år efter behandlingen;
Uppnående av normala tillväxthastigheter enligt befolkningsstandarder inom 3 år efter terapi;
Att nå normal pubertetsålder.
normalisering av blodvärden under de första 3 åren av behandlingen;
minskning av hepatosplenomegali;
Förbättring av tillståndet för organ utanför buken (hjärta, lungor, ögon).
Ytterligare hantering:
Med stabilisering av tillståndet, återställande av hematologiska parametrar, lindring av smärtsam s-ma, förgiftning, hemorragisk s-ms, skrivs barnet ut för poliklinisk behandling under överinseende av en barnläkare, en hematolog på hemorten för att fortsätta enzymersättning terapi under kontroll av analyser. För vidare övervakning av patientens tillstånd, se poliklinisk nivå.
Sjukhusinläggning
Indikationer för planerad sjukhusvistelse
Planerad sjukhusvistelse på sjukhus är indicerad för att verifiera diagnosen och för att justera dosen av enzymersättningsterapi.
Indikationer för akut sjukhusvistelse
Cytopeniskt syndrom;
Svårt smärtsyndrom ("benkris");
Patologisk fraktur av skelettets ben;
Andningssvikt.
Information
Källor och litteratur
- Protokoll från mötena i den gemensamma kommissionen för kvaliteten på medicinska tjänster vid MHSD RK, 2016
- 1) Zub N.V. "Gauchers sjukdom: prevalens, semiotik, livskvalitet och kliniska och ekonomiska skäl för enzymersättningsterapi" sammandrag av Ph.D. Moskva 2010 2) Lukina E.A. "Gauchers sjukdom: problemets nuvarande tillstånd" Russian Medical News 2008, volym XIII, nr 2 sid. 51-56. 3) Belogurova M.B. "Patogenes, klinisk bild, diagnos och behandling av Gauchers sjukdom". Pediatrik och pediatrisk kirurgi. nr 3 2010, s. 43-48. 4) Aerts J.M., van Weely S., Broot R., et al. Patogenes av lysosomala lagringsstörningar som illustreras av Gauchers sjukdom // J. Inher. Metab. Dis. - 1993. - Vol. 16. Nr 2. - P.288-291. 5) Beutler E., Grabowski G.A., Scriver C.R., et al. De metaboliska och molekylära baserna för ärftlig sjukdom //McGraw-Hill, New York, 2001. - P.3635-3668. 6) de Frost M., vom Dahl S., Weverling G. J., et al. Ökad förekomst av cancer hos vuxna Gauchers sjukdom i Västeuropa // Blood Cells Mol. Dis. - 2006. - Vol. 36.–S.53-58. 7) Taddei T.H., Kacena K.A., Yang M., et al. Den underkända progressiva karaktären av N370S Gauchers sjukdom och bedömning av cancerrisk hos 403 patienter // Am. J. Hematol. - 2009. - Vol. 84. Nr 4. - P.208-214. 8) Niederau C. Gauchers sjukdom. Bremen: UNI-MED; 2006. 84 sid. 9) Zimran A., Kay A., Beutler E. et al. Gauchers sjukdom: kliniska, laboratoriemässiga, radiologiska och genetiska egenskaper hos 53 patienter. Medicin 1992; 71:337–53. 10) Weinreb N. J. Typ I Gauchers sjukdom hos äldre patienter. Gaucher Clin. Persp. 1999; 7(2): 1–8. 11) Vorobyov AI (red.) Rationell farmakoterapi av sjukdomar i blodsystemet. Moskva: Littera, 2009, 563–6. 12) A.V. Davydova "Lysosomal lagringssjukdomar: Gauchers sjukdom" Siberian Medical Journal, 2009, nr 5. s. 9-14. 13) Mikosch P., Reed M., Baker R., et al. Förändringar i benmetabolismen hos sju patienter med Gauchers sjukdom behandlade i följd med imiglukeras och miglustat // Calcif. vävnad int. - 2008. - Vol. 83, nr 1. - P.43-54. 14) vom Dahl S., Poll L., Di Rocco M., et al. Evidensbaserade rekommendationer för övervakning av bensjukdom och svaret på enzymersättningsterapi hos Gaucher-patienter // Current Med. Forskning och åsikt. - 2006. -Vol. 22. Nr 6. - P.1045-1064. 15) Wenstrup R.J., Roca-Espiau M., Weinreb N.J., et al. Skelettaspekter av Gauchers sjukdom: en översyn // Br. J. Radiol. - 2002. - Vol. 75. – S.2-12. 16) Cox TM, Schofield JP Gauchers sjukdom: kliniska egenskaper och naturhistoria Baillieres kliniska hematologi. 1997; 10(4): 657-689. 17) Grabowski G. Gauchers sjukdom: Enzymologi, genetik och behandling. I: Harris H, Hirshchorn K, red. Framsteg inom mänsklig genetik. New York, NY: Plenum Press; 1993; 21: 377-441. 18) Vorobyov AI (red.) Rationell farmakoterapi av sjukdomar i blodsystemet. Moskva: Littera, 2009, 563–6. 19) NIH Technology Assessment Panel on Gaucher Disease Gauchers sjukdom: aktuella frågor i diagnos och behandling JAMA. 1996;275:548-553. NIH Technology Assessment Panel om Gauchers sjukdom Gauchers sjukdom: aktuella frågor inom diagnos och behandling JAMA. 1996;275:548-553. 20) Grabowski G. A. Fenotyp, diagnos och behandling av Gaushers sjukdom // Lancet.-2008.- Vol. 372.nr 9645.-R. 1263-1271. 21) Abdilova G.K., Boranbaeva R.Z., Omarova K.O. et al. "Modern diagnostik och behandling av Gauchers sjukdom hos barn i Kazakstan" riktlinjer, Almaty 2015, s. 26-27. 22). Läkarguide för diagnos, behandling och uppföljning av ärftliga metabola sjukdomar, red. N. Blau, M. Duran, K.M. Gibson, C. Dionisi-Vici. 2014) 23) "Federala kliniska riktlinjer för tillhandahållande av medicinsk vård till barn med Gauchers sjukdom" Moskva, 2015
Information
FÖRKORTNINGAR SOM ANVÄNDS I PROTOKOLLET:
ALT - alaninaminotransferas
AST - asparaginalt aotokolaminotransferas
GD - Gauchers sjukdom
MRT - magnetisk resonanstomografi
KLA - fullständigt blodvärde
OAM - allmän urinanalys
Ultraljud - ultraljud
ERT - enzymersättningsterapi
EKG - elektrokardiogram
EchoCG - ekokardiografi
LSD - lysosomala lagringssjukdomar
CNS - centrala nervsystemet
DNA - deoxiribonukleinsyra
HS - hemorragiskt syndrom
ESR -
CT - datortomografi
LISTA ÖVER PROTOKOLLETS UTVECKLARE:
1) Boranbayeva Riza Zulkarnaevna - doktor i medicinska vetenskaper, chef för det statliga företaget "Scientific Center of Pediatrics and Pediatric Surgery".
2) Abdilova Gulnara Kaldenovna - kandidat för medicinska vetenskaper, biträdande direktör för det statliga företaget "Scientific Center of Pediatrics and Pediatric Surgery" för pediatrik.
3) Omarova Kulyan Omarovna - doktor i medicinska vetenskaper, professor, chefsforskare för det statliga företaget "Scientific Center of Pediatrics and Pediatric Surgery".
4) Manzhuova Lyazat Nurbapaevna - kandidat för medicinska vetenskaper, chef för avdelningen för onkohematologi för äldre barn i det statliga företaget "Scientific Center of Pediatrics and Pediatric Surgery".
5) Satbayeva Elmira Maratovna - kandidat för medicinska vetenskaper, RSE på REM "Kazakh National Medical University uppkallad efter S.D. Asfendiyarov", chef för avdelningen för farmakologi.
FRISKRIVNING FRÅN INTRESSEKONFLIKTER: saknas.
REVISORER:
1. Kurmanbekova Saule Kaspakovna - Professor vid institutionen för praktik och uppehållstillstånd i pediatrik nr 2 vid Kazakh National Medical University. S.D. Asfendiyarova.
ANVISNING AV VILLKOR FÖR ÖVERSYN AV PROTOKOLLET: revidering av protokollet 3 år efter dess ikraftträdande och/eller när nya diagnostiska/behandlingsmetoder med högre bevisnivå dyker upp.
Bifogade filer
Uppmärksamhet!
- Genom att självmedicinera kan du orsaka irreparabel skada på din hälsa.
- Informationen som publiceras på MedElements webbplats kan inte och bör inte ersätta en personlig medicinsk konsultation. Var noga med att kontakta sjukvården om du har några sjukdomar eller symtom som stör dig.
- Valet av läkemedel och deras dosering bör diskuteras med en specialist. Endast en läkare kan ordinera rätt medicin och dess dosering, med hänsyn till sjukdomen och tillståndet hos patientens kropp.
- MedElements webbplats är endast en informations- och referensresurs. Informationen som publiceras på denna webbplats ska inte användas för att godtyckligt ändra läkarens recept.
- Redaktörerna för MedElement ansvarar inte för eventuella hälsoskador eller materiella skador till följd av användningen av denna webbplats.
Det är en sällsynt genetisk sjukdom, vars effektivitet som regel beror på snabb diagnos och adekvat behandling.
Gauchers sjukdom är en genetisk ärftlig sjukdom som tillhör kategorin ackumuleringssjukdomar. Grunden för sjukdomen är en brist på aktivitet av enzymet glucocerebroidas.
I en frisk persons kropp gör detta enzym det möjligt att bearbeta avfallsprodukter från cellulär metabolism, men när det är bristfälligt ackumuleras glukocerebrosid, en organisk fettsubstans, i cellerna i inre organ. Denna process beskrevs först av den franske läkaren Philippe Gaucher 1882, som gav det eponyma namnet till denna sjukdom.
Som regel drabbar Gauchers sjukdom först levern och mjälten, men ackumuleringsceller kan även uppstå i andra organ – i hjärnan och benmärgen, njurarna och lungorna.
Orsaker till Gauchers sjukdom.
Det finns olika rapporter om en viss sjukdom, som regel hävdar forskare att denna sjukdom inträffar en gång i flera tiotusentals fall. I Ryska federationen finns Gauchers sjukdom på listan över orphagena (sällsynta) sjukdomar.
Gauchers sjukdom typ 1 är vanligare i den ashkenazijudiska etniska gruppen, men den kan förekomma hos personer av annan etnicitet.
Orsaken till sjukdomen är mutationsprocessen av glukocerebrosidgenen (det finns två gener i människokroppen). När en gen är frisk och den andra påverkas, blir personen bärare av Gauchers sjukdom.
Sannolikheten för födelsen av en person med Gauchers sjukdom hos kliniskt friska föräldrar är möjlig när både mamma och pappa är bärare av den skadade genen. Svårigheten ligger i det faktum att bäraren av genen inte upplever manifestationer av sjukdomen, nämligen inte tänker på behovet av en genundersökning.
Symtom och tecken på Gauchers sjukdom.
Tecken och sjukdomsförloppet skiljer sig åt beroende på typ:
Den vanligaste är sjukdomen av den första typen: sjukdomen kan uppträda i alla åldrar, har ibland ett asymptomatiskt förlopp och påverkar inte nervsystemet.
De mest sällsynta är typerna 2 och 3 av sjukdomen: de första manifestationerna inträffar i barndomen, sjukdomen påverkar nervsystemet och fortskrider över tiden.
Uppkomsten av sjukdomen manifesteras av smärta i buken, svaghet och allmänt obehag. Som ett resultat av det faktum att mjälten och levern är de första som påverkas av ansamlingen av Gaucher-celler, noteras deras ökning i storlek, som, om den inte behandlas effektivt, kan provocera leverdysfunktion och bristning av mjälten.
Benpatologi noteras ofta (vanligtvis hos barn), nämligen skelettben är svaga och utvecklas dåligt, vilket leder till att tillväxthämning är trolig.
Diagnos av Gauchers sjukdom.
Denna mutation kan upptäckas med ett DNA-test tidigt i graviditeten. Hos vuxna och barn är ett benmärgstest eller blodprov för enzymet nödvändigt för att upptäcka sjukdomen.
Behandling av Gauchers sjukdom.
Behandling av denna sjukdom utförs på basis av enzymersättningsterapi, som består i systematisk intravenös administrering av speciella mediciner, vilket hjälper till att eliminera manifestationerna av Gauchers sjukdom typ 1. Behandling av typ 2 och 3 av Gauchers sjukdom är svårare och kräver komplex terapi.
Prognos för Gauchers sjukdom.
Prognosen för hälsotillståndet och förväntad livslängd för en person som lider av Gauchers sjukdom kan endast bestämmas av en specialist på grundval av en omfattande undersökning.
Catad_tema Cystisk fibros och andra fermentopatier - artiklar
ICD 10: E75.2
År för godkännande (revisionsfrekvens): 2016 (granskning vartannat år)
ID: KR124
Yrkesföreningar:
- National Hematological Society
Godkänd
Ryska föreningen för hematologer
Gick med på
Vetenskapliga rådet vid Ryska federationens hälsoministerium __ __________ 201_
Ersättningsenzymterapi
Glukocerebrosidas
Enzymodiagnostik
Hepatomegali
Splenomegali
cytopeni
Aseptisk nekros
Benskada
Lista över förkortningar
ZFT - enzymersättningsterapi
APTT - aktiverad partiell tromboplastintid
Ultraljud - ultraljud
MRT - magnetisk resonanstomografi
CT - datortomografi
Termer och definitioner
a-glukoserebrosidas (a-glukosidas)- lysosomalt enzym involverat i nedbrytningen av cellulära metaboliska produkter
Gaucher-celler- makrofager överbelastade med lipider, cirka 70-80 mikron i diameter, ovala eller polygonala till formen med blek skummande cytoplasma.
Erlenmeyer-kolvar- kolvformad deformitet av det distala lårbenet, upptäckt med röntgen
Enzymodiagnostik- metoder för att diagnostisera sjukdomar, patologiska tillstånd och processer baserade på bestämning av aktiviteten hos enzymer (enzymer) i biologiska vätskor.
Ersättningsenzymterapi(enzymersättningsterapi) - en metod för behandling av genetiska sjukdomar till följd av biokemisk dysfunktion på grund av en minskning av enzymaktivitet.
1. Kort information
1 . 1 Definition
Gauchers sjukdom - den vanligaste formen av sällsynta ärftliga fermentopatier, förenade i gruppen lysosomala lagringssjukdomar.
1.2 Etiologi och patogenes
Sjukdomen är baserad på en ärftlig brist i aktiviteten av β-glukoserebrosidas (β-glukosidas), ett lysosomalt enzym involverat i nedbrytningen av cellulära metaboliska produkter.
Gauchers sjukdom ärvs på ett autosomalt recessivt sätt. Sjukdomen är baserad på mutationer i glukocerebrosidasgenen, som är lokaliserad i q21-regionen på 1:a kromosomen. Närvaron av två muterade alleler av genen åtföljs av en minskning (<30%) каталитической активности глюкоцереброзидазы, что приводит к накоплению в лизосомах макрофагов неутилизированных липидов и образованию характерных клеток накопления (клеток Гоше) – перегруженных липидами макрофагов. Следствием данного метаболического дефекта являются:
Kronisk aktivering av makrofagsystemet;
Autokrin stimulering av monocytopoiesis och en ökning av det absoluta antalet makrofager på platserna för det "fysiologiska hemmet": mjälte, lever, benmärg, vilket resulterar i splenomegali, hepatomegali, benmärgsinfiltration;
Brott mot de reglerande funktionerna hos makrofager, som förmodligen ligger till grund för det cytopeniska syndromet och lesioner i det osteoartikulära systemet.
1.3 Epidemiologi
Gauchers sjukdom uppträder med en frekvens av 1:40 000 till 1:60 000 i alla etniska grupper; i befolkningen av Ashkenazi-judar når frekvensen av sjukdomen 1:450.
1.4 ICD 10-kodning
E75.2- Andra sfingolipidoser
1.5 Klassificering
I enlighet med närvaron eller frånvaron av CNS-skador och dess egenskaper, särskiljs tre typer av Gauchers sjukdom:
typ I- utan neurologiska manifestationer, den vanligaste varianten av sjukdomen, observerad hos 94% av patienterna med Gauchers sjukdom;
typ II (akut neuronopatisk)- förekommer hos små barn, kännetecknas av ett progressivt förlopp och allvarlig skada på det centrala nervsystemet, vilket leder till döden (patienter lever sällan till 2 års ålder);
typ III (kronisk neuronopatisk)- förenar en mer heterogen grupp patienter hos vilka neurologiska komplikationer kan visa sig både i tidig ålder och i tonåren.
Typ Iär den vanligaste kliniska varianten av Gauchers sjukdom och förekommer hos både barn och vuxna. Medelåldern för patienter vid tidpunkten för manifestationen av sjukdomen är från 30 till 40 år. Spektrumet av kliniska manifestationer är mycket brett: i ena änden - "asymtomatiska" patienter (10-25%), i den andra - patienter med allvarligt förlopp: massiv hepato- och splenomegali, djup anemi och trombocytopeni, allvarlig undernäring och allvarlig, livstid -hotande komplikationer (blödningar, mjältinfarkter, benförstöring). Mellan dessa polära kliniska grupper finns patienter med måttlig hepatosplenomegali och nästan normal blodsammansättning, med eller utan benpåverkan. Barn har en eftersläpning i fysisk och sexuell utveckling; en märklig hyperpigmentering av huden i området för knä- och armbågslederna är karakteristisk.
Vid Gauchers sjukdom typ II de viktigaste symptomen uppträder under de första 6 månaderna av livet. I de tidiga stadierna av sjukdomen noteras muskelhypotoni, fördröjning och regression av psykomotorisk utveckling. När sjukdomen fortskrider uppträder spasticitet med karakteristisk halsretraktion och böjning av armar och ben, oculomotoriska störningar med utveckling av konvergent skelning, laryngospasm och dysfagi. Bulbar sjukdomar med frekventa aspirationer är karakteristiska, vilket leder till att patienten dör av apné, aspirationspneumoni eller dysfunktion i hjärnans andningscentrum. I de senare stadierna utvecklas tonisk-kloniska anfall, som vanligtvis är resistenta mot antikonvulsiv terapi. Sjukdomen leder till döden under det första eller andra året av ett barns liv.
Vid Gauchers sjukdom typ III neurologiska symtom uppträder senare, vanligtvis mellan 6 och 15 års ålder. Ett karakteristiskt symptom är pares av musklerna som innerveras av den oculomotoriska nerven. Myokloniska och generaliserade tonisk-kloniska kramper kan observeras, extrapyramidal stelhet, minskad intelligens, trismus, ansiktsgrimaser, dysfagi, laryngospasm uppträder och utvecklas. Graden av intellektuell funktionsnedsättning varierar från mindre personlighetsförändringar till svår demens. Det kan finnas cerebellära störningar, tal- och skrivstörningar, beteendeförändringar, episoder av psykoser. I de flesta fall är sjukdomsförloppet långsamt progressivt. Död inträffar på grund av allvarliga skador på lungor och lever. Den förväntade livslängden för patienter med typ III Gauchers sjukdom kan nå 12-17 år, i enstaka fall - 30-40 år.
1.6 Kliniska tecken
De huvudsakliga kliniska manifestationerna av Gauchers sjukdom inkluderar splenomegali, hepatomegali, cytopeni och benpåverkan.
Splenomegali– Mjälten kan förstoras med 5-80 gånger jämfört med normen. När splenomegalin fortskrider kan infarkter utvecklas i mjälten, som vanligtvis är asymtomatiska.
Hepatomegali- leverns storlek ökar vanligtvis med 2-4 gånger. Ultraljud kan avslöja fokala lesioner i levern, som förmodligen beror på ischemi och fibros. Leverfunktionen lider som regel inte, men hos 30-50% av patienterna finns en liten ökning av aktiviteten av serumaminotransferaser, vanligtvis inte mer än 2 gånger, ibland - 7-8 gånger.
Cytopeniskt syndrom - den tidigaste och mest karakteristiska manifestationen är trombocytopeni med spontant hemorragiskt syndrom i form av subkutana hematom, blödning av slemhinnor eller långvarig blödning efter mindre kirurgiska ingrepp. I framtiden utvecklas anemi och leukopeni med relativ lymfocytos och absolut neutropeni, men det finns ingen uppenbar ökning av frekvensen av infektionssjukdomar hos patienter.
Benskada varierar från asymtomatisk osteopeni och kolvformad deformitet av det distala lårbenet (Erlenmeyerkolven) till svår osteoporos och ischemisk (avaskulär) nekros med utveckling av sekundär artros. Skador på osteoartikulära systemet kan manifesteras av akut eller kronisk smärta, patologiska frakturer och utveckling av irreversibla ortopediska defekter som kräver kirurgisk behandling (artroplastik). Barn och unga vuxna kännetecknas av utvecklingen av så kallade benkriser - episoder av svår ossalgi, åtföljd av feber och lokala akuta inflammatoriska symtom (ödem, rodnad), som simulerar en bild av osteomyelit. En riskfaktor för utveckling av benkriser och allvarliga skador på muskuloskeletala systemet är splenektomi, som predisponerar för utveckling av hyperkoagulationssyndrom och ischemisk benskada (osteonekros), som ligger till grund för benkriser. Nederlaget för det osteoartikulära systemet är som regel det huvudsakliga kliniska problemet vid Gauchers sjukdom typ I, bestämmer svårighetsgraden av sjukdomsförloppet och patienternas livskvalitet.
Symtom på CNS-skada ses endast vid neuronopatiska typer av Gauchers sjukdom hos barn (typ II och III) och kan inkludera oculomotorisk apraxi eller konvergent skelning, ataxi, sensoriska störningar och progressiv förlust av intelligens.
Lungskada förekommer hos 1-2 % av patienterna, främst hos dem som genomgått splenektomi, och yttrar sig som interstitiell lungsjukdom eller skador på lungkärlen med utveckling av symtom på pulmonell hypertoni.
2. Diagnostik
2.1 Klagomål och sjukdomshistoria
tidigare splenektomi (fullständig eller partiell);
smärta i ben och leder; recept, natur och lokalisering av smärta, förekomsten av benfrakturer i det förflutna; manifestationer av spontant hemorragiskt syndrom eller hemorragiska komplikationer under kirurgiska ingrepp;
anemiska klagomål, symtom på ett hypermetaboliskt tillstånd (subfebrilt tillstånd, viktminskning);
belastad familjehistoria (närvaro av splenektomi eller ovanstående symtom hos syskon).
2.2 Fysisk undersökning
Rekommenderad utföra en undersökning, inklusive mätning av längd och kroppsvikt, kroppstemperatur; bedömning av osteoartikulära systemets tillstånd; identifiering av tecken på hemorragiskt syndrom; närvaron av hepatosplenomegali, lymfadenopati; närvaron av tecken på dysfunktion i hjärtat, lungorna, levern, organen i det endokrina systemet.
2.3 Laboratoriediagnostik
Enzymodiagnostik - aktivitetsdetektering surt-a-glukocerebrosidas i blodleukocyter eller i odlade fibroblaster erhållna från hudbiopsi.
Kommentarer: diagnosen bekräftas av en minskning av enzymaktiviteten till en nivå under 30 % av normalvärdet (kategori A). Graden av minskning av enzymaktivitet korrelerar inte med svårighetsgraden av kliniska manifestationer och sjukdomsförloppet.
Molekylär analys av mutationer i glukocerebrosidasgenen.
Kommentarer: molekylär analys för att upptäcka mutationer i glukocerebrosidasgenen låter dig verifiera diagnosen Gauchers sjukdom, men är inte en obligatorisk diagnostisk metod och används vid differentialdiagnos i komplexa kliniska fall eller för vetenskaplig analys.
Morfologisk analys av benmärgen (sternal punktering och/eller trepanobiopsi av benmärgen): hos vuxna patienter är det obligatoriskt att utesluta en annan orsak till hepatosplenomegali, inklusive hemoblastoser och icke-tumörsjukdomar i blodsystemet. Hos barn utförs en benmärgsundersökning endast för speciella indikationer.
Kommentarer:morfologisk undersökning av benmärgen avslöjar karakteristiska diagnostiska egenskaper - många Gaucher-celler. Ibland återfinns enstaka celler med liknande morfologi (pseudo-Gaucher-celler) i andra sjukdomar åtföljda av ökad celldestruktion, till exempel vid kronisk myeloid leukemi och lymfoproliferativa sjukdomar, och återspeglar överbelastningen av makrofagsystemet med nedbrytningsprodukter av leukemiklon. celler.
Klinisk analys av blod och urin
Blodets kemi, Inklusive:
rutinindikatorer: bilirubin totalt och direkt; aktivitet av aminotransferaser, alkaliskt fosfatas, a-glutamyltranspeptidas, laktatdehydrogenas; urea, kreatinin, kolesterol, triglycerider, glukos, totalt protein, albuminer, globulinelektrofores;
surrogatmarkörer för Gauchers sjukdomsaktivitet (chitotriosidas och/eller serumkemokin CCL-18);
serumindikatorer för järnmetabolism (järn, total järnbindningskapacitet hos serum, ferritin, transferrin);
serumnivåer av vitamin B12 och folat (hos vuxna).
Koagulogramstudie(APTT, protrombin, fibrinogen, trombocytaggregation)
Bestämning av serummarkörer för hepatit B och C(HBsAg och anti-HCV)
Immunokemisk studie av serumproteiner med bestämning av immunglobuliner av klasserna G, A, M, paraproteiner, kryoglobuliner
2.4 Instrumentell diagnostik
För att fastställa svårighetsgraden av Gauchers sjukdom och eventuella samsjukligheter rekommenderad genomföra följande studier:
Ultraljud av bukorgan och njurar
röntgen av lårbenet (med infångning av knä- och höftleder)
MRT av lårbenet
MRT eller CT av lever och mjälte med bestämning av organvolymer (cm3)
elektrokardiogram inspelning
Kommentarer: Ultraljud och CT-skanning av lever och mjälte gör det möjligt att identifiera deras fokala lesioner och bestämma de initiala volymerna av organ, vilket är nödvändigt för efterföljande övervakning av effektiviteten av PRT.
2.5 Expertråd
Ortoped;
Neurolog (efter indikationer)
Gynekolog (efter indikationer)
Optiker (enligt indikationer)
Kardiolog (efter indikationer)
2.6 Ytterligare forskning
Dopplerekokardiografi - hos patienter som genomgår splenektomi
Esophagogastroduodenoskopi - i närvaro av dyspepsi eller tecken på portal hypertoni
Röntgen av andra delar av muskuloskeletala systemet vid närvaro av smärta eller muskel- och skelettbesvär i dessa delar
Skelettbendensitometri (standard - ländkotor och lårbenshalsen).
Kommentarer: Skelettbendensitometri är en obligatorisk studie i närvaro av en historia av patologiska benfrakturer (standarden är ländryggen och lårbenshalsen).
Nivå av övertygelse för rekommendationer B (evidensnivå - 2)3. Behandling
3.1 Enzymersättningsterapi
Gauchers sjukdom är den första ärftliga fermentopati för vilken en mycket effektiv enzymersättningsterapi, PRT, har utvecklats. Hittills är världserfarenheten av behandling av Gauchers sjukdom med rekombinant glukocerebrosidas cirka 20 år och fungerar som "guldstandarden" för behandling av denna sjukdom. Men på grund av det lilla antalet patienter i världen baseras effektiviteten av ZFT enbart på utvärdering av kliniska observationer, eftersom särskilda randomiserade placebokontrollerade studier inte har utförts av etiska skäl. Rekommendation hållfasthetsnivå C (bevisnivå - 3). I Ryska federationen har FRT tillhandahållits patienter med Gauchers sjukdom som en del av det statliga programmet "7 nosologies" sedan 2007.
Huvudmålen med att behandla patienter med Gauchers sjukdom inkluderar:
eliminering av smärtsyndrom, normalisering av patienters välbefinnande
regression eller försvagning av det cytopeniska syndromet
krympning av mjälte och lever
förebyggande av irreversibla skador på muskuloskeletala systemet och vitala inre organ (lever, lungor, njurar).
3.2 Konservativ behandling
barndom,
cytopeni,
kliniska och radiologiska tecken på benskada (med undantag för mild osteopeni och kolvformad deformitet av det distala lårbenet - "Erlenmeyer-kolvar"),
signifikant mjält- och hepatomegali,
signifikant hepatomegali hos splenektomipatienter,
symtom på skador på lungor och andra organ.
Indikationer för att starta enzymersättningsterapi:
I Ryska federationen är 2 läkemedel av rekombinant glukocerebrosidas registrerade:
Imiglukeras, syntetiserat av en cellinje som härrör från kinesisk hamsters äggstockar;
Velagluceras alfa produceras av den humana fibroblastcellinjen HT-1080.
Kommentarer:imiglukeras och velaglukeras administreras som intravenöst dropp en gång varannan vecka. Formen för frisättning av dessa läkemedel är injektionsflaskor med 400 enheter. Innehållet i varje injektionsflaska (imiglukeras, velaglukeras) löses i vatten för injektion och blandas försiktigt för att undvika bildning av bubblor. Hela den beredda lösningen samlas i en injektionsflaska och späds med 0,9% natriumkloridlösning för intravenös injektion till en total volym av 150-200 ml. Läkemedlet administreras intravenöst dropp i 1-2 timmar. Administrera inte läkemedlet samtidigt med andra läkemedel. Behandlingen kännetecknas av utmärkt tolerabilitet och hög klinisk effekt hos patienter med Gauchers sjukdom typ 1.
Startdosen av rekombinant glukocerebrosidas är föremål för diskussion och varierar i olika länder från 10 till 60 U / kg kroppsvikt med en administreringsfrekvens - varannan vecka. Vid bestämning av dosen beaktas patientens ålder, arten och svårighetsgraden av kliniska manifestationer, prognosen för sjukdomsförloppet, förekomsten av komplikationer och samtidiga sjukdomar. I länder som tillhandahåller TFT under det statliga programmet gratis, finns det expertråd för Gauchers sjukdom, vars funktioner inkluderar att förskriva och övervaka effektiviteten av TFT.
I Ryska federationen, hos vuxna patienter med allvarliga manifestationer av Gauchers sjukdom typ I, är den initiala dosen av imiglukeras / velaglukeras 30 enheter per kg kroppsvikt, som en intravenös droppinfusion 2 gånger i månaden.
Kommentarer: I vissa fall (svår osteoporos med återkommande patologiska frakturer av tubulära ben; lungskador med utveckling av pulmonell hypertoni eller hepatopulmonellt syndrom) kan dosen av rekombinant glukocerebrosidas ökas upp till 60 U / kg per administrering, men beslutet om detta är gjort av expertrådet, skapat den 04/01/2009 med stöd av Ryska federationens hälsoministerium. Efter att ha uppnått målen för behandling hos vuxna patienter reduceras dosen av ZFT gradvis till en underhållsdos på 7,5-15 U / kg 1-2 gånger i månaden (för livet). En underhållsbehandlingsregim är under utveckling.
Hos barn med Gauchers sjukdom är initialdosen av ZFT:
Med I och III typ av sjukdom som uppstår utan skador på skelettets rörformiga ben - 30 U / kg varannan vecka;
I typ I och III sjukdomar som uppstår med skador på skelettets tubulära ben (benkriser, patologiska frakturer, foci av lytisk förstörelse, aseptisk nekros av lårbenshuvudena) - 60 U / kg varannan vecka.
Kommentarer:för att uppnå maximal effekt i förhållande till alla kliniska manifestationer av sjukdomen, är det nödvändigt att utveckla en individualiserad behandlingsplan, som bygger på en expertbedömning av svårighetsgraden av förloppet av Gauchers sjukdom och innefattar undersökning av patienten i en specialiserad medicinsk institution, som har specialister med olika profiler med betydande erfarenhet av att diagnostisera och behandla denna sjukdom. I Ryska federationen utförs en undersökning av vuxna patienter för att bedöma svårighetsgraden av Gauchers sjukdom och bestämma startdosen av PRT vid Gaucher Center på grundval av den vetenskapliga och kliniska avdelningen för föräldralösa sjukdomar i Federal State Budgetary Institution " Hematological Research Center" vid Ryska federationens hälsoministerium; primär undersökning av barn - vid Federal State Budgetary Institution "Scientific Center for Children's Health" eller Federal State Budgetary Institution "Federal Scientific and Clinical Center for Children's Hematology, Oncology and Immunology uppkallad efter Dmitry Rogachev" vid det ryska hälsoministeriet Federation.
3.3 Ortopedisk behandling
Indikationer för ortopedisk kirurgi bestäms av ortopediska kirurger med erfarenhet av vård och behandling av patienter med Gauchers sjukdom, med deltagande av hematologer, radiologer och, om nödvändigt, andra specialister som är involverade i behandlingen av denna patient. Planerade ortopediska operationer bör utföras i medicinska institutioner som är specialiserade på diagnos och behandling av föräldralösa sjukdomar, som har erfarenhet av kirurgisk behandling av patienter med Gauchers sjukdom och möjligheterna till ersättningsterapi med blodkomponenter i händelse av blödningskomplikationer (för vuxna patienter, avdelningen för föräldralösa sjukdomar vid det statliga forskningscentret vid Ryska federationens hälsoministerium).
4. Rehabilitering
Patienter med skador på osteoartikulära systemet och/eller efter ledbyte visas rehabilitering på ortopediska sanatorier, träningsterapi, kinesioterapi.
5. Förebyggande och uppföljning
Förebyggande av Gauchers sjukdom, som en ärftlig metabol sjukdom, existerar inte.
2) prenatal diagnos av Gauchers sjukdom typ 2 och 3 för snabb lösning av frågan om avbrytande av graviditeten hos kvinnor som tidigare hade barn med Gauchers sjukdom typ 2-3.
5.1 Övervakning av Gauchers sjukdom och utvärdering av effektiviteten av PRT
Dynamisk övervakning av patienter med Gauchers sjukdom inkluderar periodiska undersökningar och laboratorietester (allmänna och biokemiska blodprov), vars frekvens beror på patienternas ålder, varaktighet och fas av PRT (tabell 3 och 4).
För att bedöma effektiviteten av behandlingen och justera dosen av rekombinant glukocerebrosidas, utförs en kontrollundersökning av patienter en gång vart 1-3 år med en bedömning av resultaten av studierna utförda av specialister inom olika områden: en hematolog, radiolog, ortoped, neurolog, kardiolog med erfarenhet av att diagnostisera och behandla Gauchers sjukdom. Kontrollundersökningen omfattar en allmän terapeutisk undersökning (se ovan), laboratorie- och instrumentstudier, konsultationer av specialister.
Tabell 3– Övervakningssystem för vuxna patienter med Gauchers sjukdom
|
Patienter som inte får HRT |
Patienter som får HRT |
|||||
|
Behandlingsmålen har inte uppnåtts |
Behandlingsmål uppnådda |
|||||
|
Var 12:e månad |
12-24 månader . |
Var 3-6 månad |
Var 12:e månad |
|||
|
Blodanalys |
||||||
|
Biokemi |
||||||
|
Järnbyte + folat + vit.B12 |
||||||
|
Mjältvolym (MRT eller CT) |
||||||
|
Levervolym |
||||||
|
MRT av lårbenet |
||||||
|
Röntgen av ben |
5.2 Funktioner för övervakning av Gauchers sjukdom hos barn
Hantering av förloppet av Gauchers sjukdom hos barn utförs i enlighet med rekommendationerna som utvecklats av Joint International Group for the Study of Gauchers sjukdom. En klinisk undersökning av en barnläkare utförs varannan vecka före administreringen av läkemedlet. Övervakningsschemat för barn med Gauchers sjukdom mot bakgrund av PRT presenteras i tabell. 4.
Tabell 4 -Övervakningsschema för barn med Gauchers sjukdom
|
Patienter som inte får HRT |
Patienter som får HRT |
|||||||
|
Första året av observation |
Efter ett års observation |
Under perioden med dosändring eller utveckling av kliniska komplikationer |
||||||
|
Var 12:e månad |
Varje månad |
Var 3-4 månad |
Var 12:e månad |
Var 3-4 månad |
Var 6:e månad |
Var 12:e månad |
||
|
Barnläkare undersökning |
||||||||
|
Blodanalys |
||||||||
|
Biokemi |
||||||||
|
Biomarkörer (chitotriosidas) |
||||||||
|
järnbyte |
||||||||
|
Mjältvolym (MRT eller CT) |
||||||||
|
Levervolym |
||||||||
|
Röntgen av ben |
||||||||
|
Ben densitometri |
6. Ytterligare information som påverkar sjukdomens förlopp och utfall
6.1 Prognos
Vid Gauchers sjukdom typ I är prognosen gynnsam vid snabb administrering av ZFT. Med utvecklingen av irreversibla lesioner i det osteoartikulära systemet, är kirurgisk ortopedisk behandling indicerad för att korrigera ortopediska defekter. Med skador på vitala inre organ bestäms prognosen av graden av dysfunktion hos de drabbade organen och utvecklingen av komplikationer (till exempel blödning från åderbråck i matstrupen och magen hos patienter med levercirros och portalhypertoni; respiratorisk hypertoni; fel hos patienter med lungskador).
6.2 Fel och orimliga möten
- Splenektomi rekommenderas inte.
Kommentarer: när diagnosen Gauchers sjukdom är etablerad är splenektomi endast möjlig för absoluta indikationer (till exempel traumatisk mjältruptur). Om det är nödvändigt att utföra splenektomi hos individer med oklar splenomegali och cytopeni, är det tillrådligt att utesluta diagnosen Gauchers sjukdom.
- Upprepade punkteringar av benmärgen och andra invasiva diagnostiska åtgärder (biopsi av lever, mjälte) med en bevisad diagnos av Gauchers sjukdom behövs inte.
- kirurgisk behandling av benkriser, som av misstag betraktas som manifestationer av osteomyelit
- utnämning av glukokortikoider för att stoppa det cytopeniska syndromet
- utnämning av järntillskott till obehandlade patienter med Gauchers sjukdom, eftersom anemi i dessa fall har karaktären av "inflammationsanemi".
6.3 Gauchers sjukdom och graviditet
Gauchers sjukdom är inte en kontraindikation för graviditet. Det är tillrådligt att planera graviditeten efter att man har uppnått målen för behandlingen av Gauchers sjukdom. Frågan om fortsatt HRT under graviditet och amning avgörs på individuell basis, med hänsyn till patientens tillstånd och hennes följsamhet till behandlingen. Graviditetshantering utförs av erfarna obstetriker-gynekologer tillsammans med en hematolog. Leveransmetoden bestäms av obstetriska indikationer, med hänsyn till närvaron av cytopeni och tillståndet i hemostassystemet.
Kriterier för bedömning av sjukvårdens kvalitet
|
Kvalitetskriterier |
Utvärdering av prestanda |
Bevisnivå |
||
|
Bestämning av α-D-glukosidasaktivitet i perifera blodleukocyter, torkade blodfläckar och/eller molekylärgenetisk studie (detektion av mutationer i GBA-genen som kodar för β-D-glukosidas) utfördes vid tidpunkten för diagnos |
||||
|
Ett kliniskt blodprov utfördes (blodplättar, erytrocyter, hemoglobin, leukocyter) |
||||
|
Storleken på levern och mjälten bestämdes enligt ultraljud eller MRI av bukorganen |
||||
|
En ortopedisk konsultation hölls i närvaro av benpatologi |
||||
|
En röntgenbild av lårbenet togs, om den inte tagits under de föregående 12-24 månaderna |
||||
|
Utförde ett biokemiskt blodprov (totalt protein, kreatinin, ALT, AST, totalt och direkt bilirubin, kolesterol, triglycerider, LDH), om det inte utförts under de senaste 12 månaderna |
Bibliografi
Guide till hematologi // Pod. ed. A.I. Vorobyov. – I 3 band – M.: Nyudiamed. - 2003. - T. 2 - S. 202-205.
Krasnopolskaya K.D. Ärftliga metabola sjukdomar // M.: 2005. - S. 20-22.
Horowitz M, Wilder S, Horowitz Z, Reiner O, Gelbart T, Beutler E. The human glucocerebrosidase gen and pseudogene: structure and evolution // Genomics 1989 Jan;4(1):87-96.
Gauchers sjukdom/red. AH. Futerman och A. Zimran. - Taylor & Francis Group, LLC, 2007. - 528 sid.
Pastores GM, Weinreb NJ, Aerts H, Andria G, Cox TM, Giralt M, Grabowski GA, Mistry PK, Tylki-Szyma?ska A. Terapeutiska mål vid behandling av Gauchers sjukdom. Semin Hematol. 2004 okt;41(4 Suppl 5):4-14.
Mistry PK och CoxTM. Glucocerebrosidas locus i Gauchers sjukdom: molekylär analys av ett lysosomalt enzym // J Med Genet, november 1993; 30(11): 889–894.
Grabowski G.A. Gauchers sjukdom och andra lagringsstörningar // I: Hematology 2012: 54th ASH Annual Meeting and Exposition. Atlanta, Georgia, 2012; 13-18.
Boven LA, van Meurs M, Boot RG, et al. Gaucher-celler uppvisar en distinkt makrofagfenotyp och liknar alternativt aktiverade makrofager // Am J Clin Pathol. 2004;122:359-369.
Mikosch P. Redaktionell: Gauchers sjukdom // Wien Med Wochenschr. 2010 dec;160(23-24):593.
Mankin HJ, Rosenthal DI, Xavier R. Gauchers sjukdom. Nya metoder för en gammal sjukdom // J Bone Joint Surg Am. 2001 maj;83-A(5):748-62.
Lukina E.A. Gauchers sjukdom // M.: Literra. - 2011. - 54 sid.
Lukina K.A. Kliniska och molekylära faktorer associerade med skador på muskuloskeletala systemet vid Gauchers sjukdom typ I: Cand. … cand. honung. Vetenskaper. - Moskva. - 2013. - 142 sid.
Zimran A, Kay A, Gelbart T, Garver P, Thurston D, Saven A, Beutler E. Gauchers sjukdom. Kliniska, laboratoriemässiga, radiologiska och genetiska egenskaper hos 53 patienter. Medicin (Baltimore). 1992 Nov;71(6):337-53.
Stein P, Yu H, Jain D, Mistry PK. Hyperferritinemi och järnöverskott vid Gauchers sjukdom typ 1. Am J Hematol. 2010;85(7):472-476.
Wenstrup RJ, Roca-Espiau M, Weinreb NJ, et al., Skeletal aspects of Gaucher disease: a review // Br J Radiol, 2002; 75(Suppl. 1):A2–A12.
CoxTM, Schofield JP. Gauchers sjukdom: kliniska egenskaper och naturhistoria // Baillieres Clin Haematol. 1997;10:657-89.
Kaplan P, Baris H, De Meirleir L, et al. Reviderade rekommendationer för hantering av Gauchers sjukdom hos barn // Eur J Pediatr. 2013 apr;172(4):447-58.
Shemesh E, Deroma L, Bembi B, Deegan P, Hollak C, Weinreb NJ, CoxTM. Enzymersättning och substratreduktionsterapi för Gauchers sjukdom. Cochrane Database Syst Rev. 27 mars 2015;(3):CD010324. doi: 10.1002/14651858.CD010324.pub2.
Mistry P.K., Cappellini M.D., Lukina E., et al. Konsensuskonferens: En omvärdering av Gauchers sjukdom - diagnos och sjukdomshanteringsalgoritmer. Am J Hematol. jan 2011; 86(1): 110–115
Bilaga A1. Arbetsgruppens sammansättning
Lukina E.A.1, doktor i medicinska vetenskaper, professor, chef. Vetenskapliga och kliniska avdelningen för föräldralösa sjukdomar
Sysoeva E.P.1, kandidat för medicinska vetenskaper, senior forskare
Mamonov V.E.1, Ph.D., chef. Institutionen för hematologisk ortopedi
Yatsyk G.A.1, kandidat för medicinska vetenskaper, chef MR och ultraljudsavdelning
Tsvetaeva N.V.1, kandidat för medicinska vetenskaper, ledande forskare
Gundobina O.S.2, kandidat för medicinska vetenskaper, chef dag sjukhus
Savostyanov K.V. 2, Ph.D., chef. Laboratoriet för molekylär genetik och cellbiologi
Vishneva E.A. 2, MD, suppleant direktörer
Finogenova N.A. 3, doktor i medicinska vetenskaper, professor, seniorforskare
Smetanina N.S. 3, MD professor, suppleant direktörer
FGBU Hematological Research Center vid Ryska federationens hälsoministerium, Moskva
Federal State Budgetary Institution "Scientific Center for Children's Health" vid Ryska federationens hälsoministerium, Moskva
Federal State Budgetary Institution Federal Scientific Center for Pediatric Hematology, Oncology and Immunology uppkallad efter A.I. D. Rogacheva Ryska federationens hälsoministerium, Moskva
Utkastet till kliniska riktlinjer granskades den 29 oktober 2013. vid mötet för expertgruppen för sällsynta sjukdomar vid avdelningen för föräldralösa sjukdomar vid det statliga vetenskapliga centret vid Ryska federationens hälsoministerium, vid mötet med profilkommissionen för specialiteten "Hematologi" den 7 februari 2014, vid expertrådet för särläkesjukdomar den 24 september 2014, godkänd vid mötet i profilkommissionen för specialiteten "Hematologi" 7 november 2014
Specialister i hematologi;
Specialister barnläkare
specialistterapeuter;
Specialister gastroenterologer/hepatologer;
specialister på infektionssjukdomar;
Ortopedspecialister
Läkarstudenter
Metodik för bevisinsamling
Metoder som används för att samla in/välja bevis:
Sök efter publikationer i specialiserade tidskrifter med en impact factor > 0,3;
Sök i elektroniska databaser.
Databaser som används för bevisinsamling/val:
Metoder som används för att analysera bevisen:
Systematiska översikter med bevistabeller.
Metoder som används för kvalitet och styrka av bevis:
Expertkonsensus;
Utvärdering av bevisens betydelse i enlighet med bevisvärderingsschemat (tabell A1).
|
Bevisnivåer |
Beskrivning |
|
Högkvalitativa metaanalyser, systematiska översikter av randomiserade kontrollerade studier (RCT) eller RCT med mycket låg risk för bias |
|
|
Väl genomförda metaanalyser, systematiska översikter eller RCT |
|
|
Metaanalyser, systematiska översikter eller RCT med hög risk för bias |
|
|
Högkvalitativa systematiska översikter av fall-kontroll eller kohortstudier med ingen eller mycket låg risk för förvirrande effekter eller bias och hög sannolikhet för orsakssamband |
|
|
Väl genomförda fall-kontroll- eller kohortstudier med måttlig risk för förvirrande effekter eller partiskhet och måttlig sannolikhet för orsakssamband |
|
|
Fallkontroll- eller kohortstudier med hög risk för förvirrande effekter eller fördomar och en genomsnittlig sannolikhet för orsakssamband |
|
|
Icke-analytiska studier (fallrapporter, fallserier) |
|
|
Expertutlåtande |
Beskrivning av metodiken för att analysera evidens och ta fram rekommendationer
Vid valet av publikationer som potentiella beviskällor granskades metodiken som användes i varje studie för att säkerställa att den överensstämde med principerna för evidensbaserad medicin. Resultatet av studien påverkade graden av bevis som tilldelades publikationen, vilket i sin tur påverkar styrkan i de rekommendationer som härrör från den.
Den metodologiska studien fokuserade på studiedesignegenskaper som hade en betydande inverkan på kvaliteten på resultaten och slutsatserna.
För att utesluta påverkan av subjektiva faktorer utvärderades varje studie oberoende av minst två oberoende medlemmar av författargruppen. Skillnader i bedömning diskuterades vid mötena i arbetsgruppen för författarna till dessa rekommendationer.
Baserat på analysen av evidensen utvecklades delar av kliniska rekommendationer konsekvent med en bedömning av styrkan i enlighet med bedömningsschemat för rekommendationer (tabell A2).
Metoder som används för att formulera rekommendationer:
Expertkonsensus;
Intern peer review;
Extern referentgranskning.
Bevisnivåer.
Grad A: Evidens baserad på flera randomiserade kliniska prövningar eller metaanalyser, systematiska översikter.
Nivå B: Evidens baserad på data från en randomiserad klinisk prövning eller flera icke-randomiserade prövningar.
Nivå C. Expertkonsensus och/eller få studier, retrospektiva studier, register.
Nivå D. Expertutlåtande.
Tabell A2 Bevisets tillförlitlighet
Indikatorer för godartad klinisk praxis (Good Practice Points - GPPs):
Extern referentgranskning;
Intern peer review.
Dessa utkast till rekommendationer har granskats av oberoende experter som ombads kommentera kvaliteten på tolkningen av bevisen och utvecklingen av rekommendationerna. Presentationen av rekommendationerna och deras begriplighet granskades också.
Slutlig upplaga:
För den slutliga revisionen och kvalitetskontrollen analyserades rekommendationerna på nytt av medlemmarna i författargruppen, som kom till slutsatsen att alla viktiga kommentarer och kommentarer från experterna beaktades, risken för systematiska fel i utvecklingen minimerades.
De senaste ändringarna och den slutliga versionen av dessa rekommendationer granskades och godkändes den 24 september 2014. vid ett möte med det multidisciplinära expertrådet för föräldralösa sjukdomar vid Ryska federationens federala centra för hälsoministeriet.
Bilaga B. Algoritmer för patienthantering
Algoritm för att diagnostisera Gauchers sjukdom och hantera patienter
Bilaga B. Information för patienter
I hjärtat av Gauchers sjukdom ligger en ärftlig brist i aktiviteten hos enzymet?-glukocerebrosidas, som är involverat i bearbetningen av cellulära metabolismprodukter (metabolism). Som ett resultat av otillräcklig aktivitet av detta enzym ackumuleras obearbetade avfallsprodukter från metabolism i celler - "rensare" (makrofager), och cellerna antar det karakteristiska utseendet av Gaucher-celler eller "ackumuleringsceller". Celler som svämmar över med "produktionsavfall" ackumuleras, som i ett lager, i de inre organen, först i mjälten, sedan i levern, skelettets ben, benmärg, lungor (därav termen - "ackumulationssjukdom"). Gauchers sjukdom uppträder med en frekvens av 1:40 000 till 1:60 000 i alla etniska grupper; i befolkningen av Ashkenazi-judar når frekvensen av denna sjukdom 1: 450.
De viktigaste manifestationerna av Gauchers sjukdom på grund av ackumulering av celler överbelastade med "slagg" och dysfunktion av dessa celler. Ansamlingen av celler i olika organ leder till en ökning av deras storlek (mjälte, lever) och / eller en kränkning av strukturen och funktionen (ben, benmärg, lungor). Brott mot cellernas arbete (makrofager), överbelastad med toxiner, resulterar i utvecklingen av anemi, blödning, utmattning, benskörhet, smärtkriser. Detta beror på det faktum att utbudet av "professionella uppgifter" för makrofager i människokroppen är mycket brett och inkluderar reglering av många vitala processer: hematopoiesis, blodkoagulering, benvävnadsmetabolism, etc. De mest typiska manifestationerna av Gauchers sjukdom är en ökning av storleken på mjälten och levern, utveckling av anemi, trombocytopeni, kronisk skelettsmärta eller utveckling av plötsliga attacker av svår skelettsmärta (benkriser). De senare åtföljs av feber och lokal akut inflammation (ödem, rodnad), som liknar en bild av osteomyelit. Mer sällan kan sjukdomen först visa sig som en benfraktur på grund av mindre trauma. Skelettskador är ofta det huvudsakliga kliniska problemet och kan leda till allvarlig funktionsnedsättning (orörlighet på grund av många patologiska frakturer, deformiteter av ben och leder, behovet av att ersätta förstörda höft- eller axelleder).
Diagnos av Gauchers sjukdom fastställs på basis av en biokemisk analys av aktiviteten av marköraktiviteten a-glukocerebrosidas i blodleukocyter. En enzymminskning på mindre än 30 % av normala nivåer bekräftar diagnosen.
Gauchers sjukdom kan också diagnostiseras genom molekylär analys av glukocerebrosidasgenen.
Liknande artiklar
-
När en man är emot ett barn, hur blir man gravid utan hans vetskap?
Ibland kan man bli gravid av oaktsamhet. För att förhindra att detta inträffar är det viktigt att veta hur du kan bli gravid med ett barn av misstag och vilka medel du kan använda för att undvika oönskad graviditet. Även i den här artikeln kan du hitta information om ...
-
Vilka stenar och amuletter är lämpliga för Oxen enligt horoskopet och födelsedatumet Elefanttalisman för Oxen
April-maj Oxen (21 april - 20 maj) är mätt, inte kinkig och kolossalt produktiv! Deras avundsvärda envishet kan få andra att ta tag i, men de vet exakt vad de gör och varför de behöver det. Bland de positiva...
-
Restriktioner för åtkomst till data i roller 1c
Alla användarrättighetsinställningar som vi kommer att göra inom ramen för denna artikel finns i avsnitt 1C 8.3 "Administration" - "Användar- och rättighetersinställningar". Denna algoritm är liknande i de flesta konfigurationer på ...
-
1c startar en tunn klient istället för en tjock
Plattformar: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Konfigurationer: Alla konfigurationer2012-11-16 21362 De lanseras genom att specificera speciella ...
-
Bevis på kända sätt att stjäla el Hur man tar reda på vem som stjäl el
Höjningen av energitaxor är ett av de slående dragen i den fördjupade ekonomiska krisen. I detta sammanhang är stöld av el och de problem som är förknippade med dess upptäckt av största vikt. Sätt att upptäcka stöld ...
-
Funktioner för montering av uttag och strömbrytare på olika ytor
Hälsningar till alla läsare av vår blogg Idag, kära läsare, vill jag lyfta fram ämnet om hur man installerar uttag. Denna procedur efterfrågas mycket ofta när man byter ut ett gammalt uttag med ett nytt i händelse av ett haveri, när ...
