Elektrokardiogram. Vilka sjukdomar visar EKG? bedömning av hjärtfrekvensregelbundenhet
EKG är den vanligaste metoden för att diagnostisera ett hjärtorgan. Med denna teknik kan du få tillräckligt med information om olika patologier i hjärtat, samt övervaka under behandlingen.
Vad är elektrokardiografi?
Elektrokardiografi är en metod för att studera hjärtmuskelns fysiologiska tillstånd, såväl som dess prestanda.
För studien används en apparat som registrerar alla förändringar i de fysiologiska processerna i organet och efter bearbetning av informationen visar den i en grafisk bild.
Diagrammet visar:
- Ledning av elektriska impulser av myokardiet;
- Frekvensen av sammandragningar av hjärtmuskeln (HR -);
- Hypertrofiska patologier i hjärtorganet;
- Ärr på myokardiet;
- Förändringar i myokardfunktionen.
Alla dessa förändringar i organets fysiologi, och i dess funktionalitet, kan kännas igen på EKG. Kardiografens elektroder registrerar de bioelektriska potentialerna som uppstår under sammandragningen av hjärtmuskeln.
Elektriska impulser registreras i olika delar av hjärtorganet, så det finns en potentialskillnad mellan de exciterade och icke-exciterade områdena.
 Det är dessa data som fångar enhetens elektroder, som är fixerade på olika delar av kroppen.
Det är dessa data som fångar enhetens elektroder, som är fixerade på olika delar av kroppen. Vem ordineras en EKG-studie?
Denna teknik används för diagnostisk studie av vissa hjärtsjukdomar och avvikelser.
Indikationer för användning av EKG:

Vad är verifieringen till för?
Med denna metod för att kontrollera hjärtat är det möjligt att bestämma avvikelser i hjärtaktivitet i ett tidigt skede i utvecklingen av patologi.
Ett elektrokardiogram kan upptäcka de mest obetydliga förändringarna som sker i ett organ som uppvisar elektrisk aktivitet:
- Förtjockning och expansion av kamrarnas väggar;
- Avvikelser från hjärtats standardstorlek:
- Fokus för nekros vid hjärtinfarkt;
- Storleken på ischemisk myokardskada och många andra avvikelser.
Det rekommenderas att utföra en diagnostisk undersökning av hjärtat efter 45 års ålder, eftersom förändringar under denna period inträffar i människokroppen på hormonell nivå, vilket påverkar funktionen hos många organ, inklusive hjärtats funktion.
 Det räcker med att genomgå ett EKG i förebyggande syfte en gång om året.
Det räcker med att genomgå ett EKG i förebyggande syfte en gång om året. Typer av diagnostik
Det finns flera metoder för diagnostisk forskning Ekg:
- Vila teknik. Detta är en standardteknik som används på alla kliniker. Om EKG-avläsningarna i vila inte gav ett tillförlitligt resultat, är det nödvändigt att använda andra metoder för EKG-forskning;
- Ladda verifieringsmetod. Denna metod inkluderar en belastning på kroppen (motionscykel, löpbandstest). Enligt denna metod förs en sensor för mätning av hjärtstimulering under träning in genom matstrupen. Denna typ av EKG kan upptäcka sådana patologier i hjärtorganet, där det inte är möjligt att känna igen hos en person i vila. Kardiogrammet görs också i vila efter träning;
- Övervakning inom 24 timmar (Holter-studie). Enligt denna metod installeras en sensor i bröstområdet, som registrerar hjärtorganets funktion i 24 timmar. En person med denna forskningsmetod är inte befriad från sina dagliga hushållsuppgifter, och detta är ett positivt faktum i denna övervakning;
- EKG genom matstrupen. Detta test utförs när det är omöjligt att få den nödvändiga informationen genom bröstet.

Med uttalade symtom på dessa sjukdomar är det värt att komma till ett möte med en terapeut eller kardiolog och genomgå ett EKG.
- Smärta i bröstet runt hjärtat;
- Högt blodtryck - högt blodtryck;
- Hjärtsmärta med temperaturförändringar i kroppen;
- Ålder över 40 kalenderår;
- Inflammation i hjärtsäcken - perikardit;
- Snabbt hjärtslag - takykardi;
- Icke-rytmisk sammandragning av hjärtmuskeln - arytmi;
- Inflammation i endokardiet - endokardit;
- Inflammation i lungorna - lunginflammation;
- Bronkit;
- Bronkial astma;
- Angina pectoris - ischemisk hjärtsjukdom;
- Åderförkalkning, kardioskleros.

Och även med utvecklingen av sådana symtom i kroppen:
- Dyspné;
- huvudet snurrar;
- Huvudvärk;
- svimningstillstånd;
- Hjärtklappning.
Kontraindikationer för EKG-användning
Det finns inga kontraindikationer för EKG.
Det finns kontraindikationer för stresstestning (stress-EKG-metoden):
- Hjärtischemi;
- Exacerbation av befintliga hjärtpatologier;
- Akut hjärtinfarkt;
- Arytmi i ett allvarligt stadium;
- Allvarlig form av hypertoni;
- Infektionssjukdomar i akut form;
- Allvarlig grad av hjärtsvikt.
Om ett EKG behövs genom matstrupen är en sjukdom i matsmältningssystemet en kontraindikation.
 Elektrokardiogrammet är säkert och kan utföras på gravida kvinnor. EKG påverkar inte fostrets intrauterina bildning.
Elektrokardiogrammet är säkert och kan utföras på gravida kvinnor. EKG påverkar inte fostrets intrauterina bildning. Studieförberedelse
Detta test kräver inte nödvändiga förberedelser innan du studerar.
Men det finns några regler för att utföra:
- Före proceduren kan du ta mat;
- Vatten kan tas utan att begränsa sig i kvantitet;
- Ta inte drycker som innehåller koffein före kardiogrammet;
- Före proceduren, vägra att ta alkoholhaltiga drycker;
- Rök inte före EKG.
Utförandeteknik
Ett elektrokardiogram utförs på varje klinik. Om en akut sjukhusinläggning har inträffat kan EKG göras inom akutmottagningens väggar och EKG kan även tas med av ambulansläkare vid ankomst till utryckningen.
Teknik för att utföra ett standard-EKG vid ett läkarbesök:
- Patienten måste lägga sig i horisontellt läge;
- Flickan behöver ta av sig behån;
- Områden av huden på bröstet, på händerna och på anklarna torkas av med en fuktig trasa (för bättre ledningsförmåga av elektriska impulser);
- Elektroder är fästa vid anklarna och händerna på en klädnypa, och 6 elektroder på sugkoppar sätts på bröstet;
- Därefter slås kardiografen på och inspelningen av hjärtorganets funktion på den termiska filmen börjar. Kardiogramgrafen skrivs som en kurva;
- Proceduren utförs i tid - inte mer än 10 minuter. Patienten känner inte obehag, det finns inga obehagliga känslor under EKG;
- Kardiogrammet avkodas av läkaren som utförde proceduren och avkodningen kommer att överföras till patientens läkare, vilket gör att läkaren kan lära sig om patologierna i organet.
Det är nödvändigt att applicera elektroderna korrekt enligt färgerna:
- På höger handled - en röd elektrod;
- På vänster handled, en gul elektrod;
- Höger fotled - svart elektrod;
- Den vänstra ankeln på benet är en grön elektrod.
 Korrekt placering av elektroderna
Korrekt placering av elektroderna Indikationsresultat
Efter att resultatet av studien av hjärtorganet har erhållits, dechiffreras det.
Resultatet av en elektrokardiografisk studie inkluderar flera komponenter:
- Segment - ST, samt QRST och TP- detta är avståndet som noteras mellan tänderna i närheten;
- Tänder - R, QS, T, P- dessa är vinklar som har en skarp form och som också har en nedåtgående riktning;
- PQ-intervallär ett gap som inkluderar tänder och segment. Intervallen inkluderar tidsintervallet för passage av en impuls från ventriklarna till förmakskammaren.
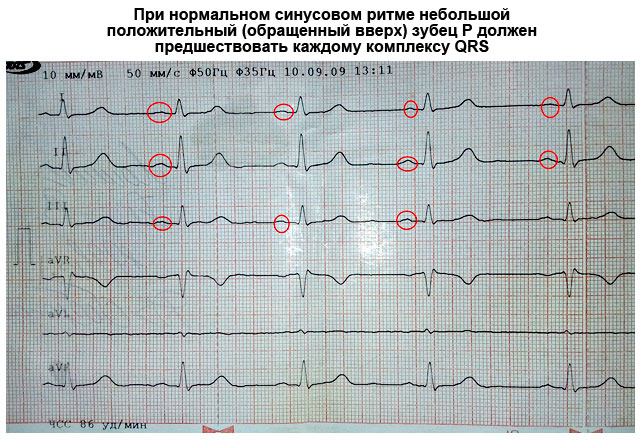
Vågorna på elektrokardiogramposten indikeras med bokstäverna: P, Q, R, S, T, U.
Varje bokstav i tänderna är en position i hjärtorganets avdelningar:
- R- förmaksdepolaritet av myokardiet;
- QRS- ventrikulär depolaritet;
- T- ventrikulär repolarisering;
- Du vinkar, vilket är dåligt uttryckt, indikerar processen för repolarisering av sektioner av det ventrikulära ledningssystemet.
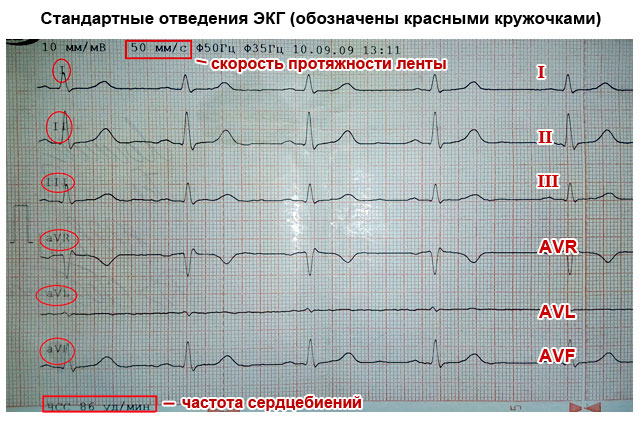
 Banorna längs vilka urladdningarna rör sig anges på kardiogrammet i 12 avledningar. Vid avkodning måste du veta vilka leads som ansvarar för vad.
Banorna längs vilka urladdningarna rör sig anges på kardiogrammet i 12 avledningar. Vid avkodning måste du veta vilka leads som ansvarar för vad. Leads är standard:
- 1 - den första uppgiften;
- 2 - sekunder:
- 3 - tredje;
- AVL är analog med avledning #1;
- AVF är analog med avledning #3;
- AVR - visning i spegelformat av alla tre avledningar.
Ledningar av brösttyp (dessa är de punkter som är belägna på vänster sida av bröstbenet i området för hjärtorganet):
- V nr 1;
- V nr 2;
- V nr 3;
- V nr 4;
- V nr 5;
- V nr 6.
Värdet på varje ledning registrerar förloppet av en elektrisk impuls genom en viss plats i hjärtorganet.
Tack vare varje lead kan följande information registreras:
- Hjärtaxeln indikeras - det är när organets elektriska axel kombineras med den anatomiska hjärtaxeln (tydliga gränser för platsen i hjärtats bröstben indikeras);
- Strukturen av väggarna i kamrarna i atrierna och kamrarnas kammare, såväl som deras tjocklek;
- Arten och styrkan av blodflödet i myokardiet;
- Sinusrytmen bestäms och om det finns avbrott i sinusknutan;
- Finns det någon avvikelse i parametrarna för passage av impulser längs organets trådbanor.
Enligt resultaten av analysen kan kardiologen se styrkan av myokardexcitation och bestämma den tidsperiod under vilken systolen passerar.
Fotogalleri: Segment och ärrmått
Normer för hjärtorganet
Alla huvudvärden är listade i denna tabell och betyder normala indikatorer för en frisk person. Om mindre avvikelser från normen uppstår, indikerar detta inte patologi. Orsakerna till små förändringar i hjärtat beror inte alltid på organets funktionalitet.
| index av hjärttänder och segment | normativ nivå hos vuxna | normbarn |
|---|---|---|
| HR (frekvens av sammandragning av hjärtmuskeln) | 60 slag per minut till 80 slag | 110,0 slag/minut (upp till 3 kalenderår); |
| 100,0 slag/minut (upp till 5-årsdag); | ||
| 90,0 -100,0 slag / minut (upp till 8 kalenderår); | ||
| 70,0 - 85,0 slag/minut (upp till 12 års ålder). | ||
| T | 0,120 - 0,280 s | - |
| QRS | 0,060 - 0,10 s | 0,060 - 0,10 s |
| F | 0,030 s | - |
| PQ | 0,120 s - 0,2 s | 0,20 s |
| R | 0,070 s - 0,110 s | inte mer än 0,10 s |
| QT | - | inte mer än 0,40 s |
Hur man dechiffrerar ett kardiogram själv
Alla vill dechiffrera kardiogrammet innan de når läkarmottagningen.
Organets huvuduppgift utförs av ventriklarna. Hjärtkamrarna har skiljeväggar mellan dem som är relativt tunna.
Den vänstra sidan av kroppen och dess högra sida skiljer sig också från varandra och har sina egna funktionella ansvarsområden.
 Belastningen på höger sida av hjärtat och på dess vänstra sida är också olika.
Belastningen på höger sida av hjärtat och på dess vänstra sida är också olika. Den högra ventrikeln utför funktionen att tillhandahålla biologisk vätska - blodflödet i lungcirkulationen, och detta är en mindre energikrävande belastning än den vänstra ventrikelns funktion att trycka in blodflödet i det stora blodcirkulationssystemet.
Den vänstra ventrikeln är mer utvecklad än sin högra granne, men den lider också mycket oftare. Men oavsett graden av belastning ska den vänstra sidan av orgeln och den högra sidan fungera smidigt och rytmiskt.
Hjärtats struktur har inte en homogen struktur. Den har element som kan dra ihop sig - det här är myokardiet, och elementen är irreducerbara.
De irreducerbara delarna av hjärtat inkluderar:
- nervfibrer;
- artärer;
- ventil;
- Fettfiber.
Alla dessa element skiljer sig åt i impulsens elektriska ledningsförmåga och svaret på den.
Hjärtorganets funktionalitet
Hjärtorganet har följande funktionella ansvar:
- Automatism är en oberoende mekanism för frisättning av impulser, som därefter orsakar hjärtexcitation;
- Myokardexcitabilitet är processen för aktivering av hjärtmuskeln under påverkan av sinusimpulser på den;
- Ledning av impulser genom myokardiet - förmågan att leda impulser från sinusknutan till avdelningen för hjärtats kontraktila funktion;
- Myokardial krossning under verkan av impulser - denna funktion gör det möjligt för organkamrarna att slappna av;
- Myokard tonicitet är ett tillstånd under diastole, när hjärtmuskeln inte förlorar sin form och ger en kontinuerlig hjärtcykel;
- i statistisk polarisation (diastoliskt tillstånd) - elektriskt neutral. Under påverkan av impulser bildas bioströmmar i den.

EKG-analys
En mer exakt tolkning av elektrokardiografi utförs genom att beräkna tänderna efter område, med hjälp av speciella ledningar - detta kallas vektorteorin. Ganska ofta, i praktiken, används endast indikatorn för den elektriska axelns riktning.
Denna indikator inkluderar QRS-vektorn. Vid dechiffrering av denna analys indikeras vektorns riktning, både horisontell och vertikal.
Resultaten analyseras i en strikt sekvens, vilket hjälper till att bestämma normen, såväl som avvikelser i hjärtorganets arbete:
- Den första är en bedömning av hjärtats rytm och hjärtfrekvensen;
- Det finns en felberäkning av intervall (QT med en hastighet av 390,0 - 450,0 ms);
- Varaktigheten av systole qrst beräknas (enligt Bazett-formeln);
Om intervallet blir längre kan läkaren ställa en diagnos:
- Patologi ateroskleros;
- Ischemi i hjärtorganet;
- Inflammation i myokardiet - myokardit;
- Hjärtreumatism.
Om resultatet visar ett förkortat tidsintervall, kan patologi - hyperkalcemi misstänkas.

Om konduktiviteten hos pulserna beräknas av ett speciellt datorprogram, är resultatet mer tillförlitligt.
- EOS position. Beräkningen utförs från isolinen baserat på kardiogramtändernas höjd, där R-vågen är högre än S-vågen. Om tvärtom axeln avviker till höger sida, finns det ett brott i effektiviteten hos höger kammare. Om axeln avviker till vänster, och höjden på S-vågen är högre än R-vågen i den andra och tredje ledningen, så finns det en ökning av den elektriska aktiviteten i den vänstra ventrikeln, diagnosen är vänster ventrikulär hypertrofi;
- Nästa är studiet av komplexet av hjärtimpulser QRS, som utvecklas under passagen av elektriska vågor till det ventrikulära myokardiet och bestämmer deras funktionalitet - enligt normen är bredden på detta komplex inte mer än 120 ms och den fullständiga frånvaron av en patologisk Q-våg.. Om detta intervall förskjuts , då finns det en misstanke om blockering av benen på His-bunten, samt för ledningsstörning. Kardiologiska data om blockaden av det högra benet av His-bunten är data om hypertrofi av högersidiga ventrikeln, och blockaden av dess vänstra ben är om hypertrofi av den vänstra ventrikeln;
- Efter att ha studerat benen på His uppstår en beskrivning av studiet av ST-segment.. Detta segment visar återhämtningstiden för tillståndet i myokardiet efter dess depolarisering, vilket normalt finns på isolinet. T-vågen är en indikator på processen för repolarisering av vänster och höger ventrikel. T-vågen är asymmetrisk, har en riktning uppåt. Förändringen i T-vågen är längre än QRS-komplexet.

Så här ser hjärtat hos en frisk person ut i alla avseenden. Hos gravida kvinnor är hjärtat i bröstet beläget på en lite annan plats, och därför förskjuts också dess elektriska axel.
Beroende på fostrets intrauterina utveckling uppstår ytterligare belastningar på hjärtmuskeln, och elektrokardiogrammet under perioden för intrauterin utveckling av barnet avslöjar dessa tecken.
Kardiogramindikatorer i barndomen förändras i enlighet med barnets uppväxt. EKG hos barn avslöjar också abnormiteter i hjärtorganet och dechiffreras i enlighet med standardschemat. Efter 12 års ålder motsvarar ett barns hjärta organet hos en vuxen.
Kan ett EKG luras?
Många försöker fuska elektrokardiografi. Den vanligaste platsen är uppdraget vid militärregistrerings- och mönstringskontoret.
För att kardiogrammet ska vara onormalt tar många läkemedel som ökar blodtrycket, eller sänker det, dricker mycket kaffe eller tar hjärtmediciner.
 Följaktligen visar diagrammet tillståndet för ökad hjärtfrekvens hos en person.
Följaktligen visar diagrammet tillståndet för ökad hjärtfrekvens hos en person. Många förstår inte att genom att försöka lura EKG-maskinen kan du få komplikationer i hjärtorganet och i kärlsystemet. Hjärtmuskelns rytm kan störas och syndromet ventrikulär repolarisering kan utvecklas, vilket är fyllt med förvärvad hjärtsjukdom och hjärtsvikt.
Oftast simulerar följande patologier i kroppen:
- Takykardi- snabb sammandragning av hjärtmuskeln. Förekommer från ansträngande träning till EKG-analys, dricker stora mängder koffeinhaltiga drycker, tar mediciner för att öka blodtrycket;
- Tidig ventrikulär repolarisation (ERVR)- denna patologi provocerar intaget av hjärtdroger, såväl som användningen av drycker som innehåller koffein i deras sammansättning (energi);
- Arytmi- Felaktig hjärtrytm. Denna patologi kan orsakas av att ta betablockerare. Dessutom slås den korrekta myokardrytmen ner av obegränsad användning av en kaffedryck och en stor mängd nikotin;
- hypertoni- även provocerad av kaffe i stora volymer och överbelastning av kroppen.
Faran i önskan att lura EKG ligger i det faktum att du på ett så enkelt sätt verkligen kan få en hjärtpatologi, eftersom att ta hjärtdroger av en frisk kropp orsakar en extra belastning på hjärtorganet och kan leda till dess misslyckande.

Då kommer det att vara nödvändigt att genomföra en omfattande instrumentell undersökning för att identifiera patologi i hjärtorganet och i blodflödessystemet, och för att fastställa hur komplicerad patologin har blivit.
EKG-diagnos - hjärtinfarkt
En av de allvarligaste hjärtdiagnoserna, som upptäcks med EKG-tekniken, är ett dåligt kardiogram - en hjärtinfarkt. Vid hjärtinfarkt indikerar avkodningen zonen för myokardskada genom nekros.
 Detta är huvuduppgiften för EKG-metoden i myokardiet, eftersom kardiogrammet är den första instrumentella studien av patologin i en hjärtinfarkt.
Detta är huvuduppgiften för EKG-metoden i myokardiet, eftersom kardiogrammet är den första instrumentella studien av patologin i en hjärtinfarkt. EKG bestämmer inte bara platsen för myokardskada genom nekros, utan också djupet till vilket nekrotisk förstörelse har trängt in.
Förmågan med elektrokardiografi är att enheten kan skilja mellan en akut form av hjärtinfarkt från en aneurysmpatologi, såväl som från gamla infarktärr.
I kardiogrammet skrivs ett förhöjt ST-segment vid hjärtinfarkt, liksom en R-våg reflekterar deformation, och provocerar uppkomsten av en akut T-våg.. Egenskapen för detta segment liknar en katts rygg i en hjärtinfarkt.
 EKG visar hjärtinfarkt med eller utan Q-våg.
EKG visar hjärtinfarkt med eller utan Q-våg. Hur man beräknar puls hemma
Det finns flera metoder för att räkna antalet hjärtimpulser på en minut:
- Ett standard-EKG registrerar med en hastighet av 50,0 mm per sekund. I denna situation beräknas hjärtmuskelns sammandragningsfrekvens med formeln - hjärtfrekvensen är 60 dividerat med R-R (i millimeter) och multiplicerat med 0,02. Det finns en formel, med en kardiografhastighet på 25 millimeter per sekund - hjärtfrekvensen är 60 dividerat med R-R (i millimeter) och multiplicerat med 0,04;
- Du kan också beräkna frekvensen av hjärtimpulser enligt kardiogrammet med hjälp av följande formler - med en enhetshastighet på 50 millimeter per sekund - hjärtfrekvensen är 600, dividerat med medelkoefficienten för populationen av celler (stor) mellan typerna av R-vågor på grafen. Med en enhetshastighet på 25 millimeter per sekund är hjärtfrekvensen lika med ett index på 300 dividerat med det genomsnittliga indexet för antalet celler (stora) mellan typen av R-våg på grafen.
EKG av ett friskt hjärtorgan och i hjärtpatologi
| elektrokardiografiparametrar | normativ indikator | avkodning avvikelser deras egenskaper |
|---|---|---|
| R-R tandavstånd | segmenten mellan alla R tänder har samma avstånd | olika avstånd indikerar: |
| om hjärtarytmier; | ||
| patologi av extrasystole; | ||
| Svag sinusknuta | ||
| blockad av hjärtledning. | ||
| hjärtfrekvens | upp till 90,0 slag per minut | takykardi - hjärtfrekvensen är högre än 60 pulser per minut; |
| · bradykardi - hjärtfrekvens mindre än 60,0 slag per minut. | ||
| P-våg (förmakskontraktilitet) | stiger i ett krökt mönster, cirka 2 mm högt, föregår varje R-våg och kan också saknas i avledningar 3, V1 och AVL | Med förtjockning av väggarna i förmaksmyokardiet - en tand upp till 3 mm hög och upp till 5 mm bred. Består av 2 halvor (tvåpuckel); |
| Vid störd rytm i sinusnoden (noden ger ingen impuls) - fullständig frånvaro i ledningarna 1, 2, såväl som FVF, från V2 till V6; | ||
| · med förmaksflimmer - små tänder som finns i mellanrummen på tänderna av R-typ. | ||
| avstånd mellan tänder av P-Q-typ | linje mellan tänder typ P - Q horisontell 0,10 sekunder - 0,20 sekunder | Atrioventrikulär blockering av hjärtmuskeln - vid en ökning av intervallet med 10 millimeter vid en elektropå 50 millimeter per sekund; |
| WPW-syndrom - när intervallet mellan dessa tänder förkortas med 3 millimeter. | ||
| QRS-komplex | varaktigheten av komplexet på grafen är 0,10 sekunder (5,0 mm), efter komplexet finns en T-våg, och det finns också en rät linje som är placerad horisontellt | Blockering av benen i bunten av His - ett expanderat komplex av ventriklarna betyder hypertrofi av myokardvävnaderna i dessa ventriklar; |
| · paroxysmal typ av takykardi - om komplexen som går upp och inte har luckor. Det kan också indikera sjukdomen ventrikelflimmer; | ||
| hjärtinfarkt av ett hjärtorgan - ett komplex i form av en flagga. | ||
| typ Q | tanden är riktad nedåt med ett djup på minst en fjärdedel av R-vågen; även denna tand kanske inte finns på kardiogrammet | en våg av Q-typ djupt ner och bred längs linjen i standardtyper av ledningar eller bröstkablar är tecken på hjärtinfarkt i det akuta skedet av patologiförloppet. |
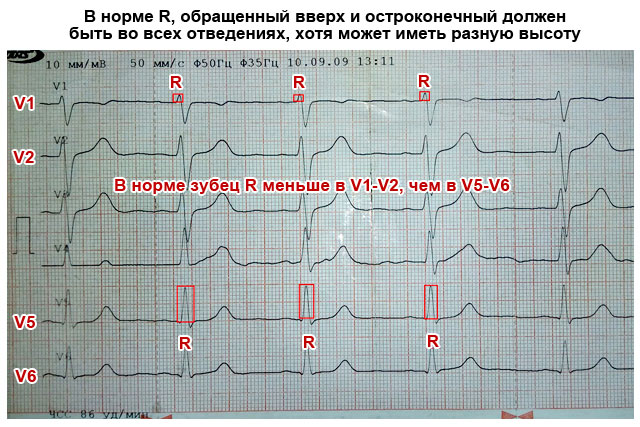
| R spets | en hög tand, som är riktad uppåt, 10,0 - 15,0 mm hög med vassa ändar. Finns i alla typer av leads. | Vänsterkammarhypertrofi - olika i höjd i olika ledningar och mer än 15,0 - 20,0 mm i ledningar nr 1, AVL, såväl som V5 och V6; |
| blockering av bunten av His bunt - en skåra och bifurkation på toppen av R-vågen. | ||
| S tandtyp | finns i alla typer av ledningar, tanden är riktad nedåt, har en vass ände, dess djup är från 2,0 - 5,0 mm i standardtyp ledningar. | Enligt standarden i brösttyperna av ledningar ser denna tand ut med ett djup som är lika med höjden på R-vågen, men det bör vara högre än 20,0 millimeter, och i ledningar av typ V2 och V4, djupet av S-typ tand är lika med höjden på vågtyp R. Lågt djup eller serration S i avledningar 3, AVF, V1 och V2 är vänsterkammarhypertrofi. |
| hjärt-S-T-segment | i enlighet med en rak linje som är horisontell mellan typerna av tänder S - T | · ischemi i hjärtorganet, infarkt och angina markeras med en segmentlinje uppåt eller nedåt med mer än 2,0 mm. |
| T spets | riktad uppåt längs den typ av båge med en höjd som är mindre än 50 % av höjden från R-vågen, och i bly V1 har den samma höjd med sig, men inte mer än den. | · ischemi i hjärtat eller överbelastning av hjärtorganet - en hög tvåpuckel tand med en vass ände i ledningarna på bröstet, såväl som standard; |
| Hjärtinfarkt i det akuta skedet av utvecklingen av sjukdomen - denna T-våg kombineras med S-T-typintervallet, såväl som med R-vågen, och en flagga erhålls på grafen. |
Beskrivning och egenskaper för elektrokardiografi, som är normala eller har en patologi, och ges i en förenklad version av den avkodade informationen.
En fullständig avkodning, såväl som en slutsats om hjärtorganets funktionalitet, kan endast ges av en specialiserad läkare - en kardiolog som äger ett komplett och utökat professionellt system för att läsa ett elektrokardiogram.
Vid kränkningar hos barn utfärdas en professionell slutsats och utvärdering av kardiogrammet endast av en pediatrisk kardiolog.
Video: Daglig övervakning.
Slutsats
EKG-avläsningar - transkriptioner - är grunden för att ställa en initial diagnos vid akut sjukhusvistelse, samt för att fastställa en slutlig kardiodiagnos, tillsammans med andra instrumentella diagnostiska metoder.
Vikten av EKG-diagnostik uppskattades på 1900-talet och än i dag är elektrokardiografi den vanligaste forskningstekniken inom kardiologi. Med hjälp av EKG-metoden görs diagnostik inte bara av hjärtorganet utan också av människokroppens vaskulära system.
Fördelen med elektrokardiografi är dess enkelhet i utförande, lågt pris för diagnostik och noggrannhet i avläsningar.
För att använda resultaten av EKG för att göra en korrekt diagnos är det bara nödvändigt att jämföra dess resultat med resultaten från andra diagnostiska studier.
Ett elektrokardiogram är det mest tillgängliga, vanliga sättet att ställa en diagnos, även vid akuta ingripanden i en ambulanssituation.
Nu har varje kardiolog i fältteamet en bärbar och lätt elektrokardiograf som kan läsa information genom att på skrivaren fixera de elektriska impulserna från hjärtmuskeln - myokardiet vid tidpunkten för sammandragningen.
Att dechiffrera EKG ligger inom varje barns makt, med tanke på att patienten förstår hjärtats grundläggande kanoner. Samma tänder på tejpen är hjärtats topp (respons) på sammandragning. Ju oftare de är, desto snabbare sker myokardkontraktionen, desto mindre de är, desto långsammare sker hjärtslag och faktiskt överföringen av nervimpulsen. Detta är dock bara en allmän idé.
För att ställa en korrekt diagnos är det nödvändigt att ta hänsyn till tidsintervallen mellan sammandragningar, höjden på toppvärdet, patientens ålder, närvaron eller frånvaron av försvårande faktorer etc.
Ett EKG av hjärtat för diabetiker, som förutom diabetes även har sena kardiovaskulära komplikationer, gör det möjligt för oss att bedöma sjukdomens svårighetsgrad och ingripa i tid för att fördröja vidare utveckling av sjukdomen, vilket kan leda till allvarliga konsekvenser i form av hjärtinfarkt, lungemboli m.m.
Om den gravida kvinnan hade ett dåligt elektrokardiogram, föreskrivs upprepade studier med eventuell daglig övervakning.
Det är dock värt att överväga det faktum att värdena på tejpen hos en gravid kvinna kommer att vara något annorlunda, eftersom under fostrets tillväxt sker en naturlig förskjutning av de inre organen, som förskjuts av den expanderande livmodern. Deras hjärta upptar en annan position i bröstområdet, därför finns det en förskjutning i den elektriska axeln.
Dessutom, ju längre period, desto större belastning upplever hjärtat, som tvingas arbeta hårdare för att tillfredsställa behoven hos två fullfjädrade organismer.
Du bör dock inte oroa dig så mycket om läkaren, enligt resultaten, rapporterade samma takykardi, eftersom det är hon som oftast kan vara falsk, provocerad antingen avsiktligt eller av okunnighet av patienten själv. Därför är det oerhört viktigt att förbereda sig ordentligt för denna studie.
För att korrekt klara analysen är det nödvändigt att förstå att all spänning, spänning och erfarenhet oundvikligen kommer att påverka resultaten. Därför är det viktigt att förbereda sig i förväg.
Ogiltig
- Dricka alkohol eller andra starka drycker (inklusive energidrycker, etc.)
- Överätande (bäst att ta på fastande mage eller ett lätt mellanmål innan du går ut)
- Rökning
- Användning av läkemedel som stimulerar eller undertrycker hjärtaktivitet, eller drycker (som kaffe)
- Fysisk aktivitet
- Påfrestning
Det är inte ovanligt att en patient, som kommer för sent till behandlingsrummet vid utsatt tid, blir mycket orolig eller frenetiskt rusar till det omhuldade kontoret och glömmer allt i världen. Som ett resultat var hans löv fläckiga med frekventa vassa tänder, och läkaren rekommenderade naturligtvis att hans patient skulle undersöka det igen. Men för att inte skapa onödiga problem, försök att lugna dig så mycket som möjligt innan du går in i kardiologirummet. Dessutom kommer inget dåligt att hända dig där.
När patienten är inbjuden är det nödvändigt att klä av sig bakom skärmen till midjan (kvinnor tar av sig behån) och lägger sig på soffan. I vissa behandlingsrum krävs det, beroende på den påstådda diagnosen, även att befria kroppen från underkroppen till underkläderna.
Efter det applicerar sjuksköterskan en speciell gel på abduktionsställena, till vilken han fäster elektroder, från vilka flerfärgade ledningar sträcks till läsmaskinen.
Tack vare speciella elektroder, som sköterskan placerar på vissa ställen, fångas minsta hjärtimpuls upp, som registreras med hjälp av en brännare.
Efter varje sammandragning, kallad depolarisering, visas en tand på bandet, och i ögonblicket för övergången till ett lugnt tillstånd - repolarisering, lämnar inspelaren en rak linje.
Inom några minuter tar sjuksköterskan ett kardiogram.
Själva tejpen ges som regel inte till patienter utan överförs direkt till en kardiolog som dechiffrerar. Med anteckningar och utskrifter skickas bandet till den behandlande läkaren eller överförs till registret så att patienten själv kan hämta resultatet.
Men även om du tar upp ett kardiogramband kommer du knappast att kunna förstå vad som är avbildat där. Därför kommer vi att försöka öppna tystnadens slöja något så att du åtminstone lite kan uppskatta ditt hjärtas potential.
EKG-tolkning
Även på ett tomt ark av denna typ av funktionell diagnostik finns det några anteckningar som hjälper läkaren med avkodning. Skrivaren, å andra sidan, reflekterar överföringen av en impuls som passerar genom alla delar av hjärtat under en viss tidsperiod.
För att förstå dessa klotter är det nödvändigt att veta i vilken ordning och exakt hur impulsen överförs.
Impulsen, som passerar genom olika delar av hjärtat, visas på bandet i form av en graf, som villkorligt visar märken i form av latinska bokstäver: P, Q, R, S, T
Låt oss se vad de betyder.
P-värde
Den elektriska potentialen, som går bortom sinusnoden, överför excitation primärt till höger förmak, där sinusnoden är belägen.
Just i detta ögonblick kommer läsanordningen att registrera förändringen i form av en excitationstopp i höger förmak. Efter ledningssystemet - den interatriala bunten av Bachmann passerar in i det vänstra atriumet. Dess aktivitet inträffar i det ögonblick då det högra atriumet redan är helt täckt av excitation.
 På bandet visas båda dessa processer som det totala värdet av excitation av både höger och vänster förmak och registreras som en P-topp.
På bandet visas båda dessa processer som det totala värdet av excitation av både höger och vänster förmak och registreras som en P-topp.
Med andra ord är P-toppen en sinusexcitation som färdas längs ledningsbanorna från höger till vänster förmak.
Intervall P - Q
Samtidigt med excitationen av atrierna passerar den impuls som gått bortom sinusknutan längs den nedre grenen av Bachmannknippet och går in i den atrioventrikulära junction, som annars kallas atrioventrikulär.
Det är här den naturliga fördröjningen uppstår. Därför visas en rät linje på bandet, som kallas isoelektrisk.
 Vid utvärdering av intervallet spelar den tid det tar för impulsen att passera denna förbindelse och efterföljande avdelningar roll.
Vid utvärdering av intervallet spelar den tid det tar för impulsen att passera denna förbindelse och efterföljande avdelningar roll.
Räkningen är i sekunder.
Komplexa Q, R, S
Efter impulsen, som passerar längs de ledande banorna i form av en bunt av His och Purkinje-fibrer, når ventriklarna. Hela denna process presenteras på bandet som ett QRS-komplex.
Hjärtats ventriklar är alltid exciterade i en viss sekvens, och impulsen färdas denna väg under en viss tid, vilket också spelar en viktig roll.
Inledningsvis täcks skiljeväggen mellan ventriklarna av excitation. Detta tar cirka 0,03 sek. En Q-våg visas på diagrammet och sträcker sig strax under huvudlinjen.
Efter impulsen för 0,05. sek. når hjärtats spets och angränsande områden. En hög R-våg bildas på bandet.
Därefter förflyttas den till hjärtats bas, vilket reflekteras i form av en fallande S-våg, vilket tar 0,02 sekunder.
Således är QRS ett helt kammarkomplex med en total varaktighet på 0,10 sekunder.
S-T intervall
Eftersom myokardceller inte kan vara i excitation under lång tid, kommer det ett ögonblick av nedgång när impulsen bleknar. Vid det här laget börjar processen att återställa det ursprungliga tillståndet som rådde innan spänningen.
Denna process registreras också på EKG.
 Förresten, i det här fallet spelas den initiala rollen av omfördelningen av natrium- och kaliumjoner, vars rörelse ger samma impuls. Allt detta kallas i ett ord - repolariseringsprocessen.
Förresten, i det här fallet spelas den initiala rollen av omfördelningen av natrium- och kaliumjoner, vars rörelse ger samma impuls. Allt detta kallas i ett ord - repolariseringsprocessen.
Vi kommer inte att gå in på detaljer, utan bara notera att denna övergång från excitation till utsläckning är synlig från S- till T-vågen.
EKG-norm
Dessa är huvudbeteckningarna, titta på vilka man kan bedöma hastigheten och intensiteten av hjärtmuskelns slag. Men för att få en mer komplett bild är det nödvändigt att reducera alla data till någon enskild standard av EKG-normen. Därför är alla enheter konfigurerade på ett sådant sätt att inspelaren först drar kontrollsignaler på bandet, och först därefter börjar ta upp elektriska vibrationer från elektroderna som är anslutna till personen.
Typiskt är en sådan signal lika i höjd med 10 mm och 1 millivolt (mV). Detta är samma kalibrering, kontrollpunkt.
Alla mätningar av tänderna görs i den andra ledningen. På bandet indikeras det med den romerska siffran II. R-vågen måste motsvara kontrollpunkten, och baserat på den beräknas hastigheten för de återstående tänderna:
- höjd T 1/2 (0,5 mV)
- djup S - 1/3 (0,3 mV)
- höjd P - 1/3 (0,3 mV)
- djup Q - 1/4 (0,2 mV)
Avståndet mellan tänder och intervall beräknas i sekunder. Titta helst på bredden på P-vågen, som är lika med 0,10 sek, och den efterföljande längden på tänderna och intervallen är lika med 0,02 sek varje gång.

Sålunda är bredden på P-vågen 0,10±0,02 sek. Under denna tid kommer impulsen att täcka båda atrierna med excitation; P - Q: 0,10±0,02 sek; QRS: 0,10±0,02 sek; för att passera en hel cirkel (excitation som passerar från sinusnoden genom den atrioventrikulära anslutningen till atrierna, ventriklarna) på 0,30 ± 0,02 sek.
Låt oss titta på några normala EKG för olika åldrar (hos ett barn, hos vuxna män och kvinnor)
Det är mycket viktigt att ta hänsyn till patientens ålder, hans allmänna besvär och tillstånd, såväl som aktuella hälsoproblem, eftersom även den minsta förkylning kan påverka resultaten.
Dessutom, om en person går in för sport, "vänjer sig" hans hjärta att arbeta i ett annat läge, vilket påverkar de slutliga resultaten. En erfaren läkare tar alltid hänsyn till alla relevanta faktorer.

EKG-norm för en tonåring (11 år gammal). För en vuxen kommer detta inte att vara normen.

Normen för EKG för en ung man (ålder 20 - 30 år).

Beskrivningen av det resulterande diagrammet är gjord enligt en viss mall:
- En bedömning av hjärtfrekvensen utförs med mätning av hjärtfrekvensen (puls) vid normen: rytmen är sinus, hjärtfrekvensen är 60-90 slag per minut.
- Beräkning av intervall: Q-T med en hastighet av 390 - 440 ms.
Detta är nödvändigt för att uppskatta varaktigheten av sammandragningsfasen (de kallas systoler). I det här fallet används Bazetts formel. Ett förlängt intervall indikerar kranskärlssjukdom, ateroskleros, myokardit, etc. Ett kort intervall kan vara associerat med hyperkalcemi.
- Bedömning av hjärtats elektriska axel (EOS)
Denna parameter beräknas från isolinen, med hänsyn till höjden på tänderna. I en normal hjärtrytm bör R-vågen alltid vara högre än S. Om axeln avviker åt höger, och S är högre än R, så indikerar detta störningar i höger kammare, med en avvikelse åt vänster i avledningar II och III - vänster ventrikulär hypertrofi.
- Q-R-S komplex bedömning
Normalt bör intervallet inte överstiga 120 ms. Om intervallet är förvrängt kan detta indikera olika blockader i de ledande banorna (peduncles i buntarna av His) eller ledningsstörningar i andra områden. Enligt dessa indikatorer kan hypertrofi av vänster eller höger ventrikel detekteras.
- en inventering av S-T-segmentet genomförs
Den kan användas för att bedöma hjärtmuskelns beredskap att dra ihop sig efter dess fullständiga depolarisering. Detta segment bör vara längre än Q-R-S-komplexet.
Vad betyder romerska siffror på ett EKG?
Varje punkt som elektroderna är anslutna till har sin egen betydelse. Den fångar upp elektriska vibrationer och inspelaren reflekterar dem på bandet. För att korrekt läsa data är det viktigt att korrekt installera elektroderna på ett specifikt område.
Till exempel:
- potentialskillnaden mellan två punkter på höger och vänster hand registreras i den första ledningen och betecknas med I
- den andra ledningen är ansvarig för potentialskillnaden mellan höger arm och vänster ben - II
- den tredje mellan vänster hand och vänster fot - III
Om vi mentalt kopplar ihop alla dessa punkter, får vi en triangel, uppkallad efter grundaren av elektrokardiografi, Einthoven.
För att inte förväxla dem med varandra har alla elektroder ledningar i olika färger: röd är fäst på vänster hand, gul till höger, grön till vänster ben, svart till höger ben, den fungerar som en jord.
Detta arrangemang hänvisar till en bipolär ledning. Det är vanligast, men det finns även enpoliga kretsar.
En sådan enpolig elektrod indikeras med bokstaven V. Registreringselektroden, monterad på höger sida, indikeras av tecknet VR, till vänster, respektive VL. På benet - VF (mat - ben). Signalen från dessa punkter är svagare, så den förstärks vanligtvis, det finns ett "a"-märke på bandet.
Bröstledarna är också något annorlunda. Elektroderna fästs direkt på bröstet. Att ta emot impulser från dessa punkter är starkast, tydligast. De kräver ingen förstärkning. Här är elektroderna ordnade strikt enligt den överenskomna standarden:
| beteckning | elektrodens fästpunkt |
| V1 | i 4:e interkostalutrymmet vid bröstbenets högra kant |
| V2 | i det 4:e interkostala utrymmet vid bröstbenets vänstra kant |
| V3 | halvvägs mellan V2 och V4 |
| V4 | |
| V5 | i det 5:e interkostala utrymmet på mittklavikulära linjen |
| V6 | vid skärningspunkten mellan den horisontella nivån av det 5:e interkostala utrymmet och den mellanaxillära linjen |
| V7 | vid skärningspunkten mellan den horisontella nivån av det 5:e interkostala utrymmet och den bakre axillärlinjen |
| V8 | vid skärningspunkten mellan den horisontella nivån av det 5:e interkostala utrymmet och mitten av skapularlinjen |
| V9 | vid skärningspunkten mellan den horisontella nivån av det 5:e interkostala utrymmet och den paravertebrala linjen |
Standardstudien använder 12 leads.
Hur man identifierar patologier i hjärtats arbete
När läkaren besvarar denna fråga uppmärksammar läkaren diagrammet för en person och enligt huvudbeteckningarna kan han gissa vilken speciell avdelning som började misslyckas.
Vi kommer att visa all information i form av en tabell.
| beteckning | myokardavdelning |
| jag | hjärtats främre vägg |
| II | total display I och III |
| III | hjärtats bakre vägg |
| aVR | hjärtats högra sidovägg |
| aVL | hjärtats vänstra främre laterala vägg |
| aVF | bakre undre väggen av hjärtat |
| V1 och V2 | höger kammare |
| V3 | interventrikulär septum |
| V4 | hjärtats spets |
| V5 | främre laterala väggen av vänster kammare |
| V6 | lateral vägg av vänster kammare |
Med tanke på allt ovanstående kan du lära dig att dechiffrera bandet åtminstone enligt de enklaste parametrarna. Även om många allvarliga avvikelser i hjärtats arbete kommer att vara synliga för blotta ögat, även med denna uppsättning kunskap.
För tydlighetens skull kommer vi att beskriva några av de mest nedslående diagnoserna så att du helt enkelt visuellt kan jämföra normen och avvikelser från den.
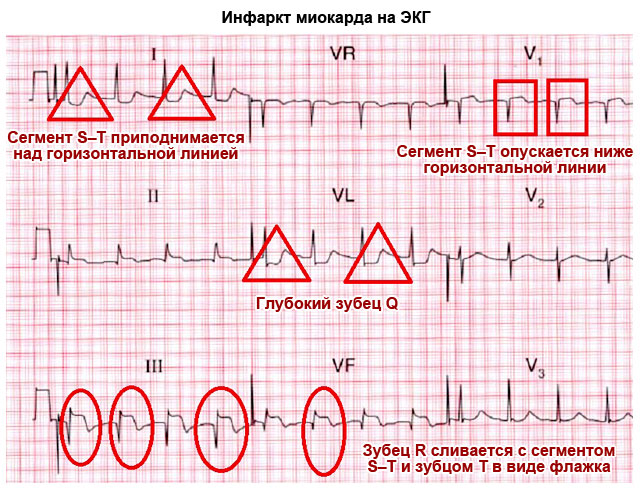
hjärtinfarkt

Att döma av detta EKG kommer diagnosen att bli en besvikelse. Här, från det positiva, endast varaktigheten av Q-R-S-intervallet, vilket är normalt.
I avledningar V2 - V6 ser vi ST-höjd.
Detta är resultatet akut transmural ischemi(AMI) av den främre väggen i vänster kammare. Q-vågor ses i de främre avledningarna.

På det här bandet ser vi en ledningsstörning. Men även med detta faktum, akut främre septal myokardinfarkt mot bakgrund av blockad av höger ben av bunten av His.
Höger ledningar för bröstet demonterar S-T-höjden och positiva T-vågor.

Rimm - sinus. Här finns det höga regelbundna R-vågor, Q-vågornas patologi i de posterolaterala sektionerna.
Synlig avvikelse ST i I, aVL, V6. Allt detta tyder på en posterolateral hjärtinfarkt med kranskärlssjukdom (CHD).
Således är tecknen på hjärtinfarkt på EKG:
- hög T-våg
- höjd eller nedtryckning av S-T-segmentet
- patologisk Q-våg eller dess frånvaro

Tecken på myokardhypertrofi
Ventrikulär
För det mesta är hypertrofi karakteristisk för de människor vars hjärta har upplevt ytterligare stress under lång tid som ett resultat av till exempel fetma, graviditet, någon annan sjukdom som negativt påverkar den icke-vaskulära aktiviteten hos hela organismen som helhet eller enskilda organ (särskilt lungor, njurar).
Det hypertrofierade myokardiet kännetecknas av flera tecken, varav ett är en ökning av tiden för inre avböjning.
Vad betyder det?
Excitation kommer att behöva lägga mer tid på att passera genom hjärtavdelningarna.
Detsamma gäller vektorn, som också är större, längre.
Om du letar efter dessa tecken på bandet kommer R-vågen att ha högre amplitud än normalt.
 Ett karakteristiskt symptom är ischemi, som är resultatet av otillräcklig blodtillförsel.
Ett karakteristiskt symptom är ischemi, som är resultatet av otillräcklig blodtillförsel.
Genom kransartärerna till hjärtat finns ett blodflöde, som med en ökning av myokardiets tjocklek stöter på ett hinder på vägen och saktar ner. Brott mot blodtillförseln orsakar ischemi i hjärtats subendokardiala lager.
Baserat på detta störs banornas naturliga, normala funktion. Otillräcklig ledning leder till fel i processen för excitation av ventriklarna.
Därefter lanseras en kedjereaktion, eftersom andra avdelningars arbete beror på en avdelnings arbete. Om det finns hypertrofi av en av ventriklarna i ansiktet, ökar dess massa på grund av tillväxten av kardiomyocyter - dessa är celler som är involverade i processen att överföra en nervimpuls. Därför kommer dess vektor att vara större än vektorn för en frisk ventrikel. På tejpen på elektrokardiogrammet kommer det att märkas att vektorn kommer att avvika mot lokaliseringen av hypertrofi med en förskjutning i hjärtats elektriska axel.
Huvuddragen inkluderar en förändring av den tredje bröstledningen (V3), som är ungefär som en omlastning, övergångszon.
Vad är det här för zon?
Det inkluderar höjden på R-tanden och djupet S, som är lika i sitt absoluta värde. Men när den elektriska axeln ändras som ett resultat av hypertrofi, kommer deras förhållande att förändras.
Tänk på specifika exempel

I sinusrytm är vänsterkammarhypertrofi tydligt synlig med karakteristiska höga T-vågor i bröstledarna.
Det finns ospecifik ST-depression i den inferolaterala regionen.
EOS (hjärtats elektriska axel) avvek åt vänster med ett främre hemiblock och förlängning av QT-intervallet.
Höga T-vågor indikerar att en person, förutom hypertrofi, också har hyperkalemi utvecklades troligen mot bakgrund av njursvikt och som är karakteristiska för många patienter som har varit sjuka i många år.
Dessutom indikerar ett längre QT-intervall med ST-depression hypokalcemi som fortskrider i avancerade stadier (kronisk njursvikt).
Detta EKG motsvarar en äldre person som har allvarliga njurproblem. Han är på kanten.
förmak
Som du redan vet visas det totala värdet av atriell excitation på kardiogrammet av P-vågen. Vid fel i detta system ökar bredden och / eller höjden på toppen.

Med höger förmakshypertrofi (RAA) kommer P att vara högre än normalt, men inte bredare, eftersom toppen av excitationen av PP slutar före exciteringen av vänster. I vissa fall får toppen en spetsig form.
Med HLP sker en ökning av toppens bredd (mer än 0,12 sekunder) och höjden (dubbelpuckel dyker upp).

Dessa tecken indikerar en kränkning av ledningen av impulsen, som kallas intra-atriell blockad.
blockader
Blockader förstås som alla fel i hjärtats ledningssystem.
Lite tidigare tittade vi på impulsens väg från sinusnoden genom de ledande banorna till atrierna, samtidigt rusar sinusimpulsen längs den nedre grenen av Bachmann-bunten och når den atrioventrikulära korsningen och passerar genom den , genomgår den en naturlig fördröjning. Sedan går det in i ledningssystemet i ventriklarna, presenterat i form av Hans buntar.
Beroende på nivån på vilken felet inträffade, särskiljs en överträdelse:
- intraatriell ledning (sinusimpulsblockering i förmaken)
- atrioventrikulär
- intraventrikulär
Intraventrikulär ledning
Detta system presenteras i form av en stam av Hans, uppdelad i två grenar - vänster och höger ben.
Det högra benet "försörjer" den högra ventrikeln, inuti vilken den förgrenar sig till många små nätverk. Det ser ut som ett brett knippe med grenar inuti ventrikelns muskler.
Det vänstra benet är uppdelat i främre och bakre grenar, som "ansluter till" den vänstra kammarens främre och bakre vägg. Båda dessa grenar bildar ett nätverk av mindre grenar inom LV-muskulaturen. De kallas Purkinje-fibrer.
Blockad av höger ben på bunten av His
Impulsens förlopp täcker först banan genom excitationen av interventrikulära septum, och sedan är den första oblockerade LV involverad i processen, genom sitt normala förlopp, och först efter det exciteras den högra, till vilken impulsen når förvrängd väg genom Purkinje-fibrerna.
Naturligtvis kommer allt detta att påverka strukturen och formen av QRS-komplexet i de högra bröstledarna V1 och V2. Samtidigt kommer vi på EKG att se förgrenade toppar av komplexet, liknande bokstaven "M", där R är excitationen av det interventrikulära septumet, och den andra R1 är den faktiska excitationen av bukspottkörteln. S, som tidigare, kommer att ansvara för exciteringen av den vänstra ventrikeln.


På detta band ser vi ofullständiga RBBB och 1:a gradens AB-block, det finns även sid ubtsovye förändringar i den bakre diafragmaregionen.
Således är tecknen på blockad av det högra benet på hans bunt följande:
- förlängning av QRS-komplexet i standardledning II i mer än 0,12 sek.
- en ökning av tiden för intern avböjning av höger kammare (i grafen ovan presenteras denna parameter som J, vilket är mer än 0,02 sek i de högra bröstkorgarna V1, V2)
- deformation och delning av komplexet i två "puckel"
- negativ T-våg
Blockad av vänster ben av bunten av His
Förloppet av excitation är liknande, impulsen når LV genom omvägar (den passerar inte längs det vänstra benet av His-bunten, utan genom nätverket av Purkinje-fibrer från bukspottkörteln).
Karakteristiska egenskaper hos detta fenomen på EKG:
- breddning av det ventrikulära QRS-komplexet (mer än 0,12 sek)
- en ökning av tiden för intern avvikelse i den blockerade LV (J är större än 0,05 sek)
- deformation och bifurkation av komplexet i ledningar V5, V6
- negativ T-våg (-TV5, -TV6)


Blockad (ofullständig) av vänster ben av bunten av His
Det är värt att uppmärksamma det faktum att S-vågen kommer att "atrofieras", dvs. han kommer inte att kunna nå isolinen.
Atrioventrikulärt block
Det finns flera grader:
- I - långsam ledning är karakteristisk (hjärtfrekvensen är normal inom 60 - 90; alla P-vågor är associerade med QRS-komplexet; P-Q-intervallet är mer än normalt 0,12 sek.)
- II - ofullständig, uppdelad i tre alternativ: Mobitz 1 (pulsen saktar ner; inte alla P-vågor är associerade med QRS-komplexet; P-Q-intervallet ändras; tidskrifter visas 4:3, 5:4, etc.), Mobitz 2 ( också de flesta, men intervallet P - Q är konstant; periodicitet 2:1, 3:1), höggradig (betydligt reducerad hjärtfrekvens; periodicitet: 4:1, 5:1; 6:1)
- III - komplett, uppdelad i två alternativ: proximal och distal
Tja, vi kommer att gå in på detaljer, men bara notera det viktigaste:
- tiden för passage genom den atrioventrikulära övergången är normalt 0,10±0,02. Totalt, inte mer än 0,12 sek.
- reflekteras i intervallet P - Q
- här finns en fysiologisk impulsfördröjning, vilket är viktigt för normal hemodynamik

AV-block II grad Mobitz II
Sådana kränkningar leder till misslyckanden i intraventrikulär ledning. Vanligtvis har personer med en sådan tejp andnöd, yrsel, eller de överanstränger sig snabbt. I allmänhet är detta inte så skrämmande och är väldigt vanligt även bland relativt friska människor som inte klagar särskilt på sin hälsa.
Rytmstörning
Tecken på arytmi är vanligtvis synliga för blotta ögat.
När excitabiliteten störs ändras hjärtmuskelns svarstid på impulsen, vilket skapar karakteristiska grafer på bandet. Dessutom bör det förstås att inte på alla hjärtavdelningar kan rytmen vara konstant, med hänsyn till det faktum att det finns, säg, någon form av blockad som hämmar överföringen av impulser och förvränger signaler.
Så till exempel indikerar följande kardiogram förmakstakykardi, och det nedanför indikerar ventrikulär takykardi med en frekvens på 170 slag per minut (LV).


Sinusrytmen med en karakteristisk sekvens och frekvens är korrekt. Dess egenskaper är följande:
- frekvens av P-vågor i intervallet 60-90 per minut
- RR-avståndet är detsamma
- P-vågen är positiv i II-standardavledningen
- P-vågen är negativ i bly-aVR

Varje arytmi indikerar att hjärtat arbetar i ett annat läge, vilket inte kan kallas regelbundet, vanligt och optimalt. Det viktigaste för att bestämma riktigheten av rytmen är enhetligheten i intervallet för P-P-vågorna. Sinusrytmen är korrekt när detta villkor är uppfyllt.
Om det finns en liten skillnad i intervallen (även 0,04 sek, inte överstigande 0,12 sek), kommer läkaren redan att indikera en avvikelse.

Rytmen är sinus, oregelbunden, eftersom RR-intervallen inte skiljer sig med mer än 0,12 sek.
Om intervallen är mer än 0,12 sekunder, indikerar detta en arytmi. Det inkluderar:
- extrasystole (vanligast)
- paroxysmal takykardi
- flimmer
- fladdra osv.

Arytmi har sitt eget fokus på lokalisering, när en rytmstörning uppstår i vissa delar av hjärtat (i förmaken, ventriklarna) på kardiogrammet.
Det mest slående tecknet på förmaksfladder är högfrekventa impulser (250 - 370 slag per minut). De är så starka att de överlappar frekvensen av sinusimpulser. Det kommer inte att finnas några P-vågor på EKG:t. I stället kommer vassa, sågtandade "tänder" med låg amplitud (inte mer än 0,2 mV) att synas på avlednings-aVF.
EKG Holter
Denna metod förkortas annars HM ECG.
Vad det är?
Dess fördel är att det är möjligt att utföra daglig övervakning av hjärtmuskelns arbete. Själva läsaren (inspelaren) är kompakt. Den används som en bärbar enhet som kan spela in signaler från elektroder på ett magnetband under lång tid.
På en konventionell stationär enhet är det ganska svårt att märka några intermittenta hopp och fel i myokardiets arbete (med tanke på asymptomaticiteten) och Holter-metoden används för att säkerställa att diagnosen är korrekt.
Patienten uppmanas att föra en detaljerad dagbok på egen hand efter medicinska instruktioner, eftersom vissa patologier kan visa sig vid en viss tidpunkt (hjärtat "kollapsar" bara på kvällarna och då inte alltid, på morgnarna "trycker" något på hjärta).
Medan han observerar, skriver en person ner allt som händer honom, till exempel: när han var i vila (sömn), överansträngd, sprang, ökade tempot, arbetade fysiskt eller mentalt, var nervös, orolig. Samtidigt är det också viktigt att lyssna på sig själv och försöka beskriva så tydligt som möjligt alla sina känslor, symtom som följer med vissa handlingar, händelser.
 Tiden för datainsamling varar vanligtvis inte längre än ett dygn. För sådan daglig övervakning av EKG kan du få en tydligare bild och fastställa diagnosen. Men ibland kan datainsamlingstiden förlängas till flera dagar. Allt beror på personens välbefinnande och kvaliteten och fullständigheten av tidigare laboratorietester.
Tiden för datainsamling varar vanligtvis inte längre än ett dygn. För sådan daglig övervakning av EKG kan du få en tydligare bild och fastställa diagnosen. Men ibland kan datainsamlingstiden förlängas till flera dagar. Allt beror på personens välbefinnande och kvaliteten och fullständigheten av tidigare laboratorietester.
Vanligtvis är grunden för att förskriva denna typ av analys de smärtfria symtomen på kranskärlssjukdom, latent hypertoni, när läkare har misstankar, tvivel om eventuella diagnostiska data. Dessutom kan de ordinera det vid förskrivning av nya läkemedel till patienten som påverkar hjärtmuskelns funktion, som används vid behandling av ischemi eller om det finns en artificiell pacemaker osv. Detta görs också för att bedöma patientens tillstånd för att bedöma graden av effektivitet av den föreskrivna behandlingen och så vidare.
Hur man förbereder sig för HM EKG
Vanligtvis är det inget komplicerat i denna process. Det bör dock förstås att andra enheter, särskilt som sänder ut elektromagnetiska vågor, kan påverka enheten.
Interaktion med någon metall är inte heller önskvärt (ringar, örhängen, metallspännen etc. bör tas bort). Enheten måste skyddas från fukt (fullständig kroppshygien under duschen eller badet är oacceptabelt).
Syntetiska tyger påverkar också resultaten negativt, eftersom de kan skapa statisk spänning (de blir elektrifierade). Alla sådana "stänk" från kläder, överkast och andra saker förvränger data. Byt ut dem med naturliga: bomull, linne.
Enheten är extremt sårbar och känslig för magneter, stå inte nära en mikrovågsugn eller en induktionshäll, undvik att vara nära högspänningsledningar (även om du kör en bil genom en liten del av vägen över vilken högspänningsledningar ligger ).
Hur samlas data in?
Vanligtvis får patienten en remiss, och vid utsatt tid kommer han till sjukhuset, där läkaren efter någon teoretisk introduktionskurs installerar elektroder på vissa delar av kroppen, som är kopplade med ledningar till en kompakt inspelare.
Registraren i sig är en liten enhet som fångar upp eventuella elektromagnetiska vibrationer och kommer ihåg dem. Den fästs på bältet och gömmer sig under kläderna.
Män måste ibland raka i förväg vissa delar av kroppen där elektroderna är fästa (till exempel för att "befria" bröstkorgen från hår).
Efter alla förberedelser och installation av utrustning kan patienten fortsätta med sina vanliga aktiviteter. Han bör smälta in i sitt dagliga liv som om ingenting hade hänt, men inte glömma att ta anteckningar (det är extremt viktigt att ange tidpunkten för manifestationen av vissa symtom och händelser).
Efter den period som läkaren bestämt återvänder "subjektet" till sjukhuset. Elektroderna tas bort från den och läsanordningen tas bort.
Kardiologen, med hjälp av ett speciellt program, kommer att bearbeta data från inspelaren, som i regel enkelt synkroniseras med en PC och kommer att kunna göra en specifik inventering av alla erhållna resultat.
En sådan metod för funktionell diagnostik som ett EKG är mycket effektivare, eftersom tack vare den kan även de minsta patologiska förändringarna i hjärtats arbete märkas, och den används ofta i medicinsk praxis för att identifiera livshotande sjukdomar i patienter som en hjärtattack.
Det är särskilt viktigt för diabetiker med kardiovaskulära sena komplikationer som har utvecklats mot bakgrund av diabetes mellitus att genomgå det med jämna mellanrum minst en gång om året.
Om du hittar ett fel, välj en textbit och tryck på Ctrl+Enter.
En av de vanligaste dödsorsakerna bland befolkningen i världen är hjärt- och kärlsjukdomar. Under de senaste decennierna har denna siffra minskat avsevärt på grund av uppkomsten av mer moderna metoder för undersökning, behandling och, naturligtvis, nya läkemedel.
Elektrokardiografi (EKG) är en metod för att registrera hjärtats elektriska aktivitet, en av de första forskningsmetoderna, som under lång tid förblev praktiskt taget den enda inom detta medicinområde. För ungefär ett sekel sedan, 1924, fick Willem Einthoven Nobelpriset i medicin, han designade apparaten med vilken EKG registrerades, namngav dess tänder och bestämde elektrokardiografiska tecken på vissa hjärtsjukdomar.
Många forskningsmetoder med tillkomsten av mer modern utveckling förlorar sin relevans, men detta gäller inte elektrokardiografi. Även med tillkomsten av bildbehandlingstekniker (, CT, etc.) fortsätter EKG i decennier att vara den vanligaste, mycket informativa och på vissa ställen den enda tillgängliga metoden för att undersöka hjärtat. Dessutom, under århundradet av dess existens, har varken själva enheten eller metoden för dess användning förändrats nämnvärt.
Indikationer och kontraindikationer
Ett EKG kan ordineras till en person i syfte att göra en förebyggande undersökning, samt om någon hjärtsjukdom misstänks.Elektrokardiografi är en unik undersökningsmetod som hjälper till att ställa en diagnos eller blir utgångspunkten för att göra upp en plan för vidare undersökning av patienten. I alla fall börjar diagnosen och behandlingen av någon hjärtsjukdom med ett EKG.
EKG är en absolut säker och smärtfri undersökningsmetod för människor i alla åldrar; det finns inga kontraindikationer för konventionell elektrokardiografi. Studien tar bara några minuter och kräver ingen speciell förberedelse.
Men det finns så många indikationer för elektrokardiografi att det helt enkelt är omöjligt att lista dem alla. De viktigaste är följande:
- allmän undersökning under läkarundersökning eller läkaruppdrag;
- bedömning av hjärtats tillstånd vid olika sjukdomar (ateroskleros, lungsjukdom, etc.);
- differentialdiagnos för retrosternal smärta och (ofta har en icke-kardiell orsak);
- misstanke om, såväl som kontroll av förloppet av denna sjukdom;
- diagnos av hjärtarytmier (24-timmars Holter-EKG-övervakning);
- kränkning av elektrolytmetabolism (hyper- eller hypokalemi, etc.);
- överdosering av läkemedel (till exempel hjärtglykosider eller antiarytmika);
- diagnos av icke-hjärtsjukdomar (lungemboli) etc.
Den största fördelen med EKG är att studien kan utföras utanför sjukhuset, många ambulanser är utrustade med elektrokardiografer. Detta gör det möjligt för en läkare hemma hos en patient att upptäcka hjärtinfarkt redan i början, när skador på hjärtmuskeln bara börjar och är delvis reversibla. När allt kommer omkring börjar behandlingen i sådana fall även under transporten av patienten till sjukhuset.
Även i fall där ambulansen inte är utrustad med denna enhet och ambulansläkaren inte kan utföra en studie på prehospitalt stadium, kommer den första diagnostiska metoden på akutmottagningen på en medicinsk institution att vara ett EKG.
Tolkning av EKG hos vuxna
I de flesta fall arbetar kardiologer, terapeuter, akutläkare med elektrokardiogram, men en funktionell diagnostikläkare är specialist på detta område. Att dechiffrera ett EKG är inte en lätt uppgift, vilket ligger utanför makten för en person som inte har de lämpliga kvalifikationerna.
Vanligtvis kan fem vågor urskiljas på en frisk persons EKG, registrerade i en viss sekvens: P, Q, R, S och T, ibland registreras en U-våg (dess natur är inte känd med säkerhet idag). Var och en av dem återspeglar den elektriska aktiviteten i myokardiet i olika delar av hjärtat.
Vid registrering av ett EKG registreras vanligtvis flera komplex, motsvarande sammandragningar av hjärtat. Hos en frisk person är alla tänder i dessa komplex belägna på samma avstånd. Skillnaden i intervallen mellan komplexen indikerar .
I det här fallet, för att exakt fastställa formen av arytmi, kan Holter-övervakning av EKG vara nödvändig. Med hjälp av en speciell liten bärbar enhet spelas kardiogrammet in kontinuerligt i 1-7 dagar, varefter den resulterande posten bearbetas med ett datorprogram.
- Den första P-vågen återspeglar processen för depolarisering (excitationstäckning) av förmaken. Enligt dess bredd, amplitud och form kan läkaren misstänka hypertrofi av dessa hjärtkammare, en kränkning av ledningen av en impuls genom dem, tyder på att patienten har organdefekter och andra patologier.
- QRS-komplexet återspeglar processen med excitationstäckning av hjärtats ventriklar. Deformation av komplexets form, en kraftig minskning eller ökning av dess amplitud, försvinnandet av en av tänderna kan indikera en mängd olika sjukdomar: hjärtinfarkt (med hjälp av ett EKG är det möjligt att fastställa dess lokalisering och recept) , ärr, ledningsstörningar (blockad av benen på His-bunten), etc.
- Den sista T-vågen bestäms av ventrikulär repolarisering (relativt sett, avslappning), deformationen av detta element kan indikera elektrolytstörningar, ischemiska förändringar och andra patologier i hjärtat.
De delar av EKG:t som förbinder de olika tänderna kallas "segment". Normalt ligger de på isolinen, eller så är deras avvikelse inte signifikant. Mellan tänderna finns det intervall (till exempel PQ eller QT), som återspeglar tiden för passage av en elektrisk impuls genom hjärtat, hos en frisk person har de en viss varaktighet. Förlängning eller förkortning av dessa intervall är också en viktig diagnostisk egenskap. Endast en kvalificerad läkare kan se och utvärdera alla förändringar på EKG.
Vid dechiffrering av ett EKG är varje millimeter viktig, ibland är till och med en halv millimeter avgörande för val av behandlingsstrategi. Mycket ofta kan en erfaren läkare göra en noggrann diagnos med hjälp av ett elektrokardiogram utan att använda ytterligare forskningsmetoder, och i vissa fall överstiger dess informationsinnehåll data från andra typer av forskning. I själva verket är detta en screeningmetod för undersökning inom kardiologi, som gör det möjligt att upptäcka eller åtminstone misstänka hjärtsjukdomar i de tidiga stadierna. Det är därför elektrokardiogrammet kommer att förbli en av de mest populära diagnostiska metoderna inom medicin i många år framöver.
Vilken läkare man ska kontakta
För remiss till EKG behöver du kontakta en allmänläkare eller kardiolog. Analysen av kardiogrammet och slutsatsen på det ges av doktorn för funktionell diagnostik. EKG-rapporten i sig är inte en diagnos och bör övervägas av läkaren tillsammans med andra patientdata.
Grunderna i elektrokardiografi i utbildningsvideo:
Videokurs "EKG för alla", lektion 1:
Videokurs "EKG för alla", lektion 2.
Från den här artikeln kommer du att lära dig om en sådan diagnostisk metod som ett EKG av hjärtat - vad det är och vad det visar. Hur är registreringen av elektrokardiogrammet, och vem kan mest exakt dechiffrera det. Och du kommer också att lära dig att självständigt bestämma tecknen på ett normalt EKG och de viktigaste hjärtsjukdomarna som kan diagnostiseras med denna metod.
Artikelns publiceringsdatum: 2017-02-03
Artikel senast uppdaterad: 29/05/2019
Vad är ett EKG (elektrokardiogram)? Detta är en av de enklaste, mest tillgängliga och informativa metoderna för att diagnostisera hjärtsjukdomar. Den är baserad på registrering av elektriska impulser som uppstår i hjärtat, och deras grafiska registrering i form av tänder på en speciell pappersfilm.
Baserat på dessa data kan man bedöma inte bara hjärtats elektriska aktivitet, utan också strukturen av myokardiet. Det gör att man med hjälp av ett EKG kan diagnostisera många olika hjärtsjukdomar. Därför är en oberoende tolkning av EKG av en person som inte har speciell medicinsk kunskap omöjlig.
Allt som en enkel person kan göra är att endast preliminärt bedöma de individuella parametrarna för elektrokardiogrammet, om de motsvarar normen och vilken typ av patologi de kan prata om. Men de slutliga slutsatserna om avslutningen av EKG kan endast göras av en kvalificerad specialist - en kardiolog, såväl som en allmänläkare eller husläkare.
Metodprincip
Hjärtats kontraktila aktivitet och funktion är möjlig på grund av det faktum att spontana elektriska impulser (urladdningar) regelbundet förekommer i det. Normalt är deras källa belägen i den översta delen av organet (i sinusnoden, belägen nära höger förmak). Syftet med varje impuls är att passera längs de ledande nervbanorna genom alla avdelningar av myokardiet, vilket inducerar deras sammandragning. När en impuls uppstår och passerar genom myokardiet i atrierna, och sedan ventriklarna, uppstår deras alternativa sammandragning - systole. Under den period då det inte finns några impulser slappnar hjärtat av - diastole.
EKG-diagnostik (elektrokardiografi) bygger på registrering av elektriska impulser som uppstår i hjärtat. För detta används en speciell enhet - en elektrokardiograf. Principen för dess funktion är att på kroppens yta fånga skillnaden i bioelektriska potentialer (urladdningar) som uppstår i olika delar av hjärtat vid tidpunkten för sammandragning (i systole) och avslappning (i diastole). Alla dessa processer registreras på ett speciellt värmekänsligt papper i form av en graf som består av spetsiga eller halvsfäriska tänder och horisontella linjer i form av luckor mellan dem.

Vad mer är viktigt att veta om elektrokardiografi
Elektriska urladdningar av hjärtat passerar inte bara genom detta organ. Eftersom kroppen har god elektrisk ledningsförmåga är styrkan hos de excitatoriska hjärtimpulserna tillräcklig för att passera genom alla kroppens vävnader. Det bästa av allt är att de sprider sig till bröstet i hjärtats område, såväl som till de övre och nedre extremiteterna. Denna funktion ligger bakom EKG:et och förklarar vad det är.
För att registrera hjärtats elektriska aktivitet är det nödvändigt att fixera en elektrod av elektrokardiografen på armarna och benen, såväl som på den anterolaterala ytan av den vänstra halvan av bröstet. Detta gör att du kan fånga alla riktningar för utbredning av elektriska impulser genom kroppen. Vägarna för urladdningarna mellan områdena för sammandragning och avslappning av myokardiet kallas hjärtledningar och anges på kardiogrammet enligt följande:
- Standard leads:
- Jag - den första;
- II - andra;
- Ш - den tredje;
- AVL (liknande den första);
- AVF (analog av den tredje);
- AVR (spegelbild av alla avledningar).

Betydelsen av ledningarna är att var och en av dem registrerar passagen av en elektrisk impuls genom en viss del av hjärtat. Tack vare detta kan du få information om:
- Hur hjärtat ligger i bröstet (hjärtats elektriska axel, som sammanfaller med den anatomiska axeln).
- Vad är strukturen, tjockleken och arten av blodcirkulationen i myokardiet i förmaken och ventriklarna.
- Hur regelbundet uppstår impulser i sinusknutan och om det finns några avbrott.
- Leds alla impulser längs det ledande systemets banor och finns det några hinder i deras väg.
Vad är ett elektrokardiogram
Om hjärtat hade samma struktur av alla sina avdelningar, skulle nervimpulser passera genom dem samtidigt. Som ett resultat, på EKG, skulle varje elektrisk urladdning endast motsvara en tand, vilket återspeglar sammandragningen. Perioden mellan sammandragningar (pulser) på EGC har formen av en platt horisontell linje, som kallas en isolin.
Det mänskliga hjärtat består av den högra och vänstra halvan, där den övre delen urskiljs - atrierna och den nedre - ventriklarna. Eftersom de har olika storlekar, tjocklekar och är åtskilda av skiljeväggar, passerar den excitatoriska impulsen genom dem med olika hastigheter. Därför registreras olika tänder på EKG, motsvarande en specifik del av hjärtat.

Vad betyder tänderna
Sekvensen för utbredning av systolisk excitation av hjärtat är som följer:
- Ursprunget till elektropulsurladdningar sker i sinusnoden. Eftersom den ligger nära höger atrium är det denna sektion som drar ihop sig först. Med en liten fördröjning, nästan samtidigt, drar det vänstra förmaket ihop sig. På EKG reflekteras ett sådant ögonblick av P-vågen, varför det kallas för förmak. Den är vänd uppåt.
- Från atrierna passerar flytningen till ventriklarna genom den atrioventrikulära (atrioventrikulära) noden (ackumulering av modifierade myokardiska nervceller). De har god elektrisk ledningsförmåga, så det finns normalt ingen fördröjning i noden. Detta visas på EKG:t som ett P-Q-intervall - en horisontell linje mellan motsvarande tänder.
- Excitation av ventriklarna. Denna del av hjärtat har det tjockaste myokardiet, så den elektriska vågen passerar genom dem längre än genom förmaken. Som ett resultat visas den högsta tanden på EKG - R (ventrikulär), vänd uppåt. Den kan föregås av en liten Q-våg som pekar i motsatt riktning.
- Efter slutförandet av den ventrikulära systolen börjar myokardiet att slappna av och återställa energipotentialen. På EKG:t ser det ut som en S-våg (nedåt) - en fullständig brist på excitabilitet. Efter den kommer en liten T-våg, vänd uppåt, föregås av en kort horisontell linje - S-T-segmentet. De säger att myokardiet har återhämtat sig helt och är redo att göra en ny sammandragning.


Eftersom varje elektrod som är fäst vid benen och bröstkorgen (avledning) motsvarar en specifik del av hjärtat, ser samma tänder olika ut i olika avledningar - i vissa är de mer uttalade, och i andra är de mindre.
Hur man dechiffrerar ett kardiogram
Sekventiell EKG-avkodning hos både vuxna och barn innebär att man mäter storleken, längden på tänderna och intervallen, bedömer deras form och riktning. Dina åtgärder med dekryptering bör vara följande:
- Vik ut papperet med det inspelade EKG:et. Den kan vara antingen smal (cirka 10 cm) eller bred (cirka 20 cm). Du kommer att se flera taggiga linjer som löper horisontellt, parallellt med varandra. Efter ett kort mellanrum, där det inte finns några tänder, efter att inspelningen avbrutits (1–2 cm), börjar en linje med flera komplex av tänder igen. Varje sådan graf visar en avledning, så den föregås av en beteckning på vilken avledning det är (till exempel I, II, III, AVL, V1, etc.).
- I en av standardavledningarna (I, II eller III) som har den högsta R-vågen (vanligtvis den andra), mät avståndet mellan tre på varandra följande R-vågor (R-R-R-intervall) och bestäm medelvärdet för indikatorn (dela antalet millimeter gånger 2). Detta är nödvändigt för att beräkna hjärtfrekvensen på en minut. Kom ihåg att sådana och andra mätningar kan göras med en linjal med millimeterskala eller räkna avståndet på EKG-bandet. Varje stor cell på papper motsvarar 5 mm, och varje prick eller liten cell inuti den motsvarar 1 mm.
- Utvärdera gapen mellan R-vågorna: de är lika eller olika. Detta är nödvändigt för att fastställa hjärtfrekvensens regelbundenhet.
- Sekventiellt utvärdera och mäta varje våg och intervall på EKG. Bestäm deras överensstämmelse med normala indikatorer (tabell nedan).
Viktigt att komma ihåg! Var alltid uppmärksam på bandets hastighet - 25 eller 50 mm per sekund. Detta är fundamentalt viktigt för att beräkna hjärtfrekvensen (HR). Moderna enheter indikerar hjärtfrekvensen på bandet, och beräkningen behöver inte utföras.
Hur man beräknar hjärtfrekvensen
Det finns flera sätt att räkna antalet hjärtslag per minut:
- Vanligtvis registreras ett EKG med en hastighet av 50 mm/sek. I det här fallet kan du beräkna pulsen (pulsen) med hjälp av följande formler:
HR=60/((R-R (i mm)*0,02))
När du spelar in ett EKG med en hastighet av 25 mm/s:
HR=60/((R-R (i mm)*0,04)
- Du kan också beräkna hjärtfrekvensen på kardiogrammet med hjälp av följande formler:
- Vid inspelning med 50 mm/sek: HR = 600/genomsnittligt antal stora celler mellan R-vågor.
- Vid inspelning med 25 mm/sek: HR = 300/genomsnittligt antal stora celler mellan R-vågor.

Hur ser ett EKG ut under normala och patologiska tillstånd?
Hur ett normalt EKG och vågkomplex ska se ut, vilka avvikelser som är vanligast och vad de indikerar beskrivs i tabellen.
Viktigt att komma ihåg!
- En liten cell (1 mm) på en EKG-film motsvarar 0,02 sekunder vid 50 mm/sek och 0,04 sekunder vid 25 mm/sek (till exempel 5 celler - 5 mm - en stor cell motsvarar 1 sekund).
- AVR-kabeln används inte för utvärdering. Normalt är det en spegelbild av standardkablar.
- Den första avledningen (I) duplicerar AVL, och den tredje (III) duplicerar AVF, så de ser nästan identiska ut på EKG.

| EKG-parametrar | Normindikatorer | Hur man dechiffrerar avvikelser från normen på kardiogrammet och vad de indikerar |
|---|---|---|
| Avstånd R-R-R | Alla mellanrum mellan R-vågorna är desamma | Olika intervall kan tala om förmaksflimmer, extrasystole, svaghet i sinusknutan, hjärtblock |
| Hjärtfrekvens | I intervallet från 60 till 90 bpm | Takykardi - när hjärtfrekvensen är mer än 90 / min Bradykardi - mindre än 60/min |
| P-våg (förmakskontraktion) | Vrider uppåt i bågtyp, ca 2 mm hög, föregår varje R-våg Kan saknas i III, V1 och AVL | Hög (mer än 3 mm), bred (mer än 5 mm), i form av två halvor (tvåpuckel) - förtjockning av förmaksmyokardiet |
| Finns inte alls i avledningar I, II, FVF, V2-V6 - rytmen kommer inte från sinusnoden | ||
| Flera små tänder i form av en "såg" mellan R-vågorna - förmaksflimmer | ||
| P-Q intervall | Horisontell linje mellan P- och Q-vågor 0,1–0,2 sekunder | Om den är långsträckt (mer än 1 cm vid inspelning av 50 mm / s) - hjärtat |
| Förkortning (mindre än 3 mm) - WPW-syndrom | ||
| QRS-komplex | Varaktigheten är cirka 0,1 sek (5 mm), efter varje komplex finns det en T-våg och det finns ett gap i den horisontella linjen | Expansion av kammarkomplexet indikerar hypertrofi av kammarmyokardiet, |
| Om det inte finns några luckor mellan de höga komplexen som är vända uppåt (de går kontinuerligt), indikerar detta antingen kammarflimmer | ||
| Har formen av en "flagga" - hjärtinfarkt | ||
| Q våg | Nedåtvänd, mindre än ¼ R djup, kan vara frånvarande | En djup och bred Q-våg i standard- eller bröstavledningar indikerar en akut eller tidigare hjärtinfarkt |
| R våg | Högst, vänd uppåt (ca 10–15 mm), taggig, finns i alla ledningar | Den kan ha olika höjd i olika ledningar, men om den är mer än 15–20 mm i ledningar I, AVL, V5, V6 kan det tyda på. Tandad överst R i form av bokstaven M indikerar blockaden av benen på bunten av His. |
| S våg | Finns i alla ledningar, nedåtvända, spetsiga, kan variera i djup: 2–5 mm i standardkablar | Normalt, i bröstkablarna, kan dess djup vara lika många millimeter som höjden på R, men bör inte överstiga 20 mm, och i avledningarna V2-V4 är djupet på S detsamma som höjden på R. Djup eller tandad S i III, AVF, V1, V2 - vänsterkammarhypertrofi. |
| S-T segment | Motsvarar den horisontella linjen mellan S- och T-vågorna | Avvikelse av den elektrokardiografiska linjen uppåt eller nedåt från horisontalplanet med mer än 2 mm indikerar kranskärlssjukdom, angina pectoris eller hjärtinfarkt |
| T våg | Vänd uppåt i en båge mindre än ½ R hög, kan i V1 ha samma höjd, men bör inte vara högre | Hög, toppad, dubbelpuckel T i standard- och bröstledningar indikerar kranskärlssjukdom och hjärtöverbelastning |
| T-vågen som smälter samman med S-T-intervallet och R-vågen i form av en bågformad "flagga" indikerar en akut period av infarkt |

Något annat viktigt
Egenskaperna för EKG som beskrivs i tabellen under normala och patologiska tillstånd är bara en förenklad version av tolkningen. En fullständig bedömning av resultaten och en korrekt slutsats kan endast göras av en specialist (kardiolog) som känner till det utökade schemat och alla finesser i metoden. Detta gäller särskilt när du behöver dechiffrera EKG hos barn. De allmänna principerna och delarna av kardiogrammet är desamma som hos vuxna. Men det finns olika regler för barn i olika åldrar. Därför kan endast barnkardiologer göra en professionell bedömning i kontroversiella och tveksamma fall.
Tillbaka på 1800-talet kom forskare, som studerade de anatomiska och fysiologiska egenskaperna hos djurs och människors hjärta, till slutsatsen att detta organ är en muskel som kan generera och leda elektriska impulser. Det mänskliga hjärtat består av två förmak och två ventriklar. Korrekt ledning av elektriska signaler genom dem säkerställer god kontraktilitet av myokardiet (hjärtmuskeln) och säkerställer den korrekta sammandragningsrytmen.
Inledningsvis sker impulsen i cellerna i sinoatrial (förmaks) noden, belägen på gränsen till höger förmak och den övre hålvenen. Sedan sprider den sig genom förmaken, når den atrioventrikulära noden (belägen mellan höger förmak och kammare), här finns det en liten fördröjning av impulsen, sedan passerar den genom bunten av His i tjockleken av den interventrikulära skiljeväggen och sprider sig längs med Purkinjefibrer i väggarna i båda ventriklarna. Det är detta sätt att leda en elektrisk signal genom hjärtats ledningssystem som är korrekt och ger en fullvärdig hjärtkontraktion, eftersom under påverkan av en impuls sker en kontraktion av muskelcellen.
hjärtats ledningssystem
Lite senare kunde forskare skapa en apparat som låter dig spela in och läsa processerna för elektrisk aktivitet i hjärtat genom att applicera elektroder på bröstet. En stor roll här tillhör Willem Eithoven, en holländsk forskare som designade den första apparaten för elektrokardiografi och bevisade att parametrarna för hjärtats elektrofysiologi förändras under inspelningen av EKG (1903) hos personer med olika hjärtsjukdomar. Så vad är elektrokardiografi?
är en instrumentell metod för att studera hjärtats elektrofysiologiska aktivitet, baserad på registrering och grafisk representation av potentialskillnaden som uppstår under sammandragningen av hjärtmuskeln för att diagnostisera hjärtsjukdomar.
Ett EKG utförs genom att elektroder appliceras på den främre väggen av bröstkorgen i projektionen av hjärtat och extremiteterna, och sedan med hjälp av själva EKG-enheten registreras hjärtats elektriska potentialer och visas som en grafisk kurva på en datorskärm eller termisk papper (med en bläckskrivare). De elektriska impulserna som genereras av hjärtat fortplantar sig i hela kroppen, därför utvecklades ledningar för bekvämligheten av att läsa dem - kretsar som gör det möjligt att registrera potentialskillnaden i olika delar av hjärtat. Det finns tre standardavledningar - 1, 11, 111; tre förbättrade ledningar - aVL, aVR, aVF; och sex bröstledningar - från V1 till V6. Alla tolv avledningar visas på EKG-filmen och låter dig se arbetet i en eller annan del av hjärtat i varje specifik avledning.
I modern tid är metoden för elektrokardiografi mycket utbredd på grund av dess tillgänglighet, användarvänlighet, låg kostnad och brist på invasivitet (kränkning av kroppsvävnadernas integritet). Med EKG kan du i tid diagnostisera många sjukdomar - akut kranskärlspatologi (hjärtinfarkt), hypertoni, rytm- och ledningsstörningar etc., och låter dig också utvärdera effektiviteten av medicinsk eller kirurgisk behandling av hjärtsjukdomar.
Följande EKG-metoder särskiljs:
- Holter (daglig) EKG-övervakning- patienten installeras en bärbar liten enhet på bröstet, som fångar de minsta avvikelserna i hjärtats aktivitet under dagen. Metoden är bra eftersom den låter dig övervaka hjärtats arbete under patientens normala hushållsaktivitet och under längre tid än när du tar ett enkelt EKG. Hjälper till vid registrering av hjärtarytmier, myokardischemi, inte detekterad av ett enda EKG.
- EKG med träning- medicinering (med användning av farmakologiska läkemedel) eller fysisk aktivitet (löpbandstest, cykelergometri) används; samt elektrisk stimulering av hjärtat när sensorn förs in genom matstrupen (TEFI - transesophageal electrophysiological study). Låter dig diagnostisera de inledande stadierna av kranskärlssjukdom, när patienten klagar över smärta i hjärtat under träning och EKG i vila inte avslöjar förändringar.
- transesofagealt EKG- som regel utförs det före TPEFI, såväl som i fall där EKG genom den främre bröstväggen är oinformativt och inte hjälper läkaren att fastställa den sanna karaktären av hjärtarytmier.
Indikationer för ett EKG
Varför är ett EKG nödvändigt? Elektrokardiografi kan diagnostisera många hjärtsjukdomar. Indikationer för ett EKG är:
1. Schemalagd undersökning av barn, ungdomar, gravida kvinnor, militär personal, förare, idrottare, personer över 40 år, patienter före operation, patienter med andra sjukdomar (diabetes mellitus, sköldkörtelsjukdom, lungsjukdomar, sjukdomar i matsmältningssystemet, etc.) .);
2. Diagnos av sjukdomar:
- arteriell hypertoni;
- ischemisk hjärtsjukdom (CHD), inklusive akut, subakut hjärtinfarkt, postinfarkt kardioskleros;
- endokrin, dysmetabolisk, alkoholtoxisk kardiomyopati;
- kronisk hjärtsvikt;
- hjärtfel;
- rytm- och överledningsstörningar - ERW-syndrom, förmaksflimmer, extrasystole, tachy - och bradykardi, sinoatriell och atrioventrikulär blockad, blockad av benen på His-knippet, etc.
- perikardit
3. Kontroll efter behandling av de listade sjukdomarna (medicinering eller hjärtkirurgi)
Kontraindikationer för ett EKG
Det finns inga kontraindikationer för standard elektrokardiografi. Ingreppet i sig kan dock vara svårt hos individer med komplexa bröstskador, med en hög grad av fetma, med starkt hår på bröstet (elektroderna kan helt enkelt inte sitta tätt mot huden). Dessutom kan närvaron av en pacemaker i patientens hjärta förvränga EKG-data avsevärt.
Det finns kontraindikationer för tränings-EKG: akut period av hjärtinfarkt, akuta infektionssjukdomar, försämring av arteriell hypertoni, kranskärlssjukdom, kronisk hjärtsvikt, komplexa arytmier, misstänkt aortaaneurysmdissektion, dekompensation (försämring) av sjukdomar i andra organ och system - matsmältningsorganen, andningsorganen, urinvägarna. För transesofagealt EKG är sjukdomar i matstrupen kontraindicerade - tumörer, strikturer, divertikler, etc.
Förberedelser inför studien
EKG kräver ingen speciell förberedelse av patienten. Det finns inga begränsningar för normala hushållsaktiviteter, mat eller vattenintag. Det rekommenderas inte att dricka kaffe, alkohol eller ett stort antal cigaretter före proceduren, eftersom detta kommer att påverka hjärtats arbete vid tidpunkten för studien, och resultaten kan misstolkas.
Hur utförs elektrokardiografi?
Ett EKG kan utföras på ett sjukhus eller på en klinik. Sjukhuset genomför en studie av patienter som levererats av ett ambulansteam med hjärtsymtom, eller patienter som redan är inlagda på sjukhus av vilken profil som helst (terapeutisk, kirurgisk, neurologisk, etc.). I polikliniken görs ett EKG som rutinundersökning, samt för patienter vars hälsotillstånd inte kräver akut inläggning på sjukhus.

Att utföra ett EKG
Patienten kommer vid utsatt tid till EKG-diagnostikrummet, lägger sig på soffan på rygg; sköterskan torkar bröstet, handlederna och vristerna med en svamp fuktad med vatten (för bättre ledningsförmåga) och applicerar elektroder - en "klädnypa" på handlederna och fötterna och sex "sugare" på bröstet i hjärtats projektion. Därefter slås enheten på, hjärtats elektriska aktivitet avläses och resultatet registreras i form av en grafisk kurva på en termisk film med hjälp av en bläckskrivare eller omedelbart lagrad i läkarens dator. Hela studien tar cirka 5-10 minuter, utan att orsaka något obehag för patienten.
Vidare analyseras EKG av en funktionell diagnostisk läkare, varefter slutsatsen överlämnas till patienten eller överförs direkt till den behandlande läkarens mottagning. Om EKG inte avslöjar några allvarliga förändringar som kräver ytterligare observation på sjukhuset kan patienten åka hem.
EKG-tolkning
Låt oss nu ta en närmare titt på analysen av elektrokardiogrammet. Varje komplex av ett normalt elektrokardiogram består av P, Q, R, S, T-vågor och segment - PQ och ST. Tänderna kan vara positiva (pekande uppåt) och negativa (pekande nedåt), och segmenten är ovanför och under isolinen.

Patienten kommer att se följande indikatorer i EKG-protokollet:
1. Källa till excitation. Under normal hjärtfunktion är källan i sinusknutan, det vill säga rytmen är sinus. Tecken på det är närvaron av positiva P-vågor i ledning 11 framför varje kammarkomplex av samma form. Icke-sinusrytm kännetecknas av negativa P-vågor och uppträder med sinoatriell blockad, extrasystole, förmaksflimmer, förmaksfladder, kammarflimmer och fladder.
2. Riktigheten (regelbundenhet) i rytmen. Det bestäms när avståndet mellan R-vågorna i flera komplex skiljer sig med högst 10%. Om rytmen är fel talar de också om förekomsten av arytmier. Sinus, men oregelbunden rytm uppstår med sinus (respiratorisk) arytmi, och sinus regelbunden rytm med sinus brady- och takykardi.
3. HR - puls. Normalt 60 - 80 slag per minut. Ett tillstånd med en hjärtfrekvens under detta värde kallas bradykardi (långsamma hjärtslag), och över - takykardi (snabb hjärtslag).
4. Bestämning av EOS (rotation av hjärtats elektriska axel). EOS är summeringsvektorn för hjärtats elektriska aktivitet, som sammanfaller med riktningen för dess anatomiska axel. Normalt varierar EOS från en semi-vertikal till en semi-horisontell position. Hos överviktiga personer är hjärtat placerat horisontellt, medan det hos smala personer är mer vertikalt. EOS-avvikelser kan indikera myokardhypertrofi (tillväxt av hjärtmuskeln, till exempel med arteriell hypertoni, hjärtfel, kardiomyopatier) eller ledningsstörningar (blockad av ben och grenar av His-knippet).
5. Analys av P-vågen P-vågen reflekterar förekomsten av en impuls i sinoatrialnoden och dess ledning genom förmaken. Normalt är P-vågen positiv (med undantag för bly-aVR), dess bredd är upp till 0,1 sek och dess höjd är från 1,5 till 2,5 mm. Deformation av P-vågen är karakteristisk för patologin hos mitralisklaffen (P mitrale) eller sjukdomar i bronkopulmonalsystemet med utveckling av cirkulationssvikt (P pulmonale).
6. Analys av PQ-segmentet. Återspeglar ledningen och fysiologiska fördröjningen av impulsen genom den atrioventrikulära noden och är 0,02 - 0,09 sek. En förändring i varaktighet är karakteristisk för ledningsstörningar - förkortat PQ-syndrom, atrioventrikulär blockad.
7. Analys av QRS-komplexet. Reflekterar impulsledning längs den interventrikulära septum och ventrikulärt myokardium. Normalt är dess varaktighet upp till 0,1 sek. Förändringen i dess varaktighet, såväl som deformationen av komplexet, är karakteristisk för hjärtinfarkt, blockad av benen på His-bunten, ventrikulär extrasystol, paroxysmal ventrikulär takykardi.
8. Analys av ST-segmentet. Återspeglar processen för fullständig täckning av ventriklarna genom excitation. Normalt är den placerad på isolinen, en förskjutning upp eller ner med 0,5 mm är tillåten. Depression (minskning) eller ST-höjning indikerar förekomst av myokardischemi eller utveckling av hjärtinfarkt.
9. Analys av T-vågen. Speglar processen för dämpning av excitation av ventriklarna. Normalt positivt. Negativt T indikerar också närvaron av ischemi eller småfokal hjärtinfarkt.
Patienten måste vara medveten om att självanalys av EKG-protokollet inte är acceptabelt. Tolkningen av elektrokardiogramindikatorerna bör endast utföras av en funktionell diagnostisk läkare, en kardiolog, en allmänläkare eller en akutläkare, eftersom endast en läkare vid en undersökning på plats kan jämföra erhållna data med kliniska symtom och risken för tillstånd som kräver behandling, inklusive på sjukhus. Annars kan underskattning av EKG-slutsatsen skada en persons hälsa och liv.
EKG-komplikationer
Finns det några komplikationer under elektrokardiografi? EKG-proceduren är ganska ofarlig och säker, så det finns inga komplikationer. När man gör ett EKG med en belastning kan en ökning av blodtrycket, förekomsten av rytm- och ledningsstörningar i hjärtat uppstå, men detta kan snarare hänföras till inte komplikationer, utan till sjukdomar, för att klargöra vilka provokativa tester som ordinerats.
Terapeuten Sazykina O.Yu.
Liknande artiklar
-
När en man är emot ett barn, hur blir man gravid utan hans vetskap?
Ibland kan man bli gravid av oaktsamhet. För att förhindra att detta inträffar är det viktigt att veta hur du kan bli gravid med ett barn av misstag och vilka medel du kan använda för att undvika oönskad graviditet. Även i den här artikeln kan du hitta information om ...
-
Vilka stenar och amuletter är lämpliga för Oxen enligt horoskopet och födelsedatumet Elefanttalisman för Oxen
April-maj Oxen (21 april - 20 maj) är mätt, inte kinkig och kolossalt produktiv! Deras avundsvärda envishet kan få andra att ta tag i, men de vet exakt vad de gör och varför de behöver det. Bland de positiva...
-
Restriktioner för åtkomst till data i roller 1c
Alla användarrättighetsinställningar som vi kommer att göra inom ramen för denna artikel finns i avsnitt 1C 8.3 "Administration" - "Användar- och rättighetersinställningar". Denna algoritm är liknande i de flesta konfigurationer på ...
-
1c startar en tunn klient istället för en tjock
Plattformar: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Konfigurationer: Alla konfigurationer2012-11-16 21362 De lanseras genom att specificera speciella ...
-
Bevis på kända sätt att stjäla el Hur man tar reda på vem som stjäl el
Höjningen av energitaxor är ett av de slående dragen i den fördjupade ekonomiska krisen. I detta sammanhang är stöld av el och de problem som är förknippade med dess upptäckt av största vikt. Sätt att upptäcka stöld ...
-
Funktioner för montering av uttag och strömbrytare på olika ytor
Hälsningar till alla läsare av vår blogg Idag, kära läsare, vill jag lyfta fram ämnet om hur man installerar uttag. Denna procedur efterfrågas mycket ofta när man byter ut ett gammalt uttag med ett nytt i händelse av ett haveri, när ...
