Resuscitare în stop cardiac și respirator. Reanimare în caz de stop cardiac și respirator Reanimare în absența respirației și a bătăilor inimii
Stopul cardiac apare atunci când mușchiul inimii încetează să funcționeze. Cel mai adesea, acest lucru duce la moartea unei persoane. Dar dacă lângă el ar fi cineva care ar putea efectua resuscitarea, poate că victima ar fi salvată. Asistența în caz de stop cardiac ar trebui să fie imediată, deoarece sunt câteva minute înainte ca creierul să înceteze să funcționeze din cauza încetării circulației sanguine, iar așa-numita moarte socială va avea loc. În acest caz, este încă posibilă restabilirea funcționării plămânilor și a inimii, dar cel mai probabil nici cei mai buni medici nu vor putea aduce victima înapoi la conștiență.
De ce poate apărea stop cardiac?
Primul ajutor va fi același, indiferent de motivele pentru care a apărut o astfel de condiție. Și totuși, ce trebuie să se întâmple pentru a opri activitatea eficientă a inimii? Toată lumea ar trebui să știe despre asta. Motivul principal este fibrilația ventriculară. Aceasta este o condiție în care există o contracție haotică a fibrelor musculare în pereții ventriculilor, ceea ce duce la întreruperi în alimentarea cu sânge a țesuturilor și organelor. Un alt motiv este asistolia ventriculară - în acest caz, activitatea electrică a miocardului se oprește complet.
Boala cardiacă ischemică, hipertrofia ventriculară stângă, hipertensiunea arterială, ateroscleroza sunt, de asemenea, factori de risc care pot contribui la încetarea activității eficiente a principalului organ uman. De asemenea, stopul cardiac poate apărea din cauza tahicardiei paroxistice ventriculare, când nu există puls pe vasele mari, sau din cauza disocierii electromecanice, când nu există o contracție corespunzătoare a ventriculilor în prezența activității electrice a inimii (adică nu există activitate mecanică). Există, de asemenea, o astfel de patologie precum sindromul Romano-Ward, care este asociată cu fibrilația ventriculară ereditară - poate fi și motivul pentru care apare stopul cardiac brusc.
În unele cazuri, primul ajutor este necesar și pentru acele persoane care nu au avut anterior probleme de sănătate.
Influența externă
Inima se poate opri din cauza:

Cum să determinați încetarea inimii
Când mușchiul inimii încetează să funcționeze, apar următoarele simptome:
- Pierderea conștienței - apare aproape imediat după stop cardiac, nu mai târziu de cinci secunde. Dacă o persoană nu răspunde la niciun stimul, atunci este inconștientă.
- Oprirea respirației - în acest caz, nu există mișcări ale pieptului.
- Nu există pulsație la locul arterei carotide - este palpabilă în zona glandei tiroide, la doi până la trei centimetri distanță de aceasta.
- Zgomotele inimii nu se aud.
- Pielea devine albăstruie sau palidă.
- Dilatarea pupilei - aceasta poate fi detectată prin ridicarea pleoapei superioare a victimei și iluminarea ochiului. Dacă pupila nu se strânge atunci când lumina este direcționată, atunci se poate bănui că a avut loc un stop cardiac brusc. Îngrijirea de urgență în acest caz poate salva viața unei persoane.
- Convulsii – pot apărea în momentul pierderii cunoştinţei.
Toate aceste simptome indică nevoia de resuscitare urgentă.
Nu poți amâna!
Dacă te afli lângă o persoană a cărei inimă s-a oprit, principalul lucru care ți se cere este să acționezi rapid. Mai sunt doar câteva minute pentru a salva victima. Dacă asistența cu stop cardiac este întârziată, atunci pacientul fie va muri, fie va rămâne incapacitat pentru viață. Sarcina ta principală este să restabiliți respirația și ritmul cardiac, precum și să porniți sistemul circulator, deoarece fără aceasta organele vitale (în special creierul) nu pot funcționa.
Îngrijirea de urgență pentru stop cardiac este necesară dacă persoana este inconștientă. Mai întâi, încetinește-l, încearcă să strigi cu voce tare. Dacă nu există nicio reacție, treceți la resuscitare. Acestea includ mai multe etape.
Primul ajutor pentru stop cardiac. Respiratie artificiala
Important! Nu uitați să sunați imediat o ambulanță. Acest lucru trebuie făcut înainte de începerea resuscitarii, pentru că atunci nu veți mai avea posibilitatea de a întrerupe. 
Pentru a deschide căile respiratorii, așezați victima cu spatele pe o suprafață dură. Tot ceea ce poate interfera cu respirația normală a unei persoane (alimente, proteze, orice corp străin) trebuie îndepărtat din gură. înclinați capul pacientului înapoi, astfel încât bărbia să fie în poziție verticală. În acest caz, maxilarul inferior trebuie împins înainte, astfel încât limba să nu cadă - în acest caz, aerul poate intra în stomac în loc de plămâni, iar apoi primul ajutor în caz de stop cardiac va fi ineficient.
După aceea, începeți direct să produceți respirația gură la gură. Ciupiți nasul persoanei, trageți aer în plămâni, înfășurați-vă buzele în jurul buzelor victimei și luați două expirații ascuțite. Rețineți că buzele pacientului trebuie să fie complet și foarte strâns înfășurate, altfel aerul expirat se poate pierde. Nu expirați prea adânc, altfel veți obosi repede. Dacă din anumite motive respirația artificială gură la gură nu este posibilă, utilizați metoda gură la nas. În acest caz, ar trebui să închideți gura victimei cu mâna și să suflați aer în nări.
Dacă asistența medicală în caz de stop cardiac sub formă de respirație artificială este corectă, atunci în timpul inhalării pieptul pacientului se va ridica, iar în momentul expirării va scădea. Dacă nu se observă astfel de mișcări, verificați căile respiratorii. 
Masaj inimii
Concomitent cu respirația artificială, trebuie efectuate și compresiile toracice (compresii toracice).
asupra manipulării fără celălalt nu va avea sens. Așadar, după ce ați inspirat două respirații în gura victimei, puneți mâna stângă pe partea inferioară a sternului în mijloc și plasați mâna dreaptă deasupra stângii în poziție cruciformă. În acest caz, brațele ar trebui să fie drepte, nu îndoite. Apoi, începeți să apăsați ritmic pe piept - acest lucru va implica comprimarea mușchiului inimii. Cincisprezece mișcări de apăsare trebuie făcute fără a scoate mâinile cu o viteză de o apăsare pe secundă. Cu manipulările corecte, pieptul ar trebui să scadă cu aproximativ cinci centimetri - în acest caz, putem spune că inima pompează sânge, adică din ventriculul stâng, sângele curge prin aortă către creier, iar din dreapta - către plămâni, unde este saturat cu oxigen. În acel moment, când presiunea asupra sternului încetează, inima se umple din nou cu sânge.
Dacă masajul se face unui copil preșcolar, atunci mișcările de apăsare pe zona pieptului trebuie făcute cu degetele mijlocii și arătător ale unei mâini, iar dacă un școlar - cu o palmă. Cu grijă deosebită, primul ajutor trebuie acordat în cazul stopului cardiac la vârstnici. Dacă apăsați puternic pe stern, poate apărea deteriorarea organelor interne sau fractura șoldului.

Continuarea resuscitarii
Repetă inhalările de aer și presiunea asupra pieptului ar trebui să fie până când victima are respirație și începe să se simtă pulsul. Dacă primul ajutor în caz de stop cardiac este acordat de două persoane simultan, atunci rolurile ar trebui distribuite astfel: o persoană ia o suflare de aer în gura sau nasul pacientului, după care a doua face cinci presiuni pe stern. Apoi acțiunile se repetă.
Dacă, datorită resuscitării, respirația este restabilită, dar pulsul încă nu este palpabil, ar trebui să continuați să masați inima, dar fără ventilație. Dacă apare un puls, dar persoana nu respiră, este necesar să opriți masajul și să continuați să faceți doar respirație artificială. În cazul în care victima a început să respire și a avut puls, resuscitarea trebuie oprită și starea pacientului trebuie monitorizată cu atenție până la sosirea medicului. Nu încercați niciodată să mutați o persoană care are simptome de stop cardiac. Acest lucru se poate face numai după restabilirea activității corpului și într-o mașină specială de resuscitare.
Eficacitatea resuscitarii
Pentru a evalua cât de corect a fost acordat primul ajutor medical la stopul cardiac, puteți face următoarele:

Când să opriți resuscitarea
Dacă, după o jumătate de oră de manipulare, funcția respiratorie și activitatea cardiacă a victimei nu s-au reluat, iar pupilele sunt încă dilatate și nu răspund la lumină, putem spune că primul ajutor pentru stop cardiac nu a dus la rezultate adecvate și persoana a suferit deja procese ireversibile în creierul uman. În acest caz, măsurile suplimentare de resuscitare sunt inutile. Dacă semnele de deces apar înainte de trecerea timpului de treizeci de minute, resuscitarea poate fi oprită mai devreme.
Consecințele stopului cardiac
Potrivit statisticilor, dintre toate persoanele care au încetat activitatea cardiacă, doar 30 la sută au supraviețuit. Și și mai puține victime au revenit la viața normală. Daune ireparabile sănătății au fost cauzate în principal din cauza faptului că primul ajutor medical nu a fost acordat la timp. În stopul cardiac, resuscitarea imediată este foarte importantă. Viața pacientului depinde de cât de repede au început să fie produse. Cu cât activitatea cardiacă este reluată mai târziu, cu atât este mai mare probabilitatea de complicații grave. Dacă oxigenul nu este furnizat organelor vitale pentru o lungă perioadă de timp, atunci apare ischemia sau înfometarea de oxigen. Ca urmare, rinichii, creierul, ficatul sunt afectați, ceea ce ulterior afectează negativ viața unei persoane. Dacă faci masaj pentru a comprima pieptul foarte puternic, poți rupe coastele pacientului sau să provoci pneumotorax.

In cele din urma
Știind cum se acordă primul ajutor în caz de stop cardiac, puteți salva viața unei persoane și o puteți menține sănătoasă. Nu fi indiferent! De acord, este atât de frumos să realizezi că, datorită ție, cineva va putea continua să trăiască și să se bucure de fiecare zi!
fb.ru
Indicatii
Resuscitarea trebuie începută imediat după descoperirea persoanei rănite, care se află în stare de deces clinic.
Moartea clinică este o perioadă de timp care durează de la stopul cardiac și respirație până la apariția unor tulburări ireversibile în organism. Principalele semne ale acestei afecțiuni includ absența pulsului, respirația și conștiința.
Trebuie recunoscut că nu toți oamenii fără educație medicală (și odată cu ea, de asemenea) pot determina rapid și corect prezența acestor semne. Acest lucru poate duce la o întârziere nejustificată a începerii resuscitării, ceea ce agravează foarte mult prognosticul. Prin urmare, recomandările actuale europene și americane pentru RCP iau în considerare doar absența conștiinței și a respirației.
Tehnici de resuscitare
Verificați următoarele înainte de a începe resuscitarea:
- Este mediul sigur pentru tine și victimă?
- Victima este conștientă sau inconștientă?
- Dacă vi se pare că pacientul este inconștient, atingeți-l și întrebați cu voce tare: „Ești bine?”
- Dacă victima nu a răspuns și există altcineva în afară de tine, unul dintre voi ar trebui să cheme o ambulanță, iar al doilea ar trebui să înceapă resuscitarea. Dacă sunteți singur și aveți un telefon mobil, sunați o ambulanță înainte de a începe resuscitarea.
Pentru a vă aminti ordinea și tehnica efectuării resuscitării cardiopulmonare, trebuie să învățați abrevierea „CAB”, în care:
1. Masaj cu inima închisă
Efectuarea VMS vă permite să asigurați alimentarea cu sânge a creierului și a inimii la un nivel minim - dar de importanță critică - care menține activitatea vitală a celulelor lor până când circulația spontană este restabilită. Cu compresiile, volumul toracelui se modifică, datorită căruia există un schimb minim de gaze în plămâni, chiar și în absența respirației artificiale.

Creierul este organul cel mai sensibil la scăderea aportului de sânge. Leziunile ireversibile ale țesuturilor se dezvoltă în 5 minute de la încetarea fluxului sanguin. Al doilea cel mai sensibil organ este miocardul. Prin urmare, reanimarea cu succes cu un prognostic neurologic bun și restabilirea circulației spontane depinde direct de calitatea VMS.
Victima cu stop cardiac trebuie așezată în decubit dorsal pe o suprafață dură, persoana care oferă asistență ar trebui să fie plasată pe o parte a ei.
Așezați palma mâinii dominante (în funcție de faptul că sunteți dreptaci sau stângaci) în centrul pieptului, între sfarcurile. Baza palmei trebuie plasată exact pe stern, poziția sa trebuie să corespundă axei longitudinale a corpului. Acest lucru concentrează forța de compresie asupra sternului și reduce riscul de fracturi ale coastelor.
Așezați a doua palmă peste prima și împletește-le degetele. Asigurați-vă că nicio parte a palmelor nu atinge coastele pentru a minimiza presiunea asupra acestora.
Pentru cel mai eficient transfer al forței mecanice, ține-ți brațele drepte la coate. Poziția corpului trebuie să fie astfel încât umerii să fie vertical deasupra pieptului victimei.
Fluxul sanguin creat de un masaj cu inima închisă depinde de frecvența compresiilor și de eficacitatea fiecăreia dintre ele. Dovezile științifice au demonstrat existența unei relații între frecvența compresiilor, durata pauzelor în efectuarea VMS și restabilirea circulației spontane. Prin urmare, orice întrerupere a compresiilor trebuie redusă la minimum. Este posibilă oprirea VMS numai în momentul respirației artificiale (dacă este efectuată), evaluării recuperării activității cardiace și pentru defibrilare. Frecvența necesară a compresiilor este de 100-120 de ori pe minut. Pentru a vă face o idee aproximativă despre ritmul în care se desfășoară VMS-ul, puteți asculta ritmul din piesa „Stayin’ Alive” a grupului pop britanic BeeGees. Este de remarcat faptul că chiar numele cântecului corespunde scopului resuscitarii de urgență - „Staying alive”.
Adâncimea deflexiunii toracice în timpul VMS ar trebui să fie de 5-6 cm la adulți. După fiecare apăsare, pieptul trebuie lăsat să se îndrepte complet, deoarece restabilirea incompletă a formei sale agravează fluxul sanguin. Cu toate acestea, nu trebuie să vă îndepărtați mâinile de pe stern, deoarece acest lucru poate duce la o scădere a frecvenței și adâncimii compresiilor.
Calitatea VMS efectuată scade brusc în timp, ceea ce este asociat cu oboseala persoanei care acordă asistență. Dacă resuscitarea este efectuată de două persoane, acestea ar trebui să se schimbe la fiecare 2 minute. Schimburile mai frecvente pot duce la pauze inutile în HMS.
2. Deschiderea căilor respiratorii
Într-o stare de moarte clinică, toți mușchii unei persoane sunt într-o stare relaxată, din cauza căreia, în decubit dorsal, căile respiratorii ale victimei pot fi blocate de o limbă care s-a mutat în laringe.

Pentru a deschide căile respiratorii:
3. RCP
Orientările actuale pentru RCP permit persoanelor care nu au primit o pregătire specială să nu efectueze ID-ul, deoarece nu știu cum să o facă și doar pierd timp prețios, ceea ce este mai bine să-l dedice în întregime compresiunilor toracice.
Persoanelor care au urmat o pregătire specială și au încredere în capacitatea lor de a efectua ID cu înaltă calitate, li se recomandă să efectueze măsuri de resuscitare în raport de „30 de compresii - 2 respirații”.
Reguli de identitate:
- Deschideți căile respiratorii ale victimei.
- Ciupiți nările pacientului cu degetele mâinii pe frunte.
- Apăsați-vă ferm gura pe gura victimei și expirați normal. Faceți 2 astfel de respirații artificiale, în urma ridicării pieptului.
- După 2 respirații, începeți imediat VMS.
- Repetați ciclurile de „30 de compresii - 2 respirații” până la sfârșitul resuscitarii.

Algoritm pentru resuscitarea de bază la adulți
Resuscitarea de bază (BRM) este un set de acțiuni pe care o persoană care oferă asistență le poate efectua fără utilizarea medicamentelor și a echipamentelor medicale speciale.
Algoritmul de resuscitare cardiopulmonară depinde de abilitățile și cunoștințele persoanei care acordă asistență. Constă din următoarea secvență de acțiuni:

Caracteristicile resuscitarii la copii
Secvența acestei resuscitari la copii are ușoare diferențe, care se explică prin particularitățile cauzelor stopului cardiac la această grupă de vârstă.
Spre deosebire de adulți, la care stopul cardiac brusc este cel mai adesea asociat cu patologia cardiacă, la copii, problemele respiratorii sunt cele mai frecvente cauze de deces clinic.
Principalele diferențe dintre resuscitarea pediatrică și adulți:

Utilizarea unui defibrilator extern automat
Un defibrilator extern automat (AED) este un dispozitiv mic, portabil, care poate furniza un șoc electric (defibrilație) inimii prin piept.
 Defibrilator extern automat
Defibrilator extern automat Acest șoc are potențialul de a restabili activitatea cardiacă normală și de a relua circulația spontană. Deoarece nu toate stopurile cardiace necesită defibrilare, AED are capacitatea de a evalua ritmul cardiac al victimei și de a determina dacă este necesar un șoc.
Cele mai multe dispozitive moderne sunt capabile să reproducă comenzi vocale care oferă instrucțiuni persoanelor care oferă asistență.
AED-urile sunt foarte ușor de utilizat și au fost concepute special pentru a fi utilizate de persoane care nu sunt medicale. În multe țări, DEA-urile sunt amplasate în zone cu trafic intens, cum ar fi stadioane, gări, aeroporturi, universități și școli.
Secvența de acțiuni pentru utilizarea DEA:
- Porniți alimentarea dispozitivului, care apoi începe să dea instrucțiuni vocale.
- Expune-ți pieptul. Dacă pielea de pe ea este umedă, uscați pielea. AED are electrozi lipici care trebuie atașați la piept așa cum se arată pe dispozitiv. Atașați un electrod deasupra mamelonului, la dreapta sternului, al doilea - dedesubt și la stânga celui de-al doilea mamelon.
- Asigurați-vă că electrozii sunt bine atașați de piele. Conectați firele de la ele la dispozitiv.
- Asigurați-vă că nimeni nu atinge victima și faceți clic pe butonul „Analizați”.
- După ce DEA analizează ritmul cardiac, acesta vă va oferi instrucțiuni despre cum să procedați. Dacă aparatul decide că este necesară defibrilarea, vă va avertiza cu privire la aceasta. În momentul aplicării descărcării, nimeni nu trebuie să atingă victima. Unele dispozitive efectuează defibrilarea pe cont propriu, unele necesită apăsarea butonului de șoc.
- Reluați RCP imediat după aplicarea șocului.
Încetarea resuscitarii
RCP trebuie oprită în următoarele situații:
okardio.com
Masaj cardiac indirect.
Ca parte a Primului Ajutor, se folosește doar masajul cardiac indirect (extern), care constă în presiune ritmică pe peretele frontal al pieptului. Ca urmare, inima se contractă între stern și coloana vertebrală și împinge sângele din cavitățile sale; în intervalele dintre presiuni, inima se îndreaptă pasiv și se umple cu sânge. Acest lucru este suficient pentru a furniza sânge la toate organele și țesuturile corpului și pentru a menține viața victimei. Masajul cardiac trebuie efectuat în combinație cu respirația artificială.
Tehnica masajului cardiac.
De îndată ce este depistat stopul cardiac, victima este așezată pe o suprafață dură plană pe spate, de preferință (dar nu neapărat) cu o înclinare spre cap. Dacă este posibil, picioarele victimei ar trebui să fie ridicate cu aproximativ 0,5 m, ceea ce contribuie la o mai bună circulație a sângelui către inimă din partea inferioară a corpului. Este necesar să desfaceți rapid îmbrăcămintea care constrânge corpul, să expuneți semnul din piept. Nu ar trebui să vă dați jos hainele: aceasta este o pierdere de timp nejustificată.
Persoana care asistă ia o poziție confortabilă la dreapta sau la stânga victimei, pune palma unei mâini pe partea inferioară a sternului, iar cealaltă mână pe spatele primei. Apăsarea trebuie făcută cu împingeri viguroase ale brațelor îndreptate la coate, folosind greutatea corpului. (strângerea sternului cu forța mâinilor este ineficientă, deoarece duce rapid la oboseala salvatorului).
Partea inferioară a sternului victimei ar trebui să se îndoaie cu 3-4 cm, iar la persoanele obeze - cu 5-6 cm. Nu apăsați pe capetele coastelor inferioare, deoarece acest lucru poate duce la fractura acestora. (Fig. 2) După fiecare împingere, este necesar să țineți mâinile în poziția atinsă timp de aproximativ o treime de secundă și apoi lăsați pieptul să se îndrepte fără a lua mâinile de pe el. Presiunea este produsă aproximativ o dată pe secundă sau mai des. Într-un ritm mai lent, nu se creează un flux sanguin suficient.
La fiecare 5-6 șocuri se face o pauză de 2-3 s. Dacă două persoane oferă asistență, al doilea în acest moment produce o respirație artificială. Dacă asistența este asigurată de o singură persoană, se recomandă alternarea operațiilor astfel: după două lovituri rapide de aer în plămâni, urmează 10 compresii toracice la un interval de 1 secundă. Masajul cardiac extern trebuie efectuat până când victima are propriul puls regulat, nesusținut de masaj. Pulsul este verificat în timpul unei pauze de masaj de 2-3 secunde când aerul este suflat în plămâni. Cel mai convenabil este să determinați pulsul pe artera carotidă. Pentru a face acest lucru, degetele sunt plasate pe mărul lui Adam al victimei și, mișcând mâna în lateral, bâjbâie cu atenție artera carotidă.
Atunci când se efectuează un masaj cardiac, trebuie amintit că într-o stare de moarte clinică, din cauza unei scăderi accentuate a tonusului muscular, pieptul capătă o mobilitate crescută. Prin urmare, persoana care acordă asistență trebuie să acționeze cu atenție, în niciun caz nu cedează în panică. Cu un masaj profund, sunt probabile fracturi ale coastelor și sternului. Dacă două persoane oferă asistență, cel mai experimentat efectuează un masaj cardiac, iar al doilea efectuează respirație artificială.
Respiratie artificiala.
Dintre toate metodele cunoscute de respirație artificială care nu necesită dispozitive speciale, cea mai eficientă și mai accesibilă metodă este în prezent recunoscută drept „gura la gură” (sau „gura la nas”).
Pregătirea pentru respirație artificială.
Constă în executarea rapidă a următoarelor operații:
- așezați victima pe spate pe o suprafață orizontală, desfaceți hainele care împiedică respirația și circulația sângelui;
- stați în dreapta victimei, aduceți mâna dreaptă sub gâtul acestuia, puneți mâna stângă pe frunte și înclinați capul pe cât posibil înapoi, astfel încât bărbia să fie în linie cu gâtul; de obicei, când capul este înclinat înapoi, gura se deschide spontan.
- dacă fălcile victimei sunt strâns comprimate - împingeți maxilarul inferior cu degetele mari ale ambelor mâini, astfel încât incisivii inferiori să fie în fața celor superiori sau deschideți fălcile cu un obiect plat (mâner de linguriță etc.);
- cu degetul învelit într-o batistă, tifon sau pânză subțire, eliberați gura victimei de mucus, vărsături, proteze dentare.
Adesea, operațiile pregătitoare sunt suficiente pentru a restabili respirația spontană.
Efectuați respirație artificială.
Pentru a efectua respirația artificială, persoana care asistă respiră adânc, acoperă gura întredeschisă a victimei cu buzele și, strângând nasul cu degetele, expiră viguros. Gura sau nasul victimei pot fi acoperite cu o batistă curată sau cu tifon. Expirația are loc pasiv datorită elasticității toracelui.trebuie luate 12-15 respirații pe minut; volumul de aer suflat la un moment dat este de 1 - 1,5 litri. Depășirea volumului recomandat de aer suflat la un moment dat poate provoca barotraumă pulmonară. Eficacitatea respirației artificiale este evaluată prin amplitudinea mișcărilor toracice. Dacă aerul nu pătrunde în plămâni, ci în stomac, care este detectat prin absența expansiunii toracelui și a balonării, este necesar să se elimine aerul din acesta apăsând rapid pe zona dintre stern și buric. În acest caz, vărsăturile pot începe, astfel încât capul victimei este mai întâi întors în lateral. După apariția mișcărilor respiratorii independente, respirația artificială trebuie continuată o perioadă de timp, cronometrand suflarea până la începutul inhalării proprii a victimei. Ventilația artificială a plămânilor se realizează până când apare o respirație ritmică și suficient de profundă sau până la sosirea lucrătorilor medicali care transferă victima la respirație hardware-manuală sau hardware-automatică.
reveniți la începutul secțiunii „Tehnologie
siguranța în laboratorul chimic"
www.fptl.ru
3.1. Conceptul de resuscitare și conținutul general al resuscitarii
Sarcinile principale de resuscitare a unui pacient în stare de moarte clinică sunt lupta împotriva hipoxiei și stimularea funcțiilor corpului care se estompează.
Resuscitarea („întoarcerea vieții”, „învierea”) este un set de măsuri medicale care vizează restabilirea funcțiilor vitale pierdute sau estompate (în primul rând respirația și activitatea cardiacă) în condiții terminale (limita dintre viață și moarte).
Conținutul principal al resuscitarii:
- Resuscitare cardiopulmonară (un eveniment de urgență, a cărui nevoie apare atunci când se dezvoltă un stop cardiac sau respirator brusc).
- Terapie intensivă. (Când circulația sângelui și respirația sunt restabilite, pacientului i se aplică un complex de măsuri de terapie intensivă care vizează eliminarea consecințelor negative ale opririi respirației și/sau palpitațiilor și eliminarea sau atenuarea stării patologice care a dus la dezvoltarea unor astfel de tulburări care pun viața în pericol.)
- Un set de măsuri care vizează menținerea activității vitale a organismului. Cu incapacitatea continuă de a menține pe deplin homeostazia (autoreglarea corpului), pe lângă terapia intensivă, pacientului i se aplică și măsuri de susținere a vieții, în cele mai multe cazuri, aceasta este ventilația mecanică (ventilația artificială a plămânilor), dar este, de asemenea, posibilă instalarea unui stimulator cardiac (stimulator cardiac) și o serie de alte măsuri.
Importanța fundamentală a celor mai importante trei tehnici de resuscitare cardiopulmonară în succesiunea lor logică este formulată ca „Reguli ABC”:
- A(Cea de aer deschisă) - restabiliți permeabilitatea respirator moduri.
- ÎN(Respiră pentru victimă) - începe artificial ventilare plămânii.
- CU(Ii circula sangele) - incepeti masajul inimile.
3.2. Tehnica de resuscitare cardiopulmonară
3.2.1. Efectuarea ventilației pulmonare artificiale
Tehnica de efectuare a IVL prin această metodă se bazează pe următoarele prevederi de bază:
- În aerul expirat al „donatorului”, conținutul de oxigen ajunge la 17%, ceea ce este suficient pentru absorbția de către plămânii victimei.
- Aerul expirat conține până la 4% dioxid de carbon. Gazul specificat, care intră în plămânii victimei, îi excită centrul respirator în sistemul nervos central și stimulează restabilirea respirației spontane (independente).
- Un volum mare de aer de intrare este furnizat plămânilor victimei.
Singurul dezavantaj al metodei de ventilație pulmonară artificială folosind metoda „donatorului” este prezența unei bariere psihologice: este dificil să te forțezi să respiri în gura sau nasul altuia, uneori a unui străin și străin, mai ales dacă acesta a vărsat anterior. Această barieră trebuie depășită în numele salvării vieții unui muribund.
Procedura de efectuare a IVL
1. Verificați absența fracturilor coloanei vertebrale la victimă, inclusiv în regiunea cervicală. Dacă există o fractură a coloanei vertebrale, măsurile suplimentare de ventilație mecanică vor duce la moartea sau invaliditatea victimei.
2. Oferiți victimei o poziție adecvată: întindeți-vă pe o suprafață tare, pe spate, așezând o rolă de îmbrăcăminte sub omoplați. Aruncă-ți capul pe spate cât mai mult posibil (Fig. 3.1.).
3. Deschideți gura și examinați cavitatea bucală. În caz de compresie convulsivă a mușchilor masticatori, folosiți un cuțit, șurubelniță, lingură etc. pentru a o deschide. dacă este necesar, întorcând capul victimei în lateral, curățați cavitatea bucală de mucus și vomita cu o batistă înfășurată în jurul degetului arătător. Dacă limba este scufundată, scoateți-o cu același deget (Fig. 3.2).
4. Stați pe partea dreaptă. Cu mâna stângă, ținând capul victimei în poziție înclinată, acoperiți în același timp căile nazale cu degetele. Împingeți maxilarul inferior înainte și în sus cu mâna dreaptă. În acest caz, următoarea manipulare este foarte importantă:
- a) ține maxilarul de arcadele zigomatice cu degetul mare și mijlociu;
- b) deschide gura cu degetul arătător;
- c) cu vârfurile degetului inelar și al degetului mic (degetele 4 și 5) controlează bătăile pulsului pe artera carotidă.
5. Acoperiți gura victimei cu orice cârpă curată. Respirați adânc, puneți-vă buzele în jurul gurii victimei și expirați adânc, suflând aer în plămânii victimei și umflați-i. În momentul inhalării, controlați ridicarea pieptului cu ochii. După expirare, aplecă-te pe spate și inspiră adânc din nou. În acest timp, pieptul pacientului se prăbușește - există o expirație pasivă. Apoi, îngrijitorul sufla din nou aer în gura pacientului. Frecvența ciclurilor respiratorii este de 12-15 pe 1 minut, adică. o respirație în 5 secunde (Fig. 3.3).
În cazul leziunilor maxilarului inferior, respirația artificială se face prin suflarea de aer prin nasul victimei. În același timp, gura lui ar trebui să fie închisă (Fig. 3.4).
6. Când la victimă apar semne de respirație spontană, ventilatorul nu este oprit imediat, continuând până când numărul de respirații spontane corespunde la 12-15 într-un minut. În același timp, dacă este posibil, ritmul respirațiilor este sincronizat cu respirația recuperatoare a victimei.
3.2.2. Efectuarea compresiilor toracice
Masajul cardiac este un efect mecanic asupra inimii după ce aceasta s-a oprit pentru a-și restabili activitatea, precum și pentru a menține fluxul sanguin continuu până când inima își reia activitatea.
Indicațiile pentru masaj cardiac sunt toate cazurile de stop cardiac. Inima poate înceta să bată din diverse motive: spasm al vaselor coronare, insuficiență cardiacă acută, infarct miocardic, traumatism sever, fulger sau șoc electric etc.
Semne de stop cardiac:
- Fără puls în arterele carotide.
- Pupilele sunt dilatate și nu reacţionează la lumină.
- Respirația este absentă sau apariția unor respirații rare, convulsive.
- Nu există conștiință.
- Pielea este palidă.
- Presiunea arterială nu este determinată.
- Zgomotele inimii nu se aud.
Dacă aceste semne sunt prezente, resuscitarea trebuie începută imediat.
Există două tipuri principale de masaj cardiac: indirect sau extern (închis) și direct sau intern (deschis).
Un masaj indirect al inimii se bazează pe faptul că atunci când apăsați pieptul din față în spate, inima, situată între stern și coloană vertebrală, este comprimată atât de mult încât sângele din cavitățile sale pătrunde în vase. După încetarea presiunii, inima se extinde și sângele venos intră în cavitatea sa.
În stop cardiac, compresiile toracice trebuie începute cât mai curând posibil. Cel mai eficient masaj al inimii a început imediat (nu mai mult de 1 minut) după stopul cardiac.
În primul rând, victima primește o lovitură scurtă cu marginea palmei (strânsă într-un pumn) de la o distanță de 20-30 cm de-a lungul sternului (un os situat în mijlocul pieptului în față). Dacă după 5 secunde pulsul nu își revine, ar trebui să începeți un masaj indirect al inimii.
Eficacitatea masajului cardiac indirect este asigurată de alegerea corectă a locului de aplicare a forței pe pieptul victimei (jumătatea inferioară a sternului imediat deasupra procesului xifoid, Fig. 3.5).
 |
| Orez. 3.5. Locul de contact al brațului și sternului în timpul compresiunilor toracice |
Mâinile de masaj trebuie poziționate corect (Fig. 3.6): partea proximală a palmei unei mâini este plasată pe jumătatea inferioară a sternului, strict pe linia mediană a acestuia și cu 2 degete deasupra procesului xifoid, iar palma celeilalte este plasată pe spatele primei, perpendicular pe axa acestuia; degetele primei mâini trebuie să fie ușor ridicate și să nu exercite presiune asupra pieptului victimei. Brațele ar trebui să fie îndreptate la articulațiile cotului.
Persoana care efectuează masajul trebuie să stea suficient de sus (uneori pe un scaun, scaun, suport, dacă pacientul stă întins pe un pat înalt sau pe masa de operație), ca și cum ar fi atârnat cu corpul peste victimă și ar pune presiune pe stern nu numai cu forța mâinilor, ci și cu greutatea corpului (Fig. 3.7).
Forța de apăsare trebuie să fie suficientă pentru a deplasa sternul spre coloană cu 4-6 cm (Fig. 3.8).
Ritmul masajului trebuie să fie astfel încât să asigure cel puțin 60 de compresii ale inimii într-un minut (se recomandă 80 de compresii într-un minut).
3.2.3. Efectuarea resuscitarii cardiopulmonare
La conducere resuscitare a două persoane aparatul de masaj strânge pieptul de 5 ori cu o frecvență de aproximativ 1 dată pe 1 secundă, după care al doilea asistent face o expirație viguroasă și rapidă dinspre gura sau nasul victimei. În 1 minut, se efectuează 12 astfel de cicluri.
Dacă resuscitarea este efectuată de o persoană, atunci este forțat să efectueze un masaj cardiac indirect într-un ritm mai frecvent - aproximativ 15 compresii ale inimii în 12 secunde, apoi se efectuează 2 lovituri viguroase de aer în plămâni în 3 secunde. În 1 minut se efectuează 4 astfel de cicluri și, ca urmare, 60 de contracții cardiace și 8 respirații (Fig. 3.9).
Dacă o cantitate mare de aer intră nu în plămâni, ci în stomac, umflarea acestuia din urmă va face dificilă salvarea pacientului. Prin urmare, este indicat să-și elibereze periodic stomacul din aer, apăsând pe regiunea epigastrică (hipofizară) (Fig. 3.10).
Trebuie amintit că un masaj extern dur al inimii poate duce la complicații grave - fracturi ale coastelor cu afectarea plămânilor și a inimii. Cu o presiune puternică asupra procesului xifoid al sternului, poate apărea o ruptură a stomacului și a ficatului. O atenție deosebită trebuie acordată la masajul copiilor și vârstnicilor.
Eficacitatea măsurilor de resuscitare este determinată de cinci criterii:
- Apariția pulsațiilor pe arterele carotide, femurale și radiale în timp cu masajul.
- Creșterea tensiunii arteriale până la 60-80 mm Hg. Artă.
- Constricția pupilelor și apariția reacției lor la lumină.
- Dispariția colorației albăstrui și paloare „moartă”.
- Apariția respirațiilor spontane.
Dacă după 30-40 de minute de la începerea masajului cardiac, a respirației artificiale și a terapiei medicamentoase, activitatea cardiacă nu este restabilită, pupilele rămân largi, nu există nicio reacție la lumină, putem presupune că în organism au avut loc modificări ireversibile și moartea cerebrală și este recomandabil să opriți resuscitarea. Dacă există semne clare de deces, resuscitarea poate fi oprită mai devreme.
În unele boli grave și leziuni traumatice (tumori maligne cu metastaze, traumatisme severe ale craniului cu zdrobire a creierului), resuscitarea nu va avea sens și nu ar trebui începută. În alte cazuri de moarte subită, există întotdeauna speranță pentru renașterea pacientului și pentru aceasta trebuie luate toate măsurile posibile.
Transportul unui pacient cu stop respirator și cardiac poate fi efectuat numai după restabilirea activității cardiace și a respirației sau într-o ambulanță specializată în care resuscitarea poate fi continuată.
Trebuie amintit că revigorarea trebuie efectuată imediat după încetarea respirației și a activității cardiace. Resuscitarea la o dată ulterioară (mai târziu de 5 minute) poate restabili respirația și activitatea cardiacă, dar activitatea normală a creierului nu se va relua.
Concluzii de la a treia întrebare de studiu
1. Când o persoană intră într-o stare de moarte clinică, pentru a o resuscita, se realizează un complex de măsuri medicale care vizează refacerea funcțiilor vitale pierdute sau estompate ale organismului, numit resuscitare. Ca parte a PHC, se efectuează resuscitarea cardiopulmonară - restabilirea respirației și a activității cardiace. Secvența de resuscitare cardiopulmonară este supusă „regula ABC”: A - restabilirea permeabilității căilor respiratorii; B - începe ventilația plămânilor; C - începe un masaj cardiac.
2. Pentru a asigura eficacitatea resuscitarii cardiopulmonare, activitățile acesteia trebuie desfășurate pe baza implementării anumitor reguli.
Când resuscitarea este efectuată de două persoane, o persoană strânge pieptul de 5 ori cu o frecvență de aproximativ 1 dată pe 1 secundă, după care a doua persoană care asistă face o suflare de aer în plămânii victimei. În 1 minut, se efectuează 12 astfel de cicluri.
Dacă resuscitarea este efectuată de o persoană, atunci mai întâi efectuează aproximativ 15 compresii cardiace în 12 secunde, apoi în 3 secunde efectuează 2 lovituri de aer în plămânii victimei. În 1 minut se efectuează 4 astfel de cicluri.
3. Este necesar să se monitorizeze constant eficacitatea măsurilor de resuscitare. Resuscitarea este eficientă dacă pielea și mucoasele pacientului devin roz, pupilele s-au îngustat și a apărut o reacție la lumină, respirația spontană a reluat sau s-a îmbunătățit și a apărut un puls pe artera carotidă.
Inima oprităDacă ai de gând să faci drumeții, pescuit sau doar să faci o plimbare în locuri îndepărtate de civilizație, ar trebui să fii pregătit pentru tot felul de pericole. Și dacă în oraș puteți spera la o sosire rapidă a unei ambulanțe, atunci în sălbăticie, în primul rând, propriile cunoștințe vă vor ajuta. Primul ajutor pentru stop cardiac este o informație importantă pe care chiar și adolescenții ar trebui să o cunoască, deoarece poate ajuta la salvarea vieții unei persoane.
Stopul cardiac este una dintre cele mai frecvente cauze de deces la persoanele cu vârsta peste 45-50 de ani. Mai mult, nu este întotdeauna precedată de simptome evidente de deteriorare a sănătății.
Cauzele acestui fenomen pot fi:
- Încălcarea circulației coronariene. Poate fi cauzată atât de șoc emoțional, cât și de efort fizic puternic;
- Probleme respiratorii grave;
- Otrăvire;
- reacție alergică severă, cum ar fi șoc anafilactic;
- Accident vascular cerebral;
- Tromboză;
- Atac de cord.
De asemenea, inima se poate opri atunci când este expusă la factori externi ai corpului uman. Exemplele ar putea fi:
- Leziuni mecanice, de exemplu, o lovitură în piept;
- Soc electric;
- Căldură sau insolație;
- Înec;
- sufocare;
- Hemoragie în volume mari.
Stopul cardiac provoacă oprirea circulației sângelui în părți ale creierului, astfel încât victima își pierde imediat cunoștința și respirația i se oprește.
Primul ajutor pentru stop cardiac ar trebui început deja în acest moment, deoarece posibila perioadă de recuperare pentru funcționarea corpului, de regulă, durează 5 minute.
După acest timp, este posibilă reanimarea activității majorității organelor și sistemelor, dar cel mai probabil creierul nu poate fi salvat.
Simptome
Faptul că victima a avut un stop cardiac va fi determinat de 5 simptome principale. Ei includ:
- Pierderea conștienței. Victima nu mai răspunde la sunete și stimuli;
- Fara puls. Verificați-o pe artera carotidă. Pentru a face acest lucru, degetele arătător și mijlociu sunt aplicate pe gât la o distanță de 2,5-3 cm de cartilajul tiroidian. Acesta este un semn foarte grav;
- Oprirea respirației. Este determinată de absența mișcărilor caracteristice ale pieptului;
- Pupile dilatate. Este necesar să ridicați pleoapa superioară și să străluciți o lanternă în ochi. Daca pupilele sunt foarte dilatate si nu reactioneaza in niciun fel la lumina, acesta este un semn alarmant;
- Dobândirea pielii de o nuanță albăstruie sau gri pal. În primul rând, acest lucru este tipic pentru zona feței.
În unele cazuri, un alt semn poate fi apariția crampelor corporale. Toate aceste simptome sunt foarte importante, iar dacă sunt prezente, este necesar să începeți acordarea primului ajutor.
Reguli de prim ajutor în caz de stop cardiac
Acordarea primului ajutor în caz de stop cardiac trebuie să înceapă cu îndepărtarea unei echipe de ambulanță. Între timp, ea este pe drum, poți încerca să resuscitezi victima cu respirație artificială și compresii toracice. Dar aceste măsuri sunt inacceptabile dacă:
- În ciuda stării inconștiente a unei persoane, pulsul său este clar simțit și se observă respirația;
- Victima are o fractură a toracelui sau este suspectată de aceasta;
- Stopul cardiac a avut loc pe fundalul unui craniu fracturat și creier zdrobit;
- Pacientul are metastaze oncologice în organism.
Dacă semnele de mai sus nu sunt observate, puteți începe să acordați victimei primul ajutor pentru a restabili activitatea cardiacă. Algoritmul acțiunilor ar trebui să arate astfel:
- Așezați pacientul pe o suprafață plană. Sub gât, puteți pune o rolă improvizată;
- Înclinați-vă capul în sus cu 45 de grade și împingeți puțin maxilarul inferior;
- Dacă este necesar, curățați tractul respirator cu degetul arătător de spumă, vărsături, mucus;
- Alternează respirația artificială și compresiile toracice. Raportul de tehnici recomandat: 1/5 - dacă resuscitarea este efectuată de o persoană, 1/10 sau 1/15 - dacă participă două persoane.
Dacă asistența este oferită de două persoane simultan, atunci unul dintre ei ar trebui să se concentreze pe procesul de respirație artificială, iar al doilea - pe punerea în aplicare a unui masaj cardiac indirect.
Eficacitatea acțiunilor efectuate poate fi apreciată după următoarele semne:
- Pulsul începe să se simtă;
- Nivelul tensiunii arteriale crește;
- Elevile se strâng și încep să reacționeze la lumina puternică;
- Se observă respirația spontană a pacientului;
- Pielea capătă un ton sănătos.
Dacă după o jumătate de oră de acțiune activă nu există o dinamică pozitivă, există o probabilitate mare ca creierul pacientului să fie mort.
Cum se face respirația artificială

Pentru a aplica tehnica respirației artificiale, trebuie efectuate următorii pași:
- Ciupiți nasul victimei. Prinde-i bărbia cu cealaltă mână;
- Respirați foarte adânc prin gură;
- Plaseaza-ti buzele in jurul gurii pacientului pentru a nu pierde aerul in exces;
- Ia o respirație energică.
Tehnica poate fi realizată în două moduri: gură la gură și gură la nas. Dacă se dorește, gura sau nasul pot fi acoperite cu o batistă curată sau o bucată de tifon.
Tehnica de efectuare a compresiilor toracice
Regulile pentru primul ajutor sub forma unui masaj indirect al inimii sunt următoarele:
- Luați o poziție confortabilă lângă victimă, la dreapta sau la stânga acesteia;
- Așezați o palmă pe partea inferioară a pieptului, astfel încât să fie situată strict în mijloc;
- Pune mâna a doua peste prima într-o poziție perpendiculară. În acest caz, brațele ar trebui să fie drepte;
- Începeți să faceți o presiune puternică cu mâinile. În acest caz, este necesar să se aplice greutatea întregului corp. Sternul trebuie să se îndoaie cu aproximativ 3 cm, iar cu o greutate corporală crescută a pacientului - cu 5 cm;
- După fiecare apăsare, mâinile sunt ținute în poziția finală timp de 1/3 secundă. Rata totală de șocuri trebuie să fie de cel puțin 1 pe secundă.
Procedura se efectuează până la apariția unei dinamici pozitive la victimă. Dacă nu este observată, atunci este necesar să se efectueze resuscitarea înainte de sosirea echipei de ambulanță.

Este foarte important să preveniți o fractură a coastelor sau a pieptului, deoarece în această afecțiune tonusul muscular al pacientului este redus semnificativ, iar riscul de deteriorare a osului crește.
Masaj cardiac direct
Această metodă este efectuată exclusiv de către chirurg, deoarece necesită condiții de sterilitate completă. Medicul are un efect direct asupra inimii, strângând-o literalmente. Pentru aceasta, pacientul este conectat la un ventilator și i se face o incizie.
O persoană nepregătită nu va putea efectua această tehnică.
Consecințele stopului cardiac
Stopul cardiac este un eveniment foarte grav, în urma căruia aproximativ 30% dintre oameni supraviețuiesc și doar 3-4% dintre oameni se recuperează complet fără a afecta grav sănătatea. Rezultatul final depinde nu numai de modul în care a fost acordat primul ajutor, ci și de cât de repede a fost luat.
Adesea, pe fondul stopului cardiac apar următoarele complicații:
- Leziuni cerebrale ischemice;
- Tulburări hepatice;
- Boli de rinichi.
În plus, în timpul resuscitării, pieptul poate fi rănit.
Tulburările respiratorii și circulatorii acute reprezintă principala cauză de deces în accidente, infarct miocardic sau leziuni grave.
Primul ajutor pentru stop respirator
Marele medic al Greciei antice, Hipocrate, a numit aerul pășunea vieții. Fără aer, o persoană moare în câteva minute, doar unii își pot ține respirația până la 6 minute. Înfometarea mai lungă de oxigen duce rapid la moarte.
Cauzele comune ale stopului respirator includ:
- încălcarea procesului respirator din cauza oricărei boli (accident vascular cerebral, astm bronșic, pneumonie, însoțită de edem pulmonar) sau leziune
- blocarea căilor respiratorii cu limba care se scufundă în caz de pierdere a conștienței, cu spasme laringelui, umflarea laringelui, pătrunderea apei sau a corpurilor străine în trahee
- o modificare a compoziției aerului pe care îl respirați, de exemplu, aerul conține vapori otrăvitori sau o schimbare bruscă a presiunii aerului
- suprimarea activității centrului respirator al creierului (cu un accident vascular cerebral, răni la cap, șoc electric, supradozaj cu anumite substanțe, inclusiv narcotice)
Când inima încetează să bată, creierul și alte organe își pierd aportul de sânge și încetează să mai funcționeze. În același timp, centrul respirator al creierului nu trimite semnale sistemului respirator care să facă necesară menținerea respirației. La aproximativ un minut după ce inima se oprește, respirația se oprește.
Dacă persoana își pierde cunoștința, verificați dacă respiră. Dacă victima a încetat să mai respire, pentru a salva viața unei persoane, este necesar să se înceapă ventilația artificială a plămânilor cât mai curând posibil. Esența ventilației artificiale a plămânilor este de a simula inhalarea și expirația, adică în introducerea ritmică a aerului în plămânii pacientului și îndepărtarea lui spontană. Aerul expirat de o persoană este destul de potrivit pentru revitalizare, deoarece conține aproximativ 17-18% oxigen, iar o persoană folosește doar 5% din oxigenul inhalat în procesul de respirație. Dintre toate metodele cunoscute de respirație artificială care nu necesită dispozitive speciale, cea mai eficientă și mai accesibilă metodă este în prezent recunoscută drept metoda „gură la gură”, în care persoana care asistă sufla aer în gura victimei, adică direct în tractul respirator.
Inainte de a incepe respiratia artificiala, victima trebuie sa desfaca gulerul, sa scoata centura care restrictioneaza imbracamintea si sa o aseze pe o suprafata tare pe spate, asezand o perna sau haine pliate sub omoplati astfel incat pieptul sa fie ridicat si capul sa fie aruncat pe spate.
Pentru a efectua respirația artificială, este necesar să eliberați cavitatea bucală de proteze dentare amovibile, mucus, salivă și impurități cu un deget învelit într-o batistă. Dacă este necesar, fălcile victimei pot fi îndepărtate cu ajutorul mijloacelor improvizate - linguri, bețe, mânere de cuțit învelite într-o eșarfă. Adesea, acțiunile pregătitoare sunt suficiente pentru a restabili respirația spontană.
Pentru a asigura igiena, gura victimei trebuie acoperită cu tifon sau o batistă subțire. Apoi stați pe partea victimei, inspirați profund și expirați în gura pacientului, în timp ce îl ciupiți de nas. Ritmul suflarii aerului este de 15-20 de ori pe minut.
Dacă maxilarele pacientului sunt deteriorate sau puternic comprimate, aerul trebuie suflat în nasul victimei, strângând strâns nasul cu buzele, printr-o batistă. Un semn de eficiență suficientă a suflarii aerului în plămâni este expansiunea toracelui victimei. Expirația victimei are loc pasiv datorită elasticității toracelui. Astfel de cicluri respiratorii ar trebui continuate până când propria respirație a victimei este restabilită.
Primul ajutor pentru stop cardiac
Stopul cardiac este încetarea bruscă și completă a activității cardiace eficiente. Când inima se oprește, fluxul de sânge prin vase se oprește. Această condiție necesită ca pacientul să primească îngrijiri de urgență.
Oprirea circulației sângelui poate apărea din mai multe motive:
- boli de inimă
- pierderi mari de sânge
- disfuncție cardiacă cauzată de leziuni electrice în timpul unui accident
- disfuncție a stimulatorului cardiac
- otrăvire, în care centrul respirator este paralizat
- deficiență de oxigen din cauza insuficienței respirației sau a încetării acesteia
- apă care pătrunde în plămâni din cauza unui accident, cum ar fi înotul
Principalele semne ale stopului cardiac
- pierderea conștienței
- lipsa pulsului
- încetarea respirației
- albirea severă a pielii
- convulsii
- pupile dilatate
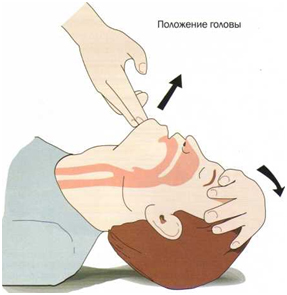
Dacă o persoană și-a pierdut cunoștința, în primul rând este necesar să-i verifice pulsul și respirația. În absența pulsului și a respirației, chemați ajutor și începeți resuscitarea. Ar trebui să fiți atenți la momentul în care au fost începute măsurile de prim ajutor și să vă amintiți. Masajul cu inima închisă trebuie efectuat simultan cu ventilația artificială a plămânilor. Pentru a face acest lucru, victima trebuie așezată cu spatele pe o suprafață dură. Permeabilitatea căilor respiratorii poate fi restabilită prin înclinarea capului victimei pe spate.
Potrivit statisticilor, înainte de sosirea ambulanței, aproximativ 95% dintre victime mor din cauza stopului cardiac. Acest lucru se datorează faptului că în majoritatea cazurilor oamenii nu știu cum să ajute o persoană care are un stop cardiac brusc. În timp ce cu măsurile de resuscitare corecte și în timp util, viața unei persoane poate fi salvată.
Cu degetul învelit într-o batistă, eliberați cavitatea bucală de obiectele străine. Dacă victima are limba scufundată, aceasta trebuie corectată, altfel aerul nu va pătrunde în plămâni în timpul respirației artificiale. Persoana care asistă stă de partea victimei, plasează palmele încrucișate în mijlocul părții inferioare a toracelui și cu baza periilor apasă pieptul cu împingeri viguroase cu o frecvență de aproximativ 50 de ori pe minut. Mâinile trebuie plasate clar pe treimea inferioară a pieptului și nu pe stomac. Punerea mâinilor pe stomac nu va da efectul dorit și poate duce la o ruptură a diafragmei. Amplitudinea oscilațiilor toracice în timpul masajului cardiac la un adult ar trebui să fie de aproximativ 3-4 centimetri, iar la persoanele supraponderale - 5-6 centimetri. Cu acest impact, inima este strânsă între stern și coloana vertebrală, iar sângele este expulzat din inimă. În timpul pauzei, pieptul se extinde și inima se umple din nou cu sânge.
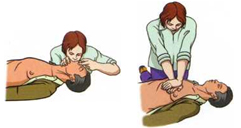
Poziția pacientului și a celor care acordă primul ajutor în timpul ventilației artificiale a plămânilor conform metodei „gura la gură” și compresiilor toracice
Potrivit statisticilor Organizației Mondiale a Sănătății, în fiecare săptămână aproximativ 200.000 de oameni mor din cauza stopului cardiac în lume.
Cu desfășurarea corectă a unui masaj cardiac, se folosește nu numai puterea mâinilor, ci și greutatea corpului, ceea ce permite un sprijin mai lung și mai eficient pentru viața victimei. Nu este neobișnuit ca un masaj cardiac să rănească sternul unei victime sau să rupă coaste, dar astfel de leziuni pot fi considerate minore în comparație cu viața umană salvată.

La copii, masajul cardiac trebuie efectuat cu mare atenție, cu o singură mână, iar la sugari - cu vârful degetelor cu o frecvență de 100-120 de mișcări pe minut.
Dacă revigorarea este efectuată de o singură persoană, atunci la fiecare 15 clicuri pe stern cu un interval de 1 secundă, acesta trebuie să suspende masajul, să ia 2 respirații artificiale puternice folosind metoda gură-la-guri sau gură-nas. Cu participarea a două persoane, este necesar să inhalați după fiecare 5 clicuri. Dacă la 1 oră de la începerea masajului și a ventilației plămânilor, activitatea cardiacă nu se reia și pupilele rămân largi, revigorarea poate fi oprită. Când există semne clare de moarte biologică, resuscitarea poate fi întreruptă mai devreme.
Măsurile luate sunt considerate eficiente dacă se detectează un puls pe arterele carotide, femurale sau brahiale, culoarea pielii se schimbă de la cianotică la normală, are loc o îngustare a pupilelor dilatate anterior, apare respirația spontană. Când victima are puls și respirație, resuscitarea nu trebuie oprită imediat. Acest lucru se poate face numai dacă există un puls uniform și stabil și o respirație suficient de frecventă. Conștiința este de obicei restaurată mai târziu. După restabilirea respirației și a activității cardiace, este necesar să se acorde victimei o poziție laterală stabilă. 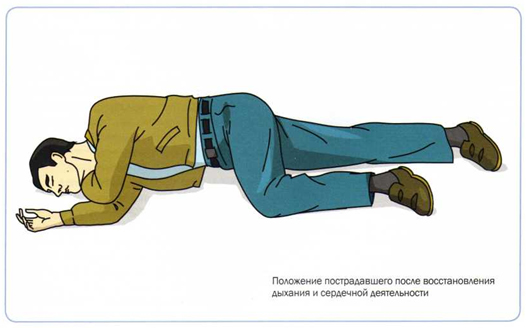
Procesul de moarte trece prin anumite etape, caracterizate prin modificări fiziologice și semne clinice. Oamenii de știință au identificat:
- preagonie;
- agonie;
- moarte clinică.
Preagonia durează de la câteva minute până la o zi. În organism, apar modificări asociate cu o lipsă de oxigen în organele interne. Se formează multe substanțe biologic active, se rețin zgura reziduală. Tensiunea arterială sistolică (superioară) nu crește peste 50 - 60 mm Hg. Pulsul este slab. Paloare a pielii, cianoza (nuanță albastră) a buzelor și a extremităților este în creștere. Conștiința este întârziată. Respirația este rară sau superficială.
Agonia durează până la câteva ore. Conștiința este absentă, presiunea nu este determinată, zgomotele inimii înfundate se aud în timpul auscultației, pulsul arterei carotide este de umplere slabă, pupilele nu reacţionează la lumină. Respirația este rară, convulsivă sau superficială. Culoarea pielii devine marmorată. Uneori există explozii scurte de conștiință și activitate a inimii.
Moartea clinică se caracterizează prin oprirea completă a respirației și a inimii. Conștiința este absentă, pupilele sunt largi și nu reacționează la lumină. Durata acestei faze la adulți este de la trei până la cinci minute, la copii de la cinci până la șapte minute (la temperatura normală a aerului).
La adulți, cea mai frecventă cauză a decesului clinic este insuficiența cardiacă acută. asociat cu fibrilație (contracții frecvente necoordonate ale mușchiului inimii). În copilărie, aproximativ 80% dintre decese apar din cauza insuficienței respiratorii. Prin urmare, resuscitarea cardiopulmonară la copii și adulți este diferită.
În urma clinicii, urmează moartea biologică a organismului, în care, din cauza modificărilor ireversibile, nu mai este posibilă restabilirea funcționării organelor și sistemelor.
Există un termen „moarte socială sau cerebrală”. Este aplicabil dacă, din cauza morții cortexului cerebral, o persoană nu poate gândi și nu poate fi considerată membru al societății.
Etape de resuscitare
Toate măsurile de resuscitare sunt supuse unui singur principiu: este necesar să se străduiască să prelungească viața și să nu întârzie moartea. Cu cât primul ajutor este început mai devreme, cu atât victima are mai multe șanse.
În funcție de ora de începere a evenimentelor, se disting etapele:
- la scena;
- în timpul transportului;
- într-o unitate de terapie intensivă specializată sau într-o unitate de terapie intensivă.
Acordarea de asistență la fața locului
Este dificil pentru orice persoană fără experiență să determine severitatea stării pacientului sau a victimei, pentru a diagnostica starea agonală.
Cum se stabilește moartea clinică la fața locului?
Semne simple ale defunctului:
- persoana este inconștientă, nu răspunde la întrebări;
- dacă nu este posibil să simțiți pulsul pe antebraț și pe artera carotidă, trebuie să încercați să desfaceți hainele de pe victimă și să vă puneți urechea la stânga sternului pentru a încerca să auzi bătăile inimii;
- absența respirației este controlată de un păr adus la nas sau la gură. Este mai bine să nu vă concentrați asupra mișcărilor pieptului. Fiți conștienți de timpul limitat.
- Pupilele se dilată după 40 de secunde de stop cardiac.
Ce trebuie făcut mai întâi?
Înainte de sosirea unei echipe specializate de ambulanță, dacă doriți cu adevărat să ajutați, atunci nu vă supraestimați punctele forte și capacitățile:
- suna pentru ajutor;
- uită-te la ceas și notează ora.
Algoritmul acțiunilor ulterioare se bazează pe schema:
- curățarea tractului respirator;
- efectuarea respirației artificiale;
- masaj indirect al inimii.
Măsurile cu drepturi depline de resuscitare cardiopulmonară nu pot fi efectuate de o singură persoană
Curățarea se face cel mai bine cu un deget învelit într-o cârpă. Întoarceți fața victimei în lateral. Puteți întoarce pacientul pe o parte și aplicați mai multe lovituri între omoplați pentru a îmbunătăți permeabilitatea căilor respiratorii.
Pentru respirația artificială, maxilarul inferior trebuie împins cât mai departe posibil. Această regulă împiedică scufundarea limbii. Persoana care ține respirația ar trebui să stea în spatele capului ușor aruncat pe spate al victimei, să împingă maxilarul cu degetele sale puternice. Respirați adânc și expirați aerul în gura pacientului, apăsând strâns buzele. Aerul expirat conține până la 18% oxigen, ceea ce este suficient pentru victimă. Este necesar să ciupești nasul pacientului cu degetele unei mâini, astfel încât aerul să nu iasă. Dacă există o batistă sau un șervețel subțire, îl puteți pune pe gura pacientului și puteți respira prin țesătură. Un indicator al unei respirații bune este expansiunea toracelui victimei. Frecvența respiratorie ar trebui să fie de 16 pe minut. Restabilirea mișcărilor respiratorii stimulează creierul și activează alte funcții ale corpului.

Această muncă necesită forță fizică, va fi necesară o înlocuire în câteva minute
În primele douăzeci de minute după oprire, inima își păstrează în continuare proprietățile automatismului. Pentru a efectua un masaj indirect al inimii, pacientul trebuie să se afle pe o suprafață dură (pardoseală, scânduri, suprafață de drum). Tehnica procedurii constă în strângerea împingărilor cu palmele ambelor mâini pe partea inferioară a sternului. În acest caz, inima este situată între stern și coloana vertebrală. Socurile ar trebui să aibă o putere moderată. Frecvența este de aproximativ 60 pe minut. Masajul trebuie efectuat înainte de sosirea specialiștilor. S-a dovedit că masajul corect al inimii vă permite să mențineți circulația generală a sângelui la nivelul de 30% din normă, iar creierul - doar 5%.
Cea mai bună opțiune este atunci când o persoană face respirație artificială, cealaltă - un masaj cardiac, în timp ce ei coordonează mișcările, astfel încât presiunea asupra sternului să nu fie produsă în timpul suflarii aerului. Dacă nu există nimeni care să ajute și activitățile primare trebuie să fie efectuate de o singură persoană, atunci va trebui să alterneze: pentru o respirație, trei șocuri de masaj.
Un masaj cu inima deschisă se efectuează numai atunci când te oprești în timpul operației. Chirurgul deschide membranele inimii și face mișcări de strângere cu mâna.
Indicațiile pentru masajul direct sunt foarte limitate:
- leziuni multiple ale coastelor și sternului;
- tamponada cardiacă (sângele umple punga inimii și nu permite contracția);
- tromboembolismul arterei pulmonare care a apărut în timpul operației;
- stop cardiac cu pneumotorax tensional (aerul a intrat intre pleura si provoaca presiune asupra tesutului pulmonar).
Criteriile pentru acțiuni eficiente de revitalizare sunt următoarele caracteristici:
- apariția unui puls slab;
- mișcări respiratorii independente;
- constricția pupilelor și reacția lor la lumină.
Resuscitare în timpul transportului
Acest pas este de a continua primul ajutor. Este realizat de profesioniști instruiți. Resuscitarea cardiopulmonară de bază este asigurată cu instrumente și echipamente medicale. Procedura de resuscitare a victimei nu se modifică: căile respiratorii sunt verificate și curățate, continuă respirația artificială și compresiile toracice. Desigur, tehnica de a efectua toate trucurile este mult mai bună decât cea a neprofesioniştilor.

Una dintre sarcinile ambulanței este să livreze rapid victima la spital
Cu ajutorul laringoscopului, cavitatea bucală și tractul respirator superior sunt examinate și curățate. La blocarea accesului aerului se face o traheotomie (se introduce un tub prin orificiul dintre cartilajele laringelui). O conductă curbată de cauciuc este folosită pentru a preveni căderea limbii.
Pentru respirația artificială, se folosește o mască sau pacientul este intubat (un tub steril din plastic este introdus în trahee și conectat la aparat). Cel mai adesea, se folosește o pungă Ambu, urmată de compresie manuală pentru a permite aerului să intre. Aparatele moderne specializate au tehnici mai avansate de respirație artificială.
Ținând cont de activitățile deja începute în etapa anterioară, pacienții adulți sunt defibrilați cu un aparat special. Soluția de adrenalină intracardiacă poate fi administrată cu defibrilare repetată.
Dacă apare o pulsație slabă, se aud zgomotele inimii, apoi medicamentele și o soluție care normalizează proprietățile sângelui sunt injectate prin cateter în vena subclavie.
În „Ambulanță” există posibilitatea de a efectua o electrocardiogramă și de a confirma eficacitatea măsurilor luate.
Evenimente într-un departament specializat
Sarcina secțiilor de resuscitare ale spitalelor este de a asigura disponibilitatea non-stop pentru admiterea victimelor în agonie și furnizarea întregii game de îngrijiri medicale. Pacienții vin de pe stradă, sunt livrați cu ambulanța sau sunt transferați pe o targă din alte părți ale spitalului.
Personalul departamentului are pregătire specială și experiență nu numai în ceea ce privește stresul fizic, ci și psihologic.
De regulă, echipa de gardă include medici, asistente și o asistentă.

Pacientul în agonie este conectat imediat la un monitor de sunet pentru a controla activitatea cardiacă. În absența respirației proprii, se efectuează intubarea și conectarea la aparat. Amestecul respirator furnizat trebuie să conțină o concentrație suficientă de oxigen pentru a combate hipoxia organelor. Soluțiile sunt injectate în venă, oferind un efect alcalinizant, normalizând hemograma. Medicamentele cu acțiune imediată sunt adăugate pentru a crește tensiunea arterială, pentru a stimula activitatea contractilă a inimii și pentru a proteja și restabili funcția creierului. Capul este acoperit cu pachete de gheață.
Resuscitarea copiilor
Principiile de bază sunt aceleași cu adulții, dar corpul copiilor are propriile caracteristici, așa că metodele de revitalizare pot diferi.
- Cea mai frecventă cauză a afecțiunilor terminale la copii sunt rănile și otrăvirile, și nu bolile, ca la adulți.
- Pentru a curăța căile respiratorii superioare, puteți pune copilul pe genunchi cu stomacul și loviți pe piept.
- Masajul inimii se face cu o mână, iar nou-născutul cu primul deget.
- Când pacienții mici sunt internați în spital, administrarea intracalcaneană de soluții și medicamente este mai des utilizată din cauza incapacității de a pierde timpul în căutarea venelor. Venele se apropie și ele de măduva osoasă și nu se prăbușesc în stare gravă.
- În resuscitarea copiilor, defibrilarea este utilizată mai rar, deoarece principala cauză de deces în copilărie este stopul respirator.
- Toate uneltele au o dimensiune specială pentru copii.
- Algoritmul acțiunilor medicului depinde de respirația spontană, ascultarea bătăilor inimii și culoarea pielii copilului.
- Măsurile de resuscitare sunt începute chiar și în prezența unei respirații proprii, dar inferioare.
Contraindicații pentru resuscitare
Contraindicațiile sunt definite de standardele de îngrijire medicală. Resuscitarea cardiopulmonară nu se inițiază în următoarele condiții:
- pacientul a intrat în perioada agonală a unei boli incurabile;
- au trecut mai mult de 25 de minute de la stopul cardiac;
- moartea clinică a avut loc pe fondul furnizării unui set complet de îngrijiri medicale intensive;
- dacă există un refuz scris al unui adult sau un refuz documentat al părinților unui copil bolnav.

Tratamentul bolilor trebuie efectuat în timp util
Există criterii pentru întreruperea resuscitarii:
- în timpul cursului s-a dovedit că există contraindicații;
- durata resuscitării fără efect durează o jumătate de oră;
- se observă stopuri cardiace repetate, stabilizarea nu se poate realiza.
Timpii dați sunt observați la temperatura medie normală a aerului.
În fiecare an, noi cercetări ale oamenilor de știință sunt introduse în practică, sunt create medicamente vitale pentru tratamentul bolilor grave. Cel mai bine este să nu-l aduci în discuție. O persoană rezonabilă face toate eforturile pentru prevenire, folosește sfaturile specialiștilor.
Resuscitare cardiopulmonara. Orientările N 2000/104
<*>Dezvoltat de Institutul de Cercetare pentru Resuscitare Generală al Academiei Ruse de Științe Medicale.
Descrierea metodei
Formula metodei. Ghidurile sub formă de algoritmi prezintă principalele metode de efectuare a resuscitarii cardiopulmonare (RCP), descriu indicațiile pentru utilizarea și încetarea acesteia. Sunt indicate principalele medicamente utilizate în implementarea resuscitarii cardiopulmonare, dozele și căile de administrare ale acestora. Algoritmii de acțiune sunt prezentați sub formă de diagrame (vezi Anexă).
Indicații pentru resuscitarea cardiopulmonară:
- lipsa de constienta, respiratie, puls pe arterele carotide, pupile dilatate, lipsa reactiei pupilare la lumina;
- stare inconștientă; puls rar, slab, firav; respirație superficială, rară, estompată.
Contraindicații pentru resuscitarea cardiopulmonară:
- stadiile terminale ale bolilor incurabile;
- moartea biologică.
Logistică
Medicamente utilizate: epinefrină (N 006848, 22/11/95), norepinefrină (N 71/380/41), lidocaină (N 01.0002, 16/01/98), atropină (N 70/151/71), procainamidă (N 71/380/41), (N 71/72/380), / a/380dium miodarona (N 008025, 21.01.97), mexiletină (N 00735, 10.08.93), bicarbonat de sodiu (N 79/1239/6).
Defibrilatoare (casnice): DFR-1, de stat. Inregistreaza-te. N 92/135-91, DKI-N-04, statul. Inregistreaza-te. Nr. 90/345-37.
Defibrilatoare (import): DKI-S-05, stat. Inregistreaza-te. N 90 / 348-32, DKI-S-06, stat. Inregistreaza-te. nr. 92/135-90 (Ucraina); DMR-251, TEM ED (Polonia), Nr. 96/293; M 2475 B, Hewlett-Packard (SUA), N 96/438; Monitor M 1792 A, Hewlett-Packard CodeMaster XL (SUA), N 97/353.
Sarcinile principale ale resuscitarii cardiopulmonare sunt menținerea și restabilirea funcțiilor creierului, prevenirea dezvoltării stărilor terminale.<**>și îndepărtarea victimelor din acestea; restabilirea activității inimii, a respirației și a circulației sanguine; prevenirea posibilelor complicații.
<**>Stările terminale sunt stările extreme ale corpului, de tranziție de la viață la moarte. Toate sunt reversibile, renașterea este posibilă în toate etapele morții.
Resuscitarea trebuie efectuată conform metodologiei acceptate imediat după apariția unei amenințări la adresa dezvoltării unei stări terminale, în întregime și în orice condiții.
Complexul de resuscitare include: ventilație pulmonară artificială (ALV), masaj cardiac extern, prevenirea reapariției stărilor terminale și alte măsuri de prevenire a decesului.
Există 5 etape de resuscitare: diagnostic, pregătitor, inițial, îndepărtarea din starea terminală (resuscitarea în sine), prevenirea recidivei stării terminale.
Faza de diagnosticare a resuscitarii. În toate cazurile, înainte de resuscitare, este necesar să se verifice prezența conștienței la victimă. Dacă pacientul este inconștient, verificați respirația spontană, determinați pulsul pe artera carotidă. Pentru aceasta:
- cu 2, 3, 4 degete închise pe suprafața frontală a gâtului, găsiți partea proeminentă a traheei - mărul lui Adam;
- misca-ti degetele de-a lungul marginii marului lui Adam in profunzime, intre cartilaj si muschiul sternocleidomastoidian;
- simțiți artera carotidă, determinați pulsația acesteia. Nu este necesar să se determine starea victimei prin pulsul de pe antebraț (pe artera radială) din cauza fiabilității semnificativ mai scăzute;
- verificați starea pupilelor: puneți peria pe frunte, ridicați pleoapa superioară cu un deget. Determinați lățimea și reacția pupilei la lumină: atunci când ochiul este deschis, pupila se îngustează în mod normal. Reacția poate fi stabilită prin închiderea mai întâi a ochilor cu palma afectată - după o deschidere rapidă, pupila se îngustează.
Verificați pentru fracturi ale vertebrelor cervicale (prezența unei proeminențe osoase palpabile pe spatele gâtului, uneori o poziție nenaturală a capului), leziuni severe ale gâtului, partea occipitală a craniului.
Timpul total petrecut pentru diagnosticare este de 10-12 s.
Dacă nu există pulsații în arterele carotide, pupilele sunt dilatate, nu reacționează la lumină - începe imediat resuscitarea.
Etapa pregătitoare pentru resuscitare:
- aşezaţi victima pe o bază rigidă;
- eliberați pieptul și stomacul de îmbrăcămintea strâmtă.
Etapa inițială de resuscitare:
- se verifică permeabilitatea căilor respiratorii superioare;
- dacă este necesar, deschideți gura;
- restabilirea permeabilității căilor respiratorii superioare.
Verificați și, dacă este necesar, restabiliți permeabilitatea căilor respiratorii. Utilizați metoda de înclinare a capului (dacă nu există contraindicații).
Tehnică. Luați o poziție pe partea laterală a capului victimei, în genunchi (dacă stă întinsă pe podea etc.). Pune-ți mâna pe frunte, astfel încât degetul 1 și 2 să fie de ambele părți ale nasului; adu cealaltă mână sub gât. Cu o mișcare multidirecțională (o mână în spate, a doua - înainte) desfaceți (aruncați înapoi) capul înapoi; gura se deschide de obicei.
Foarte important: aruncarea capului înapoi trebuie efectuată fără nicio violență (!), până la apariția obstacolului.
Faceți 1 - 2 respirații de testare victimei. Dacă aerul nu trece în plămâni, procedați la restabilirea permeabilității tractului respirator superior.
Întoarceți capul într-o parte, deschideți gura, fixați fălcile cu degetul întâi și al doilea încrucișat. Introduceți degetele închise îndreptate al 2-lea și al 3-lea ale celeilalte mâini în gură (vă puteți înfășura degetele cu o batistă, un bandaj, o bucată de pânză dacă acest lucru nu necesită timp). Rapid, cu atenție, într-o mișcare circulară, verificați cavitatea bucală, dinții. În prezența corpurilor străine, a mucusului, a dinților rupti, a protezelor dentare etc., apucați-le și îndepărtați-le cu o mișcare de vâslă a degetelor. Verificați din nou căile respiratorii.
În unele cazuri, din cauza spasmului mușchilor masticatori, gura poate rămâne închisă. În astfel de situații, ar trebui să începeți imediat să deschideți forțat gura.
Modalități de a deschide gura. Cu toate opțiunile de deschidere a gurii, este necesar să se realizeze o deplasare anterioară a maxilarului inferior: dinții anteriori inferiori ar trebui să meargă ușor înainte față de dinții superiori (pentru a elibera căile respiratorii de limba scufundată care închide intrarea în trahee).
Ar trebui să acționați într-unul din cele două moduri existente.
Captura bilaterală a maxilarului inferior. Salvatorul este plasat în spatele sau oarecum în lateralul capului victimei; al doilea - al cincilea degete sunt situate sub maxilarul inferior, primele degete - în poziția de oprire pe părțile corespunzătoare ale bărbiei (partea anterioară a maxilarului inferior). Înclinați capul înapoi cu palmele și partea adiacentă a antebrațului și fixați-l în această poziție. Cu o mișcare în direcția opusă a periei, cu accent pe primele degete, deplasați maxilarul inferior în jos, înainte și, în același timp, deschideți gura.
Prinderea anterioară a maxilarului inferior. Pune peria pe frunte, înclină capul pe spate. Introduceți primul deget al celeilalte mâini în gură, în spatele bazei dinților din față. Cu al doilea - cu al cincilea degete, prindeți bărbia, deschideți gura cu o mișcare în jos și, în același timp, trageți ușor maxilarul inferior în față.
Dacă nu a fost posibilă deschiderea gurii folosind aceste metode, începeți ventilația folosind metoda gură-la-nas.
Îndepărtarea corpurilor străine din tractul respirator superior. Dacă căile respiratorii sunt blocate de corpi străini (cum ar fi alimentele):
- când victima stă în picioare - aplicați cu baza periei 3 - 5 lovituri ascuțite în regiunea interscapulară sau apucați cu mâinile partea superioară a abdomenului (regiunea epigastrică), închideți periile în broască și faceți 3 - 5 smucituri ascuțite spre interior și ușor în sus;
- când victima este întinsă - întoarceți-l pe o parte, aplicați 3 - 5 lovituri tăioase în regiunea interscapulară cu baza periei;
- când stați pe spate - puneți periile una peste alta în partea superioară a abdomenului, produceți 3 - 5 smucituri ascuțite în sus;
- în poziție șezând - deviați corpul victimei în față, aplicați 3-5 lovituri ascuțite în regiunea interscapulară cu baza periei.
Scoaterea din starea terminală (resuscitare efectivă). Prima componentă a resuscitarii este ventilatorul. Principiul de bază al IVL este inhalarea activă, expirația pasivă.
IVL se efectuează prin metode expiratorii gură la gură, gură la nas (la nou-născuți și copii mici - gură la gură și nas în același timp) și metode hardware.
Metoda gură la gură se realizează direct sau printr-o mască cu un dispozitiv de supapă, un muștiuc portabil (pentru a proteja salvatorul de infecție). Folosirea unei batiste, a unei bucăți de pânză, a tifonului, a unui bandaj este lipsită de sens, pentru că. face dificilă introducerea volumului necesar de aer și nu protejează împotriva infecției.
Pentru a efectua ventilația mecanică prin metoda gură la gură, ar trebui să vă înclinați capul înapoi, dacă este necesar, utilizați una dintre metodele de deschidere a gurii. Ciupiți nasul cu primul și al doilea deget al mâinii fixând fruntea. Respirați suficient de adânc, apăsați gura pe gura victimei (asigurați-vă etanșeitatea completă), expirați aer puternic și brusc în gura victimei. Controlați fiecare respirație prin ridicarea peretelui toracic anterior. După umflarea plămânilor - inhalarea victimei - eliberați-i gura, urmați expirația pasivă independentă coborând peretele toracic anterior și sunetul aerului de ieșire.
Efectuați periodic ventilație fără pauză: fără a aștepta o expirație pasivă completă, efectuați 3-5 respirații într-un ritm rapid.
Metoda gura la nas este deosebit de importanta deoarece permite ventilația mecanică în condiții mai dificile - cu leziuni ale buzelor, leziuni ale maxilarelor, organelor cavității bucale, după vărsături etc.; într-o anumită măsură, această metodă protejează salvatorul de infecție.
Pentru a efectua ventilația mecanică folosind metoda gură-nas, capul victimei trebuie aruncat înapoi, fixat cu o mână situată pe frunte. Cu palma celeilalte mâini, prindeți bărbia și părțile adiacente ale maxilarului inferior de jos, aduceți maxilarul inferior ușor înainte, închideți strâns și fixați fălcile, prindeți buzele cu primul deget. Respiră suficient de adânc. Prindeți nasul victimei pentru a nu ciupi orificiile nazale. Apăsați ferm buzele în jurul bazei nasului (pentru a asigura etanșeitatea completă). Expiră în nasul victimei. Monitorizați ridicarea peretelui anterior al pieptului. Apoi eliberează nasul, controlează expirația.
Cu o ventilație adecvată, 1 - 1,5 litri de aer trebuie inhalați în plămânii victimei, de exemplu. pentru a face acest lucru, salvatorul trebuie să respire suficient de adânc. Cu un volum mai mic de aer, efectul dorit nu va fi, cu un volum mai mare, nu va fi suficient timp pentru un masaj cardiac.
Frecvența IVL (umflarea plămânilor) ar trebui să fie de 10-12 ori pe 1 min. (aproximativ 1 dată în 5 secunde).
La umflarea plămânilor (inhalarea artificială a victimei), este necesar să se monitorizeze constant peretele toracic anterior: cu o ventilație adecvată, peretele toracic se ridică în timpul inhalării - prin urmare, aerul intră în plămâni. Dacă aerul a trecut, dar peretele frontal al pieptului nu s-a ridicat, înseamnă că nu a intrat în plămâni, ci în stomac: este urgent să eliminați aerul. Pentru a face acest lucru, întoarceți rapid victima pe o parte, apăsați-o pe zona stomacului - aerul va ieși. Apoi întoarceți victima pe spate și continuați să o ajutați.
Erori în timpul ventilației mecanice, care pot duce la moartea victimei:
- lipsa de etanșeitate în momentul injectării aerului - ca urmare, aerul iese fără să intre în plămâni;
- nasul este ciupit rau la suflarea aerului folosind metoda gura-la gura sau gura - la suflatirea aerului prin metoda gura la nas - ca urmare, aerul iese fara sa intre in plamani;
- capul nu este aruncat înapoi - aerul nu intră în plămâni, ci în stomac;
- nu se asigura controlul ridicarii peretelui toracic anterior in momentul inspiratiei;
- pentru restabilirea respiratiei spontane se poate confunda cu: reflex de gag, spasm al diafragmei etc.
Dacă sunt excluse erori, trebuie efectuată ventilația fără pauză: 3-5 respirații artificiale trebuie efectuate într-un ritm rapid, fără a aștepta expirații pasive; urmând aceasta, verificați rapid pulsul pe artera carotidă. Dacă apare un puls, continuați ventilația mecanică până când starea pacientului se îmbunătățește.
Dacă nu există puls pe artera carotidă, începeți imediat un masaj extern al inimii.
A doua componentă a resuscitării este un masaj extern al inimii. Masajul cardiac trebuie efectuat cu atenție, ritmic, continuu, în întregime, dar cu moderație, cu respectarea tuturor cerințelor metodologiei - altfel nu va fi posibilă resuscitarea victimei sau se va produce un rău mare - fracturi ale coastelor, sternului, afectarea organelor interne ale toracelui și cavității abdominale.
Masajul cardiac se efectuează în combinație cu ventilația mecanică.
Este necesar ca baza mâinii să fie la 2-3 cm deasupra procesului xifoid al sternului, axa bazei mâinii coincide cu axa sternului. Tehnica trebuie practicată atât de bine încât determinarea poziției bazei periei să fie efectuată automat.
Baza celei de-a doua perii ar trebui să fie pe prima (respectiv, axa bazei acestei perii) la un unghi de 90°. Degetele ambelor mâini trebuie să fie îndreptate. Compresia (compresia) sternului trebuie efectuată sacadat, cu brațele întinse, fără a le îndoi la articulațiile cotului; masajul este efectuat de întregul corp.
Frecvența comprimărilor sternului în acest moment este de 100 de ori pe 1 min. Fiecare element ar trebui să fie format din 2 faze - o împingere bruscă și imediat după aceasta următoarea fază de compresie fără reducerea presiunii, care reprezintă aproximativ 50% din durata ciclului (faza de compresie - 0,3 - 0,4 s). Forța de împingere trebuie să fie proporțională cu elasticitatea pieptului.
În situații deosebit de dificile, se recomandă creșterea frecvenței șocurilor la 100 - 120 pe 1 min.
Accident vascular cerebral precordial. Odată cu încetarea bruscă a circulației sângelui - asistolă, fibrilație ventriculară, tahicardie ventriculară la adulți, precum și o creștere bruscă a pulsației mușchilor inimii, este posibil un efect pozitiv după loviri precordiale suficient de puternice în regiunea treimii mijlocii a corpului sternului.
Este indicat să începeți masajul cardiac extern cu 1-2 lovituri precordiale, monitorizându-le simultan eficacitatea prin pulsul pe artera carotidă.
Dacă nu există niciun efect de la pumni, masajul extern trebuie efectuat în raportul inhalare / împingere de masaj: cu un salvator - 2:15, cu doi salvatori - 1:5. În ambele cazuri, este necesar să se efectueze periodic bespauzny IVL.
Schema de resuscitare
Resuscitare de către o persoană. Îngenunchează pe partea laterală a capului victimei. În absența contraindicațiilor, treceți la resuscitare.
Verificați și, dacă este necesar, restabiliți permeabilitatea tractului respirator superior. Conform indicațiilor - deschideți gura într-unul din moduri. Întoarceți-vă în poziția inițială (de mijloc), aruncați capul înapoi, începeți ventilația mecanică prin metoda gură la gură, dacă este imposibil - prin metoda gură la nas sau una dintre metodele hardware. Nu uitați să urmăriți ridicarea peretelui toracic anterior! Dacă este necesar, îndepărtați rapid aerul din stomac, continuați ventilația mecanică.
Țineți în ritm rapid 3 - 5 respirații către victimă - fără pauze. Verificați pulsul pe artera carotidă, pe pupilă. În absența unui puls, reacția pupilei - aplicați 1 - 2 bătăi precordiale, verificați imediat pulsul. În absența unui puls, începeți imediat un masaj extern al inimii conform metodei descrise mai sus. Împingeți sternul la o adâncime de 3-4 cm spre coloana vertebrală. Ritmul masajului este de 70 - 72 de împingeri pe 1 min. Nu uitați de fixarea sternului la sfârșitul fiecărei împingeri (până la 0,3 - 0,4 s). Raportul IVL. masaj cardiac - 2:15.
Controlați eficacitatea resuscitarii! După fiecare serie de bătăi precordiale, în timp ce continuați să masați cu o mână, verificați pulsul pe artera carotidă. Verificați periodic starea elevilor.
Resuscitare de către doi salvatori. Unul dintre îngrijitorii asigură permeabilitatea căilor respiratorii și ventilație. Al doilea - în același timp, efectuează un masaj extern al inimii (raportul de ventilație mecanică. masajul extern al inimii este de 1: 5. Compresiunile sunt efectuate într-un ritm de 70 - 72 de șocuri pe 1 minut. Adâncimea de deviere a sternului este de 3 - 5 cm). Controlul pulsului, pupilelor se efectuează în mod constant în intervalele dintre suflarea aerului în plămânii victimei.
Dacă arterele carotide pulsează în timp cu șocurile de masaj, pupilele se strâng (se notează la început anizocoria, deformarea), pielea triunghiului nazolabial devine roz, apar primele respirații independente - este necesar să se obțină un efect durabil.
Dacă în următoarele câteva secunde după terminarea resuscitarii, pulsația arterelor carotide dispare, pupilele se dilată din nou, nu există respirație - ar trebui să reluați imediat resuscitarea, să o continuați în mod continuu sub monitorizarea constantă a eficacității măsurilor luate.
Acțiuni în absența efectului. Dacă în timpul resuscitării deja în primele 2 - 3 minute. nu există rezultate (arterele carotide nu pulsează în timp cu șocurile de masaj, pupilele rămân largi, nu reacționează la lumină, nu există respirații independente), rezultă:
- verifica corectitudinea resuscitarii, elimina erorile;
- pentru a realiza centralizarea circulației sanguine - pentru a ridica picioarele cu 15 ° (unii autori recomandă ridicarea picioarelor cu 50 - 70 °);
- crește puterea împingărilor de masaj și profunzimea respirației, respectă cu atenție ritmul masajului, în special împingerea masajului în două etape.
Încetarea resuscitarii. Măsurile de resuscitare se încetează dacă toate acțiunile de resuscitare efectuate în timp util, metodic corect, integral, nu duc la restabilirea activității cardiace timp de cel puțin 30 de minute. și în același timp există semne ale debutului morții biologice.
În procesul de resuscitare, după apariția a cel puțin un puls pe artera carotidă sau reacție pupilară în timpul masajului cardiac extern, timpul (30 de minute) se numără de fiecare dată din nou.
Prevenirea reapariției stării terminale. Sarcina principală este de a asigura o poziție fiziologică stabilă a victimei, care se realizează prin transferarea acesteia în poziția din partea dreaptă. Toate acțiunile trebuie să fie consecvente, efectuate în ordine strictă, rapid, cumpătat. Contraindicațiile sunt fracturile coloanei cervicale, leziunile severe ale capului și gâtului.
Măsurile specializate pentru menținerea și restabilirea funcțiilor vitale ale organismului includ: defibrilarea inimii, ventilația mecanică, compresiile toracice, terapia medicamentoasă.
Defibrilarea electrică transtoracică a inimii. Una dintre principalele cauze ale stopului cardiac este fibrilația ventriculară, care apare ca urmare a insuficienței cardiace acute, pierderi masive de sânge, asfixie, leziuni electrice, înec și alte cauze. Defibrilația electrică este practic singurul tratament pentru fibrilația ventriculară. Evident, timpul de la debutul fibrilației până la eliberarea primului șoc determină succesul acestui tratament. Consiliul European de Resuscitare insistă asupra necesității unei defibrilari precoce în lanțul de acțiune care salvează vieți.
Tehnică. Defibrilarea se efectuează sub control ECG, dacă este imposibil să se efectueze controlul ECG - orbește, de obicei de către doi lucrători medicali.
Responsabilitățile primului lucrător medical: pregătirea echipamentului, electrozilor, selectarea dozei de expunere.
Examinare:
— starea electrozilor (prezența tampoanelor de material);
- continuitatea circuitului electric (conform unui indicator special instalat pe tabloul de bord sau pe unul dintre electrozi);
- functionarea defibrilatorului prin apasarea butoanelor instalate pe electrozi.
Prepararea electrozilor: tampoane de umectare cu soluție hipertonică de clorură de sodiu; în situații extreme, umezirea cu apă plată este acceptabilă. În prezența pastei de electrozi - aplicarea acesteia într-un strat subțire pe suprafața metalică a electrozilor (în acest caz, descărcarea se realizează fără distanțiere).
Poziția victimei: victima trebuie să fie în decubit dorsal (întotdeauna izolată de sol).
Doze de expunere: primele trei descărcări ar trebui să fie de 200 J, 200 J, 360 J secvenţial (când se utilizează defibrilatoare importate cu puls monopolar).
Când se utilizează defibrilatoare domestice DFR-1 sau DKI-N-04, care generează un impuls Gurvich bipolar, se dozează „3”, „4”, „5”.
Responsabilitățile celui de-al doilea asistent sanitar (de obicei cel care efectuează masajul cardiac):
- să fie de partea victimei; plasați electrodul defibrilatorului în funcție de vârful inimii - în stânga, plasați al doilea electrod oarecum la dreapta sternului în primul spațiu intercostal;
- dați comenzi: primului lucrător medical „Opriți electrocardiograful” (sau aparate de înregistrare, dacă nu au protecție specială); tuturor celor prezenți - „Depărtați-vă de pacient!”;
- apăsați ferm electrozii pe corpul pacientului;
- efectuați o descărcare, îndepărtați electrozii;
- dați comanda: „Porniți electrocardiograful (cardioscopul)”.
Primul lucrător medical controlează eficacitatea defibrilației conform datelor ECG, în absența unui electrocardiograf - prin restabilirea activității cardiace, apariția unui puls în arterele carotide, zgomotele cardiace (în timpul auscultației) și constricția pupilei.
Dacă nu există efect, continuați masajul cardiac, ventilația mecanică. Pregătiți defibrilatorul pentru al doilea șoc.
Greșeli. Presare liberă a electrozilor - în acest caz, eficiența de descărcare este redusă drastic.
Încetarea resuscitarii în timpul pregătirii defibrilatorului este inacceptabilă, deoarece. aceasta va duce la o pierdere periculoasă de timp, o agravare rapidă a stării victimei.
Complicatii:
- o arsură de gradul 1 - 2, dacă electrozii defibrilatorului sunt apăsați lejer pe corp sau tampoanele din țesătură sunt slab umezite, ceea ce creează o rezistență electrică ridicată a toracelui;
- încălcări ale funcției contractile a inimii, când defibrilarea trebuie efectuată în mod repetat (în unele cazuri de zeci de ori) cu recidive ale fibrilației ventriculare la intervale scurte.
Norme de siguranță. Mânerele electrozilor trebuie să fie bine izolate. În momentul externării, nu puteți atinge pacientul, patul pe care se află întins. Întreaga procedură ar trebui, dacă este posibil, să fie efectuată sub control ECG.
Dacă electrocardiograful (cardioscopul) nu este echipat cu un dispozitiv special de siguranță, atunci în momentul în care este dat impulsul, dispozitivul trebuie deconectat de la pacient pentru câteva secunde: deconectați cablul care merge la dispozitiv de la electrozi.
Ventilația artificială a plămânilor. Pentru ventilația mecanică cu un respirator, intubația traheală este procedura optimă, în ciuda faptului că tehnica necesită o pregătire specială. Utilizarea unei măști laringiene poate fi o alternativă la intubarea traheală; deși această tehnică nu oferă garanții absolute împotriva aspirației, astfel de cazuri sunt rare. Utilizarea căilor respiratorii faringotraheale și esofagotraheale necesită o pregătire suplimentară.
Dacă este imposibil să se efectueze resuscitarea cardiopulmonară prin metode convenționale (fracturi severe ale ambelor maxilare, oase nazale, arsuri, leziuni ale țesuturilor faciale, fracturi ale vertebrelor cervicale, oase ale părții occipitale a craniului etc.), precum și dacă intubația traheală este imposibilă, se efectuează conicotomia.
O conicotomie este o incizie în trahee între tiroida și cartilajele cricoide. O operație simplă, accesibilă, rapidă (efectuată în 1-2 minute) este efectuată cu orice unealtă de tăiere. În asfixia acută, se efectuează fără anestezie; în alte cazuri (în special în condiții staționare), anestezia pielii, suprafața anterioară a gâtului se efectuează cu soluție de novocaină 0,5 - 1,0% cu soluție de adrenalină 0,1% (1 picătură la 5 ml de novocaină).
Masaj cardiac indirect. Descrierea masajului cardiac indirect. Secvența măsurilor pentru resuscitarea cardiopulmonară - vezi Anexa, algoritmii 1, 2, 3.
Principii generale ale terapiei medicamentoase
Introducerea medicamentelor. Accesul venos, în special cateterismul venos central, rămâne metoda preferată de administrare a medicamentelor în timpul resuscitarii cardiopulmonare (RCP). Cu toate acestea, riscul de cateterism venos central înseamnă că decizia de a-l efectua trebuie luată la nivel individual, în funcție de experiența medicului și de situația generală. Dacă se ia o astfel de decizie, această procedură nu ar trebui să întârzie resuscitarea necesară. Dacă substanțele medicamentoase sunt injectate într-o venă periferică, atunci pentru a îmbunătăți intrarea lor în fluxul sanguin, se recomandă clătirea canulei și cateterului cu 20 ml de soluție NaCl 0,9% după fiecare administrare. Dacă este imposibilă utilizarea patului venos, administrarea medicamentelor poate fi efectuată pe cale endotraheală. Doar epinefrina/norepinefrina, lidocaina și atropina sunt administrate astfel. În acest caz, se recomandă creșterea dozelor intravenoase standard de 2-3 ori și diluarea preparatelor cu ser fiziologic la 10 ml. După introducere, se fac 5 respirații pentru a crește dispersia către părțile distale ale arborelui traheobronșic.
Vasopresoare. Adrenalina/epinefrina este încă cea mai bună dintre toate aminele simpatomimetice utilizate în timpul stopului cardiac și RCP datorită efectului său pronunțat de stimulare combinată asupra receptorilor alfa și beta. Cea mai importantă este stimularea receptorilor alfa de către adrenalină, deoarece. determină o creștere a rezistenței vasculare periferice fără constricția vaselor cerebrale și coronare, crește presiunea sistolica și diastolică în timpul masajului, rezultând o îmbunătățire a fluxului sanguin cerebral și coronarian, care, la rândul său, facilitează restabilirea contracțiilor independente ale inimii. Acțiunea de stimulare combinată alfa și beta crește debitul cardiac și tensiunea arterială la debutul reperfuziei spontane, rezultând o creștere a fluxului sanguin cerebral și a fluxului sanguin către alte organe vitale.
Cu asistolia, adrenalina ajută la restabilirea activității cardiace spontane, deoarece. crește perfuzia și contractilitatea miocardică. În absența unui puls și a apariției unor complexe neobișnuite pe ECG (disocierea electromecanică), adrenalina restabilește un puls spontan. Deși epinefrina poate provoca fibrilație ventriculară, mai ales atunci când o inimă deja afectată este oprită, ajută și la restabilirea ritmului cardiac în fibrilația ventriculară și tahicardia ventriculară.
În timpul RCP, adrenalina trebuie administrată intravenos în doză de 0,5-1,0 mg (pentru adulți) într-o soluție de 1 mg/ml sau 1 mg/10 ml. Prima doză se administrează fără a aștepta rezultatele ECG, se readministra la fiecare 3 până la 5 minute. deoarece Acțiunea adrenalinei este scurtă. Dacă adrenalina intravenoasă nu poate fi administrată, aceasta trebuie administrată endotraheal (1-2 mg la 10 ml soluție izotonă).
După restabilirea circulației spontane, adrenalina poate fi administrată intravenos (1 mg la 250 ml) începând cu o rată de 0,01 mcg/min pentru a crește și menține debitul cardiac și tensiunea arterială. și reglarea acestuia în funcție de răspuns. Pentru a preveni tahicardia ventriculară sau fibrilația ventriculară în timpul administrării unei amine simpatomimetice, se recomandă administrarea concomitentă de lidocaină și bretilium.
Medicamente antiaritmice. Lidocaina, care are un efect antiaritmic, este medicamentul de elecție pentru tratamentul extrasistolelor ventriculare, tahicardiei ventriculare și pentru prevenirea fibrilației ventriculare. Cu toate acestea, atunci când fibrilația ventriculară s-a dezvoltat, medicamentele antiaritmice trebuie administrate numai în cazul mai multor încercări nereușite de defibrilare, deoarece aceste medicamente, prin suprimarea ectopiei ventriculare, fac dificilă restabilirea unui ritm independent.
Utilizarea lidocainei singură nu stabilizează ritmul în fibrilația ventriculară, dar poate opri un atac de tahicardie ventriculară. Pentru fibrilația ventriculară persistentă, lidocaina trebuie utilizată împreună cu încercările de defibrilare electrică și, dacă nu este eficientă, trebuie înlocuită cu bretilium. Cum se utilizează lidocaina.
Atropina este un parasimpatomimetic clasic care scade tonusul nervului vag, crește conducerea atrioventriculară și reduce probabilitatea dezvoltării fibrilației ventriculare. Poate crește ritmul cardiac nu numai în bradicardia sinusală, ci și în blocul atrioventricular sever cu bradicardie, dar nu și în blocul atrioventricular complet, când este indicată isadrina (izoroterenol). Atropina nu este utilizată în timpul stopului cardiac și RCP, cu excepția cazurilor de asistolie persistentă. La circulația spontană, atropina este indicată dacă scăderea ritmului cardiac este sub 50 în 1 min. sau în bradicardie însoțită de contracție ventriculară prematură sau hipotensiune arterială.
Atropina este utilizată în doze de 0,5 mg la 70 kg greutate corporală intravenos și, dacă este necesar, în mod repetat până la o doză totală de 2 mg, ceea ce determină o blocare completă a nervului vag. La o blocare atrioventriculară de gradul III este necesar să se încerce să se aplice doze mari. Atropina este eficientă atunci când este administrată pe cale endotraheală.
preparate tampon. Utilizarea tampoanelor (în special, bicarbonatul de sodiu) este limitată la cazurile de acidoză severă și stop cardiac din cauza hiperkaliemiei sau a unei supradoze de antidepresive triciclice. Bicarbonatul de sodiu este utilizat în doză de 50 mmol (100 ml soluție 4%), care poate fi crescută în funcție de datele clinice și de rezultatele unui studiu acido-bazic.
Resuscitarea cardiopulmonară în fibrilația ventriculară a inimii
Fibrilația ventriculară (FV) duce la o încetare aproape imediată a hemodinamicii eficiente. FV poate apărea în insuficiența coronariană acută, intoxicația cu glicozide cardiace, se dezvoltă pe fondul dezechilibrului electrolitic și al echilibrului acido-bazic, hipoxie, anestezie, operații, studii endoscopice, etc. Unele medicamente, în special adrenomimetice (adrenalină, norepinefrină, alupent, isadrin), medicamente antiarironidine, canidinemice, corincide, etc. provoacă aritmii care pun viața în pericol.
Precursorii FV, care în unele cazuri pot juca rolul unui factor declanșator, includ extrasistole ventriculare precoce, pereche, politopice, curse de tahicardie ventriculară. Formele speciale prefibrilatorii de tahicardie ventriculară includ: alternantă și bidirecțională; tahicardie ventriculară polimorfă cu sindrom de prelungire a intervalului QT congenital și dobândit și cu durata normală a intervalului QT.
Procesul de dezvoltare a FV este etapizat, iar dacă oscilațiile cu unde mari sunt înregistrate pe ECG în stadiul inițial al dezvoltării sale, atunci acesta răspunde bine la tratament. Dar treptat se modifică forma curbei de fibrilație: amplitudinea oscilațiilor scade, scade și frecvența acestora. Șansele de defibrilare reușită scad cu fiecare minut.
Tehnică. Defibrilarea se efectuează sub control ECG, dacă este imposibil - orbește, de obicei de doi lucrători sanitari (vezi Anexa, algoritmul 3).
Durata stopului circulator este adesea necunoscută. Resuscitarea ar trebui să înceapă cu 1 - 2 lovituri precordiale, masaj cardiac extern în combinație cu ventilația artificială a plămânilor. După acest timp, dacă pe ECG sunt înregistrate oscilații cu unde mari, se efectuează defibrilarea transtoracică.
Dacă pe ECG se înregistrează fibrilație lentă, cu unde joase, nu trebuie să vă grăbiți să aplicați o descărcare; este necesară continuarea ventilației mecanice și masajul cardiac, injectarea intravenoasă de adrenalină și continuarea masajului cardiac până când pe ECG apar oscilații de mare amplitudine. Atunci când desfășurați aceste activități, probabilitatea unui efect pozitiv al defibrilației crește.
Un punct important pentru o defibrilare reușită este plasarea corectă a electrozilor. În timpul defibrilării, se folosește un gel sau un tifon special conductiv electric, umezit cu o soluție salină hipertonică, pentru a reduce rezistența electrică a toracelui. Este necesar să se asigure o apăsare strânsă a electrozilor pe suprafața toracelui (forța de presiune ar trebui să fie de aproximativ 10 kg). Defibrilarea trebuie efectuată în faza expiratorie (în prezența excursiilor respiratorii ale toracelui), deoarece. rezistența transtoracică în aceste condiții este redusă cu 10 - 15%. În timpul defibrilării, niciunul dintre participanții la resuscitare nu trebuie să atingă patul și pacientul.
Secvența măsurilor de restabilire a activității cardiace în prezența FV este în prezent destul de bine cunoscută. Caracteristicile efectuării măsurilor diagnostice și terapeutice sunt prezentate în algoritmul 3 (vezi Anexa).
Principalul criteriu pentru resuscitarea cu potențial succes și recuperarea completă a pacienților este defibrilarea precoce, cu condiția ca masajul cardiac și respirația artificială să fie începute nu mai târziu de 1-4 minute.
La pacienții cu infarct miocardic extins complicat de șoc cardiogen sau edem pulmonar, precum și la pacienții cu insuficiență cardiacă cronică severă, eliminarea FV este adesea însoțită de reapariția acesteia sau de dezvoltarea disocierii electromecanice (EMD), bradicardie severă, asistolă. Acest lucru se observă mai des în cazurile de utilizare a defibrilatoarelor care generează impulsuri monopolare.
După restabilirea activității cardiace, monitorizarea este necesară pentru o terapie ulterioară în timp util și adecvată. În unele cazuri pot fi observate așa-numitele tulburări de ritm și conducere post-conversie (migrarea stimulatorului cardiac prin atri, ritmuri nodale sau ventriculare, disociere cu interferență, blocaj atrioventricular incomplet și complet, extrasistole atriale, ganglionare și ventriculare frecvente).
Prevenirea recidivei FV în bolile acute sau leziunile cardiace este una dintre prioritățile după restabilirea activității cardiace. Terapia preventivă pentru FV recurentă trebuie diferențiată pe cât posibil. Cele mai frecvente cauze ale FV recurente și refractare sunt acidoza respiratorie și metabolică din cauza RCP inadecvată; alcaloză respiratorie, administrare nerezonabilă sau excesivă de bicarbonat de sodiu, stimulare simpatică exoendogenă excesivă sau, dimpotrivă, parasimpatică a inimii, ducând, respectiv, la dezvoltarea tahicardiei sau bradicardiei prefibrilatorii; hipo- sau hiperkaliemie inițială, hipomagnezemie; efectul toxic al medicamentelor antiaritmice; descărcări repetate frecvente ale defibrilatorului cu formă monopolară de impuls de energie maximă.
Utilizarea medicamentelor antiaritmice pentru prevenirea și tratamentul FV. La determinarea tacticii terapiei preventive, trebuie acordată o importanță deosebită eficacității medicamentului, duratei acțiunii sale și evaluării posibilelor complicații. În cazurile în care FV este precedată de bătăi premature ventriculare frecvente, alegerea medicamentului trebuie să se bazeze pe efectul său antiaritmic.
Lidocaina. În prezent, lidocaina se recomandă să prescrie: cu extrasistole precoce frecvente, pereche și polimorfe, în primele 6 ore de infarct miocardic acut, extrasistole ventriculare frecvente, ducând la tulburări hemodinamice; tahicardie ventriculară sau jogging-ul acestora (peste 3 în 1 oră); FV refractar; pentru prevenirea recurentei FV. Schema de administrare: 50 mg timp de 2 minute. apoi la fiecare 5 min. până la 200 mg, în același timp se administrează lidocaină intravenos (2 g lidocaină + 250 ml glucoză 5%). In timpul fibrilatiei refractare se recomanda doze mari: bolus pana la 80-100 mg de 2 ori cu un interval de 3-5 minute.
Procainamidă. Eficient pentru tratamentul și prevenirea tahicardiei ventriculare susținute sau FV. Doza de saturare - până la 1500 mg (17 mg / kg), diluată în soluție salină, injectată intravenos la o rată de 20 - 30 mg / min. doza de întreținere - 2 - 4 mg / min.
Bretidium. Se recomandă utilizarea în FV, când lidocaina și/sau novocainamida sunt ineficiente. Se administrează intravenos în doză de 5 mg/kg. Dacă FV persistă, după 5 min. se introduce 10 mg/kg, apoi în 10 — 15 min. încă 10 mg/kg. Doza totală maximă este de 30 mg/kg.
Amiodarona (Cordarone). Servește ca rezervă pentru tratamentul aritmiilor severe refractare la terapia antiaritmică standard și în cazurile în care alte medicamente antiaritmice au efecte secundare. Se administrează intravenos la 150 - 300 mg timp de 5 - 15 minute. iar apoi, dacă este necesar, până la 300-600 mg timp de 1 oră sub controlul tensiunii arteriale; doza maximă este de 2000 mg/zi.
Meksiletin. Folosit pentru tratarea aritmiei ventriculare: intravenos 100-250 mg timp de 5-15 minute. apoi în 3,5 ore; maxim - 500 mg (150 mg / h), doză de întreținere de 30 mg / h (până la 1200 mg timp de 24 de ore).
În complexul de măsuri terapeutice, împreună cu medicamentele antiaritmice, este necesar să se includă medicamente care îmbunătățesc funcția contractilă a miocardului, fluxul sanguin coronarian și hemodinamica sistemică; o mare importanță se acordă substanțelor medicinale care normalizează echilibrul acido-bazic și electrolitic. În prezent, în practica de zi cu zi, utilizarea preparatelor cu potasiu și magneziu s-a dovedit bine.
Eficiența utilizării metodei
Problema stopului circulator brusc în condițiile spitalicești și extraspitalicești din cauza prevalenței bolilor cardiovasculare, a leziunilor traumatice, a pierderilor masive de sânge, a asfixiei etc. rămâne extrem de relevantă în întreaga lume.
Obstrucția căilor respiratorii, hipoventilația și stopul cardiac sunt cauze majore de deces în accidente, atacuri de cord și alte urgențe. Când circulația sângelui se oprește mai mult de 3 - 5 minute. și hipoxemie severă necorectată, se dezvoltă leziuni cerebrale ireversibile. Utilizarea imediată a resuscitarii cardiopulmonare poate preveni dezvoltarea morții biologice a corpului. Aceste metode pot fi aplicate în orice cadru. Aceasta implică necesitatea cunoașterii principalelor cauze care au provocat stopul cardiac brusc și, în consecință, modalitățile de prevenire a acestora.
Pregătirea medicilor de diverse specialități (medici generali, stomatologi, oftalmologi etc.), care de obicei nu cunosc metodele de resuscitare cardiopulmonară, va ajuta la evitarea morții subite în contextul îngrijirilor de resuscitare nespecializate. Tehnicile de resuscitare cardiopulmonară sunt în mod constant îmbunătățite, astfel încât medicii de toate specialitățile ar trebui să fie ținuți la curent cu noile perspective și progrese în acest domeniu. Stăpânirea elementelor de diagnosticare de urgență a stărilor terminale și a tehnicilor de resuscitare este cea mai importantă sarcină. Dezvoltarea Ghidurilor va contribui la o introducere mai largă a metodelor de resuscitare cardiopulmonară în medicina practică.
Aplicație
ALGORITM 1. PRINCIPALE MĂSURI DE SUPPORT VITAL
(în absența rănirii). ——— Ripple on large Apel pentru ajutor. ¦ arterele Mentine permeabilitatea ¦ ¦ tractul respirator superior. ¦ / Observați și determinați des ¦ Nu există respirație independentă ¦ (oprire circulatorie) ¦ Apelați la ajutor. ¦ Stați în poziție pentru disponibil (oprește respirația)<- реанимации. Уложить в положение для Начать сердечно-легочную реанимации. реанимацию Сделать 10 вдохов. ¦ Позвать на помощь. / Продолжать искусственное Оценить ритм сердца дыхание. Действовать в зависимости Часто определять пульсацию от выявленных нарушений на крупных артериях. Выяснять причину
Resuscitare cardiopulmonara
Fundamentele resuscitarii cardiopulmonare
Conceptul de resuscitare cardiopulmonară și cerebrală
Resuscitare cardiopulmonara(CPR) este un set de măsuri medicale care vizează readucerea la o viață plină a unui pacient care se află într-o stare de deces clinic.
moarte clinică numită stare reversibilă în care nu există semne de viață (o persoană nu respiră, inima nu îi bate, este imposibil să se detecteze reflexe și alte semne de activitate cerebrală (linie plată pe EEG)).
Reversibilitatea stării de moarte clinică în absența leziunilor incompatibile cu viața cauzate de traume sau boală depinde în mod direct de perioada de inaniție de oxigen a neuronilor creierului.
Dovezile clinice sugerează că recuperarea completă este posibilă dacă nu au trecut mai mult de cinci până la șase minute de la încetarea bătăilor inimii.
Evident, dacă moartea clinică a avut loc pe fondul înfometării de oxigen sau al otrăvirii severe a sistemului nervos central, atunci această perioadă va fi redusă semnificativ.
Consumul de oxigen depinde foarte mult de temperatura corpului, astfel încât cu hipotermia inițială (de exemplu, înecarea în apă cu gheață sau căderea într-o avalanșă), resuscitarea cu succes este posibilă chiar și la douăzeci de minute sau mai mult după stopul cardiac. Și invers - la temperatura corporală ridicată, această perioadă se reduce la unul sau două minute.
Astfel, celulele cortexului cerebral suferă cel mai mult în timpul debutului morții clinice, iar recuperarea lor are o importanță decisivă nu numai pentru viața biologică ulterioară a organismului, ci și pentru existența unei persoane ca persoană.
Prin urmare, refacerea celulelor sistemului nervos central este o prioritate de top. Pentru a sublinia această teză, multe surse medicale folosesc termenul de resuscitare cardiopulmonară și cerebrală (resuscitare cardiopulmonară și cerebrală, CPR).
Conceptele de moarte socială, moarte cerebrală, moarte biologică
Resuscitarea cardiopulmonară întârziată reduce foarte mult șansele restabilirii funcțiilor vitale ale organismului. Deci, dacă resuscitarea a fost începută la 10 minute după stopul cardiac, atunci în marea majoritate a cazurilor, o restabilire completă a funcțiilor sistemului nervos central este imposibilă. Pacienții supraviețuitori vor suferi de simptome neurologice mai mult sau mai puțin pronunțate. asociate cu afectarea cortexului cerebral.
Dacă furnizarea de resuscitare cardiopulmonară a început să fie efectuată la 15 minute după debutul unei stări de moarte clinică, atunci cel mai adesea există o moarte totală a cortexului cerebral, ceea ce duce la așa-numita moarte socială a unei persoane. În acest caz, este posibil să se restabilească numai funcțiile vegetative ale corpului (respirație independentă, nutriție etc.), iar ca persoană, o persoană moare.
La 20 de minute după stopul cardiac, de regulă, apare moartea totală a creierului, când nici măcar funcțiile vegetative nu pot fi restabilite. Astăzi, moartea totală a creierului este echivalată din punct de vedere legal cu moartea unei persoane, deși viața corpului poate fi menținută o perioadă de timp cu ajutorul echipamentelor medicale și medicamentelor moderne.
moartea biologică Este o moarte în masă a celulelor organelor vitale, în care restabilirea existenței organismului ca sistem integral nu mai este posibilă. Dovezile clinice sugerează că moartea biologică are loc la 30-40 de minute după stopul cardiac, deși semnele sale apar mult mai târziu.
Sarcinile și importanța resuscitarii cardiopulmonare în timp util
Efectuarea resuscitarii cardiopulmonare este concepută nu numai pentru a relua respirația și bătăile inimii normale, ci și pentru a duce la o restabilire completă a funcțiilor tuturor organelor și sistemelor.
La mijlocul secolului trecut, analizând datele autopsiei, oamenii de știință au observat că o proporție semnificativă a deceselor nu sunt asociate cu leziuni traumatice incompatibile cu viața sau cu modificări degenerative incurabile cauzate de bătrânețe sau de boală.
Conform statisticilor moderne, resuscitarea cardiopulmonară la timp ar putea preveni fiecare al patrulea deces, readucerea pacientului la o viață plină.
Între timp, informațiile despre eficacitatea resuscitarii cardiopulmonare de bază în stadiul prespitalicesc sunt foarte dezamăgitoare. De exemplu, în Statele Unite, aproximativ 400.000 de oameni mor în fiecare an din cauza unui stop cardiac brusc. Principalul motiv al morții acestor oameni este intempestivitatea sau calitatea proastă a primului ajutor.
Astfel, cunoașterea elementelor de bază ale resuscitarii cardiopulmonare este necesară nu numai pentru medici, ci și pentru persoanele fără studii medicale, dacă sunt îngrijorați de viața și sănătatea celorlalți.
Indicații pentru resuscitarea cardiopulmonară
 Indicația pentru resuscitarea cardiopulmonară este diagnosticul de deces clinic.
Indicația pentru resuscitarea cardiopulmonară este diagnosticul de deces clinic.
Semnele morții clinice sunt împărțite în de bază și suplimentare.
Principalele semne ale morții clinice sunt: lipsa conștienței, respirația, bătăile inimii și dilatarea persistentă a pupilelor.
Poti suspecta lipsa respiratiei prin imobilitatea toracelui si a peretelui anterior al abdomenului. Pentru a verifica autenticitatea simptomului, este necesar să vă aplecați spre fața victimei, să încercați să simțiți mișcarea aerului cu propriul obraz și să ascultați sunetele respiratorii care provin din gura și nasul pacientului.
Pentru a verifica disponibilitatea bătăile inimii. este necesar să se probeze puls pe arterele carotide (pe vasele periferice, pulsul nu se simte când tensiunea arterială scade la 60 mm Hg și mai jos).
Tampoanele degetelor arătător și mijlociu sunt plasate pe regiunea mărului lui Adam și sunt ușor deplasate în lateral în orificiul delimitat de rola musculară (mușchiul sternocleidomastoidian). Absența pulsului indică stop cardiac.
A verifica reacția pupilei. deschideți ușor pleoapa și întoarceți capul pacientului în lumină. Dilatarea persistentă a pupilelor indică o hipoxie profundă a sistemului nervos central.
Semne suplimentare: o modificare a culorii pielii vizibile (paloare moartă, cianoză sau marmorare), lipsa tonusului muscular (un membru ușor ridicat și eliberat cade moale ca un bici), lipsa reflexelor (fără răspuns la atingere, plâns, stimuli de durere).
Deoarece intervalul de timp dintre debutul morții clinice și apariția modificărilor ireversibile în cortexul cerebral este extrem de mic, un diagnostic rapid al morții clinice determină succesul tuturor acțiunilor ulterioare.
Contraindicații pentru resuscitarea cardiopulmonară
Furnizarea de resuscitare cardiopulmonară are ca scop readucerea pacientului la o viață plină și nu întârzierea procesului de moarte. Prin urmare, măsurile de resuscitare nu sunt efectuate dacă starea de moarte clinică a devenit sfârșitul firesc al unei boli grave de lungă durată care a epuizat forțele organismului și a implicat modificări degenerative grosolane în multe organe și țesuturi. Vorbim despre stadiile terminale ale patologiei oncologice, stadiile extreme ale bolilor cronice de inima. respiratorii, renali. insuficiență hepatică și altele asemenea.
O contraindicație pentru resuscitarea cardiopulmonară sunt, de asemenea, semne vizibile ale inutilității complete a oricăror măsuri medicale.
În primul rând, vorbim despre daune vizibile care sunt incompatibile cu viața.
Din același motiv, măsurile de resuscitare nu sunt efectuate în cazul detectării semnelor de moarte biologică.
Semnele timpurii de moarte biologică apar la 1-3 ore după stopul cardiac. Aceasta este uscarea corneei, răcirea corpului, pete cadaverice și rigor mortis.
Uscarea corneei se manifestă prin tulburarea pupilei și o schimbare a culorii irisului, care pare a fi acoperit cu o peliculă albicioasă (acest simptom se numește „strălucire de hering”). În plus, există un simptom de „pupila pisicii” - cu o ușoară compresie a globului ocular, pupila se micșorează într-o fantă.
Răcirea corpului la temperatura camerei are loc cu o rată de un grad pe oră, dar într-o cameră răcoroasă procesul este mai rapid.
Petele cadaveroase se formează din cauza redistribuirii post-mortem a sângelui sub influența gravitației. Primele pete pot fi găsite pe partea inferioară a gâtului (în spate, dacă corpul este întins pe spate, și în față, dacă persoana a murit întinsă pe burtă).
Rigor mortis începe în mușchii maxilarului și ulterior se răspândește de sus în jos în tot corpul.
Astfel, regulile de desfășurare a resuscitarii cardiopulmonare prescriu începerea imediată a măsurilor imediat după stabilirea diagnosticului de deces clinic. Singurele excepții sunt acele cazuri în care imposibilitatea readucerii la viață a pacientului este evidentă (leziuni vizibile incompatibile cu viața, leziuni degenerative ireparabile documentate, cauzate de o boală cronică gravă, sau semne pronunțate de moarte biologică).
Etapele și etapele resuscitarii cardiopulmonare
 Etapele și etapele RCP au fost dezvoltate de Patriarhul Resuscitarii, autorul primului manual internațional de RCP și Resuscitare Cerebară, Peter Safar, PhD, Universitatea din Pittsburgh.
Etapele și etapele RCP au fost dezvoltate de Patriarhul Resuscitarii, autorul primului manual internațional de RCP și Resuscitare Cerebară, Peter Safar, PhD, Universitatea din Pittsburgh.
Astăzi, standardele internaționale pentru resuscitarea cardiopulmonară prevăd trei etape, fiecare dintre ele constând din trei etape.
Primul stagiu. de fapt, este resuscitare cardiopulmonară primară și include următoarele etape: asigurarea căilor respiratorii, respirație artificială și masaj cu inimă închisă.
Scopul principal al acestei etape este prevenirea morții biologice prin combaterea urgentă a înfometării de oxigen. Prin urmare, se numește prima etapă de bază a resuscitarii cardiopulmonare sprijin de viață elementar .
A doua faza se efectuează de o echipă specializată de resuscitatori și include terapie medicamentoasă, control ECG și defibrilare.
Această etapă se numește susţinerea continuă a vieţii. deoarece medicii şi-au pus sarcina de a realiza circulaţia spontană.
A treia etapă efectuată exclusiv în secții de terapie intensivă specializate, motiv pentru care se numește menținerea vieții pe termen lung. Scopul său final este de a asigura refacerea completă a tuturor funcțiilor corpului.
În această etapă, se efectuează o examinare cuprinzătoare a pacientului, în timp ce se determină cauza care a provocat stopul cardiac și se evaluează gradul de deteriorare cauzat de starea de deces clinic. Ei efectuează măsuri medicale care vizează reabilitarea tuturor organelor și sistemelor, realizează reluarea activității mentale cu drepturi depline.
Astfel, resuscitarea cardiopulmonară primară nu presupune determinarea cauzei stopului cardiac. Tehnica ei este extrem de unitară, iar asimilarea tehnicilor metodologice este la îndemâna oricui, indiferent de pregătirea profesională.
Algoritm pentru efectuarea resuscitarii cardiopulmonare
Algoritmul pentru efectuarea resuscitarii cardiopulmonare a fost propus de American Heart Association (ANA). Acesta prevede continuitatea activității resuscitatorilor în toate etapele și etapele acordării de îngrijiri pacienților cu stop cardiac. Din acest motiv, algoritmul este numit lanțul vieții .
Principiul de bază al resuscitarii cardiopulmonare în conformitate cu algoritmul: avertizare timpurie a unei echipe specializate și o tranziție rapidă la stadiul de susținere a vieții ulterioare.
Astfel, terapia medicamentoasă, defibrilarea și controlul ECG trebuie efectuate cât mai devreme posibil. Prin urmare, apelarea la îngrijiri medicale de specialitate este o prioritate de top pentru resuscitarea cardiopulmonară de bază.
Reguli pentru efectuarea resuscitarii cardiopulmonare
Dacă asistența este oferită în afara zidurilor unei instituții medicale, trebuie mai întâi evaluată siguranța locului pentru pacient și resuscitator. Dacă este necesar, pacientul este mutat.
La cea mai mică suspiciune de amenințare cu moartea clinică (respirație zgomotoasă, rară sau anormală, confuzie, paloare etc.), trebuie să chemați ajutor. Protocolul de resuscitare cardiopulmonară necesită „multe mâini”, astfel încât participarea mai multor persoane va economisi timp, va crește eficiența asistenței medicale primare și, prin urmare, va crește șansele de succes.
Deoarece diagnosticul de moarte clinică trebuie stabilit cât mai curând posibil, fiecare mișcare ar trebui salvată.
În primul rând, ar trebui să verificați prezența conștiinței. Dacă nu există răspuns la apel și întrebări despre starea de bine, pacientul poate fi scuturat ușor de umeri (este necesară precauție extremă în cazul suspiciunii de leziune a coloanei vertebrale). Dacă răspunsul la întrebări nu poate fi obținut, este necesar să strângeți puternic falangea unghiilor victimei cu degetele.
În absența conștiinței, este necesar să apelați imediat la asistență medicală calificată (este mai bine să faceți acest lucru printr-un asistent, fără a întrerupe examinarea inițială).
Dacă victima este inconștientă și nu răspunde la iritarea durerii (gemete, strâmbături), atunci aceasta indică o comă profundă sau o moarte clinică. În acest caz, este necesar să deschideți simultan ochiul cu o mână și să evaluați reacția pupilelor la lumină, iar cu cealaltă să verificați pulsul pe artera carotidă.
La persoanele inconștiente, este posibilă o încetinire pronunțată a bătăilor inimii, așa că ar trebui să vă așteptați la o undă de puls timp de cel puțin 5 secunde. În acest timp, se verifică reacția pupilelor la lumină. Pentru a face acest lucru, deschideți ușor ochiul, evaluați lățimea pupilei, apoi închideți și deschideți din nou, observând reacția pupilei. Dacă este posibil, apoi direcționați sursa de lumină către pupilă și evaluați reacția.
Pupilele pot fi încordate în mod persistent în caz de otrăvire cu anumite substanțe (analgezice narcotice, opiacee), astfel încât acest simptom nu poate fi pe deplin de încredere.
Verificarea prezenței bătăilor inimii încetinește adesea foarte mult diagnosticul, așa că recomandările internaționale pentru resuscitarea cardiopulmonară primară afirmă că, dacă unda de puls nu este detectată în cinci secunde, atunci diagnosticul de moarte clinică este stabilit prin absența conștiinței și a respirației.
Pentru a înregistra absența respirației, ei folosesc tehnica: „Văd, aud, simt”. Observați vizual absența mișcării toracelui și a peretelui anterior al abdomenului, apoi aplecați-vă spre fața pacientului și încercați să auziți sunete respiratorii și să simțiți mișcarea aerului cu obrazul. Este inacceptabil să pierzi timpul aplicând bucăți de vată, oglinzi etc. pe nas și pe gură.
Protocolul de resuscitare cardiopulmonară afirmă că detectarea unor semne precum inconștiența, lipsa respirației și unda pulsului pe vasele principale este suficientă pentru a stabili un diagnostic de moarte clinică.
Dilatarea pupilei se observă adesea doar la 30-60 de secunde după stopul cardiac, iar acest simptom atinge maximul în al doilea minut de deces clinic, așa că nu trebuie pierdut timp prețios în stabilirea lui.
Astfel, regulile de desfășurare a resuscitării cardiopulmonare primare prescriu recurgerea cât mai devreme posibilă la ajutor din afară, apelarea unei echipe specializate în cazul în care se suspectează o stare critică a victimei și începerea resuscitarii cât mai devreme posibil.
Tehnica de resuscitare cardiopulmonară primară
 Asigurarea permeabilității căilor respiratorii
Asigurarea permeabilității căilor respiratorii
Într-o stare inconștientă, tonusul mușchilor orofaringelui scade, ceea ce duce la blocarea intrării în laringe de către limbă și țesuturile moi din jur. În plus, în absența conștiinței, există un risc mare de blocare a tractului respirator cu sânge, vărsături, fragmente de dinți și proteze.
Pacientul trebuie așezat pe spate pe o suprafață fermă și plană. Nu este recomandat să puneți o rolă din materiale improvizate sub omoplați sau să dați capului o poziție ridicată. Standardul pentru resuscitarea cardiopulmonară primară este tripla manevră a lui Safar: înclinarea capului înapoi, deschiderea gurii și împingerea mandibulei înainte.
Pentru a asigura înclinarea capului, o mână este plasată pe regiunea fronto-parietală a capului, iar cealaltă este adusă sub gât și ridicată ușor.
Dacă se suspectează o leziune gravă a coloanei cervicale (cădere de la înălțime, răni ale scafandrilor, accidente de mașină), nu se efectuează înclinarea capului. În astfel de cazuri, este imposibil să îndoiți capul și să îl întoarceți în lateral. Capul, pieptul și gâtul trebuie fixate în același plan. Permeabilitatea căilor respiratorii se realizează prin extinderea ușoară a capului, deschiderea gurii și proeminența mandibulei.
Extensia maxilarului este prevazuta cu doua maini. Degetele mari sunt plasate pe frunte sau pe bărbie, iar restul acoperă ramura maxilarului inferior, deplasându-l înainte. Este necesar ca dinții inferiori să fie la același nivel cu cei superiori, sau puțin în fața lor.
Gura pacientului, de regulă, se deschide ușor atunci când maxilarul este avansat. Deschiderea suplimentară a gurii se realizează cu o mână cu ajutorul unei inserții în formă de cruce a primului și celui de-al doilea deget. Degetul arătător este introdus în colțul gurii victimei și apăsat pe dinții superiori, apoi degetul mare este apăsat pe dinții inferiori vizavi. În cazul compresiunii strânse a maxilarelor, degetul arătător este introdus din colțul gurii în spatele dinților, iar fruntea pacientului este apăsată cu cealaltă mână.
Aportul triplu al lui Safar este completat cu o revizuire a cavității bucale. Cu ajutorul degetelor arătător și mijlociu învelite într-un șervețel, vărsăturile, cheaguri de sânge, fragmente de dinți, fragmente de proteze și alte obiecte străine sunt îndepărtate din gură. Protezele dentare strânse nu trebuie îndepărtate.
Ventilație pulmonară artificială
Uneori, respirația spontană este restabilită după ce căile respiratorii sunt asigurate. Dacă acest lucru nu se întâmplă, treceți la ventilația artificială a plămânilor prin metoda gură la gură.
Gura victimei este acoperită cu o batistă sau un șervețel. Resuscitatorul este situat pe partea laterală a pacientului, el aduce o mână sub gât și o ridică ușor, pune cealaltă pe frunte, încercând să încline capul înapoi, ciupește nasul victimei cu degetele aceleiași mâini și apoi, inspirând adânc, expiră în gura victimei. Eficacitatea procedurii este apreciată de excursia toracelui.
Resuscitarea cardiopulmonară primară la sugari se realizează prin metoda gură la gură și nas. Capul copilului este aruncat înapoi, apoi resuscitatorul acoperă gura și nasul copilului cu gura și expiră. Când se efectuează resuscitarea cardiopulmonară la nou-născuți, trebuie reținut că volumul curent este de 30 ml.
Metoda gura la nas este folosita pentru leziuni ale buzelor, maxilarul superior si inferior, incapacitatea de a deschide gura si in cazul resuscitarii in apa. Mai întâi, cu o mână apasă pe fruntea victimei, iar cu a doua pun în față maxilarul inferior, în timp ce gura se închide. Apoi expirați în nasul pacientului.
Fiecare respirație nu trebuie să dureze mai mult de 1 s, apoi ar trebui să așteptați ca pieptul să se coboare și să respirați încă o dată în plămânii victimei. După o serie de două respirații, se trec la compresiile toracice (masaj cu inima închisă).
Cele mai frecvente complicații ale resuscitării cardiopulmonare apar în stadiul de aspirație a căilor respiratorii cu sânge și aer care intră în stomacul victimei.
Pentru a preveni intrarea sângelui în plămânii pacientului, este necesară o toaletă permanentă a cavității bucale.
Când aerul intră în stomac, se observă o proeminență în regiunea epigastrică. În acest caz, întoarceți capul și umerii pacientului în lateral și apăsați ușor pe zona umflată.
Prevenirea pătrunderii aerului în stomac include un management adecvat al căilor respiratorii. În plus, trebuie evitată inhalarea de aer în timpul compresiunilor toracice.
 Masaj cu inima închisă
Masaj cu inima închisă
O condiție necesară pentru eficacitatea masajului cu inima închisă este amplasarea victimei pe o suprafață dură, uniformă. Resuscitatorul poate fi amplasat pe fiecare parte a pacientului. Palmele mâinilor sunt așezate una peste alta și așezate pe treimea inferioară a sternului (două degete transversale deasupra locului de atașare al procesului xifoid).
Presiunea asupra sternului este produsă de partea proximală (carpiană) a palmei, în timp ce degetele sunt ridicate în sus - această poziție evită o fractură a coastelor. Umerii salvatorului trebuie să fie paraleli cu pieptul victimei. În compresiile toracice, coatele nu sunt îndoite pentru a folosi o parte din propria greutate. Compresia se efectuează cu o mișcare rapidă și viguroasă, în timp ce deplasarea toracelui ar trebui să ajungă la 5 cm.Perioada de relaxare este aproximativ egală cu perioada de compresie, iar întregul ciclu ar trebui să fie puțin mai mic de o secundă. După 30 de cicluri, faceți 2 respirații, apoi începeți o nouă serie de cicluri de compresie toracică. În acest caz, tehnica de resuscitare cardiopulmonară ar trebui să asigure o frecvență a compresiilor: aproximativ 80 pe minut.
Resuscitarea cardiopulmonară la copiii cu vârsta sub 10 ani presupune un masaj cu inimă închisă cu o frecvență de 100 de compresii pe minut. Compresia se realizează cu o singură mână, în timp ce deplasarea optimă a toracelui în raport cu coloana vertebrală este de 3-4 cm.
Pentru sugari, se efectuează un masaj cu inima închisă cu degetele arătător și mijlociu ale mâinii drepte. Resuscitarea cardiopulmonară a nou-născuților ar trebui să asigure o frecvență a contracțiilor de 120 de bătăi pe minut.
Cele mai tipice complicații ale resuscitării cardiopulmonare în stadiul de masaj cu inimă închisă: fracturile coastelor. stern, ruptură hepatică, leziune cardiacă, leziune pulmonară de la coastele rupte.
Cel mai adesea, leziunile apar din cauza poziționării incorecte a mâinilor resuscitatorului. Deci, dacă mâinile sunt prea înalte, apare o fractură a sternului, dacă este deplasat la stânga, o fractură a coastelor și o leziune a plămânilor prin fragmente, dacă este deplasată spre dreapta, este posibilă o ruptură hepatică.
Prevenirea complicațiilor de resuscitare cardiopulmonară include și monitorizarea raportului dintre forța de compresie și elasticitatea toracică, astfel încât impactul să nu fie excesiv.
Criterii de eficacitate a resuscitarii cardiopulmonare
În timpul resuscitării cardiopulmonare, este necesară monitorizarea constantă a stării victimei.
Principalele criterii pentru eficacitatea resuscitarii cardiopulmonare:
- îmbunătățirea culorii pielii și a mucoaselor vizibile (scăderea paloarei și a cianozei pielii, apariția unei culori roz a buzelor);
- constricția elevilor;
- restabilirea răspunsului pupilar la lumină;
- undă de puls pe vasele principale și apoi pe vasele periferice (puteți simți o undă de puls slabă pe artera radială de la încheietura mâinii);
- tensiunea arterială 60-80 mm Hg;
- apariția mișcărilor respiratorii.
Dacă pe artere apare o pulsație distinctă, compresia toracică este oprită și ventilația artificială a plămânilor este continuată până când respirația spontană se normalizează.
Cele mai frecvente motive pentru care RCP nu este eficientă sunt:
- pacientul este situat pe o suprafață moale;
- poziția incorectă a mâinilor în timpul compresiei;
- compresie insuficientă a toracelui (mai puțin de 5 cm);
- ventilație ineficientă a plămânilor (verificată prin excursii toracice și prezența expirației pasive);
- resuscitare întârziată sau o pauză mai mare de 5-10 s.
În absența semnelor de eficacitate a resuscitarii cardiopulmonare, se verifică corectitudinea implementării acesteia și se continuă activitățile de salvare. Dacă, în ciuda tuturor eforturilor, la 30 de minute după începerea resuscitării, semnele de restabilire a circulației sângelui nu au apărut, atunci activitățile de salvare sunt oprite. Momentul încetării resuscitării cardiopulmonare primare se înregistrează ca fiind momentul decesului pacientului.
Înainte de utilizare, trebuie să consultați un specialist.
informație ,O moarte neașteptată este cel mai teribil și teribil lucru care se poate întâmpla, mai ales dacă necazul se întâmplă unei rude apropiate sau unei persoane dragi. Adesea, primul ajutor corect acordat în caz de stop cardiac este singura șansă de a salva o viață: înainte de sosirea asistenței medicale de urgență, este necesar să se facă cât mai mult posibil pentru a menține circulația sângelui și a păstra viabilitatea creierului. Principalele condiții de eficacitate sunt îngrijirea de urgență pentru insuficiența respiratorie și trebuie să înceapă imediat, iar implementarea măsurilor primare de resuscitare trebuie să fie corectă. Este important să nu faci greșeli tipice care pot dăuna unei persoane care se află într-o stare de moarte clinică.
Principalele indicații pentru resuscitare
Asistența primară de urgență pentru stop cardiac brusc trebuie începută după evaluarea următoarelor semne:
- pierderea conștienței;
- lipsa mișcărilor pulsului în zona arterei carotide;
- respirație afectată sau absentă.
Nu puteți intra în panică, faceți acțiuni fără sens și încercați să resuscitați o persoană cu lovituri în piept: primul ajutor medical pentru stop cardiac constă în efectuarea măsurilor primare pentru a restabili respirația și circulația sângelui la o persoană care se află într-o stare de moarte clinică. Este necesar să se evalueze situația și să se ia o decizie privind acordarea asistenței în 10-15 secunde. În paralel, este necesară apelarea echipei de resuscitare, ai cărei specialiști vor putea lua toate măsurile posibile pentru a resuscita persoana.
Activitati primare
Resuscitarea stopului cardiac de către un spectator sau o rudă constă în 3 etape.
- Pregătirea căilor respiratorii
O persoană fără semne de viață ar trebui să fie întinsă pe spate, pe o suprafață dură, plană. Eliberați partea superioară a pieptului de pe îmbrăcăminte. Este obligatorie examinarea tractului respirator - dacă în gură se găsesc corpi străini, proteze dentare, cheaguri de sânge, obstacolele trebuie îndepărtate rapid. Pentru a asigura o ventilație artificială optimă a plămânilor la o persoană culcată, trebuie efectuate 3 pași: 
- aruncă-ți capul pe spate;
- ieșiți cât mai mult posibil maxilarul inferior;
- deschide-ti gura.
După ce a luat o respirație de probă în metoda gură la gură și evaluând rezultatul expansiunii toracice, este necesar să începeți primul ajutor în caz de stop cardiac brusc.
- Ventilație artificială în plămâni
Pentru a furniza aer plămânilor unei persoane care nu poate respira singură, este necesar să se efectueze următoarele măsuri ciclice: 
- inspira profund;
- prindeți căile nazale ale unei persoane întinse cu capul aruncat pe spate;
- expirați în gură deschisă;
- evaluați dimensiunea expansiunii sânilor;
- eliberați gura persoanei pentru expirație pasivă.
Durata fiecărui ciclu este de aproximativ 5 secunde. Asigurați-vă că monitorizați expansiunea și contracția toracelui în fiecare ciclu. Mai importantă nu este cantitatea, ci calitatea: 12 injecții cu drepturi depline pe minut vor asigura că oxigenul care dă viață, care este necesar pentru toate țesuturile și organele, pătrunde în sângele uman.
- Compresiune compresie a pieptului
Menținerea circulației este cel mai important pas în acordarea primului ajutor în cazul stopului cardiac brusc. Masajul cu piept închis imită activitatea inimii, ajutând la trimiterea sângelui oxigenat către organele vitale. Regulile de bază ale resuscitarii cardiace sunt:

Ritmul optim (80-100 de mișcări de masaj pe minut) vă permite să simulați pe deplin un ritm cardiac normal. În caz de stop cardiac, resuscitarea trebuie efectuată continuu, combinând masajul extern cu injecția de aer artificial. Este bine dacă 2 persoane oferă asistență de urgență: în acest caz, puteți face o injecție de aer pentru 5 mișcări de masaj. Dacă îngrijirea de urgență pe fondul asistoliei este efectuată de o singură persoană, atunci raportul ar trebui să fie de 15 la 2 - după un ciclu de 15 compresii de masaj, trebuie efectuate 2 lovituri.
Greșeli comune
O persoană neinstruită și departe de medicină este departe de a fi întotdeauna capabilă să facă totul corect. Greșelile comune și frecvente în resuscitarea primară includ:
- desfășurarea tuturor activităților pe o suprafață moale sau elastică;
- efectuarea de respirații cu capul întins și nările muribundului neciupit;
- alegerea greșită a punctului pentru masaj extern;
- presiune haotică non-ritmică pe piept cu forță insuficientă sau excesivă;
- efectuarea unui masaj închis fără a efectua injecții;
- nerespectarea raportului dintre respirații și presiuni;
- întrerupere nerezonabilă a acordării de îngrijiri medicale mai mult de 10 secunde;
- lipsa controlului asupra eficacității masajului și a respirației artificiale.
După 30 de minute de resuscitare, în lipsa bătăilor inimii și a respirației, se instalează o stare ireversibilă, când nu se mai poate schimba nimic, chiar dacă echipa de resuscitare a sosit cu un defibrilator. Dacă nu încerci să faci nimic, ci doar apelezi la ajutor de urgență, atunci moartea biologică va avea loc în 7 minute.
Cu ajutorul măsurilor primare de resuscitare, este posibilă pornirea inimii, dar numai în cazurile în care nu există o patologie gravă a sistemului cardiovascular sau a apărut stop cardiac reflex. Sarcina principală a primului ajutor este menținerea circulației sângelui și a respirației până la sosirea specialiștilor cu experiență în resuscitare și echipamente speciale.
Articole similare
-
Când un soț este împotriva unui copil, cum să rămâi însărcinată fără știrea lui?
Uneori poți rămâne însărcinată din neglijență. Pentru a preveni acest lucru, este important să știți cum puteți concepe un copil accidental și ce mijloace puteți utiliza pentru a evita o sarcină nedorită. De asemenea, în acest articol puteți găsi informații despre...
-
Ce pietre și amulete sunt potrivite pentru Taur în funcție de horoscop și data nașterii Talisman de elefant pentru Taur
Aprilie-mai Taurul (21 aprilie - 20 mai) sunt măsurați, nu mofturoși și colosal de productivi! Încăpăţânarea lor de invidiat îi poate aduce pe alţii la mâner, dar ştiu exact ce fac şi de ce au nevoie. Printre aspectele pozitive...
-
Restricții privind accesul la date în roluri 1c
Toate setările pentru drepturile utilizatorului pe care le vom face în cadrul acestui articol se află în secțiunea 1C 8.3 „Administrare” - „Setări pentru utilizatori și drepturi”. Acest algoritm este similar în majoritatea configurațiilor pe...
-
1c pornește un client subțire în loc de unul gros
Platforme: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Configurații: Toate configurațiile2012-11-16 21362 Sunt lansate prin specificarea specială...
-
Dovezi despre modalități cunoscute de a fura energie electrică Cum să afli cine fură electricitate
Creșterea tarifelor la energie este una dintre trăsăturile izbitoare ale adâncirii crizei economice. În acest context, furtul de energie electrică și problemele asociate cu detectarea acesteia sunt de o importanță capitală. Modalități de a detecta furtul...
-
Caracteristici de montare prize și întrerupătoare pe diferite suprafețe
Salutări tuturor cititorilor blogului nostru.Astăzi, dragi cititori, vreau să subliniez subiectul cum se instalează prize. Această procedură este foarte des solicitată atunci când înlocuiți o priză veche cu una nouă în cazul unei defecțiuni, când ...
