Slăbirea mucoasei interioare a buzelor gurii. Boli ale cavității bucale. Stomatită traumatică sau bacteriană
Bolile cavității bucale sunt un grup extins de boli care afectează toate procesele inflamatorii și degenerative din cavitatea bucală. Unele au simptome pronunțate, altele nu deranjează atât de mult pacientul. Dar orice proces patologic trebuie tratat. Într-adevăr, pe lângă senzațiile neplăcute, este periculos pentru consecințele sale: deteriorarea și pierderea dinților, afectarea maxilarului, răspândirea infecției în tot corpul.

Orice proces patologic se reflectă în membrana mucoasă. Există o mulțime de bacterii în gură. În mod normal, ele coexistă, asigurând procesul de prelucrare primară a alimentelor. Dar, în prezența factorilor adversi, compoziția florei se modifică: numărul agenților patogeni crește, ceea ce provoacă boli ale cavității bucale și, ca urmare, inflamație, supurație, diferite formațiuni, țesuturi sunt deteriorate.
Impulsul pentru boala poate fi:
- Prezența unei surse de infecție în organism;
- Imunitatea slăbită;
- Avitaminoza;
- dezechilibru hormonal;
- Focalizarea cariilor;
- Leziuni ale mucoasei - mecanice, termice, chimice.
Simptome la care trebuie să fiți atenți
Orice disconfort este un motiv pentru a vizita un medic. Va ajuta la diagnosticarea și vindecarea bolii la timp și pentru a preveni deteriorarea dinților.
Semne care sunt motivul unui consult medical:
- Respirație mirositoare ascuțită;
- Umflarea și sângerarea gingiilor;
- Formațiuni (răni, erupții cutanate, abcese) pe limbă, gingii, mucoasă;
- Dureri, arsuri, care cresc în timpul meselor;
- Salivație crescută sau gură uscată severă.
După examinare, medicul va prescrie un tratament. Poate că vor exista suficiente clătiri și unguente medicinale. În cazurile severe și avansate, va fi nevoie de un curs de antibiotice.
Cauză bolile bucale sunt:
- bacterii,
- ciuperci,
- virusuri.
Clasificarea bolilor infecțioase și inflamatorii
Acest grup de boli orale include în mod tradițional stomatita. Toate apar ca urmare a îngrijirii necorespunzătoare a cavității bucale și, de asemenea, însoțesc unele boli ale intestinelor sau stomacului.
Stomatita catarală
manifestată prin umflarea dureroasă a membranei mucoase, a cărei suprafață poate fi acoperită cu placă albă sau gălbuie.
Stomatita ulcerativa
afectează membrana mucoasă la toată profunzimea ei. Ulcerația este însoțită de o creștere a ganglionilor limfatici, slăbiciune, dureri de cap. Apare la persoanele cu ulcer gastric sau enterită cronică.
Stomatita aftoasa
caracterizată prin multiple afte (eroziune) pe mucoasă. Poate fi provocată de infecții bucale, reacții alergice, dezechilibre ale tractului gastrointestinal și chiar reumatism. Acest tip de boală începe cu stare de rău, o posibilă creștere a temperaturii și abia atunci apar afte.
Viral boli bucale
Cel mai adesea, membrana mucoasă este infectată cu virusul herpesului. De obicei captează spațiul din jurul gurii, dar în unele situații este afectată și cavitatea bucală. În aceste cazuri, trebuie consultat un specialist pentru tratament.
Herpesul cavității bucale este localizat de afte pe palat, obraji, limbă și pe suprafața interioară a buzelor. Clinic, boala se manifestă secvenţial sub formă de infecţie primară cu herpes şi herpes cronic recurent. Sunt afectate și gingiile – sub formă de gingivite catarală acută.
Boli fungice ale cavității bucale
Ele apar din cauza apariției în corpul uman, și în special în cavitatea bucală, ciuperci asemănătoare drojdiei. Cu toate acestea, mai mult de jumătate din populație este purtătoare a ciupercii în stare inactivă. Semnalul pentru activare este diferitele patologii ale corpului, care reduc drastic apărarea imunitară. Ca urmare, este diagnosticată canididomicoza cavității bucale, deoarece ciupercile aparțin grupului Candida.
În funcție de cursul clinic, se disting mai multe tipuri de candidoză.
Candidoză pseudomembranoasă acută
așa-numitul afte, este diagnosticat cel mai des. Suprafața obrajilor, gurii, buzelor, spatele limbii devine uscată, sunt acoperite cu un strat albicios. Pacienții suferă de o senzație de arsură în gură, disconfort la masă. Copiii o tolerează cu ușurință, în timp ce apariția bolii la adulți se poate datora diabetului, hipovitaminozei, bolilor de sânge, așa că tratamentul poate fi dificil.
Candidoză atrofică acută
foarte dureros pentru o persoană. Mucoasa capătă o culoare roșie intens, suprafața sa este extrem de uscată, aproape că nu există placă. Dacă este prezent, atunci în pliuri și include nu numai ciuperca cavității bucale, ci și epiteliul descuamat.
Candidoza hiperplazica cronica
Cu o suprafață ușor afectată, este prezent un strat neobișnuit de gros de placă inseparabilă sub formă de plăci sau noduli. Când încercați să îndepărtați placa, suprafața inflamată curățată sângerează.
Candidoza cronică atrofică
apare la purtarea protezelor lamelare amovibile pentru o perioadă lungă de timp. Membrana mucoasă se usucă și se inflama. Simptomele clasice ale acestui tip de boală sunt inflamația caracteristică a limbii, gurii, colțurilor gurii.
Deoarece tratamentul eficient depinde de identificarea corectă a agentului cauzal al bolii, numai un medic calificat are dreptul de a-l prescrie după o serie de teste.

Glosita
Glosita este o inflamație a membranelor mucoase ale limbii.
Cu această boală, inflamația poate apărea:
- papilele gustative pe suprafața limbii
- mucoasele regiunii sublinguale.
Simptome de glosită
Durere. Caracteristicile sunt durerea atunci când mănâncă, bea și vorbim. Uneori arsuri, dureri sau chiar amorțeli în zona limbii îngrijorează. Dacă infecția a pătruns în regiunea papilelor gustative ale limbii, există o încălcare a senzațiilor gustative.
Edem. Acest simptom este o manifestare comună a inflamației. Odată cu umflarea, limba crește în dimensiune. Cu o inflamație severă, vorbirea poate fi afectată din cauza edemului.
Glosita se poate manifesta prin înroșirea membranelor mucoase ale limbii, precum și formarea de ulcere, răni, pustule și vezicule umplute cu un lichid limpede.
Stomatita
Stomatita este o boală inflamatorie a mucoasei bucale.
Stomatita este o inflamație infecțioasă frecventă a mucoasei bucale. Se caracterizează prin umflături, roșeață, se formează ulcere la suprafață. Există mai multe tipuri:
- Catarhal se manifestă sub formă de roșeață și înflorire albă;
- Ulcerativul este însoțit de răni, febră, cefalee și febră. Adesea se dezvoltă pe fondul bolilor tractului gastrointestinal, disbacterioză;
- Aftos - începe cu o temperatură ridicată, apoi apar ulcere pe membrana mucoasă. Infecțiile și reacțiile alergice pot fi cauza.
Cauza stomatitei poate fi deteriorarea - o zgârietură, tăietură, mușcătură, în care pătrunde infecția. Deteriorarea poate apărea în cazul unei proteze alese necorespunzător care zgârie gingiile sau mucoasele.
De asemenea, această afecțiune dureroasă poate apărea ca urmare a traumei membranelor mucoase cu particule ascuțite de alimente, obiecte străine. Deteriorarea membranelor mucoase este însoțită de o creștere a activității microbilor patogeni și de dezvoltarea inflamației. Stomatita se poate dezvolta pe:
- o zonă limitată a mucoasei,
- în toată mucoasa.
Răspândirea infecției este determinată de tipul de agent patogen, precum și de starea imunității umane.
Simptomele stomatitei
Durere. Durerea cu stomatită este adesea intensă. Interferează cu alimentația și articulația normală. Adesea, severitatea durerii devine cauza insomniei pacientului.
Edem.Îngroșarea mucoaselor cu stomatită este, de asemenea, o consecință a inflamației. Mucoasa edematoasă se slăbește, este ușor rănită de dinți când vorbește, ceea ce creează „porți” suplimentare pentru pătrunderea infecției.
Modificări ale mucoasei. Apariția petelor și rănilor este un simptom nespecific care apare în cazul stomatitei atât de natură virală, cât și bacteriană. Formarea peliculelor cenușii este caracteristică difteriei. Petele convexe albicioase pe suprafața interioară a obrajilor (pete Filatov-Koplik) sunt primul semn al rujeolei incipiente.
Cu stomatită, se prescriu clătiri antibacteriene, unguente, aplicații. Poate fi necesar să luați medicamente antimicrobiene sau antialergice.
Gingivita
Gingivita este o inflamație a gingiilor.
Gingivita este un însoțitor frecvent al bolilor dentare. De asemenea, apare uneori în fundal:
- lipsa de vitamine în dietă (tipic pentru copii),
- tulburări imunitare,
- perturbări hormonale etc.
Simptomele gingivitei
Durere.În cazul gingivitei, durerea îl deranjează pe pacient când se spală pe dinți, mănâncă, folosește scobitori sau ață dentară.
Edem. Guma crește în dimensiune, devine mai slăbită.
Modificări ale mucoasei.În funcție de tipul de infecție, pe gingii se pot forma răni sau eroziuni de diferite forme. Gingiile pot sângera.
Tratamentul în timp util este cheia unei recuperări rapide
Când apar primele simptome, este important să începeți tratamentul potrivit care vizează cauza bolilor bucale - agenți patogeni. Acest lucru va ajuta la oprirea dezvoltării inflamației, va scăpa de disconfort și va evita complicațiile.

Leucoplazie- keratinizarea membranei mucoase, care apare ca reacție la un stimul constant. Motivele pot fi:
- Fumat;
- Daune permanente - marginea ascuțită a obturației, proteze dentare;
- Utilizarea frecventă a alcoolului puternic;
- alimente calde sau reci;
- Luarea anumitor medicamente.
Tratamentul începe cu îndepărtarea sursei leziunii. Se efectuează igienizarea cavității bucale, se prescriu aplicații de restaurare.
halitoza- Respiratie urat mirositoare. Apare din mai multe motive: cu boli ale tractului gastrointestinal, ale organelor respiratorii (în special cu formarea de dopuri purulente în amigdale), boli de rinichi, diabet zaharat. Dar cel mai frecvent este procesul inflamator din cavitatea bucală. Mirosul în sine provine din procesele putrefactive, acumularea unui număr mare de bacterii moarte și celule moarte. Pentru a elimina un miros neplăcut, trebuie să vindecați boala de bază, cariile și alte boli dentare, să eliminați inflamația gingiilor.
Sialadenita- Inflamația infecțioasă a glandelor salivare. Este provocată de surse de infecție, stări postoperatorii, leziuni ale glandelor salivare. Boala începe cu umflare, urmată de supurație și necroză. Aceste fenomene sunt însoțite de febră, durere. Antibioticele, terapia cu vitamine, clătirile locale și aplicațiile sunt prescrise pentru tratament.
Candidoza apare atunci când sistemul imunitar este slăbit, cu reproducerea excesivă a ciupercilor Candida, cu utilizarea prelungită a antibioticelor. Printre motive - purtarea de proteze și o cantitate mare de alimente cu carbohidrați. Mucoasa este acoperită cu un strat alb, pacientul are gura uscată. Uneori există durere. Pe lângă terapia locală, în cele mai multe cazuri, sunt necesare medicamente antifungice.
Xerostomia. Uscaciunea gurii este o boală concomitentă. Apare cu afectarea directă a glandelor salivare, atrofia acestora la bătrânețe, precum și în unele boli ale creierului și ale sistemului nervos. Apare adesea ca urmare a congestiei nazale - atunci când o persoană respiră pe gură mult timp, iar membrana mucoasă se usucă. Pe lângă tratarea bolii de bază, sunt prescrise aplicații cu o soluție uleioasă de vitamina A și fizioterapie.
hipersalivație- salivație crescută - apare cu inflamația și iritația membranei mucoase, precum și un simptom al altor boli - gastrointestinale, boli ale creierului, otrăvire.
cheilita- inflamația marginii buzelor. Se caracterizează prin formarea de fragmente uscate, la exfoliere, se deschide o mucoasă înroșită, uneori sângerează puțin. Apare cu crăparea buzelor cu lins constant, cu imunitate slăbită, alergii, boli tiroidiene. Tratamentul este legat de tratamentul bolii de bază.
boala parodontala
Boala parodontală este o boală destul de rară. Se caracterizează prin distrofie generalizată a tuturor țesuturilor parodontale. Acest proces este însoțit de hipoxie severă și degenerare tisulară. Pacienții nu simt durere. Din acest motiv, boala trece adesea neobservată, fără a contacta un specialist. Cu toate acestea, în etapele exprimate, se dezvoltă parodontita.
Principalele simptome ale parodontitei pot fi numite gingii anemice, gâtul gol și chiar rădăcinile dinților devin vizibile, papilele interdentare sunt atrofice, există și mobilitate și deplasare a dinților.
Tratamentul acestei boli include umplerea eroziunilor, defecte în formă de pană, tratamentul hipoxiei. Tratamentul trebuie efectuat în comun de către dentist și terapeut.
Parodontita
Această boală periculoasă poate fi cauzată de factori precum: tulburări metabolice, scăderea rezistenței organismului, lipsa de proteine și vitamine și prezența bolilor neuro-somatice la un pacient.
Riscurile insuficiente, de mediu și profesionale au, de asemenea, un impact negativ. Natura nutriției este, de asemenea, foarte importantă - dacă mănânci doar alimente moi, atunci autocurățarea dinților nu are loc.
Această boală poate fi exprimată prin simptome de severitate diferită. Cel mai adesea, pacientul suferă de parodontită cronică, care a apărut ca o consecință a gingivitei. Cu parodontită, pacientul observă apariția gingiilor care sângerează, respirație urât mirositoare. Tartrul se acumulează rapid. Dacă boala începe, atunci persoana începe să experimenteze durere, apar formarea abceselor și slăbirea dinților.
Cu o exacerbare a acestei boli, este urgent să contactați medicul dentist. Dacă boala este cronică, atunci pacientul trebuie observat de stomatologi, terapeuți, chirurgi, ortopedi. Este foarte important să respectați toate regulile de igienă orală.
Flux pe gingie
Fluxul se numește altfel periostita odontogenă. Este adesea cauzată de carii, dar este provocată și de leziuni, inflamarea canalelor gingivale și igiena orală necorespunzătoare.
Boala este cauzată de activitatea celulelor infecțioase care intră în spațiile dintre dinți și țesuturile gingivale. Ca urmare, începe formarea puroiului, care afectează parodonțiul, distruge țesutul osos al dintelui.
Dacă nu se acordă asistență în timp util, puroiul se poate răspândi la osul maxilarului, poate intra în organele interne sau în creier ca urmare a pătrunderii în sânge.
Lichen plan
Se manifestă în cavitatea bucală sub formă de plăci, vezicule sau răni, roșeață. Lichenul plan al cavității bucale poate apărea în combinație cu deteriorarea altor părți ale membranei mucoase și a suprafeței pielii sau poate apărea local. Boala este de obicei combinată cu diabet, boli ale ficatului, stomacului.
Medicii consideră că tulburările de imunitate sunt principala condiție prealabilă a apariției sale. Se crede că există o predispoziție genetică la lichenul plan. Cursul bolii poate fi acut (până la 1 lună), subacut (până la 6 luni), pe termen lung (peste 6 luni).
Disbacterioza
Cauza diferitelor tipuri de inflamație, care duce la dezvoltarea oricărei boli, a fost recent considerată disbacterioză. Problema menționată este o consecință naturală a luării de antibiotice, antiseptice locale în tratamentul diferitelor tipuri de boli respiratorii.
Simptomele disbiozei orale pot părea minore la început. Aceasta este formarea de fisuri dureroase în colțurile buzelor, respirație urât mirositoare. Dezvoltarea sa duce la slăbirea dinților, contribuie la apariția bolii parodontale. Pe dinți apare multă placă, care afectează suprafața smalțului dinților. În cavitate se creează un mediu nefavorabil pentru funcționarea amigdalelor, a receptorilor limbii și a ligamentelor. Restabilirea unei microflore sănătoase a mucoasei este necesară pentru a ridica o barieră în calea majorității microbilor patogeni.
O mucoasă sănătoasă este o barieră eficientă în calea bolilor bucale. Prin urmare, la primele simptome ale oricăror probleme, se recomandă insistent să vizitați un medic pentru un diagnostic competent și pentru a prescrie un curs adecvat de terapie.
Boli inflamatorii. Mucoasa bucală este foarte rezistentă la o floră microbiană locală diversă. Printre numeroasele mecanisme de apărare care sunt implementate în cavitatea bucală, trebuie menționată suprimarea competitivă selectivă a potențialilor agenți patogeni patogeni de către o masă de reprezentanți ai autoflorei; producerea de imunoglobuline secretoare (IgA) și alte imunoglobuline prin acumulări de limfocite și celule plasmatice prezente în membrana mucoasă; proprietățile antibacteriene ale salivei; acţiunea de lichefiere şi spălare a alimentelor şi băuturii. Cu toate acestea, slăbirea oricăruia dintre aceste mecanisme, care apare, de exemplu, în stările de imunodeficiență sau dezechilibrul microbian în timpul terapiei cu antibiotice masive, contribuie la dezvoltarea infecției în cavitatea bucală. În plus, sunt descrise forme locale, nosologic distincte de leziuni inflamatorii ale cavității bucale, dar nu vor fi afectate bolile sistemice, în care modificările cavității bucale sunt luate în considerare simultan cu alte date despre aceste boli în alte capitole.
Infecții cu virusul herpes simplex (HSV). În majoritatea cazurilor, leziunile orofaciale de natură herpetică sunt cauzate de virusul de tip 1 (HSV-1); Tipul 2 - HSV-2 - afectează mai des organele genitale (vezi capitolul 14). În plus, virusul herpetic poate provoca keratoconjunctivită și, la nou-născuți și persoanele imunodeprimate, cheratită severă sau encefalită fatală. Majoritatea infecțiilor orale primare cu HSV-1 duc la o erupție herpetică banală. La copiii cu vârsta cuprinsă între 2-4 ani, astfel de leziuni pot fi severe, devin difuze, cu implicarea în procesul mucoasei gurii, limbii, gingiilor și faringelui. Hiperemia roșie aprinsă, edem și după ele apar grupuri de vezicule. Se dezvoltă gingivostomatita herpetică acută. Este de obicei însoțită de leziuni sistemice.
Veziculele variază în diametru de la câțiva milimetri la centimetri. Rămân ceva timp, fiind umplute cu un lichid seros ușor, apoi se rup, în locul lor apar ulcere foarte dureroase, superficiale, înconjurate de un halou sau rolă roșie. La microscop, acantoliza este vizibilă în stratul spinos al epiteliului, adică. edem intra și intercelular, distrugerea punților intercelulare și formarea de vezicule. În epiteliocitele individuale situate la marginile veziculelor sau care plutesc în lichidul lor seros, sunt vizibile incluziuni virale intranucleare oxifile. Există celule gigantice multinucleate. Ulcerele superficiale se elimină spontan și se vindecă în 3-4 săptămâni. Cu toate acestea, virusul migrează de-a lungul trunchiurilor nervoase regionale și intră într-o stare latentă în ganglionii regionali, în special, nodurile nervului trigemen. La marea majoritate a adulților, HSV-1 rămâne latent, dar la unii indivizi (mai ales tineri) poate deveni activat și poate provoca o răni herpetice. Factorii care provoacă activarea nu sunt complet clari. Printre acestea se numără influența alergenilor, infecțiile căilor respiratorii superioare, fiind în stare de răcire, în curent, în lumina directă a soarelui.
Spre deosebire de gingivostomatita acută, stomatita herpetică recurentă se manifestă prin leziuni ale pielii buzelor, mai rar orificiile nazale sau membrana mucoasă a obrajilor sub formă de grupuri de vezicule mici (1-3 mm). Etapa acută a procesului, în acest caz de grad mai blând, durează 4-6 zile, iar vindecarea se constată după 8-10 zile.
Stomatita aftoasă („afta” - un înveliș alb-cenușiu). Este o leziune erozivă a mucoasei bucale și este foarte frecventă. În SUA, afectează aproximativ 40% din populație. Boala apare cel mai adesea în primii 20 de ani de viață și se caracterizează prin morbiditate, tendință de recidivă și predominanță la membrii aceleiași familii, poate fi unică sau multiplă. Principala manifestare a stomatitei aftoase este ulcerația superficială, hiperemică, acoperită cu un strat subțire de exudat și limitată de o fâșie îngustă de eritem. Infiltratul inflamator în fundul și marginile defectului eroziv este reprezentat în principal de elemente mononucleare. Infecția microbiană secundară care se unește mai târziu este urmată de infiltrație leucocitară abundentă. Leziunile se pot vindeca spontan în decurs de 1 săptămână sau persistă cu încăpățânare timp de câteva săptămâni. Cauzele stomatitei aftoase sunt neclare. Uneori este asociată cu prezența enteritei sau a sindromului Behcet (N. Behcet; afecțiune septic-alergică recurentă cronică cu leziuni reumatoide, hemoragii, în special în țesutul cerebral, precum și leziuni aftoase-ulceroase ale organelor genitale, cavității bucale) . Hipersensibilitatea, stresul, sarcina, reactivitatea celulara si umorala autoimuna, infectiile cu Streptococcus sanguis pot actiona ca factori etiologici.
Stomatita candidala (afte). Diverse variante de candidoză sunt descrise în capitolul 14. Este suficient să reamintim că leziunile bucale apar de obicei ca plăci membranoase alb-cenușii, uneori plăci. La microscop, în masele de exudat fibrinos-purulent, pot fi observate hife ale ciupercii. Acesta din urmă face parte din flora normală a cavității bucale și își poate manifesta efectul patogen numai în condiții predispozitive severe: diabet zaharat, neutropenie de diverse origini, perturbarea cooperării microbiene în timpul terapiei cu antibiotice, SIDA.
Glosita (inflamația limbii). Acest nume este folosit în legătură cu diferite procese din țesutul limbii. Glosita atrofică se caracterizează prin scăderea și chiar dispariția papilelor și subțierea membranei mucoase și o oarecare scădere a limbii. În unele cazuri, modificările atrofice sunt însoțite de inflamație și ulcerație superficială. Glosita atrofică apare atunci când există un deficit de vitamina B12 (anemie pernicioasă, vezi capitolul 12), riboflavină (vitamina B2) \ niacină (vitamina PP) sau piridoxină (vitamina B6) (vezi capitolul 9). Modificări similare apar și în sindroamele de malabsorbție sau anemie feriprivă, complicate mai ales de o deficiență a uneia dintre vitaminele B menționate. Combinația de anemie feriprivă, glosită, disfagie esofagiană, hipercheratoză cutanată, conjunctivită etc., care apar mai ales la femei, este cunoscut sub numele de sindrom Plummer-Vinson (H.S. Plummer, P.P. Vinson). Glosita, caracterizată prin modificări ulcerative care apar de obicei de-a lungul marginilor laterale ale limbii, poate fi asociată cu un dinte cariat, cariat, proteze dentare nepotrivite. Mult mai rar apare cu sifilis, arsuri prin inhalare și ingestia de substanțe chimice caustice.
Xerostomie (gura uscată). Este unul dintre principalele semne ale unei boli autoimune - sindromul Sjögren (H.C. Sjoegren) - o boală sistemică cronică cu insuficiență a glandelor endocrine (vezi capitolul 5). Lipsa secreției de salivă se poate datora radioterapiei sau tratamentului medicamentos cu diverși agenți anticolinergici. Când xerostomia se găsește în primul rând mucoasa uscată sau atrofia papilelor limbii. În plus, pot exista fisuri, eroziuni sau - în sindromul Sjögren - o creștere însoțitoare a glandelor salivare inflamate.
Reflectarea bolilor sistemice asupra mucoasei bucale. Multe boli ale sistemului digestiv și ale altor sisteme afectează starea membranei mucoase a limbii și a cavității bucale în general.
Modificări patologice în cavitatea bucală în boli sistemice
Leucoplazia păroasă este o leziune orală rară care apare numai la persoanele infectate cu HIV. Uneori, recunoașterea unei stări de imunodeficiență începe tocmai cu detectarea acestei leziuni. În exterior, leucoplazia păroasă apare ca pete sau plăci confluente albe, cu o suprafață pufoasă (păroasă), localizate oriunde în cavitatea bucală. La microscop, se poate observa cum straturile de suprafață ale keratinocitelor sunt ridicate și formează grămezi, în timp ce acantoza este observată în straturile bazale ale epiteliului. În unele cazuri, celulele epiteliale superficiale care nu sunt încă keratinizate și, prin urmare, conțin nuclei prezintă coilocitoză (vacuolizare perinucleară), indicând prezența papilomavirusului uman (HPV). În același timp, studiile cu hibridizare in situ, pe lângă HPV, au detectat virusuri Epstein-Barr (EBV) și uneori HIV (HIV) în focarele leucoplaziei păroase. În cele din urmă, la unii pacienți, uneori apare o stratificare a infecției cu candidoză. Dacă plăcile de leucoplazie fleecy sunt „habitatul” infecției cu HIV, atunci în 2-3 ani, pacienții vor prezenta cu siguranță semne de SIDA.
reactiv proliferează. Fibromul iritativ este un nodul fibros, de obicei proeminent în zona gingivodentală (marginală) a gingiei, care este supusă iritației cronice. Este acoperit cu mucoasă hiperemică. În esență, este un focar excesiv de pronunțat al fibrozei inflamatorii, apare atât la bărbați, cât și la femei și adesea însoțește sarcina. Prin urmare, uneori un astfel de fibrom este numit o tumoare a sarcinii.
Epulis (supragingival; granulomul cu celule gigantice) este, de asemenea, o leziune inflamatorie. Această formațiune iese de pe suprafața gingiilor în zona inflamației cronice și atinge 1,5 cm în diametru. Poate fi acoperit și cu o mucoasă hiperemică, pe care însă apar eroziuni. La microscop, se atrage atenția asupra acumulărilor de celule gigantice multinucleare, cum ar fi corpuri străine localizate în stroma fibrovasculară (Fig. 16.1). Epulis ar trebui să se distingă de tumorile cu celule gigantice adevărate ale maxilarului și mandibulei, precum și de „tumorile brune” cu celule gigantice reparatorii, similare histologic, dar de obicei multiple (osteoclastoame) în hiperparatiroidism (vezi capitolul 23). Deși nu este încapsulat, epulisul este totuși ușor decojit prin intervenție chirurgicală. Pe lângă epulisul cu celule gigantice, există un epulis angiomatos (vascular), care în structură seamănă cu un hemangiom capilar (Fig. 16.2).
Condiții precanceroase și tumori. În membrana mucoasă și țesuturile moi ale cavității bucale apar afecțiuni precanceroase foarte frecvente, precum și tumori benigne și maligne. Multe tumori - hemangioame, mioblastoame cu celule granulare, limfoame etc. - se intalnesc si in alte organe, asa ca sunt descrise in alte capitole. Să ne oprim asupra unora dintre cele mai importante procese precanceroase (leucoplazie, eritroplazie, papiloame) și asupra carcinomului spinocelular al cavității bucale.
Orez. 16.1.
Epulis gingival cu celule gigantice al unuia dintre premolari
În dreapta - epiteliu gingival hiperplazic (preparat de M.G. Rybakova).
Orez. 16.2.
Epulis vascular
(pregătire de M.G. Rybakova).
Leucoplazie și eritroplazie. Pe mucoasa bucală apar pete albicioase și chiar plăci cu fumat intens și de lungă durată sau snuffing, mușcături cronice ale mucoasei bucale, lichen plan (una dintre dermatoze, vezi capitolul 25), inflamație a mucoasei palatine la fumători, candidoză, precum și în condiții și impacturi mai rare. Conform conceptelor moderne, leucoplazia adevărată se caracterizează nu doar prin hiperplazie și keratinizarea intensă a epiteliului mucoasei, ci este o afecțiune precanceroasă opțională. Leziunea apare oriunde în cavitatea bucală, dar mai des pe mucoasa bucală, podeaua gurii, suprafața ventrală a limbii și palatul dur, poate fi unică sau multiplă. Limitele plăcilor moi sau mai dense sunt de obicei clare, mai rar neclare. La microscop, se notează hiperkeratoza pronunțată, structura zonei rămase a epiteliului scuamos stratificat și acantoza. Pot exista semne de displazie ușoară sau moderată. În acest caz, infiltrarea limfomacrofagului a țesutului conjunctiv subiacent este mai pronunțată decât în absența unor astfel de semne.
Eritroplazia (leucoplazia cu displazie) este o afecțiune strâns legată de cea anterioară și este mai rară și mai amenințătoare. Această afecțiune se caracterizează prin prezența leziunilor roșii, catifelate, uneori erodate pe mucoasa bucală. În comparație cu leucoplazia obișnuită, există o malignitate mult mai frecventă. La microscop, de regulă, se observă dispariția structurii zonale a epiteliului, semne de ulcerație, displazie severă, focare de carcinom in situ și focare de invazie incipientă a cancerului. În țesutul conjunctiv subiacent se exprimă inflamația și mai ales hiperemia. Acesta din urmă, prin zone de subțiere erozivă a căptușelii, conferă leziunii o culoare roșie, de unde și denumirea de „eritroplazie”.
Atât leucoplazia, cât și eritroplazia apar la adulții de orice vârstă, dar sunt mai frecvente între 40 și 70 de ani. Bărbații sunt afectați de 2 ori mai des decât femeile. Fumatul și tutunul de mestecat sunt factori puternici predispozanți pentru aceste leziuni. Alți factori includ alcoolismul, consumul constant de băuturi foarte calde și alimente foarte fierbinți. La peste 50% dintre pacienții aflați în focarele de leucoplazie și eritroplazie, au fost găsite secvențe ale serotipului 16 al papilomavirusului (HPV). Apariția carcinomului in situ, precum și a cancerului invaziv, este observată la 5-6% dintre pacienți. Semnele externe de malignitate sunt o suprafață pete, au un aspect negus. Malignitatea apare cel mai frecvent în plăcile de pe podeaua gurii sau pe suprafața ventrală a limbii. Eritroplazia se caracterizează prin malignitate în cel puțin 50% din cazuri.
Papilom cu celule scuamoase și veruci genitale. Aceste excrescențe benigne relativ inofensive se găsesc pe piele și organele genitale la bărbați și femei (vezi capitolele 7 și 21). Acestea prezintă un interes nu numai clinic, ci și teoretic datorită prezenței serotipurilor HPV 6 și 11, care, totuși, nu sunt caracteristice leziunilor bucale.
Carcinom cu celule scuamoase. Cel puțin 95% din toate carcinoamele cavității bucale (inclusiv amigdalele palatine) sunt carcinoame cu celule scuamoase. Restul include adenocarcinoame ale glandelor mucoase, melanoame și alte tumori mai rare. Carcinomul bucal cu celule scuamoase este o tumoare rară, reprezentând aproximativ 4% la bărbați și aproximativ 2% la femei din toate neoplasmele maligne [conform Cotran R.S., Kumar V., Collins T., 1998]. Apare în intervalul de vârstă 50-70 de ani. În aproximativ 50% din cazuri, această tumoare duce la moarte.
Se crede că fumatul și alcoolismul joacă cel mai mare rol în originea carcinomului cu celule scuamoase din cavitatea bucală. În comparație cu nefumătorii și nebăutorii, fumătorii, dar nu alcoolicii, au un risc de 2-4 ori mai mare de a dezvolta acest tip de cancer și de 6-15 ori mai mare la persoanele care abuzează de ambele. S-a dovedit că cantitatea de tutun și alcool consumată corespunde nivelului de risc. Printre alți factori etiologici, se remarcă mestecatul tutunului, betelul (un amestec folosit în scopul excitării și constând din frunze picante de ardei betel cu bucăți de semințe de palmier areca și o cantitate mică de tei), consumul de marijuana. Iritația prelungită sau focalizarea infecției nu mai este considerată un factor carcinogen predispozant, dar poate duce la leucoplazie, care este capabilă de malignitate. Aproximativ 50% dintre pacienții cu carcinom cu celule scuamoase ale limbii și planșeului gurii au avut serotipul HPV 16 și serotipuri strâns înrudite identificate în țesutul tumoral. În raport cu factorii de risc pentru cancerul buzei inferioare, este cunoscut și rolul radiațiilor ultraviolete intense (badă excesivă de soare) și al fumatului de pipă. Poate că toți aceștia și alți factori afectează aparatul genetic al epiteliului cavității bucale, în care, în timpul malignității, sunt determinate diferite modificări la nivel de gene și cariotip. În special, s-au găsit diviziuni în regiunile cromozomilor 18q, Yur, 8p și 3p. Au fost detectate, de asemenea, mutații în p53 și supraexprimarea proteinei p53 mutante, precum și amplificări ale oncogenelor int-2 și bcl-/. Un număr mare dintre aceste modificări indică o natură în mai multe etape a carcinogenezei în cavitatea bucală.
În funcție de frecvența descrescătoare a constatărilor, localizarea carcinomului cu celule scuamoase al cavității bucale este distribuită astfel: fundul cavității bucale - vârful limbii - baza limbii - membrana mucoasă a palatului dur - membrana mucoasă a buzelor. În stadiile incipiente, acest cancer arată ca o placă densă ușor ridicată sau ca o zonă de îngroșare neuniformă și neuniformă a membranei mucoase. Imaginea poate să semene cu leucoplazia (vezi mai sus). Uneori, malignitatea apare pe baza leucoplaziei sau eritroplaziei. Pe măsură ce țesutul tumoral progresează, acesta tinde să crească exofitic, dar rapid necrotic, formând ulcere bizare cu fundul aspru și marginile înălțate, dense și rotunjite. Cancerul oral invaziv progresează din focare de carcinom in situ sau zone cu displazie marcată. Perioada unei astfel de progresii variază de la câteva luni la câțiva ani. Variantele histologice ale tumorii includ întreaga varietate de diferențiere, de la cele mai frecvente forme foarte diferențiate (epidermoide) până la formele anaplazice mai rare. Toate se disting printr-o tendință de creștere locală invazivă și apoi de metastază limfogenă sau hematogenă. Momentul de apariție și localizarea metastazelor sunt în mare măsură determinate de localizarea nodului tumoral primar în cavitatea bucală. Metastazele se găsesc cel mai frecvent în ganglionii limfatici mediastinali, plămâni, ficat și oase. Recunoașterea precoce a cancerului oral este cel mai important factor de prognostic. Cel mai bun prognostic după un tratament complex a fost observat pentru cancerul de buze. În decurs de 5 ani, 90% dintre pacienți nu au o recidivă. Cei mai rele indicatori pentru carcinomul podelei gurii și bazei limbii. Doar 20-30% dintre astfel de pacienți nu recidivează în decurs de 5 ani.
Bolile bucale sunt o problemă foarte frecventă. Cu greu există o persoană care să nu fi întâlnit anumite boli în gură cel puțin o dată în viață. Cauzele bolilor, ca și bolile în sine, sunt foarte diverse. Să încercăm să identificăm cele mai comune dintre ele și să înțelegem simptomele și cum să tratăm bolile cavității bucale.
Simptomele bolii
Simptomele depind de boala de bază. Iată câteva patologii comune și simptomele lor:
- carie. Simptomele sunt distrugerea directă a smalțului și a dintelui însuși;
- stomatita. Se caracterizează prin formarea unuia sau mai multor ulcere în cavitatea bucală, sunt dureroase, există o senzație de arsură. Stomatita oferă o mulțime de senzații negative;
- fluxul este o inflamație a gingiilor din apropierea dintelui, acumularea de puroi în acesta. Există dureri la mestecat sau apăsarea dintelui. În unele cazuri, obrazul și bărbia se umflă, ganglionii limfatici cresc;
- ulcere pe limbă - apariția unor răni dureroase pe limbă. Rănile sunt dureroase, nu se vindecă mult timp;
- gingivita - sângerare a gingiilor.
Cauze
Cauzele bolilor bucale pot fi următoarele:
- sănătatea dentară precară, vizite tardive la dentist;
- utilizarea necorespunzătoare a antibioticelor;
- boli ale sistemelor interne;
- alimente picante, acide, alcool, consum de tutun;
- perturbări hormonale în organism;
- igiena orală slabă.

Această listă nu este completă, alte cauze necunoscute pot servi drept boli.
Inflamație și boli ale gingiilor
Boala gingiilor provoacă cel mai adesea tratament stomatologic intempestiv și utilizarea unor produse de igienă orală neadecvate (paste de dinți, pulberi, perii, ață dentară). Inflamația apare în timpul vieții microorganismelor dăunătoare care pot distruge cavitatea bucală.
Tine minte! Produsele de igienă selectate corespunzător și îngrijirea orală adecvată vor reduce semnificativ riscul apariției diferitelor boli.
Printre principalele boli se numără:
- gingivita. Simptomele sunt sângerări ale gingiilor, devin moi și dureroase. Există un miros neplăcut din gură;
- parodontita. Guma din această boală devine inflamată și se îndepărtează de dinte, expunându-l astfel. Într-o formă severă, gingia sângerează puternic, dinții devin tremurați, rădăcina este distrusă;
- parodontita. Țesut inflamat din jurul rădăcinii dintelui. Simptome - durere de dinți cu creștere rapidă. Temperatura pacientului crește, ganglionii limfatici din zona bărbiei cresc.

Toate bolile sunt caracterizate de inflamație. Acesta este un proces periculos care poate duce la complicații. Dacă durerea nu dispare, trebuie să contactați clinica stomatologică.
Ce sunt durerile de dinți
Una dintre cele mai neplăcute dureri este cu siguranță o durere de dinți. Dentiştilor le este frică de foc, atât adulţilor, cât şi copiilor. În funcție de boală, există diferite tipuri de durere. Uneori durerea este ascuțită, insuportabilă, uneori dureroasă, bântuitoare. Să încercăm să evidențiem câteva dintre ele:
- cu carii, durerea de dinți nu este prea ascuțită, apare și dispare. Apare ca urmare a consumului de alimente prea reci, fierbinți, condimentate, acre. O astfel de durere este temporară și trece rapid;
- dacă s-a format un flux, durerea este de natură moderată, manifestată prin apăsarea dintelui dureros;
- dacă apare o boală precum parodontita, durerea este acută, pulsantă. Simți clar dintele dureros. O astfel de durere nu dispare de la sine, ușurarea vine după administrarea unui anestezic.
Carie
Caria este un proces de carie datorat demineralizării și înmuierii smalțului dentar. În dinte apare o mică gaură, cu timpul crește și poate distruge complet dintele. Dacă nu iei măsuri, boala se răspândește la dinții sănătoși. Apare din cauza unei încălcări a echilibrului pH-ului.
Motivele acestei încălcări sunt:
- microbi cariogeni;
- articole de igienă selectate necorespunzător;
- consumul excesiv de carbohidrați;
- încălcări ale funcțiilor salivației;
- lipsa de fluor în organism;
- igiena orală slabă.

Această boală are stadii de dezvoltare:
- faza spot. Pe suprafața dintelui apare o mică pată. Boala nu se manifestă în niciun fel, decurge fără simptome. În stadiul inițial, pata este greu de văzut și este diagnosticată de un stomatolog;
- superficial, stadiu de mijloc. Se caracterizează prin apariția unei pete mai vizibile. Bacteriile afectează nu numai smalțul, ci deja dentina;
- carii profunde. În dinte se formează o cavitate. Smalțul, dentina sunt distruse, boala afectează pulpa.
Stomatita
Acesta este un proces inflamator în cavitatea bucală. Motivul principal al apariției este lipsa unei igiene orale adecvate. Dar igiena nu este singurul motiv. Printre principalele sunt următoarele:
- candidoză sau stomatită fungică. În cuvintele poporului - sturz. Apare datorita actiunii bacteriilor fungice Podacandida;
- stomatita herpetică - rezultatul acțiunii virusului herpetic;
- stomatita anafilactică. Este cauzată de reacții alergice ale organismului.
Simptomele sunt după cum urmează:
- temperatura crește la niveluri ridicate;
- apetit scăzut, iritabilitate;
- daca este copil, capricios, somn slab;
- placă albă pe mucoasa bucală;
- apariția rănilor în gură (răni).

Important! Mulți oameni nu acordă atenție formării rănilor în gură. Acest lucru este inacceptabil și duce la complicații precum sângerarea gingiilor, pierderea dinților și chiar laringită.
Flux
Fluxul este una dintre cele mai grave boli din domeniul stomatologiei. Ea duce la consecințe foarte nedorite, până la otrăvirea sângelui. Să aruncăm o privire mai atentă la principalele cauze ale fluxului:
- bolile anterioare, cum ar fi amigdalita și furunculoza, pot provoca un flux;
- în caz de deteriorare a gingiilor (alimente solide, periuță de dinți, tacâmuri), poate apărea fluxul de gingii;
- umplutură îndepărtată la momentul nepotrivit. Irită pulpa și rezultatul este apariția inflamației;
- introducerea microbilor, de exemplu, printr-o injecție.
Principalele simptome în cazul unei boli: febră, durere severă în zona de inflamație la mestecat și apăsarea dintelui. Fluxul în sine este o umflătură purulentă pe gingie, poate fi ușor de văzut. Creste rapid si se inflameaza, durerea se poate transmite la ochi, barbie, ureche. În unele cazuri, obrazul, buza și bărbia sunt foarte umflate.
Ulcer pe limbă
Ulcerele pot fi atât o boală independentă, cât și o consecință a altor boli. Luați în considerare cazurile în care apar cel mai adesea ulcere:
- stomatita. Ca urmare a acestei boli, pot apărea răni pe suprafața limbii. Aceste fenomene neplăcute sunt însoțite de durere și arsură;
- leziune a limbii. În fiecare zi, limba este afectată mecanic. Ulcerele pot fi cauzate de alimente dure, oase, mușcături de limbă, deteriorarea unei proteze sau a aparatului dentar sau expunerea medicală. Ca urmare a acestor leziuni, rănile apar sub formă de ulcere sau eroziuni.
- ca urmare a unor boli atât de grave, cum ar fi tuberculoza, sifilisul, ulcerul în gură și limbă, de asemenea, se formează;
- Cancerul limbii este o tumoare malignă a limbii.

Este foarte important să ceri sfatul unui stomatolog atunci când apar răni pe limbă. Tratamentul în timp util va ajuta la prevenirea bolilor grave și la menținerea sănătății.
Boli bucale la copii
Bolile bucale ale copiilor sunt similare cu cele ale adulților. Să încercăm să le clasificăm:
Impartit de:
- stomatită aftoasă cronică recurentă. Această boală se caracterizează prin apariția de ulcere, mai multe sau un număr mare. Au un strat alb, dureros. De asemenea, se caracterizează prin recidive ale bolii;
- stomatita herpetică. Poate fi ușoară, medie și grea. Boala se caracterizează prin simptome precum apariția temperaturii, inflamația membranei mucoase, apariția rănilor pe membrana mucoasă și pe limbă. Astfel de complicații sunt caracteristice - sângerare a gingiilor, pierderea dinților, respirație urât mirositoare;
- Stomatita catarală este o boală care apare pe bază de medicamente. Motivele sunt luarea de antibiotice și alte medicamente.

Piodermie pediatrică
Aceasta este o boală streptostafilococică. Se manifestă pe membrana mucoasă, buzele sub formă de răni și fisuri. Adesea, această boală afectează copiii cu sistemul imunitar slăbit. Au de suferit și copiii care nu primesc nutriție adecvată și vitamine.
Boală din cauza rănii
Leziuni traumatice ale mucoasei. Copiii rănesc adesea cavitatea bucală, pot fi jucării pe care le pun în gură, utilizarea neexperimentată a tacâmurilor, incapacitatea de a folosi corect periuța de dinți și alți factori.
Afte (candidoză)
O infecție fungică provoacă această boală neplăcută. Cel mai adesea apare în copilărie din cauza incapacității mucoasei copiilor de a rezista infecției.
Boli bucale la vârstnici
Natura este aranjată în așa fel încât corpul uman îmbătrânește, în ea apar schimbări legate de vârstă. Metabolismul se deteriorează, imunitatea slăbește. Acesta este unul dintre factorii importanți în apariția diferitelor boli, inclusiv boli ale cavității bucale. Acestea includ:
Xerostomie (senzație de gură uscată)
Un simptom al bolii este scăderea producției de salivă. Apare ca urmare a luării anumitor medicamente, a expunerilor chimice. Scăderea funcțiilor de protecție duce la scăderea protecției împotriva microbilor și bacteriilor și duce la apariția diferitelor boli, precum carii, parodontite;

Întunecarea și abraziunea dinților.
Consumul pe termen lung de alimente care pot schimba culoarea smalțului și alți factori duc la îngălbenirea patologică a dinților. Dintii devin sensibili la frig, fierbinte, usor distrusi.
- Cariile radiculare sunt o boală comună care duce la carii dentare.
- Schimbarea senzațiilor gustative. Această patologie este cauzată de vârstă, de consumul de medicamente, de purtarea unei proteze și de alte boli.
- Parodontita. O boală comună la vârstnici. Pe langa varsta, este cauzata de factori precum igiena precara, accesul prematur la stomatolog. Această boală apare într-o formă severă cel mai adesea la vârstnici.
Interesant de știut! Mulți oameni, respectând regulile de igienă, reușesc să mențină dinții sănătoși până la o vârstă foarte înaintată. Acest lucru îi face să pară mai tineri.
Tratament la domiciliu
Cel mai adesea, dacă nu există complicații, bolile bucale sunt tratate acasă. După ce ați vizitat medicul, trebuie să urmați cu atenție regimul de tratament. Medicul prescrie medicamente și proceduri care vizează combaterea microbilor și virușilor, scăderea temperaturii și creșterea imunității locale a cavității bucale.
Medicul dentist prescrie o serie de manipulări, a căror respectare este importantă pentru o cură. Pot fi diverse unguente, clătiri, aderarea la o anumită dietă. Pentru a îmbunătăți rezultatul, puteți folosi remedii populare.
- Adăugați o lingură de sare într-un pahar cu apă caldă. Clătiți-vă gura cu soluția timp de 1-2 minute. Puteți repeta de 5-6 ori pe zi;
- aplicați alcool camfor pe un bandaj sau vată, aplicați timp de 5-10 minute pe dintele afectat. Alcoolul este recomandat pentru lubrifierea gingiilor;
- curățarea dinților cu o soluție de săpun de rufe. Această soluție trebuie folosită dimineața și seara, numai proaspăt preparată.

- Amestecați o frunză de aloe zdrobită cu ulei de măsline (1 lingură lingură). Aplicați acest unguent pentru stomatită de 2-3 ori pe zi;
- tocați rădăcina de brusture, adăugați 100 de grame de ulei de floarea soarelui. Insistați 12 ore, apoi fierbeți și fierbeți la foc mic timp de 20 de minute. Ungeți zonele afectate ale mucoasei cu unguent;
- diluați sucul proaspăt de morcovi cu apă fiartă, clătiți-vă gura cu această băutură de 5-6 ori pe zi.
- amestecați cantități egale de sare și bicarbonat de sodiu. Se diluează cu un pahar de apă caldă fiartă. Clătiți-vă gura cu această soluție de 4-5 ori pe zi;
- se amestecă coaja de stejar, salvie, sunătoare în părți egale, se fierbe cu apă clocotită (1 litru). Clătiți-vă gura cât mai des posibil, de cel puțin 6 ori pe zi;
- Adăugați o lingură de sare într-un pahar de ceai verde. Clătiți-vă gura cu această soluție la fiecare oră.
Remedii pentru ulcere pe limbă și gură
- iarbă de gălbenele (2 linguri. Lingură) se toarnă un litru de apă clocotită, se fierbe la foc mic timp de 15-20 de minute. Clătiți-vă gura de 5-6 ori pe zi;
- frunze de elecampane (2 linguri) se toarnă un litru de apă clocotită, se lasă 3-4 ore, se clătește gura la fiecare 2-3 ore;
- amestecați mierea cu migdale mărunțite, tratați ulcerele bucale cu amestecul rezultat de 4-5 ori pe zi.

Prevenirea
Dintre măsurile preventive pentru combaterea bolilor dinților și cavității bucale, trebuie evidențiate următoarele:
- periajul pe dinți zilnic, de cel puțin 2 ori pe zi;
- igiena periuțelor de dinți și a altor accesorii pentru gură;
- alegeți periuța și pasta de dinți potrivite;
- urmați o alimentație adecvată, nu abuzați de alimente care duc la distrugerea smalțului dentar. Renunță la ceaiul tare, cafeaua, alimentele prea acre, sărate. Nicotina este, de asemenea, dăunătoare pentru dinții tăi;
- ai grijă când mesteci alimente solide.
Ai grijă de sănătatea dinților tăi, păstrează igiena bucală, iar un zâmbet frumos va rămâne cu tine mulți ani.
Extragerea oricărui dinte este o procedură destul de problematică, deoarece aduce durere pe termen lung. Prin urmare, după această procedură, mulți pacienți sunt îngrijorați de întrebarea: ...

Dentiția molarii de minte este un fenomen dureros pentru aproape fiecare adult. Acest proces provoacă inflamarea gingiilor, încălcând astfel starea confortabilă a cavității bucale. Ce să fac,...

Clasificarea bolilor mucoasei bucale
(după principiul etiologic)
Afectarea mucoasei bucale de origine traumatică ca urmare a traumatismelor mecanice, fizice și chimice (ulcer decubital, afta Bednar, arsura);
Boli ale mucoasei bucale cauzate de o infecție virală, bacteriană și fungică (stomatită herpetică acută, gingivostomatită necrotică ulceroasă a lui Vincent, candidomicoză);
Boli bucale cauzate de o anumită infecție (sifilis, tuberculoză);
4. Lezarea mucoasei bucale în dermatoze (lichen plan, pemfigus vulgar);
5. Boli ale mucoasei bucale cauzate de alergii (manifestarea unei boli medicamentoase în cavitatea bucală, eritem multiform exudativ, sindrom Stevens-Johnson, stomatită aftoasă cronică recurentă).
6. Modificări și boli ale mucoasei bucale, care sunt simptome ale unor boli ale organelor și sistemelor interne ale corpului și care decurg din: a) boli infecțioase acute; b) boli de sânge; c) patologia tractului gastrointestinal; d) boli cardiovasculare; e) patologia endocrina.
7. Boli precanceroase ale mucoasei bucale (leucoplazie, papilomatoză)
Leziuni traumatice ale mucoasei bucale
Mucoasa bucală este expusă constant factorilor mecanici, fizici și chimici. Dacă acești iritanți nu depășesc pragul de iritabilitate al mucoasei bucale, atunci nu se modifică datorită funcției de protecție. În prezența unor stimuli supraprag mai pronunțați, apar modificări pe membrana mucoasă, a căror natură depinde de tipul stimulului, de intensitatea și durata de acțiune a acestuia. Gradul acestor modificări este determinat și de locul de influență al factorului extern, de caracteristicile reactivității organismului etc.
Leziune mecanică acută a mucoasei bucale pot apărea ca urmare a unei lovituri, a mușcăturii cu dinții sau a rănirii de către diverse obiecte ascuțite. Un hematom, abraziune, eroziune sau daune mai profunde apar de obicei la locul expunerii. Ca urmare a unei infecții secundare, aceste răni se pot transforma în ulcere cronice și fisuri care nu se vindecă mult timp.
Leziuni mecanice cronice – cea mai frecventă cauză de afectare a mucoasei bucale. Factorii traumatici pot fi marginile ascuțite ale dinților, defecte ale obturațiilor, coroane simple prost realizate sau uzate, proteze dentare fixe și detașabile, aparate ortodontice. Când sunt expuse la traumatisme mecanice ale mucoasei bucale, apar mai întâi hiperemia și edemul. Atunci poate apărea eroziunea în acest loc și mai târziu ulcer decubital . De regulă, acesta este un ulcer unic, dureros, înconjurat de un infiltrat inflamator: fundul său este uniform, acoperit cu placă fibrinoasă. Marginile ulcerului sunt neuniforme, festonate, cu un curs lung devin mai dense. Ganglionii limfatici regionali sunt mariti, durerosi la palpare. Ulcerul poate deveni malign. Ulcerul traumatic (decubital) trebuie diferențiat de canceros, tuberculos, sifilitic și trofic.
Una dintre cauzele ulcerului decubital la copii în primele săptămâni sau luni de viață este traumatismele la nivelul dinților sau unui dinte care a erupt înainte de nașterea copilului sau în primele zile și săptămâni după naștere. De obicei, unul sau doi incisivi centrali erup prematur, în principal pe maxilarul inferior. Smaltul sau dentina acestor dinti este subdezvoltata, marginea taietoare este subtiata si, in timpul alaptarii, lezeaza frenulul limbii, ceea ce duce la formarea unui ulcer. În aceste condiții, un ulcer poate apărea și pe procesul alveolar al maxilarului superior. Un ulcer decubital al obrazului sau al buzei poate apărea în perioada de schimbare a dintelui, când rădăcina unui dinte de lapte care nu s-a rezolvat din niciun motiv este împinsă afară de un dinte permanent, perforează gingia și, ieșind deasupra suprafeței sale, rănește. țesuturile adiacente pentru o lungă perioadă de timp. Un ulcer poate fi la copiii care au dinți cariați cu margini neuniforme, ascuțite, precum și la copiii cu un obicei prost de a mușca sau suge între dinții limbii, mucoasa obrajilor sau buze.
Una dintre manifestările traumei cronice la copiii debiliţi hrăniţi cu lapte praf este afta bednar (De obicei se crede că aftele este o eroziune acoperită cu fibrină; este un defect de suprafață al epiteliului de formă rotunjită, situat pe o bază subiacentă inflamată, există o margine de hiperemie în circumferința elementului). Hipotrofia este fundalul pe care o ușoară traumatizare a țesuturilor de către un mamelon lung sau în timpul ștergerii gurii copilului este suficientă pentru a perturba învelișul epitelial. Eroziunile sunt mai des situate simetric pe marginea palatului dur și moale, respectiv, proiecția pe membrana mucoasă a cârligului procesului pterigoidian al osului sfenoid. Înfrângerea este, de asemenea, unilaterală. Forma de eroziune este rotundă, rar ovală, limitele sunt clare, membrana mucoasă din jur este ușor hiperemică, ceea ce indică o stare de hipergie. Suprafața eroziunilor este acoperită cu un înveliș fibrinos liber, uneori curat, de culoare mai strălucitoare decât membrana mucoasă înconjurătoare a palatului. Mărimea eroziunilor variază de la câțiva milimetri până la leziuni extinse care se contopesc între ele și formează o leziune în formă de fluture. Când se atașează o infecție secundară, eroziunile se pot transforma în ulcere și chiar pot provoca perforarea palatului. Aftele lui Bednar pot apărea și în timpul alăptării dacă mamelonul mamei este foarte aspru. Eroziunea în acest caz este situată de-a lungul liniei mediane a cerului sau în regiunea proceselor alveolare ale maxilarelor superioare și inferioare. Copilul devine neliniştit. Începând să suge activ, după câteva secunde, încetează să suge cu plâns, care este de obicei motivul pentru care merge la medic.
Tratament leziunile traumatice se reduc la eliminarea cauzei, tratamentul antiseptic al zonei afectate, utilizarea agenților keratoplastici.
Dinții de lapte erupți prematur trebuie îndepărtați, deoarece structura lor este defectuoasă. Sunt șterse rapid și, pe lângă traumatismele membranei mucoase, pot provoca o infecție odontogenă.
Cu aftele lui Bednar, în primul rând, este necesar să se stabilească hrănirea copilului: naturală prin căptușeală (cu sfarcurile aspre ale mamei) sau artificial printr-un mamelon mai scurt, care să nu ajungă la suprafața erodata la supt.
Pentru a trata cavitatea bucală a copilului, trebuie utilizate soluții antiseptice slabe (soluție de peroxid de hidrogen 3%, infuzii de plante cu acțiune antiseptică). Ștergerea viguroasă a gurii și utilizarea substanțelor cauterizante nu sunt permise. Tratamentul cavității bucale se efectuează cu bile de bumbac, făcând mișcări de tamponare. Pentru a accelera epitelizarea, zona afectată este tratată cu o soluție uleioasă de vitamina A și alte cheratoplastii. Trebuie avut în vedere faptul că aftele lui Bednar se vindecă foarte lent - în câteva săptămâni.
Stomatita în boli infecțioase
Modificările locale în cavitatea bucală în bolile infecțioase sunt predominant inflamatorii. Ele sunt exprimate diferit în funcție de starea generală a organismului, de gradul de reactivitate și rezistență a acestuia. Pentru o serie de boli infecțioase, cavitatea bucală este poarta de intrare. Așa se explică faptul că în unele infecții leziunea primară apare în cavitatea bucală sub formă de modificări locale.
scarlatină
Locul de localizare primară a modificărilor patologice în scarlatina este amigdalele și membrana mucoasă a faringelui și a faringelui. Modificările mucoasei bucale în scarlatina sunt adesea simptome precoce și caracteristice ale bolii.
Agentul cauzal al bolii, conform celor mai mulți oameni de știință, este streptococul hemolitic. Infecția are loc prin picătură și contact. Perioada de incubație durează de la 3 la 7 zile, dar poate fi scurtată la 1 zi și extinsă la 12 zile. Majoritatea copiilor de la 2 la 6-7 ani sunt bolnavi.
Clinica. Debut acut, temperatură până la 39-40°C, greață, vărsături, cefalee. După câteva ore, durerea apare la înghițire. Modificările în cavitatea bucală apar concomitent cu creșterea temperaturii. Membrana mucoasă a amigdalelor și a palatului moale devine roșu aprins, iar focalizarea hiperemiei este puternic limitată. În a 2-a zi, pe zona hiperemică apare un enantem punctat, dând mucoasei un aspect neuniform. Apoi mucusul se extinde pe membrana mucoasă a obrajilor și a gingiilor, în a 3-4-a zi apare pe piele. În a 2-a zi, angină: catarrală, lacunară, necrotică. Limba este acoperită cu un strat cenușiu din prima zi, în cazurile severe stratul are o culoare maronie, este greu de îndepărtat. Din a 2-3-a zi, începe curățarea vârfului și a suprafețelor laterale ale limbii ca urmare a descuamării profunde a epiteliului. Pe zonele fără placă, membrana mucoasă a limbii este roșu aprins cu o nuanță de zmeură, papilele fungiforme sunt edematoase, mărite (limba purpurie). După câteva zile, limba este complet curățată de placă, devine netedă, „lăcuită”, dureroasă când mănâncă. Papilele filiforme sunt restabilite treptat, limba devine normală. Buzele se umflă, au o culoare purpurie strălucitoare, zmeură sau cireș. Uneori, în a 4-5-a zi de boală, pe ele apar crăpături și răni. Ganglionii limfatici regionali sunt măriți și dureroși încă din primele zile ale bolii. Este necesar să se diferențieze scarlatina de difterie, rujeolă, amigdalită (catarrală, lacunară, necrotică), boli de sânge.
Pojar
Agentul cauzal al bolii este un virus filtrabil. Infecția are loc prin picături în aer. Perioada de incubație este de 7-14 zile. Rujeola este mai frecventă la copiii cu vârsta cuprinsă între 6 luni și 4 ani, dar nu este neobișnuită la vârste mai înaintate. Semnele clinice în cavitatea bucală apar în perioada prodromală, când nu există alte simptome.
Cu 1-2 zile înainte de apariția unei erupții cutanate, pe membrana mucoasă a palatului moale și parțial dur apar pete roșii, de formă neregulată, cu dimensiuni de la un cap la linte - enantem rujeolic, care în cazuri severe capătă un caracter hemoragic. . După 1-2 zile, aceste pete se contopesc cu fundalul general al mucoasei hiperemice. Concomitent cu enantemul, și uneori chiar mai devreme, pe membrana mucoasă a obrajilor apar pete Filatov-Koplik în regiunea molarilor inferiori. Se dezvoltă ca urmare a modificărilor inflamatorii ale membranei mucoase. Pe fondul eritemului limitat, epiteliul din focarul inflamator suferă degenerare și necroză parțială, urmată de cheratinizare. Drept urmare, în centrul focarului inflamator, se formează puncte albicioase-galbene sau albicioase-albăstrui de diferite dimensiuni, dar care nu depășesc dimensiunea unui cap de ac. Ele seamănă cu stropi de var, împrăștiate pe suprafața unei pete hiperemice și care se ridică ușor peste nivelul membranei mucoase. La ștergerea cu o minge de bumbac, liniile nu dispar. La palparea zonelor afectate se simte denivelări. Numărul de pete este diferit: de la câteva bucăți la zeci și sute. Sunt amplasate în grupuri, nu se îmbină niciodată. Petele Filatov-Koplik durează 2-3 zile și dispar treptat odată cu apariția unei erupții pe piele. Membrana mucoasă a obrajilor rămâne hiperemică încă câteva zile. Cu o deteriorare a stării generale și o creștere a intoxicației, este posibilă dezvoltarea stomatitei ulcerative, osteomielitei maxilarului. Complicațiile apar adesea la copiii debiliți cu cavitatea bucală neigienizată.
Este necesară diferențierea leziunilor mucoasei bucale în rujeolă cu afte, stomatită aftoasă acută, scarlatina.
Stomatita herpetica acuta (AHS)
Infecția cu herpes este în prezent una dintre cele mai frecvente infecții umane. ACS afectează copiii de diferite vârste, dar cel mai adesea în perioada de la 6 luni la 3 ani. Asta pentru că la această vârstă, anticorpii obținuți de la mamă intraplacentar dispar, iar propriile metode de protecție sunt la început. OHS este cauzată de virusul herpes simplex. Mulți oameni, inclusiv copiii, sunt purtători ai virusului, ale cărui manifestări clinice pot fi provocate de răcire, radiații ultraviolete, traume etc. Virusul pătrunde prin contact direct cu un bolnav sau purtător de virus prin picături din aer, precum și prin obiecte de uz casnic și jucării infectate.
Diagnosticul de stomatită herpetică acută se stabilește pe baza tabloului clinic și a epidemiologiei bolii. Pentru clarificarea diagnosticului, se recomandă efectuarea unui examen citologic al materialului din eroziuni herpetice pentru a depista așa-numitele celule multinucleate gigantice care sunt caracteristice herpesului.
Clinica OGS constă în simptome de toxicoză generală și manifestări locale pe mucoasa bucală. Severitatea bolii este evaluată prin severitatea și natura acestor două grupe de simptome. Alocați gradul ușor, moderat și sever al cursului SCA. Procedând în funcție de tipul bolii infecțioase, OGS are patru perioade principale: prodromală, catarală, erupții cutanate și stingerea bolii.
Inainte de izbucnirea bulelor, se observa frecvent febra, frisoane, dureri de cap, lipsa poftei de mancare, uneori varsaturi, artralgii, mialgii etc.. Din stadiul initial al bolii apar simptome de limfadenita de severitate diferita. Perioada catarală se caracterizează prin implicarea în procesul patologic a mucoaselor corpului cu diferite grade de generalizare: membrana mucoasă a cavității bucale, faringe, tractul respirator superior, ochi, organe genitale. Pe membrana mucoasă a gurii se simte proces alveolar, limbă, buze, obraji, mâncărime, arsură sau durere, apoi apar hiperemie și erupții cutanate cu bule de 1-2 mm diametru cu conținut transparent. Veziculele se deschid foarte curând, formând eroziuni superficiale dureroase cu fundul roz strălucitor. Eroziunile sunt acoperite cu fibrină, înconjurate de o margine roșie strălucitoare (afta). Bulele de pe piele și marginea roșie a buzelor durează mai mult; conținutul lor devine tulbure, se micșorează în cruste care durează 8-10 zile. Datorită faptului că erupțiile cutanate continuă să apară timp de câteva zile, în timpul examinărilor, puteți vedea elemente ale leziunii care se află în diferite stadii de dezvoltare. Un simptom obligatoriu al stomatitei herpetice acute este hipersalivația, saliva devine vâscoasă și vâscoasă, există un miros din gură. Deja în perioada catarală a bolii, apare adesea gingivita pronunțată, care mai târziu, mai ales în formă severă, capătă un caracter eroziv-ulcerativ. Există sângerări marcate ale gingiilor și ale mucoasei bucale. În sângele copiilor cu o formă severă a bolii, se găsesc leucopenie, o schimbare de înjunghiere la stânga, eozinofilie, celule plasmatice unice și forme tinere de neutrofile. Uneori există proteine în urină.
Masa. Simptomele clinice și tratamentul hepatitei acute C la diferite grade de severitate ale bolii:
|
Severitatea SCA | ||||
|
premonitoriu |
cataral |
erupții cutanate |
stingerea bolii |
|
|
Temperatura 37,2-37,5°С. |
Temperatura este normală. Somnul și pofta de mâncare sunt restabilite treptat. În cavitatea bucală afte unice. |
Temperatura este normală. Mă simt bine. În cavitatea bucală, eroziune în stadiul de epitelizare |
||
|
Temperatura 37,2 ° C. Simptome ale bolii virale respiratorii acute |
Temperatura 38-39°C. Stare generală de severitate moderată. Greață, vărsături. Erupții pe pielea feței. Limfadenita. Gingivita. |
Temperatura 37-37,5°С. Somn, pofta de mâncare sunt proaste. Există până la 20 de afte în cavitatea bucală, care apar în mai multe etape (2-3). Gingivita. Limfadenita. |
Temperatura este normală, starea de sănătate este satisfăcătoare. Somn, pofta de mâncare restabilită. Eroziuni în stadiul de epitelizare. |
|
|
Temperatura 38-39°C. Adinamie, greață, vărsături, cefalee, secreții nazale, tuse. |
Temperatura 39,5-40°C. Starea generală este gravă. Simptomele intoxicației sunt puternic exprimate. Gingivita ulcerativă catarală. Limfadenita ganglionilor submandibulari și cervicali. |
Temperatura 38°C. Există până la 100 de elemente recurente pe pielea feței și a mucoasei bucale. Mucoasa bucală se transformă într-o suprafață erozivă continuă. Gingivita necrozantă. Limfadenita. Tulburări de somn, lipsa poftei de mâncare. |
Temperatura este normală. Somnul și pofta de mâncare se refac încet. Gingivita. Limfadenita. |
|
|
Antivirale Anestezie a membranei mucoase. Îndepărtarea plăcii de pe suprafața dinților (zilnic cu bile de bumbac). Agenți de hiposensibilizare. tratament simptomatic. În formele severe, tratamentul se efectuează într-un spital. |
Agenți cheratoplastici |
|||
Stomatita fungică
Candidoza(sin.: candidoză) - o boală cauzată de expunerea la ciuperci asemănătoare drojdiei din genul Candida. Sunt larg răspândiți în mediul extern, vegetează în sol, pe fructe, legume și fructe și se găsesc pe obiectele de uz casnic. Pe piele și mucoase trăiesc ca saprofite. Persistând în interiorul celulelor epiteliale și înmulțindu-se în ele, ciupercile înconjurate de o microcapsulă sunt protejate de expunerea la medicamente, care este uneori motivul tratamentului pe termen lung. Adâncimea pătrunderii lor în epiteliu poate ajunge la stratul bazal.
Boala a fost descrisă pentru prima dată de B. Langenberg în 1839.
Candidoza se poate dezvolta din cauza infecției din exterior și din cauza propriilor saprofite, reprezentând adesea o autoinfecție. Din punct de vedere patogenetic, boala se dezvoltă ca urmare a încălcării mecanismelor de barieră și a scăderii apărării organismului ca urmare a diferitelor influențe exogene și endogene. Printre acestea din urmă, microtraumele, leziunile chimice care duc la descuamarea și macerarea epiteliului și invazia fungică ulterioară sunt de mare importanță. Efectele secundare ale antibioticelor sunt importante nu numai în tratament, ci și în procesele de producție și de lucru cu acestea. Candidoza poate fi cauzată de citostatice, corticosteroizi, agenți antidiabetici, contraceptive orale, consumul de alcool și droguri și expunerea la radiații. Factorii de fond endogeni sunt stările de imunodeficiență, diabetul zaharat, disbacterioza gastrointestinală, hipovitaminoza, bolile generale severe, infecția cu HIV. Copiii mici și persoanele în vârstă sunt cele mai vulnerabile din cauza defectelor sistemului imunitar legate de vârstă.
La sugari, candidoza (sturz) poate apărea în primele săptămâni de viață, în principal la indivizii debili. Semnele inițiale ale bolii sunt hiperemia și umflarea gingiilor, a mucoasei bucale și a limbii. Ulterior, pe acest fond, apar raiduri albe, formate din vegetații de ciuperci. Ele cresc în dimensiune, formând pelicule de nuanțe albe, cenușii sau gălbui, asemănătoare cu laptele coagulat sau spuma albicioasă. Filmele nu sunt strâns lipite de țesuturile de dedesubt, ele sunt îndepărtate cu ușurință, fără deteriorarea membranei mucoase subiacente, care păstrează o suprafață netedă și culoare roșie.
La adulți, candidoza apare adesea ca o boală cronică. În același timp, hiperemia și umflarea membranei mucoase scad, iar raidurile devin aspre și se potrivesc strâns la baza subiacentă, lăsând eroziune atunci când sunt răzuite. Pe dosul limbii apar brazde adânci transversale și longitudinale, acoperite cu un înveliș alb, se observă adesea semne de macroglosie datorate edemului, hiposalivației, arsurilor, care sunt agravate de mâncarea condimentată. Papilele filiforme se aplatizează sau se atrofiază.
Există mai multe forme de candidoză: pseudomembranoasă (fals membranoasă), eritematoasă (atrofică) și hiperplazică. Ele se pot dezvolta ca forme independente ale leziunii, sau ca forme tranzitorii, începând cu eritematoase (ca afecțiune acută), iar ulterior, pe măsură ce procesul devine mai cronic, se transformă în opțiunile de mai sus.
Candidoză pseudomembranoasă acută. În perioada prodromală, membrana mucoasă a limbii (adesea alte părți ale cavității bucale) devine hiperemică, uscată, iar pe ea apar erupții cutanate albe, asemănătoare cu mase coaguloase sau pelicule albicioase, ușor de îndepărtat. În cazurile severe, avansate, plăcile devin mai dense, sunt îndepărtate cu dificultate, expunând o suprafață de sângerare erodata.
Candidoză atrofică acută poate apărea ca o transformare ulterioară a formei descrise mai sus sau poate apărea în primul rând în timpul sensibilizării la ciupercă. Se distinge prin uscăciune și hiperemie strălucitoare a membranei mucoase, durerea severă este tipică. Raiduri sunt foarte puține, se păstrează doar în falduri adânci.
Candidoză pseudomembranoasă acută caracterizată prin apariția unor papule albe mari pe mucoasa hiperemică, care se pot contopi în plăci. La răzuire, placa este îndepărtată doar parțial.
Candidoza cronică atrofică, spre deosebire de forma acută similară întâlnită pe limbă, este aproape întotdeauna localizată pe patul protetic (repetându-și formele). Se manifestă clinic prin hiperemie și uscăciune a membranei mucoase, puncte unice albe de placă.
Diagnosticul de candidoză nu prezintă nicio dificultate. Efectuați o examinare microscopică a răzuirii din mucoasa bucală pe miceliul ciupercilor.
Tratament.În formele ușoare, se prescrie un tratament local: o dietă, cu excepția zahărului, a dulciurilor, a pâinii, a cartofilor; clătirea gurii cu o soluție de bicarbonat de sodiu după masă; tratamentul cavității bucale cu o soluție de borax 5% în glicerină sau Candide. În formele severe ale bolii, se utilizează diflucan, orungal, amfotericină B, clotrimazol și alte antimicotice. Îmbunătățește acțiunea antimicoticelor în aplicarea locală a dimexidei; enzimele, își potențează efectul de 2-16 ori.
Modificări ale cavității bucale în boli ale sângelui și ale organelor hematopoietice
În majoritatea bolilor de sânge, apar modificări în mucoasa bucală, semnalând adesea o patologie în curs de dezvoltare a sângelui și a sistemului hematopoietic. Fiind unul dintre simptomele inițiale ale bolii, modificările din cavitatea bucală, detectate în timp util de către un medic stomatolog, cu interpretarea lor corectă, facilitează diagnosticarea precoce a unei boli de sânge.
Modificări ale mucoasei bucale în leucemia acută
Leucemiile sunt boli sistemice, a căror bază este un proces hiperplazic în țesutul hematopoietic, combinat cu fenomenele de metaplazie. Ele pot fi acute și cronice. Leucemia acută este cea mai gravă formă. Majoritatea tinerilor se îmbolnăvesc. Cazuri de leucemie acuta se intalnesc si la copii. Tabloul clinic este determinat de anemie, semne de sindrom hemoragic și procese septic-necrotice secundare. Fluctuațiile mari ale numărului de leucocite sunt caracteristice: împreună cu leucocitele mature sunt prezente forme blastice. Diagnosticul bolii se bazează pe studiul compoziției sângelui periferic al măduvei osoase. Tabloul clinic al leziunilor cavității bucale în faza avansată a leucemiei este format din 4 sindroame principale: hiperplazic, hemoragic, anemic și intoxicație. Hiperplazia tisulară (plăci nedureroase și excrescențe pe gingii, spatele limbii, palat) este adesea combinată cu necroză, modificări ulcerative. Sindromul hemoragic se bazează pe trombocitopenie severă și anemie. Manifestările clinice sunt diferite: de la erupții cutanate mici și cu puncte mici până la hemoragii submucoase și subcutanate extinse (echimoză). Hematoamele sunt adesea găsite pe limbă.
În leucemia acută, în 55% din cazuri există o natură ulcerativ-necrotică a leziunii mucoasei bucale, în special în zona palatului moale, spatele și vârful limbii. Din punct de vedere histologic, se determină numeroase necroze ale membranei mucoase, care pătrund în submucoasa și adesea în stratul muscular.
În unele forme de leucemie se poate dezvolta un fel de infiltrare a gingiilor. Infiltratele sunt relativ superficiale. Membrana mucoasă de deasupra lor este hiperemică, ulcerată pe alocuri sau părțile sale sunt rupte, ceea ce este adesea însoțit de sechestrarea crestei alveolare. Specificitatea gingivitei ulcerative hipertrofice este confirmată prin analize citologice și histologice.
Înfrângerea buzelor în leucemia acută se caracterizează prin subțierea epiteliului, uscăciune sau modificări hiperplazice. În colțurile gurii se dezvoltă convulsii „leucemice”. Pot fi observate tipuri necrotice de erupții aftoase. Când limba este afectată, se observă o acoperire maro închis, adesea - ulcerație a spatelui și a secțiunilor laterale ale limbii (glosită ulcerativă); macroglosie, se poate observa respirația urât mirositoare. Dinții sunt adesea mobili, odată cu îndepărtarea lor, se observă sângerare prelungită.
Dezvoltarea proceselor ulcerative în cavitatea bucală este asociată cu o scădere a rezistenței organismului, care se datorează scăderii activității fagocitare a leucocitelor și proprietăților imune ale serului sanguin. Cauza modificărilor ulcerativ-necrotice ale mucoasei bucale poate fi și terapia cu medicamente citostatice utilizate în tratamentul leucemiei acute.
Leucemii cronice (leucemie mieloidă, leucemie limfocitară)
În leucemia cronică, modificările clinice ale mucoasei diferă puțin de cele din leucemia acută. Există hiperplazie a aparatului limfoid al cavității bucale (amigdale, limbă, glande salivare) și o ușoară hipercheratoză a membranei mucoase. Modificările necrotice ale mucoasei bucale sunt rare și sunt înregistrate în principal histologic. În leucemia mieloidă cronică, principalul simptom de afectare a mucoasei bucale este sindromul hemoragic, dar de intensitate mult mai mică comparativ cu leucemia acută. Sângerarea nu apare spontan, ci doar cu răni, mușcături. La 1/3 dintre pacienții cu leucemie mieloidă se observă leziuni erozive și ulcerative ale mucoasei bucale.
Leucemia limfocitară se caracterizează prin leziuni mai benigne ale cavității bucale. Ulcerele se vindecă mai repede decât în cazul altor leucemii: acest lucru se datorează faptului că, la pacienții cu leucemie limfocitară, migrarea leucocitelor nu diferă semnificativ de cea a persoanelor sănătoase, iar scăderea activității fagocitare este mai puțin pronunțată decât în toate celelalte forme de leucemie. Manifestările de diateză hemoragică apar, de asemenea, mai rar și sunt de natură moderată, în ciuda trombocitopeniei severe.
Trebuie remarcat faptul că, datorită scăderii accentuate a rezistenței organismului la leucemie, candidoza se dezvoltă adesea în cavitatea bucală (25% dintre pacienți) datorită unui proces leucemic specific și acțiunii medicamentelor (antibiotice, citostatice, corticosteroizi).
Atunci când se acordă îngrijiri dentare, se acordă o mare importanță eliminării sângerărilor post-extracție. Riscul de sângerare în leucemie după extracția dentară este atât de mare încât încă din 1898, F. Cohn, printre alte cauze ale diatezei hemoragice în cavitatea bucală (împreună cu hemofilia, boala Werlhof), ia în considerare și leucemia. Igienizarea cavității bucale de către pacienții cu leucemie se realizează în perioada de remisie și se construiește după principii generale.
Leziuni ale mucoasei bucale în anemie cu deficit de fier
Acest grup combină sindroame anemice de diverse etiologii, care se bazează pe lipsa de fier în organism. Epuizarea rezervelor de fier din țesuturi duce la defalcarea proceselor redox și este însoțită de tulburări trofice ale epidermei, unghiilor, părului și mucoaselor, inclusiv ale mucoasei bucale.
Simptomele comune sunt parestezia cavității bucale, modificări inflamatorii și atrofice, afectarea sensibilității gustative. În diagnosticul anemiei cu deficit de fier, o mare importanță este acordată modificărilor de limbaj. Pete care apar de culoare roșu aprins cu localizare pe suprafețele laterale și vârful limbii sunt însoțite de o senzație de arsură și adesea durere cu iritație mecanică. Scăderea și pervertirea sensibilității olfactive și gustative este însoțită de pierderea poftei de mâncare. Paresteziile se notează sub forma unei senzații de arsură, furnicături, furnicături, „explozie”, manifestată mai ales la vârful limbii. Când luați alimente picante și sărate, parestezia se intensifică și uneori apar dureri în limbă. Acesta din urmă este umflat, mărit, papilele sunt puternic atrofiate, mai ales la vârful limbii, spatele său devine roșu aprins. La pacienții cu cloroză tardivă, în plus, există o perversiune a senzațiilor gustative (nevoia de a mânca cretă, cereale crude etc.). Un simptom frecvent al bolii este o încălcare a glandelor salivare și mucoase ale cavității bucale. Pacienții observă uscăciunea mucoasei. Există încălcări frecvente ale integrității acoperirii epiteliale a mucoasei bucale, fisuri dureroase, de vindecare pe termen lung în colțurile gurii (blocare), sângerare a gingiilor, care este agravată de periajul dinților și de mâncare. Atrofia învelișului epitelial se exprimă în subțierea membranei mucoase, devine mai puțin elastică și ușor de accidentat.
ÎN 12 - anemie cu deficit folic
Se dezvoltă cu o deficiență de vitamina B12 sau cu încălcări ale absorbției sale. Este caracteristică o triadă de simptome patologice: disfuncția tractului digestiv, a sistemului hematopoietic și nervos.
Adesea, semnele inițiale ale bolii sunt durerea și arsura la nivelul limbii, ceea ce este cu ce tratează de obicei pacienții. Membranele mucoase sunt de obicei ușor subicterice, pigmentare maro sub formă de „fluture” și umflături sunt adesea observate pe față. În formele severe ale bolii pot apărea peteșii minore și echimoze. Membrana mucoasă a cavității bucale este palidă, dar, spre deosebire de anemia feriprivă, este bine hidratată. Uneori se pot observa zone de hiperpigmentare (mai ales mucoasele obrajilor si palatului).
Simptomul clasic este glosita lui Hunter (Gunther), care se exprimă prin apariția unor zone dureroase de culoare roșie aprinsă de inflamație pe suprafața dorsală a limbii, răspândindu-se de-a lungul marginilor și vârfului limbii, captând adesea mai târziu întreaga limbă. Boala se manifestă prin atrofia epiteliului mucoasei și formarea unui infiltrat inflamator din celulele limfoide și plasmatice în țesutul submucos. Clinic, în stadiile inițiale ale procesului, se pot observa zone de atrofie sub formă de pete roșii de formă neregulată, rotundă sau alungită, de până la 10 mm în diametru, delimitate brusc de alte zone ale mucoasei nemodificate. Procesul începe la vârful și părțile laterale ale limbii, unde există o roșeață mai intensă, în timp ce restul suprafeței este încă normală. În același timp, durerea și o senzație de arsură apar nu numai atunci când luați alimente picante și iritante, ci și atunci când mișcați limba în timpul unei conversații. Ulterior, modificările inflamatorii cedează, papilele se atrofiază, limba devine netedă, strălucitoare (limba „lacuită”). Atrofia se extinde la papilele canelate, care este însoțită de o perversiune a sensibilității gustative. Potrivit lui Hunter, modificări similare se dezvoltă în mucoasa întregului tract gastrointestinal.
La palpare, limba este moale, moale, suprafața ei este acoperită cu pliuri adânci, există amprente de dinți pe suprafețele laterale. În regiunea frenulului limbii, vârful și suprafețele laterale ale acesteia apar adesea vezicule miliare și eroziunea.
Modificări ale mucoasei bucale în boli ale sistemului cardiovascular
Modificările mucoasei bucale în bolile cardiovasculare sunt determinate de gradul tulburărilor circulatorii și modificările peretelui vascular. Cu insuficiență cardiovasculară, însoțită de tulburări circulatorii, se observă de obicei cianoza mucoaselor, precum și cianoza buzelor. Poate exista umflarea membranei mucoase, din cauza căreia limba se mărește, apar urme de dinți pe membrana mucoasă a obrajilor și a limbii.
La infarctul miocardic, mai ales în primele zile ale bolii, se observă modificări ale limbii: glosită descuamativă, fisuri profunde, hiperplazie a papilelor filiforme și ciuperci.
Pe fondul unei încălcări a activității cardiovasculare și cardiopulmonare de gradul II-III, pot apărea modificări trofice ale mucoasei bucale, până la formarea de ulcere. Ulcerele au margini subminate neuniforme, partea inferioară este acoperită cu un strat alb-gri, nu există o reacție inflamatorie (curs areactiv). Procesul ulcerativ-necrotic la nivelul mucoasei în cazul tulburărilor circulatorii are loc pe fondul scăderii proceselor redox. Acumularea de produse metabolice în țesuturi duce la modificări ale vaselor și nervilor, ceea ce perturbă trofismul tisular. În astfel de condiții, chiar și cu o leziune ușoară a membranei mucoase, se formează un ulcer.
A.L. Mashkilleyson și colab. (1972) descrise sindrom vezicovascular. Constă în apariția după accidentare la pacienții cu boli cardiovasculare pe mucoasa bucală de diferite dimensiuni de vezicule cu conținut hemoragic. Femeile cu vârsta cuprinsă între 40-70 de ani sunt mai des bolnave. Bulele există neschimbate de la câteva ore la câteva zile. Dezvoltarea inversă are loc fie prin deschiderea bulei, fie prin resorbția conținutului acesteia. La deschiderea vezicii urinare, eroziunea rezultată se epitelizează rapid. Bulele apar mai des în palatul moale, limbă, mai rar pe membrana mucoasă a gingiilor și a obrajilor. Semnele de inflamație în mediul veziculelor și țesuturilor subiacente nu sunt de obicei observate. Simptomul lui Nikolsky este negativ. Nu există celule acantolitice în frotiurile-amprente de pe suprafața eroziunilor veziculelor deschise. Majoritatea pacienților cu sindrom vezicovascular au antecedente de hipertensiune arterială. Nu este exclusă legătura dintre veziculele hemoragice și modificările vasculare ca urmare a bolilor cardiovasculare. În geneza sindromului vezicovascular, permeabilitatea vaselor de tip capilar și rezistența contactului epiteliului cu stratul de țesut conjunctiv al membranei mucoase (starea membranei bazale) sunt importante. În acest sens, cu permeabilitatea crescută a peretelui vascular, precum și cu deteriorarea acestuia, se formează hemoragii. În zonele de distrugere a membranei bazale, ele exfoliază epiteliul din țesutul conjunctiv subiacent, formând o bulă cu conținut hemoragic. Spre deosebire de pemfigusul adevărat, sindromului vezicovascular îi lipsesc acantoliza și celulele acantolitice caracteristice.
Se numesc modificări specifice în cavitatea bucală cu defecte cardiace Sindromul Parkes-Weber. În același timp, se observă leziuni ale membranei mucoase, hemoragii telangiectatice extinse în cavitatea bucală; în treimea anterioară a limbii - excrescențe verucoase care se pot ulcera ( limbă nebunoasă)
Modificări ale mucoasei bucale în diabetul zaharat
Diabetul zaharat este o boală cauzată de o deficiență în organism a unui hormon (insulina) produs de celulele B ale aparatului insular al pancreasului. Simptome clinice: sete crescută, urinare abundentă, slăbiciune musculară, prurit, hiperglicemie.
În mucoasa bucală apar modificări, a căror severitate depinde de severitatea și durata bolii. Primul simptom este gura uscată. O scădere a salivației duce la inflamația catarrală a mucoasei: devine edematoasă, hiperemică, strălucitoare. În locurile cu leziuni mecanice minore, se observă daune sub formă de hemoragii și uneori eroziuni. În același timp, pacienții se plâng de arsuri în cavitatea bucală, dureri care apar în timpul mesei, mai ales atunci când iau alimente calde, picante și uscate. Limba este uscată, papilele sale sunt descuamate. O formă comună de patologie a cavității bucale în diabet este candidoza membranei mucoase, inclusiv a limbii și a buzelor.
În diabetul zaharat, apare adesea inflamația parodonțiului marginal. Inițial, se observă modificări catarale și umflarea papilelor gingivale, apoi se formează pungi parodontale patologice, se observă creșterea țesutului de granulație și distrugerea osului alveolar. Pacienții se plâng de sângerare a gingiilor, mobilitatea dinților, în stare de degradare - pierderea lor.
În forma decompensată a diabetului zaharat, există o încălcare a funcției de analizor a aparatului receptor al gustului, este posibilă dezvoltarea ulcerației în decubit a mucoasei bucale în zonele leziunii sale. Ulcerele se caracterizează printr-un curs lung, la baza lor există un infiltrat dens, epitelizarea este încetinită. Combinația diabetului zaharat cu hipertensiunea arterială se manifestă adesea în gură printr-o formă severă de lichen plan (sindromul Grinszpan).
Tratamentul este efectuat de un endocrinolog. Medicul dentist efectuează terapia simptomatică, în funcție de semnele patologiei mucoasei bucale, inclusiv antifungice, agenți keratoplastici, medicamente pe bază de plante. Toți pacienții au nevoie de reabilitare a cavității bucale, tratamentul parodontozei
Stomatita aftoasă cronică recurentă (CRAS)
Stomatita aftoasă cronică recurentă este o boală cronică a mucoasei bucale, caracterizată prin remisiuni periodice și exacerbări cu erupții cutanate de afte. O serie de autori au identificat boala cu stomatita herpetică, cu toate acestea, natura polietiologică (nu doar virală) a bolii a fost acum dovedită.
Cauzele bolii: 1) afecțiuni alergice însoțite de hipersensibilitate la alergeni medicinali, alimentari, microbieni și virali, 2) disfuncții ale tractului gastrointestinal, 3) infecții respiratorii, 4) leziuni ale mucoaselor. CRAS este adesea rezultatul unei game largi de boli și infecții, ca urmare a cărora este adesea denumit un grup de stomatite simptomatice. HRAS apare predominant la adulți, dar poate apărea și la copii. Unul dintre motivele dezvoltării bolii la copii poate fi invazia helmintică. Boala poate dura zeci de ani fără a amenința viața pacientului.
Clinica. De obicei, simptomele inițiale ale CRAS sunt greu de surprins din cauza tranziției lor. În perioada prodromală, care durează câteva ore, pacienții observă parestezii, senzație de arsură, furnicături, dureri ale membranei mucoase în absența oricăror modificări vizibile asupra acesteia.
Cel mai frecvent element primar este „hiperemia spot”. Ulterior, în acest loc se observă necroză a membranei mucoase, mărginită de o margine de hiperemie. Uneori apar afte fără fenomene prodromale anterioare. Cel mai adesea, aftele sunt turnate în elemente unice și sunt de obicei împrăștiate în diferite locuri ale membranei mucoase (spre deosebire de erupțiile herpetice), cel mai adesea în regiunea pliului de tranziție, pe membrana mucoasă a limbii, buzele; partea centrală a acestora este întotdeauna acoperită cu exsudat fibrinos cu o peliculă densă galben-cenușie din cauza necrozei superficiale. Aftele, spre deosebire de eroziuni și ulcere, nu au niciodată margini subminate. De-a lungul periferiei elementului, pe o mucoasă oarecum edematoasă, există o margine inflamatorie îngustă de culoare roșu aprins. Mai rar, necroza captează straturi mai profunde și duce la formarea unui ulcer, urmat de cicatrici. Aftele sunt puternic dureroase, mai ales când sunt localizate pe limbă, de-a lungul pliului de tranziție al vestibulului cavității bucale, însoțite de salivație crescută. Salivația abundentă este de natură reflexă. Ganglionii limfatici regionali sunt măriți. Durata existenței aftei este în medie de 8-10 zile. Recidiva se observă de obicei după 2-8 săptămâni, uneori după câteva luni.
Tratament. Eliminarea recidivei bolii poate fi destul de dificilă. Cele mai bune rezultate se observă la stabilirea factorului etiologic. Tratamentul se efectuează în două direcții: tratamentul bolii de bază și terapia locală care vizează eliminarea modificărilor patologice din cavitatea bucală.
Glosalgie
Acest termen este folosit pentru a determina complexul de simptome de durere sau disconfort la nivelul limbii. Trebuie remarcat faptul că în literatura modernă există confuzie cu privire la confuzia conceptelor de „glosalgie” și „glossydinie”. Unii autori le identifică, crezând că sunt sinonime. Cu toate acestea, suntem de acord cu opinia lui V. I. Yakovleva (1995) asupra distincției dintre aceste concepte; este indicat să se considere glosalgia ca o leziune cauzată de boli ale nivelului central sau periferic al sistemului nervos central (datorită infecției, traumatismelor, tumorii, tulburărilor vasculare), iar glosadinia ca un complex simptom al durerii și tulburărilor de percepție în limbaj. în condiții nevrotice funcționale, boli ale organelor interne, tulburări hormonale și alte patologii somatice.
În general, pentru a facilita terminologia, ne propunem să folosim în viitor termenul „sindrom glosalgic”.
Glosodinia se dezvoltă cu o creștere a tonusului sistemului nervos simpatic: cu distonie generală autonomă, hipertiroidism, hipovitaminoză endogenă B1, B2, B6, B12. Printre pacienți predomină persoanele cu trăsături de caracter anxioase și suspecte, predispuse la fixare excesivă dureroasă, care suferă de fobii ale diferitelor boli. La astfel de pacienți, iatrogenia apar cu ușurință din cauza declarațiilor neglijente ale medicului. Glosalgia se observă cu leziuni organice ale sistemului nervos central în tabloul clinic al efectelor reziduale ale arahnoencefalitei, accidentelor cerebrovasculare, neurosifilisului etc., cu mușcătură patologică, osteocondroză cervicală, spondiloză cervicală deformatoare. În plus, glosodinia se poate dezvolta pe fondul tulburărilor tractului gastrointestinal, al patologiei endocrine (nu este neobișnuit în menopauză). La fel de importante sunt starea dinților și a parodonțiului, igiena bucală, prezența protezelor dentare din diferite metale, leziunile cronice ale limbii din cauza malocluziei, marginile ascuțite ale dinților, tartrul, obturațiile aplicate necorespunzător etc. Cazuri izolate ale influența infecției odontogene, sunt descrise alergii. Unii autori asociază apariția glosalgiei cu patologia sistemului dentoalveolar, tulburări ale articulației temporomandibulare. Acestea din urmă duc adesea la leziuni ale cordei timpanului atunci când capul articular este deplasat. Există informații despre relația dintre manifestările glosalgiei și hepatocolecistita.
Destul de des, sindromul glosalgic poate fi un simptom al diferitelor boli: anemie feriprivă, anemie penicială cauzată de deficitul de vitamina B12, cancere gastrointestinale. O constatare comună este glosodinia cu erori în alimentație: lipsa de proteine, grăsimi și vitamine. Glosodinia se observă la aproape 70% dintre pacienții cu glosită cronică și enterocolită. Sindromul glosalgic este caracteristic bolilor hepatice (hepatită, colecistită); limba și palatul moale devin gălbui. O serie de autori notează dezvoltarea acestei boli în practica psihiatrică; glosodinia în astfel de cazuri are o formă distinctă de senestopatii. Legătura glosodiniei cu xerostomia genezei medicinale și autoimune este evidentă.
Glosodinia apare adesea după radiații și chimioterapie în curs.
Pe membrana mucoasă, de regulă, nu se observă modificări patologice.
Caracteristicile clinice ale sindromului glosalgic. Boala începe de obicei treptat, cu dureri minore, momentul exact al manifestării căruia pacientul nu-l poate stabili. Totuși, marea majoritate a pacienților asociază debutul bolii cu traumatisme cronice, începutul sau sfârșitul protezării, după îndepărtarea dinților cariați, sau orice intervenții chirurgicale în cavitatea bucală. Alți pacienți indică dezvoltarea bolii după terminarea sau în cursul terapiei medicamentoase.
Cele mai frecvente parestezii, cum ar fi arsuri, furnicături, dureri, amorțeli. La aproximativ jumătate dintre pacienți, paresteziile sunt combinate cu durere în limba de natură ruptură, apăsătoare (durerea este difuză, fără o localizare clară, ceea ce indică natura neurogenă a procesului). Sindromul de durere reapare de obicei.
Paresteziile și durerile sunt localizate în ambele jumătăți ale limbii, de obicei în 2/3 anterioare ale acesteia, mai rar în întreaga limbă, iar treimea posterioară a acesteia este rareori afectată izolat. La aproximativ jumătate dintre pacienți, durerea se răspândește de la limbă în alte părți ale cavității bucale, poate radia în regiunea temporală, partea din spate a capului, faringe, esofag și gât. Localizarea unilaterală a paresteziei și durerii este observată la un sfert dintre pacienți.
De obicei, durerile scad sau dispar în timpul meselor, dimineața după trezire, și se intensifică seara, cu o conversație lungă, sau în situații de excitare nervoasă. Boala se observă de la câteva săptămâni la câțiva ani, cu intensitate variabilă, diminuând în perioadele de repaus. Sunt descrise cazuri de dispariție spontană a simptomelor de arsură.
Adesea apar tulburări senzoriale (senzație de stângăcie, umflare, greutate în limbă). În acest sens, pacienții scutesc limba de mișcări inutile atunci când vorbesc. Ca urmare, vorbirea devine neclară, ca o disartrie. Acest fenomen ciudat este descris ca un simptom al „cruțării limbii”. În sindromul glosalgic, tonusul secțiunii simpatice predomină adesea asupra celui parasimpatic, care se exprimă prin tulburări de salivație (mai des - tulburări de salivație, uneori alternând cu hipersalivație periodică).
Aproape toți pacienții care suferă de sindrom glosalgic suferă și de cancerofobie. Acești pacienți examinează adesea limba într-o oglindă și își fixează atenția asupra formațiunilor anatomice normale ale limbii (papilele acesteia, canalele glandelor salivare minore, amigdalele linguale), confundându-le cu neoplasme.
De obicei, în această boală nu se observă modificări structurale ale limbii, dar în unele cazuri se determină zone de descuamare a epiteliului și semne de glosită descuamativă sau limbaj „geografic”. În unele cazuri, limba este mărită (edematoasă), pe suprafețele sale laterale sunt observate urme dentare.
Sentimente de arsură și uscăciune pot fi observate și ca semn al acțiunii galvanismului în prezența protezelor metalice din cavitatea bucală din metale diferite. Pacienții se plâng de o senzație de arsură, un gust de metal în gură.
Diagnostic diferentiat efectuată cu nevralgie de trigemen (diferă de glosalgia în atacuri paroxistice ascuțite de durere, care sunt aproape întotdeauna unilaterale, de obicei nu există durere în afara atacurilor, durerea este adesea însoțită de tulburări vasomotorii, zvâcniri convulsive ale mușchilor faciali, durere este provocat prin mâncare sau vorbire); cu nevrita nervului lingual (concomitent cu durerea unilaterală în cele două treimi anterioare ale limbii, există și o pierdere parțială a sensibilității superficiale - durere, tactilă, temperatură, care se manifestă prin amorțeală și parestezie, uneori o scădere sau perversiune a gustului în aceeași zonă; durerea în limbă crește în timpul alimentelor, vorbirii)
Tratament se efectuează ținând cont de factorii care au cauzat boala. Este necesară igienizarea cavității bucale și tratamentul bolilor parodontale, protezarea rațională. Dacă este necesar, se recomandă consultarea medicilor somatici și a unui psihiatru, urmate de implementarea recomandărilor acestora pentru tratamentul bolilor interne. Ținând cont de manifestările vegeto-nevrotice, pacienților li se prescrie terapie sedativă, se recomandă multivitamine. Sunt descrise rezultatele pozitive ale reflexoterapiei, terapiei cu laser (laser cu heliu-neon).
Principii de tratament al bolilor mucoasei bucale
Tratament etiotrop;
tratament patogenetic;
tratament simptomatic.
Tratamentul simptomatic include:
a) eliminarea factorilor iritanti locali (slefuirea marginilor ascutite ale dintilor, indepartarea depunerilor dentare, eliminarea fenomenelor de galvanism);
b) dieta (evitați alimentele calde, picante, tari);
c) anestezia mucoasei înainte de masă (băi și aplicarea unei soluții 2% de novocaină sau lidocaină, amestec de anestezină și glicerină);
d) tratament antiseptic (clătiri, băi și aplicații de soluții de furacilină 1:5000, peroxid de hidrogen 3%, soluție apoasă de clorhexidină 0,02%, infuzie de plante: mușețel, calendula, salvie);
e) întărirea mucoasei cu clătiri, băi și aplicații de astringente (decoct de scoarță de stejar, ceai)
f) stimularea proceselor de epitelizare (aplicații ale unei soluții uleioase de vitamina A, ulei de cătină, caratolină, ulei de măceș, solcoseril)
Clătirea: pacientul ia o soluție de medicament în gură și, cu ajutorul mușchilor obrajilor, fundul gurii, limba, spală mucoasa.
Baie: pacientul ia o soluție de medicament în gură și o ține peste focar timp de 2-3 minute.
Aplicație: zona afectată este uscată cu un șervețel de tifon, apoi se aplică un tampon de bumbac sau un șervețel de tifon umezit cu o substanță medicinală timp de 2-3 minute.
În copilăria timpurie, tratamentul mucoasei bucale se realizează prin tratarea cavității bucale cu tampoane de bumbac. Este extrem de important să păstrați tetina curată. Nu lingeți suzeta înainte de a o oferi copilului. Tratamentul mucoasei bucale trebuie să fie extrem de atent, fără presiune. Este de preferat să folosiți mișcări de blotting.
Bolile care se dezvoltă în cavitatea bucală aduc adesea disconfort unei persoane bolnave și interferează cu viața sa deplină. Apar la orice vârstă, dar mai des la persoanele slăbite. Bolile care apar în gură pot fi virale și infecțioase, nu sunt periculoase pentru sănătate și precanceroase, dar toate necesită un diagnostic și un tratament de înaltă calitate.
Tipuri de boli ale cavității bucale cu o fotografie
Când o infecție intră în cavitatea bucală, membrana mucoasă suferă în primul rând. Devine inflamat, mai subțire și devine un teren propice pentru infecții. Boala poate acoperi limba, gingiile, suprafața interioară a obrajilor și amigdalele. Toate bolile cavității bucale sunt numite condiționat stomatită, dar stomatita nu este singura boală care afectează mucoasa bucală.
Să analizăm cele mai frecvente boli ale gurii și mucoaselor, simptomele și cauzele acestora. Clasificarea generală și statisticile bolilor cavității bucale la adulți pot fi văzute în fotografie cu numele bolilor:


Stomatită și afte
Stomatita este o reacție inflamatorie a mucoasei bucale. Afectează persoanele cu imunitate redusă și mucoase subțiate (sugari și vârstnici).
Stomatita provoacă disconfort pacientului, poate semnala prezența unui proces patologic în organism și poate fi un precursor al oncologiei. Există multe varietăți ale acestei boli. Mai multe detalii despre tipurile de stomatită, posibilele cauze ale bolii și simptome pot fi găsite în tabel.
| Tipuri de stomatită | Simptome | Cauzele bolii |
| Infecțios | Diverse erupții cutanate care se transformă în ulcere | Apare pe fundalul evoluției bolii infecțioase de bază |
| Traumatic | Începe cu o rană și roșeața acesteia, se transformă în erupții cutanate și ulcere | Apare după lezarea membranei mucoase (zgârieturi, arsuri cu alimente sau băuturi fierbinți) |
| Bacterian | Crusta gălbuie pe buze, placă și vezicule cu puroi în gură | Pătrunderea microbilor și a murdăriei pe membrana mucoasă |
| Fungice (candidoză, afte) | Înveliș alb și dens, care acoperă cavitatea bucală | Imunitate scăzută, utilizarea prelungită a antibioticelor, infecție de la mamă la copil în timpul nașterii |
| Alergic | Umflarea și uscarea mucoasei, arsură și mâncărime, pete strălucitoare de culoare albă sau roșie | Reacția individuală la alimente, medicamente și produse de igienă |
| herpetic | Erupții cu bule în interior și pe buze, transformându-se în ulcere. Creșterea temperaturii corpului, posibil vărsături și diaree | Infecția cu virusul herpes transmis prin picături în aer |
| aftoasă | Mici erupții cutanate rotunde sau ovale acoperite cu un înveliș gri-gălbui cu margine roșie (recomandăm să citiți: de ce există un strat galben pe limbă și ce ar putea fi?). Poate fi unic sau multiplu | Apare mai des la adulți în condiții de imunitate redusă și beriberi |
| Nicotinic | Începe cu iritația palatului moale sau dur, se transformă în întărirea gurii și apar multiple ulcere. | Apare la fumători datorită efectului iritant al fumului de tutun asupra membranei mucoase. Se poate transforma in cancer |
Glosita sau inflamația limbii
Limba este numită oglinda sănătății umane, deoarece prin starea ei este posibilă determinarea prezenței bolilor în organism. Înfrângerea limbii de natură inflamatorie în medicină se numește glosită, poate fi acută sau cronică.
În funcție de cauzele bolii, glosita este împărțită în primară (boală independentă) și secundară (atașată pe fundalul altor boli). După forma leziunii, glosita poate fi profundă și superficială. Glosita apare adesea cu stomatita.
Simptome comune ale glositei:

În forma cronică pot apărea papiloame și veruci. Tipurile de glosită, semnele și cauzele acesteia sunt descrise în tabel. Puteți vedea ce erupții cutanate și ulcere sunt în fotografie.
| feluri | semne | Cauze |
| Desquamativ | Descuamarea neuniformă a epiteliului (pete luminoase) sub forma unui model geografic | Boli virale și infecțioase, boli ale tractului gastro-intestinal |
| Gunterovski | Suprafata lacuita si limba rosu aprins | Lipsa de vitamine și acid folic |
| cataral | Inflamație superficială și sensibilitate crescută a limbii în stadiul inițial | Stomatită, dentiție la copii |
| candida | Placă coagulată cu pete maronii, umflare și arsură, un miros neplăcut | Ciuperca de drojdie, sturz |
| aftoasă | Leziuni ulcerative sub formă de afte (coșuri purulente cu margine roșie) | Stomatita aftoasa |
| Alergic | Umflare, mâncărime și arsură | Reacția individuală la produse alimentare sau de igienă |
| atrofic | Moartea papilelor și a mușchilor limbii, sensibilitate redusă | Deficit de vitamine A și E, infecții |
| în formă de diamant | Patologia părții bazale a limbii sub formă de romb, nu provoacă durere și disconfort | Dezvoltare anormală, boli ale tractului gastrointestinal, are un curs cronic |
| Pliat | Apariția dungilor și a pliurilor multidirecționale | Dezvoltare anormală a limbajului |
| interstițial | Densitate crescută și mobilitate limitată a limbii | Sifilis |
virusul herpesului
Cunoscuta „erupție cutanată la rece” de pe buze poate apărea și în cavitatea bucală. Cauza unor astfel de erupții cutanate este infecția cu virusul herpes, care poate apărea în formă acută și cronică.
Cel mai frecvent tip de erupții herpetice în cavitatea bucală este stomatita herpetică acută. Se caracterizează printr-o răspândire rapidă și o dezvoltare bruscă a simptomelor. Cel mai adesea se transmite prin picături în aer, dar există cazuri de infecție prin sânge și de la mamă la copil în timpul nașterii.
În stadiul inițial, o infecție cu herpes se manifestă ca durere, arsură și umflare a membranei mucoase. Forma ușoară a bolii nu se manifestă ca simptome strălucitoare. O formă severă de stomatită herpetică acută se manifestă cu simptome pronunțate:

Principalele simptome ale bolii sunt erupții cutanate sub formă de vezicule cu un strat alb-gălbui, care, atunci când sunt rupte, formează ulcere. Erupția poate afecta limba, gingiile, obrajii și chiar amigdalele.
Stomatita herpetică nu este o boală periculoasă, dar aduce un mare disconfort persoanei bolnave. Cu un tratament adecvat și în timp util, prognosticul pentru recuperare este favorabil.
Gingivita sau gingivostomatita
Când vine vorba de un proces inflamator localizat în principal pe gingii, fără a afecta joncțiunea dentogingivală, gingivita poate fi diagnosticată. Cu afectarea gingiilor și apariția de ulcere pe suprafața interioară a obrajilor, este diagnosticată gingivostomatita (mai des suferă copiii de ea).
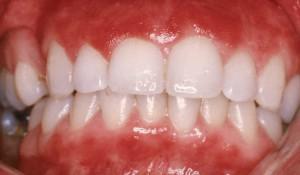

Gingita este adesea rezultatul unei îngrijiri dentare defectuoase, apare predominant la bărbați și depinde de stilul de viață și de starea generală a organismului. În absența unui tratament adecvat, boala progresează și trece în parodontită, care amenință cu pierderea dinților.
Cu îngrijirea neglijată a dinților și a cavității bucale, se acumulează microorganisme, în urma cărora se formează plăcile dentare și începe procesul inflamator. Gingivita este acută, cronică și recurentă. Există mai multe tipuri de gingivite:
- Ulcerativ - forma acută inițială. Se caracterizează prin umflarea gingiilor, înroșirea acestora și apariția unui miros străin din gură.
- cataral. Există o umflare pronunțată, durere la nivelul gingiilor și sângerare ușoară a acestora. Pungile gingivale nu sunt afectate în această formă.
- Hipertrofic - stadiu avansat al bolii. În acest stadiu, gingiile și papilele gingivale se îngroașă și se măresc, buzunarul gingival devine roșu. Există două forme de gingivita hipertrofică - edematoasă, caracterizată prin gingii edematoase, roșii netede, care sângerează și fibroase - cu această formă, gingiile sunt foarte dense, durerea și sângerarea sunt absente (nu se potrivesc terapiei medicamentoase, se utilizează tratamentul chirurgical) .
Alte tipuri de boli
Există și boli mai puțin frecvente ale cavității bucale, precum cheilita, leucoplazia, xerostomia, lichenul plan, glosalgia (mai multe în articol: gingii roșii și alte boli bucale). Unele dintre ele sunt diagnosticate doar de medici cu experiență.

Diagnostic și simptome
Dacă aveți simptome neplăcute de boli bucale, trebuie să vă adresați stomatologului. Va fi ușor pentru un medic cu experiență să diagnosticheze boala atunci când examinează mucoasa bucală. Acest lucru poate fi suficient pentru a stabili diagnosticul corect.
În unele cazuri, pot fi prescrise examinări:
- răzuirea de la locul leziunii pentru examinare la microscop;
- cultura bacteriană pentru a determina sensibilitatea ciupercii la medicament;
- teste de alergie;
- examinarea generală a organismului pentru a depista o boală sistemică.
Când ar trebui să vizitezi un dentist? Dacă în cavitatea bucală se găsesc simptome generale ale bolilor mucoasei și gurii:
- durere, umflare și arsură;
- decolorarea mucoasei sau apariția de pete pe aceasta;
- creșterea sau scăderea activității glandelor salivare;
- apariția oricăror erupții cutanate, leziuni ulcerative și răni.
Tratamentul bolilor bucale la adulți
Datorită varietății mari de boli, nu există un singur regim de tratament. În primul rând, se identifică și se tratează cauza bolii și bolile concomitente. Schema de tratament este compilată individual pentru fiecare pacient.
Tratamentul este complex și include medicamente de uz intern și local. Recuperarea poate dura mult timp.
Medicamente

Remedii populare
- Tratamentul tradițional este completat eficient cu remedii populare. În aceste scopuri se folosesc decocturi de ierburi, clătiri cu sifon și aplicații cu uleiuri naturale.
- Uleiul de măceș, cătină sau sunătoare se folosește sub formă de aplicații pe zonele afectate. Vindecă eficient rănile și daunele. Un tampon de tifon înmuiat în ulei îndepărtează placa cu afte.
- Florile de galbenele și mușețel, coaja de stejar, frunza de eucalipt sunt folosite sub formă de decocturi pentru clătire. Au efecte antibacteriene și de vindecare a rănilor.
- O soluție slabă de sifon este utilizată pentru a trata candidoza orală. Poate fi folosit ca clătire și ca apă de gură.
Prevenirea bolilor bucale
Contactați-vă medicul dentist nu numai când apar simptomele bolii, ci și de două ori pe an pentru o examinare preventivă. Pentru a preveni bolile din gură, este necesar să cunoașteți principalii factori care afectează aspectul lor și să încercați să le eliminați:

Articole similare
-
Când un soț este împotriva unui copil, cum să rămâi însărcinată fără știrea lui?
Uneori poți rămâne însărcinată din neglijență. Pentru a preveni acest lucru, este important să știți cum puteți concepe un copil accidental și ce mijloace puteți utiliza pentru a evita o sarcină nedorită. De asemenea, în acest articol puteți găsi informații despre...
-
Ce pietre și amulete sunt potrivite pentru Taur în funcție de horoscop și data nașterii Talisman de elefant pentru Taur
Aprilie-mai Taurul (21 aprilie - 20 mai) sunt măsurați, nu mofturoși și colosal de productivi! Încăpăţânarea lor de invidiat îi poate aduce pe alţii la mâner, dar ştiu exact ce fac şi de ce au nevoie. Printre aspectele pozitive...
-
Restricții privind accesul la date în roluri 1c
Toate setările pentru drepturile utilizatorului pe care le vom face în cadrul acestui articol se află în secțiunea 1C 8.3 „Administrare” - „Setări pentru utilizatori și drepturi”. Acest algoritm este similar în majoritatea configurațiilor pe...
-
1c pornește un client subțire în loc de unul gros
Platforme: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Configurații: Toate configurațiile2012-11-16 21362 Sunt lansate prin specificarea specială...
-
Dovezi despre modalități cunoscute de a fura energie electrică Cum să afli cine fură electricitate
Creșterea tarifelor la energie este una dintre trăsăturile izbitoare ale adâncirii crizei economice. În acest context, furtul de energie electrică și problemele asociate cu detectarea acesteia sunt de o importanță capitală. Modalități de a detecta furtul...
-
Caracteristici de montare prize și întrerupătoare pe diferite suprafețe
Salutări tuturor cititorilor blogului nostru.Astăzi, dragi cititori, vreau să subliniez subiectul cum se instalează prize. Această procedură este foarte des solicitată atunci când înlocuiți o priză veche cu una nouă în cazul unei defecțiuni, când ...
