Отрицателен qrs на ЕКГ. Р вълната е отрицателна на ЕКГ. Показания за ЕКГ
Ниският растеж на R вълната е често срещан ЕКГ симптом, който често се тълкува погрешно от лекарите. Въпреки че този симптом обикновено се свързва с преден миокарден инфаркт, той може да бъде причинен от други състояния, които не са свързани с инфаркта.
Малко увеличение на R вълната се открива приблизително при 10% от хоспитализираните възрастни пациенти и е шестата най-често срещана ЕКГ аномалия (19 734 ЕКГ, събрани от Metropolitan Life Insurance Company за период от 5 ¼ години). Освен това, една трета от пациентите с предишен преден миокарден инфаркт може да има само този симптом на ЕКГ. Следователно изясняването на специфичните анатомични еквиваленти на този електрокардиографски феномен е от голямо клинично значение.
Преди да се анализират промените на R вълната, е необходимо да се припомнят няколко теоретични рамки, които са необходими, за да се разбере генезисът на вентрикуларното активиране в прекордиалните отвеждания. Вентрикуларната деполяризация обикновено започва в средата на лявата страна на междукамерната преграда и се движи напред и отляво надясно. Този начален вектор на електрическа активност се появява в десния и средния гръдни отвеждания (V1-V3) като малка r вълна (наречена " септална вълна r").
Малко увеличение на R вълната може да възникне, когато началният вектор на деполяризация намалява по величина или е насочен назад. След като преградата се активира, деполяризацията на лявата камера доминира останалата част от процеса на деполяризация. Въпреки че деполяризацията на дясната камера настъпва едновременно с лявата, нейната величина е незначителна в сърцето на нормален възрастен. Полученият вектор ще бъде насочен от отвеждания V1-V3 и ще се появи като дълбоки S вълни на ЕКГ.
Нормално разпределение на R вълните в прекордиалните отвеждания.
В отвеждане V1 камерните комплекси са представени от rS-тип с постоянно увеличаване на относителния размер на R вълните към левите отвеждания и намаляване на амплитудата на S вълните. Отводи V5 и V6 обикновено демонстрират qR-тип комплекс, с амплитудата на R вълните във V5 по-висока, отколкото във V6 поради отслабване на сигнала от белодробната тъкан.Нормалните вариации включват тесни QS и rSr" модели във V1 и qRs и R модели във V5 и V6. В определен момент, обикновено във V3 или V4, QRS комплексът започва да се променя от предимно отрицателен към предимно положителен и R/S съотношението става > 1. Тази зона е известна като " преходна зона ". При някои здрави хора преходната зона може да се види още във V2. Това се нарича " ранна преходна зона ". Понякога преходната зона може да бъде отложена до V4-V5, това се нарича " късна преходна зона ", или " забавяне на преходната зона ".
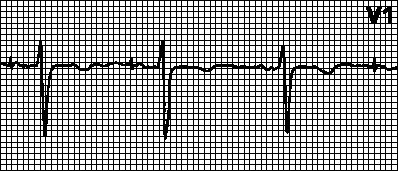
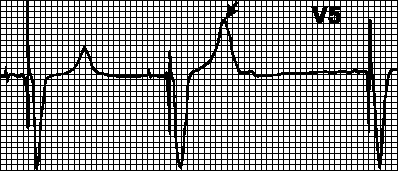
Нормалната височина на вълната R в отвеждане V3 обикновено е повече от 2 mm
. Ако височината на R вълните в отвеждания V1-V4 е изключително малка, се казва, че има „недостатъчно или малко увеличение на R вълната“.
В литературата има различни определения за малко увеличение на R вълните, критерии като напрR вълни по-малки от 2-4 mm в отвеждания V3 или V4и/или наличието на обратен растеж на R вълната (RV4< RV3 или RV3 < RV2 или RV2 < RV1 или любая их комбинация).
При миокардна некроза, дължаща се на инфаркт, определено количество миокардна тъкан става електрически инертна и неспособна да генерира нормална деполяризация. Деполяризацията на околните вентрикуларни тъкани се увеличава по това време (тъй като вече няма резистентност към тях) и полученият вектор на деполяризация се пренасочва далеч от зоната на некроза (по посока на безпрепятствено разпространение). При преден инфаркт на миокарда Q вълните се появяват в десния и средния проводник (V1-V4). Въпреки това, при значителен брой пациенти Q зъбците не са запазени.
При документирани случаи на предишен преден миокарден инфаркт, малко увеличение на R вълната се открива в 20-30% от случаите . Средното време за пълно изчезване на патологичните Q вълни е 1,5 години.
Привлича вниманието намаляване на амплитудата на R вълната в отвеждане I . До 85% от пациентите с преден миокарден инфаркт и леко увеличение на R вълната имат или амплитуда на R вълните в отвеждане I<= 4 мм , или амплитуда на R вълните в отвеждане V3<= 1,5 мм . Липсата на тези критерии за амплитуда прави диагнозата преден миокарден инфаркт малко вероятна (освен в 10%-15% от случаите на преден миокарден инфаркт).
Ако има леко увеличение на R вълните в прекордиалните отвеждания, нарушение на реполяризацията (ST-T промени) в отвеждания V1-V3 ще увеличи вероятността от диагностициране на стар преден инфаркт на миокарда.
Други възможни причини за недостатъчен растеж на R вълната в прекордиалните отвежданияса:
- пълна/непълна блокада на левия пакетен клон,
- блокада на предния клон на левия клон на пакета,
- Феноменът на Улф-Паркинсон-Уайт,
- някои видове хипертрофия на дясната камера (особено тези, свързани с ХОББ),
- левокамерна хипертрофия
- дяснокамерна хипертрофия тип С.

|
| Остър преден МИ |
Друга често срещана причина за леко увеличение на вълната R е неправилното разположение на електродите: гръдните електроди са твърде високи или твърде ниски, електродите са разположени от крайниците към торса.
Най-често недостатъчното нарастване на R вълните се причинява от високото разположение на десните гръдни електроди. Когато електродите се преместят в нормалното им положение, нормалният растеж на R вълните обаче се възстановява със стар преден инфаркт на миокарда, QS комплексите ще бъдат запазени
.
За съжаление, тези критерии се оказаха малко полезни за диагностика и дават много фалшиво отрицателни и фалшиво положителни резултати.
Установена е връзка между леко увеличение на R вълната на ЕКГ и диастолна дисфункция при пациенти с диабет, така че този симптом може да бъде ранен признак на LV дисфункция и DCM при диабетици.
Препратки.
- Електрокардиографски слаба прогресия на R-вълната. Корелация с находки след смъртта. Майкъл И. Зема, доктор по медицина, Маргарет Колинс, доктор по медицина; Даниел Р. Алонсо, M.D.; Пол Клигфийлд, M.D.CHEST, 79:2, ФЕВРУАРИ, 1981 г.
- Диагностична стойност на лошата прогресия на R-вълната в електрокардиограми за диабетна кардиомиопатия при пациенти с диабет тип 2 / CLINICAL CARDIOLOGY, 33(9):559-64 (2010)
- Лоша прогресия на R вълната в прекордиалните отвеждания: Клинични последици за диагностицирането на инфаркт на миокарда NICHOLAS L. DePACE, MD, JAY COLBY, BS, A-HAMID HAKKI, MD, FACC, BRUNOMANNO, MD, LEONARD N. HOROWITZ, MD, FACC , ABDULMASSIH S. ISKANDRIAN, MD, FACC. JACC Vol. 2. № 6 декември 1983 г. „1073-9
- Лоша прогресия на R-вълната. J Insur Med 2005; 37: 58–62. Рос Макензи, д-р
- д-р Блогът за ЕКГ на Смит, понеделник, 6 юни 2011 г
- д-р Блогът за ЕКГ на Смит, вторник, 5 юли 2011 г
- http://www.learntheheart.com/ ЕКГ с лоша прогресия на R вълната (PRWP)
- http://clinicalparamedic.wordpress.com/ Прогресия на R-вълната: Важно ли е? ВИЕ ЗАЛАГАТЕ!!
Сърдечно-съдовите заболявания са най-честата причина за смърт в постиндустриалното общество. Навременната диагностика и лечение на сърдечно-съдовата система спомага за намаляване на риска от развитие на сърдечни патологии сред населението.
Електрокардиограмата (ЕКГ) е един от най-простите и информативни методи за изследване на сърдечната дейност. ЕКГ записва електрическата активност на сърдечния мускул и показва информацията под формата на вълни върху хартиена лента.
Резултатите от ЕКГ се използват в кардиологията за диагностициране на различни заболявания. Не се препоръчва сами да извършвате лечение на сърцето, по-добре е да се консултирате със специалист. Въпреки това, за да получите обща представа, си струва да знаете какво показва кардиограмата.
Показания за ЕКГ
В клиничната практика има няколко показания за електрокардиография:
- силна болка в гърдите;
- постоянно припадане;
- диспнея;
- непоносимост към упражнения;
- световъртеж;
- сърдечни шумове.
При рутинен преглед ЕКГ е задължителен диагностичен метод. Възможно е да има и други показания, определени от лекуващия лекар. Ако получите други тревожни симптоми, незабавно се консултирайте с Вашия лекар, за да установите причината за тях.
Как да дешифрирам сърдечна кардиограма?
Строгият план за дешифриране на ЕКГ се състои в анализиране на получената графика. На практика се използва само общият вектор на QRS комплекса. Работата на сърдечния мускул е представена под формата на непрекъсната линия с маркировки и буквено-цифрови обозначения. Всеки човек може да дешифрира ЕКГ с определена подготовка, но само лекар може да постави правилната диагноза. ЕКГ анализът изисква познания по алгебра, геометрия и разбиране на буквени символи.
ЕКГ показатели, които трябва да се вземат предвид при тълкуване на резултатите:
- интервали;
- сегменти;
- зъби.
На ЕКГ има строги показатели за нормалност и всяко отклонение вече е признак на нарушения в работата на сърдечния мускул. Патологията може да бъде изключена само от квалифициран специалист - кардиолог.
Интерпретация на ЕКГ при възрастни - нормата в таблицата
Анализ на кардиограмата
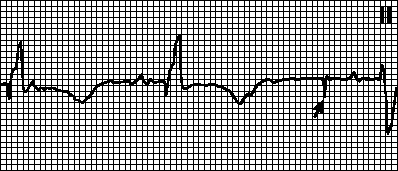
ЕКГ записва сърдечната дейност в дванадесет отвеждания: 6 отвеждания на крайниците (aVR, aVL, aVF, I, II, III) и шест отвеждания в гърдите (V1-V6). P вълната отразява процеса на възбуждане и релаксация на предсърдията. Q, S вълните показват фазата на деполяризация на междукамерната преграда. R - вълна, показваща деполяризация на долните камери на сърцето, и T-вълна - релаксация на миокарда.
 Анализ на електрокардиограмата
Анализ на електрокардиограмата QRS комплексът показва времето на камерна деполяризация. Времето, необходимо за преминаване на електрически импулс от SA възела до AV възела, се измерва чрез PR интервала.
Компютрите, вградени в повечето ЕКГ устройства, са способни да измерват времето, необходимо за преминаване на електрически импулс от SA възела до вентрикулите. Тези измервания могат да помогнат на Вашия лекар да оцени сърдечната Ви честота и определени видове сърдечен блок.
Компютърните програми могат също да интерпретират резултатите от ЕКГ. И тъй като изкуственият интелект и програмирането се подобряват, те често са по-точни. Тълкуването на ЕКГ обаче има много тънкости, така че човешкият фактор все още остава важна част от оценката.
Възможно е да има аномалии в електрокардиограмата, които не влияят на качеството на живот на пациента. Съществуват обаче стандарти за нормална сърдечна дейност, които са приети от международната кардиологична общност.
Въз основа на тези стандарти нормалната електрокардиограма при здрав човек изглежда така:
- RR интервал – 0,6-1,2 секунди;
- Р-вълна – 80 милисекунди;
- PR интервал – 120-200 милисекунди;
- PR сегмент – 50-120 милисекунди;
- QRS комплекс – 80-100 милисекунди;
- J-вълна: отсъства;
- ST сегмент - 80-120 милисекунди;
- Т-вълна – 160 милисекунди;
- ST интервал – 320 милисекунди;
- QT интервалът е 420 милисекунди или по-малко, ако сърдечната честота е шестдесет удара в минута.
- инд.сок – 17.3.
 Нормално ЕКГ
Нормално ЕКГ Патологични ЕКГ параметри
ЕКГ в нормални и патологични състояния е значително различна. Ето защо е необходимо внимателно да се подходи към декодирането на сърдечната кардиограма.
QRS комплекс
Всяка аномалия в електрическата система на сърцето причинява удължаване на QRS комплекса. Вентрикулите имат по-голяма мускулна маса от предсърдията, така че QRS комплексът е значително по-дълъг от вълната P. Продължителността, амплитудата и морфологията на QRS комплекса са полезни при идентифициране на сърдечни аритмии, аномалии на проводимостта, камерна хипертрофия, миокарден инфаркт, електролит аномалии и други болестни състояния.
Q, R, T, P, U зъби
Анормалните Q вълни се появяват, когато електрически сигнал преминава през увреден сърдечен мускул. Те се считат за маркери на предишен миокарден инфаркт.
Депресията на R-вълната също обикновено се свързва с инфаркт на миокарда, но може да бъде причинена и от ляв бедрен блок, WPW синдром или хипертрофия на долните камери на сърдечния мускул.
 Таблица с ЕКГ показатели е нормална
Таблица с ЕКГ показатели е нормална Инверсията на Т вълната винаги се счита за анормална стойност на ЕКГ лентата. Такава вълна може да е признак на коронарна исхемия, синдром на Wellens, хипертрофия на долните сърдечни камери или нарушение на централната нервна система.
P вълна с повишена амплитуда може да показва хипокалиемия и хипертрофия на дясното предсърдие. Обратно, P вълна с намалена амплитуда може да означава хиперкалиемия.
U вълните най-често се наблюдават при хипокалиемия, но могат да присъстват и при хиперкалциемия, тиреотоксикоза или прием на епинефрин, антиаритмични лекарства от клас 1А и 3. Те често се срещат при вроден синдром на удължен QT интервал и вътречерепен кръвоизлив.
Обърната U вълна може да показва патологични промени в миокарда. Друга U-вълна понякога може да се види на ЕКГ при спортисти.
QT, ST, PR интервали
Удължаването на QTc предизвиква преждевременни потенциали на действие по време на късните фази на деполяризация. Това увеличава риска от развитие на камерни аритмии или фатално камерно мъждене. По-високи нива на удължаване на QTc се наблюдават при жени, по-възрастни пациенти, пациенти с хипертония и ниски хора.
Най-честите причини за удължаване на QT интервала са хипертонията и някои лекарства. Продължителността на интервала се изчислява по формулата на Bazett. С този симптом интерпретацията на електрокардиограмата трябва да се извърши, като се вземе предвид медицинската история. Тази мярка е необходима за премахване на наследственото влияние.
Депресията на ST интервала може да показва коронарна исхемия, трансмурален миокарден инфаркт или хипокалиемия.
 Характеристика на всички показатели на електрокардиографското изследване
Характеристика на всички показатели на електрокардиографското изследване Удължен PR интервал (повече от 200 ms) може да означава сърдечен блок първа степен. Удължаването може да бъде свързано с хипокалиемия, остра ревматична треска или лаймска болест. Кратък PR интервал (по-малко от 120 ms) може да бъде свързан със синдром на Wolff-Parkinson-White или синдром на Lown-Ganong-Levine. Депресията на PR сегмента може да показва предсърдно увреждане или перикардит.
Примери за описание на сърдечната честота и интерпретация на ЕКГ
Нормален синусов ритъм
Синусов ритъм е всеки сърдечен ритъм, при който възбуждането на сърдечния мускул започва от синусовия възел. Характеризира се с правилно ориентирани P вълни на ЕКГ. По конвенция терминът "нормален синусов ритъм" включва не само нормални P вълни, но и всички други ЕКГ измервания.
 ЕКГ норма и интерпретация на всички показатели
ЕКГ норма и интерпретация на всички показатели ЕКГ норма при възрастни:
- сърдечна честота от 55 до 90 удара в минута;
- редовен ритъм;
- нормален PR интервал, QT и QRS комплекс;
- QRS комплексът е положителен в почти всички отвеждания (I, II, AVF и V3-V6) и отрицателен в aVR.
Синусова брадикардия
Пулс под 55 при синусов ритъм се нарича брадикардия. Тълкуването на ЕКГ при възрастни трябва да вземе предвид всички параметри: спорт, тютюнопушене, медицинска история. Тъй като в някои случаи брадикардията е вариант на нормата, особено при спортисти.
Патологичната брадикардия се проявява със синдром на слаб синусов възел и се записва на ЕКГ по всяко време на деня. Това състояние е придружено от постоянен припадък, бледност и хиперхидроза. В екстремни случаи се предписват пейсмейкъри за злокачествена брадикардия.
 Синусова брадикардия
Синусова брадикардия Признаци на патологична брадикардия:
- сърдечна честота под 55 удара в минута;
- синусов ритъм;
- P вълните са вертикални, последователни и нормални по морфология и продължителност;
- PR интервал от 0,12 до 0,20 секунди;
Синусова тахикардия
Редовният ритъм с висока сърдечна честота (над 100 удара в минута) обикновено се нарича синусова тахикардия. Имайте предвид, че нормалната сърдечна честота варира в зависимост от възрастта; например при бебета сърдечната честота може да достигне 150 удара в минута, което се счита за нормално.
съвет! У дома тежката кашлица или натискането на очните ябълки може да помогне при тежка тахикардия. Тези действия стимулират блуждаещия нерв, който активира парасимпатиковата нервна система, карайки сърцето да бие по-бавно.
 Синусова тахикардия
Синусова тахикардия Признаци на патологична тахикардия:
- Сърдечната честота е над сто удара в минута;
- синусов ритъм;
- P вълните са вертикални, последователни и нормални по морфология;
- PR интервалът варира между 0,12-0,20 секунди и се скъсява с увеличаване на сърдечната честота;
- QRS комплекс под 0,12 секунди.
предсърдно мъждене
Предсърдното мъждене е нарушение на сърдечния ритъм, характеризиращо се с бързо и неравномерно свиване на предсърдията. Повечето епизоди са безсимптомни. Понякога атаката е придружена от следните симптоми: тахикардия, припадък, замаяност, задух или болка в гърдите. Заболяването е свързано с повишен риск от сърдечна недостатъчност, деменция и инсулт.
 предсърдно мъждене
предсърдно мъждене Признаци на предсърдно мъждене:
- Сърдечната честота е непроменена или ускорена;
- P вълните отсъстват;
- електрическата активност е хаотична;
- RR интервалите са нередовни;
- QRS комплексът е по-малък от 0,12 секунди (в редки случаи QRS комплексът се удължава).
важно! Въпреки горните обяснения с декодирането на данните, ЕКГ заключение трябва да се прави само от квалифициран специалист - кардиолог или общопрактикуващ лекар. Декодирането на електрокардиограмата и диференциалната диагноза изисква висше медицинско образование.
Как да "разчетем" инфаркт на миокарда на ЕКГ?
Студентите, които започват да изучават кардиология, често имат въпрос: как да се научат да четат правилно кардиограма и да идентифицират инфаркт на миокарда (МИ)? Можете да „прочетете“ инфаркт на хартиена лента въз основа на няколко признака:
- елевация на ST сегмента;
- пикова Т вълна;
- дълбока Q вълна или липса на такава.
При анализа на резултатите от електрокардиографията първо се идентифицират тези показатели, а след това се разглеждат останалите. Понякога най-ранният признак на остър миокарден инфаркт е само пикова Т вълна. На практика това е доста рядко, защото се появява само 3-28 минути след началото на инфаркта.
Кардиология
Глава 5. Анализ на електрокардиограмата


V.Проводни нарушения.Блок на предния клон на левия сноп, блок на задния клон на левия сноп, пълен блок на левия сноп, блок на десния сноп, AV блок 2-ра степен и пълен AV блок.
Ж.аритмиивиж гл. 4.
VI.Електролитни нарушения
А.Хипокалиемия.Удължаване на PQ интервала. Разширяване на QRS комплекса (рядко). Изразена U вълна, сплескана обърната Т вълна, депресия на ST сегмента, леко удължаване на QT интервала.
б.Хиперкалиемия
Лек(5,5 x 6,5 meq/l). Висока пикова симетрична Т вълна, скъсяване на QT интервала.
Умерен(6,5 x 8,0 meq/l). Намалена амплитуда на Р вълната; удължаване на PQ интервала. Разширяване на QRS комплекса, намалена амплитуда на вълната R. Депресия или елевация на ST сегмента. Вентрикуларен екстрасистол.
тежък(911 meq/l). Липса на вълна Р. Разширяване на QRS комплекса (до синусоидални комплекси). Бавен или ускорен идиовентрикуларен ритъм, камерна тахикардия, камерно мъждене, асистолия.
IN.Хипокалцемия.Удължаване на QT интервала (поради удължаване на ST сегмента).
Ж.Хиперкалциемия.Скъсяване на QT интервала (поради скъсяване на ST сегмента).
VII.Ефект на лекарствата
А.Сърдечни гликозиди
Терапевтичен ефект.Удължаване на PQ интервала. Наклонена депресия на ST сегмента, скъсяване на QT интервала, промени в вълната Т (сплескана, обърната, двуфазна), изразена вълна U. Намаляване на сърдечната честота с предсърдно мъждене.
Токсичен ефект.Вентрикуларен екстрасистол, AV блок, предсърдна тахикардия с AV блок, ускорен AV нодален ритъм, синоатриален блок, камерна тахикардия, двупосочна камерна тахикардия, камерно мъждене.
А.Разширена кардиомиопатия.Признаци на уголемяване на лявото предсърдие, понякога на дясното. Ниска амплитуда на вълните, псевдоинфарктна крива, блокада на левия пакетен клон, преден клон на левия пакетен клон. Неспецифични промени в сегмента ST и вълната Т. Камерна екстрасистола, предсърдно мъждене.
б.Хипертрофична кардиомиопатия.Признаци на уголемяване на лявото предсърдие, понякога на дясното. Признаци на левокамерна хипертрофия, патологични Q зъбци, псевдоинфарктна крива. Неспецифични промени в ST сегмента и вълните Т. При апикална хипертрофия на лявата камера, гигантски отрицателни Т вълни в левите прекордиални отвеждания. Надкамерни и камерни ритъмни нарушения.
IN.Амилоидоза на сърцето.Ниска амплитуда на вълните, псевдоинфарктна крива. Предсърдно мъждене, AV блок, камерни аритмии, дисфункция на синусовия възел.
Ж.Миопатия на Дюшен.Скъсяване на PQ интервала. Висока R вълна в отвеждания V 1, V 2; дълбока Q вълна в отвеждания V 5, V 6. Синусова тахикардия, предсърдно-камерна екстрасистола, суправентрикуларна тахикардия.
Д.Митрална стеноза.Признаци на увеличение на лявото предсърдие. Наблюдава се хипертрофия на дясната камера и отклонение на електрическата ос на сърцето надясно. Често предсърдно мъждене.
д.Пролапс на митралната клапа.Т вълните са сплескани или отрицателни, особено в отвеждане III; Депресия на ST сегмента, леко удължаване на QT интервала. Вентрикуларна и предсърдна екстрасистола, суправентрикуларна тахикардия, камерна тахикардия, понякога предсърдно мъждене.
И.Перикардит.Депресия на PQ сегмента, особено в отвеждания II, aVF, V 2 V 6. Дифузна елевация на ST сегмента с изпъкналост нагоре в отвеждания I, II, aVF, V 3 V 6. Понякога има депресия на ST сегмента в отвеждане aVR (в редки случаи в отвеждания aVL, V 1, V 2). Синусова тахикардия, нарушения на предсърдния ритъм. Промените в ЕКГ преминават през 4 етапа:
Елевация на ST сегмента, нормална Т вълна;
ST сегментът се спуска до изолинията, амплитудата на Т вълната намалява;
ST сегмент на изолинията, Т вълна обърната;
ST сегмент на изолинията, Т вълна нормална.
З.Голям перикарден излив.Ниска амплитуда на вълната, редуване на QRS комплекса. Патогномоничен знак пълен електрически алтернанс (P, QRS, T).
И.Декстрокардия.Р вълната е отрицателна в отвеждане I. QRS комплексът е обърнат в отвеждане I, R/S< 1 во всех грудных отведениях с уменьшением амплитуды комплекса QRS от V 1 к V 6 . Инвертированный зубец T в I отведении.
ДА СЕ.Дефект на предсърдната преграда.Признаци на уголемяване на дясното предсърдие, по-рядко лявото; удължаване на PQ интервала. RSR" в отвеждане V 1; електрическата ос на сърцето е отклонена надясно с дефект от типа ostium secundum, наляво с дефект от типа ostium primum. Обърната вълна Т в отвеждания V 1, V 2. Понякога предсърдно мъждене.
Л.Стеноза на белодробната артерия.Признаци на уголемяване на дясното предсърдие. Хипертрофия на дясна камера с висока R вълна в отвеждания V 1, V 2; отклонение на електрическата ос на сърцето надясно. Инвертирана Т вълна в отвеждания V 1, V 2.
М.Синдром на болния синус.Синусова брадикардия, синоатриален блок, AV блок, синусов арест, синдром на брадикардия-тахикардия, суправентрикуларна тахикардия, предсърдно мъждене/трептене, камерна тахикардия.
IX.Други заболявания
А.ХОББ.Признаци на уголемяване на дясното предсърдие. Отклонение на електрическата ос на сърцето надясно, изместване на преходната зона надясно, признаци на хипертрофия на дясната камера, ниска амплитуда на вълните; ЕКГ тип S I S II S III. Инверсия на Т вълната в отвеждания V 1, V 2. Синусова тахикардия, AV нодален ритъм, нарушения на проводимостта, включително AV блок, забавяне на интравентрикуларната проводимост, блок на бедрата.
б.ТЕЛА.Синдром S I Q III T III, признаци на претоварване на дясната камера, преходна пълна или непълна блокада на десния пакетен клон, изместване на електрическата ос на сърцето надясно. Инверсия на Т вълната в отвеждания V 1, V 2; неспецифични промени в сегмента ST и вълната Т. Синусова тахикардия, понякога нарушения на предсърдния ритъм.
IN.Субарахноидален кръвоизлив и други лезии на централната нервна система.Понякога - патологична вълна Q. Висока широка положителна или дълбока отрицателна вълна Т, елевация или депресия на ST сегмента, изразена U вълна, изразено удължаване на QT интервала. Синусова брадикардия, синусова тахикардия, AV нодален ритъм, камерна екстрасистола, камерна тахикардия.
Ж.Хипотиреоидизъм.Удължаване на PQ интервала. Ниска амплитуда на QRS комплекса. Сплескана вълна Т. Синусова брадикардия.
Д. CRF.Удължаване на ST сегмента (поради хипокалцемия), високи симетрични Т вълни (поради хиперкалиемия).
д.Хипотермия.Удължаване на PQ интервала. Прорез в крайната част на QRS комплекса (виж вълната на Osborne). Удължаване на QT интервала, инверсия на вълната Т. Синусова брадикардия, предсърдно мъждене, AV нодален ритъм, камерна тахикардия.
БИВШИЯТ .Основните видове пейсмейкъри се описват с трибуквен код: първата буква показва коя камера на сърцето се пейсмейра (A Атриум атриум, V Vвентрикулна камера, D дкакто предсърдие, така и камера), втората буква активността на коя камера се възприема (A, V или D), третата буква показва типа отговор на възприеманата активност (I азблокиране на инхибирането, Т Tтакелажно изстрелване, D добикновено и двете). По този начин, в режим VVI, както стимулиращият, така и сензорният електрод са разположени във вентрикула и когато възникне спонтанна камерна активност, нейната стимулация се блокира. В режим DDD два електрода (стимулиращ и сензорен) са разположени както в атриума, така и в вентрикула. Отговор тип D означава, че когато възникне спонтанна предсърдна активност, нейната стимулация ще бъде блокирана и след програмиран период от време (AV интервал) ще бъде подаден стимул към вентрикула; когато възникне спонтанна вентрикуларна активност, напротив, вентрикуларната стимулация ще бъде блокирана и предсърдната стимулация ще започне след програмирания VA интервал. Типични режими на еднокамерен пейсмейкър VVI и AAI. Типични режими на двукамерен пейсмейкър DVI и DDD. Четвърта буква R ( Р ate-adaptive означава, че пейсмейкърът е в състояние да увеличи скоростта на пейсмейкцията в отговор на промени във физическата активност или зависими от натоварването физиологични параметри (например QT интервал, температура).
А.Общи принципи на интерпретация на ЕКГ
Оценете естеството на ритъма (собствен ритъм с периодично активиране на стимулатора или наложен).
Определете коя камера(и) се стимулира.
Определете активността на коя камера(и) се възприема от стимулатора.
Определете програмирани интервали на пейсмейкър (VA, VV, AV интервали) от предсърдни (A) и камерни (V) артефакти на пейсмейк.
Определете режима EX. Трябва да се помни, че ЕКГ признаците на еднокамерен пейсмейкър не изключват възможността за наличие на електроди в две камери: по този начин стимулираните контракции на вентрикулите могат да се наблюдават както с еднокамерен, така и с двукамерен пейсмейкър, в който вентрикуларна стимулация следва на определен интервал след Р вълната (режим DDD).
Елиминирайте нарушенията на налагането и откриването:
А. нарушения на налагането: има артефакти на стимулация, които не са последвани от деполяризационни комплекси на съответната камера;
b. смущения в откриването: има пейс артефакти, които трябва да бъдат блокирани за нормално откриване на предсърдна или камерна деполяризация.
б.Индивидуални EX режими
AAI.Ако честотата на естествения ритъм стане по-малка от програмираната честота на пейсмейкъра, тогава предсърдната стимулация започва при постоянен AA интервал. Когато възникне спонтанна предсърдна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира. Ако спонтанната предсърдна деполяризация не възникне отново след посочения АА интервал, се инициира предсърдно пейсиране.
VVI.Когато възникне спонтанна вентрикуларна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира. Ако след предварително определен VV интервал спонтанната вентрикуларна деполяризация не се повтори, се инициира камерна стимулация; в противен случай броячът на времето се нулира отново и целият цикъл започва отначало. При адаптивните VVIR пейсмейкъри честотата на ритъма се увеличава с увеличаване на нивото на физическа активност (до дадена горна граница на сърдечната честота).

DDD.Ако присъщата честота стане по-малка от програмираната честота на пейсмейкъра, предсърдно (A) и камерно (V) пейсиране се инициират на определените интервали между импулси A и V (AV интервал) и между V импулс и последващия A импулс (VA интервал ). Когато възникне спонтанна или индуцирана вентрикуларна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира и VA интервалът започва да се брои. Ако по време на този интервал възникне спонтанна предсърдна деполяризация, предсърдната стимулация се блокира; в противен случай се издава предсърден импулс. Когато възникне спонтанна или индуцирана предсърдна деполяризация (и нейното нормално откриване), броячът на времето на пейсмейкъра се нулира и AV интервалът започва да се брои. Ако по време на този интервал възникне спонтанна камерна деполяризация, камерната стимулация се блокира; в противен случай се издава вентрикуларен импулс.

IN.Дисфункция на пейсмейкъра и аритмии
Нарушение на налагането.Артефактът на стимулация не е последван от деполяризиращ комплекс, въпреки че миокардът не е в рефрактерен стадий. Причини: изместване на стимулиращия електрод, сърдечна перфорация, повишен праг на стимулация (по време на инфаркт на миокарда, прием на флекаинид, хиперкалиемия), увреждане на електрода или нарушаване на неговата изолация, смущения в генерирането на импулси (след дефибрилация или поради изчерпване на източника на захранване) ), както и неправилно зададени параметри на пейсмейкъра.
Грешка при откриване.Броячът на времето на пейсмейкъра не се нулира при възникване на собствена или наложена деполяризация на съответната камера, което води до възникване на неправилен ритъм (наложеният ритъм се наслагва сам). Причини: ниска амплитуда на възприемания сигнал (особено при вентрикуларен екстрасистол), неправилно зададена чувствителност на пейсмейкъра, както и причините, изброени по-горе (вижте). Често е достатъчно да препрограмирате чувствителността на пейсмейкъра.

Свръхчувствителност на пейсмейкъра.В очаквания момент (след изтичане на подходящия интервал) не се получава стимулация. Т вълните (P вълни, миопотенциали) се интерпретират погрешно като R вълни и таймерът на пейсмейкъра се нулира. Ако Т вълната е открита неправилно, VA интервалът започва да се брои от нея. В този случай чувствителността или рефрактерният период на откриване трябва да бъдат препрограмирани. Можете също да настроите VA интервала да започва от Т вълната.
Блокиране от миопотенциали.Миопотенциалите, произтичащи от движенията на ръката, могат да бъдат погрешно интерпретирани като потенциали от миокарда и да блокират стимулацията. В този случай интервалите между наложените комплекси стават различни, а ритъмът става неправилен. Най-често такива нарушения възникват при използване на еднополярни пейсмейкъри.

Кръгова тахикардия.Наложен ритъм с максимална честота за пейсмейкъра. Възниква, когато ретроградно предсърдно възбуждане след вентрикуларна стимулация се усети от предсърдния електрод и задейства вентрикуларна стимулация. Това е типично за двукамерен пейсмейкър с детекция на предсърдно възбуждане. В такива случаи може да е достатъчно да се увеличи рефрактерният период на откриване.

Тахикардия, предизвикана от предсърдна тахикардия.Наложен ритъм с максимална честота за пейсмейкъра. Наблюдава се, ако се появи предсърдна тахикардия (например предсърдно мъждене) при пациенти с двукамерен пейсмейкър. Честата предсърдна деполяризация се усеща от пейсмейкъра и задейства вентрикуларна стимулация. В такива случаи те преминават към режим VVI и премахват аритмията.
Диагностиката на сърдечните заболявания се извършва чрез записване и изследване на електрически импулси, възникващи в резултат на отпускане и свиване на сърдечния мускул за определен период от време - електрокардиография. Специално устройство, наречено електрокардиограф, записва импулсите и ги преобразува във визуална графика на хартия (електрокардиограма).
Кратко описание на елементите на ЕКГ
В графичното изображение времето се записва хоризонтално, а честотата и дълбочината на промените се записват вертикално. Острите ъгли, показани отгоре (положителни) и отдолу (отрицателни) от хоризонталната линия, се наричат назъбени. Всеки от тях е индикатор за състоянието на една или друга част на сърцето.
На кардиограмата вълните са обозначени като P, Q, R, S, T, U.
- Т вълната на ЕКГ отразява фазата на възстановяване на мускулната тъкан на сърдечните вентрикули между контракциите на миокарда;
- вълна Р – индикатор за деполяризация (възбуждане) на предсърдията;
- зъбите Q, R, S отразяват възбуденото състояние на вентрикулите на сърцето;
- U-вълната определя цикъла на възстановяване на отдалечените области на сърдечните вентрикули.
Диапазонът между съседните зъби се нарича сегмент, има три от тях: ST, QRST, TP. Зъбът и сегментът заедно представляват интервала - времето, необходимо за преминаване на импулса. За точна диагноза се анализира разликата в показателите на електродите (електрически потенциал на оловото), прикрепени към тялото на пациента. Поводите са разделени на следните групи:
- стандартен. I – разлика в показателите на лява и дясна ръка, II – съотношение на потенциалите на дясна ръка и ляв крак, III – лява ръка и крак;
- подсилени. AVR – от дясната ръка, AVL – от лявата ръка, AVF – от левия крак;
- гръден кош Шест извода (V1, V2, V3, V4, V5, V6), разположени на гърдите на субекта, между ребрата.
Квалифициран кардиолог интерпретира резултатите от изследването.
След като получи схематична картина на работата на сърцето, кардиологът анализира промените във всички показатели, както и времето, за което кардиограмата ги записва. Основните данни за декодиране са редовността на мускулните контракции на сърцето, броя (броя) на сърдечните контракции, ширината и формата на вълните, отразяващи възбуденото състояние на сърцето (Q, R, S), характеристиките на Р вълна, параметрите на Т вълната и сегментите.
Индикатори за Т вълна
Реполяризацията или възстановяването на мускулната тъкан след контракции, което се отразява от Т вълната, има следните стандарти в графичното изображение:
- липса на назъбване;
- гладкост при нарастване;
- посока нагоре (положителна стойност) в отвеждания I, II, V4–V6;
- укрепване на стойностите на обхвата от първото до третото водят до 6–8 клетки по графичната ос;
- надолу (отрицателна стойност) в AVR;
- продължителност от 0,16 до 0,24 секунди;
- преобладаване на височината в първото отвеждане спрямо третото, както и в отвеждането V6 спрямо отвеждането V1.
Отклонението на модела от нормата показва дисфункция на вентрикулите на сърцето след мускулна контракция.
Т вълна промени
Трансформацията на вълната Т на електрокардиограмата се дължи на промени във функционирането на сърцето. Най-често те са свързани с нарушено кръвоснабдяване в резултат на увреждане на кръвоносните съдове от атеросклеротични образувания, иначе известни като коронарна болест на сърцето.
Отклонението от нормата на линиите, отразяващи възпалителните процеси, може да варира по височина и ширина. Основните отклонения се характеризират със следните конфигурации.
Обърната (обратна) форма показва миокардна исхемия, състояние на екстремна нервна възбуда, мозъчен кръвоизлив и повишаване на сърдечната честота по-горе (тахикардия). Нивото на T се проявява при алкохолизъм, диабет, ниска концентрация на калий (хипокалиемия), сърдечна невроза (невроциркуларна дистония) и злоупотреба с антидепресанти.
Високата Т-вълна, показана в третото, четвъртото и петото отвеждане, е свързана с увеличаване на обема на стените на лявата камера (левокамерна хипертрофия), патологии на автономната нервна система. Лекото покачване на модела не представлява сериозна опасност, най-често се свързва с нерационална физическа активност. Двуфазен Т показва прекомерна консумация на сърдечни гликозиди или левокамерна хипертрофия.
Вълната, показана по-долу (отрицателна), е индикатор за развитие на исхемия или наличие на силно вълнение. Ако се наблюдава промяна в ST сегмента, трябва да се подозира клиничната форма на исхемия - инфаркт. Промените във вълновия модел без засягане на съседния ST сегмент не са специфични. Определянето на конкретно заболяване в този случай е изключително трудно.

Съществуват значителен брой етиологични фактори за промени в вълната Т при патология на сърдечния мускул
Причини за отрицателна Т-вълна
Ако при отрицателна стойност на Т вълната в процеса са включени допълнителни фактори, това е независимо сърдечно заболяване. Когато няма съпътстващи прояви на ЕКГ, отрицателният T дисплей може да се дължи на следните фактори:
- белодробни патологии (затруднено дишане);
- смущения в хормоналната система (нивото на хормоните е по-високо или по-ниско от нормалното);
- мозъчно-съдов инцидент;
- предозиране на антидепресанти, сърдечни лекарства и лекарства;
- симптоматичен комплекс от нарушения на част от нервната система (VSD);
- дисфункция на сърдечния мускул, която не е свързана с коронарна болест (кардиомиопатия);
- възпаление на сърдечната торбичка (перикардит);
- възпалителен процес във вътрешната обвивка на сърцето (ендокардит);
- лезии на митралната клапа;
- уголемяване на дясната страна на сърцето в резултат на хипертония (cor pulmonale).
Обективни ЕКГ данни относно промените в Т вълната могат да бъдат получени чрез сравняване на кардиограма, направена в покой, и ЕКГ в динамика, както и резултатите от лабораторни изследвания.
Тъй като ненормалното показване на Т-вълна може да показва CAD (исхемия), редовната електрокардиография не трябва да се пренебрегва. Редовните посещения при кардиолог и ЕКГ процедура ще помогнат за идентифициране на патологията в началния етап, което значително ще опрости процеса на лечение.
Видно от последващото
честотата на промените в моментните вектори на електродвижещата сила, образувана по време на деполяризация на предсърдния миокард чрез импулс от синусовия възел (фиг. 32, L), средният вектор на зъба R е нормалнонасочени наляво, надолу и напред. В 6-осната координатна система на Бейли във фронталната равнина при повечето здрави индивиди позицията му варира между 30 и 60°. Следователно е очевидно, че нормално със синусов пейсмейкър зъбът Робикновено положителен във всички стандартни и еднополюсни отвеждания на крайниците, с изключение на aVR, при който е отрицателен. Амплитуда Р< 2,5 мм, прод< 0,1 с (см. рис. 23).
Патологични промени в P вълнатавключват:
аз Липсващ зъб Р.Отбелязва се, когато пейсмейкърът на предсърдията и вентрикулите не е синусовият възел, а други структури.
1. С правилен камерен ритъм (същите интервали R-R)в зависимост от честотата му зъба Рможе да липсва с ритъма на атриовентрикуларното съединение или пароксизмална тахикардия от атриовентрикуларното съединение (виж по-долу). В тези случаи предсърдията се възбуждат от ретрограден импулс, образуван в специализирани клетки на пейсмейкъра от втори ред, който едновременно се разпространява към вентрикулите чрез системата на His-Purkinje. При непроменена скорост на разпространение на ретроградната вълна на възбуждане, едновременно настъпва деполяризация на работния миокард на предсърдията и вентрикулите и вълната R,насложен върху комплекс с по-висока амплитуда QRSне са диференцирани.
2. Ако вентрикуларният ритъм е неправилен, няма вълна Ротбелязва се с: а) екстрасистол от атриовентрикуларната връзка (виж по-долу); б) предсърдно мъждене и трептене. Освен това, вместо зъби РЗаписват се малки чести трептящи вълни “/” или по-високи и по-редки трептящи вълни “/” (вижте по-долу).
I. Промени в нормалната посока (полярност) на зъбите Р.Освен липсата им, те се отбелязват и при несинусов пейсмейкър.
1. Отрицателен зъб Рвъв всички води, които предхождат комплекса QRSхарактеристика на ритъма на атриовентрикуларното съединение, както и пароксизмална възлова (атриовентрикуларна) тахикардия и екстрасистол при наличие на ускорено ретроградно провеждане на импулса от атриовентрикуларния възел през предсърдията. В резултат на това тяхната деполяризация настъпва по-рано от тази на вентрикулите, които имат по-голяма площ. Образуването на отрицателни Р вълни се дължи на ориентацията на вектора на предсърдно възбуждане в посоки, директно противоположни на нормалните. Когато ретроградната проводимост се забави, отрицателна вълна Рнастаняване непосредствено извън комплекса QRSпри поставяне върху сегмента СВ.
2. Смяна на нормалния поляритет на зъба R,предшестващ комплекса QRSbредица потенциални клиенти. Характерно за ектопичен предсърден ритъм. Най-често срещаният му вариант с най-ясни електрокардиографски признаци е т. нар. ритъм
коронарен синус. Това е долно предсърден ритъм, при който водачът се намира в миокардните клетки на долната част на дясното предсърдие близо до коронарния синус. Образуване на отрицателни зъби Rvводи II, III и aVF със задължителен положителен зъб Рпри отвеждане aVR се дължи на промяна в нормалната ориентация на вектора на предсърдната деполяризация, в резултат на което по-голямата част от миокарда се възбужда по ретрограден начин. Понякога можете да откриете ляво предсърден ритъм, чийто отличителен белег е характерна промяна на вълната Рв изводи V, 2. Закръгляването на началната му част, отразяващо възбуждането на лявото предсърдие, и изострянето на крайната част (възбуждане на дясното предсърдие) придават на R вълната вълна "щит и меч". 3. “Нестабилност” на полярността, както и формата на зъбите Рс промяна от един сърдечен цикъл в друг в същия проводник от нормален, положителен, до двуфазен (+-) и отрицателен, характерен за миграция на пейсмейкъра през предсърдията поради синдром на болния синус. В този случай стойността на интервала може също леко да варира R-Q.
III. Промяна в амплитудата и (или) продължителността на вълната Рхарактерни за предсърдна хипертрофия или претоварване.
1. Високи (> Zmm) зъбци / най-силно изразени в отвеждания II, III, aVF и V, (фиг. 33), с непроменената си продължителност, показват увеличение на дясното предсърдие и се наричат „P-пулмонален e“. Освен това в олово Vj те могат да бъдат двуфазни с по-изразена начална положителна фаза. В отвеждане II има зъбци Рзаострен, с форма на равнобедрен триъгълник.
2. Ниски, широки (>0,1 s) и двугърби зъби Рв отвеждания I, aVL и V 4 _ 6, двуфазни в отвеждане V, с широка и дълбока крайна отрицателна фаза (виж Фиг. 33) показват увеличение на лявото предсърдие и се наричат „P-mit ga 1 e“. Тези промени обаче са неспецифични и се наблюдават и при нарушения на междупредсърдната проводимост.
Интервал P-Q,или П-Р,измерено от началото на зъба Рпреди началото на комплекса QRS(виж Фиг. 23). Въпреки че през този интервал импулсът от минус възела се разпространява в цялата специализирана проводна система на сърцето, достигайки работния миокард на вентрикулите, по-голямата част от времето се изразходва за провеждане през атриовентрикуларния възел при млад N. В резултат на това е общоприето е, че стойността на интервала Р
Q отразява забавянето на импулсната проводимост в атриовентрикуларния възел, тоест атриовентрикуларната проводимост. Глобае 0,12 до 0,2 siv и до известна степен зависи от сърдечната честота.
Ориз. 34. Комплекс QRSглоба (А)и за различни патологии; б- Синдром на Волф-Паркинсон-Уайт. 1->2 - делта вълна поради промени в началната част на процеса на камерна деполяризация; IN- десен бедрен блок. 1->2 - нарушение на крайната част на деполяризацията; G -левия бедрен блок. 1->2 - нарушение на средната и 2->3 - крайната част на деполяризацията; д- левокамерна хипертрофия. ]->2 - леко равномерно забавяне на деполяризацията; Е -хиперкалиемия. 1->2 - значително равномерно забавяне на деполяризацията; И -широкоогнищен миокарден инфаркт. 1->2 - патологичен зъб Q
Патологични промени в P-Q интервалавключват:
1) удължаване повече от 0,2 s. Характеристика на нарушения на атриовентрикуларната проводимост - атриовентрикуларни блокади (виж по-долу).
2) съкращаване по-малко от 0,12 s. Показва, че предсърдният импулс се извършва към вентрикулите, заобикаляйки атриовентрикуларния възел през допълнителния атриовентрикуларен път - снопа на Кент, Джеймс или Махайм, което е характерно за синдрома на преждевременно възбуждане на вентрикулите.
Комплекс QRSотразява последователността и продължителността на деполяризацията на работния камерен миокард. Преобладаващата посока (полярност) на неговите зъби в стандартни и еднополюсни отвеждания на крайниците обикновено зависи от позицията на електрическата ос на сърцето (вижте по-долу). В повечето случаи той е положителен в отвеждания I и II и отрицателен в отвеждането aVR. Изводите на гърдите имат нормална графика на комплекса QRS(виж фиг. 29) е по-стабилна. Нормалните стойности за амплитудата и продължителността на вълните са представени в табл. 7.
Патологични промени в QRS комплексаса причинени от дифузно или локално разрушаване на процеса на камерна деполяризация и включват (фиг. 34):
аз Промени в последователността и формата на зъбите. Те са свързани с нарушение на последователността на разпространение на вълната на възбуждане и често са придружени от промяна в амплитудата и увеличаване на продължителността на вълните. Маркирано, когато:
а) синдром на преждевременно възбуждане на вентрикулите, за което
характеризира се с промени предимно в началната част на процеса
деполяризация с появата на делта вълна;
б) нарушения на проводимостта по клоните на пакета His, т.е. вътре
камерни блокади. В този случай промените се наблюдават главно в средната и крайната част на периода на деполяризация;
в) възбуждане на вентрикулите чрез импулс, възникващ в миокарда на един
от вентрикулите по време на екстрасистол и камерна тахикардия;
г) хипертрофия или претоварване на вентрикулите;
д) локални големи фокални промени в миокарда, дължащи се на остър
възбуден или предишен инфаркт.
II. Промени в амплитудата на зъбите на комплекса QRS.
1. Увеличаване на амплитудата на зъба Qповече от 25% от височината на зъбите R,който
често придружено от увеличаване на продължителността му, отбелязано с:
а) големи фокални промени в миокарда в остър или "стар"
инфаркт на миокарда. При това винаги Qравно на или по-голямо от 0,04 s;
б) хипертрофия или претоварване на лявата и дясната камера;
в) блокада на левия пакетен клон.
2. Увеличаване на амплитудата на зъбите Ри/или С,което често се придружава
се задвижва от увеличаване на тяхната продължителност и разширяване на комплексите
са QRSотбелязано, когато:
а) хипертрофия или претоварване на вентрикулите;
б) разклонителен блок.
3. Намаляване на амплитудата на зъбите на комплекса QRSнеспецифични и може
наблюдавани по-специално при така наречените дифузни промени в mi
окарда, причинена от поражението му при много заболявания, както и
ексудативен и констриктивен перикардит. Намаляване на амплитудата
зъб Рв отделни отвеждания, в комбинация с други електрокардиограми
по време на инфаркт на миокарда могат да настъпят графични промени.
III. Увеличаване на продължителността на комплекса QRS:
1) уголемяване на зъбите Qнаблюдавани при големи фокални промени в миокарда,
2) значително (> 0,12 s) увеличение на продължителността на комплекса QRSкато цяло, заедно с други промени в ЕКГ, се наблюдава при: пълен блок на разклоненията; камерна екстрасистола и тахикардия; хиперкалиемия.
сегмент ST (вижмаса 7), което отразява запазването на състоянието на деполяризация от вентрикулите, обикновено е на изолинията или се измества до 1 mm.
Варианти на нормата също са:
а) повдигане на сегмента СВв гръдните проводници, особено десните, с повече от 1 mm, което е придружено от увеличаване на преходната точка на комплекса QRSна сегмент СВ(точки J). Това е типично за така наречения синдром на ранна вентрикуларна реполяризация, който се среща по-често в млада възраст (фиг. 35, L);
б) наклонена депресия на сегмента СВот точката J, изместена на 2-3 мм под изолинията в гръдните отвеждания с тахикардия. Представлява нормална реакция към физическа активност (фиг. 35.4).
Патологични промени в ST сегмента(виж Фиг. 35):
I. Сегментно повдигане СВ.Наблюдава се при субепикардиален (транс-
стенописно) увреждане и миокардна исхемия в случаи на:
1) различни форми на коронарна артериална болест - ангина пекторис, особено на Prinzmetal, остър миокарден инфаркт, остра и хронична сърдечна аневризма;
2) остър перикардит.
II. Сегментна депресия СВхоризонтално или наклонено
форма за зелева чорба. Маркирано, когато:
1) субендокардно увреждане и миокардна исхемия при различни форми на коронарна артериална болест, особено ангина пекторис и остър миокарден инфаркт, както и някои други сърдечни заболявания;
2) претоварване на вентрикуларния миокард (например по време на хипертонична криза);
3) влиянието на токсични вещества, например сърдечни гликозиди и миокардна дистрофия.
Отместване на сегмента СВот изолинията също се появява, когато синхронът на вентрикуларната деполяризация е нарушен поради тяхната хипертрофия, както и когато клоните на пакета са блокирани и ектопични камерни комплекси (екстрасистолия, пароксизмална и непароксизмална тахикардия). В този случай посоката на изместване на ST сегмента е в противоречие с посоката на основното отклонение (зъб) на комплекса QRS.Например, ако е представен от висок зъб R,след това сегментирайте СВе изместен под изолинията и има наклонено низходяща форма.
G вълната отразява процеса на реполяризация на вентрикуларния миокард, който се разпространява от епикарда към ендокарда. Посоката на неговите моментни и средни вектори като цяло е подобна на векторите на деполяризация (виж фиг. 27, 32), в резултат на което глобаполярност на зъбите Tв повечето случаи подобни (конкордантни) на основното отклонение (зъбец) на комплекса QRS(виж таблица 7).
Патологични промени в Т вълнатавключват (вижте Фиг. 35):
аз Отрицателни зъби T.Неспецифично и възниква при
голямо разнообразие от патологични процеси в миокарда, по-специално
1) субепикардна или трансмурална исхемия при различни форми на IVS и HeKOToj. y други заболявания;
2) миокардна дистрофия с коронарогенен и некоронароген произход, по-специално с камерно претоварване, интоксикация, електролитен дисбаланс (хипокалиемия) и др.; миокардиосклерозата също може да служи като негов субстрат.
II. Високи заострени зъби G. Също неспецифични
и се отбелязват по-специално с: 1) субендокардиална исхемия; 2) gi-
И двете смени на зъбите Tмогат да бъдат вторични и да възникнат, когато: 1) нарушаване на нормалната последователност на реполяризация на вентрикуларния миокард поради тяхната хипертрофия (посоката на реполяризация на хипертрофираната камера се променя на противоположната); 2) разклонителен блок; 3) ектопични камерни аритмии. В този случай полярността на зъба Tв съответствие с посоката на изместване на сегмента С.Т.чието продължение е G вълната (вижте Фиг. 35, #, CO-Продължителност на интервала Q-T-така наречената електрическа систола на вентрикулите - приблизително съответства на рефрактерния им период. Този интервал се измерва от началото на комплекса QRSдо края на G вълната (виж Фиг. 23). Тъй като стойността му зависи от сърдечната честота, препоръчително е да се определи коригираният интервал Q - T (Q - Tk)според формулата на Bazett, която коригира сърдечната честота:
Интервал Q -Tkсе счита за удължен, ако е равен или по-голям от 0,4 s при мъжете и 0,45 s при жените.
Промени в количествата Q - Tw Q - Tkса неспецифични и се причиняват от редица физиологични и патофизиологични фактори и фармакологични ефекти. Измерването им е от особено значение за оценка на генезата на камерните ектопични аритмии и коригиране на антиаритмичната терапия.
Зъбни промени Uнеспецифични и практически нямат диагностична стойност.
Електрическата ос на сърцето представлява средната посока на вектора на електромоторната сила на вентрикулите през целия период на деполяризация, която е векторната сума на моментните вектори (фиг. 36, L). Неговата посока във фронталната равнина се характеризира с ъгъла a, който образува с оста I на стандартния проводник (фиг. 36, Б).
При здрави възрастни стойността на ъгъла варира в широки граници - от -30 до +110 °, но в диапазона от +90 до +110 ° може да бъде и патологична. В зависимост от големината на ъгъла a се разграничават следните опции за позицията на електрическата ос на сърцето: варианти на нормата(ориз. 36, Б): 1) междинни - от +40 до +70°; 2) хоризонтално - от 0 до +40°; 3) умерено отклонение наляво - от 0 до -30°; 4) вертикално - от +70 до +90°, 5) умерено отклонение вдясно - от +90 до + 120°.
Вертикалното положение обикновено се наблюдава при млади хора и астеници, хоризонтално - при възрастни и хиперстеници. Положението на електрическата ос на сърцето зависи до известна степен от наличието на хипертрофия на дадена камера. Така при хипертрофия на лявата камера ъгълът а обикновено (но не е задължително) е в рамките на 0., а на дясната - от +90 до +120 °.
Рязко отклонение наляво (повече от -30°) и надясно (повече от +120°) е патологична промянапозицията на електрическата ос на сърцето.
Ъгъл a се изчислява въз основа на естеството на графиката на комплекса QRSв различни отвеждания, използвайки 6-осната координатна система на Бейли. Когато електрическата ос на сърцето е ориентирана в посока, перпендикулярна или почти перпендикулярна на оста на оловото, неговата проекция върху нея се доближава до 0 и големината на потенциала, записан в този олово, т.е. зъбите на комплекса QRSили тяхната алгебрична сума е минимална. Пример е отвеждане III на фиг. 27, б.Ако електрическата ос е ориентирана почти успоредно на оста на проводника, тогава записаният в него потенциал ще има максимална амплитуда, като например проводник I на фиг. 27, б.Така в този пример електрическата ос на сърцето е ориентирана перпендикулярно на оста на отвеждане HI и приблизително успоредно на оста на отвеждане I, т.е. тя е между 0° и +30°.
Точното изчисляване на ъгъла a се прави с помощта на специални таблици, базирани на стойностите на алгебричната сума на амплитудата на зъбите на комплекса QRSотделно в отвеждания I и III.
Подобен подход е приложим за определяне на средния вектор на вентрикуларна реполяризация (вълна 7), който обикновено е ориентиран приблизително по същия начин като вектора QRS.
Форма на комплекса QRSи G вълната в различни отвеждания в зависимост от позицията на електрическата ос на сърцето е показана на фиг. 27,А,Б,Ви демонстрира разнообразието от техните графики в нормата.
Какво показва Т вълната на ЕКГ?
Въз основа на формата и местоположението на вълната Т може да се заключи за процеса на възстановяване на вентрикулите на сърцето след свиване. Това е най-променливият ЕКГ параметър, той може да бъде повлиян от миокардни заболявания, ендокринни патологии, лекарства и интоксикация. Размерът, амплитудата и посоката на вълната Т са нарушени, в зависимост от тези показатели може да се установи или потвърди предварителна диагноза.
Т вълната на ЕКГ е нормална при деца и възрастни
Началото на вълната Т съвпада с фазата на реполяризация, т.е. с обратния преход на натриеви и калиеви йони през мембраната на сърдечните клетки, след което мускулното влакно става готово за следващо свиване. Обикновено T има следните характеристики:
- започва на изолинията след вълната S;
- има същата посока като QRS (положителен, когато R е доминиращ, отрицателен, когато S е доминиращ);
- гладка по форма, първата част е по-плоска;
- амплитуда Т до 8 клетки, нараства от 1 до 3 гръдни отвеждания;
- може да бъде отрицателен във V1 и aVL, винаги отрицателен в aVR.
При новородени Т вълните са с ниска височина или дори плоски, посоката им е противоположна на ЕКГ при възрастни. Това се дължи на факта, че сърцето се върти в посока и заема физиологична позиция. В същото време конфигурацията на зъбите на кардиограмата постепенно се променя. Типични характеристики на педиатричната ЕКГ:
- отрицателният T във V4 продължава до 10 години, V2 и 3 - до 15 години;
- юноши и млади хора могат да имат отрицателни Т вълни в 1-ви и 2-ри гръдни отвеждания; този тип ЕКГ се нарича ювенилен;
- височината T се увеличава от 1 до 5 mm, при ученици е равна на mm (както при възрастни).
И ето повече информация за това как изглежда миокардната исхемия на ЕКГ.
ЕКГ промени и тяхното значение
Най-често промените се подозират за коронарна болест на сърцето, но такова нарушение може да е признак на други заболявания:
- тромбоемболизъм,
- миокардит, перикардит,
- тумори, инфекции и наранявания,
- камерна хипертрофия,
- интоксикация, включително сърдечни гликозиди, антиаритмични лекарства, аминазин, никотин,
- стрес, невроциркулаторна дистония,
- заболявания на ендокринната система,
- дефицит на калий,
- намалено кръвообращение в мозъка,
- остеохондроза.
Следователно, за да се постави диагноза, всички клинични признаци и промени в кардиограмата се вземат предвид като цяло.
Двуфазен
На кардиограмата Т първо намалява под изолинията, след което я пресича и става положителна. Този симптом се нарича синдром на „влакче в увеселителен парк“. Може да се появи при следните патологии:
- левокамерна хипертрофия;
- разклонителен блок на Hiss;
- повишени нива на калций в кръвта;
- интоксикация със сърдечни гликозиди.
Бифазна Т вълна с левокамерна хипертрофия
Изгладени
Сплескването на Т вълната може да бъде причинено от:
- прием на алкохол, кордарон или антидепресанти;
- захарен диабет или ядене на много сладкиши;
- страх, вълнение;
- кардиопсихоневроза;
- хипокалиемия;
- миокарден инфаркт в стадия на белези.
Намаляване на индикатора
Намаленият T се обозначава с неговата амплитуда, която е по-малка от 10% от QRS комплекса. Този симптом на ЕКГ причинява:
Инверсия
Инверсия (обръщане) на Т вълната означава промяна в нейното положение спрямо изолинията, т.е. в отвеждания с положителен Т той променя полярността си на отрицателна и обратно. Такива отклонения могат да бъдат и нормални - в десните гръдни отвеждания с ювенилна ЕКГ конфигурация или признак на ранна реполяризация при спортисти.
Инверсия на Т вълната в отвеждания II, III, aVF, V1-V6 при 27-годишен спортист
Заболявания, придружени от Т инверсия:
- миокардна или церебрална исхемия,
- влияние на хормоните на стреса,
- кървене в мозъка,
- атака на тахикардия,
- нарушение на импулсната проводимост по протежение на клоните на пакета Hiss.
Отрицателна Т вълна
За коронарна болест на сърцето характерен признак е появата на отрицателни Т вълни на ЕКГ и ако те са придружени от промени в QRS комплекса, тогава диагнозата инфаркт се счита за потвърдена. В този случай промените в кардиограмата зависят от етапа на миокардна некроза:
- остър – абнормен Q или QS, ST сегмент над линията, Т положителен;
- подостра – ST на изолинията, отрицателна Т;
- в стадия на белег, слабо отрицателен или положителен Т.
Отрицателна Т вълна в отвеждания V5-V6 (в червено) показва исхемия
Вариант на нормата може да бъде появата на отрицателен Т при често дишане, тревожност, след обилно хранене, съдържащо много въглехидрати, както и поради индивидуални характеристики при някои здрави хора. Следователно откриването на отрицателни стойности не може да се счита за сериозно заболяване.
Патологични състояния, придружени от отрицателни Т вълни:
- сърдечни заболявания - ангина пекторис, инфаркт, кардиомиопатия, възпаление на миокарда, перикарда, ендокардит, пролапс на митралната клапа;
- нарушение на хормоналната и нервна регулация на сърдечната дейност (тиреотоксикоза, захарен диабет, заболявания на надбъбречните жлези, хипофизната жлеза);
- белодробно сърце;
- след пароксизмална тахикардия или чести екстрасистоли;
- субарахноидален кръвоизлив.
Висока оценка
Обикновено в тези отвеждания, където е регистриран най-високият R, се отбелязва максималната амплитуда, във V3 - V5 тя достига mm. Много висока T може да възникне, когато преобладават влиянието върху сърцето на парасимпатиковата нервна система, хиперкалиемия, субендокардна исхемия (първите минути), алкохолна или менопаузална кардиомиопатия, хипертрофия на лявата камера и анемия.
Промени в Т вълната на ЕКГ по време на исхемия: а - нормална, б - отрицателна симетрична "коронарна" Т вълна,
c - висока положителна симетрична "коронарна" Т вълна,
d, e - двуфазна Т вълна,
e - намалена Т вълна,
g - изгладена Т вълна,
h - слабо отрицателна Т вълна.
Апартамент
Леко обърнат или сплескан Т може да бъде или нормален вариант, или проява на исхемични и дистрофични процеси в сърдечния мускул. Протича при пълна блокада на проводните пътища във вентрикулите, миокардна хипертрофия, остър или хроничен панкреатит, прием на антиаритмични лекарства, хормонален и електролитен дисбаланс.
Коронарна
Когато сърдечният мускул е хипоксиен, влакната, разположени под вътрешната мембрана, ендокарда, са най-засегнати. Т вълната отразява способността на ендокарда да поддържа отрицателен електрически потенциал, следователно, в случай на коронарна недостатъчност, тя променя посоката си и става тази форма:
Тези признаци характеризират исхемичната вълна или тя се нарича още коронарна. Проявите на ЕКГ са максимални в тези отвеждания, където е локализирано най-голямото увреждане, а в огледалните (реципрочни) отвеждания е остър и равнобедрен, но положителен. Колкото по-изразена е вълната Т, толкова по-дълбока е степента на миокардна некроза.
А ето и повече информация за ЕКГ при миокардит.
Повишаване на вълната Т на ЕКГ
Умереният физически стрес, хиперкалиемията, инфекциозните процеси в организма, тиреотоксикозата и анемията водят до увеличаване на амплитудата на Т вълните. Повишеният Т без промени в благосъстоянието може да се появи при здрави хора и може да бъде симптом на вегетативно-съдови нарушения с преобладаване на вагусов тонус.
депресия
Намалената Т вълна може да бъде проява на кардиомиодистрофия, възниква при пневмония, ревматизъм, скарлатина, остър възпалителен процес в бъбреците, белодробно сърце и хипертрофично увеличение на мускулния слой на миокарда.
Т вълната отразява процеса на реполяризация на камерите след тяхното свиване. Това е най-лабилната вълна на ЕКГ, нейните промени могат да бъдат първият признак на нарушено кръвоснабдяване на миокарда при коронарна болест на сърцето. За да поставите диагноза, трябва да сравните клиничните симптоми и други признаци на кардиограмата.
Полезно видео
За информация относно промените в вълната Т на ЕКГ гледайте този видеоклип:
Характерен признак на процеса на ЕКГ ще бъде липсата на R вълна в QRS комплекса. При анализиране на стандартни отвеждания във всички тях ще бъде отбелязано наличието на чист QS пропуск.
А) ЕКГ показва намаляване на Т вълната; (B) ЕКГ показва елевация на ST сегмента при идиопатичен миокардит.
Възможно ли е да се направи ЕКГ при кашлица и настинка? Настинките не са противопоказание, но по време на кашлица на ЕКГ ще има изкривяване на формата на вълните и интервалите, а също така може да има признаци на респираторна аритмия.
Характеристики на хипертрофия на дясната и лявата камера на ЕКГ. При предсърдна хипертрофия се променя конфигурацията на вълната P. Първата му половина съответства на дясното предсърдие, а втората - на лявото предсърдие.
Напрежението на QRS вълната е ниско; оста на сърцето е отклонена надясно; P (предсърдно) е сравнително голям в сравнение с QRS. Синусова аритмия при дете на една година, предучилищна възраст или. Защо синусовата аритмия е опасна: показания на ЕКГ.
Скоро ще публикуваме информация.
Красноярски медицински портал Krasgmu.net
За да интерпретирате точно промените при анализ на ЕКГ, трябва да се придържате към схемата за декодиране, дадена по-долу.
Обща схема за декодиране на ЕКГ: дешифриране на кардиограма при деца и възрастни: общи принципи, разчитане на резултатите, пример за декодиране.
Нормална електрокардиограма
Всяка ЕКГ се състои от няколко вълни, сегменти и интервали, отразяващи сложния процес на разпространение на вълна на възбуждане в сърцето.
Формата на електрокардиографските комплекси и размерът на зъбите са различни в различните отвеждания и се определят от размера и посоката на проекцията на моментните вектори на сърдечния ЕМП върху оста на конкретен отвеждащ проводник. Ако проекцията на вектора на въртящия момент е насочена към положителния електрод на дадено отвеждане, на ЕКГ се записва отклонение нагоре от изолинията - положителни вълни. Ако проекцията на вектора е насочена към отрицателния електрод, на ЕКГ се записва отклонение надолу от изолинията - отрицателни вълни. В случай, че векторът на момента е перпендикулярен на оста на водещото, неговата проекция върху тази ос е нула и на ЕКГ не се записват отклонения от изолинията. Ако по време на цикъла на възбуждане векторът промени посоката си спрямо полюсите на водещата ос, тогава вълната става двуфазна.
Сегменти и вълни на нормална ЕКГ.
Пронг Р.
P вълната отразява процеса на деполяризация на дясното и лявото предсърдие. При здрав човек в отвеждания I, II, aVF, V-V вълната P винаги е положителна, в отвеждания III и aVL, V може да бъде положителна, двуфазна или (рядко) отрицателна, а в отвеждане aVR вълната P винаги е отрицателна . В отвеждания I и II вълната P има максимална амплитуда. Продължителността на P вълната не надвишава 0,1 s, а амплитудата й е 1,5-2,5 mm.
P-Q(R) интервал.
Интервалът P-Q(R) отразява продължителността на атриовентрикуларното провеждане, т.е. време на разпространение на възбуждането през предсърдията, AV възела, His снопа и неговите клонове. Продължителността му е 0,12-0,20 s и при здрав човек зависи главно от сърдечната честота: колкото по-висока е сърдечната честота, толкова по-къс е P-Q(R) интервалът.
Вентрикуларен QRST комплекс.
Вентрикуларният QRST комплекс отразява сложния процес на разпространение (QRS комплекс) и изчезване (RS-T сегмент и Т вълна) на възбуждане в камерния миокард.
Q вълна.
Q вълната обикновено може да бъде записана във всички стандартни и подобрени униполярни отвеждания на крайниците и в прекордиалните отвеждания V-V. Амплитудата на нормалната Q вълна във всички отвеждания, с изключение на aVR, не надвишава височината на R вълната и нейната продължителност е 0,03 s. В оловото aVR при здрав човек може да се запише дълбока и широка Q вълна или дори QS комплекс.
R вълна
Обикновено R вълната може да бъде записана във всички стандартни и подобрени отвеждания на крайниците. При aVR на водещото, R вълната често е слабо дефинирана или изобщо липсва. В гръдните отвеждания амплитудата на R вълната постепенно се увеличава от V до V и след това леко намалява във V и V. Понякога r вълната може да отсъства. зъбец
R отразява разпространението на възбуждане по интервентрикуларната преграда, а R вълната - по протежение на мускулите на лявата и дясната камера. Интервалът на вътрешно отклонение в олово V не надвишава 0,03 s, а в олово V - 0,05 s.
S вълна
При здрав човек амплитудата на вълната S в различни електрокардиографски проводници варира в широки граници, не повече от 20 mm. При нормална позиция на сърцето в гръдния кош в проводниците на крайниците S амплитудата е малка, с изключение на водещия aVR. В гръдните отвеждания вълната S постепенно намалява от V, V до V, а в отвежданията V, V има малка амплитуда или отсъства напълно. Равенството на R и S вълните в прекордиалните отвеждания („преходна зона“) обикновено се записва в отвеждане V или (по-рядко) между V и V или V и V.
Максималната продължителност на вентрикуларния комплекс не надвишава 0,10 s (обикновено 0,07-0,09 s).
RS-T сегмент.
RS-T сегментът при здрав човек в проводниците на крайниците е разположен на изолинията (0,5 mm). Обикновено в гръдните отвеждания V-V може да има леко изместване на RS-T сегмента нагоре от изолинията (не повече от 2 mm), а в отвежданията V - надолу (не повече от 0,5 mm).
T вълна
Обикновено Т вълната винаги е положителна в отвеждания I, II, aVF, V-V и T>T и T>T. В отвеждания III, aVL и V вълната Т може да бъде положителна, двуфазна или отрицателна. При aVR на отвеждането Т вълната обикновено винаги е отрицателна.
Q-T интервал (QRST)
Q-T интервалът се нарича електрическа камерна систола. Продължителността му зависи преди всичко от броя на сърдечните контракции: колкото по-висока е честотата на ритъма, толкова по-къс е правилният Q-T интервал. Нормалната продължителност на Q-T интервала се определя по формулата на Bazett: Q-T=K, където K е коефициент, равен на 0,37 за мъже и 0,40 за жени; R-R – продължителност на един сърдечен цикъл.
Анализ на електрокардиограмата.
Анализът на всяка ЕКГ трябва да започне с проверка на правилността на техниката за регистрация. Първо, трябва да обърнете внимание на наличието на различни смущения. Смущения, възникващи по време на запис на ЕКГ:
а - индукционни токове - мрежова индукция под формата на редовни трептения с честота 50 Hz;
b - "плуване" (дрейф) на изолинията в резултат на лош контакт на електрода с кожата;
c - смущения, причинени от мускулен тремор (видими са неравномерни чести вибрации).
Смущения, възникващи по време на запис на ЕКГ
Второ, необходимо е да се провери амплитудата на контролния миливолт, който трябва да съответства на 10 mm.
Трето, трябва да се оцени скоростта на движение на хартията по време на ЕКГ запис. При запис на ЕКГ със скорост 50 mm, 1 mm върху хартиена лента съответства на период от време 0,02 s, 5 mm - 0,1 s, 10 mm - 0,2 s, 50 mm - 1,0 s.
Обща схема (план) за декодиране на ЕКГ.
I. Сърдечен ритъм и анализ на проводимостта:
1) оценка на редовността на сърдечните контракции;
2) преброяване на броя на сърдечните удари;
3) определяне на източника на възбуждане;
4) оценка на функцията на проводимостта.
II. Определяне на въртенето на сърцето около предно-задната, надлъжната и напречната ос:
1) определяне на позицията на електрическата ос на сърцето във фронталната равнина;
2) определяне на въртенето на сърцето около надлъжната ос;
3) определяне на въртенето на сърцето около напречната ос.
III. Анализ на предсърдната P вълна.
IV. Анализ на вентрикуларния QRST комплекс:
1) анализ на QRS комплекса,
2) анализ на RS-T сегмента,
3) анализ на Q-T интервала.
V. Електрокардиографски отчет.
I.1) Регулярността на сърдечната честота се оценява чрез сравняване на продължителността на R-R интервалите между последователно записани сърдечни цикли. Интервалът R-R обикновено се измерва между върховете на вълните R. Редовен или правилен сърдечен ритъм се диагностицира, ако продължителността на измерения R-R е еднаква и разпространението на получените стойности не надвишава 10% от средната R-R продължителност. В други случаи ритъмът се счита за ненормален (неправилен), което може да се наблюдава при екстрасистолия, предсърдно мъждене, синусова аритмия и др.
2) При правилен ритъм сърдечната честота (HR) се определя по формулата: HR=.
Ако ритъмът на ЕКГ е нарушен, в едно от отвежданията (най-често в стандартно отвеждане II) той се записва по-дълго от обикновено, например за 3-4 секунди. След това се отчита броят на QRS комплексите, записани за 3 секунди и резултатът се умножава по 20.
При здрав човек сърдечната честота в покой варира от 60 до 90 в минута. Увеличаването на сърдечната честота се нарича тахикардия, а намаляването - брадикардия.
Оценка на редовността на ритъма и сърдечната честота:
а) правилен ритъм; б), в) неправилен ритъм
3) За да се определи източникът на възбуждане (пейсмейкър), е необходимо да се оцени хода на възбуждане в предсърдията и да се установи съотношението на R вълните към вентрикуларните QRS комплекси.
Синусовият ритъм се характеризира с: наличие в стандартно отвеждане II на положителни Н вълни, предхождащи всеки QRS комплекс; постоянна идентична форма на всички P вълни в едно и също отвеждане.
При липса на тези признаци се диагностицират различни варианти на несинусов ритъм.
Предсърдният ритъм (от долните части на предсърдията) се характеризира с наличието на отрицателни P, P вълни и следващите непроменени QRS комплекси.
Ритъмът от AV кръстовището се характеризира с: липсата на P вълна на ЕКГ, сливане с обичайния непроменен QRS комплекс или наличието на отрицателни P вълни, разположени след обичайните непроменени QRS комплекси.
Вентрикуларният (идиовентрикуларен) ритъм се характеризира с: бавен камерен ритъм (по-малко от 40 удара в минута); наличието на разширени и деформирани QRS комплекси; липса на естествена връзка между QRS комплексите и Р вълните.
4) За груба предварителна оценка на проводната функция е необходимо да се измери продължителността на P вълната, продължителността на P-Q(R) интервала и общата продължителност на вентрикуларния QRS комплекс. Увеличаването на продължителността на тези вълни и интервали показва забавяне на проводимостта в съответната част от проводната система на сърцето.
II. Определяне на позицията на електрическата ос на сърцето. Има следните опции за позицията на електрическата ос на сърцето:
Шестосната система на Бейли.
а) Определяне на ъгъла по графичен метод. Алгебричната сума на амплитудите на QRS комплексните вълни се изчислява във всеки две отвеждания от крайниците (обикновено се използват стандартни отвеждания I и III), чиито оси са разположени във фронталната равнина. Положителна или отрицателна стойност на алгебрична сума в произволно избрана скала се нанася върху положителната или отрицателната част на оста на съответния проводник в шестосната координатна система на Бейли. Тези стойности представляват проекции на желаната електрическа ос на сърцето върху оси I и III на стандартни проводници. От краищата на тези издатини се възстановяват перпендикуляри към осите на изводите. Пресечната точка на перпендикулярите е свързана с центъра на системата. Тази линия е електрическата ос на сърцето.
б) Визуално определяне на ъгъла. Позволява ви бързо да оцените ъгъла с точност до 10°. Методът се основава на два принципа:
1. Максималната положителна стойност на алгебричната сума на зъбите на QRS комплекса се наблюдава в този проводник, чиято ос приблизително съвпада с местоположението на електрическата ос на сърцето и е успоредна на нея.
2. В отвеждането, чиято ос е перпендикулярна на електрическата ос на сърцето, е изписан комплекс от тип RS, където алгебричната сума на зъбите е нула (R=S или R=Q+S).
При нормално положение на електрическата ос на сърцето: RRR; в отвеждания III и aVL вълните R и S са приблизително еднакви една с друга.
При хоризонтално положение или отклонение на електрическата ос на сърцето наляво: високи R вълни са фиксирани в отвеждания I и aVL, с R>R>R; в отвеждане III се записва дълбока S вълна.
При вертикално положение или отклонение на електрическата ос на сърцето надясно: високи R вълни се записват в отвеждания III и aVF и R R> R; дълбоки S вълни се записват в отвеждания I и aV
III. Анализът на Р вълната включва: 1) измерване на амплитудата на Р вълната; 2) измерване на продължителността на P вълната; 3) определяне на полярността на P вълната; 4) определяне на формата на Р вълната.
IV.1) Анализът на QRS комплекса включва: а) оценка на Q вълната: амплитуда и сравнение с R амплитудата, продължителност; б) оценка на R вълната: амплитуда, сравнявайки я с амплитудата на Q или S в същото отвеждане и с R в други отвеждания; продължителност на интервала на вътрешно отклонение в отвеждания V и V; възможно разцепване на зъб или поява на допълнителен; в) оценка на вълната S: амплитуда, сравнявайки я с амплитудата R; възможно разширяване, назъбване или разцепване на зъба.
2) При анализа на RS-T сегмента е необходимо: да се намери точката на свързване j; измерване на неговото отклонение (+–) от изолинията; измерва се количеството на изместване на RS-T сегмента, нагоре или надолу по изолинията в точка, разположена на 0,05-0,08 s от точка j вдясно; определете формата на възможното изместване на RS-T сегмента: хоризонтално, наклонено надолу, наклонено нагоре.
3) Когато анализирате Т вълната, трябва: да определите полярността на Т, да оцените нейната форма, да измерите амплитудата.
4) Анализ на Q-T интервала: измерване на продължителността.
V. Електрокардиографско заключение:
1) източник на сърдечен ритъм;
2) редовност на сърдечния ритъм;
4) позиция на електрическата ос на сърцето;
5) наличието на четири електрокардиографски синдрома: а) нарушения на сърдечния ритъм; б) проводни нарушения; в) хипертрофия на миокарда на вентрикулите и предсърдията или тяхното остро претоварване; г) увреждане на миокарда (исхемия, дистрофия, некроза, белези).
Електрокардиограма за сърдечни аритмии
1. Нарушения на автоматизма на SA възела (номотопни аритмии)
1) Синусова тахикардия: увеличаване на броя на сърдечните удари до (180) в минута (скъсяване на R-R интервалите); поддържане на правилен синусов ритъм (правилно редуване на Р вълната и QRST комплекса във всички цикли и положителна Р вълна).
2) Синусова брадикардия: намаляване на броя на сърдечните удари до минута (увеличаване на продължителността на R-R интервалите); поддържане на правилния синусов ритъм.
3) Синусова аритмия: флуктуации в продължителността на R-R интервалите над 0,15 s и свързани с дихателните фази; запазване на всички електрокардиографски признаци на синусовия ритъм (редуване на P вълна и QRS-T комплекс).
4) Синдром на слабост на синоатриалния възел: персистираща синусова брадикардия; периодична поява на ектопични (несинусови) ритми; наличие на SA блокада; синдром на брадикардия-тахикардия.
а) ЕКГ на здрав човек; б) синусова брадикардия; в) синусова аритмия
2. Екстрасистолия.
1) Предсърдна екстрасистола: преждевременна необичайна поява на P′ вълната и последващия QRST′ комплекс; деформация или промяна в полярността на Р' вълната на екстрасистола; наличието на непроменен екстрасистолен камерен QRST' комплекс, подобен по форма на обикновените нормални комплекси; наличието на непълна компенсаторна пауза след предсърдна екстрасистола.
Предсърдна екстрасистола (II стандартно отвеждане): а) от горните части на предсърдията; б) от средните части на предсърдията; в) от долните части на предсърдията; г) блокирана предсърдна екстрасистола.
2) Екстрасистоли от атриовентрикуларното съединение: преждевременна необичайна поява на ЕКГ на непроменен камерен QRS' комплекс, подобен по форма на други QRST комплекси от синусов произход; отрицателна P′ вълна в отвеждания II, III и aVF след екстрасистолния QRS′ комплекс или липса на P′ вълна (сливане на P′ и QRS′); наличието на непълна компенсаторна пауза.
3) Вентрикуларен екстрасистол: преждевременна необичайна поява на променен камерен QRS комплекс на ЕКГ; значително разширение и деформация на екстрасистолния QRS комплекс; разположението на RS-T' сегмента и T' вълната на екстрасистола е в противоречие с посоката на основната вълна на QRS' комплекса; липса на P вълна преди камерната екстрасистола; наличието в повечето случаи на пълна компенсаторна пауза след камерна екстрасистола.
а) лява камера; б) дяснокамерна екстрасистола
3. Пароксизмална тахикардия.
1) Предсърдна пароксизмална тахикардия: внезапно започващ и внезапно завършващ пристъп на повишен сърдечен ритъм за до една минута при поддържане на правилния ритъм; наличието на намалена, деформирана, двуфазна или отрицателна P вълна преди всеки вентрикуларен QRS комплекс; нормални непроменени камерни QRS комплекси; в някои случаи има влошаване на атриовентрикуларната проводимост с развитието на атриовентрикуларен блок от първа степен с периодична загуба на отделни QRS' комплекси (непостоянни признаци).
2) Пароксизмална тахикардия от атриовентрикуларния възел: внезапно започващ и внезапно завършващ пристъп на повишена сърдечна честота за до минута при запазване на правилния ритъм; наличието в отвеждания II, III и aVF на отрицателни P' вълни, разположени зад QRS комплексите или сливащи се с тях и не се записват на ЕКГ; нормални непроменени камерни QRS комплекси.
3) Вентрикуларна пароксизмална тахикардия: внезапно започващ и внезапно завършващ пристъп на повишен сърдечен ритъм за до минута, като в повечето случаи се поддържа правилен ритъм; деформация и разширяване на QRS комплекса повече от 0,12 s с дискордантно местоположение на RS-T сегмента и Т вълната; наличието на атриовентрикуларна дисоциация, т.е. пълно разделяне на бързия камерен ритъм и нормалния предсърден ритъм с понякога регистрирани единични нормални непроменени QRST комплекси от синусов произход.
4. Предсърдно трептене: наличие на ЕКГ на чести - до минута - редовни, подобни предсърдни F вълни, имащи характерна форма на трион (отвеждания II, III, aVF, V, V); в повечето случаи правилен, регулярен камерен ритъм с равни F-F интервали; наличието на нормални непроменени камерни комплекси, всеки от които се предшества от определен брой предсърдни F вълни (2: 1, 3: 1, 4: 1 и т.н.).
5. Предсърдно мъждене: липса на Р вълни във всички отвеждания; наличието на случайни вълни през целия сърдечен цикъл f, имащи различни форми и амплитуди; вълни fпо-добър запис в отвеждания V, V, II, III и aVF; неправилни камерни QRS комплекси – неправилен камерен ритъм; наличието на QRS комплекси, които в повечето случаи имат нормален, непроменен вид.
а) грубо-вълнообразна форма; б) фино вълниста форма.
6. Вентрикуларно трептене: чести (до минута), правилни и еднакви по форма и амплитуда вълни на трептене, напомнящи синусоидална крива.
7. Вентрикуларна фибрилация (фибрилация): чести (от 200 до 500 в минута), но неравномерни вълни, различаващи се една от друга по различни форми и амплитуди.
Електрокардиограма за проводна дисфункция.
1. Синоатриален блок: периодична загуба на отделни сърдечни цикли; увеличаването на паузата между две съседни P или R вълни по време на загуба на сърдечни цикли е почти 2 пъти (по-рядко 3 или 4 пъти) в сравнение с обичайните P-P или R-R интервали.
2. Интраатриален блок: увеличаване на продължителността на Р вълната с повече от 0,11 s; разделяне на Р вълната.
3. Атриовентрикуларна блокада.
1) I степен: увеличаване на продължителността на P-Q(R) интервала с повече от 0,20 s.
а) предсърдна форма: разширяване и разделяне на P вълната; QRS е нормален.
б) възлова форма: удължаване на P-Q(R) сегмента.
в) дистална (три-снопова) форма: изразена QRS деформация.
2) II степен: загуба на отделни камерни QRST комплекси.
а) Mobitz тип I: постепенно удължаване на P-Q(R) интервала, последвано от загуба на QRST. След продължителна пауза P-Q(R) отново е нормален или леко удължен, след което целият цикъл се повтаря.
b) Mobitz тип II: загубата на QRST не е придружена от постепенно удължаване на P-Q(R), което остава постоянно.
в) Mobitz тип III (непълен AV блок): или всяка секунда (2:1), или два или повече вентрикуларни комплекса подред се губят (блок 3:1, 4:1 и т.н.).
3) III степен: пълно разделяне на предсърдния и камерния ритъм и намаляване на броя на камерните контракции за минута или по-малко.
4. Блок на краката и клоните на Хисовия сноп.
1) Блок на десния крак (клон) на снопа His.
а) Пълна блокада: наличие в десните прекордиални отвеждания V (по-рядко в отвеждания на крайниците III и aVF) на QRS комплекси от типа rSR′ или rSR′, имащи М-образен вид, с R′ > r; наличието в левите гръдни отвеждания (V, V) и отвежданията I, aVL на разширена, често назъбена S вълна; увеличаване на продължителността (ширината) на QRS комплекса с повече от 0,12 s; наличието в олово V (по-рядко в III) на депресия на RS-T сегмента с изпъкналост, обърната нагоре, и отрицателна или двуфазна (–+) асиметрична Т вълна.
б) Непълна блокада: наличие на QRS комплекс от тип rSr′ или rSR′ в отвеждане V и леко разширена S вълна в отвеждания I и V; продължителността на QRS комплекса е 0,09-0,11 s.
2) Блокада на левия преден клон на снопа His: рязко отклонение на електрическата ос на сърцето наляво (ъгъл α -30 °); QRS в отвеждания I, aVL тип qR, III, aVF, II тип rS; общата продължителност на QRS комплекса е 0,08-0,11 s.
3) Блок на левия заден клон на снопа His: рязко отклонение на електрическата ос на сърцето надясно (ъгъл α120 °); формата на QRS комплекса в отвеждания I и aVL е тип rS, а в отвеждания III, aVF - тип qR; продължителността на QRS комплекса е в рамките на 0,08-0,11 s.
4) Блок на левия пакетен клон: в отвеждания V, V, I, aVL има разширени деформирани камерни комплекси от тип R с разцепен или широк връх; в отвеждания V, V, III, aVF има разширени деформирани вентрикуларни комплекси, имащи вид на QS или rS с разцепен или широк връх на вълната S; увеличаване на общата продължителност на QRS комплекса с повече от 0,12 s; наличието в отвеждания V, V, I, aVL на дискордантно изместване на RS-T сегмента по отношение на QRS и отрицателни или двуфазни (–+) асиметрични Т вълни; често се наблюдава отклонение на електрическата ос на сърцето наляво, но не винаги.
5) Блокада на три клона на снопа His: атриовентрикуларен блок от I, II или III степен; блокада на два клона на Хисовия сноп.
Електрокардиограма за предсърдна и камерна хипертрофия.
1. Хипертрофия на лявото предсърдие: бифуркация и увеличаване на амплитудата на Р вълните (P-mitrale); увеличаване на амплитудата и продължителността на втората отрицателна (ляво предсърдна) фаза на P вълната в олово V (по-рядко V) или образуването на отрицателна P; отрицателна или двуфазна (+–) P вълна (непостоянен знак); увеличаване на общата продължителност (широчина) на P вълната - повече от 0,1 s.
2. Хипертрофия на дясното предсърдие: в отвеждания II, III, aVF вълните Р са високоамплитудни, със заострен връх (P-pulmonale); в отвеждания V вълната Р (или поне нейната първа - фаза на дясното предсърдие) е положителна със заострен връх (P-pulmonale); в отвеждания I, aVL, V вълната P е с ниска амплитуда, а в aVL може да бъде отрицателна (не е постоянен знак); продължителността на P вълните не надвишава 0,10 s.
3. Хипертрофия на лявата камера: увеличаване на амплитудата на вълните R и S. В този случай R2
4. Хипертрофия на дясната камера: изместване на електрическата ос на сърцето надясно (ъгъл α повече от 100 °); увеличаване на амплитудата на R вълната във V и S вълната във V; появата на QRS комплекс от тип rSR' или QR в отвеждане V; признаци на въртене на сърцето около надлъжната ос по посока на часовниковата стрелка; изместване надолу на RS-T сегмента и появата на отрицателни Т вълни в отвеждания III, aVF, V; увеличаване на продължителността на интервала на вътрешно отклонение във V с повече от 0,03 s.
Електрокардиограма за коронарна болест на сърцето.
1. Острият стадий на инфаркт на миокарда се характеризира с бързо, в рамките на 1-2 дни, образуване на патологична Q вълна или QS комплекс, изместване на RS-T сегмента над изолинията и първото сливане на положителна и след това отрицателна Т вълна с него; след няколко дни сегментът RS-T се доближава до изолинията. На 2-3-та седмица от заболяването RS-T сегментът става изоелектричен, а отрицателната коронарна Т вълна рязко се задълбочава и става симетрична и заострена.
2. В подострия стадий на инфаркт на миокарда се регистрират патологична Q вълна или QS комплекс (некроза) и отрицателна коронарна Т вълна (исхемия), чиято амплитуда постепенно намалява, започвайки от ден 2. Сегментът RS-T е разположен на изолинията.
3. Цикатрикалният стадий на инфаркт на миокарда се характеризира с персистиране в продължение на няколко години, често през целия живот на пациента, на патологична Q вълна или QS комплекс и наличието на слабо отрицателна или положителна Т вълна.
Подобни статии
-
Когато съпругът е против детето, как да забременеете без негово знание?
Понякога може да забременеете поради небрежност. За да не се случи това, е важно да знаете как можете да заченете дете случайно и какви средства можете да използвате, за да избегнете нежелана бременност. Също така в тази статия можете да намерите информация за...
-
Какви камъни и амулети са подходящи за Телец според хороскопа и датата на раждане Талисман на слон за Телец
Април-май Телците (21.04 - 20.05) са премерени, непридирчиви и изключително продуктивни! Тяхната завидна упоритост може да подлуди околните, но те знаят точно какво правят и защо им трябва. Сред положителните качества...
-
Ограничения за достъп до данни в 1c роли
Всички настройки на потребителските права, които ще направим в рамките на тази статия, се намират в раздел 1C 8.3 „Администриране“ - „Настройки на потребител и права“. Този алгоритъм е подобен в повечето конфигурации на...
-
1c стартира тънък клиент вместо дебел
Платформи: 1C:Enterprise 8.3, 1C:Enterprise 8.2, 1C:Enterprise 8.1 Конфигурации: Всички конфигурации2012-11-16 21362 Както знаете, клиентите не ви позволяват да изберете база данни. Те се стартират чрез указване на специални...
-
Очевидност на известни методи за кражба на ток Как да разберем кой краде ток
Повишаването на енергийните тарифи е една от поразителните характеристики на задълбочаващата се икономическа криза. В контекста на това от първостепенно значение стават кражбите на електроенергия и проблемите, свързани с разкриването й. Методи за разкриване на кражби...
-
Характеристики на инсталиране на контакти и ключове на различни повърхности
Поздрави на всички читатели на нашия блог Днес, скъпи читатели, искам да покрия темата за това как да инсталирам гнезда. Тази процедура е много често търсена при подмяна на стар контакт с нов в случай на повреда, когато...
