Naučni rad: Struktura i starosne promene jajnika
Struktura unutrašnjih genitalnih organa shematski je prikazana na sl. 1.2.
Vagina(vagina) - rastezljiva mišićno-vlaknasta cijev dužine oko 10 cm.Nešto je zakrivljena, ispupčenje je okrenuto unazad. Gornji rub vagine prekriva cerviks, a donji rub se otvara u predvorje vagine.
Prednji i stražnji zidovi vagine su u kontaktu jedan s drugim. Grlić materice viri u vaginalnu šupljinu, oko grlića materice se formira koritasti prostor – vaginalni svod (fortnix vaginae). Razlikuje stražnji luk (dublji), prednji (ravniji) i bočni luk (desni i lijevi). Prednji zid vagine u gornjem dijelu je uz dno mjehura i odvojen je od njega labavim vlaknom, a Donji dio dolazi u kontakt sa uretra. Gornja četvrtina zadnjeg zida vagine sa strane trbušne duplje prekriven peritoneumom (rektalno-uterina šupljina - excavatio retrouterina); ispod zadnjeg zida vagine je uz rektum.
Zidovi vagine sastoje se od tri sloja: vanjskog (gusto vezivno tkivo), srednjeg (tanka mišićna vlakna koja se ukrštaju u različitim smjerovima) i unutrašnjeg (vaginalna sluznica prekrivena slojevitim pločastim epitelom). U sluzokoži vagine nema žlijezda. U bočnim dijelovima vaginalni zidovi ponekad postoje ostaci vučjih prolaza (gartner kanali). Ove rudimentarne formacije mogu poslužiti kao polazna tačka za razvoj vaginalnih cista.
Uterus(uterus, s. metra, s. hysteria) - neupareni šuplji mišićni organ koji se nalazi u maloj karlici između bešike (prednji) i rektuma (straga). Maternica je kruškolikog oblika, spljoštena u anteroposteriornom smjeru, duga oko 7–9 cm kod nerođene žene i 9–11 cm kod porodilje; širina materice na nivou jajovoda je približno 4 - 5 cm; debljina maternice (od prednje površine do stražnje) ne prelazi 2-3 cm; debljina zidova materice je 1 - 2 cm; njegova prosječna težina kreće se od 50 g kod nerodjenih žena do 100 g kod višeporođajnih žena. Položaj materice u karlici nije konstantan. Može varirati u zavisnosti od niza fizioloških i patoloških faktora, na primjer, tijekom trudnoće ili prisutnosti različitih upalnih i neoplastičnih procesa u samoj maternici, te u njenim dodacima, kao i trbušnim organima (tumori, ciste itd.) .
U maternici se razlikuju tijelo (corpus), isthmus (istmus) i vrat (cerviks), prikazano na sl. 1.3. Tijelo materice ima trokutast oblik, postepeno se sužava prema vratu (vidi sliku 1.3, a). Organ je podijeljen naglašenim suženjem poput struka, širine oko 10 mm. U vratu se razlikuju supravaginalni (gornje 2/3) i vaginalni (donja 1/3) dio.
Gornji dio materice, koji strši iznad nivoa jajovoda, čini dno materice (fundus uteri). Nešto niže anteriorno od mesta nastanka jajovoda, sa obe strane polaze okrugli ligamenti materice (lig. rotundum, s. teres), a na istoj visini su pričvršćeni sopstveni ligamenti jajnika (lig. ovarii proprii). iza. U maternici se razlikuju prednja, odnosno mjehur (facies vesicalis), i stražnja, odnosno crijevna, površina (facies intestinalis), kao i desni i lijevi bočni rub (margo uteri dexter et sinister).
Obično postoji ugao između tela i grlića materice, koji odgovara u proseku 70-100″, otvoren anteriorno (anteflexio); cela materica je, osim toga, nagnuta ka napred (anteversio). Ova pozicija materice u mala karlica se smatra normalnom.
Zid materice se sastoji od sledećih slojeva: sluzokože (endometrijuma), mišićnog sloja (miometrijuma) i peritonealnog omotača (perimrtijum).
Endometrij je predstavljen sa dva sloja: bazalnim (dubokim) i funkcionalnim (površnim), okrenutim prema šupljini maternice. Endometrijum oblaže šupljinu materice iznutra i srašten je sa mišićnom membranom bez submukoznog sloja. Debljina sluznice doseže 1 mm ili više. U stromi bazalnog sloja, koji se sastoji od ćelija vezivnog tkiva, nalaze se ekskretorni dijelovi žlijezda smješteni u funkcionalnom sloju. Epitel žlijezda je jednoredni cilindričan. Funkcionalni sloj endometrija, koji se sastoji od citogene strome, žlijezda i krvnih žila, izuzetno je osjetljiv na djelovanje steroidnih polnih hormona, obložen je površinskim epitelom, po strukturi sličan epitelu žlijezda (slika 1.4. ).
Mišićni sloj maternice (miometrijum) sastoji se od tri moćna sloja glatkih mišićnih vlakana. Dio površinskih mišićnih snopova proteže se do ligamenata maternice. Praktično je važna općeprihvaćena shema strukture miometrija u odnosu na dominantni smjer njegovih različitih slojeva. Vanjski sloj ima uglavnom uzdužni smjer, srednji je kružni i kosi, a unutrašnji je uzdužni. U tijelu materice najrazvijeniji je kružni sloj, dok je u grliću materice uzdužni. U području vanjskog i unutrašnjeg ždrijela, kao i uteralnih otvora jajovoda, mišićna vlakna su uglavnom kružno smještena, tvoreći takoreći neku vrstu sfinktera.
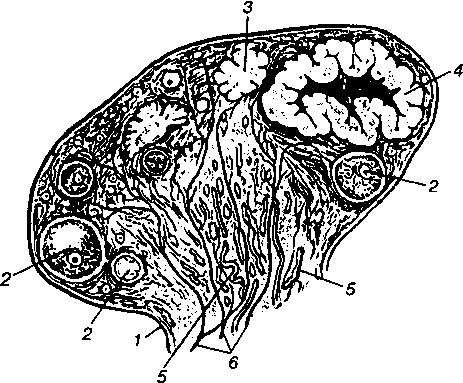
Rice. 1.3. Anatomski dijelovi materice:
a - frontalni presjek; b - sagitalni presjek; 1 - tijelo materice, 2 - isthmus, 3 - cerviks (supravaginalni dio), 4 - cerviks (vaginalni dio)

Rice. 1.4. Struktura endometrijuma (šema):
I - kompaktni sloj endometrijuma; II - spužvasti sloj endometrijuma; III - bazalni sloj endometrijuma; IV - miometrijum; A - arterije miometrijuma; B - arterije bazalnog sloja; B - spiralne arterije funkcionalnog sloja; G - žlezde
Tijelo materice i stražnja površina supravaginalnog dijela cerviksa prekriven peritoneumom.
Cerviks je produžetak tijela. Razlikuje dva dela: vaginalni deo (portio vaginalis) i supravaginalni deo (roquesh supravaginalis), koji se nalazi iznad mesta vezivanja za vrat vaginalnih svodova. Na granici između tijela materice i grlića materice nalazi se mali dio - isthmus (istmus uteri), od kojeg se u trudnoći formira donji segment maternice. Cervikalni kanal ima dvije konstrikcije. Mjesto prijelaza cerviksa u isthmus odgovara unutrašnjem osu. U vagini se cervikalni kanal otvara vanjskim osom. Ova rupa je okrugla neporođajne žene i poprečno ovalne - kod onih koje su rodile. Vaginalni dio grlića materice, koji se nalazi ispred vanjskog ždrijela, naziva se prednja usna, a dio cerviksa iza vanjskog ždrijela naziva se stražnja usna.
Topografski, maternica se nalazi u centru male karlice - ispravan položaj. Upalni ili neoplastični procesi karličnih organa mogu pomjeriti maternicu prema naprijed (antepositio), pozadi (retropositio), ulijevo (sinistropositio) ili udesno (dextropositio). Osim toga, s tipičnom lokacijom, maternica je potpuno nagnuta prema naprijed (anteversio), a tijelo i cerviks formiraju ugao od 130-145°, otvoreni naprijed (anteflexio).
DODATKI ZA UTERNICU:
Jajovodi(tuba uterinae) polaze s obje strane od bočnih površina dna materice (vidi sliku 1.2). Ovaj parni cevasti organ, dužine 10-12 cm, zatvoren je u naboru peritoneuma, koji je gornji dioširoki ligament maternice i nosi naziv "mezenterij cijevi" (mesosalpinx). Postoje četiri njegove podjele.
Uterini (intersticijski, intramuralni) dio cijevi (pars uterina) je najuži (promjer lumena u presjeku atoma, ali veći od 1 mm), nalazi se u debljini zida materice i otvara se u njenu šupljinu (ostium uterinu cijev). Dužina intersticijalnog dijela cijevi kreće se od 1 do 3 cm.
isthmus jajovoda(istmus tubae uterinae) - kratak komad cijevi nakon što izađe iz zida materice. Njegova dužina nije veća od 3-4 cm, međutim, debljina stijenke ovog dijela cijevi je najveća.
Ampula jajovoda (ampulla tubae uterinae) je zavijeni i najduži dio jajovoda (oko 8 cm) koji se širi prema van. Njegov promjer je u prosjeku 0,6-1 cm.Debljina stijenke je manja od prevlake.
Lijevak jajovoda (infundibulum tubae uterinae) - najširi kraj je dao cijev, koji se završava sa mnogo izraslina ili resa (fimbriae tubae) dužine oko 1-1,6 cm, graniči sa trbušnim otvorom jajovoda i okružuje jajnik; najduža resa, duga oko 2-3 cm, često se nalazi duž spoljne ivice jajnika, pričvršćena je za nju i naziva se jajnik (fimbriae ovarica).
Zid jajovoda se sastoji od četiri sloja.
1. Vanjska, ili serozna, ljuska (tunica serosa).
2. Subserozno tkivo (tela subserosa) - labava vezivnotkivna membrana, slabo izražena samo u predelu istmusa ampule; na dijelu maternice i u lijevu cijevi subserozno tkivo praktički nema.
3. Mišićna membrana (tunica muscularis) sastoji se od tri sloja glatkih mišića: veoma tankog spoljašnjeg - uzdužnog, značajnijeg srednjeg - kružnog i unutrašnjeg - uzdužnog. Sva tri sloja mišićne membrane cijevi su usko isprepletena jedan s drugim i direktno prelaze u odgovarajuće slojeve miometrija maternice.
4. Sluzokoža (tunica mucosa) formira u lumenu cijevi uzdužno raspoređene cijevne nabore, izraženije u predjelu ampule.
Glavna funkcija jajovoda je transport oplođenog jajašca u maternicu zbog peristaltičkih kontrakcija mišićnog sloja.
Jajnik(jajnik)- upareni organšto je ženska spolna žlijezda. Obično se nalazi na bočnom zidu karlice u produbljenju parijetalnog peritoneuma, na mestu gde se zajednička ilijačna arterija deli na spoljašnju i unutrašnju - u takozvanoj jajnoj jami (fossa ovarica).
Jajnik je dugačak 3 cm, širok 2 cm i debeo 1-1,5 cm (vidi sliku 1.2). Ima dvije površine, dva pola i dva ruba. Unutrašnja površina jajnika je okrenuta prema srednjoj liniji tijela, vanjska površina gleda prema dolje i prema van. Jedan pol jajnika (maternica) je povezan sa maternicom pomoću sopstvenog ligamenta jajnika (lig. Ovarii proprium). Drugi pol (cijev) je okrenut prema lijevu cijevi, na njega je pričvršćen trokutasti nabor peritoneuma - ligament koji suspendira jajnik (lig. Suspensorium ovarii) i spušta se do njega od granične linije. Žile i živci jajnika prolaze kroz ligament. Slobodni zaobljeni rub jajnika lica peritonealna šupljina, druga ivica (ravna) formira kapiju jajnika (hilus ovarii), pričvršćujući se na stražnji list širokog ligamenta.
Na većem dijelu površine jajnik nema serozni pokrov i prekriven je germinalnim (rudimentarnim) epitelom. Samo neznatna zazor mezenteričnog ruba u zoni prianjanja mezenterija jajnika ima peritonealni omotač u obliku malog bjelkastog ruba (tzv. bijela, ili granična linija, ili Farr-Waldeyerova prsten.
Ispod epitelne sluznice nalazi se tunica albuginea, koja je vezivno tkivo. Ovaj sloj, bez oštre granice, prelazi u snažan kortikalni sloj, u kojem se nalazi veliki broj germinalnih (primordijalnih) folikula, folikula u različitim fazama sazrijevanja, atretičkih folikula, žutih i bijelih tijela. Medula jajnika, prelazeći u kapiju, bogato je snabdevena krvnim sudovima i nervima (slika 1.5).
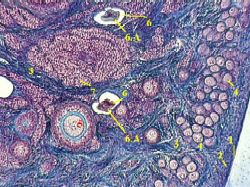
Rice. 1.5. Uzdužni presjek kroz jajnik (dijagram):
1 - peritoneum; 2 - folikuli u različite faze sazrijevanje; 3- bijelo tijelo; 4 - žuto tijelo; 5 - žile u meduli; 6 - nervna stabla
Osim mezovarijuma, razlikuju se i sljedeći ligamenti jajnika.
Suspendirani jajnik(lig. suspensorium ovarii), ranije nazvan ligament jajnika-zdjelice ili lijevka-karlice. Ovaj ligament je nabor peritoneuma kroz koji prolaze krvne žile (a. et v. ovarica), limfne žile i živci jajnika, razvučen između bočne stijenke zdjelice, lumbalne fascije (u području podjela zajedničke ilijačne arterije na vanjski i unutrašnji) i gornji (tubalni) kraj jajnika.
Vlastiti ligament jajnika(lig. ovarii proprium), predstavljen u obliku guste vlaknasto-glatke mišićne vrpce, prolazi između listova širokog ligamenta maternice, bliže njegovom stražnjem listu, i povezuje donji kraj jajnika sa bočnim rubom materice. U matericu sopstveni paket jajnik je fiksiran u području između početka jajovoda i okruglog ligamenta, posteriorno i prema gore od potonjeg, a ligamenti prolaze deblji od rr. ovarii, koji su terminalne grane uteralne arterije.
Apendikularno - ovarijalni ligament Clado (lig. appendiculoovaricum Clado) proteže se od mezenterija slijepog crijeva do desnog jajnika ili širokog ligamenta materice u obliku nabora peritoneuma koji sadrži fibrozno vezivno tkivo, mišićno vlakno, krv i limfnih sudova. Ligament je nestabilan i uočen je kod 1/2 -1/3 žena.
Opskrba krvlju unutrašnjih genitalnih organa
Snabdijevanje materice krvlju nastaje zbog arterija maternice, arterija okruglih ligamenata materice i grana arterija jajnika (slika 1.6).
Uterina arterija (a.uterina) polazi od unutrašnje ilijačne arterije (a.illiaca interna) u dubini male karlice u blizini bočnog zida karlice, na nivou od 12-16 cm ispod innominativne linije, najčešće zajedno sa pupčanom arterijom; često uterina arterija počinje neposredno ispod umbilikalne arterije, približava se bočnoj površini materice na nivou unutrašnjeg zrna. Nastavljajući dalje uz bočni zid materice ("rebro") do njenog ugla, sa izraženim trupom u ovom dijelu (oko 1,5-2 mm u prečniku kod nerodjenica i 2,5-3 mm kod žena koje su rodile), maternična arterija se nalazi gotovo cijelom svojom dužinom pored "rebra" materice (ili je odvojena od nje na udaljenosti ne većoj od 0,5-1 cm. Uterina arterija cijelom svojom dužinom odvaja od 2 do 14 (u prosjeku 8-10) grana nejednakog kalibra (prečnika od 0,3 do 1 mm) naprijed i zadnji zidovi materice.
Nadalje, arterija maternice je usmjerena medijalno i naprijed ispod peritoneuma iznad mišića koji se podiže analni otvor, na dnu širokog ligamenta materice, gdje grane obično odlaze od nje do mjehura (rami vesicales). Ne dosežući 1-2 cm do maternice, presijeca se sa mokraćovodom, koji se nalazi iznad i ispred njega i daje mu granu (ramus utericum). Nadalje, maternična arterija se dijeli na dvije grane: cerviko-vaginalnu, koja hrani cerviks i gornji dio vagine, i uzlaznu granu, koja ide do gornjeg kuta materice. Došavši do dna, arterija maternice se dijeli na dva dijela terminalne grane ide do cijevi (ramus tubarius) i do jajnika (ramus ovaricus). U debljini maternice grane uteralne arterije anastoziraju sa istim granama. Suprotna strana. Arterija okruglog ligamenta materice (a.ligamenti teres uteri) je grana a.epigastrica inferior. Približava se materici kao dio okruglog ligamenta materice.
Podjela uteralne arterije može se izvršiti prema glavnom ili labavom tipu. Arterija maternice anastomozira sa arterijom jajnika, ova fuzija se izvodi bez vidljiva promjena praznine obje žile, pa je gotovo nemoguće odrediti tačnu lokaciju anastomoze.
U tijelu materice smjer grana uteralne arterije je pretežno kos: spolja prema unutra, odozdo prema gore i prema sredini;
Sa raznim patoloških procesa postoji deformacija uobičajenog smjera krvnih žila, a bitna je lokalizacija patološkog fokusa, posebno u odnosu na jedan ili drugi sloj maternice. Na primjer, kod subseroznih i izbočenih iznad nivoa serozne površine intersticijalnih fibromioma materice, čini se da žile u području tumora teku oko njega duž gornje i donje konture, zbog čega se smjer krvnih žila , uobičajeno za ovaj dio maternice, mijenja se i dolazi do njihove zakrivljenosti. Štoviše, kod višestrukih fibromioma dolazi do tako značajnih promjena u arhitektonici krvnih žila da je nemoguće utvrditi bilo kakvu pravilnost.
Anastomoze između žila desne i lijeve polovice maternice na bilo kojem nivou su vrlo obilne. U svakom slučaju, u maternici žena mogu se naći 1-2 direktne anastomoze između velikih grana prvog reda. Najtrajnija od njih je horizontalna ili blago zakrivljena koronarna anastomoza na isthmusu ili u donjoj regiji. tijelo materice.
Rice. 1.6. Arterije karličnih organa:
1 - abdominalna aorta; 2 - donja mezenterična arterija; 3 - zajednička ilijačna arterija; 4 - vanjska ilijačna arterija; 5 - unutrašnja ilijačna arterija; 6 - gornja glutealna arterija; 7 - donja glutealna arterija; 8 - maternična arterija; 9 - pupčana arterija; 10 - cistične arterije; 11 - vaginalna arterija; 12 - donja genitalna arterija; 13 - perinealna arterija; 14 - donja rektalna arterija; 15 - arterija klitorisa; 16 - srednja rektalna arterija; 17 - arterija maternice; 18 - grana cijevi
arterija maternice; 19 - ovarijalna grana uteralne arterije; 20 - arterija jajnika; 21 - lumbalna arterija
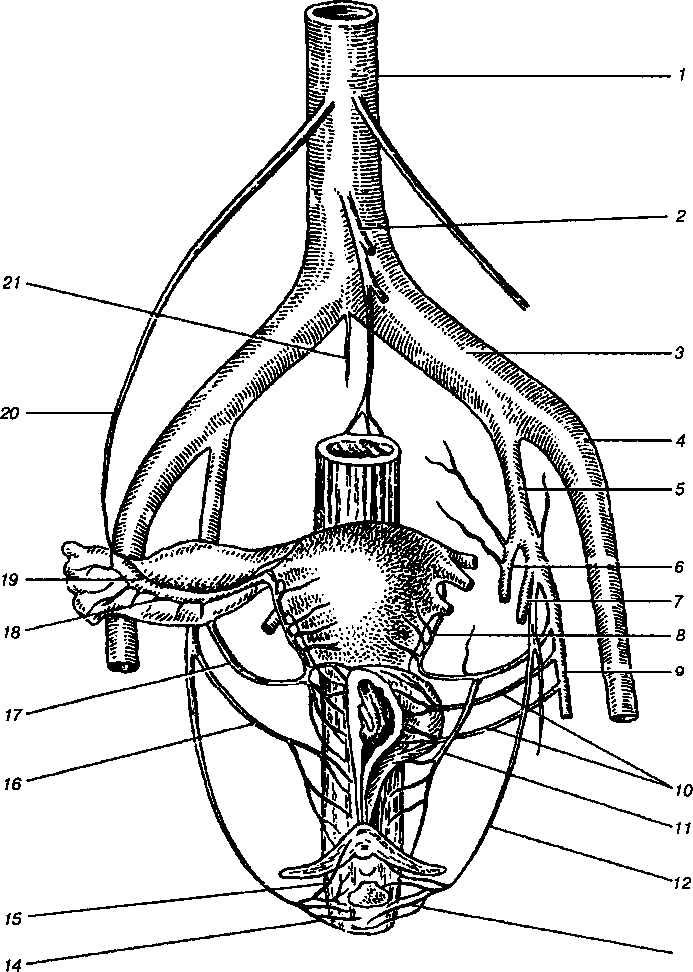
Snabdijevanje krvlju jajnika izvode jajnička arterija (a.ovarica) i ovarijalna grana uteralne arterije (g.ovaricus). Arterija jajnika grana se u dugoj, tankoj stabljici od abdominalna aorta ispod bubrežne arterije(vidi sliku 1.6). U nekim slučajevima, lijeva arterija jajnika može nastati iz lijeve bubrežne arterije. Spuštajući se retroperitonealno duž psoas major mišića, arterija jajnika prelazi sa mokraćovodom i prolazi kroz ligament koji suspenduje jajnik, dajući granu na jajnik i cijev i anastomozirajući sa završnim dijelom uteralne arterije.
Jajovod prima krv iz grana arterija maternice i jajnika, koje prolaze u mezosalpinksu paralelno sa tubom, anastomozirajući jedna s drugom.

Rice. 1.7. Arterijski sistem maternica i dodaci (prema M. S. Malinovsky):
1 - maternična arterija; 2 - silazni dio uteralne arterije; 3 - uzlazna arterija maternice; 4 - grane uteralne arterije, koje idu u debljinu materice; 5 - grana uteralne arterije, koja ide u mesovar; 6 - tubalna grana uteralne arterije; 7 - ordinalne grane jajnika arterije maternice; 8 - tubalno-jajnička grana uteralne arterije; 9 - arterija jajnika; 10, 12 - anastomoze između arterija maternice i jajnika; 11 - arterija okruglog ligamenta materice
Vagina je snabdjevena krvnim žilama internog bazena a.iliaca: gornja trećina se hrani iz cervicovaginalisa uteralne arterije, srednja trećina - iz a. vesicalis inferior, donja trećina - od a. haemorraidalis i a. pudenda interna.
Dakle, arterijska vaskularna mreža unutrašnjih genitalnih organa je dobro razvijena i izuzetno bogata anastomozama (slika 1.7).
Krv teče iz materice kroz vene koje formiraju uteralni pleksus – plexus uterinus (slika 1.8).
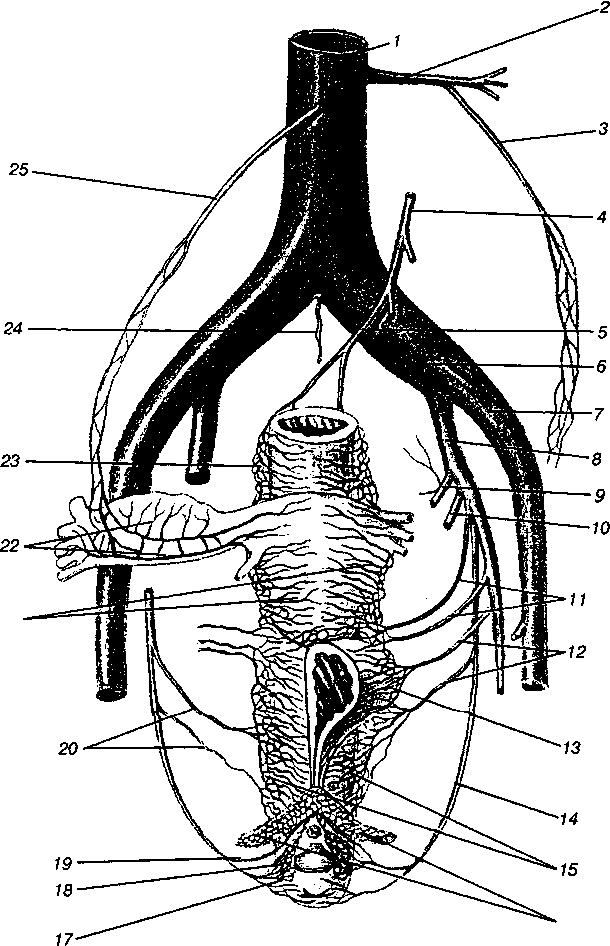
Rice. 1.8. Vene karličnih organa:
1 - donja šuplja vena; 2 - leva bubrežna vena; 3 - lijeva vena jajnika; 4 - donja mezenterična vena; 5 - gornja rektalna vena; 6 - zajednička ilijačna vena; 7 - vanjska ilijačna vena; 8 - unutrašnja ilijačna vena; 9 - gornja glutealna vena; 10 - donja glutealna vena; 11 - vene materice; 12 - vene mokraćne bešike; 13 - venski pleksus mokraćne bešike; 14 - dno pudendalna vena; 15 - vaginalni venski pleksus; 16 - vene nogu klitorisa; 17 - donja rektalna vena; 18 - bulbous-cavernous vene ulaza u vaginu; 19 - vena klitorisa; 20 - vaginalne vene; 21 - venski pleksus maternice; 22 - venski (pampiniformni) pleksus; 23 - rektalni venski pleksus; 24 - srednji sakralni pleksus; 25 - desna vena jajnika
Iz ovog pleksusa krv teče u tri smjera:
1)v. ovarica (iz jajnika, jajovoda i gornjeg dijela materice); 2) v. maternica (iz donje polovice tijela materice i gornjeg dijela cerviksa); 3) v. Iliaca interna (iz donjeg dijela cerviksa i vagine).
Plexus uterinus anastomozira sa venama Bešika i rektum. Vene jajnika odgovaraju arterijama. Formirajući pleksus (plexus pampiniformis), oni idu kao dio ligamenta koji suspendira jajnik, teče u donju šuplju venu ili bubrežnu venu. Iz jajovoda krv teče kroz vene koje prate jajovodne grane arterija maternice i jajnika. Brojne vene vagine formiraju pleksus - plexus venosus vaginalis. Iz ovog pleksusa krv teče kroz vene koje prate arterije i teče u v sistem. iliaca interna. Venski pleksusi vagine anastoziraju sa pleksusima susjednih organa male karlice i sa venama vanjskih genitalija.
Limfni sistem materice
Limfni sistem materice i blisko povezan limfni sistem jajovoda i jajnika je veoma bogat. Uobičajeno se dijeli na intraorganske i vanorganske. a prvi postepeno prelazi u drugi.
Intraorganski(Intravisceralni) limfni sistem počinje sa endometrijskom mrežom limfnih sudova; ova mreža je dosta anostomeozna jedna s drugom sa odgovarajućim eferentnim limfnim sistemima, što objašnjava činjenicu da se tumori ne šire duž ravni endometrijuma, već uglavnom prema van, prema dodacima materice.
Ekstraorganske (ekstravisceralne) eferentne limfne žile maternice usmjerene su uglavnom prema van iz maternice, duž toka krvnih žila, u bliskom kontaktu s njima.
Ekstraorganske limfne žile maternice koje izlaze dijele se u dvije grupe.
1. Limfni sudovi prve (niže) grupe, odvode limfu iz oko dva gornje trećine vagina i donja trećina maternice (uglavnom od grlića maternice), nalaze se na dnu širokog ligamenta materice i ulijevaju se u unutrašnje ilijačne, vanjske i zajedničke ilijačne, lumbalne, sakralne i anorektalne limfne čvorove.
2. Limfni sudovi druge (gornje) grupe odvode limfu od tijela materice, jajnika i jajovoda; počinju uglavnom od velikih subseroznih limfnih sinusa i idu uglavnom u gornji dio širokog ligamenta materice, idući do lumbalnih i sakralnih limfnih čvorova, a djelomično (uglavnom od dna maternice) - duž okruglog ligamenta materice do ingvinalnih limfnih čvorova.
3. Centralna lokacija limfnih čvorova treće faze su zajednički ilijačni limfni čvorovi i čvorovi koji se nalaze u području bifurkacije aorte.
Limfni čvorovi četvrtog i narednih faza najčešće se nalaze: desno - na prednjoj površini donje šuplje vene, lijevo - na lijevom polukrugu aorte ili direktno na njoj (tzv. paraaortni čvorovi) . Na obje strane limfni čvorovi leže u obliku lanaca.
Limfna drenaža iz jajnika Provodi se kroz limfne žile u predjelu kapije organa, gdje je izoliran subovarijalni limfni pleksus (plexus lymphaticus subovaricus), do para-aortalnih limfnih čvorova.
Limfni sistem desnog jajnika je povezan sa limfni sistem ileocekalni ugao i slijepo crijevo.
Inervacija ženskih genitalnih organa
Inervaciju unutrašnjih genitalnih organa vrši autonomni nervni sistem. Autonomni nervi sadrže simpatička i parasimpatička vlakna, kao i eferentna i aferentna. Jedan od najvećih eferentnih autonomnih pleksusa je trbušni aortni pleksus, koji se nalazi duž toka abdominalne aorte. Grana pleksusa trbušne aorte je pleksus jajnika, koji inervira jajnik, dio jajovoda i široki ligament maternice.
Druga grana je donji hipogastrični pleksus, koji formira autonomne pleksuse organa, uključujući uterovaginalni pleksus. Frankenheiserov uterovaginalni pleksus nalazi se duž žila maternice kao dio kardinalnih i sakro-uterinih ligamenata. Ovaj pleksus takođe sadrži aferentna vlakna (korijeni Th1O - L1).
UREĐAJ ZA FIKSIRANJE UNUTRAŠNJIH GENITALNIH ORGANA ŽENE
Aparat za fiksiranje unutrašnjih genitalnih organa žene sastoji se od suspenzije, fiksirajućeg i potpornog aparata, koji osigurava fiziološki položaj materice, jajovoda i jajnika (Sl. 61).
Aparat za suspenziju
Objedinjuje kompleks ligamenata koji povezuju maternicu, cijevi i jajnike sa zidovima zdjelice i međusobno. Ova grupa uključuje okrugle, široke ligamente maternice, kao i suspenzorne i vlastite ligamente jajnika.
Okrugli ligamenti materice (lig. teres uteri, dextrum et sinistrum) su parna vrpca dužine 10-15 cm, debljine 3-5 mm, koja se sastoji od vezivnog tkiva i glatkih mišićnih vlakana. Polazeći od bočnih rubova maternice nešto niže i ispred početka jajovoda sa svake strane, okrugli ligamenti prolaze između listova širokog ligamenta maternice (intraperitonealno) i idu do bočne stijenke zdjelice, retroperitonealno.
Zatim ulaze u unutrašnji otvor ingvinalnog kanala. Njihova distalna trećina nalazi se u kanalu, zatim ligamenti izlaze kroz vanjski otvor ingvinalnog kanala i granaju se u potkožnog tkiva usne.
Široki ligamenti materice (lig. latum uteri, dextrum et sinistrum) su frontalno locirane duplikature peritoneuma, koje su nastavak seroznog omotača prednjeg i stražnja površina maternice sa strane njenih "rebara" i razdvajanje na listove parijetalnog peritoneuma bočnih zidova male karlice - spolja. Na vrhu široki ligament maternice zatvara jajovod, smješten između njegova dva lista; ispod, ligament se cijepa, prelazeći u parijetalni peritoneum karličnog dna. Između listova širokog ligamenta (uglavnom u njihovoj bazi) leži vlakno (parametrium), u čijem donjem dijelu arterija maternice prelazi s jedne strane na drugu.
Široki ligamenti materice leže slobodno (bez napetosti), prate kretanje materice i, naravno, ne mogu igrati značajnu ulogu u održavanju materice u fiziološkom položaju. Govoreći o širokom ligamentu maternice, nemoguće je ne spomenuti da je kod intraligamentnih tumora jajnika koji se nalaze između listova širokog ligamenta, uobičajena topografija zdjeličnih organa narušena u jednom ili drugom stupnju.
Viseći ligamenti testisa ica(lig. suspensorium ovarii, dextrum et. sinistrum) idu od gornjeg (tubularnog) kraja jajnika i jajovoda do peritoneuma bočne stijenke karlice. Ovi relativno jaki, zahvaljujući žilama koje prolaze kroz njih (a. et v. ovagisae) i nervima, ligamenti drže jajnike u limbu.
Vlastiti ligamenti jajnika A(1ig. Ovarii proprimu, dextrum et. sinistrum) su vrlo jaka kratka fibrozno-glukomuskularna vrpca koja povezuje donji (uterini) kraj jajnika sa maternicom, a prolazi kroz debljinu širokog ligamenta materice.
Popravljajući, ili zapravo fiksirajući aparat (retinaculum uteri) je "zona zgušnjavanja" koja se sastoji od snažnih niti vezivnog tkiva, elastičnih i glatkih mišićnih vlakana.
U aparatu za pričvršćivanje razlikuju se sljedeći dijelovi:
Prednji dio (pars anterior retinaculi), koji uključuje pubovezikalne ili pubično-vezikalne ligamente (ligg. pubovesicalia), nastavljajući dalje u obliku vezikouterinih (vesico-cervikalnih) ligamenata (ligg. Vesicouterina s. vesicocervicalia);
Srednji dio (pars media retinaculi), koji je najmoćniji u sistemu aparata za fiksiranje; uglavnom obuhvata sistem kardinalnih ligamenata (1igg. cardinalia);
Stražnji dio (pars posterior retinaculi), koji je predstavljen sakro-uterinim ligamentima (1igg. sacrouterina).
Neke od ovih veza treba detaljnije razmotriti.
1. Vezikouterini ili vezikocervikalni ligamenti su fibromuskularne ploče koje pokrivaju bešiku sa obe strane, fiksirajući je u određenom položaju i sprečavajući cerviks da se pomeri unazad.
2. Glavni ili glavni (kardinalni) ligamenti materice su skup isprepletenih gustih fascijalnih i glatkih mišićnih vlakana sa veliki iznosžile i živci maternice, smješteni u podnožju širokih ligamenata maternice u frontalnoj ravnini.
3. Sakro-uterini ligamenti sastoje se od mišićnih snopova i polaze od stražnje površine grlića materice, lučno prekrivajući rektum sa strana (utkajući se u njegovu bočnu stijenku), a fiksirani su za parijetalnu ploču karlične fascije na prednjoj strani površine sakruma. Podižući gornji peritoneum, sakro-uterini ligamenti formiraju rekto-uterine nabore.
Potporni (potporni) aparati ujedinjeni grupom mišića i fascije, tvoreći dno zdjelice, iznad kojeg se nalaze unutrašnji genitalni organi.
Poslušajte (7 240 Kb):
Ženska reproduktivni sistem:
struktura i funkcija jajnika, oogeneza
Ženski reproduktivni sistem uključuje gonade (spolne žlijezde) - jajnike i pomoćne organe genitalnog trakta (jajovode, matericu, vaginu, vanjske genitalije).
jajnika
Jajnici obavljaju dvije glavne funkcije: generativna funkcija(formiranje ženskih zametnih ćelija) i endokrina funkcija (proizvodnja polnih hormona).
Razvoj organa ženskog reproduktivnog sistema (kao i muškog) usko je povezan sa razvojem organa. Stroma jajnika razvija se iz mezenhima primarnog bubrega (mesonephros), u koji se stvara tzv. genitalne vrpce iz celimskog (mezodermnog) epitela genitalnih grebena. Owogonia (buduće polne ćelije) odvajaju se mnogo ranije - od mezenhima zida žumanjčane vrećice. Jajovodi, maternica i vagina razvijaju se iz paramezonefričnih ili Müllerovih kanala.
Do diferencijacije jajnika dolazi do 6. sedmice embriogeneze. U embriogenezi jajnika pojačan razvoj mezenhim se javlja u osnovi tijela primarnih bubrega. Istovremeno, slobodni krajevi polnih užadi su smanjeni i bubrežnih tubula, a mezonefrični kanali atrofiraju, dok paramezonefrični kanali (Müllerovi) postaju jajovodi, čiji se krajevi šire u lijeve koji zatvaraju jajnike. Donji dijelovi paramezonefričnih kanala spajaju se i nastaju maternica i vagina.
Početkom 7. sedmice počinje odvajanje jajnika od mezonefrosa i formiranje vaskularne pedikule jajnika - mesovarium ( mesovarium). Kod embriona starih 7...8 sedmica jajnik je predstavljen kortikalnim supstancom, a medula razvija kasnije. Korteks nastaje urastanjem genitalnih vrpci s površine epitela genitalnog grebena. Mezenhim postupno raste između polnih užadi, dijeleći ih na odvojena ostrva. Kao rezultat aktivne reprodukcije oogonije u embriogenezi, posebno u 3. ... 4. mjesecu razvoja, broj zametnih stanica se progresivno povećava. Od 3. mjeseca razvoja, oko polovina ovogna počinje da se diferencira u oocit prvog reda (period malog rasta), koji je u profazi mejoze. U ovoj fazi ćelija opstaje do puberteta, kada se završavaju sve faze mejoze (period velikog rasta). Do trenutka rođenja broj oogonija progresivno opada i iznosi oko 4...5%, većina ćelija je podvrgnuta atreziji, glavne ćelije su oocite 1. reda koje su ušle u period rasta. Ukupan broj zametnih ćelija u trenutku rođenja je oko 300 000 ... 400 000. Kod novorođene djevojčice nastavlja se proces urastanja polnih vrpci iz površinskog epitela, koji prestaje do kraja prve godine života (nakon formiranje vezivnog tkiva jajnika). Medula se razvija iz primarnog bubrega (proliferirajući mezenhim i krvni sudovi mezovarijuma). Endokrina funkcija jajnika počinje se manifestirati kada žensko tijelo dosegne pubertet. Primarni mali rast folikula ne zavisi od hormona hipofize, veliki rast stimuliše FSH.
Jajnik odrasle žene
Sa površine, organ je okružen proteinskom membranom ( tunica albuginea), formiran od peritoneuma prekrivenog mezotelom. Slobodna površina mezotela je opremljena mikroresicama. Istovremeno, same mezotelne ćelije nemaju ravan, već kubični oblik. Ispod albugine se nalazi korteks, i dublje medula jajnika.
korteks ( cortex ovarii) formiraju folikuli različitog stepena zrelosti koji se nalaze u stromi vezivnog tkiva. Postoje 4 vrste folikula:
- iskonski;
- primarni;
- sekundarni;
- tercijarni.
Primordijalni folikuli sastoji se od oocita (u mejotičkoj profazi diplotene) okruženog: jednim slojem ravne ćelije folikularni epitel i bazalna membrana (ovaj epitel). Primordijalni folikuli su glavni tip folikula u jajnicima. žensko tijelo koji nisu dostigli pubertet.
Primarni folikuli. Kako folikuli rastu, povećava se i veličina same zametne stanice. Sekundarna, sjajna zona pojavljuje se oko citoleme ( zone pellucida), izvan kojih se nalaze u 1 ... 2 sloja kubičnih folikularnih ćelija na bazalnoj membrani. U citoplazmi ovih ćelija, na strani okrenutoj prema oocitu, dobro je razvijen Golgijev aparat sa sekretornim inkluzijama, ribosomima i poliribosomima. Na površini ćelije vidljive su dvije vrste mikrovila: neke prodiru u sjajnu zonu, dok druge pružaju kontakt između folikulocita. Slične mikroresice su prisutne na citolemi oocita. Tokom podjele sazrijevanja, mikrovili se skraćuju, pa čak i nestaju. Takvi folikuli, koji se sastoje od: rastuće oocite, sjajne zone u razvoju i sloja kubičnog folikularnog epitela, nazivaju se primarni folikuli.
Karakteristična karakteristika ovih folikula je formiranje sjajne zone, koja se sastoji od mukoproteina i glikozaminoglikana koje luče i oocita i folikularni epitel. U neobojenom obliku izgleda prozirno, sjajno, po čemu je i dobio ime. zone pellucida.
Kako rastući folikul raste, okolno vezivno tkivo se zgušnjava, čime nastaje vanjski omotač folikula - tzv. teke ( theca folikula).
sekundarnih folikula. Dalji rast folikula je posljedica rasta jednoslojnog folikularnog epitela i njegove transformacije u slojevit epitel. Epitel luči folikularnu tečnost ( folikula tečnosti), koji se akumulira u nastajućoj šupljini folikula i sadrži steroidni hormoni(estrogen). Istovremeno, oocita sa sekundarnom membranom koja je okružuje i folikularne ćelije u obliku oviparnog tuberkula ( cumulus oophorus) se pomjera na jedan pol folikula. Nakon toga, brojne krvne kapilare rastu u teku i ona se diferencira u dva sloja - unutrašnji i vanjski. U unutrašnjem toku ( theca interna) oko razgranatih kapilara nalaze se brojne intersticijske ćelije koje odgovaraju intersticijskim ćelijama testisa (glandulociti). Teka na otvorenom ( theca folliculi externa) se sastoji od gustog vezivnog tkiva.
Takvi folikuli, u kojima se formira folikularna šupljina, a theca se sastoji od dva sloja, već se nazivaju sekundarni folikuli ( folliculus secundorius). Oocit u ovom folikulu više se ne povećava u volumenu, iako se sami folikuli naglo povećavaju zbog nakupljanja folikularne tekućine u njihovoj šupljini. U ovom slučaju, oocita sa slojem folikularnih ćelija koja ga okružuje gura se na gornji pol rastućeg folikula. Ovaj sloj folikularnih ćelija naziva se blistava kruna, ili corona radiata.
zreli folikul, koji je dostigao svoj maksimalni razvoj i uključuje jednu šupljinu ispunjenu folikularnom tekućinom, naziva se tercijarni ili vezikularni folikul ( folliculus ovaricus tertiarius), ili Graaffov balon. Ćelije zračne krune, koje neposredno okružuju rastuću oocitu, imaju duge razgranate procese koji prodiru kroz zonsku zonu i dopiru do površine jajne ćelije. Kroz ove procese, oocita prima iz folikularnih ćelija hranljive materije, iz kojeg se u citoplazmi sintetišu lipoproteini žumanca, kao i druge supstance.
Vezikularni (tercijarni) folikul dostiže toliku veličinu da strši na površinu jajnika, a jajonosni tuberkul sa oocitom je u izbočenom dijelu vezikula. Dalje povećanje volumena mjehurića preplavljenog folikularnom tekućinom dovodi do istezanja i stanjivanja i njegove vanjske ovojnice i albugineje jajnika na mjestu vezivanja ove vezikule, nakon čega slijedi ruptura i ovulacija.
Između folikula nalaze se atretična tijela ( corpus atreticum). Nastaju od folikula koji su u različitim fazama prestali da se razvijaju.
Ispod korteksa u jajniku je medula ( medulla ovarii), koji se sastoji od, u kojem prolaze glavne krvne žile i živci, kao i epitelne vrpce - ostaci tubula primarnog bubrega.
Generativna funkcija jajnika Ovogeneza
Ovogeneza se razlikuje od spermatogeneze na više načina i odvija se u tri faze:
- uzgoj;
- rast;
- sazrevanje.
Prva faza - sezona razmnožavanja oogonije - odvija se tokom perioda prenatalni razvoj, a kod nekih vrsta sisara u prvim mjesecima postnatalnog života, kada dolazi do diobe oogonije i formiranja primarnih folikula u jajniku embrija. Period razmnožavanja završava ulaskom ćelije u mejozu, početkom diferencijacije u oocit 1. reda. Mejotička dioba prestaje u profazi i u ovoj fazi stanice opstaju do perioda puberteta organizma.
Druga faza - period rasta - odvija se u funkcionalnom zrelom jajniku (nakon puberteta djevojčice) i sastoji se u transformaciji oocita 1. reda primarnog folikula u oocitu 1. reda u zrelom folikulu. U jezgri rastuće oocite dolazi do konjugacije hromozoma i formiranja tetrada, a inkluzije žumanjka se akumuliraju u njihovoj citoplazmi.
Treća (posljednja) faza - razdoblje sazrijevanja - počinje formiranjem oocita 2. reda i završava se njegovim oslobađanjem iz jajnika kao rezultat ovulacije. Period sazrijevanja, kao i tokom spermatogeneze, uključuje dvije diobe, drugu koja slijedi nakon prve bez interkineze, što dovodi do smanjenja (smanjenja) broja hromozoma za polovinu, a njihov skup postaje haploidan. Prilikom prve diobe sazrijevanja, oocita 1. reda se dijeli, što rezultira formiranjem oocita 2. reda i malog redukcijskog tijela. Oocita 2. reda prima gotovo cijelu masu akumuliranog žumanca i stoga ostaje jednako velika kao jajna stanica 1. reda. Redukciono tijelo je mala stanica s malom količinom citoplazme, koja prima jednu dijadu hromozoma iz svake tetrade jezgre oocita 1. reda. Kod druge diobe sazrijevanja, kao rezultat diobe oocita 2. reda, formiraju se jedno jaje i drugo redukcijsko tijelo. Prvo redukcijsko tijelo ponekad se također dijeli na dvije identične male ćelije. Kao rezultat ovih transformacija oocita 1. reda nastaje jedno jaje i dva ili tri redukcijska (tzv. polarna) tijela.
Faza formiranja - za razliku od spermatogeneze, ona je odsutna u oogenezi.
Gonociti koji migriraju iz primarnog ektoderma kroz endoderm žumančane vrećice do genitalnih nabora transformiraju se tokom seksualne diferencijacije gonada u oogonije u jajnicima. Kako period reprodukcije prolazi, nakon ponovljene podjele mitozom, oogonije ulaze u sljedeću fazu diferencijacije zametnih stanica - oocit 1. reda, u kojem su važne bioloških pojava, specifično za zametne stanice - konjugacija homolognih roditeljskih hromozoma i crossing over - izmjena mjesta između hromozoma. Ovi procesi se javljaju u oocitima 1. reda, koji su u profazi I mejotičke diobe. Za razliku od spermatogeneze, oociti 1. reda prolaze kroz profazu 1 faze mejoze kod većine vrsta sisara i ljudi u antenatalnom periodu. Kao i somatske ćelije, gonociti, oogonije i oociti 1. reda u fazama profaze I mejotičke diobe sadrže diploidni set hromozoma. Oogonija se pretvara u oocitu 1. reda od trenutka kada završi period reprodukcije i ulazi u period malog rasta.
Morfološki preustroj hromozoma i jezgara u oocitima tokom njihovog prelaska iz jedne faze profaze I mejotičke deobe u drugu slična je onima koja su data za spermatocite. Za razliku od spermatocita u fazi diplotena, oociti u diplotenu su uključeni u formiranje folikula. Nakon ove faze profaze I mejotičke diobe oociti učestvuju u uzastopnim fazama razvoja folikula. Oociti u diplotenu, zatvoreni u primarnim folikulima, sačinjavaju skup zametnih ćelija iz kojeg dio njih kontinuirano ulazi u period velikog rasta. U oocitima koje su napustile pul primarnih folikula i ušle u period visokog rasta, postoji aktivna sinteza p- i mRNA i proteina, koji se koriste ne samo za rast oocita, već uglavnom u prvim fazama razvoja embrion koji se razdvaja. Samo neki od oocita i folikula koji su ušli u rast dostižu preovulatornu veličinu, sazrijevaju i ulaze u metafazu druge diobe sazrijevanja i mogu se oploditi.
Treba napomenuti da je većina oocita u rastu i sazrijevanju folikula u različiti periodi njihov rast podliježe atreziji. Završne faze perioda velikog rasta oocita i folikula, sazrijevanja i ovulacije odvijaju se ciklično i zavise od ciklične aktivnosti sistema jajnika.
Na početku velikog rasta, folikularne ćelije, koje su se prethodno nalazile u obliku jednog sloja spljoštenih ćelija, poprimaju prizmatični oblik, dijele se mitozom, a folikularni epitel postaje višeslojan, dobivajući naziv granularne zone ( zona granulosa). Među folikularnim stanicama preovulatornog folikula razlikuju se "tamne" i "svjetle" stanice. Međutim, njihovo porijeklo i značenje ostaju nejasni.
Ženske zametne ćelije, kao i muške, u određenoj su mjeri odvojene od mikrookruženja. hematofolikularna barijera, što stvara optimalne uslove za metabolizam oocita. Sastoji se od vezivnog tkiva (theca), krvnih sudova, folikularnog epitela i zone zona zonasum.
Ovulacija. Početak ovulacije - ruptura folikula i oslobađanje oocita 2. reda u trbušnu šupljinu - uzrokovan je djelovanjem hipofize luteinizirajući hormon(lutropin), kada se njegovo lučenje od strane hipofize dramatično povećava. U preovulatornoj fazi postoji izražena hiperemija jajnika, povećanje permeabilnosti hematofolikularne barijere, praćeno razvojem intersticijalnog edema, infiltracijom zida folikula segmentiranim leukocitima. Volumen folikula i pritisak u njemu brzo se povećavaju, njegov zid naglo postaje tanji. U nervnim vlaknima i terminalima pronađenim tokom ovog perioda najveća koncentracija kateholamini. Oksitocin može igrati ulogu u ovulaciji. Prije početka ovulacije, povećava se lučenje oksitocina kao odgovor na iritaciju nervnih završetaka (nalazi se u unutrašnja školjka), uzrokovano povećanjem intrafolikularnog pritiska. Osim toga, proteolitički enzimi, kao i interakcija hijaluronska kiselina i hijaluronidazu, koja se nalazi u njenoj ljusci.
Ovocit 2. reda, okružen folikularnim epitelom, iz trbušne šupljine ulazi u infundibulum i dalje u lumen jajovoda. Ovdje (u prisustvu muških zametnih stanica) brzo dolazi do druge diobe sazrijevanja i formira se zrelo jaje, spremno za oplodnju.
Folikularna atrezija. Značajan broj folikula ne dostiže fazu zrelosti, već prolazi kroz atreziju - neku vrstu destruktivnog restrukturiranja. Atrezija oocita počinje lizom organela, kortikalnih granula i smanjenjem jezgra. U tom slučaju briljantna zona gubi svoj sferni oblik i postaje naborana, zgušnjava se i hijalinizira. U isto vrijeme, stanice granularnog sloja također atrofiraju, a intersticijske stanice membrane ne samo da ne umiru, već se, naprotiv, intenzivno razmnožavaju i, hipertrofirajući, po obliku i izgledu počinju nalikovati lutealnim stanicama. žuto tijelo koje su u cvatu. Ovako atretično telo (corpus atreticum), koji pomalo podsjeća na žuto tijelo, ali se razlikuje od potonjeg po prisutnosti sjajne zone oocita u centru.
U toku dalje involucije atretičkih tijela na njihovom mjestu ostaju nakupine intersticijskih ćelija.
Obilna inervacija atretskih tijela, kao i povećanje sadržaja ribonukleoproteina i lipida u hipertrofirajućim intersticijskim stanicama i povećanje aktivnosti niza enzima u njima ukazuju na povećanje metabolizma i visoku funkcionalnu aktivnost atretičkih folikula. Budući da su intersticijske ćelije uključene u proizvodnju hormona jajnika, mora se pretpostaviti da je atrezija, koja rezultira povećanjem broja ovih ćelija, neophodna za proizvodnju hormona u jajniku žene.
žuto tijelo ( žuto tijelo)
Pod uticajem viška luteinizirajućeg hormona koji je izazvao ovulaciju, elementi zida zrele vezikule koji pucaju prolaze kroz promene koje dovode do stvaranja žutog tela - privremenog dodatnog endokrine žlezde unutar jajnika. Istovremeno, krv se ulijeva u šupljinu prazne vezikule iz žila unutrašnje membrane, čiji je integritet narušen u vrijeme ovulacije. Krvni ugrušak se brzo zamjenjuje vezivnim tkivom u središtu žutog tijela u razvoju.
Postoje 4 faze u razvoju žutog tela:
- proliferacija;
- metamorfoza žlijezda;
- heyday;
- involucije.
U prvoj fazi - proliferaciji i vaskularizaciji - epitelne ćelije bivšeg zrnastog sloja se razmnožavaju, a između njih intenzivno rastu kapilare iz unutrašnje membrane. Zatim dolazi druga faza - žljezdana metamorfoza, kada su stanice folikularnog epitela jako hipertrofirane i u njima se nakuplja žuti pigment (lutein), koji pripada grupi lipohroma. Takve ćelije se nazivaju lutealne ili luteocite ( luteocyti). Volumen novoformiranog žutog tijela naglo se povećava, i ono dobiva žuta. Od ovog trenutka žuto tijelo počinje proizvoditi vlastiti hormon - progesteron, čime se prelazi u treću fazu - procvat. Trajanje ove faze varira. Ako do oplodnje nije došlo, period cvjetanja žutog tijela je ograničen na 12-14 dana. U ovom slučaju se naziva menstrualno žuto tijelo ( corpus luteum menstruationis). Žuto tijelo opstaje duže vrijeme ako je došlo do trudnoće - to je žuto tijelo trudnoće ( corpus luteum graviditationis).
Razlika između žutog tijela trudnoće i menstruacije ograničena je samo trajanjem perioda cvatnje i veličinom (1,5 ... 2 cm u promjeru za menstruaciju i više od 5 cm u promjeru za žuto tijelo trudnoće). Nakon prestanka funkcioniranja, žuto tijelo trudnoće i menstruacija prolaze kroz involuciju (faza obrnutog razvoja). Ćelije žlijezde atrofiraju, a vezivno tkivo središnjeg ožiljka raste. Kao rezultat, formira se bijelo tijelo na mjestu bivšeg žutog tijela ( corpus albicans) - ožiljak vezivnog tkiva. Ostaje u jajniku nekoliko godina, ali se onda povlači.
Endokrine funkcije jajnika
Dok muške spolne žlijezde kontinuirano proizvode polni hormon (testosteron) tijekom svoje aktivne aktivnosti, jajnik je karakteriziran cikličnom (naizmjeničnom) proizvodnjom estrogena i hormon žutog tela progesteron.
Estrogeni (estradiol, estron i estriol) se nalaze u tečnosti koja se akumulira u šupljini rastućih i zrelih folikula. Stoga su se ovi hormoni ranije nazivali folikularni ili folikulini. Jajnik počinje intenzivno proizvoditi estrogene kada ženski organizam uđe u pubertet, kada se uspostave polni ciklusi, koji se kod nižih sisara manifestuju redovnim početkom estrusa ( estrus) - oslobađanje smrdljive sluzi iz vagine. Zbog toga se hormoni pod čijim uticajem nastaje estrus nazivaju estrogeni.
Starostno slabljenje aktivnosti jajnika (period menomauze) dovodi do prestanka seksualnih ciklusa.
Vaskularizacija. Jajnik karakterizira spiralni tok arterija i vena i njihovo obilno grananje. Distribucija krvnih žila u jajniku podliježe promjenama zbog ciklusa folikula. U periodu rasta primarnih folikula formira se horoidni pleksus u unutarnjoj membrani koja se razvija, čija se složenost povećava do ovulacije i formiranja žutog tijela. Nakon toga, kako se žuto tijelo okreće, horoidni pleksus se smanjuje. Vene u svim dijelovima jajnika povezane su brojnim anastomozama, a kapacitet venske mreže znatno premašuje kapacitet arterijskog sistema.
Inervacija. Nervna vlakna, ulazeći u jajnik, i simpatički i parasimpatički, formiraju mreže oko folikula i žutog tijela, kao i u dijelu mozga. Osim toga, u jajnicima se nalaze brojni receptori, preko kojih aferentni signali ulaze u centralni nervni sistem i dopiru do hipotalamusa.
Neki pojmovi iz praktične medicine:
- ovulatorni vrhunac- neposredno prije ovulacije, povećanje nivoa estrogena u krvi, kao i luteinizirajućih i folikulostimulirajućih hormona;
- anovulatorni ciklus- menstrualni ciklus, koji teče bez ovulacije i formiranja žutog tijela;
- predmenstrualni sindrom (syndromum praemenstruale; sin. predmenstrualna napetost) -- patološko stanje, koji se javlja kod nekih žena u drugoj polovini menstruacije (3 ... 14 dana prije početka menstruacije) i karakteriziraju ga različiti neuropsihički, vegetativno-vaskularni i metabolički poremećaji; žensko3.mp3,
6447 kB
- medijalno - okrenut prema karličnoj šupljini;
- bočno - uz zid male karlice.
Površine jajnika su razdvojene rubovima, prekrivene su jednim slojem kuboidnog epitela i imaju mnogo udubljenja - jama, tragova oslobađanja jaja.
Rubovi jajnika:
Stražnji - konveksan besplatno rub;
Prednji - mezenterični rub, mezenterij jajnika je pričvršćen za njega, ima udubljenje - kapije jajnika , kroz koje krvne žile i živci ulaze i izlaze iz tijela.
krajevi jajnika:
Gornji - kraj cijevi , okrenut prema jajovodu, pričvršćen za njega jajnika resa jajovod;
niže - kraj materice, povezan sa maternicom sopstveni ligament jajnika.
Jajnici su među pokretnim organima male karlice.
Unutrašnja struktura jajnika
1. Proteinska ljuska- Ovo je gusta vezivnotkivna membrana koja spolja prekriva jajnik.
2. Parenhim (osnovno tkivo) jajnika podijeljena:
- kortikalni supstance(vanjski);
- medula(interno).
medula Jajnik se sastoji od vezivnog tkiva i sadrži brojne krvne i limfne žile i živce.
U korteksu postoji ogroman broj folikula koji sadrže zametna jaja - ovotonii , okružen jednim slojem folikularnog epitela.
Folikuli korteksa:
- primarni folikuli - nezreli folikuli;
- sekundarnih folikula- zreli folikuli;
- Graafovi mehurići- najzrelije balon(pjenušavo) folikula;
- atretickoji folikuli - folikula prolazi kroz obrnuti razvoj (atrezija).
A postoje i u korteksu žutavaša tela i ožiljci, umjesto prethodno pucanih folikula.
EGG- žensko polna ćelija, ima zaobljen oblik, veličine do 150 mikrona u prečniku. Sadrži jezgro, citoplazmu, u kojoj se pored organela nalaze proteinsko-lipidne inkluzije (žumance), glikogen, koji su neophodni za ishranu jajeta. Kod ljudi, zbog činjenice da se embrion razvija u maternici i hrani se majčinim tijelom, nema potrebe za stvaranjem velikih rezervi žumanca u jajetu. Stoga citoplazma ženskog jajeta sadrži vrlo malu količinu inkluzija žumanjka i ugljikohidrata. Jaje obično troši svoje zalihe nutrijenata u roku od 12-24 sata nakon ovulacije. Ako do oplodnje ne dođe, jaje umire nakon tog vremena.
Jajna stanica ima dvije membrane. Unutra je citolema, koja je citoplazmatska membrana jajeta. Izvan citoleme nalazi se sloj tzv folikularne ćelije, zaštita jajne ćelije i proizvodnja ženskih polnih hormona - estrogeni.
Ovogeneza
Proces sazrevanja jajnih ćelija u jajnicima naziva se oogeneza (oogeneza).
Primarne ženske polne ćelije - oogonia razmnožavaju se kod ženskih fetusa u prvim mjesecima fetalnog razvoja.
Time se stvaraju tzv primordijalni folikuli , smještene u dubokim slojevima kortikalne tvari jajnika, sadrže - oogonia , okružena jednim slojem folikularnih ćelija.
Oogonia se više puta mitotički dijele na oociti prvog reda (primarnih oocita), dok se djevojčica rodi, ima ih oko 2 miliona, tada neki od njih podležu atreziji.
Do početka puberteta u jajnicima ostaje oko 300 - 500 hiljada primarnih oocita. Primarne oocite prečnika od oko 30 μm svaka, zajedno sa okolna dva sloja folikularnih epitelnih ćelija, formiraju primordijalni folikuli .
Kod djevojčica u pubertetu i kod zrelih žena većina primarnih oocita umire. Tokom života žene ona samo sazrijeva 400-500 jajaćelije.
U procesu sazrijevanja, primarna oocita prolazi kroz faze mejoze. Kao rezultat mejotičke diobe, sekundarne oocite , već imaju jedan (haploidni) set hromozoma (23), i mali, tzv. bydebelo tijelo, sa istim (23) skupom hromozoma.
U tom slučaju se primarni folikuli pretvaraju u sekundarno folikula . Tečnost se nakuplja unutar takvih folikula, a oko svake sekundarne oocite formiraju se dvije ljuske - cytolemma I sloj folikularnih ćelija.
Tako nastaje sekundarni folikul balon chat (zreli) folikul , ispunjena folikularnom tečnošću. (slajd)
zreli folikul Prečnika 0,5-1,0 cm, ima ovojnicu vezivnog tkiva, koja se sastoji od spoljašnjeg i unutrašnjeg sloja. Zrnasti sloj se nalazi u blizini unutrašnjeg sloja, koji formira nasip na kojem leži jaje - oocita . Unutar zrelog folikula nalazi se šupljina ispunjena folikularnom tekućinom.
Izvodi epitel folikula endokrinu ulogu- Proizvodi i luči ženske polne hormone u krv estrogena.
Kako folikul jajnika sazrijeva, on postepeno stiže do površinskog sloja organa.
Kod polno zrele žene, 1 ili rjeđe 2 folikula sazrijevaju u isto vrijeme 28-30 dana. Preostali folikuli koji rastu u ovom trenutku prolaze kroz obrnuti razvoj - atrezia. Na mjestu odumiranja takvih nezrelih i mrtvih folikula ostaju strukture tzv atretična tela.
zreo bubbly folikul - g raaf bubble u jednom ili drugom jajniku, podiže svoj integumentarni epitel, razbija ga. U ovom slučaju, jaje (sekundarna oocita) pada u peritonealnu šupljinu tijela u blizini abdominalni otvor uterusabi.
Nakon sazrijevanja jajne stanice, zreli folikul sa svojim proteolitičkim enzimima topi proteinsku membranu jajnika i, pucajući, oslobađa jaje.
Proces rupture vezikularnog folikula i oslobađanja jajne stanice iz jajnika naziva se ovulacija . Javlja se u sredini menstrualnog ciklusa 14-15 dana (računajući od prvog dana menstruacije).
Oslobođeno jaje prvo ulazi u trbušnu šupljinu, a zatim na fimbrije jajovoda i u trbušni otvor jajovoda. Ožiljci (rupice) ostaju na površini jajnika na izlaznom mjestu svakog folikula, što je žena starija, to je više ožiljaka na površini jajnika.
Na mjestu puknutog folikula formiraju se njegove folikularne ćelije žuto tijelo –menstrualnog žutog tela , (prethodni slajd) koji služi kao privremena žlijezda unutrašnja sekrecija.
Hormoni žutog tela - lutein i progesteron, koji inhibiraju razvoj novih folikula i sljedeću ovulaciju.
Pod uticajem progesterona (hormona žutog tela), sluznica materice se zadebljava, koja se priprema za percepciju oplođenog jajeta.
Ako ne dođe do oplodnje jajne ćelije, tada dolazi do menstrualnog žutog tela nakon 12-14 atrofira, prestaje mu hormonska funkcija i pretvara se u beličasto telo koji nestaje nakon nekoliko godina. Nakon atrofije žutog tijela, novi folikuli počinju sazrijevati.
S tim u vezi, sluznica materice se odbacuje, njeni krvni sudovi su pocepani, dolazi do krvarenja, što se obično naziva menstrualni.
Procesi koji se javljaju 28 - 30 dana u jajniku se nazivaju ciklus jajnika . Menstrualni ciklus materice ovisi o promjenama hormonske aktivnosti u jajnicima.
Period ovulacije i 1-2 dana nakon nje je najbolje vrijeme za začeće djeteta.
Suprotno tome, najopasniji period seksualne aktivnosti, ako je trudnoća nepoželjna.
Period menstruacije, 5-6 dana prije i poslije nje, vrijeme je kada je mogućnost zatrudnjenja vrlo mala – to je period fiziološke metode kontracepcije.
Državni pedagoški univerzitet u Melitopolju
Hemijsko-biološki fakultet
Zavod za anatomiju i fiziologiju čovjeka i životinja
Tema: „Struktura i starosne promjene jajnici"
Individualni istraživački zadatak
Po disciplini: "Histologija"
Izvedeno
učenik grupe 14
specijalnost:
Biologija. Psihologija
Merko Olga
naučni savjetnik:
Prokofieva O.A.
Melitopolj 2008
1. Struktura jajnika
2. Periodi života žene
3. Razvoj jajnika u različitim periodima
4. Proučavanje strukture jajnika na mikropreparatima
6. Reference
Jajnici su ženske polne žlezde. Ima ih dva, po jedan sa svake strane. U njima se odvija proces sazrijevanja jajne stanice i stvaraju se ženski spolni hormoni koji reguliraju seksualne funkcije žene. Sazrijevanje jajnika završava se u pubertetskom (adolescentnom) periodu, kada folikuli jajnika stiču sposobnost sazrijevanja, a jajna stanica koja izlazi iz zrelog folikula postaje sposobna za oplodnju. Proces razvoja i sazrijevanja folikula reguliraju dva hormona hipofize:
folikulostimulirajući (FSH);
luteinizirajući (LH).
Jajnik se nalazi na bočnom zidu male karlice, poprečno, na gornjem otvoru male karlice sa obe strane dna materice, gde je vezan mezenterijem za zadnji list širokog ligamenta. materice, ispod jajovoda. Jajnik je plavkasto-bijele boje, s blago kvrgavom površinom, ovalnog spljoštenog oblika, u njemu se razlikuju dvije površine - medijalna i bočna; dva ruba - ravna, mezenterična i konveksna, slobodna; dva kraja - okrenuti prema rubu cijevi, cijevi i više šiljati, okrenuti prema maternici, maternici. Dužina jajnika kod polno zrele žene kreće se od 2,5-5 cm, širina 1,5-3 cm, debljina 0,5-1,5 cm Masa jajnika je 5-8 g. I veličina i masa jajnika su veoma varijabilne i zavise od starosti individualne karakteristike i stanje tela.
Mezenterijski rub jajnika pričvršćen je mezenterijem jajnika za stražnji list širokog ligamenta maternice; mezenterijum služi kao mesto ulaska krvnih sudova i nerava od širokog ligamenta do hiluma jajnika; ovo mjesto je uski žlijeb za koji je pričvršćen naznačeni mezenterij. Slobodni rub jajnika ima konveksan oblik i slobodno visi u karličnu šupljinu u poluluku.

Mikroskopski, jajnik ima nejednaku strukturu; iako je intraperitonealni organ, nije prekriven peritoneumom: njegovu slobodnu površinu čini kubični jednoslojni neaktivni rudimentarni epitel, koji se nalazi na membrani vezivnog tkiva. Dublje od albuginee, jajnik je formiran od površinski gušće kortikalne supstance, žlezdanog tkiva i centralno locirana medula, bogata krvnim sudovima i labavim vezivnim tkivom - stroma jajnika. Kortikalna tvar u području hiluma jajnika nestaje. Stepen razvijenosti korteksa i medule zavisi od starosti pojedinca. U kortikalnoj supstanci nalaze se krupni, do veličine zrna graška, brojni vezikularni sferni oblik vrećice. Oni su u različitim fazama razvoja. Manji folikuli se nazivaju primordijalni ili primarni folikuli jajnika, dok veći folikuli sadrže folikulsku tekućinu i nazivaju se vezikularni folikuli jajnika. Svaka vezikula predstavlja šupljinu obloženu ćelijama i okruženu membranom vezivnog tkiva; u vezikuli se razvija ženska reproduktivna ćelija, jajna ćelija. Kada sazrijeva, folikul se povećava, kreće se prema površini jajnika i nešto strši iznad njega. Zid zrelog folikula je debela membrana vezivnog tkiva - omotač folikula, koji puca u zrelom folikulu, a zatim se zametna ćelija koja je napustila folikul sa fimbrijom jajnika, kroz jajovod, ulazi u šupljinu materice ( proces ovulacije). Folikul možda neće dovršiti svoj razvoj i tada se postepeno povlači.
Na mjestu folikula koji puca, formira se endokrina žlijezda - žuto tijelo (menstrualno), koje kasnije atrofira i pretvara se u bjelkasto tijelo građeno od vezivnog tkiva. Bjelkasto tijelo nakon toga nestaje. U slučaju oplodnje jajne ćelije, žuto telo opstaje do kraja trudnoće i naziva se pravim žutim telom (trudnoća), za razliku od nestajanja menstrualnog tela.
Stroma jajnika sastoji se od vezivnog tkiva sa značajnom primjesom elastičnih vlakana. Prepuna je krvnih sudova koji ulaze kroz hilum jajnika; sadrži i limfne sudove i živce. Jajnik se nalazi na bočnom zidu male karlice, prekriven odozgo, bočno i dijelom medijalno bočnim dijelom jajovoda.
Jajnik svojim tubalnim završetkom graniči s parijetalnom folijom potrbušnice i leži u takozvanoj jajnoj jami, omeđen odozgo vanjskim ilijačnim žilama, odostraga unutrašnjim ilijačnim žilama i ureterom, sprijeda bočnim pupčanom ligamentu i odozdo opturatorom i arterijama maternice. Medijalna površina jajnika je okrenuta ka peritonealnoj šupljini male karlice. Cjevasti kraj jajnika, okrenut prema fimbriji jajnika, cijev, ojačan je ligamentom koji suspenduje jajnik, i time fiksira jajnik za bočnu površinu karlice; ovaj ligament sadrži žile i živce jajnika. Od materničnog kraja jajnika do ruba maternice u širokom ligamentu maternice proteže se vlastiti ligament jajnika; završava na bočnoj površini materice, ispod jajovoda.
Jajnici obavljaju dva bitne funkcije- skladištenje i mjesečno sazrijevanje zametnih stanica, kao i endokrina funkcija: luče ženske polne hormone u krvotok od kojih su glavni estrogeni i progesteron, kao i mala količina androgena (muških polnih hormona). Ove dvije funkcije čine jajnike središnjom karikom reproduktivni sistem zene. Oni pohranjuju informacije o budućem potomstvu, zbog čega žena genetski može imati vlastitu djecu, a oni su ti koji čine ženu i eksterno i psihički, osiguravajući takozvani gonadni i fenotipski spol.
Periodi života žene
Tijekom života žene razlikuje se nekoliko razdoblja koje karakteriziraju anatomske i fiziološke karakteristike vezane za dob. Granice između perioda su vrlo proizvoljne i variraju ovisno o tome individualni uslovi razvojni, nasljedni, biološki i socijalni faktori:
Prenatalni period - u ovom periodu dolazi do polaganja, razvoja, diferencijacije i sazrevanja reproduktivnog sistema pod uticajem polnih hormona koji dolaze iz krvi majke, iz placente, a formiraju se i u telu samog fetusa. Od 3-4 sedmice embrionalni razvoj najprije se počinju formirati spolne žlijezde, od 6. do 8. tjedna dolazi do polaganja i diferencijacije vanjskih i unutrašnjih genitalnih organa. Kod djevojčice, zajedno sa svim organima, dolazi do polaganja i razvoja reproduktivnog sistema (spoljnih i unutrašnjih genitalnih organa). Već do 8. tjedna intrauterinog razvoja formiraju se oogonije u rudimentima embrionalnih jajnika - budućim jajnim stanicama, koje zatim prolaze uzastopne faze promjena i pretvaraju se u primarne folikule (vezikule koje sadrže jajašca). Do 20. sedmice intrauterinog razvoja, fetus ima primordijalne folikule u jajnicima. U 31-33. tjednu pojavljuju se prvi znaci razvoja folikula, broj slojeva granuloznih stanica se povećava na 6-8 redova i formira se teka-tkivo. Do rođenja djevojčice broj folikula dostiže 400-500 hiljada, u periodu rađanja žene periodično sazrijevaju.Ovaj period je važan za kasnije formiranje svih funkcija ženskog reproduktivnog sistema, od izlaganja to nepovoljni faktori okruženje može doprinijeti nastanku malformacija organa reproduktivnog sistema, što naknadno dovodi do kršenja specifičnih funkcija ženskog tijela.
Period detinjstva - tokom detinjstva (od rođenja do 10-12 godina) organizam se prilagođava uslovima spoljašnje okruženje, razvijaju i unapređuju sve organe i sisteme, fiziološka funkcija jajnici su odsutni. Spoljašnji i unutrašnji spolni organi su formirani, ali još nisu u potpunosti razvijeni, rastu sporo i jedva se mijenjaju do puberteta.
Pubertet - trajanje puberteta je oko 10 godina, tokom kojih dolazi do konzistentne fizičke i seksualni razvoj cure. Do dobi od 18-20 godina djevojka dostiže punu fizičku, seksualnu, društvenu zrelost i spremnost za uspješnu realizaciju funkcije rađanja.
Tkivo jajnika sadrži primarne folikule. Pod uticajem hormona hipofize aktivira se grupa primarnih folikula, a šestog ili osmog dana jedan od njih postaje dominantan, njegov rast se ubrzava. Preostali folikuli degeneriraju. u šupljini dominantni folikul tečnost se akumulira, membrana jajnika preko sazrelog folikula postaje tanja i pod uticajem maksimalne količine luteinizirajućeg hormona u ovoj fazi dolazi do pucanja zida folikula. Dolazi do ovulacije.
Pubertet je najlabilniji period u životu žene, kada je nestabilan reproduktivni sistem organizma najosjetljiviji na djelovanje štetnih vanjskih i unutrašnjih faktora.
Period puberteta je stvarni reproduktivni period, koji traje oko 30 godina (od 16-18 do 45-47 godina). Tokom ovog perioda, čitav reproduktivni sistem funkcioniše u stabilnom režimu, što obezbeđuje nastavak porodice. Tokom ovog perioda, sposobnost ženskog tijela da reprodukuje potomstvo je očuvana. Ove godine su karakterizirane visoka aktivnost sve specifične funkcije reproduktivnog sistema. At zdrava zena u reproduktivnom periodu svi ciklusi su ovulatorni, a ukupno sazrijeva 350-400 jajnih stanica.
Klimakterični period - period seksualnog uvenuća počinje sa 47-49 godina i traje oko 2-3 godine. U ovom trenutku funkcija jajnika postepeno blijedi. Menstruacija postaje neredovna, može biti obilna i produžena, a zatim potpuno prestati.
Klimakterijski period se sastoji od tri faze:
· Premenopauza. Ovo je vremenski period koji prethodi prestanku menstrualnog krvarenja. Traje od tri do sedam godina. Tokom ovog perioda dolazi do promjena menstrualnog ciklusa- ciklus se produžava, menstruacija postaje oskudna, hormonska funkcija jajnika se smanjuje.
Menopauza je faza koja nastupa nakon posljednje menstrualno krvarenje. Menopauza traje 12 mjeseci. Prosječna starost menopauze je 49-51 godina.
· Postmenopauzalni period je vrijeme od menopauze do potpunog prestanka funkcije jajnika, tj. do kraja života žene.
Menopauza počinje kada se folikuli u jajnicima iscrpe. Prestanak razvoja folikula uzrokuje smanjenje proizvodnje estradiola i drugih hormona. Prema mehanizmu povratne sprege, u uslovima nedostatka estrogena, povećava se proizvodnja stimulirajućih hormona hipofize, više folikulostimulirajućih, manje luteinizirajućih. Jajnici se smanjuju u veličini, razvijaju se sklerotične promjene. Proizvodnja estradiola prestaje. U tijelu žene počinju prevladavati muški polni hormoni koje proizvodi kora nadbubrežne žlijezde. Određenu količinu estrogenskog hormona estrola proizvode drugi organi i tkiva. Većinu estrona proizvodi masno tkivo, tako da gojazne žene mogu imati više estrona.
U periodu premenopauze, do 45. godine, u jajnicima žene ostaje manje od 10.000 oocita, izraženo distrofične promene u folikulima. S fiziološkim tokom ovog perioda dolazi do postepenog smanjenja funkcije jajnika uz adekvatan odgovor tijela na promjene vezane za dob. At patološki tok razvija se klimakterijski sindrom. U ovom slučaju dolazi do pomaka u metabolizmu - povećava se tjelesna težina zbog masnog tkiva, povećava se nivo kolesterola, triglicerida i glukoze u krvi. Promjene u ritmu i trajanju menstrualnog ciklusa, karakteristične za period premenopauze, završavaju se potpunim prestankom menstruacije - menopauzom u dobi od 50-53 godine. U periodu alteropauze, disfunkcionalna krvarenje iz materice, što zahteva pregled sa obaveznim histološkim pregledom endometrijuma u vidu visokog rizika razvoj onkološke bolesti. Izostanak menstruacije tokom godine karakteriše početak postmenopauzalnog perioda.
Period postmenopauze - postmenopauza se dijeli na rani period, kada je slaba aktivnost jajnika, i kasno, kada funkcije jajnika potpuno prestaju i dolazi do opšteg starenja organizma.
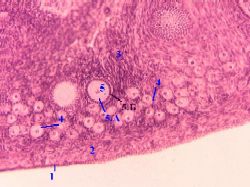
a) Na površini jajnika vidljiv je mezotel (1) - jednoslojni skvamozni epitel. b) Ispod nje je albuginea (2), formirana od gustog vlaknastog tkiva. c) Slojevi vezivnog tkiva (3) koji čine stromu organa odlaze od potonjeg duboko u jajnik. |
|
Sa ovom bojom vidljive su i mnoge od gore navedenih formacija: mezotel (1), primordijalni folikuli (4), primarni folikul (5) iu njemu - oocita (5.A), |
Lijek je jajnik. Bojenje hematoksilin-eozinom.
|
1. Ovdje je pri velikom povećanju prikazan periferni dio folikula. 2. Na vidiku - folikularne ćelije (1) i poklopac folikula je teka, a odlikuje se prisustvom kolagenih vlakana (2) (koja su ove boje plava). 3. a) U unutrašnjem sloju (3) theca ćelije imaju zaobljena jezgra sadržaj kolagenih vlakana između njih je mali. |
Lijek je jajnik. Mallory bojanje.
|
Struktura jajnika na mikropreparatima
Građa ženskih spolnih žlijezda proučava se na trajnom preparatu koji se naziva jajnik mačke, a struktura ženskih spolnih stanica na trajnim preparatima koji se nazivaju jaje žabe.
Mačji jajnik. Struktura ženskih spolnih žlijezda, odnosno jajnika, proučava se na izduženim presjecima kroz jajnik mačke, obojenim hematoksilinom i eozinom. Pri manjem povećanju mikroskopa jajnik izgleda kao veliko izduženo ili ovalno tijelo, mnogo veće od vidnog polja mikroskopa. U središte vidnog polja mikroskopa morate staviti ivicu jajnika i razmotriti njegovu slojevitu strukturu.
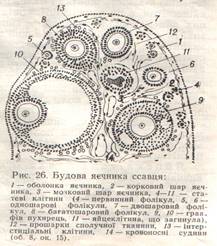
Jajnik je prekriven jednoslojnim jednorednim kubičnim (rudimentarnim) epitelom, koji je produžetak mezotela. Ispod epitela nalazi se membrana vezivnog tkiva. U jajniku postoje vanjski sloj, ili kortikalne, i unutrašnje, ili cerebralne. U vanjskom sloju jajnika, između slojeva labavog vezivnog tkiva, nalazi se mnogo ženskih zametnih stanica u razvoju okruženih folikularnim stanicama. Kroz slojeve labavog vezivnog tkiva, krvni sudovi ili nervi koji potiču iz medule jajnika približavaju se folikularnim ćelijama. U slojevima labavog vezivnog tkiva između ženskih reproduktivnih ćelija, u grupe su smještene male ružičaste ćelije ovalnog oblika sa svijetlim jezgrom, koje se nazivaju intersticijalnim stanicama. Ove ćelije, isprepletene krvnih kapilara i produžava rad hormona – ženskih polnih hormona. Medula jajnika, ili unutrašnji sloj, sastoji se od vezivnog tkiva u kojem se nalaze mnoge velike krvne žile i nervi koji kroz ligament jajnika dopiru do ženske spolne žlijezde.
Jaje žabe. Ovo stakalce je presjek kroz jajnik žabe obojen hematoksilinom i eozinom. Sa ovim trajnim preparatom, kao i sa privremenim preparatom od jaja krastače, upoznao sam se ispitivanjem strukture nukleusa.
S manjim povećanjem mikroskopa možete pronaći velika jaja krastače i razmotriti smještaj zrna žumanca u njima. Jaje krastače ima prosječnu količinu žumanca i pripada mezolecitalnim jajima, a prema lokalizaciji žumanca telolecitalnim jajima. Gledajući jaje krastače, mogu se pronaći životinjski i vegetativni stubovi. To se može prepoznati po položaju zrna žumanca u citoplazmi zametne stanice, koja su kompaktno smještena na vegetativnom, a labavo na životinjskom polu. Na preparatu je moguće otkriti jajnu stanicu u kojoj na životinjskom polu u kortikalnoj zoni nije bilo zrna žumanca. To se može vidjeti samo kada rez kroz jaje prolazi duž životinjsko-vegetativne ose.
Tokom života žene, jajnik se podvrgava promenama u vezi sa godinama kao nijedan drugi organ. Broj zametnih ćelija u jajniku ženskog embriona u 10. nedelji intrauterinog perioda razvoja je oko milion. Ovo je njihov maksimalan broj. Tokom ostatka života, jajne ćelije postepeno umiru, a do 45. godine više nisu jedna. Reproduktivni (reproduktivni) period kod žena je kraći nego kod muškaraca i traje u prosjeku od 15 do 45 godina. U tom periodu jajne ćelije ciklički sazrevaju, hormoni se intenzivno proizvode i moguća je trudnoća. Od suštinske je važnosti da se nove jajne ćelije kod žena (za razliku od muških spermatozoida) ne pojavljuju, već da se stalno troše samo postojeće. reproduktivno zdravlježena počinje da se formira "u utrobi", i mora se čuvati čitav život, jer jajnik "pamti" sve štetne efekte, koji mogu uticati na sposobnost začeća i kvalitet potomstva.
Bibliografija
1. Yu.P. Antipchuk. Radionica histologije sa osnovama embriologije. - ZA: postdiplomske škole. – 1978 – 152 str
2. Yu.P. Antipchuk. Histologija sa osnovama embriologije. - M: Prosvetljenje. – 1983
3. E.S. Truskavetsky. Histologija sa osnovama embriologije. - K: Viša škola. - 2005. - 328 str.
4. Internet. - http://www.andros.ru/. - Dr Sazykina Elena Igorevna. ginekologija. Jajnici. Struktura i funkcija ženskih spolnih žlijezda.
Anatomija jajnika:
Jajnik odrasla žena Ima ovalnog oblika, dužine 2,5-3,5 cm, širine 1,5-2,5 cm, debljine 1-1,5 cm, težine 5-8 g. Desni jajnik je uvijek veći od lijevog. Medijalna površina jajnika je okrenuta prema karličnoj šupljini, lateralna površina je povezana ligamentom koji veže jajnike na bočni zid male karlice. Stražnji rub jajnika je slobodan, prednji - mezenterični - fiksiran je naborom peritoneuma (mezenterija jajnika) za stražnji list širokog ligamenta maternice.Večina jajnik nije prekriven peritoneumom. U predjelu mezenteričnog ruba jajnika nalazi se udubljenje kroz koje prolaze žile i živci - vrata jajnika. Jedan kraj jajnika (tubal) približava se lijevu jajovoda, drugi (maternični) je povezan s maternicom vlastitim ligamentom jajnika. Pored jajnika, između listova širokog ligamenta maternice, nalaze se rudimentarne formacije - epididimis jajnika (epoophoron) i periovarij (paroophoron).
Krv u jajnicima dolazi iz arterija jajnika (grane abdominalne aorte) i ovarijalnih grana uteralnih arterija.
Deoksigenirana krv teče kroz istoimene vene, desna vena jajnika teče u donju šuplju venu, lijeva - u lijevu bubrežnu venu. Limfna drenaža se provodi u lumbalnim i sakralnim limfnim čvorovima. Jajnik se inervira od kičmenih čvorova donjeg torakalnog i lumbalnog segmenata, trbušne aorte i donjeg hipogastričnog pleksusa.
Histologija jajnika:
U zrelom jajniku razlikuju se tri jasno razgraničena dijela: kapija, korteks i medula. U predelu hiluma jajnika oko krvnih i limfnih sudova, nervnih stabala locirani su elementi vezivnog tkiva, mreža jajnika i ćelije hila koje luče androgene. Uz hilum jajnika nalazi se medula, koja se sastoji od labavog vezivnog tkiva koje okružuje sudove i živce.Iznad njega je kortikalna tvar, koja zauzima 2/3 volumena jajnika. Okružena je membranom vezivnog tkiva i integumentarni epitel celomsko poreklo. Stromu kortikalne supstance čine elementi vezivnog tkiva i intersticijske ćelije koje luče androgene. Sadrži folikule (različitog stepena zrelosti i atretične), žuta i beličasta tela.
U skladu sa stadijumom razvoja razlikuju se primordijalni, preantralni (primarni), antralni (sekundarni) i preovulatorni (tercijarni) folikuli.
Primordijalni folikuli imaju promjer od 50 μm i sastoje se od oocita prvog reda - jajne ćelije koja je ušla u profazu I mejotičke diobe - i sloja granuloze koji ga okružuje. U preantralnim folikulima promjera 150-200 μm, oocit prvog reda okružena je sa 2-4 sloja granuloza ćelija smještenih na bazalnoj membrani, oko kojih se nalaze pojedinačne theca stanice.
Antralni (sekundarni, veliki zreli) folikuli promjera 500 mikrona imaju šupljinu u kojoj se nalazi folikularna tekućina, u koju strši tuberkul koji nosi jaje - oocit prvog reda i granulozne stanice koje ga okružuju. Broj slojeva ćelija granuloze u antralnim folikulima je veći nego u preantralnim; oko bazalne membrane postoji nekoliko slojeva theca ćelija.
U preovulatornim folikulima (graafovim), čiji je prosječni promjer 20 mm, ovipozitni tuberkul se nalazi ekscentrično, ćelije granuloze su hipertrofirane, sadrže lipidne inkluzije, sloj theca stanica je vaskulariziran. Količina folikularne tečnosti u preovulatornom folikulu je 100 puta veća nego u antrumu. U zidu preovulatornog folikula nastaje avaskularna izbočina (tzv. stigma) koja se lomi, a jajna ćelija se oslobađa u trbušnu šupljinu - ovulacija.
Tokom ovulacije završava se prva mejotička podjela jajeta - formira se oocit drugog reda. Sazrijevanje jajeta se završava nakon završetka II mejotičke diobe u vrijeme oplodnje. Ako do oplodnje ne dođe, jaje umire bez dovršetka diobe.
Tokom jednog menstrualnog ciklusa samo jedan folikul završava razvoj, naziva se dominantnim. Folikuli koji nisu dostigli preovulatornu fazu podležu regresiji (atresiji). Na mjestu ovuliranog folikula formira se žuto tijelo, čija je boja posljedica luteinizacije granuloznih stanica - nakupljanja lipidnih inkluzija u njima. Ako do oplodnje ne dođe, žuto tijelo se zamjenjuje vezivnim tkivom, što rezultira bjelkastim tijelom. Ožiljci se formiraju na tunici albuginea na mjestu rupture folikula.
Ontogeneza i fiziologija:
Primarne gonade se polažu u embrion treće nedelje. razvoj na unutrašnjoj površini primarnih bubrega. Do 6-7 sedmica. gonade nemaju spolne razlike (indiferentni stadij) i sastoje se od vanjskog (kortikalnog) epitelnog sloja unutrašnjeg (moždanog) mezenhimskog sloja, oogonije - primarne ženske zametne stanice - nalaze se uglavnom u meduli. Od 7-8 sedmica prenatalni razvoj u embrija sa ženskim setom polnih kromosoma (XX), počinje diferencijacija primarnih gonada u jajnike: njihova medula postaje tanja, debljina kortikalnog sloja se povećava, a oogonije se kreću u nju.Oogonije se intenzivno razmnožavaju mitozom. U njihovim jezgrima odvijaju se procesi koji pripremaju redukciju genetskog materijala, što rezultira stvaranjem oocita prvog reda. Od 12. sedmice oko oocita prvog reda formiraju se primarne granulozne ćelije iz mezenhima – formiraju se primordijalni folikuli.
U budućnosti se pojedinačni primordijalni folikuli razvijaju u antralne. Broj primordijalnih folikula dostiže maksimum u fetusu u 28. sedmici. U narednim periodima ontogeneze (do 5. godine postmenopauze) 98-99% folikula podliježe atreziji. Do 20. sedmice intrauterinom razvoju, formira se membrana jajnika, do 25. nedelje. formiranje morfoloških struktura Ya se u osnovi završava.
Jajnici novorođene djevojčice su vretenastog oblika, težine 0,3-0,5 g, dužine 1,5 cm, širine 0,5 cm i debljine 0,1 cm, a površina im je glatka. Kortikalni sloj sadrži 700 hiljada - 1 milion primordijalnih folikula. Pojedinačni folikuli dostižu antralnu, pa čak i preovulatornu fazu. Proces sazrevanja folikula je haotičan.
Do 8-10. godine života masa jajnika dostiže 2 g, broj primordijalnih folikula se smanjuje na 300-400 hiljada. Značajan broj folikula dostiže antralnu i preovulatornu fazu, ali ovulacija ne dolazi. Od 12-14 godine počinju ciklični procesi rasta, sazrijevanja folikula, ovulacije i formiranja žutog tijela, koji se ponavljaju nakon 21-32 dana, češće nakon 28 dana. Učestalost ovulatornih menstrualnih ciklusa u prvoj godini nakon menarhe dostiže 60-75%, za 16-18 - 92-98%. Do kraja puberteta, masa jajnika se povećava na 5-8 g zbog sazrijevanja folikula, broj primordijalnih folikula se smanjuje na 150-100 hiljada.
IN reproduktivni periodživota (16-45 godina), procesi rasta, sazrijevanja folikula i formiranje žutog tijela imaju jasnu cikličku prirodu. Ovulacija se javlja sredinom menstrualnog ciklusa – u većini slučajeva 13-14 dana od početka razvoja dominantnog folikula. Kapilare rastu u šupljinu puknutog folikula, fibroblasti prodiru, granulozne stanice prolaze kroz luteinizaciju. Žuto tijelo dostiže svoj vrhunac 7 dana nakon ovulacije, u narednih 7 dana zamjenjuje ga vezivno tkivo. Od 40. godine povećava se učestalost menstrualnih ciklusa bez ovulacije, ciklusa sa formiranjem donjeg žutog tijela, luteinizacije granuloznih stanica neovuliranog folikula.
U premenopauzi (u dobi od 45-50 godina) dominiraju anovulacijski menstrualni ciklusi i ciklusi sa perzistencijom neovuliranog folikula; procesi atrezije folikula se povećavaju, broj primordijalnih folikula se smanjuje na nekoliko hiljada. U postmenopauzi, veličina I. se smanjuje, njegova težina je oko 3 g, albuginea se smanjuje, kortikalna tvar postaje tanja, intersticijske stanice zamjenjuju se vezivnim tkivom. U roku od 5 godina nakon menopauze u I. još uvijek se nalaze pojedinačni primordijalni i atrezirujući folikuli.
U prvih 8 sedmica trudnoće, žuto tijelo se povećava zbog vaskularizacije, hipertrofije i luteinizacije granuloznih ćelija, u 8. sedmici. tokom trudnoće je 3 puta veći od žutog tela formiranog tokom menstrualnog ciklusa. Nakon 8 sedmica trudnoće počinje polagana regresija žutog tijela koje je do porođaja 3 puta manje od žutog tijela u fazi cvjetanja. Sazrijevanje folikula prestaje početkom prvog tromjesečja trudnoće, oni se podvrgavaju atreziji u fazi antralnog folikula, dok se granulozne stanice luteiniziraju.
Glavni hormoni jajnika su estrogeni, progesteron i androgeni. Svi se sintetiziraju iz kolesterola pod utjecajem određenih enzima. Mjesto sinteze androgena u jajnicima su theca stanice; mala količina ovih hormona se formira u intersticijskim stanicama strome korteksa jajnika. U zrelom jajniku su androgeni međuproizvod na putu sinteze estrogena. Estrogeni (estradiol i estron, respektivno) nastaju iz androgena (testosterona i androstendiona) u granuloza ćelijama dominantnog folikula. Progesteron se proizvodi u luteiniziranim granuloza ćelijama žutog tijela.
Estrogeni imaju širok raspon biološko djelovanje: doprinose rastu i razvoju vanjskih i unutrašnjih genitalnih organa, u pubertet stimulišu rast mliječnih žlijezda, rast i sazrijevanje kostiju, osiguravaju formiranje skeleta i preraspodjelu masnog tkiva prema ženskom tipu. Androgeni doprinose rastu i sazrijevanju kostiju, stidnih dlačica i pazuha.
Estrogeni i progesteron uzrokuju ciklične promjene na sluznici maternice i vagine, epitelu mliječnih žlijezda. Progesteron ima odlučujuću ulogu u pripremi materice i mliječnih žlijezda za trudnoću, porođaj i dojenje. Spolni hormoni su uključeni u metabolizam vode i elektrolita. Estrogeni i progesteron imaju izraženo imunosupresivno svojstvo.
Hormonska funkcija jajnika se menja u različitim periodima ontogeneze i određena je stepenom morfološke zrelosti jajnika i sistema koji reguliše njegovu hormonsku funkciju. U jajnicima fetusa proizvodi se neznatna količina estrogena i androgena. Nakon rođenja, prije početka puberteta (8-10 godina), proizvodnja ovih hormona je vrlo niska, njihov sadržaj u krvnoj plazmi odgovara pragu osjetljivosti radioimunološke metode. U pubertetskom periodu, kada počinju ciklični procesi rasta i sazrijevanja folikula, povećava se sinteza estrogena i androgena. S početkom ovulacije i formiranjem žutog tijela, progesteron se luči u jajniku.
U reproduktivnom periodu, hormonska funkcija jajnika dostiže svoj vrhunac, sinteza polnih hormona ima jasno izraženu cikličku prirodu i ovisi o fazi menstrualnog ciklusa.
U premenopauzi se smanjuje stvaranje estrogena i progesterona, jer. većina folikula ne dostiže preovulatornu fazu, povećava se broj anovulacijskih menstrualnih ciklusa i ciklusa sa inferiornim žutim tijelom. Kod žena u postmenopauzi, estrogeni (uglavnom estron) se sintetišu u u velikom broju izvan jajnika - u masnom tkivu, njihov sadržaj u krvnoj plazmi je ispod bazalnog nivoa) žena reproduktivno doba. Koncentracija progesterona u krvnoj plazmi kod žena u postmenopauzi je konstantno niska, sintetizira se u korteksu nadbubrežne žlijezde.
Lučenje estrogena i progesterona u prvih 6-8 nedelja. trudnoća u jajniku naglo raste, zatim opada, a hormonska "podrška" trudnoće od 12-14 sedmice. koju sprovodi placenta.
Osim polnih hormona, u jajniku se stvara inhibin - proteinski hormon koji inhibira oslobađanje folitropina iz prednje hipofize, a relaksina - biološki aktivna supstanca opuštajući miometrijum. U ćelijama žutog tela pronađen je oksitocin koji ima luteolitičko dejstvo i podstiče involuciju žutog tela. U jajniku se formiraju i prostaglandini, koji su uključeni u ovulaciju, osiguravajući pucanje zida folikula.
Regulativa hormonska funkcija jajnika provodi složena višekomponentna neuroendokrinog sistema, koji uključuje neurotransmitere - transmitere nervnih impulsa sa viših odjela višeg istraživača (endogeni opijati, dopamin, norepinefrin, serotonin); oslobađajući hormoni ili gonadoliberini (luliberin-oslobađajući hormon lutropin, folliberin - oslobađajući hormon folitropin), koji luče nervne ćelije hipotalamusa i stimulišu oslobađanje gonadotropnih hormona iz prednje hipofize: gonadotropni hormoni (lutropin jajne ćelije) i follitin , prvenstveno estradiol, u zavisnosti od toga u kojoj količini stimuliše ili inhibira oslobađanje gonadoliberina iz hipotalamusa i gonadotropnih hormona iz prednje hipofize mehanizmom povratne sprege, receptori za polne i gonadotropne hormone u ćelijama i tkivima reproduktivnog sistema (uključujući lutropin receptori na membrani theca ćelija i folitropin receptori na membrani ćelija granuloze); globulini koji se vezuju za steroide su posebni proteini plazme koji kontrolišu pristup hormona njihovim receptorima (receptori su u interakciji samo sa hormonima koji nisu povezani sa specifičnim globulinima).
Gonadoliberini koji se izlučuju iz srednji region hipotalamus u kružnom (satnom) ritmu, duž procesa nervne celije doći portalne vene hipofize i krvlju dospiju do njenog prednjeg režnja. Pod uticajem gonadoliberina, gonadotropni hormoni (lutropin i folitropin) se luče iz hipofize u određenom ritmu sa maksimumom (vrhunac ovulacije) u ovom trenutku najsadržajniji estradiola u preovulatornom folikulu.
Gonadoliberini također doprinose povećanju proizvodnje inhibina u folikulima, što inhibira oslobađanje folitropina; stvaranje progesterona i smanjenje sinteze estradiola u granuloznim stanicama ovuliranog folikula, što opet stimulira oslobađanje gonadotropnih hormona.
Metode za pregled jajnika:
Prije svega, proučite anamnezu. Saznajte u kojoj dobi je nastupila prva menstruacija (menarha), kako je došlo do formiranja menstrualnog ciklusa. Važnost imaju informacije o reproduktivnoj funkciji. At opšti pregled obratite pažnju na prirodu tjelesne građe i dlakavost tijela, razvoj mliječnih žlijezda. Palpacijom mliječnih žlijezda utvrđuje se prisustvo ili odsustvo galaktoreje. Ginekološki pregled obuhvata pregled spoljašnjih genitalija (struktura, stepen razvijenosti); vaginalno-abdominalne i rektalno-abdominalne studije koje omogućavaju, uz tanak trbušni zid, određivanje veličine, oblika, konzistencije i pokretljivosti jajnika.Za pojašnjenje funkcionalno stanje jajnici određuju sadržaj lutropina, folitropina, prolaktina, estrogena, progesterona, androgena u krvnoj plazmi radioimunološkom metodom; količina estrogena, produkata razaranja androgena (17-ketosteroidi) i progesterona (pregnandiola) u dnevnom urinu; obavljati testove funkcionalne dijagnostike; proučavanje bazalne (rektalne) temperature, određivanje kariopiknotičkog indeksa, rastegljivost niti cervikalne sluzi, simptom zjenice, itd. U nekim slučajevima se ispituje koncentracija hormona u krvi prije i nakon primjene. farmakološki preparati, stimulisanje ili suzbijanje funkcije hipotalamusa, hipofize, jajnika.
Određivanje veličine, strukture i položaja jajnika omogućava metodu istraživanja - ultrazvučno skeniranje. Ova metoda također omogućava praćenje dinamike rasta dominantnog folikula i indirektnu procjenu ovulacije koja je nastupila nestankom slike folikula i pojavom nivoa tekućine (eho-negativne trake) u retrouterinom prostoru.
Laparoskopijom možete vizualno procijeniti stanje I. i napraviti biopsiju. Rendgenski pregled u uslovima pneumoperitoneuma, koji omogućava pojašnjenje veličine I. i maternice i određivanje njihovog odnosa, trenutno se retko koristi zbog uvođenja visoko informativne i neinvazivne ultrazvučne metode u kliničku praksu.
Patologije jajnika:
Većina česti simptomi patologije jajnika kod žena su kršenje puberteta, amenoreja, disfunkcionalno krvarenje iz maternice, neplodnost, pretjerani rast dlaka, pretilost, bol u donjem dijelu trbuha.Razlikovati malformacije, disfunkciju jajnika, tumore i tumorolike procese jajnika. Uočena je i apopleksija jajnika.
malformacije:
Najviša vrijednost V kliničku praksu malformacije jajnika imaju gonadalnu disgenezu - duboku nerazvijenost gonada (gonada) zbog kvantitativne i (ili) kvalitativne patologije spolnih kromosoma. Ovisno o prirodi kršenja hromozomskog seta (kariotipa), karakteristikama fenotipa i strukturi gonada (prema ultrazvuku, laparoskopiji i biopsiji), razlikuju se 4 oblika disgeneze gonada: tipična, čista, izbrisana i mješovito. Tipičan oblik disgeneze gonada često se razvija sa kariotipom 45X.Čisti oblik disgeneze gonada javlja se s kariotipom 46XX ili 46XY. Polne žlijezde su vlaknaste niti sa elementima strome. Fizikalnost pacijenata je interspolna, nema sekundarnih polnih karakteristika, rast je normalan. Nema malformacija karakterističnih za tipičan oblik gonadne disgeneze. Spoljašnji i unutrašnji polni organi su nedovoljno razvijeni.
Izbrisani oblik disgeneze gonada uočen je u kariotipu 45X/46XX. Gonade su oštro nerazvijeni jajnicib. (obično ne više od 1,5 cm u dužinu i 1 cm u širinu), koji se sastoji od vezivnog tkiva, elemenata strome, pojedinačnih primordijalnih i preantralnih folikula. Rast pacijenata je u granicama normale, tjelesne građe interspolne, mliječne žlijezde hipoplastične, piloza pubisa i pazuha je vrlo loša. Spoljašnji genitalije, vagina i materica su nedovoljno razvijeni.
Mješoviti oblik disgeneze gonada javlja se s kariotipom 45X/46XY. S jedne strane, gonade su predstavljene fibroznom vrpcom, sličnom onoj kod pacijenata sa tipičnim oblikom disgeneze gonada, s druge strane nerazvijenim elementima testisa. Građa pacijenata je često interspolna. Često postoje malformacije karakteristične za tipičan oblik gonadne disgeneze. Spoljašnji i unutrašnji spolni organi su nedovoljno razvijeni, klitoris je uvećan, stidne i aksilarne dlake su oskudne.
Za potvrdu dijagnoze disgeneze gonada i razjašnjavanje njenog oblika, genetsko istraživanje, ultrazvučno skeniranje karličnih organa, laparoskopija i biopsija spolnih žlijezda.
Kod čistih i mješovitih oblika disgeneze gonada, zbog visokog rizika od razvoja malignog tumora, indicirano je uklanjanje gonada. U svrhu supstitucije, kao i za prevenciju metaboličkih i trofičkih poremećaja kod čistih, izbrisanih i mješovitih oblika disgeneze gonada, provodi se ciklična hormonska terapija, uklj. i nakon operacije, po istim principima kao kod Shereshevsky-Turner sindroma.
Disfunkcija jajnika:
Kod kršenja funkcije jajnika razlikuju se anovulacija, sindromi iscrpljenosti i refraktorni jajnici; jatrogeni poremećaji funkcije jajnika.Anovulacija je najčešća. Nastaje kao rezultat poremećaja u bilo kojoj od karika u sistemu koji reguliše funkciju jajnika: moždanoj kori, hipotalamusu, hipofizi itd. Anovulacija može biti povezana sa poremećajima rasta i sazrijevanja folikula kao što je atrezija folikula. koje nisu dostigle preovulatornu fazu; perzistentnost folikula - nastavak rasta neovuliranog folikula do 30-40 mm u promjeru uz nakupljanje folikularne tekućine; cistična atrezija folikula sa formiranjem policističnih jajnika, luteinizacija neovuliranog folikula.
Uz atreziju (uključujući cističnu) i perzistentnost folikula, u njemu se naglo smanjuje sinteza progesterona. Formiranje estrogena tokom atrezije folikula se smanjuje, s postojanošću folikula, povećava se kako folikul raste. S cističnom atrezijom folikula u policističnim jajnicima povećava se sinteza androgena.
Klinički, anovulacija se manifestuje neplodnošću i menstrualnim poremećajima - amenoreja, aciklično krvarenje iz materice. Uz cističnu atreziju folikula, uz menstrualne nepravilnosti i neplodnost, često se razvijaju hirzutizam i gojaznost. Za potvrdu anovulacije rade se funkcionalni dijagnostički testovi, ultrazvučni pregled jajnika i laparoskopija.
Sindrom iscrpljenosti jajnika (preuranjena menopauza) karakterizira intenzivna masovna atrezija folikula kod žena mlađih od 35-38 godina. Javlja se pri izloženosti različitim štetnim faktorima (infekcija, intoksikacija, gladovanje, stres), moguće u pozadini kongenitalne inferiornosti folikularni aparat I. Veličina jajnika se smanjuje, albuginea se smanjuje, a pojedinačni primordijalni folikuli ostaju u korteksu.
Klinički, sindrom gubitka jajnika se manifestuje sekundarnom amenorejom, neplodnošću, kao i znojenjem, naletima vrućine u glavi i gornjoj polovini tela, palpitacijama i drugim znacima karakterističnim za menopauzalni sindrom.
Dijagnoza je potvrđena rezultatima hormonske studije (značajno povećanje sadržaja gonadotropnih hormona u krvi), laparoskopijom i biopsijom (folikuli u biopsiji jajnika obično su odsutni). Međutim, provodi se zamjenska ciklična terapija preparatima hormona jajnika savremenim sredstvima hormonska i generativna funkcija jajnika se ne može obnoviti.
Refraktorni ovarijalni sindrom - stanje u kojem je jajnik neosjetljiv na efekte gonadotropnih hormona - rijedak je kod žena u trećoj deceniji života. Patogeneza nije dobro shvaćena. Najčešća autoimuna teorija je da su receptori gonadotropnog hormona u jajnicima blokirani specifičnim autoantitijelima.
Pacijenti imaju sekundarnu amenoreju, neplodnost, rijetke valunge. Dijagnoza predstavlja znatne poteškoće. To potvrđuju podaci laparoskopije i histološki pregled biopsije jajnika. (makro- i mikroskopski, jajnici nisu promijenjeni, biopsija pokazuje uglavnom primordijalne i preantralne folikule, nema preovulatornih folikula i žutog tijela), blagi porast nivoa gonadotropnih hormona u krvi.
Liječenje lijekovima koji stimuliraju funkciju jajnika obično nije učinkovito. Cyclic hormonal zamjenska terapija. U nekim slučajevima moguće je vratiti menstrualni ciklus.
Jatrogeni poremećaji funkcije jajnika uključuju hiperstimulaciju jajnika i sindrome hiperinhibicije. Sindrom hiperstimulacije jajnika nastaje kao posljedica predoziranja lijekovima koji stimuliraju ovulaciju (gonadotropni lijekovi, klomifen citrat) u prva 2-3 dana nakon povlačenja ili u pozadini njihove primjene. Jajnici se povećavaju 3-5 puta. U njihovom tkivu se formiraju višestruke folikularne ciste i ciste žutog tela sa hemoragičnim sadržajem, oštar otok moguća su stroma jajnika sa žarištima nekroze i krvarenja, kidanja i rupture tunike jajnika.
Klinički, sindrom hiperstimulacije jajnika se manifestuje kompleksom simptoma akutni abdomen: mučnina, povraćanje, bol u donjem dijelu trbuha, slabost, tahikardija itd. teški slučajevi tečnost se nakuplja u trbušnoj, pleuralnoj šupljini, pa čak iu perikardijalnoj šupljini, uočava se anurija.
Pacijenti podliježu hitnoj hospitalizaciji. IN stacionarni uslovi intravenska primjena sredstava koja zadržavaju tekućinu u krvotoku (plazma, protein, albumin), dekstrane niske molekularne težine, hemodez. Primijeniti glukokortikoide i antihistaminici, s povećanjem viskoziteta krvi - antikoagulansi. Pojava simptoma intraabdominalnog krvarenja zbog rupture jajnika ili njegove ciste indikacija je za operaciju - resekciju jajnika uz maksimalno očuvanje njegovog tkiva. Prognoza sa blagovremenom adekvatan tretman povoljno - funkcija jajnika se obnavlja.
Prevencija sindroma hiperstimulacije jajnika uključuje pažljiv odabir pacijenata koji će biti liječeni gonadotropnim lijekovima i klomifen citratom; individualni odabir doza; dinamičko posmatranje tokom tretmana veličine dominantnog folikula ultrazvukom (prečnik folikula ne bi trebao biti veći od 21 mm); periodično praćenje sadržaja lutropina u krvi (ne bi trebalo da bude veći od ovulatornog maksimuma), kao i koncentracije estradiola u krvi i estrogena u urinu (dozvoljeno je prekoračiti odgovarajući ovularni maksimum za najviše 11/2-2 puta).
Sindrom hiperinhibicije jajnika karakterizira supresija folikulogeneze i ovulacije uz produženu primjenu kontraceptiva ili terapeutske svrhe estrogen-gestageni lijekovi sa antigonadotropnim svojstvima. Jajnici su donekle smanjeni, njihova albuginea se malo zadeblja, zreli folikuli i žuto tijelo se ne otkrivaju u kortikalnoj tvari.
Menstruacija prestaje, ponekad se javlja galaktoreja. Dijagnozu potvrđuju podaci hormonske studije, smanjenje razine gonodotropnih hormona, povećanje sadržaja prolaktina i naglo smanjenje razine progesterona u krvi.
S razvojem sindroma hiperinhibicije jajnika, estrogensko-progestinski pripravci se otkazuju. U pravilu u roku od 2-3 mjeseca. nakon prestanka njihovog uzimanja, funkcija jajnika se spontano oporavlja.Ako amenoreja traje duže vrijeme, prepisuju se lijekovi koji pojačavaju lučenje gonadotropnih hormona (klomifen citrat) ili gonadotropni lijekovi (pergonal, humani korionski gonadotropin) koji stimuliraju folikulogenezu i ovulaciju.
Kod galaktoreje uzrokovane hiperprolaktinemijom, nakon isključenja prolaktinoma (tumor hipofize), preporučuje se bromokriptin (Parlodel), koji suzbija oslobađanje prolaktina. Prognoza je povoljna. Hormonske i generativne funkcije jajnika su obnovljene kod više od polovine žena.
Prevencija sindroma hiperinhibicije jajnika sastoji se u pažljivom odabiru lijekova za hormonska kontracepcija. Poželjno je koristiti estrogensko-progestinske kontraceptive koji ne sadrže više od 0,03-0,035 mg estrogena, kao i dvo- i trofazne lijekove.
Tumori jajnika:
Nijedan od organa ljudsko tijelo ne postoji takva histogenetska raznolikost tumora kao kod jajnika. Trenutno je histološka klasifikacija tumora koju su predložili stručnjaci S.F. Serov, Scully (R.E. Scully) i Sobin (L. Sobin), uključujući tumorske procese.Histološka klasifikacija tumora jajnika:
(S.F. Serov, Scully, Sobin, 1977, skraćeno)I. Epitelni tumori
A. Serozni tumori (benigni, granični, maligni).
B. Mucinozni tumori (benigni, granični, maligni)
B. Endometrioidni tumori (benigni, granični, maligni).
D. Jasnoćelijski ili mezonefroidni tumori (benigni, granični, maligni)
D. Brennerovi tumori (benigni, granični, maligni)
E. Mješoviti epitelni tumori (benigni, granični, maligni)
II. Stromalni tumori polne moždine
A. Granuloza-stromalno-ćelijska
1. Granulozna ćelija
2. Tekomi-fibromi (tekom, fibromi, neklasifikovani tumori)
3. Miješano
B. Androblastomi (tumori iz Sertolijevih i Leydigovih ćelija - derivati mezenhima)
1. Visoko diferenciran
2. Srednja diferencijacija
3. Nisko diferenciran
4. Sa heterološkim elementima
B. Gynandroblastoma
III. Tumori lipidnih ćelija
IV. tumori zametnih ćelija
A. Disterminom
B. Tumor endodermalnog sinusa
B. Embrionalni karcinom
G. polyembryoma
D. Horionepiteliom
E. Teratom (nezreo, zreo)
G. Mješoviti tumori germinativnih ćelija
V. Gonadoblastom (čisti, pomešan sa tumorima zametnih ćelija)
VI. Tumori mekog tkiva nisu specifični za jajnike
VII. Neklasifikovani tumori
VIII. Sekundarni (metastatski) tumori
IX. Procesi slični tumorima
A. Luteom u trudnoći
B. Hiperplazija strome jajnika i hipertekoza
B. Masivni edem jajnika
D. Folikularna cista i cista žutog tijela
D. Višestruke folikularne ciste (policistični jajnici)
E. Višestruke luteinizirane folikularne ciste i (ili) žuto tijelo
G. Endometrioza
Z. Površinske epitelne inkluzijske ciste
I. Jednostavne ciste
TO. Upalni procesi
L. Parovarijalne ciste
Većina tumora jajnika su epitelni. Od ostalih tumora, češći su tumori strome zametnih ćelija i polne moždine sa hormonskom aktivnošću. Često se metastatski tumori razvijaju u jajnicima.
Epitelni tumori:
Benigni epitelni tumori su najčešći tumori I. Posebno su česti serozni i mucinozni epitelni tumori, koji se u kliničkoj praksi nazivaju cistomi. Morfološki se razlikuju cistomi glatkih zidova i papilarni cistomi.Serozni cistom glatkih zidova:
Serozni cistom glatkih zidova (serozni cistadenom, cilioepitelni cistom) je sferična jednokomorna ili višekomorna tvorba tankih zidova, koja sadrži laganu opalescentnu tekućinu, iznutra obložena trepljastim epitelom. Tumor je u pravilu jednostran, mali, ali postoje tumori čija masa doseže nekoliko kilograma.Papilarni serozni cistom:
Papilarni serozni cistom (papilarni serozni cistadenom) razlikuje se od glatkih zidova po prisutnosti papilarnih izraslina na unutrašnjoj površini, a ponekad i na vanjskoj. Često su zahvaćena oba jajnika, adhezije na susedna tela, ascites. Serozni cistomi se češće razvijaju u pre- i postmenopauzi.mucinozni cistom:
Mucinozni cistomi su dobili ime zbog sadržaja nalik na sluz. Tumori su, u pravilu, višekomorni, imaju režanjsku površinu zbog ispupčenih pojedinačnih komora i mogu doseći velike veličine. Kod papilarnih mucinoznih cistoma s rastom papila na površini tumora često se javlja ascites. Mucinozni cistomi se obično javljaju u dobi od 40-60 godina, papilarni tumori - u postmenopauzi.Brennerov tumor:
Brennerov tumor sastoji se od vezivnog tkiva jajnika i nalazi se u njemu raznih oblika područja epitelnih ćelija. Razvija se, po pravilu, u pre- i postmenopauzi. Drugi oblici epitelnih benignih tumora - endometrioidni (morfološki slični tumorima endometrijuma), bistroćelijski (koje uključuju svijetle ćelije koje sadrže glikogen) i mješoviti - izuzetno su rijetki.Kliničke manifestacije benignih epitelnih tumora jajnika ovise uglavnom o veličini i lokaciji tumora. Tumori čak i male veličine uzrokuju osjećaj težine i boli u donjem dijelu trbuha. Kada su mjehur i crijeva komprimirani, mokrenje i defekacija su poremećeni. Neke tumore karakterizira ascites.
Česta komplikacija je torzija pedunkula tumora jajnika. Formira se pedikul tumora istegnutih ligamenata(ligament koji suspenduje jajnik, sopstveni ligament jajnika, deo zadnjeg lista širokog ligamenta materice), u koji prolaze arterija jajnika i grane koje je povezuju sa arterijom maternice, limfnim sudovima i nervima, često rastegnuta jajovoda takođe ulazi u pedikul tumora.
Torzija pedikule tumora jajnika javlja se pri naglim pokretima, promenama položaja tela, fizičkim naporima, često tokom trudnoće, u postpartalni period. Torzija može biti potpuna ili djelomična. Sa potpunom torzijom, cirkulacija krvi u tumoru je naglo poremećena, dolazi do krvarenja i nekroze, što je praćeno pojavom simptoma akutnog abdomena: iznenadni oštar bol u trbuhu, mučnina, povraćanje, napetost u mišićima prednjeg dijela abdomena. trbušni zid, groznica, bljedilo, hladan znoj, tahikardija.
Tumor se povećava u veličini, moguće je njegovo pucanje, infekcija s razvojem peritonitisa. Djelomična torzija stabljike tumora se odvija sa manje izraženim simptomima, čiji intenzitet ovisi o stupnju promjena koje nastaju u tumoru kao posljedica poremećene opskrbe krvlju. Perifokalna upala može dovesti do fuzije tumora sa okolnim organima i tkivima.
Ruptura tumorske kapsule jajnika je rjeđa, ponekad se javlja kao posljedica traume, grubog ginekološkog pregleda. Simptomi rupture tumorske kapsule I. su iznenadni bol u abdomenu, šok uzrokovan intraabdominalnim krvarenjem. Serozni papilarni cistomi su najčešće maligni. rjeđe mucinozni papilarni.
Dijagnoza tumora jajnika postavlja se na osnovu podataka iz ginekoloških, ultrazvučnih i histoloških studija. Ginekološkim pregledom se utvrđuje uvećani jajnik. Od velike pomoći u dijagnozi, posebno kod malih tumora jajnika, je ultrazvuk koji vam omogućava da precizno odredite veličinu tumora, debljinu kapsule, prisutnost komorica i papilarnih izraslina. Konačno benigni karakter tumori potvrđuju rezultate biopsije. U dijagnostičkim centrima se koriste posebne studije u svrhu preoperacije diferencijalna dijagnoza benigni i maligni tumori jajnika.
Liječenje benignih epitelnih tumora jajnika je hirurško, jer. bez obzira na veličinu tumora, postoji rizik od maligniteta. Tokom operacije radi se hitan histološki pregled. tumorsko tkivo. Sa seroznom cistom glatkih zidova, volumen operacije ovisi o dobi pacijenta: kod mladih žena dopušteno je piling tumora, ostavljajući zdravo tkivo jajnika, u postmenopauzi, neophodna je panhisterektomija - uklanjanje maternice i njenih dodataka. Kod seroznih papilarnih cistoma, mucinoznih cistoma i Brennerovog tumora, zahvaćeni jajnik kod žena reproduktivne dobi se uklanja, kod žena u postmenopauzi uklanja se maternica i njeni dodaci. Kada se pedikul tumora jajnika uvrne ili tumorska kapsula pukne, operacija se radi hitno.
Prognoza se utvrđuje nakon histološkog pregleda tumora, uz pravovremenu operaciju je povoljna. Žene koje su podvrgnute operaciji seroznih papilarnih cista na jajnicima trebaju biti pod nadzorom ginekologa.
Maligni epitelni tumori (karcinom):
U ekonomski razvijenim zemljama Evrope i sjeverna amerika Stopa incidencije karcinoma jajnika zauzima drugo mjesto u strukturi incidencije malignih tumora ženskih genitalnih organa, a stopa smrtnosti od karcinoma jajnika je veća nego od raka grlića materice i karcinoma materice zajedno. Rak jajnika nastaje pretežno kod žena krajem 4. i tek 5. decenije života.Patogeneza raka jajnika nije u potpunosti razjašnjena, međutim, rezultati brojnih eksperimentalnih, epidemioloških, kliničkih i endokrinoloških studija formirali su osnovu za hipotezu o hormonskoj ovisnosti ovog tumora. Pacijenti sa rakom jajnika imaju povišen nivo gonadotropni hormoni i estrogeni u krvi, nedostatak progesterona.
Kod cistadenokarcinoma jajnika, posebno kod visoko diferenciranih endometrioidnih tumora, često se određuju citoplazmatski estradiol i progesteronski receptori, čiji broj određuje osjetljivost tumora na terapiju sintetičkim progestinima i antiestrogenima. Rak jajnika se može kombinovati sa karcinomima endometrijuma, dojke i desne polovine debelog creva (primarni multipli karcinom). U porodicama pacijenata sa karcinomom jajnika, endometrijuma, dojke i debelog crijeva, uočena je nasljedna predispozicija za ove tumore.
Rizik od razvoja raka jajnika je visok kod žena s menstrualnim nepravilnostima, neplodnošću, krvarenjem iz materice u postmenopauzi, dugotrajnim postojeće ciste jajnika, mioma materice, kronične inflamatorne bolesti adneksa materice, kao i kod onih operisanih u pre- ili postmenopauzi zbog benignih tumora unutrašnjih genitalnih organa, koji ostavljaju jedan ili oba jajnika.
Histotip malignih epitelnih tumora jajnika može biti različit. Više od 90% svih malignih tumora Ya. su serozni, mucinozni i endometrioidni tumori. Rak jajnika je agresivan, brz rast i univerzalna priroda metastaza. Preovlađuje implantacijski put širenja tumora - metastaze duž parijetalnog i visceralnog peritoneuma, u rekto-uterinu šupljinu, veći omentum i pleuru sa razvojem karcinomatoznog ascitesa i hidrotoraksa.
Limfogene metastaze (uglavnom u limfni čvorovi koji se nalaze oko trbušnog dijela aorte i u ilijačnim limfnim čvorovima) otkrivaju se kod 30-35% primarnih pacijenata. Hematogene metastaze u plućima i jetri se određuju relativno rijetko, samo na pozadini opsežne implantacije i limfogene diseminacije.
Za procjenu stepena širenja karcinoma jajnika koristi se klasifikacija po fazama koju je predložila Međunarodna federacija ginekologa i opstetričara (FIGO) i klasifikacija prema TNM sistemu.
Klasifikacija raka jajnika koju je predložila Međunarodna federacija ginekologa i opstetričara:
I stadij - tumor je ograničen na jajnike.Stadij Ia - tumor je ograničen na jedan jajnik, nema ascitesa, kapsula je netaknuta (i) - klijanje kapsule i (ili) njena ruptura.
Stadij IV - tumor je ograničen na oba jajnika, kapsula je netaknuta.
Stadij Ic - tumor je ograničen na jedan ili oba jajnika, postoji klijanje kapsule i (ili) njena ruptura i (ili) ascites je otkriven ili otkriven ćelije raka u istoj iz trbušne duplje.
Faza II - tumor zahvaća jedan ili oba jajnika sa širenjem na karlicu.
Faza IIa - širenje i (ili) metastaze u maternici i (ili) jajovodima.
Faza llb - širenje na druga karlična tkiva.
Faza IIc - Ekspanzija je ista kao i faza IIa ili llv, ali u abdominalnom ispiranju ima ascitesa ili ćelija raka.
Faza III - proširenje na jedan ili oba jajnika sa metastazama u peritoneumu izvan zdjelice i (ili) metastazama u retroperitonealnim ili ingvinalnim limfnim čvorovima, veći omentum.
Stadij IV - proširenje na jedan ili oba jajnika sa udaljenim metastazama, uklj. u parenhima jetre; prisustvo izliva u pleuralnoj šupljini, u kojoj se citološkim pregledom određuju ćelije raka.
TNM klasifikacija raka jajnika (revidirana 1981.)
T - primarni tumor
T0 - primarni tumor nije određen
T1 - tumor ograničen na jajnike:
T1a - tumor ograničen na jedan jajnik, bez ascitesa
T1a1 - nema tumora na površini jajnika, kapsula nije zahvaćena
T1a2 - tumor na površini jajnika i (ili) povreda integriteta kapsule
T1v - tumor je ograničen na dva jajnika, nema ascitesa:
T1v1 - nema tumora na površini jajnika, kapsula nije zahvaćena
T1v2 Otok na površini jednog ili oba jajnika i/ili zahvaćene kapsule
T1c tumor je ograničen na jedan ili oba jajnika i maligne ćelije se nalaze u ascitičnoj tečnosti ili trbušnoj tečnosti
T2 - tumor zahvaća jedan ili oba jajnika i proteže se do zdjelice:
T2a Tumor sa proširenjem i/ili metastazama u matericu i/ili jedan ili oba jajovoda, ali bez zahvata visceralnog peritoneuma i bez ascitesa
T2v tumor zahvata druga karlična tkiva i/ili visceralni peritoneum, ali nema ascitesa
T2c - tumor se širi na maternicu i (ili) na jednu ili oba jajovoda, druga tkiva karlice; maligne ćelije se određuju u ascitičnoj tečnosti ili ispiranju iz trbušne duplje
T3 - tumor zahvaća jedan ili oba jajnika, proteže se do tanko crijevo ili omentum, ograničen na karlicu, ili intraperitonealne metastaze izvan karlice ili u retroperitonealnim limfnim čvorovima
N - regionalni limfni čvorovi
N0 - nema znakova oštećenja regionalnih limfnih čvorova
N1 - postoji lezija regionalnih limfnih čvorova
Nx - nedovoljno podataka za procjenu statusa regionalnih limfnih čvorova
M - udaljene metastaze
M0 - nema znakova udaljenih metastaza
M1 - postoje udaljene metastaze
Mx - nedovoljno podataka za određivanje udaljenih metastaza
Rak jajnika može biti asimptomatski neko vrijeme. Moguća slabost, bol u hipogastričnoj regiji. Kako tumorski proces napreduje, pojavljuju se znaci ascitesa (povećanje abdomena), hidrotoraksa (kratkoća daha), poremećena je funkcija crijeva, smanjuje se diureza i opšte stanje. Tokom ginekološkog pregleda u ranim fazama razvoj tumora, može se otkriti blago povećanje jednog ili oba jajnika. IN kasne faze u predjelu privjesaka maternice (u 70% slučajeva lezija je bilateralna) određuju se tumorske mase heterogene konzistencije, guste, bezbolne: pokretljivost dodataka maternice je ograničena zbog fiksacije i adhezija, tumor je palpira u rekto-uterinoj šupljini.
Dijagnoza raka jajnika u ranim fazama njegovog razvoja je teška. Širom svijeta, 70-75% novodijagnostikovanih pacijenata su osobe sa III i IV stadijumom bolesti. Poteškoće u dijagnostici povezane su sa asimptomatskim tokom karcinoma jajnika, odsustvom patognomoničnih znakova i potcenjivanjem postojećih simptoma od strane pacijenata i lekara.
Ascites se često pogrešno smatra manifestacijom srčanog ili zatajenje jetre, hidrotoraks - kao rezultat pleuritisa, ispupčenja pupčana regija(metastaze) se uzimaju za pupčana kila. Ginekolozi ponekad mjesecima posmatraju pacijentkinje s karcinomom jajnika, pomiješajući ga s upalom privjesaka materice ili (sa fuzijom tumora sa maternicom) sa subseroznim miomom materice. Učestalost pogrešnih zaključaka se povećava ako se ne obavi rektovaginalni pregled.
Velika pomoć u rana dijagnoza karcinom jajnika omogućava ultrazvučni pregled karličnih organa. Ako se otkrije blago povećanje jajnika (više od 4 cm u juvenilnom periodu i postmenopauzi, više od 5 cm u reproduktivnom dobu), temeljno ispitivanje, uključujući punkciju rekto-uterine šupljine, nakon čega slijedi citološki pregled punktat, laparoskopija i laparotomija. Tokom laparotomije radi se ekspresna biopsija da bi se razjasnio histotip tumora, temeljita revizija karličnih i trbušnih organa, uključujući veći omentum, jetre i dijafragme, kako bi se utvrdio stepen širenja procesa.
Specijalizirani istraživački centri također koriste kompjutersku tomografiju i MRI introskopiju za dijagnosticiranje raka jajnika. Predloženo u poslednjih godina Imunološka metoda za ranu dijagnozu karcinoma jajnika određivanjem CA 125 antigena u krvi nije dovoljno osjetljiva i specifična, te se stoga ne može smatrati pouzdanim skrining testom. Međutim, ako je prije liječenja utvrđena visoka koncentracija navedenog antigena, onda proučavanje njegove razine nakon operacije ili kemoterapije omogućava suditi o početku remisije ili napredovanju bolesti.
Prije operacije preporučuje se rendgensko snimanje. prsa, intravenska urografija, ehografija karlice, jetre i bubrega, fibrogastroskopija ili fluoroskopija želuca, sigmoidoskopija, kolonoskopija, rendgenski pregled debelog crijeva nakon primjene barijum sulfata.
Liječenje karcinoma jajnika sastoji se u individualiziranoj primjeni kirurških, kemoterapeutskih, radijacijskih, a posljednjih godina i hormonalnih i imunoterapijskih metoda. Liječenje bolesnika s rakom jajnika I i II stadijuma počinje operacijom (potrebna je uzdužna incizija prednjeg trbušnog zida i temeljita revizija karličnih organa i trbušne šupljine). Optimalna operacija je uklanjanje maternice, njenih dodataka i većeg omentuma. Nakon operacije indicirana je kemoterapija. U nekim klinikama se uspješno koristi radioterapija - daljinsko zračenje zdjelice.
Za III i IV stadijum raka jajnika, smatra se adekvatnim kompleksan tretman, uključujući operaciju, kemoterapiju i (ili) daljinsko zračenje zdjelice i trbušne šupljine. Kod većine pacijenata poželjno je započeti liječenje operacijom, ascitesa i hidrotoraksa - polikemoterapijom (po mogućnosti uvođenjem lijekova u abdominalnu i pleuralna šupljina). Pri izvođenju operacije polaze se od principa citoreduktivne hirurgije, tj. težiti maksimalnom uklanjanju glavnih tumorskih masa i metastaza u cilju stvaranja Bolji uslovi za naknadnu kemoterapiju i radioterapija. U tu svrhu se vrši supravaginalna amputacija ili ekstirpacija materice uz uklanjanje njenih dodataka, većeg omentuma i pojedinačnih metastatskih čvorova.
Monokemoterapija (propisivanje ciklofosfamida, tiofosfamida, fluorouracila, metotreksata ili drugih antitumorsko sredstvo) je efikasan kod 35-65% pacijenata, omogućava osiguranje remisije u trajanju od 10 do 14 mjeseci. Najbolje rezultate postiže polikemoterapija u kojoj se često koriste kombinacije ciklofosfamida, metotreksata i fluorouracila ili ciklofosfamida, adriamicina i cisplatina. Polikemoterapija traje najmanje godinu dana. Nakon toga se odlučuje o pitanju druge laparotomije, koja omogućava objektivnu potvrdu remisije i prekid kemoterapije, da se izvede druga citoreduktivna operacija: da se razjasni daljnji plan liječenja.
Jedan od obećavajućih pravaca u liječenju uznapredovalog karcinoma jajnika je zračenje zdjelice i trbušne šupljine nakon operacije tehnikom "pokretnih traka", zbog čega se povećava 5-godišnja stopa preživljavanja pacijenata sa III stadijumom raka jajnika. do 40%. Razvijaju se tehnike za korištenje radionuklida monoklonska antitela, što omogućava da se razjasni lokalizacija i opseg širenja progresivnog tumora i da se u isto vrijeme izvrši selektivni citotoksični učinak.
Posljednjih godina, u vezi s otkrićem citoplazmatskih receptora za progesteron i estradiol u adenokarcinomima jajnika za liječenje pacijenata s karcinomom jajnika, počeli su koristiti hormonski preparati. Kombinacija sintetičkih progestina (na primjer, oksiprogesteron kapronat) s antiestrogenima (tamoksifenom) prepoznata je kao najprikladnija. Hormonska terapija ne zamjenjuje tradicionalne metode tretmana, ali ih nadopunjuje, najefikasniji je kod pacijenata sa visoko diferenciranim endometrioidnim adenokarcinomima. Imunoterapija za rak Ya je još u fazi kliničkim ispitivanjima, obećavajuća područja su upotreba LAK ćelija (limfokin-aktiviranih ćelija ubojica), intraabdominalna primjena interleukina 2 i rekombinantnog a-interferona.
Prognoza za rak jajnika zavisi od biološka svojstva tumori (histotip, stepen diferencijacije, sadržaj receptora za estradiol i progesteron), obim procesa i adekvatnost lečenja. 5-godišnja stopa preživljavanja za stadijum I raka jajnika je 60-70%; Faza II - 40-50%, Faza III - 10-40%, Faza IV - 2-7%. Uprkos poboljšanju svih komponenti kombinovani tretman, ovi pokazatelji nemaju tendenciju značajnog povećanja.
Stoga je ključ problema raka jajnika razvoj novih pristupa njegovoj ranoj dijagnozi. Važno je identifikovati žene sa faktorima rizika za razvoj karcinoma jajnika, koje bi trebalo da budu pod nadzorom ginekologa (pregledi najmanje jednom u 6 meseci) i po potrebi pregledane u bolničkim uslovima. Pravi način prevencije raka jajnika je blagovremeno otkrivanje I hirurško lečenje benigni tumori ovog organa.
Granični epitelni tumori jajnika zauzimaju srednju poziciju između benignih i malignih tumora. Zbog činjenice da granični epitelni tumori I. imaju znakove maligniteta, neki autori ih nazivaju karcinomima niskog stepena. Međutim, prognostička procjena ovih tumora nije u potpunosti razjašnjena.
granična dijagnoza epitelnog tumora jajnika se utvrđuje histološkim pregledom brojnih dijelova tumora. Hirurško liječenje: ekstirpacija materice sa privjescima i omentektomija. Kod mladih žena koje žele da očuvaju funkciju rađanja, prihvatljivo je uklanjanje tumora jajnika i većeg omentuma. Ako se utvrdi klijanje tumorske kapsule ili implantacijske metastaze, nakon operacije se radi nekoliko kurseva polikemoterapije.
tumori zametnih ćelija:
Među tumorima zametnih ćelija jajnika češći su zreli teratomi (dermoidne ciste) - benigni tumori koji se sastoje od različitih telesnih tkiva u fazi završene diferencijacije (koža, masno tkivo, kosa, nervnog tkiva, kosti zuba), zatvorene u masu nalik sluzi i prekrivene gustom kapsulom debelih zidova. Tumor je obično jednostran, raste sporo, ne dostiže velike veličine. Nalazi se, po pravilu, kod mladih žena i djevojaka u pubertetu.Kliničke manifestacije su posljedica veličine tumora. Često se javlja torzija pedikula tumora, praćena simptomima akutnog abdomena. Tokom ginekološkog pregleda, dermoidne ciste se palpiraju bočno i anteriorno od materice. Hirurško liječenje - uklanjanje tumora, ostavljajući zdravo tkivo jajnika. Prognoza je povoljna.
Do najčešćih germinogenih malignih tumora jajnici uključuju disgerminom, nezreli teratom i korionepiteliom.
disgerminom:
Histogeneza disgerminoma nije dobro shvaćena. Tumor je u većini slučajeva jednostran, njegova veličina značajno varira, često tumor urasta u kapsulu i spaja se s okolnim tkivima. U tumorskom tkivu se često uočavaju krvarenja. Tumor se sastoji od velikih, dobro definisanih ćelija sa velikim jezgrom. Ponekad ga određuju multinuklearne divovske ćelije tipa Pirogov-Langhansovih ćelija, limfocitna infiltracija strome. Metastaze se uglavnom javljaju limfogenim putem.Disgerminom se razvija kod djevojčica i mladih žena. Klinički se može manifestirati bolom u donjem dijelu trbuha, ponekad (na primjer, s krvarenjem u tumor) akutnim. Dijagnoza se postavlja na osnovu rezultata ginekoloških, ultrazvučnih i histoloških studija.
Kod pacijenata mlada godina kod malog tumora koji ne klija kapsulu, dozvoljeno je uklanjanje zahvaćenog jajnika i većeg omentuma, nakon čega slijedi kemoterapija (6-8 g ciklofosfamida po kursu). U naredne 3 godine preporučuje se profilaktička kemoterapija. U drugim slučajevima izvršite radikalna operacija(uklanjanje materice sa dodacima) i kemoterapija. Prognoza za adekvatno liječenje je relativno povoljna.
Nezreli teratom:
Nezreli teratomi sadrže nediferencirane elemente izvedene iz sva tri klica. Razvijaju se kod mladih žena, karakteriziraju brzi rast i maligni tok. Metastaziraju u limfne i krvni sudovi. Prvi simptomi su bol u donjem dijelu trbuha, slabost, često ascites. Dijagnoza se, kao i kod drugih tumora jajnika, postavlja na osnovu rezultata ginekoloških, ultrazvučnih i histoloških studija. Hirurško liječenje (uklanjanje materice i njenih dodataka) praćeno polikemoterapijom. Prognoza je nepovoljna.Stromalni tumori polne moždine:
Stromalni tumori polne moždine klasificirani su kao tumori koji proizvode hormone. Dijele se na feminizirajuće (lučenje letrogena) i virilizujuće (lučenje androgena).Feminizirajući tumori jajnika:
Feminizirajući tumori jajnika uključuju granuloza ćelije, teka ćelije (tekom) i mešovite tumore (granuloze ćelije). Tumor granuloza ćelija razvija se iz granuloznih ćelija atrezizirajućih folikula jajnika. Stromalni tumor polne vrpce je obično jednostran, njegov promjer varira od 0,2-0,3 cm do 20 cm (češće ne prelazi 10 cm). Tumor je prekriven gustom glatkom kapsulom, meke je teksture, na rezu sadrži cistične šupljine, čvrste strukture, često obojene žućkasto (luteinizacija) i žarišta krvarenja.Tekacelularni tumor nastaje od ćelija, ne dostiže velike veličine (obično njegov promjer nije veći od 8 cm), ima gustu teksturu, često ponavlja oblik jajnika. Na presjeku u tumoru strome polne moždine određuju se čvrste strukture intenzivne žute boje. Tumori ćelija granuloze sastoje se od ćelija granuloze i theca ćelija.
Sva tri tipa feminizirajućih tumora jajnika često se razvijaju kod žena u postmenopauzi, rjeđe u prvoj deceniji života prije početka menarhe. U reproduktivnoj dobi ovi tumori se rijetko javljaju. Mnoge pacijentice sa feminizirajućim tumorima maternice imaju miome maternice, folikularne ciste jajnika i različite hiperplastične procese u endometriju (cistična hiperplazija žlijezda, atipična hiperplazija, adenokarcinom).
Kliničke manifestacije feminizirajućih tumora jajnika ovise o dobi u kojoj se razvijaju. Kod djevojčica prve decenije života uočava se prerani seksualni razvoj: povećavaju se vanjski i unutrašnji genitalni organi, mliječne žlijezde: pojavljuju se stidne dlake; počinje menstrualni aciklični iscjedak.
Kod žena reproduktivne dobi javlja se aciklično krvarenje iz maternice, slično kao i disfunkcionalno. U postmenopauzi se javlja menstrualni iscjedak zbog hiperplastičnih promjena u endometriju, zbog hiperestrogenizma se uočavaju znakovi "podmlađivanja": povećava se turgor kože, mliječne žlijezde bujaju, nestaju atrofične promjene unutrašnjih i vanjskih genitalnih organa, javlja se libido.
Većina feminizirajućih tumora jajnika (75-80%) su benigni. Ali čak i u odsustvu histoloških znakova maligniteta, metastaze se mogu pojaviti na seroznom omotaču trbušnih organa, parijetalnom peritoneumu, omentumu i recidivi tumora 5-30 godina nakon uklanjanja.
Dijagnoza feminizirajućih tumora jajnika kod djevojčica u prvoj deceniji života i žena u postmenopauzi zbog karakteristika kliničkih simptoma nije komplikovano. Potvrđuje se otkrivanjem uvećanog jajnika (više od 4 cm na ultrazvučnom pregledu). Auxiliary dijagnostička vrijednost ima detekciju značajnog prekoračenja starosne norme estrogena u krvi i urinu, što ukazuje na autonomno lučenje ovih hormona.
U reproduktivnom dobu se feminizirajući tumor jajnika mora razlikovati od bolesti koje manifestiraju krvarenje iz maternice, posebno acikličkih: disfunkcionalno krvarenje iz maternice, miom maternice, vanjska i unutrašnja endometrioza. Moguće je posumnjati na feminizirajući tumor I. ako žene s disfunkcionalnim krvarenjem iz materice imaju rekurentne hiperplastične procese u endometriju, posebno u slučaju neefikasnosti hormonska terapija. Od odlučujućeg značaja u dijagnozi je ultrazvuk, koji omogućava određivanje veličine i strukture jajnika.
Liječenje feminizirajućih tumora jajnika je hirurško. Kod djevojčica i mladih žena može se ukloniti samo zahvaćeni jajnik, menopauza i pacijentima u postmenopauzi potrebna je panhisterektomija.
Prognoza se utvrđuje nakon histološkog pregleda tumora. S obzirom na mogućnost recidiva i metastaza u udaljenim terminima nakon operacije pacijentice treba da budu pod nadzorom ginekologa-onkologa tokom celog života.
Virilizirajući tumori jajnika:
Virilizirajući tumori jajnika - androblastomi - nastaju iz Sertolijevih i (ili) Leydigovih ćelija. Tumor Sertolijevih ćelija je benigni tumor koji se sastoji od visoko diferenciranih ćelija. Zajedno sa androgenima luči estrogene. što dovodi do pojave na pozadini virilizacije nenaglašeno izraženih hiperplastičnih procesa u endometriju. Tumor obično ne prelazi 10 cm u promjeru, okružen je gustom kapsulom, na rezu ima režnjevitu čvrstu strukturu, žućkaste boje.Tumor iz Sertolijevih i Leydigovih stanica je u pravilu malen (ne više od 5-6 cm u promjeru), mekane teksture, nema kapsulu, a na presjeku podsjeća na nezrele ili kriptorhidne testise. Tumor može biti maligni ili benigni, u zavisnosti od stepena njegove diferencijacije. Tumori Leydigovih ćelija su rijetki. Razvija se u predjelu kapije jajnika u obliku ograničene, bez kapsule, žućkaste boje u dijelu čvora prečnika ne većeg od 10 cm. U većini slučajeva je benigna.
Androblastomi su češći kod mladih žena. Klinička slika zbog sposobnosti tumora da luče androgene, pod čijim uticajem dolazi do defeminizacije ženskog organizma: menstruacija je poremećena, a zatim zaustavljena, klitoris se povećava, rast kose dobija virilne karakteristike (rast dlake duž muški tip na licu, trupu, udovima), glas postaje grublji, ćelavost se često opaža kod starijih žena. U pravilu, prvi simptom bolesti kod žena reproduktivne dobi je oligomenoreja, a zatim se javlja amenoreja.
Slični simptomi se javljaju i kod adrenoblastoma (hipernefroma) - tumora jajnika iz ektopičnog tkiva kore nadbubrežne žlijezde koji se javlja u reproduktivnoj dobi, rijetko prije početka puberteta i u postmenopauzi.
Dijagnoza virilizirajućeg tumora jajnika potvrđuje se ultrazvukom, koji otkriva uvećani jajnik, kao i povišeni nivo testosterona u krvi i 17-ketosteroida u urinu, koji ostaje visok nakon primjene deksametazona.
Diferencijalna dijagnoza virilizirajućih tumora jajnika sa adrenogenitalni sindrom a virilizirajući tumori nadbubrežne žlijezde zasniva se na rezultatima tomografije nadbubrežne žlijezde u uslovima pneumoretroperitoneuma, kompjuterizovana tomografija i ultrazvuk.
Liječenje virilizirajućih tumora jajnika je hirurško: uklanjanje zahvaćenog jajnika ili (stariji od 50 godina) uklanjanje maternice i njenih dodataka.
Prognoza se utvrđuje nakon histološkog pregleda tumora. Nakon operacije nestaju simptomi virilizacije, kod žena u reproduktivnoj dobi obnavlja se menstrualni ciklus.
Metastatski tumori:
Metastaze karcinoma organa češće su u jajnicima gastrointestinalnog trakta, mlečna žlezda, endometrijum. Greatest klinički značaj ima metastatski Krukenbergov tumor, koji se sastoji od krikoidnih ćelija sa mukoznim sadržajem i strome "nalik sarkomu". Krukenbergov tumor je često višestruko veći. primarni fokus rak, koji ponekad ostaje neprepoznat do trenutka kada se otkrije tumor u jajniku.Primarni tumor se češće nalazi u želucu, rjeđe u drugom organu gastrointestinalnog trakta. U 70-90% slučajeva Krukenbergov tumor je bilateralni. Njegove kliničke manifestacije su slične onima kod primarnog karcinoma jajnika. Kod nekih pacijenata se uočava amenoreja, koja je povezana s prisustvom hormonski aktivnih luteiniziranih stromalnih stanica u tumoru. Dijagnoza se potvrđuje rezultatima histološkog pregleda tumora i otkrivanjem primarnog fokusa u drugom organu. Liječenje i prognoza zavise od osnovne bolesti.
Tumorski procesi:
Najčešće folikularna cista cista jajnika i žutog tela, parovarijalna cista, endometrioidna cista jajnika, višestruke folikularne ciste jajnika ili policistični jajnici; ooforitis - upala jajnika, koja se često kombinira s upalom jajovoda i praćena je stvaranjem tumorskog konglomerata - tubo-ovarijalne formacije.Ostali tumorski procesi jajnika - hiperplazija i hipertekoza strema, masivni edem, jednostavne ciste, ciste površinskih epitelnih inkluzija i, posebno, luteom trudnoće - su rijetki. Višestruke luteinizirane folikularne ciste i žuto tijelo su jatrogene bolesti koje nastaju upotrebom neadekvatno velikih doza lijekova koji stimuliraju ovulaciju.
Folikularna cista jajnika:
Folikularna cista jajnika nastaje kao rezultat nakupljanja folikularne tekućine u folikulu bez ovulacije, što se češće uočava u pubertetu i kod mladih žena. To je jednokomorna formacija tankih zidova, čiji promjer rijetko prelazi 8 cm. Kako cista raste, ćelije koje oblažu unutrašnju površinu njenog zida atrofiraju. Male folikularne ciste obložene granuloznim stanicama imaju umjerenu hormonsku aktivnost.Folikularne ciste promjera do 4-6 cm često se klinički ne manifestiraju. Kod hormonski aktivnih cista moguća je hiperestrogenizam i njome izazvane menstrualne nepravilnosti: aciklično krvarenje iz materice kod žena reproduktivne dobi ili prerano spolni razvoj kod djevojčica u prvoj deceniji života. Ako je promjer folikularne ciste 8 cm ili više, može doći do torzije stabljike ciste, praćene poremećenom cirkulacijom krvi i nekrozom tkiva jajnika i (ili) rupturom ciste. U tim slučajevima se razvija slika akutnog abdomena.
Dijagnoza folikularne ciste jajnika se zasniva na kliničke manifestacije, podaci sa ginekoloških i ultrazvučnih pregleda. Prilikom ginekološkog pregleda (vaginalno-abdominalnog, rektalno-abdominalnog) palpira se tumorska tvorevina čvrsto-elastične konzistencije glatke površine ispred i sa strane maternice, u većini slučajeva pokretna, bezbolna. Na ultrazvučnom pregledu, folikularna cista je jednokomorna zaobljena tvorevina tankih zidova i homogenog sadržaja.
Pacijenti sa folikularnim cistama do 8 cm u prečniku podležu dinamičkom posmatranju sa ponovljenim ultrazvuk. U pravilu u roku od 11/2-2 mjeseca. cista se povlači. Za njegovo ubrzanje koriste se estrogensko-progestinski preparati (ovidon, non-ovlon, bisekurin itd.) od 5. do 25. dana menstrualnog ciklusa u 2-3 ciklusa.
Kod promjera folikularne ciste od 8 cm ili više, indicirano je ljuštenje ciste i šivanje njenog zida ili resekcija jajnika. Poslednjih godina ove operacije se rade tokom laparoskopije. S torzijom nogu ciste jajnika, ruptura jajnika. hirurška intervencija provodi se u hitnim slučajevima, u slučaju poremećaja cirkulacije u jajniku, uklanja se. Prognoza je povoljna.
Cista žutog tijela:
Na mjestu neregresiranog žutog tijela formira se cista žutog tijela, u čijem središtu se, kao posljedica poremećaja cirkulacije, nakuplja hemoragična tekućina. Prečnik ciste obično ne prelazi 6-8 cm.Cista žutog tela je, po pravilu, asimptomatska i prolazi kroz 2-3 meseca.Komplikacije su torzija stabljike ciste i ruptura ciste kao posljedica krvarenja u njenu šupljinu, praćena slikom akutnog abdomena. Prilikom ginekološkog pregleda utvrđuje se tumorski proces u regiji jajnika, koji na ultrazvučnom pregledu ima istu strukturu kao folikularna cista, ponekad se otkrije cista žutog tijela fina suspenzija(krv).
Bolesnice s asimptomatskim malim cistama žutog tijela (do 6-8 cm u promjeru) ginekolog pod nadzorom 2-3 mjeseca. Sa cistama veća veličina, kao i kod rupture ciste ili torzije njenih nogu, izvodi se hirurško liječenje. Izliv ciste i šivanje njenog zida, resekcija jajnika unutar zdravih tkiva poslednjih godina se radi laparoskopija. U slučaju nekrotičnih promjena na jajniku sa torzijom nožice ciste, radi se laparotomija i uklanjanje jajnika.
Hiperplazija strija jajnika:
Hiperplazija streme jajnika i hipertekoza su hiperplastični procesi. Hiperplazija strema jajnika uočava se uglavnom kod žena starijih od 50 godina. Karakteriše ga fokalna ili difuzna proliferacija ćelija strema jajnika, u kojima se formiraju androgeni, koji se tokom aromatizacije pretvaraju u estrogene (estron i estradiol). Povećani nivoi estrogena, neuobičajeni za godine, često uzrokuju hiperplaziju endometrijuma i krvarenje iz materice (obično ponavljajuće).Prilikom ginekološkog pregleda uočava se blagi difuzni porast jednog ili oba jajnika, često veličina jajnika ostaje normalna. Na ultrazvučnim pretragama, dužina jajnika ne prelazi 5 cm, širina je 3 cm, struktura jajnika je homogena i hiperehogena.
Dijagnoza se postavlja samo na osnovu rezultata histološkog pregleda jajnika. Definitivna vrijednost u dijagnozi imaju indikacije rekurentne hiperplazije endometrijuma, koja nije podložna hormonskoj terapiji. Zbog činjenice da kod hiperplazije strome jajnika postoji visok rizik od razvoja raka endometrija, preporučuje se operacija - uklanjanje jednog ili oba jajnika. Kod hipertekoze i hiperplastične strome jajnika nastaju fokalne nakupine luteiniziranih stanica, makroskopskim pregledom jajnika na rezu izgledaju kao žućkasta žarišta.
Slični članci
-
Kad je muž protiv djeteta, kako zatrudnjeti bez njegovog znanja?
Ponekad možete zatrudnjeti iz nemara. Da se to ne bi dogodilo, važno je znati kako možete slučajno začeti dijete i koja sredstva možete koristiti da izbjegnete neželjenu trudnoću. Također u ovom članku možete pronaći informacije o...
-
Koje su kamenje i amajlije prikladne za Bika prema horoskopu i datumu rođenja Talisman slona za Bika
April-maj Bikovi (21. aprila - 20. maja) su odmjereni, nisu prezalih i kolosalno produktivni! Njihova zavidna tvrdoglavost može druge dovesti do ruke, ali oni tačno znaju šta rade i zašto im je to potrebno. Među pozitivnima...
-
Ograničenja pristupa podacima u ulogama 1c
Sve postavke korisničkih prava koje ćemo izvršiti u okviru ovog članka nalaze se u odjeljku 1C 8.3 "Administracija" - "Postavke korisnika i prava". Ovaj algoritam je sličan u većini konfiguracija na...
-
1c pokreće tanki klijent umjesto debelog
Platforme: 1C: Enterprise 8.3, 1C: Enterprise 8.2, 1C: Enterprise 8.1 Konfiguracije: Sve konfiguracije2012-11-16 21362 Pokreću se navođenjem posebnih ...
-
Dokazi o poznatim načinima krađe struje Kako saznati ko krade struju
Povećanje tarifa za energiju jedna je od upadljivih karakteristika sve dublje ekonomske krize. U tom kontekstu, krađa električne energije i pitanja vezana za njeno otkrivanje su od najveće važnosti.Načini otkrivanja krađe ...
-
Značajke montaže utičnica i prekidača na različite površine
Pozdrav svim čitaocima našeg bloga.Danas, dragi čitaoci, želim da istaknem temu kako instalirati utičnice. Ovaj postupak je vrlo često tražen pri zamjeni stare utičnice novom u slučaju kvara, kada ...